Что делать чтобы не было пролежней в гипсе
Обновлено: 25.04.2024
Пролежни представляют собой болезненные повреждения кожного покрова, возникающие в результате длительного, непрерывного сдавливания тканей. Развитию пролежней преимущественно подвержены люди, перенесшие тяжелое заболевание или костные переломы, вследствие чего находящиеся в обездвиженном состоянии.
Лечение данного осложнения является довольно длительным и тяжелым, в запущенных случаях – требующим помощи квалифицированного специалиста. Для того, чтобы подобрать наиболее эффективное средство от пролежней, врач должен определить стадию патологического процесса. Кроме того, допускается лечение пролежней народными средствами. Самые эффективные рецепты народной медицины проверены временем и помогают достичь желаемых результатов, однако перед их применением необходимо проконсультироваться с лечащим врачом.
Профессиональный уход за лежачими больными, помощь в выборе лекарственных препаратов для лечения пролежней предлагают высококвалифицированные специалисты клиники реабилитации Юсуповской больницы.

Основные задачи лечения пролежней
Лекарственные средства против пролежней специалисты клиники реабилитации Юсуповской больницы подбирают в индивидуальном порядке, после проведения тщательного осмотра и определения стадии заболевания. При отсутствии эффективности от консервативной терапии может быть назначено проведение хирургического вмешательства.
Медикаментозное лечение пролежней имеет следующие задачи:
- стимулировать кровообращение в пораженных тканях;
- устранить некротические массы с поверхности пораженного участка кожи;
- активизировать регенеративные процессы в ранах.
Параллельно с лечением в клинике реабилитации Юсуповской больницы проводятся обязательные мероприятия по профилактике пролежней.
Лечение пролежней в Юсуповской больнице
Наиболее благоприятный прогноз имеет лечение пролежней, диагностированных на ранних стадиях. В каждом случае врачи Юсуповской больницы используют индивидуальный подход.
Для лечения пролежней первой стадии применяется камфорный спирт (каждые 2-3 часа необходимо протирать спиртом места покраснений кожи) и спиртовая настойка софоры японской (несколько раз в сутки обрабатывать настойкой пораженные участки).
Применение влажных салфеток, обладающих антисептическим действием, не рекомендовано, так как свежеобразованные пролежни должны оставаться в сухости, необходимой для предотвращения отмирания тканей и образования некротических масс.
На второй стадии пролежней целесообразно использовать медикаментозные средства:
- антисептики (хлоргексидин);
- мази (ранозаживляющие, противовоспалительные и т.д.);
- гидрогелевые повязки со специальным гелем, препятствующим проникновению болезнетворных бактерий в раны;
- ранозаживляющие аппликации.
Несмотря на довольно высокую стоимость гидрогелевых салфеток и аппликаций, эти средства очень востребованы при лечении пролежней, так как они способствуют более быстрому заживлению ран и значительно снижают риск развития осложнений.
Опасность последних стадий развития пролежней заключается в высокой вероятности их перехода на здоровые участки кожных покровов. Для предупреждения данного процесса на третьей и четвертой стадии заболевания целесообразно проведение хирургического вмешательства для очищения раны от некротических масс. После подобной операции начинают процедуры, способствующие заживлению ран и язв.
В наше время известны четыре группы лекарственных препаратов, которые необходимо применять на поздних стадиях развития пролежней:
- некролитического действия: трипсин, коллагенозин и пр.;
- регенерирующего действия (способствующие восстановлению тканей): мазь с экстрактом каланхоэ, винилин, бепантен и т.д.;
- противовоспалительного действия: альгофин, дексаметазон и пр.;
- средства для стимуляции кровообращения в пораженных участках: пирикарбат и др.
Подбирать наиболее подходящее в каждом случае средство от пролежней должен хирург. Эффективная схема лечения разрабатывается им с учетом состояния здоровья пациента, индивидуальных особенностей его организма, а также степени вероятности развития тяжелых осложнений.
Как выбрать самое лучшее средство от пролежней у лежачих больных
Как уже известно, лечение пролежней проводится с применением лекарственных препаратов из разных фармакологических групп. Лучшее средство от пролежней у лежачих больных в том или ином случае подбирается на основе множества факторов.
Наиболее часто для лечения пролежней применяются следующие лекарственные препараты:
- хлоргексидин: данным антисептиком обрабатываются поврежденные поверхности кожи и слизистые оболочки половых органов. Благодаря наличию на флаконе специального тонкого «носика» исключается непосредственный контакт с пролежнями при их обработке;
- левосин: этот препарат относится к ранозаживляющим средствам, кроме того, он оказывает антибактериальное и противовоспалительное действие. Левосин применяется для лечения язв на начальных стадиях развития. Мазь обладает мощным ранозаживляющим действием, терапевтический эффект достигается в достаточно короткие сроки;
- дексаметазон: данный высокоэффективный лекарственный препарат оказывает выраженный противовоспалительный эффект. Он предназначен для внутримышечного введения и обладает широким спектром применения. Кроме лечения пролежней, дексаметазон используется для борьбы с острыми воспалительными процессами в надпочечниках, бурситом, патологиями суставов, бронхиальной астмой и другими патологиями;
- метронидазол: этот антибактериальный препарат имеет узкий спектр действия. Его применяют для лечения гнойных пролежневых ран, при наличии сепсиса и для его профилактики. Метронидазол предназначен для перорального или внутримышечного применения. Данное лекарственное средство препятствует быстрому размножению болезнетворных микроорганизмов, способствует устранению неприятного запаха из раны;
- коллагенозин: является некролитическим средством, с помощью которого лечат различные травмы и нарушения целостности кожи. Данный бальзам не относится к лекарственным препаратам, а является дополнительным элементом противопролежневой терапии;
- пирикарбат: данное лекарственное средство применяется для того, чтобы стимулировать кровообращение в тканях, пораженных пролежнями;
- винилин - данный медикаментозный препарат способствует скорейшему восстановлению тканей в поврежденных участках кожи и ускорению процесса их заживления;
- пантенол: обеспечивает надежную защиту гнойной раны от проникновения в неё болезнетворных микроорганизмов и ускорение регенеративных процессов в пораженных тканях.
Лечение пролежней является сложным и достаточно длительным процессом, успешность которого напрямую зависит от того, насколько правильно был подобран препарат, соответствует ли он определенной стадии пролежней.
Благодаря правильно организованному процессу лечения с соблюдением всех общеизвестных правил ухода за лежачими больными, пациентам клиники реабилитации Юсуповской больницы удается добиться успешного излечения в кратчайшие сроки и без развития серьезных осложнений. Противопролежневая терапия проводится с применением самых современных лекарственных препаратов, которые уже доказали свою эффективность и безопасность.
В клинике имеются все условия, необходимые для комфортного пребывания лежачих больных: уютные палаты, оборудованные специальными кроватями с противопролежневыми матрасами, полноценное сбалансированное питание, обогащенное белковыми продуктами. Внимательный и чуткий медицинский персонал оказывает круглосуточную помощь каждому пациенту.
Задать вопросы об условиях госпитализации больного в клинику реабилитации, записаться на прием к врачу можно по телефону Юсуповской больницы либо на сайте через форму обратной связи.

Пожилой возраст является главным фактором риска возникновения такой травмы, как перелом шейки бедра. Она встречается и у молодых людей, однако в 7–9 раз реже, чем у пенсионеров. Перелом шейки бедра вынуждает пострадавшего долгое время проводить в постели. Период выздоровления может затянуться до полугода. Все это время лежачий больной нуждается в специальном уходе и реабилитации .
Перелом шейки бедра: Что это такое и почему происходит
Шейка бедра — это самая узкая часть тазобедренного сустава, которая присоединяет бедренную кость ноги к вертлужной впадине безымянной кости таза. Наверху шейки бедра располагается шарообразное утолщение — головка. Она входит во впадину, идеально подходит ей по размерам и во время движения человека действует как шарнир.
Ввиду своего расположения тазобедренный сустав выдерживает максимальную нагрузку во время любого вертикального движения: ходьбы, бега, прыжков. Он принимает на себя всю массу тела. Пока человек молод, в его организме много кальция и кости суставов крепкие, травмы этой области случаются редко.
С возрастом выработка половых гормонов идет на спад. Из организма начинает вымываться кальций. Это приводит к хрупкости костей и частым переломам. Сложнейшим из них — перелом шейки бедра. При нем ломается кость в самой узкой части тазобедренного сустава. В результате пациент лишается возможности ходить, стоять или сидеть.
Виды переломов
По локализации такие травмы делятся на медиальные и вертлужные. Первые проходят непосредственно по срединной (самой узкой части) шейки. Ввиду своего расположения медиальные переломы называются также внутрисуставными.
В 80–85% случаев эти травмы возникают в возрасте после 70-ти , когда у человека вследствие утраты значительного количества кальция кости теряют прочность. Получить такой перелом пациенту пожилого возраста очень просто. Достаточно поскользнуться и упасть «на ровном месте».
Вертлужные переломы локализуются в области основания шейки бедра (большого вертела) или ее головки. Чаще всего они происходят в молодом либо очень преклонном возрасте. Люди моложе 50-ти получают их при серьезном направленном воздействии на определенную часть скелета. Например, вследствие автомобильной аварии, спортивной травмы, падения с высоты.
У пенсионеров такие повреждения возникают в старческом возрасте (после 80-ти), когда кости уже очень пористые. При этом какой бы вид перелома шейки бедра ни произошел, для пожилого больного он означает длительный период неподвижности и высокий риск инвалидности.
Пансионат после перелома шейки бедра












Длительный период неподвижности лежачих больных, сопровождающий параличи, парезы после инсульта или вынужденную иммобилизацию вследствие перелома костей таза, имеет много негативных последствий. Одно из самых грозных — пролежни. Они представляют собой участки омертвевшей ткани в областях наибольшего давления тела: под ягодицами, крестцом, выступами позвонков, лопатками, пятками, затылочной областью.
Пролежень образуется в месте наибольшего давления костей на мягкие ткани. Оно обуславливает сжатие кровеносных сосудов и нервов. Прекращается доставка кислорода и питательных веществ клеткам кожи, подкожной жировой клетчатки, мышц. Вследствие этого клетки гибнут. Начинается некроз тканей. Решить проблему помогают противопролежневые круги, валики, матрасы и другие спецсредства.
Показания к применению противопролежневых кругов
Использование средств профилактики пролежней необходимо в следующих случаях:
• Пациент проходит лечение после инсульта, инфаркта, перелома костей таза, пребывает в вынужденно неподвижном или бессознательном состоянии.
• Период иммобилизации длится более 2-х недель.
• Больной не способен вставать, садиться или самостоятельно поворачиваться в постели, вследствие чего может непрерывно оставаться в одном положении дольше 2-х часов.
• Пациент страдает ожирением, дистрофией, анемией, диабетом или другими заболеваниями, влияющими на трофику тканей.
• Госпитализации предшествовал период недостаточного ухода. Обездвиженный человек не получал полноценного питания, либо за его кожным покровом плохо ухаживали.
• В указанных областях (крестец, лопатки, позвоночник и пр.) уже появились красные пятна, которые не исчезают при поворачивании и растирании тела.
Все эти условия неминуемо ведут к образованию пролежней, поэтому требуют немедленного использования противопролежневых средств.
Пролежни – это дистрофический процесс на коже и в мышечном слое, появляющийся вследствие нарушенного кровотока и лимфотока в тканях. Пролежни появляются вследствие сдавливания костных выступов твердой поверхностью извне. Наиболее подвержены их появлению люди с ограниченной подвижностью, которые вследствие своего недуга находятся в статичном лежачем положении.
Своевременная диагностика и лечение пролежней обеспечит комфортную жизнь без тяжелого процесса реабилитации. Врачи Юсуповской больницы подходят к разработке плана терапии индивидуально и комплексно, основываясь на последних достижениях медицины.

Причины появления пролежней
Пролежни - это заболевание присущее людям, по причине болезни прикованным к постели. Вследствие длительного сдавливания мягких тканей между костями и твердой поверхностью, нарушается крово- и лимфоток, развивается постепенное омертвение тканей. Факторами риска появления пролежней являются:
- неправильное питание и недостаточное количество потребляемой жидкости. С пищей мы получаем все самые необходимые элементы для нормального функционирования обменных процессов в организме, а вода в свою очередь отвечает за гидробаланс кожных покровов. В случае нарушенного белкового обмена или недостаточного увлажнения кожи существует риск развития пролежней;
- редкая смена положения больного. При нерегулярной смене позы пациента (реже 1 раза в час) риск развития пролежней увеличивается, так как длительное соприкосновение костных выступов с поверхность провоцируют возникновение повреждений;
- влажная среда. Пролежни часто возникают на влажной коже, если больной страдает повышенным потоотделением, недержанием мочи или кала. Патогенные микроорганизмы, содержащиеся в большом количестве в этих биологических жидкостях, провоцируют развитие вторичного воспалительного процесса в ранах;
- дистрофия или избыточный вес пациента. Физическое истощение мягких тканей приводит к большему сдавливанию, а тучность пациента в свою очередь увеличивает массу давления на поверхность, затрудняя циркуляцию крови в ткани в еще большей степени;
- сахарный диабет;
- нарушенная болевая чувствительность кожных покровов, неврологические заболевания, сопровождающиеся параличами или судорогами. Из-за нарушенной чувствительности кожи пациент не чувствует первых симптомов пролежней на своем теле, что существенно затрудняет процесс первичного выявления заболевания. Судороги же провоцируют дополнительное трение, повреждающее эпидермис.
Профилактика и лечение пролежней: алгоритм
Лечение пролежней, как правило, состоит из регулярных перевязок имеющихся ран и предупреждения появления новых пролежней. Терапию подбирает лечащий врач, ссылаясь на индивидуальные потребности пациента, непереносимость им определенных лекарственных препаратов и стадии самого заболевания. Самостоятельно подбирать препараты не желательно, поскольку неумелый подход может лишь усугубить ситуацию. Обработка раны происходит один-два раза в день неагрессивными препаратами, такими как, например, хлоргексидин, после чего накладывается повязка с ранозаживляющими мазями. Если уход за лежачим больным происходит дома без участия специалиста, перед обеззараживающими манипуляциями сначала следует оценить общее состояние пролежня – установить, имеется ли в ране наличие некроза (серо-желтые или черные мягкие ткани по краям раны), а также классифицировать степень пролежня. Современная медицина определяет несколько видов пролежней:
- 1 стадия пролежня. Кожный покров на месте костного выступа раздражен, имеется венозная эритема, общее локальное покраснение. Пациент жалуется на повышенную чувствительность в данном месте, или напротив – на онемение. В некоторых случаях наблюдается повышение температуры тела до субфебрильных показателей;
- 2 стадия пролежня. Имеется небольшая рана, поврежден эпидермис и часть дермы. На месте локализации пролежня появляется пузырь, наполненный гнойными массами розоватого или желтоватого оттенка;
- 3 стадия пролежня. Некроз распространяется по всей глубине дермы, захватывая подкожную жировую клетчатку. Сам пролежень выглядит как кратерообразная рана с дном из омертвевшей ткани грязно-желтого или серого цвета;
- 4 стадия пролежня. Пролежень достигает сухожилий, мышц и костей. Некротические массы на дне пролежня имеют черный оттенок.
Пролежни любой стадии желательно лечить под контролем опытного врача. Медицинский персонал Юсуповской больницы регулярно проводит повышение квалификации, что позволяет всегда лечить наших пациентов самыми современными методиками и препаратами.
Профилактика пролежней у лежачих больных: алгоритм действий
Наилучшая профилактика пролежней - это качественный и регулярный уход за больным, который может проводиться как дома, так и в стенах стационара. К основным правилам выполнения уходовых манипуляций относятся:
- регулярная смена и стирка белья неагрессивными порошками. Поскольку больной постоянно контактирует с ложем, белье, на котором он лежит, всегда должно быть чистым. Грязные простыни являются рассадником вредоносных микроорганизмов, которые могут спровоцировать развитие не только пролежней, но и других дерматологических заболеваний. Если человек страдает недержанием мочи и кала, следует пользоваться специальными средствами гигиены, такими как одноразовые подстилки или памперсы для взрослых;
- подкладывание под крестец, затылок и другие необходимые места специального резинового круга, перестеленного гипоаллергенной пленкой. Резиновый подкладной круг является незаменимым средством в уходе за лежачими больными. Благодаря полости внутри него, рана не соприкасается с поверхностью, находясь в пространстве, тем самым не возникает болевых ощущений и не происходит присоединение инфекции;
- следует регулярно, раз в час переворачивать больного на другой бок для восстановления кровообращения и предупреждения застоя лимфы и крови в определенном участке кожи;
- по рекомендации врача можно выполнять легкие расслабляющие массажи в местах возможного образования пролежней;
- регулярное обмывание лежачего больного под теплой проточной водой с использованием мягких моющих средств гигиены. По наставлению врача также следует протирать места мацерации неагрессивным антисептическим раствором, после чего используя детскую присыпку.
Лечением пролежней в Юсуповской больнице занимаются лучшие хирурги столицы. Наши врачи подбирают специализированное комплексное лечение, основываясь на последних достижениях современной медицины. Лежачим пациентам Юсуповской клиники оказывается качественный уход за пролежнями. Алгоритм действий медицинского персонала согласовывается с высококвалифицированными врачами. В своей работе мы используем проверенные и надёжные средства, прошедшие многоэтапную проверку в европейских лабораториях. Для того чтобы записаться на прием к врачу, следует обратиться к координатору на нашем сайте, либо позвонить по телефону Юсуповской больницы.

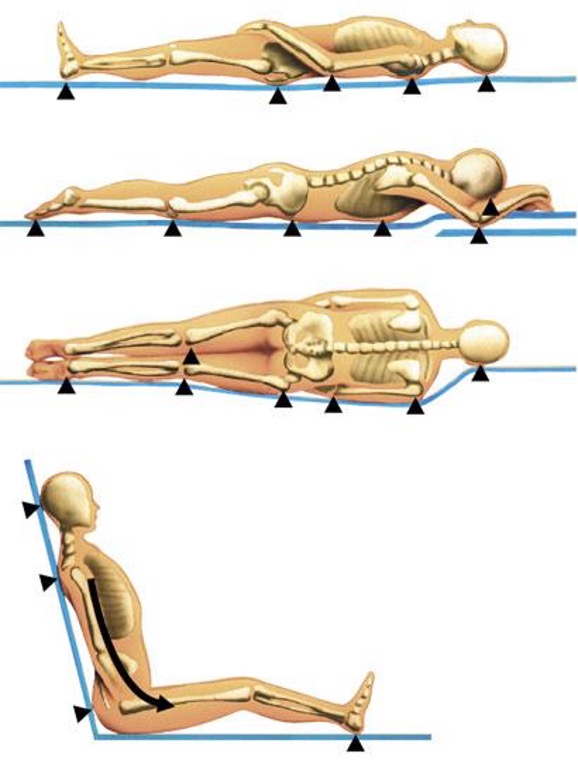
Пролежень (язва, pressure injury, pressure ulcer, decubitus ulcer, bedsore) – локальное повреждение кожи и(или) подлежащих тканей. Пролежни образуются в результате давления или сочетания давления с другими повреждающими факторами (трение, сдвиг, влажность и другие). Они располагаются, как правило, над костными выступами ( крестец , пятки , лодыжки , пальцы , локти, седалищные кости, остистые отростки позвоночника , копчик, тазобедренные суставы и затылок).
Ослабленные лежачие и сидячие больные с нарушенным кровообращением, чувствительностью (инсульты, повреждения спинного мозга) и сопутствующими заболеваниями чаще других страдают от этой проблемы. Существенную роль в возникновении и развитии локальных повреждений кожи и подлежащих тканей играют неправильный уход, недержание мочи и кала. Пролежни очень неприятное, опасное и дорогостоящее осложнение, которое ухудшает качество жизни, состояние больного и прогноз, тормозит процесс лечения, требует дополнительного ухода, врачебного наблюдения и расходов. Необходимо держать это осложнение под контролем.

Пролежень фото
Классификация. Стадии. Категории
Пролежни подразделяются на стадии (категории)
Основных стадий (категорий) - четыре. И две дополнительные стадии (категории). Классификация предложена Европейской консультативной группой (EPUAP) и Американской национальной консультативной группой по пролежням (NPUAP). Стадии и категории необходимы для понимания тяжести, глубины повреждения тканей и принятия решений по тактике лечения. Они помогают определиться и ответить на вопросы. Как проводить лечение и уход? Когда необходимо хирургическая помощь? Какие выбрать повязки? Прогноз?
Пролежни часто трудно поддаются диагностике. Иногда их очень сложно отличить от дерматита или опрелости. Очень важно правильно разобраться и установить диагноз, поскольку схемы профилактики, лечения и ухода могут отличаться.
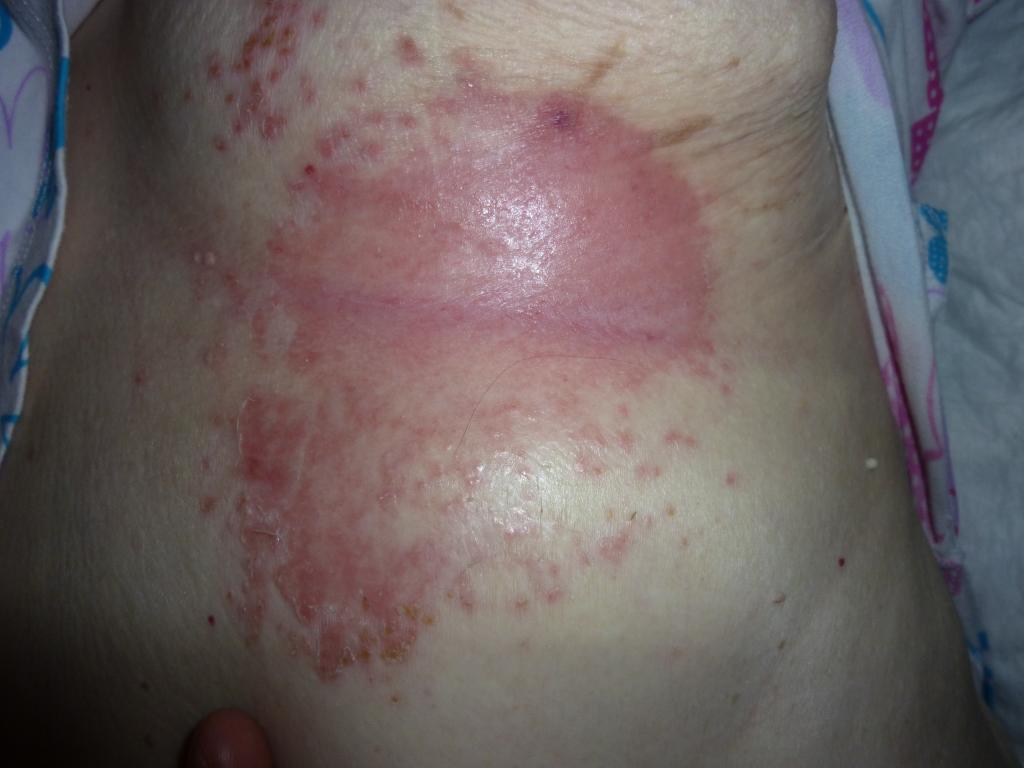
Опрелость фото
Стадия (категория) 1
Покраснение (гиперемия, эритема) стойкое, не проходит и не бледнеет при устранении давления. Покраснение локальное и располагается над костным выступом. Иногда оно бывает не очень заметно. Зона подозрительная на развитие пролежня может быть другого цвета и отличаться от окружающих тканей (пепельного, синеватого или пурпурного). Стадия (категория) 1 начальная - это сигнал, что лежачий больной уже в группе риска по образованию более глубоких, обширных и тяжелых пролежней!
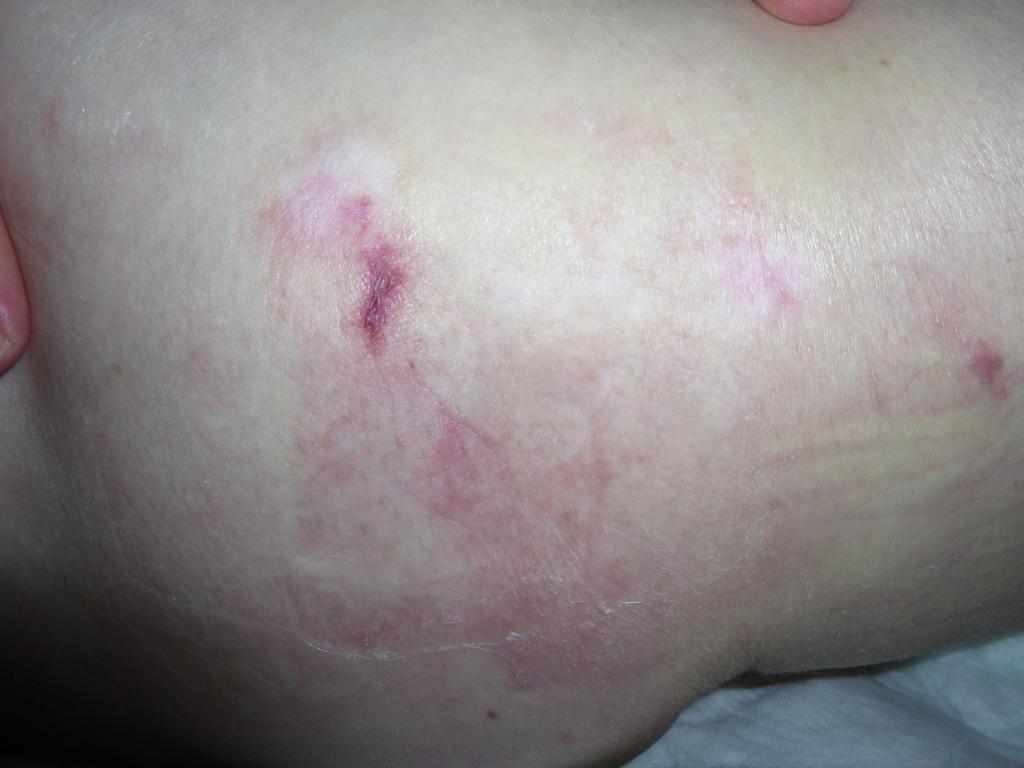
Пролежень 1 (начальная) стадия фото
Стадия (категория) 2
Повреждение поверхностных слоев кожи (эпидермис и дерма). Пролежень выглядит, как неглубокая открытая рана, язва, эрозия с красным или розовым дном. Может быть поверхностный струп (корочка) или налет фибрина. В этой стадии изменения могут быть в виде пузыря, который заполнен серозным или сукровичным содержимым. Иногда этот пузырь бывает вскрывшимся в виде отслоенного и сморщенного эпидермиса (поверхностный слой кожи).
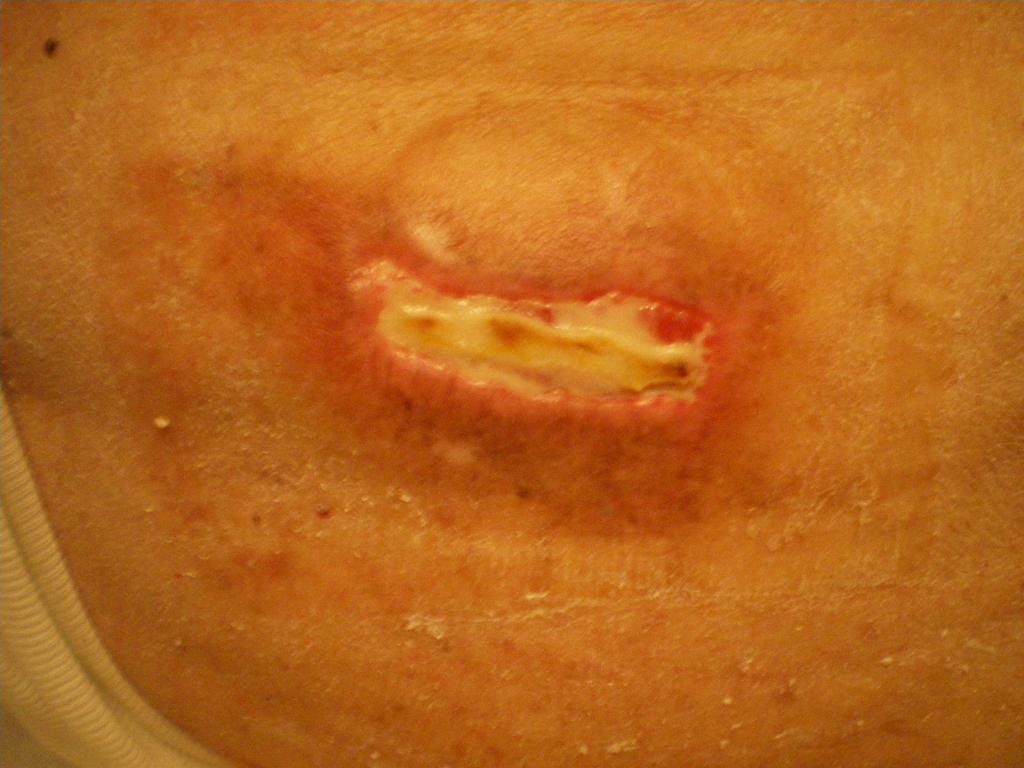
Пролежень 2 стадия фото
Стадия (категория) 3
В этой стадии происходит повреждение (некроз-омертвение) всех слоев кожи. Подкожная жировая клетчатка видна в ране. Кости, сухожилия и мышцы закрыты, не обнажены.Сверху может быть струп (корочка) или некроз (мертвые ткани). Края раны бывают подрыты. Возможно наличие карманов, затеков с гнойным отделяемым и свищевых ходов.
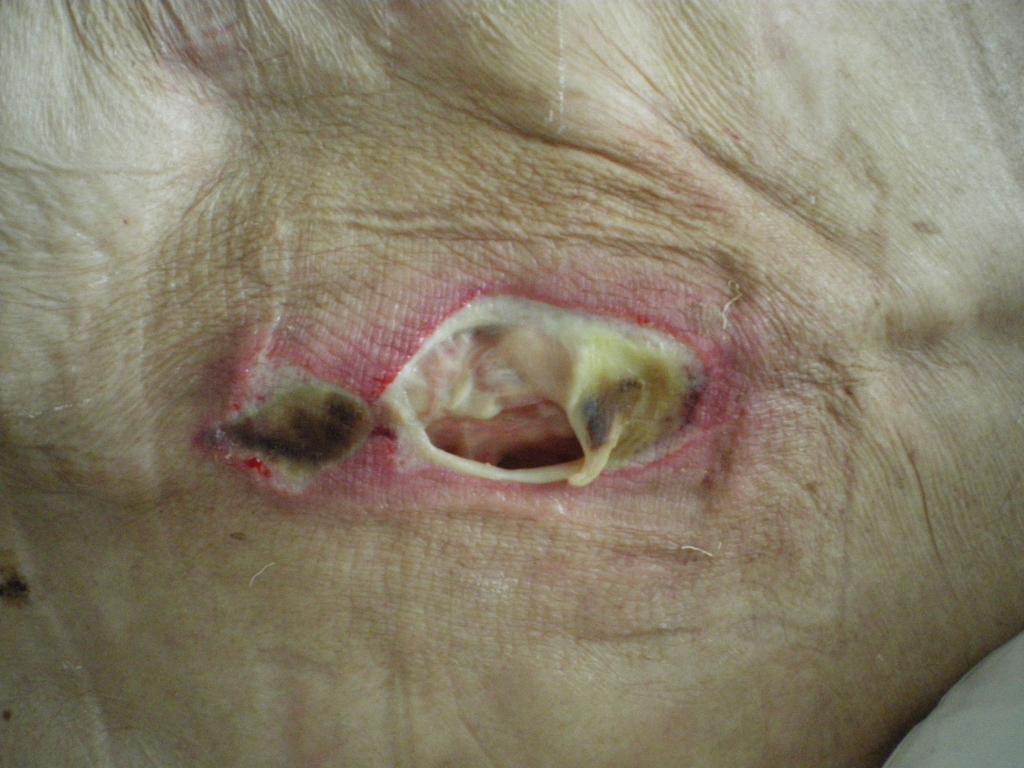
Пролежень 3 стадия фото
Стадия (категория) 4
Повреждение тканей (некроз - омертвение) всех слоев кожи и подкожной клетчатки. В отличие от третьей стадии, повреждены и подвержены гнойно-некротическому (нагноение и омертвение) процессу глубоколежащие ткани и структуры (фасции, сухожилия, мышцы, кости и суставы). Нарушается кровообращение в пораженном участке. Рана частично или полностью покрыта некротическими массами (мертвыми тканями) или струпом. Глубокие карманы, затеки с гнойным отделяемым и свищевые ходы характерны для этой стадии. Влажные некрозы (мертвые ткани) пролежня, могут являться причиной интоксикации и сепсиса. В ране могут зиять костные структуры, суставные капсулы, что делает возможным возникновение остеомиелита. Остеомиелит тяжелейшее осложнение (нагноение, омертвение и секвестрация-отторжение костной ткани).
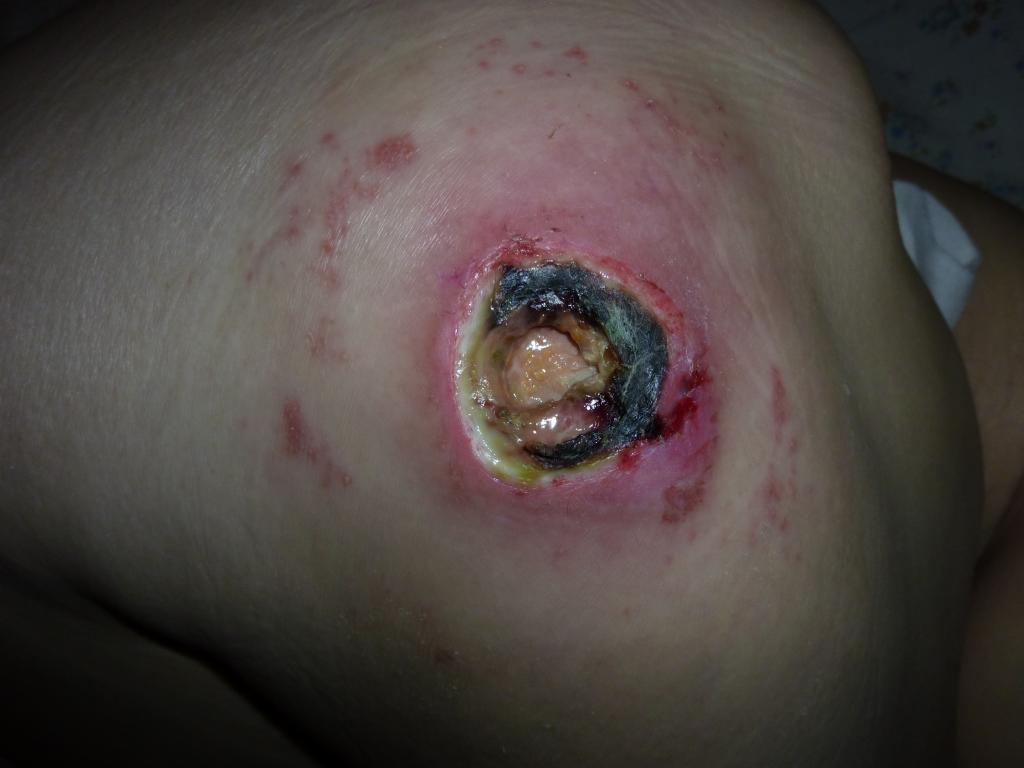
Пролежень 4 стадия фото
Стадия (категория): неклассифицируемый пролежень
Глубокий некроз (омертвение) тканей при котором дно раны может быть покрыто налетом (желтого, желто-коричневого цвета, серого, зеленого, коричневого или черного цвета) и(или) струпом - корочкой (коричневого или черного цвета). До удаления некроза (мертвых тканей) и(или) налета невозможно точно классифицировать пролежень, после удаления, как правило, выявляются 3-4 стадии.

Стадия (категория) неклассифицируемый пролежень фото
Стадия (категория): подозрение на глубокое повреждение тканей
Локальный очаг повреждения тканей темного цвета (пурпурный или бордовый) с четкими границами на фоне обычной, неизмененной кожи. Может быть в виде темной гематомы (кровоподека) из-за повреждения мягких тканей в результате их сдавливания и/или смещения.
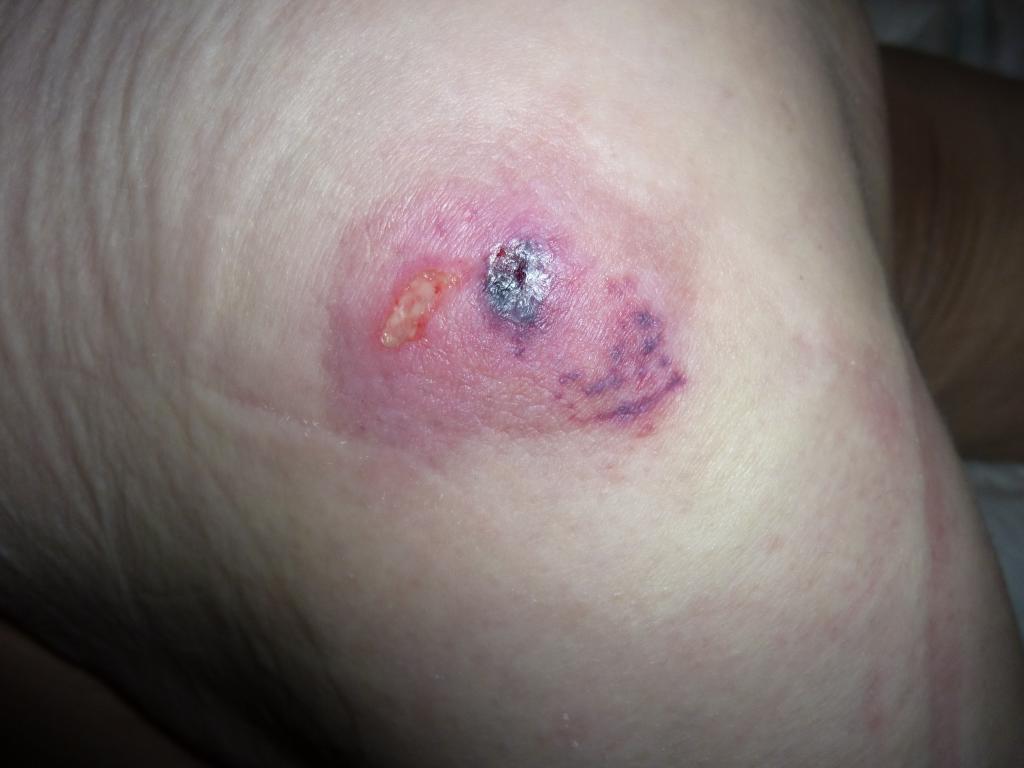
Стадия (категория) подозрение на повреждение глубоких тканей фото
Профилактика
Пролежни легче и дешевле предупредить, чем лечить и ухаживать за ними!
Пролежни в первую очередь проблема ухода. Если все правильно организованно, то риск возникновения и распространения язв значительно сокращается. Прежде чем начинать лечение необходимо решить вопрос организации профилактики и ухода за пациентом.
Пять принципов профилактики:
Устранение давления (функциональная кровать, противопролежневый матрас, надувные круги, смена положения тела, каждые 2 часа)
Гигиена. Постоянный, регулярный и правильный уход (уход за кожей, особенно в местах повышенного риска образования пролежней)
Организация режима дня и питания (процедуры, перевязки, время и рацион кормления)
Активизация больного (присаживание, дыхательная гимнастика, лечебная физкультура)
Консультации врача и наблюдение медперсонала
Лечение пролежней. Уход за пролежнями
Правильный уход основа и залог успешного лечения пролежней!
Необходимо быть готовым к тому, что очищение и заживление пролежня может длиться долгие недели, многие месяцы и даже годы. Очень часто кажется, что пролежни безнадежная и практически неразрешимая проблема. Но это не так. Да, ее решение требует много душевных, физических и материальных затрат. Да, это сложно. Но, в наших силах обеспечить, если не полное излечение, то хороший уход и нормальное качество жизни лежачему человеку с пролежнями. Любой человек, достоин этого. Каждому из нас необходимо внимание, забота и любовь, особенно в такой сложной ситуации. Самое главное это терпение, знание и действие.
К сожалению, нет универсальной схемы лечения, средства или повязки для всех и каждого. Пролежни все разные. Они в разных стадиях и фазах раневого процесса. У них разные размеры. У каждого лежачего больного свой возраст, индивидуальное общее состояние и сопутствующая патология. Панацеи от пролежней нет.
Пожалуйста, не занимайтесь самолечением!
Если не будет надлежащего медицинского наблюдения, то возможны тяжелейшие осложнения (флегмона, остеомиелит, сепсис и смерть). Для правильного лечения и ухода необходим контроль врача за очищением раны и ее заживлением. Врач должен проводить осмотр больного, оценку состояния больного и раны, как минимум, один раз в неделю. Нужно иметь в виду, что если очищение и заживление происходит не так, как ожидается, то возможно требуется изменение схемы лечения, решение вопроса об операции и смене повязок. Эти ответственные решения должен принимать врач. Затраты, потери, осложнения, неудовлетворенность и вред от неправильного самолечения могут быть весьма серьезными и удручающими.
Очень важно под контролем врача организовать мероприятия:
- Профилактика ( 5 принципов профилактики пролежней )
- Назначения и контроль за терапией (препараты, антибиотики и др. лекарственные средства)
- Анализ, устранение и контроль за факторами, которые мешают очищению и заживлению пролежней
- Организация перевязок (использование перчаток, чистых стерильных инструментов и(или) одноразовых перевязочных наборов)
- Очищение раны и удаление некрозов (мертвых тканей). Санация (промывание раны)
- Уход за кожей в области раны. Уход за раной. Влажная терапия раны (современные повязки, вакуум терапия NPWT и VAC-therapy)
- Мониторинг осложнений (наблюдение, ранее выявление, лечение и своевременная госпитализация)
- Пластические вмешательства для закрытия ран после их очищения
В первой стадии нет необходимости в хирургическом пособии. Очень важно сосредоточиться на предупреждении дальнейшего развития процесса и возникновения новых локальных повреждений. Основной задачей становится защита измененной кожи от давления, воздействия повреждающих факторов и инфекции. Уход за пролежнем первой стадии выполняется с помощью современных средств для питания, тонизации и защиты кожи. Затем можно закрыть измененные участки прозрачными воздухопроницаемыми полиуретановыми пленками или гидроколлоидными повязками для профилактики.
Во второй стадии появляется необходимость в консультации хирурга и организации перевязочного процесса. Хирург удаляет или срезает отслоенный эпидермис (поверхностный слой кожи). Затем рана или эрозия очищается и санируется (промывается). Для очищения, заживления и ухода за раной в этой стадии можно использовать современные инновационные, интерактивные повязки. Повязки подбираются исходя из фазы раневого процесса, состояния раны, качества и уровня экссудации.
В самых тяжелых третьей и четвертой стадиях требуется полноценное, качественное хирургическое пособие. Некрозы (мертвые ткани) кожи, подкожной клетчатки, мышц и костных структур, которые начали отграничиваться от живых тканей и отторгаться, предпочтительно удалять хирургическим путем. Удаление влажных некротических (мертвых) тканей, вскрытие гнойных затеков и полостей позволяют быстрее очистить пролежень и уменьшить интоксикацию.
Хирургическая помощь значительно ускоряет процесс очищения, а затем и заживления раны. Квалифицированная радикальная хирургическая обработка предпочтительна. Но очень важно помнить, что полное иссечение всех мертвых тканей при хирургической обработке не всегда возможно и целесообразно. При попытках максимально радикально убрать мертвые (некротические) ткани в глубоких пролежнях, возможно обильное кровотечение!
Для полного очищения ран можно использовать мази на водорастворимой основе (Левосин, Левомеколь, Браунодин), ферменты ( Протеокс Т , Протеокс ТМ , ПАМ-Т , ПАМ-ТЛ , Трипсин, Химотрипсин, Ируксол) и современные инновационные повязки (HydroClean - Гидроклин, Sorbalgon - Сорбалгон, Askina sorb - Аскина сорб, Hydrosorb Gel - Гидросорб Гель, Purilon - Пурилон, Askina Calgitrol Ag - Аскина Калгитроль Аг, Atrauman Ag - Атравман Аг с серебром).
После хирургического удаления или иссечения некротических (мертвых) тканей и очищения основной задачей является правильный уход за раной (создание влажной физиологичной среды, абсорбция отделяемого и предохранение от высыхания). В фазы грануляции и эпитализации раны можно использовать средства ускоряющие заживление (винилин, актовегин) и современные повязки (Hydrocoll - Гидроколл, Branolind N - Бранолинд Н, Hydrotull - Гидротюль, HydroTac - Гидротак и другие).
Также для ускорения заживления раны и эвакуации обильного экссудата можно использовать современные инновационные методы лечения, например вакуум терапию (NPWT или VAC-therapy).
Если рана после очищения и перевязок длительно самостоятельно не заживает, то возможно ее закрытие с помощью пластических вмешательств.
Результаты до- и после
Отзывы
Хочу выразить огромную благодарность Александру за его профессионализм, отзывчивость и небезразличие к пациентам и их родственникам, к сожалению, так не свойственное современным врачам. Александр оперативно приехал домой к моей маме на консультацию по лечению пролежня, с которым мы пытались справится в течении 3 месяцев, привлекая разных врачей. До этого процесс заживления шёл очень медленно с переменным успехом. Александр приехал со всем необходимым стерильным инструментом и средствами для обработки, рассказал и показал, как надо правильно ухаживать за пролежнем. Даже оставил инструменты и средства обработки, чтоб у нас была возможность, не прерывая лечение, заказать и купить все необходимое. После этого в случае необходимости он корректировал наше лечение. Мы вместе с Александром справились с этой болячкой! С уверенностью буду рекомендовать этого прекрасного врача! Спасибо Вам, Александр!
Яблонин Борис
Уважаемый Александр Шагжиевич!
Хотелось бы выразить Вам искреннюю благодарность за помощь. Ее трудно переоценить.
С момента вашей первой перевязки появилась надежда на то, что с такой тяжелой раной можно, что то сделать. Очень важным моментом была именно методика перевязки, выстраивание системы по уходу за раной, тщательность и системность выполнения всех последующих действий. Глубокое профессиональное знание процессов происходящих в ране, которые заметны только доктору с вашим опытом и знаниями и главное умение общаться с больным человеком.
Мне очень помогло то, что вы системно и последовательно каждый день объясняли мне какие процессы происходят в ране в чем они проявляются как могут протекать. Редко кто из врачей уделяет такое снимание именно передаче своих знаний тем, кто должен продолжить уход за раной на стадии дальнейшей реабилитации. Не увидев своими глазами методику перевязки, не попробовав сделать это своими руками, с применением вашей методики с новыми перевязочными материалами невозможно было бы самому продолжить уход за раной. Не удивительно, что при таком лечении даже мне удалось увидеть и перенять вашу тщательность, внимание к самым небольшим изменением в ране системность и обязательность выполнения всех мелких деталей вашей методики.
Отдельно просто обязан поблагодарить Вас за психологическую помощь, которую вы одновременно с лечением самой раны оказали и мне и моей больной маме. Это помощь позволила поверить в возможность выздоровления не опустить руки на полпути этого очень сложного и длительного процесса. Ваше умение общаться с больным и его окружением спокойно, доброжелательно без ложного оптимизма и очень терпеливо было для меня огромной моральной поддержкой, вселяющей веру в возможность выздоровления мамы.
С чувством искренней благодарности и признательности за оказанную помощь.
Шамсутдинова Олеся
Я, Шамсутдинова Олеся, бесконечно благодарна хирургу Александру Шагжиевичу за квалифицированную операцию (удаление некроза) моей маме. За его чуткость, профессионализм и желание терпеть, понять, надеяться. ибо вдвоем легче переносить скорби. Низкий Вам поклон.
Ирина
Летом 2020 года мы столкнулись с очень неприятной и страшной проблемой. Вследствие длительного пребывания в больнице и невозможностью двигаться из-за перелома ноги, на спине (в области поясницы) образовался пролежень. В больнице, к сожалению, он был запущен и на момент выписки оценивался на 4 степень тяжести. Знакомые посоветовали обратиться к врачу хирургу Гармаеву Александру Шагжиевичу. И хочу сказать, что мы ни на секунду об этом не пожалели. Александр приехал в тот же день, произвел все необходимые процедуры с раной, наблюдал несколько дней подряд. Доктор показал как правильно обрабатывать рану, накладывать повязки. Проблему удалось решить достаточно быстро благодаря грамотно подобранному лечению и современным препаратам.
Александр, спасибо, за профессионализм, за то что всегда были на связи, приезжали при необходимости. Психологическая поддержка пациента и родных была бесценна.
Читайте также:

