Что будет в пункции при лимфадените
Обновлено: 24.04.2024
Специалисты нашей клиники( врачи-оториноларингологи) прибегают к биопсии лимфатических узлов (взятию фрагмента ткани) для последующей гистологической диагностики, исследованию под микроскопом.
Показания к взятию биопсии

Исследованию подлежат лимфоузлы различных групп: подчелюстные, шейные, околоушные, надключичные, подмышечные, паховые. В норме даже поверхностно расположенные лимфоузлы не удается пропальпировать, прощупать. Пальпация возможна только при их увеличении.
Увеличение лимфатических узлов может быть единичным и множественным, болезненным или безболезненным. Лимфуозлы при этом могут быть подвижными или спаянными с окружающими тканями. Нередко вокруг них формируется зона покраснения или отека кожи.
В любом случае, стойкое продолжительное увеличение и уплотнение хотя бы одного лимфатического узла должно насторожить в плане возможного опухолевого процесса. Дело в том, что при распространении этого процесса из первичной опухоли близлежащие лимфатические узлы первыми берут на себя удар – здесь формируются вторичные метастатические опухоли. В ряде случаев в лимфоузлах формируется первичный опухолевый процесс.
Впрочем, увеличение лимфоузлов может быть связано не с опухолью, а с другими факторами (инфекции, переохлаждения, обменные нарушения, болезни внутренних органов), которые приводят к его воспалению, лимфадениту. Ведь лимфоузлы быстро реагируют на патологические изменения окружающих органов и тканей.
Предварительную информацию врач получает в ходе внешнего осмотра и последующего УЗИ лимфоузла. Уже на основании полученных данных опытный специалист нашего центра может судить о характере патологии. Но чтобы сделать окончательные выводы, нужна биопсия.
Методика биопсии лимфоузла

Перед биопсией пациента осматривают врачи, он проходит исследования, необходимые для выявления противопоказаний. Таковыми являются: замедление свертывания крови, активные воспалительные заболевания кожи, травмы кожи в области обследуемого патологически измененного лимфоузла. За неделю до взятия материала следует прекратить прием противовоспалительных средств, антикоагулянтов, и других лекарств, замедляющих свертывание крови.
Саму биопсию можно проводить несколькими методами. Каждый из них имеет свои плюсы и минусы. Поэтому метод взятия биопсийного материала выбирается врачом индивидуально, учитывая особенности конкретного клинического случая.
- Пункционная аспирационная биопсия
Данная методика малотравматичная, и проводится под местной анестезией. Однако существует опасность, что материал возьмут «не оттуда» - не из лимфоузла, а с близлежащих тканей. Чтобы свести вероятность ошибки к минимуму, биопсийная ткань (биоптат) берется из 2-3 участков лимфоузла под контролем УЗИ. Но и в этих случаях объем биоптата очень мал, и его может быть недостаточно для полноценной диагностики. Несколько больший объем материала можно получить, если вместо шприца использовать специальный прибор, вакуумный аспиратор.
Зато для исследования берется весь материал, и вероятность диагностических ошибок исключена. К эксцизионной биопсии прибегают, если злокачественное перерождение лимфоузла не вызывает сомнений, или в других ситуациях, когда необходимо удалить весь узел полностью. Таким образом, эксцизионная биопсия является одновременно и диагностическим, и лечебным вмешательством.
После взятия материала на место пункции накладывают асептическую повязку. Разрез при эксцизии ушивают косметическими швами. В дальнейшем наши сотрудники проводят туалет места пункции или разреза до заживления или снятия швов, и обрабатывают его антисептиками. С результатами гистологического заключения можно будет ознакомиться через неделю.
© 2017 – 2022 МКЦ «Проксима».
Все права защищены.
Размещенная на сайте информация и прейскурант не являются публичной офертой.
© 2017-2022 МКЦ «Проксима». Все права защищены
Размещенная на сайте информация и прейскурант не являются публичной офертой.
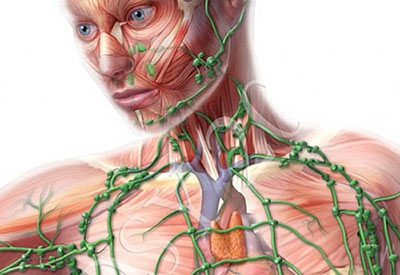
Лимфатические узлы представляют собой сгущения лимфоидной ткани, являясь при этом частью иммунной системы организма. В них происходит созревание В и Т-лимфоцитов и клеток, которые вырабатывают антитела, необходимые для формирования иммунитета. Посредством данных «опорных микростанций» происходит фильтрация лимфы, благодаря чему организм может своевременно распознавать чужеродные белки и активировать ответную реакцию на находящиеся в нем инфекции и атипичные клетки. В нормальном состоянии лимфатические узлы выполняют свои функции незаметно для человека, однако при наличии тяжелых заболеваний могут возникать изменения структуры и появляется болевой синдром.

Чаще всего выполняется пункция лимфатического узла шеи, поскольку именно в этой зону сосредотачиваются лимфатические сосуды от ушей, зубных каналов, полости рта, верхних дыхательных путей. Это обеспечивает максимальную инфекционную нагрузку.
Цели проведения пункции лимфатического узла:
- установление причины изменения структуры лимфатического узла, его размера;
- оценка активности патологического процесса;
- определения характера новообразования;
- установление агрессивности злокачественной опухоли, ее стадии;
- контроль эффективности проводимого лечения, решение вопроса о его корректировки;
- разработка оптимальной схемы терапии.
Показания для пункции лимфатических узлов
Лимфоузлы расположены повсеместно. Из поверхностно расположенных различают подчелюстные, шейные, подмышечные, паховые лимфоузлы. Но даже эти поверхностные группы лимоузлов в норме не пальпируются (не прощупываются). Пальпируемыми они становятся лишь при увеличении. При этом зачастую отмечается их уплотнение и болезненность ткани. Увеличенные лимфоузлы могут быть единичными (солитарными) и множественными, подвижными или наоборот, спаянными с окружающими тканями. Кожа над такими узлами, как правило, покрасневшая и отечная.
Весь этот комплекс патологических изменений именуют лимфаденопатией. Это не диагноз, а собирательный термин. Лимфаденопатией проявляются многие воспалительные инфекционные и неинфекционные заболевания, иммунные нарушения, онкозаболевания самих узлов и внутренних органов. Для того чтобы установить причину, поставить конкретный диагноз, необходимо цитологическое исследование ткани узла.
Ткань берут в ходе пункционной биопсии с использованием игл различного диаметра. При этом всегда есть опасность ложноотрицательного результата из-за того, что материал возьмут не из самого патологического очага, а с близлежащих здоровых участков. Чтобы этого не случилось, пункцию проводят под контролем УЗИ.

Когда показано проведение пункции:
- длительная лимфаденопатия неустановленной этиологии - увеличение лимфатического узла в отсутствии признаков течения инфекционного или воспалительного процесса;
- наличие признаков (по клиническим данным, по результатам ультразвуковой диагностики), указывающих на опухолевую природу увеличенного в размерах лимфатического узла;
- увеличение лимфоузлов в сочетании с такими симптомами как стремительная потеря веса, повышенная ночная потливость, повышенная температура тела, хроническая слабость;
- размер лимфатического узла более чем 1 см.
Подготовка к пункции лимфоузла
Подготовка к проведению пункции лимфатического узла начинается с приема врачей и проведения первичного осмотра. Пациенту, в зависимости от проявлений патологического процесса, надлежит обратиться к терапевту, иммунологу или онкологу, Также показана сдача анализов и прохождение обследований:
- анализ крови;
- ультразвуковая диагностика области лимфатического узла.
С целью исключения противопоказаний к проведению вмешательства показано проведение теста на свертываемость крови.
Методика пункции лимфатических узлов
За неделю до пункции следует прекратить прием антикоагулянтов, противовоспалительных препаратов и других средств, угнетающих свертываемость крови. О других постоянно принимаемых лекарствах нужно обязательно проинформировать врача. Кушать и пить можно, ведь процедура малоболезненная и наркоз не нужен, достаточно поверхностной местной анестезии кожи.
Сама пункция может быть проведена тонкоигольным (аспирационным) или толстым (трепан-биопсия) методом. У каждого из этих методов есть свои достоинства и недостатки. Для тонкоигольной аспирационной биопсии используются иглы с диаметром внутреннего просвета 0,8 мм. Эту иглу подсоединяют к шприцу.

Обрабатывают кожу антисептиком, проводят местную анестезию. Затем под контролем УЗИ погружают иглу на требуемую глубину. Как только срез иглы окажется в нужном месте, натягивают поршень шприца и аспирируют, отсасывают содержимое лимфоузла. Аспирация материала проводится из 2-3 участков лимфоузла. После этого иглу извлекают, полученный материал помещают в пробирку или на предметное стекло, и отправляют в лабораторию для цитологического или гистологического исследования.
Несомненным достоинством данного метода является его малая травматичность. Процедура взятия материала практически безболезненна. Вероятность осложнений в виде повреждения близлежащих сосудов, нервных волокон, минимальна. Но у этой методики есть один существенный недостаток. Это низкая информативность. Ведь через тонкую иглу берется небольшое количество ткани. И этого количества может быть недостаточно для полноценного исследования.
В качестве альтернативы тонкоигольной биопсии служит трепан-биопсия. Здесь используются толстые иглы особой модификации. Одноразовая игла состоит из гарпуна и трепана. Закрепляют ее в пружинном устройстве, в пистолете. При срабатывании пистолета сначала выстреливает гарпун. Ткань для исследования попадает в желоб гарпуна. Затем выстреливает трепан, представляющий собой трубку с острыми краями.
Эти острые края срезают ткань в желобе. Получившийся фрагмент имеет вид столбика и располагается в просвете иглы. Этого столбика ткани достаточно для того чтобы провести полноценное исследование. Травматичность и болезненность трепан-биопсии несколько больше, чем у аспирационной биопсии. Хотя при полноценном обезболивании и правильной технике проведения она тоже безопасна.
Проблема не в этом. За один прокол можно взять материал только с одного участка. К тому же имеются сведения, что в некоторых случаях при имеющихся онкологических процессах в лимфоузлах трепан-биопсия может ускорить рост атипичных клеток.
Аспирация может осуществляться и толстыми иглами. Полая толстая игла подсоединяется к устройству, создающему разрежение, вакуум. Под действием низкого давления тканевой материал засасывается в иглу, и далее в камеру устройства. Полагают, что вероятность прогрессирования опухолевого процесса в данном случае невелика. К тому же толстоигольный вакуумный метод позволяет взять материал с нескольких участков узла за один прокол.
Что позволяет выявить пункция лимфатического узла

Противопоказания
Выбор методики (тонкоигольная аспирационная, толстоигольная вакуумная, трепан-биопсия) осуществляется врачом индивидуально. Пункцию лимфоузлов не проводят при нарушении свертывания крови, а также при имеющихся воспалительных процессах, травмах кожи в месте предполагаемого прокола.
Последствия и осложнения
Пункция лимфатического узла является безопасным диагностическим методом, при соблюдении методики проведения которого вероятность развития осложнений крайне низка. Однако среди возможных негативных последствий процедуры отмечают:
- кровотечение;
- инфицирование раневой области;
- онемение тканей;
- распространение опухоли.
Закономерными последствиями проведения пункции лимфатического узла считаются незначительные болевые ощущения в области прокола, образование гематомы. Данные симптомы не должны вызывать беспокойство, поскольку в течение двух-трех дней исчезнут самостоятельно.
Биопсия, пожалуй, является наиболее достоверным методом диагностики лимфоузлов. Это инвазивное, связанное с повреждением тканей, исследование, проводится в нашей клинике несколькими способами. Один из них – вакуумный под контролем УЗИ.
Показания для вакуумной биопсии

Расположенные повсеместно, лимфатические узлы являются своего рода биологическими фильтрами. Они собирают отходящую от органов и тканей лимфу, и очищают ее от болезнетворных микробов и их антигенов, мельчайших инородных частиц, измененных клеток.
- пальпация увеличенных лимфоузлов
- их болезненность
- спаянность с кожей и с окружающими мягкими тканями
- покраснение кожи в проекции увеличенного болезненного лимфоузла.
- Первичное воспаление лимфоузла (лимфаденит).
- Инфекционно-воспалительные процессы в организме.
- Неинфекционные заболевания внутренних органов.
- Иммунологические нарушения.
- Туберкулез.
- Злокачественные новообразования.
Злокачественный процесс может быть первичным, когда опухоль изначально поражает лимфатический узел, и вторичным, когда в лимфоузлах формируются метастазы из других органов. В этом плане примечательны т. н. регионарные группы лимфоузлов – шейные, подчелюстные, подмышечные, паховые. Расположенные поверхностно, они являются наиболее доступными для пункции.
Еще одно показание к диагностике – биопсия т.н. сигнальных лимфоузлов. При определенных видах злокачественных опухолей некоторые виды лимфоузлов первыми подвергаются метастазированию. В качестве примера можно привести подмышечные лимфоузлы. Именно сюда лимфогенно (с током лимфы) сразу же заносятся атипичные клетки из молочных желез. Поэтому подмышечные лимфоузлы являются сигнальными в отношении рака молочных желез у женщин. Биопсия сигнальных лимфоузлов позволяет нам диагностировать или исключить метастазирование. На основании результатов диагностики мы выбираем оптимальный объем операции по удалению первичной опухоли.
Методика вакуумной биопсии под контролем УЗИ

Толстоигольная вакуумная биопсия лимфоузла под контролем УЗИ имеет ряд преимуществ в сравнении с другими способами взятия материала для гистологического исследования. Здесь используются иглы длиной несколько сантиметров с маркировкой от 14 до 16G, что соответствует внешнему диаметру иглы 1,65-2,1 мм.
Такие иглы могут вместить достаточное для качественного исследования количество ткани. Для достоверного результата ткань берется с разных участков узла. Толстыми иглами это можно сделать за один прокол. Нет повторных проколов – нет и дополнительных травм. При проведении биопсии «вслепую» всегда есть опасность ошибочного взятия здоровых тканей. Поэтому мы проводим данное исследование только под контролем УЗИ.
Толстоигольная биопсия проводится при пальпируемых и непальпируемых опухолях. Вакуумная биопсия сочетает в себе диагностические и лечебные возможности. Подходит при обнаружении кисты, фиброаденомы, раке, доброкачественных опухолях. Проводится под ультразвуковым или рентгенологическим контролем. Толстоигольная вакуумная биопсия под УЗИ позволяет забрать чуть больше ткани, чем обычная игла.
Перед диагностикой необходима подготовка. В течение последней недели запрещен прием противовоспалительных средств, антикоагулянтов, и любых других препаратов, которые угнетают свертывание крови. Обо всех других принимаемых препаратах нужно информировать нашего врача. Если на коже в области прокола имеется растительность, ее нужно сбрить. Пищевые ограничения не обязательны – перед биопсией можно кушать.
Забор биопсийного материала осуществляет хирург нашей клиники. Предварительно кожа в области прокола обрабатывается антисептиком. На близлежащий кожный участок врач накладывает гель для лучшего контакта с датчиком аппарата УЗИ. После местной анестезии кожи врач осуществляет прокол иглой, подсоединенной к вакуумному насосу.
Далее, ориентируясь на изображение монитора, врач продвигает иглу к требуемым участкам, и включает насос. Под действием разрежения тканевой материал засасывается в просвет иглы, и попадает в камеру насосного приспособления. Далее этот материал помещается в контейнер, и направляется в лабораторию на гистологическое исследование. Продолжительность диагностической процедуры составляет 5-10 мин. После извлечения иглы место прокола повторно обрабатывается антисептиком, и на несколько дней прикрывается асептической повязкой.
Противопоказания
Могут быть общими и местными. Общие противопоказания – нарушения свертывания крови, любые остро протекающие воспалительные процессы и лихорадочные состояния. Местные противопоказания связаны с повреждениями и заболеваниями кожи и подкожных тканей в месте прокола.
Отличие пункции от вакуумной биопсии с помощью УЗИ

Выбор конкретного способа взятия материала зависит от клинической картины, стадии патологии и доступности лимфоузла. Основная задача врача — провести точную диагностику, для составления корректного плана лечения. Пункция отличается от биопсии тем, что при второй процедуре вмешательство травматичное, часто применяется скальпель. Но, есть вакуумная толстоигольная аспирационная биопсия, ее используют при расположении узловых образований близко от поверхности тела. Вакуумная биопсия исключает со 100% достоверностью рак. При выполнении вакуумной биопсии под контролем ультразвукового аппарата шансов повредить сосуды меньше.
Биопсия лимфоузла на шее
Процедуры нельзя проводить при шейном кифозе, если есть нагноение или нарушение свертываемости крови. Необходима биопсия пациентам, у которых есть подозрения на рак. Забор материала на шее проводится с целью его изучения под микроскопом, эти узлы играют важную роль иммунного фильтра. Проводят процедуру под контролем ультразвукового аппарата с помощью тонкой иглы.
Биопсия подмышечного лимфоузла
Забор материала осуществляется под ультразвуковым контролем. Для проведения процедуры используется тонкая игла. Важно ввести ее в лимфоузел и заполнить железистым биоматериалом для получения более детальной картины. Выполняется процедура в положении сидя. Пациент поднимает руку вверх и отводит назад. Исследование биоматериала необходимо при поражении молочной железы. Уместно проведение вакуумной биопсии под УЗИ при лимфагранулематозе и плоскоклеточном раке руки. При доказанном раке и подозрении на метастазы уместно выполнение тонкоигольной аспирационной биопсии.
Биопсия паратрахеальных лимфоузлов
В лимфатической системе легких расположено 13 лимфатических узлов. Паратрахеальные относят к верхним медиальным. Это группа средостения, они расположены в грудной клетке, маленького размера. Они не пальпируются, поэтому сложно узнать о наличии болезни, пока узлы не увеличатся в размере и начнут давить на соседние органы. Для проведения вакуумной биопсии потребуется:
- флюорография;
- рентген;
- анализы крови.
После получения результатов назначается вакуумная биопсия, после чего пациенту разъясняют способы лечения.
Биопсия сторожевого лимфоузла

Сигнальный лимфоузел — первый на пути оттока лимфы от опухоли. Вакуумная биопсия проводится для выявления микрометастазов, поскольку не всегда с помощью ультразвукового исследования можно их обнаружить. Процедура проводится для определения нахождения метастазов, и определения стадии болезни. Чаще проводится при меланоме кожи. После проведения процедуры могут появиться осложнения:
- онемение кожного покрова;
- болезненность в месте прокола;
- гематома;
- серома.
При проведении вакуумной биопсии сторожевого лимфоузла сразу не отпускают домой. Выписывают пациента на следующий день.
Лимфатическая система, которая состоит из лимфатических сосудов и лимфоузлов, выполняет в организме человека важные функции. В первую очередь это, конечно же, защита от разных патогенов, например, болезнетворных бактерий. В лимфатических узлах находятся иммунные клетки — T- и B-лимфоциты, макрофаги («клетки-пожиратели»).
Когда кровь проходит через мельчайшие кровеносные сосуды — капилляры — происходит фильтрация плазмы. Некоторое количество жидкой части крови поступает в окружающие ткани. Часть ее всасывается обратно в кровеносное русло, а часть поступает в сосуды.
Так формируется лимфа — прозрачная водянистая жидкость, в которой находятся иммунные клетки и некоторые вещества.
Лимфатические сосуды собираются во все более крупные и, наконец, сливаются в правый и левый грудные лимфатические протоки, которые впадают в вены. Таким образом, жидкость из лимфатической системы возвращается в кровеносное русло.
В разных частях тела на пути лимфатических сосудов находятся лимфоузлы — небольшие (0,5–20 мм) округлые или бобовидные образования. Лимфатические узлы — это часть иммунной системы организма, они играют роль механических и биологических фильтров, являются барьером для инфекционных агентов и раковых клеток.
Лимфатические узлы располагаются группами в определенных частях тела. Одни из них находятся глубоко внутри организма, например, в грудной клетке, другие — под кожей.
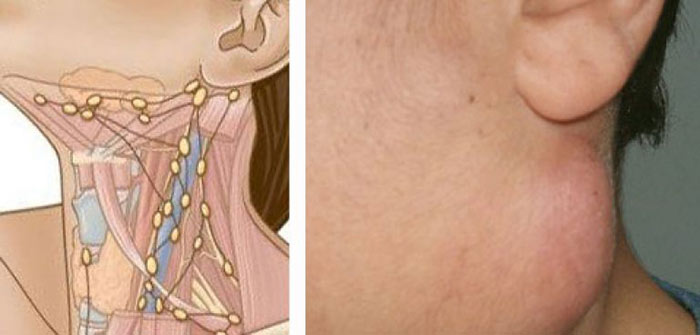
Где на шее находятся лимфатические узлы?
В области шеи выделяют несколько групп лимфатических узлов:
- подбородочные;
- поднижнечелюстные;
- предгортанные;
- яремные;
- околоушные;
- заушные;
- затылочные;
- задние шейные;
- надключичные.
Во время осмотра врач может их прощупать. Если лимфоузел увеличен — значит, в нем происходят патологические процессы. Чаще всего увеличение лимфатических узлов говорит о воспалении, гнойном процессе, инфекции, иногда — об онкологическом заболевании.
При каких видах рака увеличиваются шейные лимфатические узлы?
Некоторые злокачественные опухоли изначально развиваются в лимфатических узлах — они называются лимфомами. Выделяют лимфомы Ходжкина и неходжкинские лимфомы. Намного чаще в лимфоузлах встречаются метастазы — очаги, которые развиваются из опухолевых клеток, проникших из других органов.
Способность к метастазированию — общее свойство злокачественных опухолей, которое отличает их от доброкачественных новообразований. Некоторые раковые клетки отрываются от первичной опухоли и проникают в кровеносные или лимфатические сосуды. Они мигрируют с током лимфы и крови, затем оседают в разных частях тела и дают начало вторичным очагам. Если опухолевая клетка мигрирует по лимфатическим сосудам, в первую очередь она проникает в близлежащие (регионарные) лимфоузлы.
Какие злокачественные опухоли могут метастазировать в шейные лимфатические узлы?
В шейные лимфоузлы часто метастазируют злокачественные опухоли головы и шеи: плоскоклеточный рак верхних дыхательных путей, рак щитовидной, слюнных желез, кожи. В некоторых случаях первичная опухоль находится в другой части тела:
- рак молочной железы метастазирует в область шеи в 2,3–4,3% случаев, но это одна из самых частых причин метастазов в шейных лимфоузлах;
- рак легкого — в 1,5–32% случаев;
- рак пищевода — в 20–30% случаев;
- при раке желудка часто обнаруживается метастаз Вирхова — в лимфатических узлах левой надключичной области;
- в редких случаях имеются метастазы в шейных лимфоузлах при раке печени — гепатоцеллюлярной карциноме;
- рак почек — в 8% случаев;
- метастазы в шейных лимфоузлах при раке мочевого пузыря и яичников говорят о запущенном процессе и неблагоприятном прогнозе;
- рак шейки матки — 0,1–1,5% случаев;
- рак тела матки — 0,15% случаев;
- рак предстательной железы — примерно в 0,5% случаев;
- рак яичка — 2,6–4,5%;
- злокачественные опухоли центральной нервной системы.

Легко ли обнаружить метастазы в лимфатических узлах?
Зачастую это сложная задача. Если в лимфоузлах пока еще мало раковых клеток, то они обычно не увеличены, и больной не испытывает каких-либо симптомов. При этом для врача очень важно правильно разобраться в ситуации и установить верный диагноз, потому что, если удалена первичная опухоль, но не удалены лимфатические узлы, в которые распространились раковые клетки, в будущем произойдет рецидив.
Один из самых надежных и достоверных способов разобраться в ситуации — провести биопсию лимфоузлов. Это можно сделать разными способами:
- К тонкоигольной биопсии обычно прибегают, когда под кожей обнаружены увеличенные лимфатические узлы. Процедуру проводят под местной анестезией, она продолжается в среднем 15–30 минут. Врач вводит в увеличенный узел иглу и получает некоторое количество ткани.
- Открытая биопсия представляет собой небольшое хирургическое вмешательство, продолжается 30–54 минут, ее можно проводить под местной или общей анестезией. На коже делают разрез, и пораженный лимфатический узел удаляют целиком, либо его часть.
- В некоторых случаях показана биопсия сторожевого лимфатического узла. Если врач не знает, распространился ли рак в лимфоузлы, во время операции он вводит в опухоль радиофармпрепарат или флуоресцентный краситель. Препарат проникает в лимфатические сосуды и начинает распространяться по ним. Смотрят, в какой лимфатический узел краситель попадает в первую очередь. Этот лимфатический узел и называется сторожевым: его удаляют и отправляют на исследование в лабораторию. Если в сторожевом лимфатическом узле обнаружены раковые клетки, это означает, что, с высокой вероятностью поражены и другие регионарные лимфоузлы, и их тоже нужно удалить.
Как исследуют ткань лимфатического узла в лаборатории?
Проводят цитологическое и гистологическое исследование, смотрят, как ткань и клетки выглядят под микроскопом. Если в образце обнаружены опухолевые клетки, диагноз не оставляет сомнений.
Важно определить, из какого органа происходят опухолевые клетки, какие мутации, способствующие прогрессированию рака, в них произошли. В этом помогают молекулярно-генетические исследования. Знания о молекулярно-генетических характеристиках опухоли помогают врачу назначить оптимальное лечение.

Лимфатическая система состоит из лимфоузлов и сосудов, их питающих. Она многофункциональна, но главная ее функция – защищать организм от разного рода патогенов.
Для этого в лимфоузлах существуют иммунные клетки – T-лимфоциты и B-лимфоциты.
Прохождение крови через мелкие капилляры создает эффект фильтрации плазмы. Частично кровь поступает в окружающие ткани, частично – уходит обратно в кровеносное русло. Еще одна – в сосуды. Результат – образование лимфы. Она представляет собой прозрачную водянистую жидкость, содержащую иммунные клетки.
Лимфососуды, объединяясь, попадают в грудные лимфатические протоки, правый и левый, те же, в свою очередь, впадают в вены. Получается возвращение жидкости в кровеносное русло.
Лимфоузлы, как часть иммунной системы организма, локализуются в разных частях тела. Их задача – быть фильтрами, своего рода заграждениями для инфекционных носителей и патогенных клеток.
Локализация лимфоузлов на шее
Лимфоузлы располагаются по всему телу. Сейчас нас интересует шея, где есть такие группы лимфоузлов:
- Подбородочные;
- Поднижнечелюстные;
- Предгортанные;
- Яремные;
- Околоушные;
- Заушные;
- Затылочные;
- Задние шейные;
- Надключичные.

Врачебный осмотр предполагает их ощупывание. Увеличение лимфатического узла означает некие патологические процессы, в нем происходящие. Это может быть процесс воспалительный, гнойный, возникновение инфекции, а также онкология.
О методе
Биопсия лимфоузла – это сбор биоптата для дальнейшего изучения. Процедура очень информативна, точность диагноза – свыше 90 процентов.
Проводится биопсия при подозрении на рак, туберкулез и другие заболевания. Все дело в том, что в нормальном состоянии лимфоузлы, являющиеся небольшими круглыми комочками, которые не прощупываются. Но при том же воспалении лимфоузлы становятся более плотными, увеличиваясь в размерах.
Показания
Показаний к проведению процедуры немало:
- Узел свыше 1 см;
- Болезненность;
- Воспалительный процесс без видимой причины;
- Подозрение злокачественную опухоль;
- Лимфоузел не меняется, хотя лечение проводится уже длительное время;
- Саркоидоз или лимфогранулематоз, и т.д.
Данная процедура дает понимание:
- Какова специфика протекания заболевания;
- Каков уровень заражения;
- Если у заболевшего раком пациента метастазы.
Противопоказания
Так как процедура предполагает вмешательство хирургическое, важно учесть ограничения и противопоказания к ее проведению:
- Слабая свёртываемость крови;
- Нагноения в проблемной зоне и зонах соседних;
- Сколиоз;
- Повышенная температура тела;
- Проблемы кожных заболеваний.
Онкология и увеличение шейных лимфоузлов
Часть онкозаболеваний (лимфомы) возникают и развиваются в лимфоузлах. Их классифицируют как:
- Лимфомы Ходжкина;
- Неходжкинские лимфомы.
Но чаще в лимфатические узлы проникают метастазы.
Это происходит из-за способности раковых опухолей к метастазированию. У опухолей доброкачественных такой способности нет.
Отрываясь от очага, мутированные клетки мигрируют, попадают в кровеносные и лимфатические сосуды и создают очаги вторичные. Наиболее уязвимыми становятся соседние с первичным очагом лимфоузлы.
Метастазирование в шейные лимфоузлы
Большему риску метастазирования подвергаются шейные лимфатические узлы. Именно туда проникают метастазы плоскоклеточного рака верхних дыхательных путей, рака щитовидной железы, кожи и желез слюнных.
Иногда первичный очаг локализуется в другой части тела:
- Онкология молочной железы– до 4,5% случаев;
- Онкология легких– до 32% случаев;
- Онкология пищевода– до 30% случаев;
- Онкология почек– до 8% случаев;
- Онкология яичка– до 4,5%.
Незначительные показатели метастазирования диагностированы при онкологии шейки, тела матки, предстательной железы, центральной нервной системы, печени, мочевого пузыря, яичников.
Как обнаружить метастазы в лимфоузлах
Проблема не проста, так как при наличии в лимфоузлах небольшого количества мутированных клеток, симптомов, как правило, нет. При любых подозрениях врачу необходимо поставить точный диагноз.
И здесь на помощь приходит биопсия лимфоузлов. Она проводится разными способами:
- Биопсия с введением иглы в сомнительный узел. Проводят под анестезией местной. Процедура занимает до 30 минут.
- Биопсия открытая. Это оперативная манипуляция, проводимая под анестезией, местной или общей, с удалением части или всего лимфоузла.
- Биопсия сторожевого лимфоузла. В новообразование вводят радиофармпрепарат или флуоресцентный краситель. Проникая в лимфососуды, он показывает проблемный узел, так называемый сторожевой.
После процедуры биопсии все материалы отправляют в лабораторию на предмет изучения.
Исследование выбранной ткани в лаборатории
В лаборатории под микроскопом проводят исследования, цитологическое и гистологическое. Обнаружив клетки мутированные, предварительный диагноз подтверждают.
Врачу важно понимать, какой орган стал источником заражения. Только так он может назначить оптимальную тактику лечения.
Последствия
В основном пациенты легко переносят процедуру, не наблюдается ни последствий, ни осложнений. Но все же приходится сталкиваться с симптомами, возникающими как последствия проведенной процедуры. Это могут быть:
- Чувство слабости;
- Повышение температуры;
- Болевые ощущения боли в области головы и шеи;
- Головокружение;
- Защемление нерва или его повреждение
Неприятные последствия могут быть вызваны недостаточной квалификацией врача – повреждение сосуда, проникновение бактерий.
Если Вы обнаруживаете у себя названные выше симптомы, стоит обратиться к врачу. В онкологической клинике Onco.Rehab Вы можете получить адреса наших надежных партнеров, где проводят биопсию лимфоузла, согласно мировым стандартам.
Читайте также:

