Что будет после гематомы в послеоперационном периоде
Обновлено: 05.05.2024
Гематомы после торакопластики. Нагноение гематомы
Особое значение имеет развитие гематом в послеоперационном периоде торакопластики. Конечно, поверхностные гематомы не имеют большого значения. Речь идет о глубоких гематомах, образующихся под мышцами и под лопаткой. Развиваются эти гематомы чаще всего после верхней торакопластики, причем условия для их развития в таких случаях чрезвычайно благоприятны. После обширной резекции ряда ребер мягкие ткани вместе с лопаткой не могут вплотную прикрыть коллабированное легкое, в результате чего остается полость, расположенная экстраплеврально.
Поскольку после торакопластики, даже несмотря на самый тщательный гемостаз, паренхиматозное кровотечение все же продолжается, в этой экстраплевральной полости скопляется большее или меньшее количество крови. При рентгеноскопии больных после верхней торакопластики мы почти всегда видим больших или меньших размеров полость с уровнем жидкости, над которой располагается воздух. Иногда эти гематомы не дают никаких симптомов и нисколько не отражаются на общем состоянии больного. В таких случаях они не требуют никаких вмешательств и, постепенно рассасываясь, исчезают.
В некоторых случаях при наличии таких гематом, даже если они остаются стерильными, появляются различные клинические симптомы: чувство давления, небольшая ежедневная температура. Мы наблюдали в одном случае тяжелую одышку, причиной которой оказалась большая гематома, вызвавшая некоторое сдавление органов средостения. По удалении гематомы одышка прекратилась. Иногда доступ к такой гематоме бывает затруднительным. Следует прежде всего попытаться ввести дренеж или резиновый катетер через нижний угол раны в том месте, где был оставлен дренаж после операции. Если это удается сделать, то гематома опорожняется через дренаж или катетер.
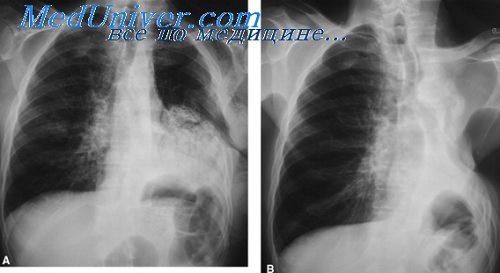
При неинфицированной гематоме дренаж оставлять не следует, так как иногда бывает достаточно однократного удаления крови, чтобы гематома ликвидировалась. Если дренаж или катетер ввести не удается, то для опорожнения гематомы следует сделать пункцию толстой иглой, выбрав для этого путем рентгенологического исследования наиболее подходящее место.
Нагноение больших гематом может представлять собой тяжелое и опасное осложнение. Температура у больных большей частью высокая и состояние их иногда бывает тяжелым. В тех случаях, когда удается своевременно хорошо дренировать полость и создать хороший отток гноя, осложнение это может быть ликвидировано в сравнительно короткий срок. В других случаях образуются тяжелые затеки, борьба с которыми иногда чрезвычайно трудна. Если после дренирования полости температура все же не снижается и состояние больного остается тяжелым, полость следует широко раскрыть и ввести в нее тампоны с мазью Вишневского. Иногда нагноение таких гематом бывает в более позднем периоде, через 3—4—5 недель после операции. Такие поздние нагноения протекают при менее выраженных клинических явлениях: температура не превышает 38°, а иногда бывает небольшой субфебрильной, общее состояние больного мало нарушается.
Один больной, находившийся под нашим наблюдением, через месяц после благополучно перенесенной верхней торакопластики стал жаловаться на небольшой озноб по вечерам с повышением температурыдо37,4—37,6°. Рентгенологическое исследование показало латерально расположенную интенсивную тень в верхней части грудной клетки. Через нижний угол раны удалось ввести тонкий дренаж, через который вытекло около 300 см3 жидкого вонючего гноя с примесью темной крови. В течение 1,5 месяцев состояние больного было вполне удовлетворительным, а затем снова начала повышаться температура с небольшим ознобом. Через введенный дренаж вновь выделилось около 200 см3 такого же гноя, как ранее. После этого наступило окончательное выздоровление.
Повидимому, в данном случае имелась маловирулентная микрофлора. Такое течение нагноившихся гематом наблюдается сравнительно редко, большей же частью они характеризуются более выраженной клинической картиной в течение длительного времени и очень истощают больного. В этих случаях, конечно, важно проводить, помимо местного, также и общеукрепляющее лечение, обращая особое внимание на состояние сердечной деятельности. Нередко дает хорошие результаты пенициллинотерапия. Если нет каких-либо противопоказаний, то переливание одногруппной крови в количестве 150—200 см3 3 раза с перерывами в 5—6 дней может оказать благотворное влияние как на общее состояние больного, так и на течение нагноительного процесса.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Что делать до и после операции, чтобы синяков было меньше, и они исчезли быстрее.
Синяки после операции появляются обязательно, потому что даже при малотравматичном вмешательстве врач повреждает сосуды. Кровь вытекает и скапливается под кожей или внутри мышц – поврежденное место опухает, краснеет и болит. Через 3-4 часа кровь сворачивается и синяк становится черно-фиолетового цвета. По мере разрушения эритроцитов (красные кровяные тельца) цвет синяка меняется от темного до желто-зеленого (1). Со временем содержимое синяка всасывается обратно в кровяное русло – отек и боль проходят, кожа приобретает свой обычный цвет.
Что можно сделать перед хирургическим вмешательством
Исключите факторы, которые влияют на свертываемость крови:
1. Обязательно сообщите врачу, какие лекарственные препараты и БАДы принимаете, в какой дозировке и как давно. Например, добавки, содержащие экстракты зеленого чая, грейпфрута, чеснока или некоторые витамины могут изменять показатели свертываемости крови. (2)
2. За неделю или несколько дней до операции может понадобиться прекратить прием лекарств, снижающих вязкость крови (прямые антикоагулянты) [6]. При необходимости, специалист может порекомендовать перейти на другой класс препаратов.
3. За две недели до операции исключите алкоголь. Если курите, постарайтесь уменьшить количество сигарет. Никотин повышает свертываемость крови, что способствует тромбообразованию.
Что можно сделать после хирургического вмешательства
После операции постарайтесь, насколько возможно, уменьшить отек:
1. Холодный компресс – прикладывайте грелку со льдом через мягкую ткань (например, полотенце) в течение первых 2-х суток (3).
2. Через два дня начинайте аккуратно массировать место отека и применять лекарственные гели и мази.
Количество и размер синяков зависят от мастерства хирурга, особенностей тканей и состояния системы гемостаза пациента.
Чем обрабатывать синяки после операции
В норме через неделю-две синяк бледнеет, припухлость спадает, боль проходит. Но после хирургического вмешательства могут появиться осложнения: отек увеличивается, болезненность нарастает, поврежденное место становится горячим и твердым на ощупь. В тяжелых случаях присоединяется инфекция и развивается гнойный абсцесс.
Для благополучного заживления послеоперационных ран хирурги рекомендуют использовать наружные средства, которые способствуют рассасыванию содержимого гематом и обладают противовоспалительным действием.
«Детрагель» содержит сразу три действующих вещества: гепарин, эссенциальные фосфолипиды и эсцин – в такой комбинации они усиливают действие друг друга. Гепарин предотвращает затвердевание гематом, уменьшает воспаление и боль, оказывает противовоспалительное действие. Эссенциальные фосфолипиды тормозят образование новых тромбов, снижают вязкость крови. Эсцин устраняет венозный застой, уменьшает проницаемость и ломкость капилляров. Инновационная система доставки веществ позволяет действующим компонентам геля быстро проникать в кожу (5). «Детрагель» наносят 2-3 раза в день тонким слоем на проблемный участок (4).
Что важно помнить о синяках после операции
1. Сообщите врачу о приеме любых добавок и лекарств до операции.
2. Прикладывайте холодные компрессы в первые 48 часов после операции.
3. Наносите на синяки гель с антикоагулянтами.
4. Если отек и боль через неделю не уменьшились – обратитесь к врачу.
Узнайте больше о синяках в нашей статье "Не простые синяки"
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
1. Мерзликин Н.В., Бражникова Н.А., Клиническая хирургия. Учебник для медицинских вузов. — Томск: Сибирский государственный медицинский университет, 2008. — 432 с.: ил..
2. Мишинькин П.Н., Неганова А.Ю., Конспект лекций по общей хирургии. T8/RUGRAM, 2020
3. Корнилова Н.В., Травматология и ортопедия.
4. Инструкция по медицинскому применению лекарственного препарата Детрагель® ЛП-001044
С синяками человек сталкивается на протяжении всей жизни. Они возникают в результате травм, медицинских вмешательств, косметических процедур. И хотя синяки - дело обычное , важно знать, как их правильно лечить, как в норме проходит процесс заживления, и какие симптомы должны насторожить. Читайте о лечении синяков на сайте Детралекс.
Есть ли разница между синяком и гематомой, когда прикладывать тепло, а когда холод - все самое главное о синяках.
Любая травма приводит к разрыву крошечных кровеносных сосудов, называемых капиллярами. Кровь скапливается под поверхностью кожи и проявляется в виде черно-синих пятен. «Гематома» - это медицинский термин, который произошел от слов «кровь» и «опухоль», а слово «синяк» - просторечие
Как появляются синяки
Причина любой гематомы – повреждение стенки кровеносного сосуда в результате переломов, вывихов, ушибов, хирургических и косметологических манипуляций.
Чем тяжелее травма и больше крови вытекает из сосуда, тем быстрее гематома появляется после травмы. Легкие синяки возникают через 24 часа после ушиба, средней тяжести – через 3-5 часов, тяжелые – через 1-2 часа. Тяжелые и обширные гематомы требуют хирургического лечения, средней тяжести – консервативного.
Жизненный цикл синяка:
1. Из поврежденного кровеносного сосуда кровь вытекает в окружающие ткани, образует полость. Свежая кровь красная, желеобразная, с багровыми сгустками. Поврежденное место краснеет, опухает и сильно болит.
2. Часа через 3-4 часа кровь сворачивается: синяк темнеет и становится черно-фиолетовым.
3. В течение 10-14 дней гемоглобин, который содержится в свернувшейся крови, распадается. Синяк меняет цвет: зеленеет, желтеет, бледнеет.
4. Тромбы растворяются, свернувшаяся кровь всасывается обратно в кровяное русло – боль и отек спадают.
Примерное время заживления синяка - 1.5-2 недели.
Факторы риска
Существуют обстоятельства, которые способствуют тому, что у человека синяки появляются чаще и заживают дольше:
· Хрупкость стенок сосудов. Там, где эластичный сосуд выдерживает несильный удар, хрупкий ломается – и появляется синяк. Ломкость сосудов возникает при дефиците некоторых витаминов и микроэлементов, атеросклерозе, сахарном диабете, плохой тренированности сосудов (как следствие малоподвижного образа жизни).
· Нарушения свертываемости крови: заболевания печени или прием препаратов, разжижающих кровь.
Какие синяки должны насторожить
Если синяк через 5-7 дней продолжает болеть, становится горячим, пульсирует, отек не уменьшается – необходимо срочно обратиться к хирургу. Если синяков много, они появляются на «ровном месте», «без причины» – это требует консультации терапевта.
Осложнения гематом
· При присоединении бактериальной инфекции гематома заполняется гнойным или серозным содержимым. Синяк не рассасывается, а уплотняется, боль и отек усиливаются. Развивается абсцесс. Абсцесс требует хирургического вмешательства: вскрытия, промывания, наложения повязки, назначения антибиотиков.
· Если гематома долго не рассасывается, начинается ее рубцевание и образование фиброзной ткани. Застарелая гематома сохраняет твердость, болезненность, может воспалиться.
Если синяк не проходит более двух недель, болит и становится плотнее - обратитесь к хирургу.
Как лечить синяки
· Первые 24 часа: остановить кровотечение
Необходимо как можно быстрее приложить сухой холод: он сузит сосуды, не даст вытечь большому количеству крови, уменьшит отек и боль. В домашних условиях можно взять что-то из морозилки и прикладывать через мягкую ткань на 5-10 минут с перерывами.
· Снять воспаление, боль и ускорить рассасывание
Следующий этап заживления – необходимо ускорить кровоток в месте ушиба. Можно аккуратно прикладывать сухое тепло (теплая ткань, например) с целью ускорения кровообращения. Одновременно необходимо начать использовать средства, которые способствуют заживлению синяков. Обратите внимание, что в первые два-три дня очень горячая ванна или душ могут усилить кровотечение и отек.
Народные методы
Народные средства немного облегчают состояние, но рассчитывать на серьезный терапевтический эффект не стоит.
Поваренная соль
Гипертонический (насыщенный) раствор соли снимает отек. Нужно растворить 1 столовую ложку соли в литре воды. Смочить мягкую ткань в растворе и прикладывать к синяку.
Капуста из холодильника может применяется как холодный компресс. Капустный лист рекомендуется размять, чтобы появился сок, и приложить к синяку. За счет выделившегося сока лист капусты действует как насыщенный раствор, поэтому снимает отек.
Аптечные средства от синяков
“Детрагель” содержит уникальную комбинацию трех действующих веществ: гепарин, эсцин и эссенциальные фосфолипиды. Эссенциальные фосфолипиды при нанесении формируют особые структуры – липосомы, которые способствуют быстрому проникновению гепарина и эсцина в кожу. Гепарин – природный антикоагулянт, он снижает вязкость крови и уменьшает воспаление. Эсцин укрепляет стенки сосудов и усиливает микроциркуляцию, помогая восстановлению поврежденных тканей.
Таким образом, “Детрагель” способствует заживлению синяков и гематом и снижению риска осложнений. Также «Детрагелем» удобно пользоваться – средство не сушит, не липнет и не оставляет следов на коже и одежде.
Больше информации о “Детрагеле” вы найдете в видеоинструкции
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ
1. Глухов А.А., Основы ухода за хирургическими больными. М.: ГЕОТАР-Медиа. – 2008.
4. Савельева М. И. Возможности трансдермальных систем доставки лекарственных средств, применяемых при хронических заболеваниях вен. Флебология. 2018;12(1): 40-49
5. В.Ю. Богачев с соавт. "Современная терапия хронических заболеваний вен нижних конечностей: в фокусе — трансдермальные флеботропные препараты. РМЖ, 2018 № 6 (II),61-65
6. Богачев В. Ю., Болдин Б. В., Туркин П. Ю., Лобанов В. Н. Местные препараты в лечении и снижении частоты развития нежелательных реакций после склеротерапии ретикулярных вен и телеангиэктазов. Ангиология и сосудистая хирургия. 2019. 25(4):102-7
Анестезия при субдуральной гематоме. Прогноз
Острые травматические субдуральные гематомы обычно лечатся с помощью краниотомии как при травме. Ведение хронической гематомы определяется предпочтением хирурга, протяженностью гематомы, возрастом сгустка и наличием осложнений у пациента. Возможны следующие варианты:
• Трепанационные отверстия (одно или несколько). Сгусток отмывается с поверхности мозга с помощью мягкой прямой ирригации и промывания, часто с применением шприца Жакэ. Промывание продолжается до чистых вод. После ушивания часто оставляют пассивный дренаж в субдуральном пространстве.
• Краниотомия с более широким хирургическим доступом. После ушивания часто оставляют пассивный дренаж в субдуралыюм пространстве.
• Билатеральные субдуральные гематомы лечат аналогичным образом.
• У младенцев с открытыми родничками можно аспириропать жидкость путем пункции чрезкожно через родничок. При неудаче ставится субдураль-но-неритонеальный шунт.
Положение на столе при субдуральной гематоме:
• На спине, височной костью вверх.
• Остерегайтесь сопутствующего повреждения шейного отдела позвоночника.
• Правильный наклон операционного стола позволяет обеспечить хорошее расположение пациента без лишних поворотов шеи.
Интраопераиионные проблемы при субдуральной гематоме:
• Пациентов с имеющимися или предполагаемыми другими травматическими повреждениями ведут в соответствии с протоколами лечения травм.
• Пожилые пациенты с субдуральной гематомой и множественными сопутствующими заболеваниями могут плохо переносить общую анестезию.
- В этих случаях возможна эвакуация гематомы через трепанационное отверстие под местной анестезией.
• Наиболее частая анестезиологическая методика для эвакуации субдуральных гематом включает использование миорелаксантов и ИВЛ:
- В некоторых клиниках предпочитают самостоятельное дыхание через ларингеальную маску.
- При использовании любого метода важно избегать выраженной гипокапнии и гипотензии.

• Хирургический гемостаз краев раны может быть не очень тщательным, так как необходимо как можно быстрее выполнить декомпрессию.
- Возможна значительная кровопотеря из раны черепа или других ран.
• Хирургический гемостаз кожных краев раны может проводиться не очень тщательно вследствие необходимости экстренной декомпрессии. При этом уже может возникнуть значительное кровотечение из краев операционной раны и других ран.
• Декомпрессия мозга может сопровождаться кратковременной нестабильностью сердечной деятельности с гипотензией и аритмиями:
- При необходимости применяют вазопрессоры короткого действия.
- При длительной нестабильности сердечной деятельности необходимо рассмотреть другие возможные причины ее возникновения, такие как кровотечение из краев раны, травма живота, переломы или повреждение спинного мозга.
• Длительная ишемия головного мозга или другие интракраниаяьные повреждения могут вызвать вторичное повреждение мозга с отеком.
• После вскрытия черепа при возможности осмотрите мозг.
Целевые сердечно-легочные параметры (РаО2, РаСО2, САД) соответствуют таковым при ЧМТ.
Мониторинг при субдуральной гематоме:
• Артериальный катетер не является необходимостью при отсутствии значительных сопутствующих повреждений или заболеваний.
• Необходимо проводить мониторинг температуры тела, так как эти пациенты часто транспортируются из других клиник и могут находиться в состоянии выраженной гипотермии.
• Выявите и скорректируйте все нарушения коагуляционного статуса. Не забудьте вновь исследовать коагулограмму после введения концентрата протромбинового комплекса.
• При подозрении вторичного или другого первичного повреждения мозга, в послеоперационном периоде может потребоваться мониторинг ВЧД.

Послеоперационный уход при субдуральной гематоме
Большинство пациентов с острой травматической субдуральной гематомой имеют и другие повреждении мозга и нуждаются в послеоперационном лечении в условиях палаты интенсивной терапии.
• Проверить проведение полного обследования вторичных травм с обязательной фиксацией в истории болезни.
• Некоторых пациентов в конце операции можно разбудить и вернуть в нейрохирургическую палату.
• Выход из наркоза может быть длительным при сочетании пожилого возраста и восстановления после травмы мозга.
Прогноз при субдуральной гематоме
Зависит от сопутствующих патологических изменений.
• Острые травматические субдуральные гематомы обычно имеют неблагоприятный прогноз (смертность 30-60%), что чаще связано с тяжестью лежащей в основе ЧМТ, чем с субдуральной гематомой самой по себе. Исход при острой травматической субдуральной гематоме обычно хуже, чем при других формах ЧМТ.
- Смертность среди пациентов с острой субдуральной гематомой старше 80 лет составляет >80%.
• Пациенты с хронической субдуральной гематомой обычно полностью восстанавливаются, хотя у некоторых сохраняется очаговые неврологические нарушения. Общая госпитальная смертность при хронических субдуральных гематомах составляет примерно 2-4%.
Советы анестезиологам по ведению пациентов с субдуральной гематомой:
• Острая травматическая субдуральная гематома является тяжелой формой травматического повреждения мозга и должна лечиться соответствующим образом.
• Будьте внимательны и не пропустите других травматических повреждений. Гипотензия у взрослых редко развивается на фоне изолированной субдуральной гематомы.
• Не поддавайтесь на убеждение провести общую анестезию пожилым ослабленным пациентам с целью удаления хронической гематомы. При сомнении в приемлемости анестезии и хирургического лечения необходимо всесторонне обсудить этот вопрос.
• Местная анестезия может быть лучшим вариантом для эвакуации гематомы через трепанационные отверстия у некоторых пациентов. Однако при этом необходимо, чтобы кто-нибудь оставался с пациентом; пациенты со спутанным сознанием вряд ли перенесут операцию.
• При лечении варфарин-индуцированной коагулопатии средствами выбора являются концентраты протромбинового комплекса.
• Вместе с протромбином необходиом вводить витамин К, иначе коагулопатия вновь проявится в послеоперационном периоде.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Анестезия при внутричерепной гематоме. Прогноз
Эффективность хирургического лечения внутричерепных гематом вызывает споры.
• Международное хирургическое исследование внутричерепных кровоизлияний (STICH) не выявило очевидного преимущества хирургического удаления внутричерепной гематомы. Однако в исследование пошли только те случаи, где хирург не был уверен в преимуществе операции.
- Считается, что некоторым пациентам с долевыми и поверхностными внутричерепными гематомами, показано хирургическое вмешательство, что в настоящее время является предметом второго исследования (STICH II).
• При удалении супратенториальных гематом обычно выполняется стандартная краниотомия или миникраниотомия.
• Несмотря на то, что исследований эффективности хирургического лечения при кровоизлияниях в задней черепной ямке и стволе мозга не проводилось, исход без удаления гематомы настолько неблагоприятный, что в обычной практике гематому удаляют в неотложном порядке.
Положение на операционном столе как при обычной краниотомии, в зависимости от локализации гематомы.
Интраопераиионные вопросы при внутричерепной гематоме
При краниотомии используется стандартная нейроанестезиологическая техника:
• Следует проводить профилактику гипертензии, возникающей при ларингоскопии, установке шипов, разрезе кожи, путем соответствующей анестезии и анальгезии.
• Вскрытие твердой мозговой оболочки и удаление гематомы может сопровождаться значительными колебаниями артериального давления.
- Адекватная гидратация может смягчить некоторые изменения, в иных случаях применяют вазоактивные препараты короткого действия.
• Декомпрессия задней черепной ямки и гематома ствола мозга могут быть связаны с сердечно-сосудистой нестабильностью, вызванной влиянием на дно четвертого желудочка.
- Аритмии часто встречаются в этой группе пациентов, но они, как привило, кратковременные.
• Хотя с появлением новейших методов исследования считается, что незамеченные на снимках аневризмы и артериовенозные мальформации как причины гематомы встречаются уже не столь часто, тем не менее, подобные случаи все еще имеют место.
Мониторинг при внутричерепной гематоме:
• При нестабильности сердечной деятельности обычно устанавливается артериальный катетер.
• Следует избегать гипо- и гипертермии.
• Необходимо избегать гипергликемии.
• При наличии у пациента коагулопатии (варфарин, гемофилия, тромболизис) проверьте свертываемость крови и проконсультируйтесь с гематологом.
• Пациентам с отеком мозга обычно требуется контроль ВЧД в послеоперационном периоде.
Послеоперационный уход при внутричерепной гематоме:
• Некоторых пациентов с интракраниальной гематомой можно будить сразу, особенно если предоперационная оценка по шкале комы Глазго (ШКГ) была снижена незначительно.
• При напряженном мозге во время операции лучше проводить наблюдение пациента в палате интенсивной терапии.
• Пациенты с кровоизлияниями п задней черепной ямке и стволе мозга подвержены высокому риску внезапного ухудшения и потому должны находиться в палате интенсивной терапии.
Прогноз при внутричерепной гематоме:
• Смертность от внутричерепных гематом в течение первых 30 суток составляет 30-50%, однако в большинстве таких случаев нельзя оперировать. Половина из этих смертей приходится на первые 48 часов.
• Смертность в течение первого года составляет около 50% при супратенто-риальных внутричерепных гематомах и около 65% при поражении ствола мозга.
• Примерно 20% пациентов через шесть месяцев становятся функционально независимыми.
Советы при внутричерепной гематоме:
• Внутричерепные гематомы стали чаще оперировать, что связано с тенденцией к более активному лечению инсультов:
- лечение первичных внутричерепных гематом
- «терапия спасения» при внутричерепных гематомах, возникших в результате тромболизиса.
• Будьте готовы к нестабильности сердечной деятельности, особенно при гематомах задней черепной ямки.
• Иногда краниотомия для удаления гематомы превращается в операцию клипирования аневризмы или удаления АВМ. Будьте готовы!
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

