Что будет если ввести инсулин подкожно
Обновлено: 23.04.2024
Инсулин представляет собой гормон, необходимый организму для нормального расщепления и усвоения глюкозы. При его дефиците нарушается обмен углеводов и сахар, поступающий в организм непосредственно с пищей, начинает оседать в крови.
В результате всех этих процессов происходит развитие сахарного диабета 1 типа, при котором показаны в качестве заместительной терапии инъекции инсулина. Но не все понимают, насколько важно следовать схеме их постановки и данным рекомендациям врача по поводу их дозировки. Ведь последствия при передозировке инсулина могут быть самыми различными, вплоть до летального исхода.
Роль инсулина в организме
Как уже было сказано выше, инсулин – это гормон, который является «ответственным» за расщепление и усвоение глюкозы. Его продуцированием занимается поджелудочная железа. При повреждении ее клеток процесс синтеза инсулина частично или полностью нарушается. А ведь он играет большую роль в функционировании всего организма.
Под его действием глюкоза, поступающая в кровь после еды, усваивается клетками организма, таким образом насыщая себя энергией. А излишки сахара откладываются в «тайники» про запас, предварительно превращаясь в гликоген. Этот процесс происходит в печени и обеспечивает нормальную выработку холестерина.
Если инсулин синтезируется в недостаточном количестве или его продуцирование вовсе отсутствует, нарушается углеводный обмен, что приводит к развитию инсулиновой недостаточности и дальнейшему развитию сахарного диабета.

Дозировка инсулина подбирается индивидуально!
Проявляется это заболевание повышенным уровнем сахара в крови (гипергликемией), слабостью, постоянным ощущением голода, расстройствами вегетососудистой системы и т.д. Превышение нормы уровня глюкозы в крови, как и ее понижение (гипогликемия) является очень опасным состоянием, которое может привести к возникновению гипергликемической или гипогликемической комы.
И чтобы избежать таких последствий, при нарушенном углеводном обмене и повышенном сахаре в крови назначается инсулиновая терапия. Дозировки инъекций подбираются индивидуально с учетом некоторых факторов – общего самочувствия, уровня глюкозы в крови и степени нарушения синтеза инсулина поджелудочной. При этом обязательным при проведении инсулиновой терапии является самоконтроль. Больному необходимо постоянно измерять уровень сахара в крови (делается это при помощи глюкометра) и в случае, если инъекции не дают положительного результата, сразу же обращаться к врачу.
Ни в коем случае нельзя самостоятельно повышать дозировку инсулиновых инъекций! Это может привести к резкому снижению сахара в крови и наступлению гипогликемической комы! Коррекция доз должна осуществляться только врачом!
Из-за чего может произойти передозировка?
Передозировка инсулина может происходить в нескольких случаях – при длительном использовании инъекций инсулина в повышенных дозах или при неправильном их применении. Дело все в том, что последнее время подобные препараты начали использоваться и в спорте, в частности в бодибилдинге. Якобы анаболическое их действие позволяет насытить организм энергией и ускорить процесс наращивания мышечной массы. Стоит отметить, что учеными этот факт еще не подтвержден, но спортсменов это не останавливает.
И самое печальное в том, что в большинстве случаев они самостоятельно «назначают» себе такие препараты и разрабатывают схему их применения, что является совершенно безумным. О последствиях в эти моменты они не задумываются, а ведь они могут быть самыми печальными.
При занятии силовыми нагрузками сахар в крови и без того понижается. А под воздействием инсулина и вовсе может упасть ниже нормы, что приведет к развитию гипогликемии!
Лекарственные препараты вообще нельзя принимать без наличия особых показаний, но многие пренебрегают этим. Считается, что наиболее «безопасной» дозировкой инсулина для здорового человека составляет примерно 2-4 МЕ. Спортсмены же доводят ее до 20 МЕ, учитывая то, что такое же количество инсулина используется для лечения сахарного диабета. Естественно, что все это может привести к серьезным последствиям.
И если подводить небольшие итоги, то следует сказать, что передозировка инсулина наступает в случае, если:
- инъекции регулярно используются здоровым человеком;
- была подобрана неправильная дозировка препарата;
- происходит отмена одного инсулинового препарата и переход на другой, новый, который начал использоваться в практике совершенно недавно;
- постановка инъекций осуществляется неправильно (их ставят подкожно, а не внутримышечно!);
- чрезмерные физические нагрузки при недостаточном употреблении углеводов;
- больным одновременно используются инсулины медленного и быстрого действия;
- диабетик сделал укол и после этого пропустил прием пищи.
Следует также отметить, что существуют определенные состояния и заболевания, при которых организм становится наиболее чувствительным к инсулину. Происходит это при наступлении беременности (в основном в первом триместре), при почечной недостаточности, опухоли поджелудочной железы или жировой дистрофии печени.
Передозировка инсулина может наступать и при одновременном использовании препарата с приемом алкогольных напитков. Хоть они и противопоказаны при сахарном диабете, не все диабетики придерживаются данного запрета. Поэтому врачи рекомендуют своим пациентам, чтобы избежать последствий «веселья», следовать следующим правилам:
- прежде чем принимать алкоголь, нужно снизить дозировку инсулина;
- обязательно необходимо покушать перед приемом алкогольного напитка и после приема еду, в составе которой находятся медленные углеводы;
- крепкие спиртные напитки употреблять вообще нельзя, только «легкие», которые содержат в себе не более 10% спирта.
При передозировке инсулиносодержащих препаратов смерть наступает на фоне развития гипогликемической комы, но не во всех случаях. Здесь все зависит от индивидуальных особенностей организма, например, веса пациента, его питания, образа жизни и т.д.
Некоторые пациенты не могут пережить дозировку, составляющую 100 МЕ, другие же выживают и после дозы в 300МЕ и 400 МЕ. Поэтому сказать точно, какая доза инсулина является смертельной, невозможно, так как каждый организм индивидуален.
Признаки передозировки
При передозировке инсулина происходит резкое снижение уровня сахара в крови (менее 3,3 ммоль/л), в результате чего начинает развиваться гипогликемия, для которой характерны такие симптомы:
Данные симптомы возникают на первой стадии отравления организма инсулином. И если в этот момент больным не предпринимается никаких мер, то далее возникают другие признаки гипогликемии:
- дрожь в теле;
- повышенное слюноотделение;
- бледность кожных покровов;
- снижение чувствительности в конечностях;
- расширение зрачков;
- снижение остроты зрения.
Насколько быстро все эти симптомы появляться, зависит от того, какой именно препарат использовался. Если это инсулин короткого действия, то появляются они очень быстро, если применялся медленный инсулин – в течение нескольких часов.
- Как рассчитать дозу инсулина
- Симптомы низкого уровня сахара в крови
Что делать?
В случае, если у человека наблюдаются признаки передозировки инсулина, то необходимо сразу же предпринять меры по повышению сахара в крови, в противном случае может наступить гипогликемическая кома, для которой характерны потери сознания и летальный исход.
Для экстренного повышения сахара в крови необходимы быстрые углеводы. Они содержатся в сахаре, конфетах, печенье и т.д. Поэтому при появлении признаков передозировки больному нужно сразу же дать что-то сладкое, а после вызвать бригаду скорой помощи. В данном случае требуется внутривенное введение глюкозы, а сделать это сможет только медработник.
В том случае, если состояние больного ухудшается, у него отмечается учащение сердцебиения, повышенное потоотделение, темные круги под глазами, судороги и т.д., то ему требуется срочная госпитализация. Все эти признаки указывают на развитие гипогликемической комы.
Последствия
Передозировка инсулина может приводить к различным последствиям. Среди них находится синдром Сомоджи, который провоцирует возникновение кетоацидоза. Это состояние характеризуется повышением в крови кетоновых тел. И если при этом больному не будет оказана медицинская помощь, смерть может наступить в течение нескольких часов.

Механизм развития диабетического кетоацидоза
Помимо этого, избыток инсулина в крови может спровоцировать нарушения ЦНС, что проявляется:
- отечностью головного мозга;
- менингеальными симптомами (регидность затылочных и шейных мышц, головные боли, невозможность разгибать конечности и т.д.);
- деменцией (при ее развитии наблюдается снижение умственной деятельности, заторможенность, провалы в памяти и т.д.).
Довольно часто передозировка инсулина приводит к нарушению работы сердечно-сосудистой системы, следствием чего является развитие инфаркта миокарда и инсульт. У некоторых пациентов на этом фоне происходит кровоизлияние в сетчатку глаза и потеря зрения.
В заключение следует отметить, что при получении адекватной и своевременной помощи при передозировке инсулина смерь наступает в единичных случаях. И чтобы избежать негативных последствий от использования подобных препаратов, необходимо строго следовать всем рекомендациям врача и ни в коем случае не использовать инсулиновые инъекции, если к этому нет особых показаний.
Врачи всегда предупреждают, что делать инъекцию в мышцу опасно. Но так ли это всегда? Инсулин был разработан для инъекции в подкожно-жировую клетчатку. Но есть мнения, что инъекции в мышцу можно использовать с пользой.

Дисклеймер: перед любыми изменениями терапии посоветуйтесь со своим эндокринологом. Статья носит ознакомительный характер и не дает никаких рекомендаций. В любой ситуации сначала получите консультацию специалиста.
При инъекции в подкожно-жировую клетчатку большинство современных инсулинов быстрого действия начинают действовать через 15 минут и остаются в организме до 4 часов. Однако, если вы возьмете ту же дозу инсулина и введете его в мышцу, вы полностью измените его работу.
Что происходит, когда инсулин введен в мышцу вместо жировой ткани?
Обычно, говоря о введении инсулина в мышцу, мы опасаемся возникновения гипогликемии - и весьма обосновано. При инъекции инсулина непосредственно в мышцу, а не в жировые отложения, как это предполагалось, он будет всасываться гораздо быстрее. Это означает, что инсулин окажет действие на сахара в крови с гораздо большей скоростью.
Гари Шейнер, сертифицированный тренер по диабету и автор книги “Думай, как поджелудочная”, говорит об этом так: “Инъекция инсулина в мышцу - это один из вариантов для тех, кому нужно, чтобы инсулин сработал намного быстрее. Кроме того, в этом случае инсулин усвоится более предсказуемо. Предубеждение против инъекции инсулина в мышцу порождено тем, что при разработке инсулин не предназначался для такого введения».
Конечно же, имейте в виду, что инъекция инсулина в мышцу намного болезненная, чем инъекция в жировые отложения.
Безопасно ли вводить инсулин в мышцу?
Краткий ответ: да. Более длинный ответ заключается в том, что это должно быть сделано очень продуманно и только тогда, когда это абсолютно необходимо.
Это серьезно помешает обеспечению активного инсулинового фона в организме на то время, на которые инъекция рассчитана.
Однако при использовании инсулина короткого или ультракороткого действия такую инъекцию можно сделать безопасно и продуманно.
Гари Шейнер комментирует риски для мышц так: “Я не был свидетелем каких-либо инфекций или повреждений мышц, вызванных введением инсулина. Но правильная стерильная техника настоятельно рекомендуется».
Стерильная техника подразумевает использование спиртового тампона или салфетки для обеззараживания места инъекции и использование чистой новой иглы для шприц-ручки (шприца, для тех кто пользуется ими).
Также важно помнить, что введенный в мышцу инсулин начинает влиять на сахар в крови гораздо раньше, чем обычная инъекция, что провоцирует риск гипогликемии, если вы не готовы к такому падению глюкозы.
Хотя инъекция в мышцы технически безопасна, введение препарата в мышечную ткань обычно нежелательно.
Когда введение инсулина в мышцу может быть полезным?
В определенных ситуациях или проблемах инъекция инсулина в мышцы может стать полезным вариантом.
Гари Шейнер приводит следующие примеры:
- Когда у вас высокий уровень сахара в крови и вы обезвожены (например, из-за высокого уровня кетонов )
Когда высокий уровень сахара в крови сопровождается обезвоживанием - например, когда инсулиновая помпа выходит из строя и а уровень кетонов нарастает. Инсулин, введенный в подкожный жировой слой, может плохо всасываться из-за уменьшения притока крови к коже Но внутримышечная инъекция будет работать.
- Когда у вас высокий уровень сахара в крови перед важной деятельностью ( экзамен, медицинские процедуры и т. д.)
Использование внутримышечной инъекции для коррекции высокого уровня сахара в крови перед экзаменами, медицинскими процедурами может помочь уменьшить влияние, которое будет иметь сахар крови на вашу работоспособность. Особенно, когда не хватает времени для традиционной подкожной инъекции
- Когда вы забыли ввести инсулин на еду
Если вы забыли ввести инсулин перед приемом пищи, а вспомнили об этом когда уровень сахара в крови уже необычно высок, инъекция инсулина через мышцу может быть очень полезной. В этом сценарии вы не только помогаете скорректировать пики гликемии, но и используете внутримышечную инъекцию, чтобы предотвратить повышение уровня сахара в крови во время дальнейшего переваривания пищи.
“В прошлом я сам периодически использовал внутримышечные инъекции, - объясняет Шейнер из своего собственного опыта управления диабетом, - но теперь я могу достичь того же результата с ингаляционным инсулином Afrezza… и это причиняет гораздо меньше боли! »
Если вы рассматриваете использование внутримышечных инъекций,как экстренный метод при сложном повышении уровня сахара в крови, поговорите со своим врачом заранее. Обсудите возможные сценарии, где метод может быть применим. Также проанализируйте риски, исходя из ваших личных особенностей.
Инсулин короткого действия (другие названия: короткий, пищевой, болюсный, прандиальный инсулин) обеспечивает усвоение углеводов, поступающих с едой. Введение короткого инсулина называется болюсом инулина.
Различают генно-инженерные инсулины короткого действия и ультракороткие инсулины (аналоги).
Необходимо понимать действие инсулина: время начала действия, пика действия, продолжительности действия (действия основной активной части дозы и «отработки» инсулина).
Короткие генно-инженерные инсулины начинают действовать через 30-40 минут, пик – через 2-3 часа, продолжительность основного активного действия дозы до 4 часов, отработка («хвост» действия) – до 5-6 часов.
Ультракороткие инсулины (аналоги) начинают действовать через 10-15 минут после укола, пик - через 30-90 минут после укола, продолжительность активного действия – 2,5-3 часа, отработка - до 5 часов.
Время действия инсулина может изменяться и зависит:
от места введения (при введении в живот инсулин подействует быстрее, чем при введении в бедро);
времени суток (утром инсулин действует медленнее);
дозы инсулина (чем больше доза, тем дольше действует инсулин);
физической активности и других факторов.
Без понимания действия инсулина компенсация диабета невозможна.
У человека с нормальной функцией поджелудочной железы количество инсулина соответствует количеству углеводов, которое поступило с пищей. Т.е. чем больше человек съел углеводов, тем больше выделилось инсулина. При инсулинотерапии надо следовать тому же принципу: количество введенного короткого инсулина должно соответствовать количеству углеводов.
1) уметь определять, в каких продуктах содержатся углеводы, и их количество;
2) уметь рассчитать, сколько единиц короткого инсулина надо ввести на съеденное количество углеводов.
Нужное количество инсулина определяется с помощью углеводных коэффициентов. Углеводный коэффициент (УК) – это количество единиц инсулина, которое надо ввести на количество углеводов (количество углеводов измеряется в ХЕ или в граммах). Т.е, если Ваш УК 0,8 ЕД на 1 ХЕ и Вы хотите съесть 40 грамм углеводов (4 ХЕ), то Вам надо ввести 3 ЕД инсулина (0,8х4=3,2). Если же хотите съесть 50 грамм углеводов (5 ХЕ), то Вам надо ввести 4 ЕД инсулина (0,8х5=4).
При первичном назначении инсулинотерапии начальная доза инсулина назначается врачом эмпирически. В стационаре дозы подбираются под больничный режим и больничное питание. Если человек и далее будет соблюдать похожий режим (например, люди пожилого возраста), то он может остаться на таких же дозах (при условии употребления одного и того же количества углеводов и такой же физической активности). Но и при этом потребность в инсулине может меняться.
Если же человек хочет вести более свободный образ жизни, надо научиться корректировать дозу инсулина с помощью УК. У каждого человека свои УК! УК у одного и то же человека изменяется в течение дня. Утром, как правило, УК выше (т.е. на 1 ХЕ надо больше инсулина); вечером ниже, в обед – среднее значение. УК может изменяться при возникновении других заболеваний и др., а также без видимой причины.
При подборе УК должны соблюдаться следующие условия:
1) фиксированный режим питания:
прием пищи строго по времени после «отработки» предыдущей дозы инсулина;
строгий подсчет углеводов (взвешивать порции);
простая еда: каши, отварной картофель, отварное мясо, рыба, овощи, фрукты (исключаются продукты с высоким гликемическим индексом, а также сложные продукты: блины, пельмени, сырники и пр.).
Лучше всего – одинаковое меню в течение нескольких дней. Очень важно, чтобы в период подбора доз инсулина не изменялось количество углеводов, съеденных на одно и то же количество инсулина (т.к. нельзя будет правильно рассчитать УК);
2) подбор осуществляется в «диванном» режиме (чтобы исключить влияние физической нагрузки);
3) обязательное ведение дневника. В дневник вносятся данные:
еда (название, вес, количество ХЕ, время приема пищи);
время, доза и место введения инсулина;
время замера глюкозы крови;
4) частые замеры уровня глюкозы крови: перед основным приемом пищи (оценка адекватности предыдущей дозы) и перед перекусом. В дальнейшем добавляются замеры через 1 час после еды;
5) коэффициенты подбираются за несколько дней на одинаковом меню и режиме;
6) отсутствие воспалительных заболеваний/стресса;
7) нельзя подбирать УК в первые 4-6 часов после перенесенной гипогликемии;
8) УК рассчитывается, если исходный уровень глюкозы и уровень глюкозы к отработке данной дозы инсулина (через 4-5 часов после введения инсулина) находятся в пределах целевых уровней;
9) правильно подобрать УК можно только при условии, что правильно подобраны дозы базального инсулина и базальный инсулин не приводит к резким колебаниям гликемии ВНЕ еды.
При соблюдении всех вышеперечисленных условий для расчета УК надо дозу короткого инсулина, которую ввели перед этим приемом пищи, разделить на число ХЕ, которые были съедены (основной прием пищи + перекус).
Разберем подбор УК на завтрак. Пример дневника
8.00 глюкоза 6,2 ммоль/л
8.30 моноинсулин 6 ЕД
9.00 ЗАВТРАК: Каша пшенная, 200 г – 3 ХЕ. Яйцо. Чай без сахара. Хлеб 1 кусок – 1 ХЕ.
11.00 2 завтрак: Салат - 0,5 ХЕ. Яблоко 1 ХЕ.
13.40 глюкоза 8,2 ммоль/л.
Исходно и к отработке инсулина к обеду глюкоза в пределах целевого уровня, значит УК = 6 ЕД инсулина/5,5 ХЕ (4 на завтрак+1,5 на 2 завтрак). УК = 1,1.
Существуют математические формулы расчета УК. Например, «Правило 2,61»: УК [ЕД/ХЕ] = (1,75× суточную дозу инсулина) / масса тела(кг). Например, в сутки человек весом 90 получает 30 ЕД аналогов инсулина (короткий+длинный). УК=1,75х30/90=0,6 ЕД инсулина на 1 ХЕ.
Однако эти формулы работают только тогда, когда доза инсулина уже подобрана и с определенными оговорками (они не учитывают изменение УК в течение дня и др.).
Можно рассчитывать дозы инсулина с помощью альтернативных коэффициентов: CR (carbohydrate ratio) - количество грамм углеводов на 1 единицу инсулина. CR обратно пропорционален УК.
Например, УК 0,5 (на 1 ХЕ вводим 0,5 ЕД инсулина, ХЕ = 10 грамм углеводов). Едим 50 грамм углеводов (5 ХЕ), вводим 2,5 ЕД инсулина. CR при этом: 10/0,5 = 20. 50 грамм углеводов/ CR=50/20=2,5 ЕД инсулина.
Для расчета CR также существуют математические формулы. Для генно-инженерных инсулинов «Правило 450»: CR [г/ЕД] = 450 / суточную дозу инсулина. Для ультракоротких аналогов инсулина «Правило 500»: CR [г/ЕД] = 500 / суточную дозу инсулина. Например, в сутки человек получает 40 ЕД аналогов инсулина (короткий+длинный). CR =500:40=12,5. Т.е.если человек съест 12,5 г углеводов, ему надо ввести 1 ЕД короткого инсулина, 25 – 2 ЕД, если 50 г – 4 ЕД . Но, как и с расчетом УК, не надо переоценивать значение формул. Все коэффициенты надо подбирать индивидуально.
Но доза короткого инсулина перед едой зависит не только от УК. Например, у Вас УК на завтрак = 1 (т.е. на 1 ХЕ вводите 1 единицу инсулина). На завтрак Вы съедаете 3 ХЕ и вводите 3 ЕД инсулина. Но вчера перед завтраком глюкоза была 5,0, а сегодня 12. Значит, сегодня 3 ЕД инсулина будет мало. Надо ввести дополнительное количество инсулина, чтобы снизить глюкозу до целевого уровня. Это будет доза инсулина на коррекцию.
Доза инсулина на коррекцию – это доза инсулина для снижения повышенного уровня гликемии при введении инсулина перед едой.
Чтобы определить дозу на коррекцию, надо знать свой фактор чувствительности к инсулину – ФЧИ (ISF Insulin sensivity factor) - на сколько ммоль/л снижает 1 единица инсулина уровень глюкозы крови. Еще ФЧИ называют ценой единицы инсулина (ЦЕИ). ФЧИ, как и УК, может отличаться в зависимости от времени суток и ряда факторов (утром ФЧИ, как правило, низкий, т.е. чтобы снизить глюкозу, утром надо ввести больше инсулина, чем вечером).
Существуют формулы для расчета ФЧИ. Для ультракоротких инсулинов ФЧИ=100/суточную дозу инсулина, для инсулинов короткого действия ФЧИ = 83/суточную дозу инсулина. Суточная доза инсулина это сумма доз короткого инсулина (включая инсулин на еду и на коррекцию высокого уровня глюкозы) и длинного инсулина за сутки. Т.к. доза инсулина может изменяться, надо считать суточную дозу за несколько суток (в идеале – за 2 недели) и рассчитывать среднюю суточную дозу.
Например, человек в сутки в среднем получает 20 ЕД короткого инсулина и 14 ЕД длинного инсулина, итого 34. 83:34=2,4. Значит ФЧИ=2,4 и 1 ЕД инсулина снизит глюкозу на 2,4 ммоль.
Однако опять-таки эти формулы годятся только для определения исходной точки, от которой будем отталкиваться. Узнать свой ФЧИ можно только путем неоднократных измерений глюкозы крови.
Чтобы проверить ФЧИ, надо измерить глюкозу крови, ввести 1 ЕД короткого инсулина, ничего не есть, исключить физическую активность и проверить глюкозу крови через 3-4 часа. При этом надо соблюдать следующие условия:
а) при проверке ФЧИ исходный уровень глюкозы должен быть исходно высоким (не менее 10 ммоль/л).
б) в организме не должно быть активного короткого инсулина и активных углеводов. Т.е. утром не завтракаем, измеряем глюкозу, вводим 1 ЕД инсулина, не едим, активно не двигаемся, измеряем глюкозу через 3-4 часа. Если проверяем ФЧИ днем, то дожидаемся отработки предыдущей дозы короткого инсулина (4-5 часов), измеряем глюкозу, вводим 1 ЕД инсулина, не едим, активно не двигаемся, измеряем глюкозу через 3-4 часа.
Если прием пищи пропускать нет возможности или желания, можно проверять ФЧИ путем изменения дозы на коррекцию. Но это надо делать на фоне приема стандартного количества углеводов в пище. При этом желательно, чтобы УК был уже известен.
В целом, ФЧИ уточняется постепенно в течение некоторого времени в процессе измерения глюкозы крови.
У каждого человека УК и ФЧИ индивидуальны! Определить их можно только опытным путем с помощью ТОЧНОГО ПОДСЧЕТА УГЛЕВОДОВ И МНОГОКРАТНЫХ ЗАМЕРОВ ГЛЮКОЗЫ!
Чтобы рассчитать дозу на коррекцию надо разницу между имеющимся и целевым уровнем глюкозы крови разделить на ФЧИ. Например, глюкоза крови в данный момент 12, целевой уровень 8, разница 4. ФЧИ 1. Доза на коррекцию = 4:1 = 4.
Вернемся к примеру. УК на завтрак = 1, ФЧИ = 1. На завтрак Вы собираетесь съесть 3 ХЕ. Глюкоза 12 ммоль, целевой уровень глюкозы после еды 9, разница между имеющимся и целевым уровнем глюкозы крови = 3 (12-9=3). Доза на коррекцию: разница/ФЧИ=3:1 = 3. Доза на еду = 3 ЕД. Доза инсулина= 3 ЕД на еду+3 ЕД на коррекцию=6 ЕД. Итак, на одну и ту же еду утром при глюкозе 5 ммоль/л Вы введете 3 ЕД инсулина, при глюкозе 12 ммоль/л – 6 ЕД.
А затем надо проверить глюкозу к отработке инсулина (в данном примере, перед обедом). Если глюкоза будет в пределах целевого уровня, значит доза была рассчитана правильно.
Достаточно ли замера глюкозы крови только перед едой и к отработке дозы (в данном примере перед завтраком и обедом)? Нет. Необходимо делать замеры через 1 час после еды (оценка пищевого пика) и через 2 часа после еды (на пике действия инсулина). Замер на пике инсулина показывает, «влезет» ли перекус. Смысл перекуса – не допустить гипогликемии на пике инсулина. Но если уровень глюкозы высокий, то перекус не нужен. Замер через 1 час после еды показывает пищевой (постпрандиальный) пик (т.е. уровень глюкозы крови после того, как еда всосалась). Идеально, когда пищевой пик составляет +1,5-3 ммоль (до 4 ммоль) к уровню глюкозы до еды.
Пищевой пик регулируется паузой. Пауза – это время от введения инсулина до того, как Вы начали есть.
Цель паузы – достичь совпадения профиля всасывания пищи и действия инсулина и, как результат, – нахождение глюкозы в целевом диапазоне на всем протяжении после еды. Пауза подбирается по пищевому пику (замер глюкометром через 1-1,5 часа после еды). Если наблюдаем высокий пик через час, но к отработке инсулина глюкоза снижается до целевых значений, - значит еда опередила инсулин.
Пауза зависит от:
1) уровня глюкозы (если сахар низкий - пауза короткая или ее вообще нет, если высокий – пауза более длинная, надо дать инсулину развернуться, а потом начать есть). Принцип – «ниже сахар, меньше пауза».
Примерные паузы по уровню глюкозы можно посмотреть в таблице (таблица очень условная и является только ориентиром для начала подбора паузы, т.к. паузы очень индивидуальны).
Врач может назначить Вам одну или две инъекции продленного инсулина в сутки (утром и вечером).
Сколько инъекций (1 или 2) будет назначено, зависит от времени действия конкретного препарата инсулина (действует он сутки или меньше) и от инсулина, который вводится на еду.
Часто днем фон обеспечивается за счет «хвостов» пищевого инсулина, а длинный инсулин вводится только на ночь.
При схеме, при которой дневной фон поддерживается за счет пищевого инсулина, следует помнить, что если Вы будете пропускать прием пищи и не вводить короткий инсулин, то Вам днем не хватит фонового инсулина.
Потребность в базальном инсулине может меняться в течение суток. Но в целом, правильно подобранная доза базального инсулина в обычном режиме (без острых заболеваний и пр.) меняется редко. Не надо без причины каждый день изменять дозу базального инсулина. Регулировать колебания глюкозы крови в результате приема пищи надо коротким инсулином.
Доза базального инсулина адекватна, если глюкоза крови в пределах целевого уровня утром натощак, ночью и в период пропусков пищи.
Базальный ночной инсулин должен «держать» тот уровень глюкозы, который был перед сном. Т.е. если доза базального инсулина подобрана правильно, то с каким сахаром Вы легли спать, с таким и должны встать.
Какие существуют требования к базальным инсулинам?
Основное требование – отсутствие пика действия. Инсулин должен действовать максимально ровно. Иначе на пике действия возможны гипогликемии. Все генно-инженерные базальные инсулины (протамин, хумулин Н, базал, генсулин Н, протафан и др.) являются пиковыми (имеют пик действия) и это их существенный недостаток. Профиль действия этих инсулинов такой: начало — через 1-2 часа с момента подкожного введения; «пик» — 5-8 часов; общая продолжительность действия — 16-18 часов (изначально была заявлена 24 часа).
Аналоги сверхдлительного действия (лантус, гларгин, левемир, туджео, тресиба) являются беспиковыми инсулинами (инсулины «плоского» действия) и это их огромное преимущество.
Как правильно подобрать фоновый инсулин?
При диабете 2 типа часто инсулинотерапия начинается с инъекции инсулина на ночь («подколка»). При диабете 1 типа базальный инсулин также часто вводится 1 раз вечером.
Оценивать дозу вечернего базального инсулина необходимо по уровню глюкозы крови ночью и утром.
Ночью и утром уровень глюкозы крови находится в пределах целевого уровня, значит, доза инсулина подобрана правильно.
Часто на практике увеличение дозы ночного базального инсулина осуществляется по уровню глюкозы натощак. Если глюкоза крови утром выше целевых значений, просто увеличивается доза ночного инсулина. Это не совсем верный подход. Необходимо сначала разобраться, почему утром высокий уровень глюкозы.
Утренняя гипергликемия – одна из самых сложных проблем в лечении сахарного диабета.
Причиной высокого уровня гликемии утром могут быть:
- Высокий уровень гликемии перед сном.
- «Поздний ужин»: («медленная» еда вечером, которая «вылазит» ночью и «висит» всю ночь).
- Недостаток инсулина.
- Недостаточная продолжительность действия инсулина.
- Ночные гипогликемии.
- Феномен «утренней зари».
- «Ранний ужин» при СД 2.
- Рост уровня глюкозы после пробуждения («стресс пробуждения», феномен «ноги на пол»).
В этом перечне не перечислены такие технические причины, как неисправность шприц-ручки, загиб канюли, испорченный инсулин, введение в места липодистрофий и др.
Чтобы проверить дозу базального ночного инсулина, надо правильно поужинать. Ужин должен быть не позднее, чем за 4 часа до сна. Также ужин должен быть необильным и «легким». При проверке базы на ужин нельзя есть макароны, гречку, перловку, сложные продукты (пельмени, блины, плов и пр.), творог и продукты из него (сырники, запеканка и др.), жирные продукты. Можно: пшенную кашу, геркулес, отварную картошку, отварные и свежие овощи, отварное мясо, отварная рыба, хлеб. Смысл раннего ужина: если поужинать поздно и соответственно поздно ввести короткий инсулин, то действие короткого инсулина наслоится на действие базального инсулина и нельзя будет правильно оценить дозу базального инсулина. Смысл «легкого» ужина: продукты должны усвоиться организмом до того, как человек ляжет спать, т.е. еда должна быть «быстрой». Если поужинать «медленной» едой, она «вылезет» ночью и всю ночь будет повышать уровень глюкозы крови.
Следующий момент – замеры глюкозы. Если нет мониторинга, замеры надо делать как минимум 5 раз: перед сном; в 00.00; в 03.00; в 06.00 и перед завтраком. Для этого заводится будильник (или спящему пациенту измеряет другой человек). Еще лучше измерять каждые 2 часа. Желательно (многие считают, что обязательно) такую проверку проводить не одну ночь, а три ночи, что исключить случайные колебания. Если четко вырисовывается проблемный участок, на нем надо провести замеры каждый час.
Какие возможны варианты
1) Глюкоза ночью и утром в пределах целевого уровня – оптимальная доза базального инсулина.
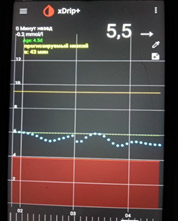
2) Линейный рост - нехватка базального инсулина (мало инсулина).
На мониторинге мы видим, что глюкоза крови с 01.00 непрерывно растет, значит надо увеличивать дозу базального инсулина. Но, если на ужин ели «тяжелую» пищу (пельмени, макароны, много мяса и др.), то это может «вылезать» еда!
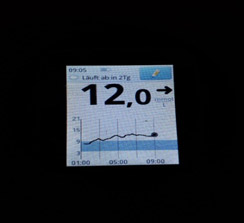
3) Рост глюкозы крови начинается ближе к утру и растет постепенно - недостаточная продолжительность действия инсулина (инсулин «не тянет» до утра).
Что можно сделать в таком случае:
а) сместить время инъекции на более позднее время;
б) попробовать увеличить дозу инсулина – если нет тенденции к низкому уровню глюкозы;
в) вводить инсулин в более «медленное» место (ногу);
г) заменить инсулин на аналог.
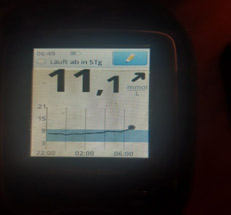
4) Низкий уровень глюкозы ночью, а утром высокий. Такая ситуация говорит об избытке базального инсулина.
Если доза базального инсулина избыточна, то ночью может быть низкий уровень глюкозы крови, на что организм реагирует выбросом гликогена из печени и уровень глюкозы крови растет (так называемый «откат»). Гипогликемия чаще возникает на пике действия инсулина длительного действия (если вводится «пиковый» инсулин). Гипогликемию человек может и не почувствовать. Может быть просто приступ потливости (человек просыпается весь мокрый), человеку могут сниться кошмары, а также могут возникнуть другие неспецифические симптомы. Гипогликемия может длиться несколько минут и ее можно не «поймать» при измерении глюкозы (иногда даже на мониторинге). Вместо гипогликемии фиксируются высокий уровень глюкозы и увеличивается доза инсулина. Но вместо снижения глюкозы крови получаем еще больший рост. Такая ситуация часто встречается при введении «пиковых» инсулинов. Это синдром Сомоджи - синдром передозировки инсулина.
5) Резкий рост глюкозы под утро - «утренняя заря».
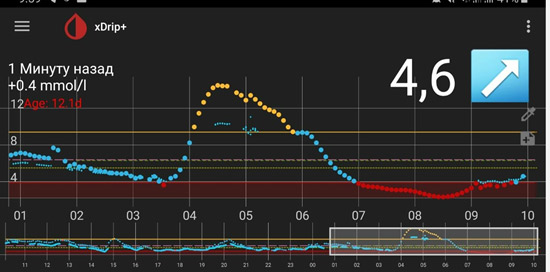
В такой ситуации мы видим, что ночью глюкоза находится в целевом диапазоне, но с 4-5 утра начинается резкий рост. Борьба с «зарей» непроста. Если человек на помпе, на это время выставляется большая доза введения инсулина. Если нет, «зарю» надо «скалывать» коротким инсулином. И часто «скалывать» надо на предупреждение (т.е. путем мониторинга или частых замеров четко определяется, в какое время начинается заря, и короткий инсулин вводится до этого времени, т.к. когда «заря» развернулась, «сколоть» ее непросто).
6) Рост уровня глюкозы после пробуждения («стресс пробуждения», феномен «ноги на пол»).
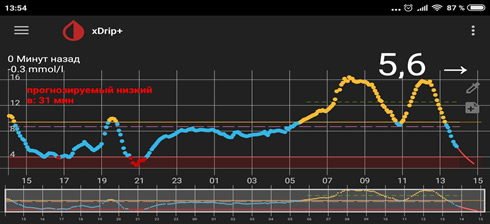
Ситуация похожа с «утренней зарей», но возникает после того как человек проснулся. Т.е. человек проснулся с нормальным уровнем глюкозы крови, получает базальный инсулин суточного действия, не завтракает и не вводит инсулин короткого действия. Казалось бы, глюкоза крови не должна расти (еды нет, базальный инсулин есть). Однако нередко, чем дольше не ест человек, тем больше растет глюкоза и плохо «скалывается» коротким инсулином. Это печень начинает Вас «кормить», раз не хотите есть сами. В такой ситуации надо ввести привычку завтракать вскоре после пробуждения.
В целом, ситуации с утренней зарей, передозировкой или нехваткой инсулина бывает очень сложно дифференцировать.
Проверка базального инсулина в течение дня осуществляется пропуском пищи. Чтобы оценить базу с утра до обеда, утром не вводится короткий инсулин, до обеда ничего не есть, измерять глюкозу каждый час. Чтобы оценить участок с обеда до ужина, между завтраком и ужином должно пройти не менее 4 часов, в обед не вводится короткий инсулин, пропускается обед, измеряется глюкоза каждый час. Аналогично – участок от ужина до сна. На протяжении всего проверяемого периода не должно быть перекусов, введения дополнительных доз инсулина.
Способ проверки базы пропуском еды не подходит, если дневной фон обеспечивается за счет «хвостов» короткого инсулина (т.е. инсулин длительного действия с продолжительностью действия менее 12 часов вводится 1 раз в сутки на ночь). Проверка базы должна в отсутствие физической активности, острых заболеваний, стрессов. Нельзя проверять базу после перенесенной гипогликемии.
Главными причинами высокой смертности и ранней инвалидизации при сахарном диабете становятся поздние микро- и макрососудистые осложнения. Такие синдромы, как диабетическая ретинопатия — поражение сетчатки глаз и диабетическая нефропатия — поражение клубочков почек, являются специфическими для больных сахарным диабетом. Диабетическая ретинопатия, как правило, — доминирующая причина слепоты (особенно в молодом возрасте). Распространенность слепоты среди больных сахарным диабетом в 10 раз выше, чем в популяции в целом. Диабетическая нефропатия занимает первое место среди причин высокой смертности от хронической почечной недостаточности. Смертность от болезней сердца и инсульта у больных сахарным диабетом наблюдается в два-три раза, а гангрена конечностей в 20 раз чаще, чем среди населения в целом.
За последние десятилетия удалось добиться существенного прогресса в терапии сахарного диабета 1 типа. На смену инсулинам животного происхождения пришли генно-инженерные препараты человеческого инсулина. Синтезированы аналоги инсулина ультракороткого действия: хумалог («Эли Лилли») и аспарт («Ново Нордиск»), скорость абсорбции которых значительно выше, чем у человеческих инсулинов короткого действия, что позволяет использовать их непосредственно перед едой и даже во время и после еды. Применение аналогов инсулина ультракороткого действия, вследствие меньшей длительности их эффективности, также снижает вероятность развития гипогликемии. Синтезированы и аналоги инсулина продленного действия: лантус («Авентис»), детемир («Ново Нордиск»). Их преимуществом перед человеческими пролонгированными инсулинами является отсутствие пиков действия, в связи с чем также уменьшается риск развития гипогликемии, что очень важно для пациентов с ночными гипогликемиями. В ходе терапии сахарного диабета 1 типа необходим ежедневный контроль гликемии самим пациентом, с помощью глюкометра или визуальных тест-полосок.
Целью лечения диабета стало поддержание уровня гликемии в пределах нормогликемии. В 1993 г. были опубликованы результаты проведенного в США многоцентрового исследования Diabetes Control and Complications Trial (DCCT), показавшие, что поддержание стойкой компенсации углеводного обмена приводит к предотвращению и существенному замедлению развития поздних осложнений (риск развития диабетической ретинопатии снижается на 76%, диабетической нейропатии — на 60% и альбуминурии — на 54%). Использование интенсифицированной инсулинотерапии путем многократных инъекций в течение суток (введение инсулина средней продолжительности действия или длительного действия один-два раза в день и введение инсулина короткого действия перед каждым приемом пищи из расчета инсулина на хлебные единицы) позволяет намного быстрее и эффективнее достичь компенсации углеводного обмена, нежели ранее использовавшаяся традиционная схема (фиксированное по дозам и времени введение инсулина, диета с фиксированным количеством углеводов). Интенсифицированная инсулинотерапия является имитацией нормальной секреции инсулина поджелудочной железой. Наиболее современный и удобный метод интенсивной инсулинотерапии — это лечение с помощью инсулинового дозатора (инсулиновой «помпы»), т. е. непрерывное подкожное введение инсулина.
Коммерческое производство дозаторов начато в 80-х гг., но широкое распространение они получили с середины 90-х гг. прошлого века. Количество пациентов, переведенных на инсулинотерапию посредством инсулинового дозатора, постоянно растет. Так, в США в 1990 г. дозаторы использовали 6600 пациентов, в 1993 г., когда были опубликованы результаты DCCT, — 15 тыс., в 1998 г. — 60 тыс., 2001 г. — 162 тыс. На сегодняшний день более 200 тыс. пациентов в США и более 300 тыс. пациентов во всем мире применяют дозаторы. В настоящее время существуют несколько фирм, производящих инсулиновые дозаторы: Medtronic, Deltec, Animas, Disetronic, Dana. На российском рынке представлены дозаторы фирмы Medtronic, модель 508.
Дозатор представляет собой альтернативный способ доставки инсулина. Инсулин вводится не с помощью инъекций шприцом или шприц-ручкой, а подается в организм посредством катетера, установленного подкожно и соединенного с резервуаром и блоком памяти, содержащим информацию о количестве инсулина, который необходимо ввести. Размер дозатора небольшой, примерно как сигаретная пачка. При терапии с помощью «помпы» используется только один вид инсулина — ультракороткого действия (хумалог, новоРапид) или короткого действия (хумулин Р, актрапид НМ, инсуман рапид). У дозатора есть два режима введения: непрерывная подача инсулина в микродозах (базальная скорость) и определяемая и программируемая пациентом болюсная скорость. Первый режим имитирует фоновую секрецию инсулина. Этот режим заменяет инсулин средней продолжительности или длительного действия (хумулин НПХ, протафан НМ, лантус и т. д.). Второй — болюсный — вводится пациентом во время еды или при высоком уровне гликемии, т. е. заменяет инсулин короткого действия при обычной инсулинотерапии. Сахар в крови дозатор не измеряет и необходимую дозу инсулина не рассчитывает. Количество инсулина программируется самим пациентом. Препарат поступает в организм через катетер, который устанавливается в подкожную клетчатку. Замена катетера осуществляется пациентом через каждые два-три дня.
Преимущества использования инсулинового дозатора перед инсулинотерапией посредством многократных инъекций
- Использование исключительно инсулина короткого действия и поступление его в микродозах предотвращают депонирование инсулина в подкожной клетчатке, что обеспечивает лучшее всасывание препарата, а также снижает риск гипогликемии в результате его «выброса» из искусственно созданного «депо».
- Дозатор программирует различные базальные скорости введения в зависимости от времени суток, что важно для пациентов с феноменом «утренней зари». Также имеется возможность наложения временной базальной скорости, например уменьшения скорости на время физической нагрузки, что позволяет во много раз снизить риск гипогликемии.
- Введение малых доз инсулина — шаг введения 0,05-0,1 единицы инсулина (в зависимости от дозатора) очень удобен, когда речь идет о маленьких детях с низкой потребностью в инсулине.
- Непрерывное базальное введение инсулина и возможность введения болюсной дозы нажатием комбинации кнопок на дозаторе позволяют пациенту вести более свободный образ жизни, не зависеть от времени проведения инъекций инсулина, основных приемов пищи, перекусов, т. е. во много раз повышает качество жизни.
Первые публикации, посвященные использованию инсулиновых дозаторов в клинической практике, появились в конце 1970-х гг. Исследования продемонстрировали реальную возможность добиться строгого контроля показателей углеводного обмена. С того времени значительно изменились размеры дозаторов, использовать их стало проще и безопаснее. В современных моделях есть «память» (можно воспроизвести дозы и время введения инсулина за последние три месяца), функция установки различной базальной скорости введения в зависимости от времени суток, имеется также возможность введения болюсной дозы с различной скоростью. Кроме того, изменились и стали более безопасны современные системы введения (резервуар и катетер). Подкожная часть катетера — канюля — мягкая, подвижная часть устанавливается с помощью специальных инжекторов. Появился пульт дистанционного управления дозатором.
Непрерывное подкожное введение инсулина широко использовалось в ходе DCCT. Из общего числа участников 42% использовали дозаторы в течение последнего года исследования (1992 г.). У них наряду с улучшением качества жизни было отмечено более выраженное снижение гликированного гемоглобина HbA1c по сравнению с пациентами, у которых практиковались многократные инъекции инсулина (разница составляла 0,2-0,4%). По опубликованным в 2001 г. данным исследования, проведенного Dr. Bruce W. Bode соавт., у 413 взрослых пациентов с сахарным диабетом 1 типа, использовавших инсулиновый дозатор, среднее значение гликированного гемоглобина HbA1c снизилось с 8,3 до 7,5% (при N — 6,1%) за три года. У подростков, находившихся на инсулинотерапии посредством инсулинового дозатора в течение 3,5±3,9 лет, было отмечено значительное снижение гликированного гемоглобина HbA1c с 9,6 до 8,3%. Улучшение контроля углеводного обмена у пациентов с сахарным диабетом 1 типа доказано в ходе множества исследований. Терапия посредством инсулинового дозатора у пациентов с сахарным диабетом 2 типа менее распространена. Та же группа ученых проводила исследования у 11 пациентов с СД 2 типа, у которых не удавалось достичь удовлетворительных показателей углеводного обмена при использовании многократных подкожных инъекций инсулина. Через шесть месяцев после начала терапии посредством дозатора показатели HbA1c снизились с 9,2 до 7,5%, а через 18 месяцев от начала терапии — до 7,2%.
Известно, что улучшение контроля углеводного обмена ведет к увеличению частоты развития гипогликемий. Но при использовании инсулиновых дозаторов частота гипогликемий значительно снижается по сравнению с терапией многократными инъекциями инсулина. Это объясняется несколькими причинами: возможностью изменять базальную скорость введения препарата в зависимости от времени, а также устанавливать временную базальную скорость (например, уменьшение базальной скорости на время незапланированной физической нагрузки); возможностью остановить доставку инсулина. И наконец основная причина — это отсутствие подкожного депонирования инсулина.
У инсулинотерапии посредством дозатора много преимуществ, она позволяет добиться более полной компенсации заболевания и во много раз улучшить качество жизни. Но рекомендовать данную терапию следует только хорошо обученным и дисциплинированным пациентам, так как она требует более частого контроля уровня гликемии (на начальном этапе, при подборе базальных скоростей, шесть—десять раз в сутки) и ежедневной работы врача с пациентом. Использование исключительно инсулина короткого действия в дозаторе приводит к быстрому подъему уровня гликемии при остановке поступления инсулина в организм (при неправильной установке катетера, случайном выдергивании катетера, если закончился инсулин в резервуаре дозатора и по другим причинам), что может повлечь за собой развитие кетоза. Современные дозаторы имеют хорошую систему сигнализации и при любой неполадке в работе информируют о ней пациента с помощью звукового сигнала или вибрации. Больной всегда должен иметь под рукой сменную систему (резервуар и катетер), инсулин, а также инсулиновый шприц или шприц-ручку. Назначение данной терапии требует от врача особого внимания при обучении больного, скрупулезного совместного изучения всех возможностей дозатора, а также отработки схем поведения пациента в случае возникновения тех или иных проблем.
Все компании-производители, представленные на мировом рынке, уделяют большое внимание обучению пациентов, что позволяет повысить эффективность терапии, добиться более полной компенсации углеводного обмена и одновременно повысить качество жизни больных.
Читайте также:

