Что будет если проколоть экзему
Обновлено: 23.04.2024
Эффективная схема лечения экземы между пальцами, поможем добиться стойкой ремиссии. Авторская методика терапии, опыт работы с кожными заболеваниями – 25 лет.
Экзема между пальцами рук – особенно неприятная форма заболевания, поскольку повреждения кожи доставляют дискомфорт при выполнении даже самых простых повседневных дел. Положение усугубляется тем, что кисти рук не слишком эстетично выглядят, доставляя человеку еще и психологический дискомфорт. Лечение экземы на пальцах рук сложнее, нежели при другой локализации высыпаний, поскольку их нельзя полностью обезопасить и изолировать от внешних воздействий.
Почему на пальцах возникает экзема
Точные причины возникновения экземы на пальцах рук до сих пор неизвестны. Определяющая роль в ее развитии отводится иммунологическим нарушениям. Начало болезни провоцируют внешние или внутренние факторы, причем у разных людей они могут отличаться.
От чего появляется экзема на пальцах рук:
- постоянный контакт с агрессивными химическими компонентами или металлами;
- сухой воздух, сильный мороз и другие виды термического воздействия;
- недостаточная гигиена рук;
- частые механические повреждения, раны и ссадины на руках;
- аллергическая реакция на продукты питания;
- наследственная предрасположенность;
- нарушения в эндокринной и пищеварительной системе.
Особое распространение получила дисгидротическая экзема на пальцах. Ее название объясняется тем, что ранее развитие болезни связывали с закупоркой потовых желез. Патология часто поражает кожу ладоней. Ее развитию способствует гипергидроз – избыточное потоотделение.
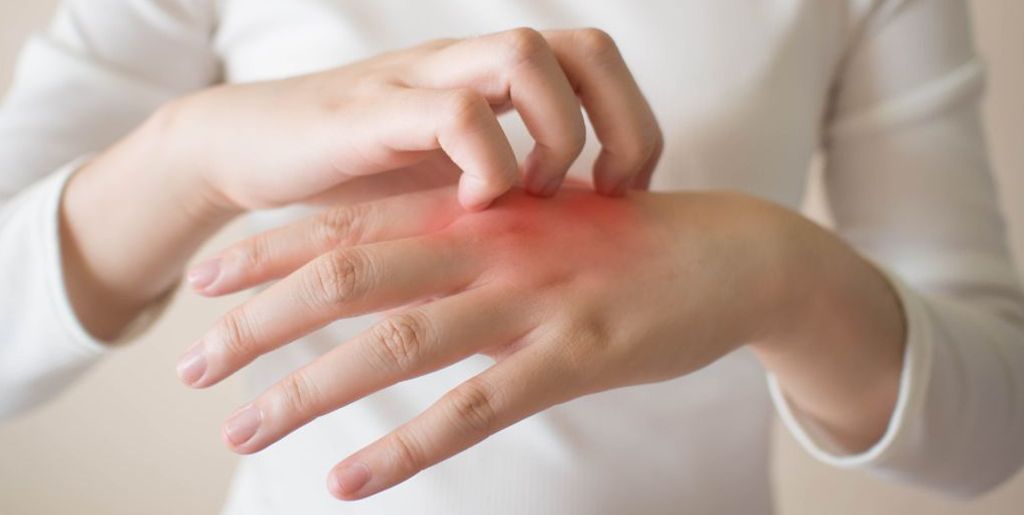
Симптомы экземы на пальцах рук
На ранней стадии экземы наблюдается лишь повышенная сухость кожи. Ее практически невозможно устранить обычными увлажняющими средствами. Из-за сильной сухости возникают трещинки, а в месте их образования – воспаления. Они вызывают зуд и жжение.
В общий список симптомов экземы на пальцах рук входят:
- увеличение эпителиального рисунка на коже;
- постоянное ощущение стянутости кожи;
- огрубение кожных покровов;
- отек и покраснение пораженной кожи;
- красные сыпные элементы.
Сыпь стремительно распространяется по коже, увеличивается и сливается в крупные бляшки. Все это вызывает у человека сильный зуд, который не дает нормально спать и становится причиной нервных расстройств. В местах сгибов пальцев образуются очень глубокие трещины, которые болят и долго не заживают. Кожа в этом месте продолжает шелушиться, а в случае присоединения бактериальной инфекции появляются гнойные выделения.
Виды и формы заболевания
Лечение экземы пальцев зависит от того, на какой стадии развития находится заболевание. Для него характерно волнообразное течение: обострения сменяются периодами ремиссии. Руки чаще всего поражает сухая экзема, при которой на коже не образуются папулы с экссудативной жидкостью. Болезнь может протекать по одному из вариантов:
- Острому. Симптомы появляются внезапно, быстро развивается отечность, формируются покраснения. Болезнь развивается в течение пары дней, а иногда и вовсе в считанные часы.
- Подострому. Экзема развивается не так стремительно и выражены менее ярко, нежели при острой форме. Само заболевание протекает на протяжении нескольких месяцев и только потом затихает на неопределенное время.
- Хроническому. Наиболее распространенная форма экземы, при которой рецидивы и периоды улучшения регулярно сменяют друг друга.
Как лечить экзему на пальцах рук
Комплексное лечение экземы между пальцами рук включает местную и системную терапию. Такой подход дает наиболее выраженные и быстрые результаты. В основе местного лечения в клинике «ПсорМак» лежит применение негормональной мази на натуральной основе. Она не вызывает побочных эффектов и не имеет противопоказаний, а еще обладает очень простой схемой лечения – в день достаточно однократного нанесения.
Системное лечение экземы между пальцами рук направлено:
- на устранение аллергической реакции;
- общее укрепление иммунной системы;
- устранение заболеваний, способствующих развитию экземы.
Лечение продолжается и когда стихает обострение. В периоды ремиссии оно направлено на профилактику рецидивов. Пациенту назначается работа с психотерапевтом для снятия стрессов и стабилизации деятельности нервной системы. Дополнительно практикуются общеукрепляющие методы лечения, в частности, иглорефлексотерапия.
КАК ЗАПИСАТЬСЯ НА ПРИЕМ в Институт здоровой кожи «ПсорМак»
3. Дождитесь звонка нашего специалиста. Он ответит на любые Ваши вопросы и согласует дату и время Вашего визита в «ПсорМак».
Первичный прием включает:
- Визуальный осмотр, который позволит специалисту получить общее понятие о состоянии Вашей кожи и о самой патологии.
- Сбор анамнеза — выяснение сведений о развитии болезни, условиях жизни, перенесённых заболеваниях, операциях, травмах, хронических патологиях, аллергических реакциях, наследственности и др. В совокупности с общим осмотром, это позволяет достаточно точно поставить диагноз и выбрать метода лечения и/или профилактики.
ЧТО БУДЕТ после прохождения первичного приема
Наш специалист, врач-дерматолог:
- Проведет осмотр.
- Возьмет бесплатный анализ (соскоб).
- Диагностирует или уточнит диагноз заболевания .
- Даст подробные рекомендации.
- Составит персональный план лечения.
- Выпишет рецепт на препараты (при необходимости).
Отзывы
Проблема: Поражение кожи на ладонях, ступнях — псориаз.
Лечащий врач: Мак В.Ф.
Пройденное лечение: мазь.
За 2,5 мес. лечения мазью всё прошло, зажило и на ладонях и на ноге. Спасибо большое Владимиру Федоровичу, буду советовать клинику знакомым.
Диагноз: Псориаз
Врач: Мак В.Ф.
Я очень благодарна врачам клиники за помощь в лечении псориаза. Нигде мне не могли помочь. После лечения кожа полностью очистилась. Ремиссия длилась 6 лет. В настоящий момент я снова обратилась в клинику, потому, что уверена, что здесь мне помогут в лечении псориаза.
Диагноз: Псориаз
Врач: Мак В.Ф.
1 раз была у В.Ф. в 2002 году. Этот визит у меня второй, В.Ф. мне дал надежду! Дал возможность жить полноценной жизнью. Огромное Вам спасибо Владимир Федорович!
Диагноз: Псориаз
Врач: Мак В.Ф.
Спасибо огромное доктору! Болею более 12 лет и ничего не помогало. Прошел псориаз, бляшек нет, я в шоке! За 2 месяца лечения. Безграничное спасибо, буду Вас рекомендовать!
Диагноз: Псориаз
Врач: Мак В.Ф.
Дорогой Владимир Федорович, лет около 20-ти тому назад я пришел к Вам весь истерзанный псориазом, но с первого приема я стал оживать и жив до сих пор. Дальнейшие встречи лишь корректировали и всегда встречи были приятными. Я и Галина Александровна желаем Вам, всей семье и окружению крепкого здоровья.
Диагноз: Псориаз
Врач: Мак В.Ф.
Огромное человеческое спасибо! Болею псориазом 30 лет. 20 лет как обратилась к доктору на лечение. Впервые наступило улучшение и длительная ремиссия. Это единственное лечение, которому я доверяю.
Диагноз: Псориаз
Врач: Мак В.Ф.
Спасибо за лечение. Очень много лет мучились с этой проблемой, и только нам помогли.
Без болевых ощущений, быстро и не страшно. Спасибо большое за позитив на приеме и за качественное удаление.
Самые хорошие впечатления от общения и процедуры удаления новообразований с доктором Грибановым Н.В. Профессиональный и чуткий подход к пациенту превзошел все ожидания.
Мокнущая экзема — это острая форма экземы, которая протекает с выраженным экссудативным компонентом. Она проявляется отечностью, гиперемией кожи, образованием множественных везикулярных высыпаний и эрозий, сливающихся в очаги мокнутия. Для диагностики дерматоза проводится комплексное лабораторное обследование, гистологическое исследование биоптатов пораженных участков кожи, консультации смежных специалистов. Для купирования острой формы мокнущей экземы показано местное применение вяжущих препаратов, системное лечение антигистаминными, гипосенсибилизирующими, противовоспалительными средствами.
МКБ-10
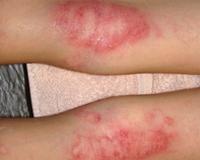
Общие сведения
Экзема — самое распространенное кожное заболевание, на долю которого приходится 25-40% всех кожных патологий. Термин «мокнущая экзема» не используется в официальных классификациях, поскольку он отражает один из этапов островоспалительной кожной реакции, которая возникает при острой стадии различных клинических форм патологического процесса. Лечение дерматоза представляет сложную задачу ввиду хронического течения, частых рецидивов, сложного этиопатогенеза, поэтому болезнь не теряет своей актуальности в практической дерматологии.

Причины
Конкретные этиологические факторы болезни до сих по не установлены. Согласно современной общепринятой концепции, мокнущая экзема представляет собой мультифакториальное кожное поражение, протекающее с нарушениями функций эпидермиса. Она развивается при сочетании эндогенных и экзогенных провоцирующих факторов, основными из которых являются следующие:
- Генетическая предрасположенность. Если патология диагностирована у одного из родителей, риск заболеть составляет 40%, при наличии заболевания у обоих родителей — повышается до 50-60%. Отягощенная наследственность проявляется определенными генами HLA, которые контролируют иммунный ответ.
- Экзогенные факторы. Заболевание провоцируется негативным воздействием химических веществ (бытовая химия, профессиональные вредности), физических факторов (повышенная инсоляция, температурные перепады), аллергизацией при употреблении некоторых продуктов питания, лекарственных препаратов.
- Инфекционно-аллергические факторы. Дерматоз может возникать при попадании в организм бактериальных или грибковых агентов извне. Нередко он начинается на фоне хронических очагов инфекции, особенно при отсутствии адекватного лечения. Во втором случае появления экзематозных симптомов вызвано хронической сенсибилизацией организма к антигенным детерминантам микробов.
- Неврологические нарушения. Функциональные нервные расстройства с преобладанием парасимпатических влияний повышают вероятность появления мокнущих высыпаний. Патология периферических нервов, сопровождающаяся ухудшением микроциркуляции, провоцирует возникновение клинических симптомов в пораженной зоне.
- Соматические заболевания. Стимулируют развитие кожного поражения и отягощают его течение при несоблюдении схемы лечения многие патологии внутренних органов: желудочно-кишечного тракта, панкреатобилиарной системы, мочевыделительной системы. Важная роль отводится нейроэндокринным нарушениям, метаболическим расстройствам, возникающим вследствие поражения желез внутренней секреции.
Патогенез
Основной патогенетический компонент мокнущей экземы — иммунное воспаление в коже, протекающее по типу реакции замедленного типа. В его формировании выделяют 4 предрасполагающих фактора: нарушения клеточного и гуморального иммунитета, сенсибилизация к эндо- или экзоантигенам, изменение функции ЦНС, генетически обусловленные особенности иммунного ответа.
Образование типичных мокнущих поражений кожного покрова связывают с дисфункцией Т-лимфоцитов, которые выделяют в ткани провоспалительные вещества: интерлейкины, интерферон, фактор некроза опухолей. Одновременно усиливается выброс лейкотриенов, простагландинов, гистамина, что завершается острой воспалительной реакцией с преобладаем экссудативного компонента.
В патогенезе дерматоза немаловажную роль играют иммунологические расстройства, ассоциированные с конкретными антигенами главного комплекса гистосовместимости. У пациентов снижается активность Т-лимфоцитов хелперов и супрессоров, что проявляется угнетением иммунологической реактивности. Вследствие этого происходит активация хронической инфекции, замедляется выведение антигенов из организма.
Также в механизме развития мокнущей экземы выделяют снижение активности неспецифических защитных факторов — комплемента, лизоцима, фагоцитов. При этом повышается риск присоединения вторичной инфекции, осложненного течения болезни. Отягощает ситуацию аллергическая перестройка организма, из-за которой кожа приобретает повышенную поливалентную чувствительность к антигенам.
Классификация
На сегодня отсутствует общепринятая систематизация, что обусловлено разнообразием клинических вариантов патологии, разными точками зрения экспертов на причины и механизмы формирования дерматоза, подбор схем лечения. Практикующие дерматологи используют несколько вариантов классификации, при которых учитываются следующие признаки:
- По течению процесс бывает острым, подострым, хроническим.
- По клиническим проявлениям болезнь подразделяется на истинную, микробную, детскую, профессиональную, варикозную формы.
- По классификации Хорнштейна существует экзогенная, эндогенная, дисрегуляторная экзема.
- По классификации Американской академии дерматовенерологии выделяются конкретные нозологические единицы дерматоза (астеатотическая экзема, нумулярный дерматит, белый питириаз и т. д.).
Симптомы мокнущей экземы
Мокнущая экзема манифестирует покраснением и отечностью кожи с последующим появлением высыпаний в виде мелких пузырьков. При механическом воздействии или самопроизвольно везикулы лопаются, обнажая эрозии с интенсивным мокнутием. Характерным симптомом острой формы дерматоза являются «серозные колодцы» — эрозии, из глубины которых выделяется прозрачная или слегка желтоватая жидкость.
Постепенно мокнущие поверхности подсыхают с образованием тонких корок. Одновременно с этим на пораженных участках могут появляться папулы — мелкие розовые узелки, пустулы со стерильным содержимым. Присутствие на кожном покрове различных морфологических элементов называется истинным полиморфизмом сыпи, этот признак считается типичным для истинной (идиопатической) экземы, не встречается при других формах дерматоза.
Из субъективных ощущений без лечения на первое место выходит сильный кожный зуд, вследствие которого больные расчесывают кожу до крови, усугубляя течение процесса. Зачастую в результате интенсивного зуда возникают нарушения работоспособности, раздражительность, сон становится прерывистым и не снимает усталость. Обширные мокнущие эрозии сопровождаются болезненностью, которая усиливается при соприкосновении пораженной кожи с одеждой.
В клинической картине мокнущего дерматоза выделяют особенности, связанные с конкретной формой. Истинная экземы характеризуется симметричным расположением элементов с их локализацией на коже туловища, верхних и нижних конечностей. Для микробного поражения типичны асимметричные очаги мокнущих высыпаний на нижних конечностях. При детской форме очаги мокнутия имеют блестящую, гиперемированную поверхность.
Осложнения
В периоде мокнутия пораженная кожа представляет открытую раневую поверхность, которая становится хорошими входными воротами для патогенных микроорганизмов. Поэтому самым распространенным осложнением в остром периоде без лечения является присоединение вторичной бактериальной инфекции, наиболее часто вызванной стафилококками или стрептококками. В тяжелых случаях возникает флегмона, регионарный лимфаденит.
У больных с длительным стажем патологии мокнущие элементы и расчесы приводят к утолщению кожи, усилению кожного рисунка, гиперпигментации, повышенной сухости. Такие дерматологические изменения приносят дискомфорт, поскольку кожа теряет эластичность, формируется значимый косметический дефект, что особенно беспокоит женщин.
Диагностика
Данные анамнеза и кожные проявления дерматоза дают врачу-дерматологу ценную информацию для постановки диагноза и выбора лечения. Наличие множественных эрозий, серозного отделяемого, сероватых корок является подтверждением мокнущей стадии экземы. В сомнительных случаях, а также для выявления возможных первопричин болезни показаны:
- Гистологический анализ. На мокнущей стадии в биоптатах кожи определяется спонгиоз, мелкие везикулы, внутриклеточный отек эпидермиса. В структуре дермы наблюдается лимфоидно-клеточная инфильтрация вокруг сосудов, расширение поверхностной сети капилляров.
- Анализы крови. Для подтверждения инфекционно-аллергической этиологии измеряется уровень иммуноглобулина Е, производится аллергологическое исследование для обнаружения антител к специфическим антигенам. Чтобы оценить общее состояние здоровья, назначается клинический, биохимический анализ крови.
- Микробиологические исследования. При подозрении на микробную экзему, осложнении процесса вторичной инфекцией необходим бакпосев отделяемого кожных элементов. По его результатам устанавливают точный вид патогенного возбудителя, чувствительность к антибактериальным препаратам, подбирают подходящее для лечения средство.
- Консультации специалистов. Если при первичной диагностике у человека присутствуют признаки поражения внутренних органов, которые потенциально могли стать провоцирующим фактором мокнущего дерматоза, дальнейшее обследование и лечение проводится с участием профильных врачей. Чаще всего требуется помощь гастроэнтеролога, психоневролога, эндокринолога.
Лечение мокнущей экземы
Системная терапия
Терапия мокнущей экземы подбирается индивидуально с учетом предположительных причин развития заболевания, степени тяжести клинических проявлений, наличия у больного сопутствующих патологий или осложнений. Для уменьшения сенсибилизации организма больным рекомендуется соблюдать гипоаллергенную диету, из которой исключают жирные сорта рыбы и мяса, устрицы и другие морепродукты, кофе и какао-продукты, цитрусовые, томаты, бобовые.
Если обострение болезни связано с воздействием экзогенных факторов, их устранение является необходимым условием для успешности лечения. Учитывая конкретную ситуацию, пациентам может потребоваться сменить место работы, исключить бытовые аллергены, переехать в более подходящие климатические условия. Комплексное лечение мокнущего аллергодерматоза требует применения ряда препаратов:
- Антигистаминные средства. Для ликвидации кожного зуда в острой фазе применяются гистаминоблокаторы первого поколения, а после купирования симптоматики возможно продолжение лечения медикаментами второго и третьего поколения.
- Десенсибилизирующие препараты. Используются растворы кальция, натрия тиосульфат. Лечение уменьшает проницаемость сосудов, оказывает противовоспалительный эффект, нормализует метаболические реакции в дерме.
- Стабилизаторы клеточных мембран. Чтобы усилить эффективность антигистаминных препаратов, показано лечение стабилизаторами мембран тучных клеток. Некоторые авторы советуют применять полиненасыщенные жирные кислоты омена-3 для нормализации структуры мембран клеток.
- Глюкокортикостероиды. При генерализованных формах мокнущей экземы, отсутствии эффекта от других вариантов лечения применяются гормоны в режиме пульс-терапии или длительного приема.
- Иммунокорригирующие средства. Рациональная иммунокоррекция назначается для облегчения состояния при непрерывно рецидивирующей форме мокнущей экземы. Лечение включает препараты тимуса, стимуляторы лейкопоэза.
- Антибиотики. Лечение антибактериальными средствами требуется при микробной форме дерматоза и доказанной инфекционно-аллергической природе болезни.
Поскольку в патогенезе мокнущей экземы играют роль различные соматические нарушения, лечение включает коррекцию этих патологий. Чтобы нормализовать работу пищеварительного тракта, целесообразно использовать заместительную ферментную терапию, пробиотики и синбиотики, витаминно-минеральные комплексы. Чтобы сбалансировать состояние центральной нервной системы, в схему лечения включаются легкие седативные средства, по отдельным показаниям назначаются транквилизаторы, антидепрессанты.
Местная терапия
В фазе мокнутия используются примочки с вяжущими препаратами, которые уменьшают экссудацию, способствуют более быстрому появлению корочек и регрессу болезни. В острой стадии назначаются ежедневные процедуры длительностью 1-1,5 часа, которые предполагают постоянную смену повязок по мере их подсыхания. Затем переходят к нанесению мазей с топическими кортикостероидами, антисептиками, ингибиторами кальциневрина.
Из физиотерапевтических методов лечения наибольшую результативность показывает селективная ультрафиолетовая терапия, во время которой облучение проводится светом узкого диапазона (311 нм). Также выполняется низкоинтенсивное лазерное облучение красного или инфракрасного спектра, электропунктура биологически активных точек, локальная гипертермия. На этапе ремиссии хороший эффект дает озонотерапия, бальнеотерапия, пелоидотерапия.
Прогноз и профилактика
Правильное лечение мокнущей острой экземы дает возможность быстро купировать кожную симптоматику и улучшить состояние пациентов в целом, поэтому прогноз благоприятный. Спустя 5-6 дней интенсивной терапии уменьшается выраженность зуда, сокращается объем кожных поражений, а выздоровление в неосложненных случаях наступает спустя 3-4 недели. Менее оптимистичный прогноз при развитии экземы у страдающих иммуносупрессией, хроническими патологиями.
Профилактика болезни предполагает соблюдение личной гигиены, исключение типичных пищевых, бытовых и профессиональных аллергенов. Пациентам с экземой в ряде случаев помогает молочно-растительная диета. Обязательными превентивными мерами являются лечение сопутствующих расстройств и правильный уход за кожей тела: применение смягчающих кремов, мягких очищающих продуктов, избегание массажа сухой щеткой и других агрессивных воздействий.
2. Экзема в практике семейного врача: клинические формы, дифференциальный диагноз, лечение/ Е.А. Бардова// Клиническая иммунологии, аллергологии, инфектологии. — 2013. — №1.
Экзема - одна из частых патологий кожи. Каковы её причины? Передаётся ли она от человека человеку? Как её лечат?
На эти и другие вопросы отвечает врач-дерматолог «Клиника Эксперт» Тула, кандидат медицинских наук Владислав Леонидович Шейнкман.
– Владислав Леонидович, давайте начнём с определения: что такое экзема?
– Это хроническое рецидивирующее заболевание кожи с островоспалительными симптомами, обусловленными серозным воспалением эпидермиса и дермы.
– Каковы причины развития экземы?
– Существуют наследственная предрасположенность, взаимосвязь с нервной системой – стрессы тоже могут приводить к заболеванию. Посттравматическая микробная экзема возникает вокруг раневой поверхности.
– Какие виды экземы существуют?
– В хроническую чаще всего переходит истинная (или, иначе, идиопатическая) экзема. Пациентов беспокоит сильный зуд, на коже возникают пузырьки, потом они лопаются, начинается стадия мокнутия. Очагов воспаления на теле много, они вовлекают в себя всё новые участки кожи.
Есть себорейная экзема. Она локализуется на волосистой части головы, на лице, руках, шее. Стадии мокнутия нет, но зуд присутствует.
Дисгидротическая экзема поражает руки, ноги; пузырьки в этом случае появляются, они, конечно, беспокоят больного, но могут не вскрываться. Присутствуют болезненные ощущения при движении кистями рук, при движении стоп.
Микробная экзема возникает на месте переломов, травм, каких-то микробных очагов. Появляются не только характерные пузырьки, но и гнойнички.
Есть ещё профессиональная экзема, ею страдают люди, вынужденные постоянно контактировать на производстве с вредными веществами.
«Врач этой специальности занимается установлением связи имеющихся патологий либо инвалидности с особенностями трудовой деятельности». Цитата из материала «Ликбез по врачебным специальностям. Идём на приём к профпатологу»
Роговая, или тилотическая, экзема поражает ладони рук и подошвы стоп.
Детская экзема – она начинается примерно на 3-6 месяце жизни ребёнка, часто имеет наследственный характер, ей предшествует диатез. Места локализации – щёчки, лоб, затем очаги могут появляться на плечах, бёдрах, голенях. Экзема может переходить на голову, ушные раковины.
– Заразна ли экзема?
– Может ли экзема пройти сама, без лечения?
– Так как это хроническое кожное заболевание, оно может на время как бы затихнуть, но рано или поздно вернётся период обострения. К сожалению, многие занимаются самолечением – используют какие-то мази, настойки. Это то, что делать при экземе категорически нельзя. Лечиться надо у дерматолога – только он может поставить правильный диагноз и назначить адекватное лечение. А самолечение зачастую приводит к серьёзным осложнениям.
– Как проводится лечение экземы?
– Пациент любого возраста должен соблюдать гипоаллергенную диету – то есть следует исключить из рациона продукты, которые могут послужить провоцирующими заболевание факторами. У взрослых это алкогольные напитки, компоты, соки, лимонад, продукты с красителями, консервантами, конфеты, шоколад, мёд, варенье, ягоды, импортные фрукты.
Больным надо стараться избегать стрессов. Им рекомендуется обследовать желудочно-кишечный тракт – зачастую выявляются проблемы с печенью, желудком. Не стоит контактировать с химически активными веществами (в том числе, с синтетическими и хлорсодержащими моющими средствами).
Лечение заключается в назначении десенсибилизирующих, антигистаминных препаратов, при микробной экземе могут использоваться антибиотики.
Подробнее об антибиотиках можно прочитать в наших статьях здесь и здесь
Используются при лечении различные примочки – например, с раствором мирамистина или Риванола, пасты, кремы. Исключительно под контролем врача применяются гормоносодержащие средства.
– Можно ли при экземе купаться в море?
– Существует такой миф: если больной экземой искупается в море – особенно, в Мёртвом, то он тут же вылечится. Ничего подобного! При обострении в море вообще купаться не желательно: обнажённые воспалительные очаги реагируют на соль в морской воде, и зуд, высыпания усиливаются. Если поехать на море в стадии ремиссии – когда высыпаний нет, это благотворно влияет на профилактику вообще всех кожных заболеваний.
– Можно ли предотвратить развитие экземы? И если да, то как?
– Профилактика возможна. Надо нормализовать режим дня, рационально питаться, по возможности, контролировать работу нервной системы.
Записаться на приём к врачу-дерматовенерологу можно здесь
ВНИМАНИЕ: услуга доступна не во всех городах
Беседовал Игорь Чичинов
Редакция рекомендует:
Для справки:
Шейнкман Владислав Леонидович
Выпускник педиатрического факультета Смоленского государственного медицинского института 1994 года.
С 1994 по 1995 годы проходил интернатуру, а с 1996 по 1998 год - клиническую ординатуру по специальности «Дерматовенерология».
Имеет учёную степень кандидата медицинских наук.
В настоящее время работает в «Клиника Эксперт» Тула в качестве врача-дерматовенеролога. Осуществляет приём по адресу: ул. Болдина, д. 74.
Другие статьи по теме
Что такое дарсонвализация кожи? Как этот метод используется в косметологии? Дарсонвализация кожи: кому она поможет?
По данным Всемирной организации здравоохранения этим венерическим заболеванием страдает около 10 %. Позиций не сдаёт. Говорим о трихомониазе
О том, что красота требует жертв, известно давно. Но здесь важно задуматься. Дерматологический пилинг: что нужно знать об этой процедуре?

Вначале отмечается появление эритемы, на фоне которой формируются пузырьки (микровезикулы), величиной с булавочную головку, а также преимущественно экссудативные папулы и пустулы. В центре очага поражения микровезикулы вскрываются, серозный экссудат поступает на поверхность кожи, образуя участки мокнутия с мацерированным и слущивающимся роговым слоем (Eczema madidans). При внимательном осмотре очага поражения можно обнаружить многочисленные «точечные» эрозии, из которых на поверхность выступают небольшие капли серозного экссудата (серозные колодцы).
Клиническая картина отличается четким полиморфизмом (истинным и ложным) и пестротой высыпаний; на фоне развития воспалительных явлений могут наблюдаться эритематозные пятна, папулы, пузырьки, пустулы, эрозии, чешуйки, корочки, многочисленные расчесы. Характерным является чередование пораженных участков кожи с непораженными («архипелаг островов»). Высыпания симметричны, могут распространяться на кожу верхних, нижних конечностей и туловища. Больных беспокоит зуд различной интенсивности, способствующий развитию невротических расстройств, нарушению сна вплоть до бессонницы. По мере разрешения воспалительных явлений мокнутия сменяются образованием корочек, чешуек; появляются шелушения, затем вторичные пигментно - сосудистые (или депигментированные) пятна, которые постепенно исчезают. Могут возникнуть очаги сухости и шелушения кожи, трещины в роговом слое (Eczema tyloticum). При длительном хроническом течении экземы на ладонях и подошвах иногда появляются мозолистые гиперкератотические образования с трещинами. Нередко течение экземы осложняется присоединением пиогенной инфекции: появляются пустулы и гнойные корки (Eczema impetiginosum).
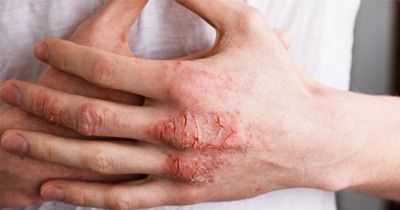
Несмотря на выраженный полиморфизм, характерный для экземы, иногда имеет место превалирование одного из морфологических элементов, что позволяет диагностировать указанные выше формы истинной экземы. Следует отметить, что переход острой мокнущей экземы в хроническую, чаще всего совершается постепенно, сопровождается нарастающей инфильтрацией тканей, переходом активной гиперемии в пассивную. Хронический экзематозный процесс нередко обостряется в результате появления активной гиперемии, микровезикул, мокнутия, усиления зуда.
У детей идиопатическая экзема возникает в возрасте 2—6 мес, проявляется симметрично расположенными на лице (область щек), верхних или нижних конечностях эритематозно-сквамозными и экссудативно-папулезными высыпаниями, имеющими нечеткие границы, микровезикулами, сопровождается сильным зудом. Однако чаще всего проявление детской формы экземы характеризуется сочетанием признаков истинной, микробной и себорейной форм экземы. На фоне яркой, сочной, отечной эритемы располагаются серозные папулы, микровезикулы, которые быстро вскрываются, образуя типичные эрозии, крупные мокнущие участки, частично покрытые серозными корками.
К разновидностям истинной экземы относятся пруригинозная и дисгидротическая формы.
Пруригинозная экзема
Проявляется высыпаниями мелких (с просяное зерно) папуловезикулезных элементов на уплотненном основании, не вскрывающихся и не образующих эрозий. Очаги поражения располагаются на коже' лица, локтевых сгибов, подколенных впадин, паховой области, на разгибательных поверхностях конечностей. Они часто рецидивируют. Заболевание протекает хронически. Вследствие длительного течения, расчесов, ссадин, отложения клеточного инфильтрата кожа на пораженных участках грубеет, пигментируется, становится сухой, шершавой, лихенизируется, хотя менее резко, чем при нейродермите. Приступообразный зуд, тяжелые невротические реакции, сопровождающиеся нарушением сна, весьма характерны для этой формы дерматоза. Заболевание обычно «стихает» летом и обостряется зимой. Оно как бы занимает промежуточное место между истинной экземой и почесухой.
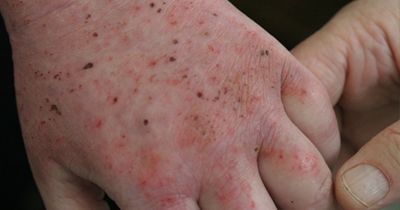
У детей пруригинозная форма экземы развивается обычно в возрасте 4—6 мес (в отличие от себорейной и истинной форм экземы, начинающихся в первые недели и месяцы жизни), характеризуется стойким белым дермографизмом, отражающим преобладание тонуса симпатического отдела вегетативной нервной системы. Описанные выше поражения у детей располагаются на отечном, эритематозном фоне и часто сочетаются с бронхиальной астмой.
Дисгидротическая экзема
Эта форма экземы характеризуется образованием мелких (с булавочную головку), плотных на ощупь пузырьков на боковых поверхностях пальцев, иногда на коже ладоней и подошв. Реже встречаются крупные, многокамерные пузырьки. Располагаясь в эпидермисе, пузырьки просвечивают сквозь него, напоминая зерна сваренного риса.
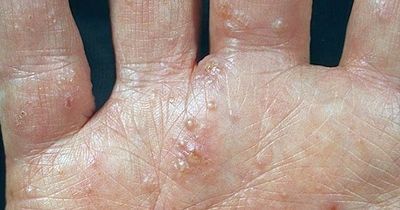
Больных часто беспокоит сильный зуд. Пузырьки могут вскрываться, превращаясь в ссадины, или подсыхать, образуя плоские желтоватые корочки. В дальнейшем возникают резко ограниченные очаги поражения, имеющие ярко выраженную «воспалительную» окраску, что отличает дисгидротическую экзему от истинного дисгидроза и эпидермофитидов ладоней (при дисгидротической эпидермофитии в покрышках пузырей на своде стоп находят нити мицелия гриба эпидермофитона). 5 августа 2019

Экзема — один из распространенных видов дерматоза (заболевания кожи) наряду с дерматитом и псориазом. Бывает острой или хронической (рецидивирующей). В последнем случае болезнь протекает со сменой периодов обострения и ремиссии (облегчения), когда симптомы ослабевают или исчезают почти полностью.
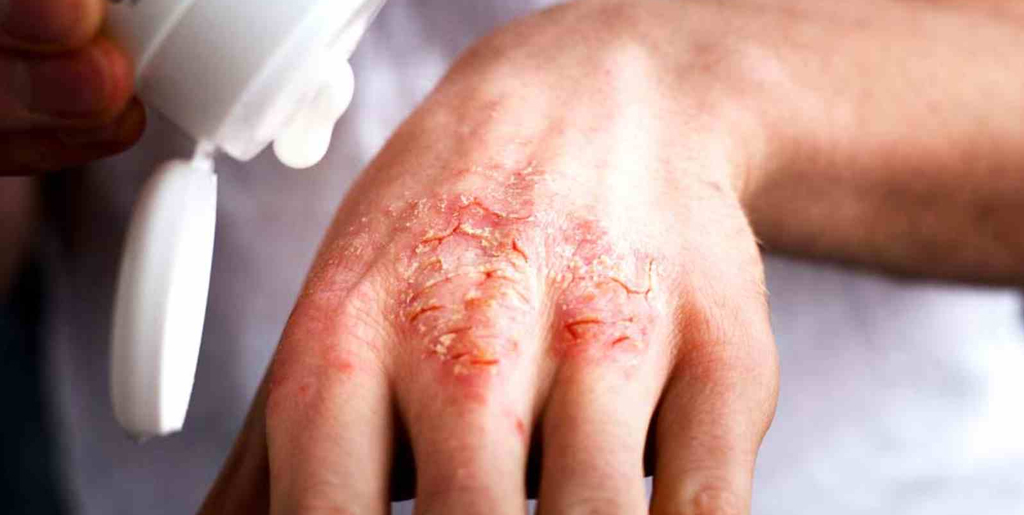
Почему экзема становится хронической
Хроническая экзема развивается, если долгое время не лечить острую стадию заболевания. Другой причиной выступает постоянное влияние на человека аллергенов. Из-за этого острая форма не поддается лечению и переходит в хроническую. К этому приводят аллергены, попадающие в организм через органы дыхания, пищеварительную систему, а также контактные аллергены, которые негативно влияют на кожу. Также хроническое воспаление поддерживают:
- долгий контакт с водой, особенно горячей;
- хронические бактериальные, грибковые инфекции;
- постоянный стресс, эмоциональное перенапряжение и недостаток сна;
- воздействие на кожу горячего, сухого или холодного воздуха.
Это основные причины хронической экземы. Кроме того, рецидивирующее течение свойственно ряду определенных форм заболевания:
- Дисгидротической экземы. Для заболевания характерно сезонное обострение, т. е. усиление симптомов при смене двух контрастных сезонов — жаркого лета и холодной зимы.
- Нуммулярной экземы. Ее можно распознать по высыпаниям, которые по форме напоминают монеты. Без лечения болезнь длится неделями и месяцами, усугубляясь со временем. И даже после лечения болезнь легко может вернуться, т. е. пациент вновь сталкивается с обострениями.
- Варикозной экземы. Возникает при хронической недостаточности вен ног, при которой замедляется кровообращение. Экзема встречается у 2,7-10% пациентов с таким диагнозом. Болезнь имеет хроническое, рецидивирующее течение и склонность к прогрессированию.
- Себорейной экземы. Еще одна хроническая форма, причиной которой выступает неправильная работа сальных желез. Из-за этого на волосистой части головы, лбу и крыльях носа возникают розовые зудящие пятна.
Особенности протекания хронической экземы и отличия от острой
О хронизации процесса можно говорить, если впервые возникшие симптомы не прошли за 2 месяца. Экзема хронического течения, в отличие от острой, протекает в 2 стадии, такие как обострение и ремиссия, которые сменяют друг друга. Рецидивы обычно происходят в холодное время года, а в теплое можно заметить улучшение. Кроме низкой температуры обострение могут спровоцировать:
- повышенная потливость;
- контакт с аллергенами, например, цветочной пыльцой;
- стрессы и переживания;
- ослабление иммунитета;
- прием некоторых лекарств;
- употребление аллергенных продуктов.
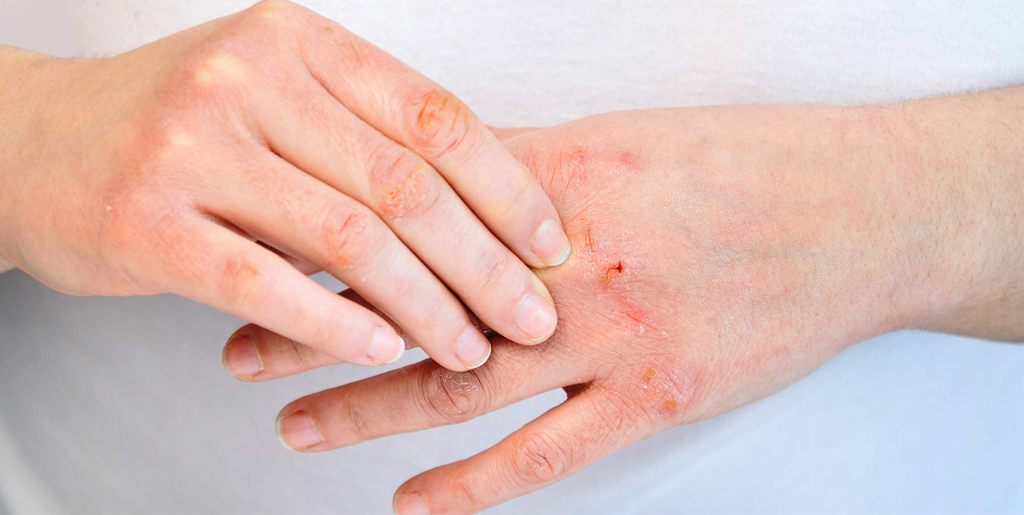
При хронической стадии экземы всегда есть сыпь и зуд. Причем зуд обычно предшествует появлению высыпаний и по нему можно определить, что скоро произойдет обострение. При хронической экземе на коже больше сухих корок, чем мокнущих высыпаний, из-за чего такую форму заболевания иногда называют сухой. Корки трескаются, сильно зудят, вызывая дискомфорт и даже бессонницу.
При обострении признаки хронической экземы усиливаются. Рядом с сухими корками появляются новые мокнущие высыпания, но из них выходит меньше экссудата, чем при острой форме. К другим характерным симптомам относятся:
- сильное шелушение кожи;
- нарушение пигментации кожи, развитие пигментных пятен;
- выраженный линейный рисунок на коже;
- чрезмерное уплотнение и огрубение очагов высыпания;
- расчесы и трещинки на участках утолщения.
Хроническая экзема в стадии ремиссии проявляется постоянным шелушением очагов поражения. Кожа на этих местах рубцуется, поэтому становится плотной, может приобретать сине-красный оттенок у смуглых людей и бледно-розовый или бежевый у светлокожих.
Как лечить хроническую экзему
Острая и хроническая экзема имеют несколько разные принципы лечения. Это обусловлено тем, что рецидивирующая форма заболевания сложно поддается терапии, обострения все равно часто происходят. Поэтому важно обратиться к врачу как можно раньше, чтобы не затягивать процесс.

Основные принципы борьбы с хронической экземой:
- Исключить провоцирующие факторы. Необходимо прекратить влияние негативных факторов на организм. Если это аллерген, нужно его устранить, исключить контакт с кожей, если стресс — избавиться от переживаний, если прием лекарств — обратиться к врачу за назначением аналогов.
- Снять зуд. Чтобы человек перестал травмировать кожу расчесыванием и усугублять процесс, необходимо избавить его от зуда. Для этих целей применяют антигистаминные препараты.
- Устранить сухость кожи. В этом помогают отшелушивающие эмульсии и влажные компрессы, которые кроме увлажнения кожи уменьшают зуд.
Главное в лечении — остановить воспаление. Здесь необходима эффективная мазь от хронической зудящей экземы, которая обладает нужным противовоспалительным действием, но не является для кожи провоцирующим фактором и не имеет большое количество побочных эффектов. В клинике «ПсорМак» для этих целей применяется особая мазь на растительных компонентах, разработанная по собственному рецепту. В отличие от гормональных средств она не вызывает обострений и не усугубляет течение болезни.
Лечение экземы всегда назначается индивидуально. Поэтому, если вы столкнулись с заболеванием и вам кажется или вы уверены, что оно перешло в хроническую стадию — обратитесь к дерматологу клиники «ПсорМак». В рамках консультации специалист поставит предварительный диагноз, назначит дополнительные исследования, на основе которых пропишет действенные препараты и даст другие рекомендации для достижения ремиссии заболевания.
Читайте также:

