Что будет если не лечить ректовагинальный свищ
Обновлено: 28.04.2024
1 ГУЗ «Ульяновский областной клинический центр специализированных видов медицинской помощи имени заслуженного врача России Е.М. Чучкалова»
Цель: Оценить ближайшие и отдаленные результаты хирургического лечения пациенток с ректовагинальными свищами прямой кишки. В исследование включено 5 пациенток с диагнозом «ректовагинальный свищ» оперированных в ГУЗ «Ульяновский областной клинический центр специализированных видов медицинской помощи имени заслуженного врача России Е.М. Чучкалова», где располагается клиника медицинского факультета им. Т.З. Биктимирова Ульяновского государственного университета, в 2016–2017 гг. Всем пациенткам производилось иссечение свища с раздельным ушиванием влагалища, ректовагинальной перегородки и устранением внутреннего отверстия свища путем низведения полнослойного лоскута прямой кишки. Среднее время оперативного пособия составило 58,8 ± 9,4 минуты. Ранние послеоперационные осложнения возникли у 1 (20,0 %) пациентки и были представлены рефлекторной задержкой мочи в первые сутки после операции, которая разрешилась самостоятельно, у 1 (20 %) пациентки возникло кровотечение после отторжения лигатуры, которое купировано консервативными методами. Случаев нагноения ран и некроза низведенного лоскута не наблюдалось. Выводы. 1. Ректовагинальные свищи являются достаточно редкими (по данным нашего наблюдения они составили 4,9 % случаев), но наиболее сложными из свищей прямой кишки. 2. Этиологическими факторами в развитии ректовагинальных свищей являются: осложнения во время родов (40 %), острый парапроктит (40 %) и травма (20 %). 3. Ранние послеоперационные осложнения были представлены рефлекторной задержкой мочи 1 (20 %) и кровотечением 1 (20 %) случай. 4. К поздним осложнениям можно отнести формирование анальной трещины на месте низведенного лоскута (рецидива свища не наблюдалось) в 1 случае (20 %). 5. За время послеоперационного наблюдения за пациентками рецидивов свищей не наблюдалось, случаев анальной инконтиненции не было.

1. Ривкин В.Л. Колопроктология: руководство для врачей / В.Л. Ривкин, Л.Л. Капуллер, Е.А. Белоусова. – М.: ГЭОТАР-Медиа, 2014. – 368 с.
2. Takagi C., Baba H., Yamafuji K., Asami A., Takeshima K., Okamoto N., Takahashi H., Kubochi K. Simultantaneously Diagnosed and Successfully Treated Rectovaginal and Vesicovaginal Fistulae after Low Anterior Resection with Concomitant Resection of Female Genitalia // Case Reportsin Gastroenterology. – 2017. – № 11. – P. 17–22.
3. Шелыгин Ю.А. Справочник по колопроктологии / Ю.А. Шелыгин, Л.А. Благодарныи . – М.: Литтера, 2014. – 606 с.
4. Грошилин В.С. Значение индивидуального подхода в выборе тактики лечения ректовагинальных свищей / В.С. Грошилин, Е.В. Чернышова, Л.В. Узунян // Медицинский вестник Юга России. – 2016. – № 2. – С. 47–50.
6. Zheng H., Guo T., Wu Y., Li C., Cai S., Liu F., Xu Y. Rectovaginal fistula after low anterior resection in Chinese patients with colorectal cancer // Oncotarget. – 2017. – № 8. – P. 73123–73132.
7. Семирджанянц Э.Г. Хирургическое лечение больных с лучевыми свищами при раке шейки матки: автореф. дис. . канд. мед. наук. – Москва, 2015. – 24 с.
8. Ommer A., Herold A., Berg E. S3-Leitlinie: Rectovaginal Fisteln // Coloproctology. – 2012. – Vol. 34. – P. 211–246.
9. Грошилин В.С. Оптимизация выбора метода операции при ректовагинальных свищах / В.С. Грошилин, Е.В. Чернышова // Вестник Волгоградского государственного медицинского университета. – 2016. – № 1(57). – С. 132–136.
10. Клинические рекомендации. Колопроктология. Ректовагинальные свищи / Под редакцией Ю.А. Шелыгина. – М.: «ГЭОТАР-Медиа», 2015. – С. 108–125.
11. Черкасов М.Ф. Преимущества оригинального метода хирургического лечения сложных ректальных свищей / М.Ф. Черкасов, В.С. Грошилин, Д.М. Черкасов, Ю.М. Старцев С.Г. Меликова, К.М. Галашокян // Колопроктология. – 2017. – № 3 (61). – С.46–47.
13. Бапиев Т.А. Ректовагинальные свищи-перспективы хирургического лечения / Т.А. Бапиев, Э.Ш. Султанов // Вестник хирургии Казахстана. – 2012. – № 2. – С. 50–54.
Ректовагинальные свищи являются самыми редкими, но и самыми сложными свищами прямой кишки [1, 2]. По литературным данным, они составляют около 5 % среди всех свищей прямой кишки [3–5]. Этиологическими факторами формирования ректовагинальных свищей являются: родовая травма, острый парапроктит, воспалительные заболевания толстой кишки, последствия лучевого лечения опухолей органов малого таза, осложнения операции на органах малого таза и травмы, болезнь Крона с повреждением сигмовидной и прямой кишок [2, 5–7].
Наиболее часто патологический процесс локализуется в нижних отделах влагалища (ановестибулярные свищи) и реже встречается, в средних и верхних отделах ректовагинальной перегородки, вплоть до самой шейки матки [8, 9].
Хотя данное заболевание, согласно международной классификации болезней, относится к блоку болезней женской половой системы (N-82), лечение данной патологии проводится преимущественно колопроктологами [10].
Хирургическое лечение ректовагинальных свищей сопряжено с множеством трудностей, что связано с особенностями анатомического строения сфинктеров прямой кишки (свищевой ход чаще всего следует экстрасфинктерно) и ректовагинальной перегородки (наличие рубцов, деформация и др.) [11]. Все это обусловливает высокий риск рецидива заболевания, составляющий от 20 до 70 % [1, 3]. Основными причинами рецидивов ректовагинальных свищей являются: нагноения ран, неправильный выбор метода операции, технические трудности, обусловленные локализацией свища и массивным поражением тканей промежности [9, 11].
Несмотря на различные виды хирургического лечения рецидивных ректовагинальных свищей с применением местных тканей, со смещением мышц или с использованием искусственной сетки, эта патология представляет собой проблему и для хирургов, и для пациенток [12]. И основным условием для выполнения операции иссечения свища с ушиванием свищевых отверстий в стенках прямой кишки и влагалища является адекватная мобилизация передней стенки прямой кишки и задней стенки влагалища [13].
Таким образом, хирургическое лечение ректовагинальных свищей представляет, до настоящего времени не решенную проблему колопроктологии.
Оценить ближайшие и отдаленные результаты хирургического лечения пациенток с ректовагинальными свищами.
Материалы и методы исследования
В исследование включено 5 пациенток с диагнозом «ректовагинальный свищ», оперированных в государственном учреждений здравоохранения «Ульяновский областной клинический центр специализированных видов медицинской помощи имени заслуженного врача России Е.М. Чучкалова», где располагается клиника медицинского факультета им. Т.З. Биктимирова Ульяновского государственного университета в 2016–2017 гг.
Все пациентки, поступившие в отделение, предъявляли жалобы на выделение гноя с каловым запахом из влагалища (выделение кала наблюдалось только в 1 случае – когда диаметр свищевого хода был более 1 см), рецидивирующие кольпиты и вагиниты.
Всем пациенткам в дооперационном периоде выполнялся комплекс лабораторных анализов в соответствии со стандартами оказания медицинской помощи.
Дополнительные методы исследования включали: аноскопию, ректороманоскопию, влагалищное исследование, кольпоскопию, трансанальное и трансвагинальное ультразвуковое исследования.
При этом определялось положение свищевых отверстий во влагалище и прямой кишке, а также наличие (или отсутствие) гнойных затеков и их локализации относительно анатомических структур промежности, по возможности прослеживался ход свища. Такое комплексное предоперационное обследование позволяет получить полное представление об анатомических особенностях в каждом отдельном случае и облегчить проведение операции.
Целью оперативного лечения явилось радикальное иссечение ректовагинальных свищей. Всем пациенткам производилось иссечение свища с раздельным ушиванием влагалища, ректовагинальной перегородки и устранением внутреннего отверстия свища путем низведения полнослойного лоскута прямой кишки.
Операция проводится на гинекологическом кресле в положении как для промежностной литотомии. После проведения анестезии производится трехкратная обработка влагалища, промежности и прямой кишки растворами антисептиков, после чего малые половые губы фиксируются к коже для лучшей визуализации операционного поля.
Операция включает в себя следующие этапы.
На первом этапе производится зондирование и прокрашивание свищевого хода биологически безвредным красителем. Так как отверстие хода во влагалище обнаруживается наиболее просто, то мы во всех случаях начинали прокраску хода через него. После введения красителя, с помощью ректального зеркала, определяется положение внутреннего свищевого отверстия, которое чаще всего располагается на передней полуокружности прямой кишки.
На втором этапе производится гидропрепаровка влагалища 0,5 % раствором новокаина в смеси с адреналином с целью снижения кровоточивости хорошо васкуляризованных тканей влагалищной стенки. После этого со стороны влагалища производится рассечение его слизистой оболочки вокруг свищевого хода, отступив от него 1–2 см влево и вправо и 2–4 см выше и ниже, формируется разрез, по форме напоминающий веретено.
Отсепарованный лоскут вместе с отверстием свища оттягивается в сторону и производится выделение свищевого хода и его затеков до стенки прямой кишки. Для облегчения выделения можно использовать проведенный через ход пуговчатый зонд, который помогает не «потерять» и не пересечь свищевой ход в тканях промежности.
После того как ход выделен до стенки прямой кишки и осуществлен гемостаз, со стороны прямой кишки производится ушивание внутреннего отверстия узловыми швами – держалками, которые помогут на последнем этапе операции и будут препятствовать контаминации мягких тканей промежности.
Со стороны влагалищной раны производится отсечение свищевого хода на уровне кишечной стенки, после чего рана послойно ушивается узловыми швами из рассасывающегося материала (Vicryl, USP 3-0). Сначала ушиваются mm. levator ani, а над ним стенка влагалища. При этом необходимо добиться того, чтобы линии швов на мышцах и слизистой оболочке влагалища были смещены относительно друг друга, что будет препятствовать возможному рецидиву хода при несостоятельности швов.
Следующий этап осуществляется со стороны прямой кишки. В прямую кишку вводится ректальное зеркало. Затем, используя ранее наложенные швы-держалки, визуализируется внутреннее свищевое отверстие.
Производится гидропрепаровка слизисто-подслизистого слоя прямой кишки 0,5 % раствором новокаина в смеси с адреналином, после чего производится отсепаровка полнослойного лоскута прямой кишки, окаймляющего внутреннее свищевое отверстие. Для сохранения жизнеспособности лоскута ему придают трапециевидную форму с широким основанием, обращенным вглубь и шириной не менее ¼ окружности прямой кишки.
Отсепарованный лоскут низводят до тех пор пока внутреннее отверстие не выйдет за пределы ложа лоскута, после чего избыток слизистой, вместе с внутренним отверстием, отсекается, а сам лоскут фиксируется узловыми швами из рассасывающегося материала (Vicryl, USP 3-0) по всему его периметру.
После этого производится тампонада влагалища и прямой кишки турундами с антисептиком.
Результаты исследования и их обсуждение
В государственном учреждений здравоохранения «Ульяновский областной клинический центр специализированных видов медицинской помощи имени заслуженного врача России Е.М. Чучкалова», где располагается клиника медицинского факультета им. Т.З. Биктимирова Ульяновского государственного университета в 2016–2017 гг. всего было прооперировано 102 пациента со свищами прямой кишки, из них оперировано 5 пациенток с диагнозом «ректовагинальный свищ», что составило всего 4,9 %.
Пациентки были в возрасте от 31 до 51 года (средний возраст 38,8 ± 7,9 лет), то есть в трудоспособном возрасте.
В 2 случаях причиной возникновения свища были травматичные роды, сопровождающиеся разрывами промежности и прямой кишки; у 2 пациенток – острый парапроктит, и у одной женщины ректовагинальный свищ возник в результате травмы во время полового акта (таблица).
Свищи прямой кишки – это хроническая форма парапроктита, характеризующаяся образованием глубоких патологических каналов (фистул) между прямой кишкой и кожей или параректальной клетчаткой. Проявляется кровянисто-гнойными либо кровянистыми выделениями из отверстия на коже возле заднего прохода, локальным зудом, болями, мацерацией и раздражением кожи. Диагностика предполагает проведение зондирования патологических ходов, аноскопии, фистулографии, ректороманоскопии, ирригоскопии, ультрасонографии, сфинктерометрии. Лечение хирургическое, включающие различные методы иссечения свища прямой кишки в зависимости от его локализации.
МКБ-10
Общие сведения
В основе образования свища прямой кишки лежит хроническое воспаление анальной крипты, межсфинктерного пространства и параректальной клетчатки, ведущее к формированию свищевого хода. При этом пораженная анальная крипта одновременно служит внутренним свищевым отверстием. Течение свища прямой кишки рецидивирующее, изнуряющее пациента, сопровождающееся как местной реакцией, так и общим ухудшением состояния. Длительное наличие свища может приводить к деформации анального сфинктера, а также увеличивать вероятность развития рака прямой кишки.
Причины
По данным специалистов в области современной проктологии, около 95% свищей прямой кишки являются исходом острого парапроктита. Инфекция, проникая вглубь стенки кишки и окружающую клетчатку, вызывает формирование периректального абсцесса, который вскрывается, образуя свищ. Формирование свища прямой кишки может быть связано с несвоевременностью обращения пациента к врачу, нерадикальностью оперативного вмешательства при парапроктите.
Свищи прямой кишки также могут иметь посттравматическое или постоперационное происхождение (вследствие резекции прямой кишки). Свищи, соединяющие прямую кишку и влагалище, чаще являются следствием родовых травм (при тазовом предлежании плода, разрывах родовых путей, применении акушерских пособий, затяжных родах и пр.) или осложненных гинекологических вмешательств. Патология часто встречается у пациентов с болезнью Крона, дивертикулярной болезнью кишечника, раком прямой кишки, туберкулезом прямой кишки, актиномикозом, хламидиозом, сифилисом, СПИДом.
Классификация
По количеству и локализации отверстий свищи прямой кишки могут быть полными и неполными:
- У полного свища входное отверстие расположено на стенке прямой кишки; выходное отверстие – на поверхности кожи вокруг ануса. Нередко при полном свище имеется несколько входных отверстий, сливающихся в глубине параректальной клетчатки в единый канал, выходное отверстие которого открывается на коже.
- Неполный свищ прямой кишки характеризуется наличием только входного отверстия на и слепо заканчивается в параректальной клетчатке. Однако в результате гнойных процессов, происходящих при парапроктите, неполный свищ нередко прорывается наружу, превращаясь в полный.
По месту локализации внутреннего отверстия на стенке прямой кишки различают свищи передней, задней и боковой локализации.
По расположению свищевого хода относительно анального сфинктера свищи прямой кишки бывают интрасфинктерными, транссфинктерными и экстрасфинктерными:
- Интрасфинктерные (краевые подкожно-подслизистые) свищи прямой кишки, как правило, имеют прямой свищевой ход с наружным отверстием, выходящим вблизи ануса, и внутренним, расположенным в одной из крипт.
- При свищах транссфинктеральной локализации свищевой канал может располагаться в подкожной, поверхностной или глубокой порции сфинктера. Свищевые ходы при этом часто бывают разветвленными, с наличием гнойных карманов в клетчатке, выраженным рубцовым процессом в окружающих тканях.
- Экстрасфинктерально расположенные свищи прямой кишки огибают наружный сфинктер, открываясь внутренним отверстием в области крипт. Обычно они являются исходом острого парапроктита. Свищевой ход длинный, извитой, с гнойными затеками и рубцами, может иметь подковообразную форму и несколько свищевых отверстий.
Экстрасфинктерные свищи прямой кишки различаются по степени сложности:
- Свищи 1-ой степени имеют узкое внутреннее отверстие и относительно прямой ход; рубцы, инфильтраты и гнойники в клетчатке отсутствуют.
- При свищах 2-ой степени сложности внутреннее отверстие окружено рубцами, но воспалительные изменения отсутствуют.
- Экстрасфинктерные свищи 3-ей степени характеризуются узким внутренним отверстием без рубцов, но наличием в клетчатке гнойно-воспалительного процесса.
- При 4-ой степени сложности внутреннее отверстие свища прямой кишки расширено, окружено рубцами, воспалительными инфильтратами, гнойными затеками в клетчатке.
Симптомы свищей
Пациент, страдающий свищом прямой кишки, замечает на коже перианальной области наличие ранки – свищевого хода, из которого периодически выделяется сукровица и гной, пачкающие белье. В связи с этим больной вынужден часто менять прокладки, обмывать промежность, делать сидячие ванны. Обильные выделения из свищевого хода вызывают зуд, мацерацию и раздражение кожи, сопровождаются дурным запахом.
Если свищ прямой кишки хорошо дренируется, болевой синдром выражен слабо; сильная боль обычно возникает при неполном внутреннем свище вследствие хронического воспаления в толще сфинктера. Усиление боли отмечается в момент дефекации, при прохождении калового комка по прямой кишке; после долгого сидения, при ходьбе и кашле.
Свищи прямой кишки имеют волнообразное течение. Обострение наступает в случае закупорки свищевого хода грануляционной тканью и гнойно-некротической массой. Это может приводить к формированию абсцесса, после спонтанного вскрытия которого острые явления стихают: уменьшается отделяемое из ранки и боли. Тем не менее, полного заживления наружного отверстия свища не происходит и чрез какое-то время острая симптоматика возобновляется.
В период ремиссии общее состояние пациента не изменено, и при тщательном соблюдении гигиены качество жизни сильно не страдает. Однако длительное течение свища прямой кишки и постоянные обострения заболевания могут приводить к астенизации, ухудшению сна, головной боли, периодическому повышению температуры, снижению трудоспособности, нервозности, снижению потенции.
Осложнения
Сложные свищи прямой кишки, существующие продолжительное время, часто сопровождаются тяжелыми местными изменениями – деформацией анального канала, рубцовыми изменениями мышц и недостаточностью анального сфинктера. Нередко в результате свищей прямой кишки развивается пектеноз – рубцевание стенок анального канала, приводящее к его стриктуре.
Диагностика
Распознавание свища прямой кишки осуществляется в ходе консультации проктолога, строится на основе жалоб, клинического осмотра и инструментального обследования (зондирования, выполнения красящей пробы, фистулографии, ультрасонографии, ректороманоскопии, ирригоскопии и др.).
При полном свище прямой кишки на коже перианальной области заметно наружное отверстие, при надавливании на которое выделяется слизь и гной. Свищи, возникающие после острого парапроктита, как правило, имеют одно наружное отверстие. Наличие двух отверстий и их расположение слева и справа от ануса позволяет думать о подковообразном свище прямой кишки. Множественные наружные отверстия характерны для специфических процессов.
При парапроктите выделения из свища обычно гноевидные, желтого цвета, не имеющие запаха. Туберкулез прямой кишки сопровождается истечением из свища обильных жидких выделений. В случае актиномикоза выделения носят скудный крошковидный характер. Наличие кровянистых выделений может служить сигналом озлокачествления свища прямой кишки. При неполном внутреннем свище прямой кишки имеется только внутреннее отверстие, поэтому наличие свища устанавливается при ректальном пальцевом исследовании. У женщин обязательным является проведение гинекологического исследования, позволяющего исключить наличие свища влагалища.
Зондирование свища прямой кишки помогает установить направление свищевого хода, его разветвление в тканях, наличие гнойных карманов, отношение хода к сфинктеру. Определение протяженности и формы патологического канала, а также локализации внутреннего свищевого отверстия уточняется при проведении аноскопии и пробы с красителем (раствором метиленового синего). При отрицательной пробе с красителем или в дополнение к ней показана фистулография.
Всем пациентам со свищами прямой кишки выполняется ректороманоскопия, позволяющая оценить состояние слизистой прямой кишки, выявить новообразования и воспалительные изменения. Ирригоскопия с бариевой клизмой в диагностике свища прямой кишки имеет вспомогательное дифференциальное значение.
Для оценки функционального состояния анального сфинктера при рецидивирующих и длительно существующих свищах прямой кишки целесообразно проведение сфинктерометрии. В комплексной диагностике свища прямой кишки чрезвычайно информативна ультрасонография. Дифференциальная диагностика свищей прямой кишки проводится с кистами параректальной клетчатки, остеомиелитом тазовых костей, эпителиальным копчиковым ходом.
Лечение свищей прямой кишки
Радикальное лечение свища может быть только оперативным. Во время ремиссии, при закрытии свищевых отверстий выполнение операции нецелесообразно ввиду отсутствия четких видимых ориентиров, возможности нерадикального иссечения свища и повреждения здоровых тканей. В случае обострения парапроктита производится вскрытие абсцесса и ликвидация гнойного: назначается массивная антибиотикотерапия, физиотерапия (электрофорез, УФО), после чего в «холодном» периоде проводится операция.
При различных типах свищей прямой кишки может выполняться рассечение или иссечение свища в просвет прямой кишки, дополнительное вскрытие и дренирование гнойных затеков, ушивание сфинктера, перемещение слизистого или слизисто-мышечного лоскута для закрытия внутреннего свищевого отверстия. Выбор методики определяется локализацией свищевого хода, степенью рубцовых изменений, наличием инфильтратов и гнойных карманов в параректальном пространстве.
Постоперационное течение может осложняться рецидивами свища прямой кишки и недостаточностью анального сфинктера. Избежать подобных осложнений позволяет адекватный выбор хирургической методики, своевременность оказания хирургического пособия, правильное техническое выполнение операции и отсутствие погрешностей в ведении пациента после вмешательства.
Прогноз и профилактика
Интрасфинктерные и невысокие транссфинктерные свищи прямой кишки обычно поддаются стойкому излечению и не влекут за собой серьезных осложнений. Глубокие транссфинктерные и экстрасфинктерные свищи часто рецидивируют. Длительно существующие свищи, осложненные рубцеванием стенки прямой кишки и гнойными затеками, могут сопровождаться вторичными функциональными изменениями. Профилактика образования свищей требует своевременного лечения парапроктита, исключения факторов травматизации прямой кишки.
1. Клинические рекомендации по диагностике и лечению взрослых больных хроническим парапроктитом (свищ заднего прохода, свищ прямой кишки) / Ассоциация колопроктологов России - 2013
Общие сведения
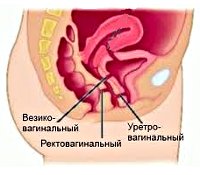
Среди свищей влагалища выделяют пузырновагинальные, уретеровагинальные, уретровагинальные, ректовагинальные, толстокишечно-влагалищные, тонкокишечно-влагалищные. По расположению свищи влагалища подразделяют на низкие (в нижней трети влагалища), средние (в средней трети) и высокие (в верхней трети влагалища). Большинство свищей влагалища имеет приобретенный характер, при этом особенности развития и клинические признаки заболевания зависят от причин формирования дефекта.

Причины
Самые распространенные - травматические свищи влагалища возникают в результате повреждения стенки кишечника, мочевых путей и влагалища при проведении инвазивных манипуляций и операций в урологии, акушерстве и гинекологии. Урогенитальные фистулы обычно являются осложнением реконструктивных операций при дивертикулах уретры, стрессовом недержании мочи, выпадении передней стенки и кистах влагалища, радикальной гистерэктомии, надвлагалищной ампутации матки и др.
Ректовагинальные свищи чаще образуются в результате акушерской травмы или трофических расстройств в патологических родах. Травма или разрыв родовых путей при несоответствии их размерам плода, тазовом предлежании плода, оперативном родоразрешении может сопровождаться повреждением стенок влагалища, прямой кишки и ее связочно-мышечного аппарата. В основе развития свищей влагалища может лежать длительная ишемия и некроз мягких тканей за счет сдавления их между головкой плода и костями таза при затяжных родах и длительном безводном промежутке.
Свищи воспалительной природы обычно формируются в результате вскрытия в просвет влагалища абсцессов или перфорации острого парапроктита или дивертикулита. Реже причинами свищей влагалища могут быть ожоги (химические, электрические), бытовая травма ректовагинальной перегородки, эктопия мочеточника, болезнь Крона, облучение тазовых органов при проведении лучевой терапии, опухолевые заболевания органов малого таза.
Симптомы свищей влагалища
Течение свищей влагалища, как правило, имеет хронический, рецидивирующий характер. При мочеполовых свищах пациенток беспокоит непроизвольное частичное или полное недержание мочи за счет ее подтекания из влагалища, частые инфекции мочевых путей. Наблюдается мацерация эпидермиса в области промежности и бедер, отек и гиперемия слизистой влагалища.
Подтекание мочи при сохраненном мочеиспускании обычно говорит о точечных или высокорасположенных свищах. При нахождении уретро-влагалищных свищей в среднем или проксимальном отделе уретры моча не может удерживаться ни в вертикальном, ни в горизонтальном положении пациентки. При прогрессировании патологии наблюдаются боли в области влагалища и мочевого пузыря. При кишечно-влагалищных свищах характерны жалобы на недержание газов (при точечных свищах) и кала (при свищах больших размеров), отхождение газов и кала через влагалище, жжение и зуд гениталий вследствие раздражения слизистой оболочки вокруг свища.
Постоянное инфицирование влагалища из прямой кишки проявляется частыми обострениями кольпита, вульвита, провоцирующих боли в промежности в покое и во время половых контактов. Ректовагинальные свищи часто сопровождаются грубой рубцовой деформацией задней стенки влагалища и промежности, несостоятельностью мышц тазового дна и дефектом сфинктера прямой кишки.
При свищах влагалища гнойно-воспалительного генеза могут наблюдаться ухудшение общего состояния, лихорадка, боли внизу живота и лобковой области, иррадиирущие в прямую кишку или поясницу, гнойные бели, жидкий стул с обилием слизи и гноя в кале, дизурия, пиурия, иногда меноурия. Симптоматика свищей влагалища вызывает физический дискомфорт и часто сопровождается психоэмоциональными расстройствами.
Диагностика свищей влагалища
Диагностика любых свищей влагалища начинается с тщательного сбора данных анамнеза и гинекологического осмотра пациентки. В случае низко расположенных свищей влагалища при осмотре в зеркалах можно увидеть втянутый рубец (соустье), из которого выделяется моча или кишечное содержимое. Определение высоты и направления свищевого хода производится с помощью зондирования пуговчатым зондом. Для уточнения локализации уровагинальных свищей проводят уретроцистоскопию, хромоцистоскопию с индигокармином.
В диагностике свищей влагалища воспалительного генеза показано УЗИ малого таза и УЗИ почек, лабораторные исследования крови и мочи. При трудно диагностируемых высоких и точечных уровагинальных свищах дополнительно проводят экскреторную и ретроградную урографию, ренографию, цистографию, при необходимости - вагинографию. В случае ректогенитальных свищей выполняют ректовагинальное исследование, позволяющее определить размеры, консистенцию фистулы, объем рубцового поражения окружающих тканей, степень недостаточности анального сфинктера, наличие инфильтрата, возможности развития абсцесса.
Обязательным эндоскопическим исследованием, уточняющим расположение свищей влагалища и кишечника, является ректороманоскопия, при необходимости дифференциации диагноза – колоноскопия. При сложных фистулах производятся контрастные рентгенографические исследования: ирригоскопия, фистулография, помогающие увидеть ответвления и затеки свищевого хода.
Диагностика свищей влагалища может включать цитологическое или гистологическое исследования пораженных тканей, взятых при биопсии, КТ. Оценку ректоанального рефлекса проводят с помощью инструментальных методов - сфинктерометрии, электромиографии, аноректальной манометрии.
Лечение свищей влагалища
Тактика лечения свищей влагалища зависит от основных характеристик свища, состояния окружающих его тканей, мышц тазового дна и сфинктера прямой кишки. Небольшие цистовагинальные фистулы могут зарубцеваться сами после консервативного лечения; точечные свищи уретры и мочевого пузыря можно закрыть электрокоагуляцией.
При большинстве мочеполовых фистул через 3 - 6 месяцев после повреждения, при стихании воспалительных процессов показано хирургическое иссечение рубцового поражения в области свища с последующим раздельным ушиванием дефектов стенки влагалища, мочевого пузыря или уретры с применением лоскутной пластики. В случае уретеровагинального свища выполняют уретероцистонеостомию. Острые ректовагинальные травмы экстренно ликвидируют в течение первых 18 часов: после предварительной обработки краев раны иссекают нежизнеспособные ткани около свища и ушивают послойно леваторы, стенки прямой кишки и влагалища.
Хирургическое вмешательство при сформированных свищах влагалища и прямой кишки определяется конкретной ситуацией и проводится влагалищным, промежностным или ректальным доступами, при значительном рубцовом поражении – лапаротомным. После иссечения рубцовой ткани и свищевого отверстия выполняют переднюю леваторопластику, при необходимости ее сочетают с вагинопластикой, при дефекте жома производят сфинктеропластику с последующим ушиванием дефектов кишки и влагалища. При рубцовом или гнойном процессе в области свища сначала на 2-3 месяца накладывают колостому для отведения каловых масс от зоны будущей операции.
Прогноз и профилактика свищей влагалища
Серьезными постоперационными осложнениями свищей влагалища являются несостоятельность швов кишечника и рецидив фистулы, требующий проведения повторной радикальной операции. Прогноз на трудоспособность и качество жизни после устранения свищей влагалища относительно благоприятен. Женщинам после закрытия свищей влагалища рекомендуется родоразрешение следующей беременности методом кесарева сечения не ранее чем через 2-3 года после операции.
Профилактика свищей влагалища заключается в предупреждении акушерских травм, квалифицированном ведении акушерских и гинекологических операций, своевременном лечение воспалений гениталий.
Общие сведения
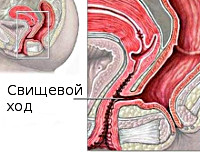
Ректовагинальные свищи встречаются сравнительно нечасто. Лишь в 0,001% случаев они являются врожденными, распространенность заболевания среди взрослых не превышает 0,33%. Чаще всего болеют женщины репродуктивного возраста, что обусловлено тесной связью патологии с травматизацией в родах. Обычно свищи ректовагинальной перегородки небольшие (1,0-2,0 мм в диаметре), в некоторых случаях размеры свищевых отверстий достигают нескольких сантиметров. Хотя заболевание не представляет угрозы жизни пациентки, его клинические проявления доставляют значительный дискомфорт. Поскольку классические операции по удалению таких свищей почти в трети случаев завершаются рецидивами, специалисты в сфере гинекологии и проктологии постоянно работают над поиском менее инвазивных и более эффективных вмешательств.

Причины
Стенки влагалища и прямой кишки плотно прилегают друг к другу на участке достаточно большой протяженности. Поэтому при возникновении предрасполагающих условий целостность ректовагинальной перегородки может нарушаться с формированием прямокишечно-влагалищного свища. Крайне редко патология является врожденной — в подавляющем большинстве случаев она формируется под воздействием внешних причин. К образованию ректовагинального свища приводят:
- Травмы, полученные в родах. Перегородка между прямой кишкой и влагалищем может механически разрываться при рождении крупного плода, его вакуум-экстрации или извлечении за тазовый конец, наложении акушерских щипцов, проведении плодоразрушающих операций. Очень редко травмой сопровождается грубое выполнение акушерских пособий (поворота плода на ножку и др.).
- Затяжное течение родов. При длительном безводном промежутке происходит отмирание мягких тканей вследствие их ишемии при прижатии головкой плода к тазовой кости. При значительных площадях повреждения послеродовый свищ формируется на 3-8 день. Риск особенно возрастает у рожениц с неправильным положением плода и узким тазом.
- Инфицирование послеродовых разрывов. Даже при своевременном ушивании разрыва стенки влагалища, мышцы, поднимающей задний проход или анального сфинктера возможно воспаление раны. В таких случаях ее заживление замедляется, швы в ректовагинальной стенке становятся несостоятельными, возникает свищ.
- Травма прямой кишки. Прямокишечно-влагалищная перегородка может повреждаться при оперативных вмешательствах по удалению доброкачественных и злокачественных новообразований прямой кишки. В редких случаях такие травмы наблюдаются при медицинских манипуляциях (грубом введении наконечника клизмы, термометра, подводном промывании кишечника и др.) или анальных половых актах.
- Заболевания половых органов и кишечника. Повреждением ректовагинальной перегородки осложняется болезнь Крона, дивертикулез прямой кишки. Деструкция тканей возможна при распаде объемных новообразований у пациенток с раком толстого кишечника, шейки матки, тканей влагалища.
- Абсцессы. Свищевой ход между влагалищем и прямой кишкой может сформироваться в месте прорыва скоплений гноя при парапроктите, туберкулезе половых органов, сифилисе.
Патогенез
Классификация
В основу классификации ректовагинальных свищей положена их форма и расположение по отношению к краю заднепроходного отверстия. Различают следующие виды свищей:
- Высокие — локализующиеся на расстоянии 60 мм и более от края ануса.
- Средние — расположенные в 30-60 мм от края заднепроходного отверстия.
- Низкие — локализующиеся не выше чем в 30 мм над задним проходом.
Большинство свищей имеют классическую губовидную форму, их отверстия во влагалище и прямой кишке совпадают, а канал является коротким и прямым. На фоне острого парапроктита, колита или проникающего ранения анальной области формируются так называемые трубчатые свищи, для которых характерны множественные каналы, затеки и осумкованные полости с гноем в параректальной клетчатке.
Симптомы ректовагинального свища
Симптоматика определяется размерами и локализацией свищевого хода. Типичные признаки — отхождение через влагалище кишечных газов, неконтролируемое выделение слизи (при маленьких соустьях) и каловых масс (при больших свищах). У некоторых пациенток с присоединившейся инфекцией влагалищные выделения становятся гнойными, возникает дискомфорт, болезненные ощущения, жжение и зуд вагины и промежности. При растяжении воспаленных тканей, которые формируют и окружают свищ, женщина испытывает боль во время полового акта. При интенсивном болевом синдроме сексуальные отношения становятся невозможными.
Несмотря на самый тщательный гигиенический уход, пациентка постоянно ощущает неприятный запах испражнений, что может вызывать психоэмоциональные нарушения — подавленное настроение вплоть до депрессии, раздражительность, плаксивость. При распространении воспаления на мочевыделительную систему клиническую картину дополняют дизурические расстройства — рези и боль при мочеиспускании.
Осложнения
Ректовагинальные свищи осложняются локальными и восходящими инфекционно-воспалительными заболеваниями органов половой и мочевыделительной систем. У таких пациенток чаще возникают острые и хронические кольпиты, эндоцервициты, эндометриты, сальпингиты, аднекситы, параметриты, уретриты и циститы. При вовлечении в воспалительный процесс придатков матки возможно нарушение менструальной функции вплоть до полного прекращения месячных. Возрастает риск бесплодия и невынашивания беременности. Со стороны ЖКТ выявляются такие осложнения как запоры или, наоборот, частый жидкий стул.
Диагностика
При подозрении на ректовагинальный свищ назначают комплекс обследований, позволяющий обнаружить свищевой канал, оценить его размеры, форму и расположение. Для постановки диагноза наиболее информативны:
- Осмотр на кресле. При визуализации в зеркалах на задней стенке влагалища обнаруживается характерное отверстие, через которое может поступать слизь или кал. Мануальное обследование подтверждает наличие свища, выявляет рубцевание окружающих тканей. При необходимости можно воспользоваться пуговчатым зондом.
- Двуручное ректовагинальное исследование. Расширяет возможности обычного гинекологического осмотра, позволяет обнаружить соустье на передней стенке прямой кишки, а также его связь с влагалищем.
- Ректороманоскопия. При детальном осмотре слизистой прямой кишки на ней легко определяется свищевое отверстие. В сомнительных случаях с помощью эндоскопического аппарата можно произвести забор тканей для исследования.
- Фистулография. Один из наиболее информативных методов диагностики. Введение в свищ рентгеноконтрастного вещества с последующим выполнением серии снимков обеспечивает точное определение количества, направления и протяженности свищевых ходов, выявляет затеки и полости.
В более сложных диагностических случаях в качестве дополнительных методов рекомендованы хроморектороманоскопия, УЗИ прямой кишки ректальным датчиком, вагино-, прокто- и ирригография. Для оценки функциональной состоятельности анального сфинктера могут назначаться электромиография и сфинктерометрия. Дифференциальная диагностика выполняется при предположении о существовании других заболеваний, осложнившихся прямокишечно-вагинальным свищом, — злокачественной опухоли, дивертикулеза, болезни Крона и т. п. К постановке диагноза, кроме гинеколога, обычно привлекают проктолога.
Лечение ректовагинального свища
Единственным методом лечения заболевания является хирургический. При острой травме ректовагинальной перегородки показано ушивание дефекта в течение первых 18 часов. При таком подходе вероятность возникновения септических осложнений минимальна. Ликвидация сформировавшихся свищей является сложной задачей и часто выполняется в два этапа. В ряде случаев, когда риск последствий от вмешательства превышает неудобства, испытываемые пациенткой, от операции рекомендуется воздержаться. Выжидательная тактика оправдана при свищах небольших размеров с минимальными клиническими проявлениями (выделением небольших количеств газов и слизи при отсутствии болевого синдрома и осложнений).
В 70% случаев за 2-3 месяца до вмешательства по устранению свища на переднюю брюшную стенку накладывается колостома для выведения кала. Временное выключение нижних отделов кишечника создает условия для лечения местного воспаления, после чего некоторые свищи самостоятельно заживают. На сегодняшний день разработано более 30 методик для оперативного лечения ректовагинальных свищей. Различные техники отличаются как доступом (ректальным, промежностным, вагинальным, а при обширных поражениях — полостным), так и техникой пластики. Для устранения дефекта тканей используют:
- Ауто- или аллотрансплантат. После иссечения рубцово-измененной ткани и свищевого соустья свищ закрывают лоскутом собственной ткани пациентки или коллагеновой заплатой. Для аутотрансплантации берут ткани прямокишечной или влагалищной стенки либо сосудисто-жировой лоскут из основания малой половой губы.
- Биологические коллагеновые пробки. Преимуществом метода является безопасность и малая инвазивность. Вмешательство выполняется без разрезов, при этом в свищевой канал вводится обтуратор, изготовленный из волокон коллагена. Пробка фиксируется швами со стороны прямой кишки, хорошо перекрывает дефект ректовагинальной стенки и за несколько недель полностью замещается собственными тканями.
- Титановые клипсы. Новый способ лечения свищей прямокишечно-влагалищной перегородки. Предполагает сдавливание стенок канала специальной клипсой из никелида титана, обладающего памятью формы. Отличается безболезненностью и легким течением послеоперационного периода.
При наличии показаний оперативное вмешательство по ликвидации свищевого канала совмещают с передней леваторопластикой, вагинопластикой и сфинктеропластикой (при дефекте мышцы, сжимающей анус). После полного заживления свища колостому, если она накладывалась, закрывают.
Прогноз и профилактика
Для профилактики рекомендуется выбор оптимальной акушерской тактики ведения беременных с узким тазом, крупным плодом, при нетипичных предлежаниях и вставлениях головки, раннем излитии околоплодных вод. Важную роль играет бережное выполнение акушерских операций и пособий, инвазивных манипуляций, качественная ревизия родовых путей и быстрое ушивание повреждений.

Ректовагинальный свищ – это неестественное соединение влагалища и прямой кишки посредством свищевого хода (канала). Свищевой ход может быть коротким, прямым или извитым. Большинство свищей – приобретенные заболевания. Врожденные аномалии развития обычно корректируются в детстве.
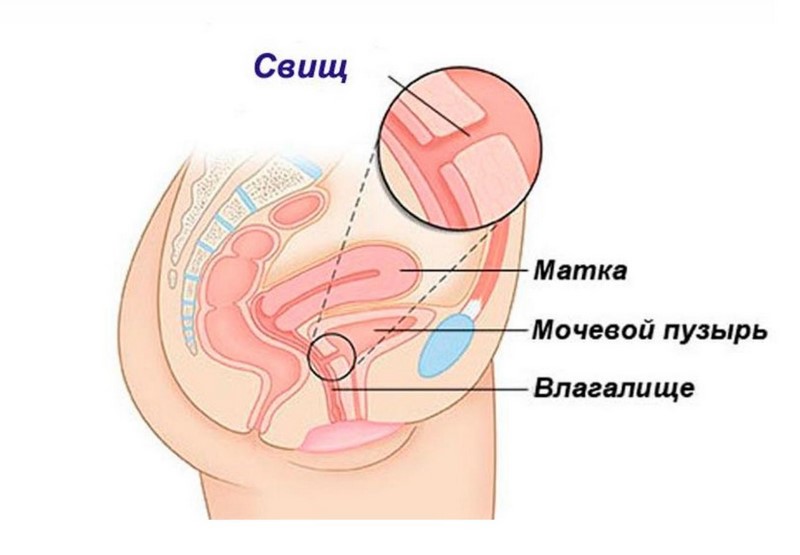
Формируется свищ в течение нескольких дней. Причинами для его образования могут стать:
- осложнения в родах;
- лучевая терапия (облучение при лечении рака) в области малого таза, прямой кишки;
- травмы стенок влагалища или прямой кишки;
- парапроктит – гнойное воспаление клетчатки вокруг прямой кишки приводит к перфорации (образованию отверстия) в стенке влагалища и формируется ректовагинальный свищ;
- осложнения болезни Крона, дивертикулеза толстого кишечника;
- осложненные операции на прямой кишке;
- осложненные гинекологические операции.
Симптомы заболевания
- Патологические выделения из влагалища – гной или слизь с неприятным (каловым) запахом.
- При размере отверстия от 1 см. в диаметре больные отмечают выделения кала из влагалища.
- Отхождение кишечных газов из влагалища.
- Боли в области промежности.
- Частые воспалительные заболевания женских половых органов – вагиниты (кольпиты), цервициты.
- Восходящие инфекции мочевыводящих путей – уретриты, циститы, хронические пиелонефриты.
- Нарушения в интимной жизни.
- Гигиенические проблемы.
- Зуд и мацерация кожи промежности.
Какие обследования необходимы для уточнения диагноза
Диагностика ректовагинального свища включает обязательное обследование у колопроктолога, гинеколога, проведение ряда стандартных исследований – ОАК, ОАМ, биохимические анализы крови. Далее, для установления протяженности свищевого хода, уровня его расположения на ректовагинальной перегородке и наличия гнойных затеков проводятся:
- УЗИ трансвагинальное;
- УЗИ трансанальное;
- УЗИ органов малого таза и забрюшинного пространства;
- Кольпоскопия;
- Ректороманоскопия;
- Аноскопия;
- Зондирование и прокрашивание свищевого хода (по показаниям);
- Ирригоскопия (по показаниям);
- КТ или МРТ органов таза (по показаниям).
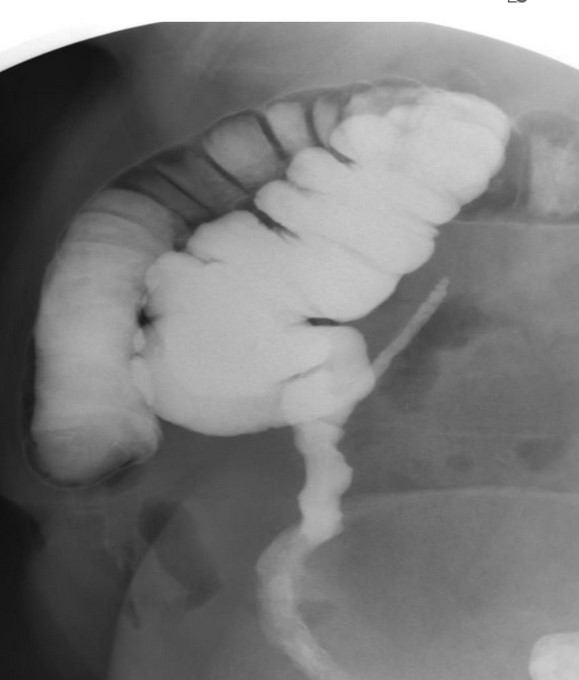
Выявленное расположение свища - низкое, близко к анальному сфинктеру или высокое, ближе к шейке матки - влияет на выбор вида операции.
Лечение
Лечение ректовагинальных свищей после лучевой терапии (облучения) до сих пор дискутабельная тема. Решение принимается в каждом конкретном случае, в зависимости от стадии онкозаболевания, общего состояния больного и состояния тканей в месте предполагаемой операции. Большое значение для прогноза имеет степень лучевого поражения тканей (они могут плохо восстанавливаться, регенерировать после операции).
Свищи, возникшие в результате родовой травмы или травматического повреждения, в большинстве случаев хорошо поддаются хирургическому лечению, потому что патологические процессы в подлежащих тканях минимальны, процесс заживления протекает быстрее и легче, чем в остальных случаях.
Причины возникновения ректовагинальных свищей кардинально разные – от острой травмы до хронического воспаления, поэтому способы вмешательства и тактика ведения больных строго индивидуальна.
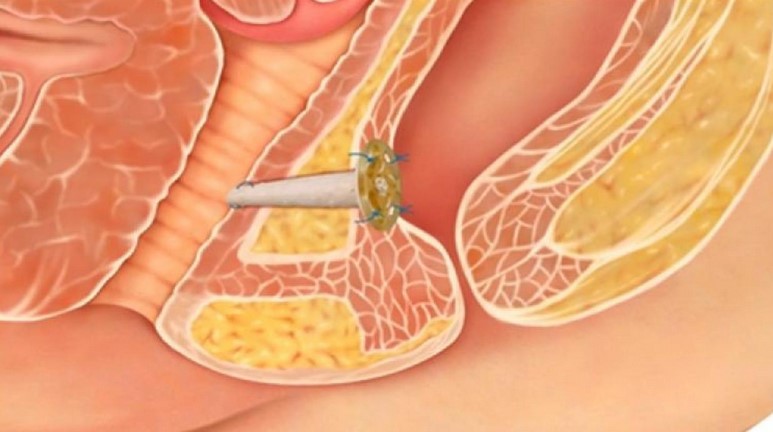
При операции проводят:
- иссечение и ушивание свищевых отверстий со стороны прямой кишки и влагалища;
- мобилизацию ректовагинальной перегородки (устранение натяжения тканей в области свища);
- укрепление тканей перегородки. Проводится низведение слизистой (пластика тканевым лоскутом) или дублирование перегородки сетчатым трансплантатом;
- иссечение свищевого канала, поиск и ликвидацию гнойных затеков, ответвлений свищевого хода, воспалительных инфильтратов.
Для доступа к свищам, расположенным близко к анальному сфинктеру, применяют промежностный или чрезвлагалищный доступ. Если свищевой ход расположен в средней или верхней трети ректовагинальной перегородки возможно применение доступа через переднюю брюшную стенку (разрез на животе).
При необходимости возможно выведение временной колостомы (отверстие кишки выводится на брюшную стенку). При этом кал выводится через стому и обеспечивается очищение оперированной зоны и ее более быстрое заживление. Впоследствии анатомическая целостность толстого кишечника восстанавливается при повторной операции (колостому убирают).
Прогноз
Свищи прямой кишки, открывающиеся во влагалище, образуются сравнительно редко (до 5% случаев из всех ректальных свищей), однако они значительно влияют на качество жизни пациенток, практически разрушая их интимную жизнь и принося большие проблемы гигиенического плана. Лечатся ректовагинальные свищи хирургически, в специализированных колопроктологических отделениях. И операция – это единственный метод радикально избавиться от данной проблемы. В 96% случаев удается добиться излечения.
Читайте также:

