Что будет если инсулин ввести под кожу
Обновлено: 28.04.2024
В данном материале содержится информация о том, как сделать инъекцию (укол) инсулина с помощью шприц-ручки с инсулином. В нем также описывается, как хранить и утилизировать одноразовые шприц-ручки с инсулином. Одноразовыми называют шприц-ручки с инсулином, которые выбрасывают после опорожнения или после использования в течение определенного количества дней.
Если вы используете шприц-ручку с инсулином:
- Убедитесь в том, что вы знаете точное название используемого инсулинового препарата. Всегда сообщайте всем медицинским сотрудникам его точное название.
- Вам обязательно нужно знать, используете ли вы концентрированный инсулиновый препарат (лекарство с большим количеством инсулина в небольшом количестве жидкости). Возможно, вы используете концентрированный препарат, если инсулин вам необходим в больших дозах (количествах).
- Никогда не используйте шприц для извлечения инсулина из шприц-ручки с инсулином, особенно если это концентрированный инсулиновый препарат. Это может привести к введению неправильной дозы, что может быть очень опасно.
- Никогда не используйте шприц-ручки с инсулином совместно с другими лицами. Они предназначены для использования только одним лицом. Совместное использование шприц-ручек с инсулином может вызвать развитие инфекции.
Информация о шприц-ручках с инсулином
Шприц-ручка с инсулином — это устройство, с помощью которого делают инъекцию инсулина. Существуют различные виды шприц-ручек с инсулином. Все они состоят из одинаковых основных элементов (см. рисунок 1), но содержат разные препараты.
- Колпачок шприц-ручки. Обеспечивает защиту инсулина, когда шприц-ручка не используется.
- Резиновая прокладка. Находится в месте соединения иглы шприц-ручки с его корпусом.
- Резервуар для инсулина. Содержит инсулин. Имеет прозрачное пластиковое окошко, сквозь которое видно инсулин внутри резервуара. Благодаря ему понятно, сколько инсулина осталось в шприц-ручке.
- Этикетка. На ней указан вид инсулина в шприц-ручке и дата истечения его срока годности.
- Селектор дозы. Позволяет выбрать правильную дозу инсулина.
- Окно дозы. В нем отображается выбранное количество единиц инсулина. По центру окна дозы имеется стрелка, указывающая на количество. Это количество вводимых единиц инсулина.
- Кнопка инъекции. Нужно нажать на эту кнопку, чтобы сделать инъекцию.

Рисунок 1. Элементы шприц-ручки с инсулином
Информация об иглах для шприц-ручки с инсулином
Делая себе инъекцию инсулина, каждый раз используйте новую иглу для шприц-ручки с инсулином. Иглы для шприц-ручки с инсулином состоят из четырех частей (см. рисунок 2).
- Защитный язычок. Благодаря ему игла остается чистой. Вам нужно оторвать его перед тем, как присоединять иглу к шприц-ручке.
- Внешний колпачок иглы. Закрывает иглу до и после использования.
- Внутренний колпачок иглы. Благодаря ему игла остается чистой перед использованием.
- Игла. Позволяет сделать инъекцию подкожно.

Рисунок 2. Элементы иглы шприц-ручки с инсулином
Хранение шприц-ручек с инсулином
От перегрева, переохлаждения или солнечного света инсулин в шприц-ручке может повредиться. Храните шприц-ручки с инсулином в соответствии с изложенными ниже инструкциями.
- Новые неиспользованные шприц-ручки с инсулином следует хранить в отсеках на дверце холодильника. Так они не будут задвинуты вглубь холодильника, где могут замерзнуть.
- Используемую шприц-ручку следует хранить при комнатной температуре (ниже 86 °F или 30 °C). После первого использования шприц-ручки с инсулином не кладите ее обратно в холодильник.
- Никогда не замораживайте шприц-ручки с инсулином.
- Выходя на улицу в жаркую погоду, не допускайте перегрева шприц-ручки с инсулином. Носите его в сумке-термосе или чем-то подобном, чтобы он оставался прохладным.
- Если вы выходите из дома на несколько часов, положите в сумку-термос со шприц-ручкой с инсулином бутылку с холодной водой. Так он не перегреется за это время.
- Если вы будете отсутствовать более длительное время, можете положить в сумку-термос со шприц-ручкой с инсулином пакет со льдом. Оберните пакет со льдом или шприц-ручку с инсулином полотенцем, чтобы они не соприкасались друг с другом. Если шприц-ручка непосредственно касается пакета со льдом, инсулин может замерзнуть.
Когда следует выбрасывать шприц-ручки с инсулином
Одна шприц-ручка с инсулином используется неоднократно в течение определенного количества дней. Это количество зависит от вида используемой шприц-ручки с инсулином. В приведенной ниже таблице перечислены некоторые виды шприц-ручек с инсулином и количество дней, в течение которого их можно использовать. Также можно ознакомиться с инструкциями, которые прилагаются к шприц-ручкам с инсулином.
Начав использовать новую шприц-ручку с инсулином:
- Отсчитайте количество дней, в течение которых можно ее использовать. Начните со дня, когда вы в первый раз надели иглу на эту новую шприц-ручку.
- Запишите эту дату на бумажной клейкой ленте (например, на малярном скотче) и наклейте ее на шприц-ручку. Так вы всегда будете видеть, когда нужно выбросить шприц-ручку с инсулином и взять новую. Если у вас нет бумажной клейкой ленты, запишите дату на кусочке бумаги и приклейте его к шприц-ручке.
- Когда наступит день, записанный на ленте или бумаге, выбросьте шприц-ручку с инсулином, даже если в ней остался инсулин. Начните использовать новую шприц-ручку с инсулином.
Например, если вы начали использовать шприц-ручку с инсулином Lantus SoloStar 1 января, отсчитайте 28 дней до 28 января. Запишите «28 января» на бумажной клейкой ленте и наклейте ее на шприц-ручку. Выбросьте шприц-ручку 28 января, даже если в ней остался инсулин.
Неиспользованные шприц-ручки с инсулином можно хранить в холодильнике до истечения срока годности, указанного на этикетке шприц-ручки. Когда наступает дата истечения срока годности, указанная на этикетке шприц-ручки, выбросьте ее.
Когда следует делать инъекции инсулина
- Если вы используете быстродействующий инсулин (для приема перед едой), делайте инъекцию не ранее чем за 15 минут до приема пищи. Лучше всего вводить его прямо перед едой. Это помогает предотвратить снижение уровня сахара в крови.
- Большинство инсулиновых препаратов для приема перед едой действуют в течение 4 часов. Не вводите инсулин для приема перед едой чаще, чем каждые 4 часа, если вы не получали таких указаний от медицинского сотрудника. Например, если вы завтракаете в 8:00, следующую дозу инсулина для приема перед едой вводите не ранее 12:00. Слишком частые инъекции могут вызвать снижение уровня сахара в крови, что может быть опасным.
Выбор места инъекции
Инсулин вводится в жировую ткань непосредственно под кожей. Не вводите инсулин в мышцы. Выберите в качестве места инъекции один из следующих участков (см. рисунок 3):
- Брюшная полость (живот), кроме участка в 2 дюйма (5 сантиметров) вокруг пупка. Если вы используете быстродействующий инсулин, это место подходит больше всего.
- Внешняя поверхность верхней части бедра. Если вы используете инсулин длительного действия, это место подходит больше всего.
- Внешняя поверхность верхней части ягодиц.
- Задняя поверхность плеча.
- Используйте это место только в том случае, если инъекцию вам сделает другой человек. Если вы делаете инъекцию самостоятельно, вам будет слишком сложно достать до нужной зоны на задней поверхности плеча.
![Рисунок 3. Места инъекций]()
Рисунок 3. Места инъекций
Запоминайте, в какое место вы делали инъекцию. Обязательно меняйте место для каждой следующей инъекции. В каждой зоне для инъекций всегда отступайте 1–2 дюйма (2,5–5 см) от места введения последней инъекции. Это поможет избежать болезненных ощущений и формирования рубцовой ткани.
Обязательно отступайте не менее 2 дюймов (5 см) от разрезов (хирургических надрезов), шрамов или растяжек.
Не вводите лекарство в болезненные, покрасневшие, ушибленные или твердые участки.
Как сделать инъекцию инсулина
- Освободите и очистите плоскую рабочую поверхность.
- Подготовьте все необходимое:
- Глюкометр для измерения уровня глюкозы в крови и необходимые для этого принадлежности
- Шприц-ручку
- Новую неиспользованную иглу для шприц-ручки
- 2 спиртовых тампона
- Мусорную корзину
- Свой домашний одноразовый контейнер для утилизации острых медицинских предметов, например, пустую бутылку из-под моющих средств. Для получения информации о выборе контейнера для утилизации острых медицинских предметов ознакомьтесь с материалом «Хранение и утилизация бытовых медицинских игл».
- Вымойте руки теплой водой с мылом. Для этого намочите руки и намыльте их. Тщательно потрите в течение 15–20 секунд, затем сполосните. Вытрите руки бумажным полотенцем и закройте с помощью того же полотенца водопроводный кран.
- Проверьте уровень сахара в крови. Важно делать это перед каждой инъекцией инсулина.
- Зачастую вам нужно будет знать уровень сахара в крови, чтобы понимать, сколько быстродействующего инсулина следует ввести перед едой. Чтобы выяснить необходимую дозу инсулина, воспользуйтесь скользящей шкалой, выданной вашим медицинским сотрудником.
- Даже если вы вводите фиксированную дозу инсулина, которая не меняется в зависимости от уровня сахара в крови, вам все равно необходимо проверять этот показатель. Прежде чем вводить инсулин, важно убедиться в том, что уровень сахара в крови не слишком низкий.
- Запишите уровень сахара в крови и вводимое количество инсулина в журнал регистрации уровня глюкозы в крови, выданный медицинским сотрудником.
- Поместите ланцет, использованный при определении уровня сахара в крови, в контейнер для острых медицинских предметов.
Подготовьте шприц-ручку с инсулином
- Проверьте этикетку на шприц-ручке с инсулином, чтобы убедиться в том, что это шприц-ручка с нужным вам в данный момент инсулином. Например, если вы принимаете пищу, убедитесь в том, что в шприц-ручке быстродействующий инсулин.
- Снимите со шприц-ручки колпачок (см. рисунок 4). Положите его на стол.
![Рисунок 4. Снимите со шприц-ручки колпачок]()
Рисунок 4. Снимите со шприц-ручки колпачок
![Рисунок 5. Удалите защитный язычок]()
Рисунок 5. Удалите защитный язычок
![Рисунок 6. Накрутите иглу на шприц-ручку с инсулином]()
Рисунок 6. Накрутите иглу на шприц-ручку с инсулином
![Рисунок 7. Снимите внешний колпачок иглы]()
Рисунок 7. Снимите внешний колпачок иглы
![Рисунок 8. Снимите внутренний колпачок иглы.]()
Рисунок 8. Снимите внутренний колпачок иглы.
Выполните тест на безопасность (подготовьте шприц-ручку)
Перед каждой инъекцией инсулина важно выполнять тест на безопасность. Он позволяет убедиться в надлежащей работе шприц-ручки с инсулином и иглы. Кроме того, он дает возможность выпустить пузырьки воздуха и наполнить иглу инсулином, чтобы обеспечить введение полной дозы.
-
Возьмите шприц-ручку с инсулином так, чтобы вам было видно название инсулинового препарата. Глядя на окно дозы, установите селектор дозы на 2 единицы, прокрутив его вперед (см. рисунок 9). Стрелка по центру окна дозы должна быть точно совмещена со значением вводимой дозы. Если вы прокрутили селектор дозы дальше 2 единиц, прокрутите его в обратном направлении, пока не дойдете до 2 единиц.
![Рисунок 9. Поверните селектор дозы]()
Рисунок 9. Поверните селектор дозы
- Если инсулин не выходит, установите селектор на 2 единицы и снова нажмите кнопку инъекции.
- Если инсулин по-прежнему не выходит, установите селектор на 2 единицы и еще раз нажмите кнопку инъекции.
- Если инсулин все так же не выходит, наденьте на иглу внешний колпачок иглы. Открутите иглу со шприц-ручки и поместите ее в контейнер для острых предметов.
- Установите на шприц-ручку новую иглу и повторите действия, описанные в пунктах 8–14.
Установите дозу инсулина
- Убедитесь в том, что в окне дозы отображается ноль. Если это не так, прокрутите селектор дозы назад, пока не отобразится ноль.
- Прокрутите селектор дозы вперед, чтобы установить вводимую дозу. Стрелка должна быть точно совмещена со значением вводимой дозы.
- Если вы не можете прокрутить селектор дозы до нужного вам количества единиц, возможно, шприц-ручка с инсулином почти пуста. Выбросьте ее и возьмите из холодильника новую, чтобы можно было ввести полную дозу за один раз. Не вводите неполные дозы и не разбивайте дозу на две инъекции.
Введите дозу инсулина
- Используя новый пропитанный спиртом тампон, аккуратно протрите кожу в месте введения инъекции.
- Удерживайте шприц-ручку с инсулином в кулаке, поместив большой палец на кнопку инъекции (см. рисунок 10). Будьте осторожны, чтобы не нажать на кнопку инъекции до того, как введете иглу в кожу.
![Рисунок 10. Как нужно держать шприц-ручку с инсулином]()
Рисунок 10. Как нужно держать шприц-ручку с инсулином
- Никогда не трите место инъекции после введения инсулина. От этого он может подействовать слишком быстро.
- Если после инъекции выделится капля крови, слегка надавите на эту область пальцем или тканью.
После инъекции
- Снова наденьте на иглу большой внешний колпачок. Маленький внутренний колпачок не надевайте.
- Открутите иглу со шприц-ручки с инсулином. Крутите в направлении, обратном тому, в котором вы ее накручивали.
- Поместите иглу в контейнер для утилизации острых медицинских предметов.
- Снова наденьте колпачок на шприц-ручку с инсулином.
- Храните шприц-ручку с инсулином при комнатной температуре, не перегревая, не переохлаждая и не подвергая ее воздействию прямых солнечных лучей.
Хранение и утилизация бытовых острых медицинских предметов
Не выбрасывайте бытовые острые медицинские предметы (ланцеты и иглы шприц-ручек) прямо в мусор и не смывайте их в унитаз. Помещайте их в контейнер для утилизации острых медицинских предметов. Можете использовать пустой прочный непрозрачный пластиковый контейнер с навинчивающейся крышкой, например, бутылку от моющего средства. Не храните острые медицинские предметы в стеклянных бутылках, пластиковых бутылках из-под напитков, бутылках от молока, алюминиевых банках, банках из-под кофе, бумажных или пластиковых пакетах. Для получения дополнительной информации ознакомьтесь с материалом Хранение и утилизация бытовых медицинских игл.
Прекратите пользоваться контейнером для утилизации острых медицинских предметов, когда он наполнится чуть больше чем наполовину. Оберните крышку прочной липкой лентой, чтобы крышка плотнее прилегала, и из-под нее ничего не вытекло. Напишите на контейнере «Бытовые острые медицинские предметы — не для переработки».
Если вы живете в городе Нью-Йорк, запечатанный контейнер можно поместить в обычный бак для мусора. Не кладите его вместе с мусором, подлежащим переработке. Если вы живете в другом округе штата Нью-Йорк или в другом штате, обратитесь за разъяснениями в местный отдел здравоохранения. Для получения дополнительной информации, актуальной для вашего региона, вы также можете воспользоваться перечисленными ниже материалами.
Инсулин короткого действия (другие названия: короткий, пищевой, болюсный, прандиальный инсулин) обеспечивает усвоение углеводов, поступающих с едой. Введение короткого инсулина называется болюсом инулина.
Различают генно-инженерные инсулины короткого действия и ультракороткие инсулины (аналоги).
Необходимо понимать действие инсулина: время начала действия, пика действия, продолжительности действия (действия основной активной части дозы и «отработки» инсулина).
Короткие генно-инженерные инсулины начинают действовать через 30-40 минут, пик – через 2-3 часа, продолжительность основного активного действия дозы до 4 часов, отработка («хвост» действия) – до 5-6 часов.
Ультракороткие инсулины (аналоги) начинают действовать через 10-15 минут после укола, пик - через 30-90 минут после укола, продолжительность активного действия – 2,5-3 часа, отработка - до 5 часов.
Время действия инсулина может изменяться и зависит:
от места введения (при введении в живот инсулин подействует быстрее, чем при введении в бедро);
времени суток (утром инсулин действует медленнее);
дозы инсулина (чем больше доза, тем дольше действует инсулин);
физической активности и других факторов.
Без понимания действия инсулина компенсация диабета невозможна.
У человека с нормальной функцией поджелудочной железы количество инсулина соответствует количеству углеводов, которое поступило с пищей. Т.е. чем больше человек съел углеводов, тем больше выделилось инсулина. При инсулинотерапии надо следовать тому же принципу: количество введенного короткого инсулина должно соответствовать количеству углеводов.
1) уметь определять, в каких продуктах содержатся углеводы, и их количество;
2) уметь рассчитать, сколько единиц короткого инсулина надо ввести на съеденное количество углеводов.
Нужное количество инсулина определяется с помощью углеводных коэффициентов. Углеводный коэффициент (УК) – это количество единиц инсулина, которое надо ввести на количество углеводов (количество углеводов измеряется в ХЕ или в граммах). Т.е, если Ваш УК 0,8 ЕД на 1 ХЕ и Вы хотите съесть 40 грамм углеводов (4 ХЕ), то Вам надо ввести 3 ЕД инсулина (0,8х4=3,2). Если же хотите съесть 50 грамм углеводов (5 ХЕ), то Вам надо ввести 4 ЕД инсулина (0,8х5=4).
При первичном назначении инсулинотерапии начальная доза инсулина назначается врачом эмпирически. В стационаре дозы подбираются под больничный режим и больничное питание. Если человек и далее будет соблюдать похожий режим (например, люди пожилого возраста), то он может остаться на таких же дозах (при условии употребления одного и того же количества углеводов и такой же физической активности). Но и при этом потребность в инсулине может меняться.
Если же человек хочет вести более свободный образ жизни, надо научиться корректировать дозу инсулина с помощью УК. У каждого человека свои УК! УК у одного и то же человека изменяется в течение дня. Утром, как правило, УК выше (т.е. на 1 ХЕ надо больше инсулина); вечером ниже, в обед – среднее значение. УК может изменяться при возникновении других заболеваний и др., а также без видимой причины.
При подборе УК должны соблюдаться следующие условия:
1) фиксированный режим питания:
прием пищи строго по времени после «отработки» предыдущей дозы инсулина;
строгий подсчет углеводов (взвешивать порции);
простая еда: каши, отварной картофель, отварное мясо, рыба, овощи, фрукты (исключаются продукты с высоким гликемическим индексом, а также сложные продукты: блины, пельмени, сырники и пр.).
Лучше всего – одинаковое меню в течение нескольких дней. Очень важно, чтобы в период подбора доз инсулина не изменялось количество углеводов, съеденных на одно и то же количество инсулина (т.к. нельзя будет правильно рассчитать УК);
2) подбор осуществляется в «диванном» режиме (чтобы исключить влияние физической нагрузки);
3) обязательное ведение дневника. В дневник вносятся данные:
еда (название, вес, количество ХЕ, время приема пищи);
время, доза и место введения инсулина;
время замера глюкозы крови;
4) частые замеры уровня глюкозы крови: перед основным приемом пищи (оценка адекватности предыдущей дозы) и перед перекусом. В дальнейшем добавляются замеры через 1 час после еды;
5) коэффициенты подбираются за несколько дней на одинаковом меню и режиме;
6) отсутствие воспалительных заболеваний/стресса;
7) нельзя подбирать УК в первые 4-6 часов после перенесенной гипогликемии;
8) УК рассчитывается, если исходный уровень глюкозы и уровень глюкозы к отработке данной дозы инсулина (через 4-5 часов после введения инсулина) находятся в пределах целевых уровней;
9) правильно подобрать УК можно только при условии, что правильно подобраны дозы базального инсулина и базальный инсулин не приводит к резким колебаниям гликемии ВНЕ еды.
При соблюдении всех вышеперечисленных условий для расчета УК надо дозу короткого инсулина, которую ввели перед этим приемом пищи, разделить на число ХЕ, которые были съедены (основной прием пищи + перекус).
Разберем подбор УК на завтрак. Пример дневника
8.00 глюкоза 6,2 ммоль/л
8.30 моноинсулин 6 ЕД
9.00 ЗАВТРАК: Каша пшенная, 200 г – 3 ХЕ. Яйцо. Чай без сахара. Хлеб 1 кусок – 1 ХЕ.
11.00 2 завтрак: Салат - 0,5 ХЕ. Яблоко 1 ХЕ.
13.40 глюкоза 8,2 ммоль/л.
Исходно и к отработке инсулина к обеду глюкоза в пределах целевого уровня, значит УК = 6 ЕД инсулина/5,5 ХЕ (4 на завтрак+1,5 на 2 завтрак). УК = 1,1.
Существуют математические формулы расчета УК. Например, «Правило 2,61»: УК [ЕД/ХЕ] = (1,75× суточную дозу инсулина) / масса тела(кг). Например, в сутки человек весом 90 получает 30 ЕД аналогов инсулина (короткий+длинный). УК=1,75х30/90=0,6 ЕД инсулина на 1 ХЕ.
Однако эти формулы работают только тогда, когда доза инсулина уже подобрана и с определенными оговорками (они не учитывают изменение УК в течение дня и др.).
Можно рассчитывать дозы инсулина с помощью альтернативных коэффициентов: CR (carbohydrate ratio) - количество грамм углеводов на 1 единицу инсулина. CR обратно пропорционален УК.
Например, УК 0,5 (на 1 ХЕ вводим 0,5 ЕД инсулина, ХЕ = 10 грамм углеводов). Едим 50 грамм углеводов (5 ХЕ), вводим 2,5 ЕД инсулина. CR при этом: 10/0,5 = 20. 50 грамм углеводов/ CR=50/20=2,5 ЕД инсулина.
Для расчета CR также существуют математические формулы. Для генно-инженерных инсулинов «Правило 450»: CR [г/ЕД] = 450 / суточную дозу инсулина. Для ультракоротких аналогов инсулина «Правило 500»: CR [г/ЕД] = 500 / суточную дозу инсулина. Например, в сутки человек получает 40 ЕД аналогов инсулина (короткий+длинный). CR =500:40=12,5. Т.е.если человек съест 12,5 г углеводов, ему надо ввести 1 ЕД короткого инсулина, 25 – 2 ЕД, если 50 г – 4 ЕД . Но, как и с расчетом УК, не надо переоценивать значение формул. Все коэффициенты надо подбирать индивидуально.
Но доза короткого инсулина перед едой зависит не только от УК. Например, у Вас УК на завтрак = 1 (т.е. на 1 ХЕ вводите 1 единицу инсулина). На завтрак Вы съедаете 3 ХЕ и вводите 3 ЕД инсулина. Но вчера перед завтраком глюкоза была 5,0, а сегодня 12. Значит, сегодня 3 ЕД инсулина будет мало. Надо ввести дополнительное количество инсулина, чтобы снизить глюкозу до целевого уровня. Это будет доза инсулина на коррекцию.
Доза инсулина на коррекцию – это доза инсулина для снижения повышенного уровня гликемии при введении инсулина перед едой.
Чтобы определить дозу на коррекцию, надо знать свой фактор чувствительности к инсулину – ФЧИ (ISF Insulin sensivity factor) - на сколько ммоль/л снижает 1 единица инсулина уровень глюкозы крови. Еще ФЧИ называют ценой единицы инсулина (ЦЕИ). ФЧИ, как и УК, может отличаться в зависимости от времени суток и ряда факторов (утром ФЧИ, как правило, низкий, т.е. чтобы снизить глюкозу, утром надо ввести больше инсулина, чем вечером).
Существуют формулы для расчета ФЧИ. Для ультракоротких инсулинов ФЧИ=100/суточную дозу инсулина, для инсулинов короткого действия ФЧИ = 83/суточную дозу инсулина. Суточная доза инсулина это сумма доз короткого инсулина (включая инсулин на еду и на коррекцию высокого уровня глюкозы) и длинного инсулина за сутки. Т.к. доза инсулина может изменяться, надо считать суточную дозу за несколько суток (в идеале – за 2 недели) и рассчитывать среднюю суточную дозу.
Например, человек в сутки в среднем получает 20 ЕД короткого инсулина и 14 ЕД длинного инсулина, итого 34. 83:34=2,4. Значит ФЧИ=2,4 и 1 ЕД инсулина снизит глюкозу на 2,4 ммоль.
Однако опять-таки эти формулы годятся только для определения исходной точки, от которой будем отталкиваться. Узнать свой ФЧИ можно только путем неоднократных измерений глюкозы крови.
Чтобы проверить ФЧИ, надо измерить глюкозу крови, ввести 1 ЕД короткого инсулина, ничего не есть, исключить физическую активность и проверить глюкозу крови через 3-4 часа. При этом надо соблюдать следующие условия:
а) при проверке ФЧИ исходный уровень глюкозы должен быть исходно высоким (не менее 10 ммоль/л).
б) в организме не должно быть активного короткого инсулина и активных углеводов. Т.е. утром не завтракаем, измеряем глюкозу, вводим 1 ЕД инсулина, не едим, активно не двигаемся, измеряем глюкозу через 3-4 часа. Если проверяем ФЧИ днем, то дожидаемся отработки предыдущей дозы короткого инсулина (4-5 часов), измеряем глюкозу, вводим 1 ЕД инсулина, не едим, активно не двигаемся, измеряем глюкозу через 3-4 часа.
Если прием пищи пропускать нет возможности или желания, можно проверять ФЧИ путем изменения дозы на коррекцию. Но это надо делать на фоне приема стандартного количества углеводов в пище. При этом желательно, чтобы УК был уже известен.
В целом, ФЧИ уточняется постепенно в течение некоторого времени в процессе измерения глюкозы крови.
У каждого человека УК и ФЧИ индивидуальны! Определить их можно только опытным путем с помощью ТОЧНОГО ПОДСЧЕТА УГЛЕВОДОВ И МНОГОКРАТНЫХ ЗАМЕРОВ ГЛЮКОЗЫ!
Чтобы рассчитать дозу на коррекцию надо разницу между имеющимся и целевым уровнем глюкозы крови разделить на ФЧИ. Например, глюкоза крови в данный момент 12, целевой уровень 8, разница 4. ФЧИ 1. Доза на коррекцию = 4:1 = 4.
Вернемся к примеру. УК на завтрак = 1, ФЧИ = 1. На завтрак Вы собираетесь съесть 3 ХЕ. Глюкоза 12 ммоль, целевой уровень глюкозы после еды 9, разница между имеющимся и целевым уровнем глюкозы крови = 3 (12-9=3). Доза на коррекцию: разница/ФЧИ=3:1 = 3. Доза на еду = 3 ЕД. Доза инсулина= 3 ЕД на еду+3 ЕД на коррекцию=6 ЕД. Итак, на одну и ту же еду утром при глюкозе 5 ммоль/л Вы введете 3 ЕД инсулина, при глюкозе 12 ммоль/л – 6 ЕД.
А затем надо проверить глюкозу к отработке инсулина (в данном примере, перед обедом). Если глюкоза будет в пределах целевого уровня, значит доза была рассчитана правильно.
Достаточно ли замера глюкозы крови только перед едой и к отработке дозы (в данном примере перед завтраком и обедом)? Нет. Необходимо делать замеры через 1 час после еды (оценка пищевого пика) и через 2 часа после еды (на пике действия инсулина). Замер на пике инсулина показывает, «влезет» ли перекус. Смысл перекуса – не допустить гипогликемии на пике инсулина. Но если уровень глюкозы высокий, то перекус не нужен. Замер через 1 час после еды показывает пищевой (постпрандиальный) пик (т.е. уровень глюкозы крови после того, как еда всосалась). Идеально, когда пищевой пик составляет +1,5-3 ммоль (до 4 ммоль) к уровню глюкозы до еды.
Пищевой пик регулируется паузой. Пауза – это время от введения инсулина до того, как Вы начали есть.
Цель паузы – достичь совпадения профиля всасывания пищи и действия инсулина и, как результат, – нахождение глюкозы в целевом диапазоне на всем протяжении после еды. Пауза подбирается по пищевому пику (замер глюкометром через 1-1,5 часа после еды). Если наблюдаем высокий пик через час, но к отработке инсулина глюкоза снижается до целевых значений, - значит еда опередила инсулин.
Пауза зависит от:
1) уровня глюкозы (если сахар низкий - пауза короткая или ее вообще нет, если высокий – пауза более длинная, надо дать инсулину развернуться, а потом начать есть). Принцип – «ниже сахар, меньше пауза».
Примерные паузы по уровню глюкозы можно посмотреть в таблице (таблица очень условная и является только ориентиром для начала подбора паузы, т.к. паузы очень индивидуальны).
Врач может назначить Вам одну или две инъекции продленного инсулина в сутки (утром и вечером).
Сколько инъекций (1 или 2) будет назначено, зависит от времени действия конкретного препарата инсулина (действует он сутки или меньше) и от инсулина, который вводится на еду.
Часто днем фон обеспечивается за счет «хвостов» пищевого инсулина, а длинный инсулин вводится только на ночь.
При схеме, при которой дневной фон поддерживается за счет пищевого инсулина, следует помнить, что если Вы будете пропускать прием пищи и не вводить короткий инсулин, то Вам днем не хватит фонового инсулина.
Потребность в базальном инсулине может меняться в течение суток. Но в целом, правильно подобранная доза базального инсулина в обычном режиме (без острых заболеваний и пр.) меняется редко. Не надо без причины каждый день изменять дозу базального инсулина. Регулировать колебания глюкозы крови в результате приема пищи надо коротким инсулином.
Доза базального инсулина адекватна, если глюкоза крови в пределах целевого уровня утром натощак, ночью и в период пропусков пищи.
Базальный ночной инсулин должен «держать» тот уровень глюкозы, который был перед сном. Т.е. если доза базального инсулина подобрана правильно, то с каким сахаром Вы легли спать, с таким и должны встать.
Какие существуют требования к базальным инсулинам?
Основное требование – отсутствие пика действия. Инсулин должен действовать максимально ровно. Иначе на пике действия возможны гипогликемии. Все генно-инженерные базальные инсулины (протамин, хумулин Н, базал, генсулин Н, протафан и др.) являются пиковыми (имеют пик действия) и это их существенный недостаток. Профиль действия этих инсулинов такой: начало — через 1-2 часа с момента подкожного введения; «пик» — 5-8 часов; общая продолжительность действия — 16-18 часов (изначально была заявлена 24 часа).
Аналоги сверхдлительного действия (лантус, гларгин, левемир, туджео, тресиба) являются беспиковыми инсулинами (инсулины «плоского» действия) и это их огромное преимущество.
Как правильно подобрать фоновый инсулин?
При диабете 2 типа часто инсулинотерапия начинается с инъекции инсулина на ночь («подколка»). При диабете 1 типа базальный инсулин также часто вводится 1 раз вечером.
Оценивать дозу вечернего базального инсулина необходимо по уровню глюкозы крови ночью и утром.
Ночью и утром уровень глюкозы крови находится в пределах целевого уровня, значит, доза инсулина подобрана правильно.
Часто на практике увеличение дозы ночного базального инсулина осуществляется по уровню глюкозы натощак. Если глюкоза крови утром выше целевых значений, просто увеличивается доза ночного инсулина. Это не совсем верный подход. Необходимо сначала разобраться, почему утром высокий уровень глюкозы.
Утренняя гипергликемия – одна из самых сложных проблем в лечении сахарного диабета.
Причиной высокого уровня гликемии утром могут быть:
- Высокий уровень гликемии перед сном.
- «Поздний ужин»: («медленная» еда вечером, которая «вылазит» ночью и «висит» всю ночь).
- Недостаток инсулина.
- Недостаточная продолжительность действия инсулина.
- Ночные гипогликемии.
- Феномен «утренней зари».
- «Ранний ужин» при СД 2.
- Рост уровня глюкозы после пробуждения («стресс пробуждения», феномен «ноги на пол»).
В этом перечне не перечислены такие технические причины, как неисправность шприц-ручки, загиб канюли, испорченный инсулин, введение в места липодистрофий и др.
Чтобы проверить дозу базального ночного инсулина, надо правильно поужинать. Ужин должен быть не позднее, чем за 4 часа до сна. Также ужин должен быть необильным и «легким». При проверке базы на ужин нельзя есть макароны, гречку, перловку, сложные продукты (пельмени, блины, плов и пр.), творог и продукты из него (сырники, запеканка и др.), жирные продукты. Можно: пшенную кашу, геркулес, отварную картошку, отварные и свежие овощи, отварное мясо, отварная рыба, хлеб. Смысл раннего ужина: если поужинать поздно и соответственно поздно ввести короткий инсулин, то действие короткого инсулина наслоится на действие базального инсулина и нельзя будет правильно оценить дозу базального инсулина. Смысл «легкого» ужина: продукты должны усвоиться организмом до того, как человек ляжет спать, т.е. еда должна быть «быстрой». Если поужинать «медленной» едой, она «вылезет» ночью и всю ночь будет повышать уровень глюкозы крови.
Следующий момент – замеры глюкозы. Если нет мониторинга, замеры надо делать как минимум 5 раз: перед сном; в 00.00; в 03.00; в 06.00 и перед завтраком. Для этого заводится будильник (или спящему пациенту измеряет другой человек). Еще лучше измерять каждые 2 часа. Желательно (многие считают, что обязательно) такую проверку проводить не одну ночь, а три ночи, что исключить случайные колебания. Если четко вырисовывается проблемный участок, на нем надо провести замеры каждый час.
Какие возможны варианты
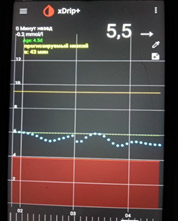
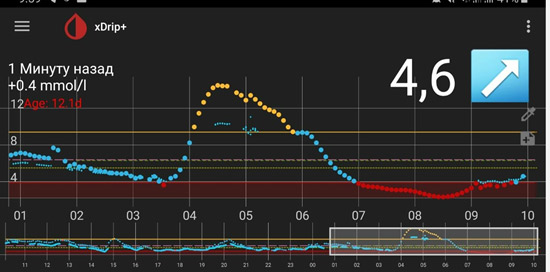
1) Глюкоза ночью и утром в пределах целевого уровня – оптимальная доза базального инсулина.
![dbi 1]()
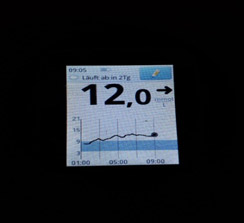
2) Линейный рост - нехватка базального инсулина (мало инсулина).
![dbi 2]()
На мониторинге мы видим, что глюкоза крови с 01.00 непрерывно растет, значит надо увеличивать дозу базального инсулина. Но, если на ужин ели «тяжелую» пищу (пельмени, макароны, много мяса и др.), то это может «вылезать» еда!
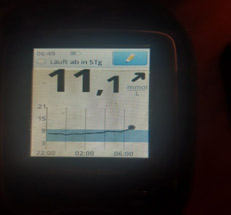
3) Рост глюкозы крови начинается ближе к утру и растет постепенно - недостаточная продолжительность действия инсулина (инсулин «не тянет» до утра).
![dbi 3]()
Что можно сделать в таком случае:
а) сместить время инъекции на более позднее время;
б) попробовать увеличить дозу инсулина – если нет тенденции к низкому уровню глюкозы;
в) вводить инсулин в более «медленное» место (ногу);
г) заменить инсулин на аналог.
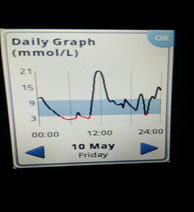
4) Низкий уровень глюкозы ночью, а утром высокий. Такая ситуация говорит об избытке базального инсулина.
![dbi 4]()
Если доза базального инсулина избыточна, то ночью может быть низкий уровень глюкозы крови, на что организм реагирует выбросом гликогена из печени и уровень глюкозы крови растет (так называемый «откат»). Гипогликемия чаще возникает на пике действия инсулина длительного действия (если вводится «пиковый» инсулин). Гипогликемию человек может и не почувствовать. Может быть просто приступ потливости (человек просыпается весь мокрый), человеку могут сниться кошмары, а также могут возникнуть другие неспецифические симптомы. Гипогликемия может длиться несколько минут и ее можно не «поймать» при измерении глюкозы (иногда даже на мониторинге). Вместо гипогликемии фиксируются высокий уровень глюкозы и увеличивается доза инсулина. Но вместо снижения глюкозы крови получаем еще больший рост. Такая ситуация часто встречается при введении «пиковых» инсулинов. Это синдром Сомоджи - синдром передозировки инсулина.
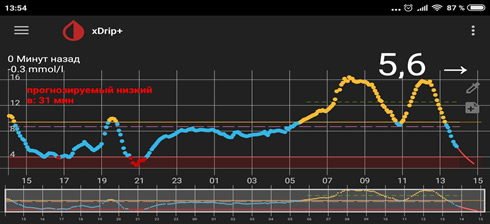
5) Резкий рост глюкозы под утро - «утренняя заря».
![dbi 5]()
В такой ситуации мы видим, что ночью глюкоза находится в целевом диапазоне, но с 4-5 утра начинается резкий рост. Борьба с «зарей» непроста. Если человек на помпе, на это время выставляется большая доза введения инсулина. Если нет, «зарю» надо «скалывать» коротким инсулином. И часто «скалывать» надо на предупреждение (т.е. путем мониторинга или частых замеров четко определяется, в какое время начинается заря, и короткий инсулин вводится до этого времени, т.к. когда «заря» развернулась, «сколоть» ее непросто).
6) Рост уровня глюкозы после пробуждения («стресс пробуждения», феномен «ноги на пол»).
![dbi 6]()
Ситуация похожа с «утренней зарей», но возникает после того как человек проснулся. Т.е. человек проснулся с нормальным уровнем глюкозы крови, получает базальный инсулин суточного действия, не завтракает и не вводит инсулин короткого действия. Казалось бы, глюкоза крови не должна расти (еды нет, базальный инсулин есть). Однако нередко, чем дольше не ест человек, тем больше растет глюкоза и плохо «скалывается» коротким инсулином. Это печень начинает Вас «кормить», раз не хотите есть сами. В такой ситуации надо ввести привычку завтракать вскоре после пробуждения.
В целом, ситуации с утренней зарей, передозировкой или нехваткой инсулина бывает очень сложно дифференцировать.
Проверка базального инсулина в течение дня осуществляется пропуском пищи. Чтобы оценить базу с утра до обеда, утром не вводится короткий инсулин, до обеда ничего не есть, измерять глюкозу каждый час. Чтобы оценить участок с обеда до ужина, между завтраком и ужином должно пройти не менее 4 часов, в обед не вводится короткий инсулин, пропускается обед, измеряется глюкоза каждый час. Аналогично – участок от ужина до сна. На протяжении всего проверяемого периода не должно быть перекусов, введения дополнительных доз инсулина.
Способ проверки базы пропуском еды не подходит, если дневной фон обеспечивается за счет «хвостов» короткого инсулина (т.е. инсулин длительного действия с продолжительностью действия менее 12 часов вводится 1 раз в сутки на ночь). Проверка базы должна в отсутствие физической активности, острых заболеваний, стрессов. Нельзя проверять базу после перенесенной гипогликемии.
Врачи всегда предупреждают, что делать инъекцию в мышцу опасно. Но так ли это всегда? Инсулин был разработан для инъекции в подкожно-жировую клетчатку. Но есть мнения, что инъекции в мышцу можно использовать с пользой.
![]()
Дисклеймер: перед любыми изменениями терапии посоветуйтесь со своим эндокринологом. Статья носит ознакомительный характер и не дает никаких рекомендаций. В любой ситуации сначала получите консультацию специалиста.
При инъекции в подкожно-жировую клетчатку большинство современных инсулинов быстрого действия начинают действовать через 15 минут и остаются в организме до 4 часов. Однако, если вы возьмете ту же дозу инсулина и введете его в мышцу, вы полностью измените его работу.
Что происходит, когда инсулин введен в мышцу вместо жировой ткани?
Обычно, говоря о введении инсулина в мышцу, мы опасаемся возникновения гипогликемии - и весьма обосновано. При инъекции инсулина непосредственно в мышцу, а не в жировые отложения, как это предполагалось, он будет всасываться гораздо быстрее. Это означает, что инсулин окажет действие на сахара в крови с гораздо большей скоростью.
Гари Шейнер, сертифицированный тренер по диабету и автор книги “Думай, как поджелудочная”, говорит об этом так: “Инъекция инсулина в мышцу - это один из вариантов для тех, кому нужно, чтобы инсулин сработал намного быстрее. Кроме того, в этом случае инсулин усвоится более предсказуемо. Предубеждение против инъекции инсулина в мышцу порождено тем, что при разработке инсулин не предназначался для такого введения».
Конечно же, имейте в виду, что инъекция инсулина в мышцу намного болезненная, чем инъекция в жировые отложения.
Безопасно ли вводить инсулин в мышцу?
Краткий ответ: да. Более длинный ответ заключается в том, что это должно быть сделано очень продуманно и только тогда, когда это абсолютно необходимо.
Это серьезно помешает обеспечению активного инсулинового фона в организме на то время, на которые инъекция рассчитана.
Однако при использовании инсулина короткого или ультракороткого действия такую инъекцию можно сделать безопасно и продуманно.
Гари Шейнер комментирует риски для мышц так: “Я не был свидетелем каких-либо инфекций или повреждений мышц, вызванных введением инсулина. Но правильная стерильная техника настоятельно рекомендуется».
Стерильная техника подразумевает использование спиртового тампона или салфетки для обеззараживания места инъекции и использование чистой новой иглы для шприц-ручки (шприца, для тех кто пользуется ими).
Также важно помнить, что введенный в мышцу инсулин начинает влиять на сахар в крови гораздо раньше, чем обычная инъекция, что провоцирует риск гипогликемии, если вы не готовы к такому падению глюкозы.
Хотя инъекция в мышцы технически безопасна, введение препарата в мышечную ткань обычно нежелательно.
Когда введение инсулина в мышцу может быть полезным?
В определенных ситуациях или проблемах инъекция инсулина в мышцы может стать полезным вариантом.
Гари Шейнер приводит следующие примеры:
- Когда у вас высокий уровень сахара в крови и вы обезвожены (например, из-за высокого уровня кетонов )
Когда высокий уровень сахара в крови сопровождается обезвоживанием - например, когда инсулиновая помпа выходит из строя и а уровень кетонов нарастает. Инсулин, введенный в подкожный жировой слой, может плохо всасываться из-за уменьшения притока крови к коже Но внутримышечная инъекция будет работать.
- Когда у вас высокий уровень сахара в крови перед важной деятельностью ( экзамен, медицинские процедуры и т. д.)
Использование внутримышечной инъекции для коррекции высокого уровня сахара в крови перед экзаменами, медицинскими процедурами может помочь уменьшить влияние, которое будет иметь сахар крови на вашу работоспособность. Особенно, когда не хватает времени для традиционной подкожной инъекции
- Когда вы забыли ввести инсулин на еду
Если вы забыли ввести инсулин перед приемом пищи, а вспомнили об этом когда уровень сахара в крови уже необычно высок, инъекция инсулина через мышцу может быть очень полезной. В этом сценарии вы не только помогаете скорректировать пики гликемии, но и используете внутримышечную инъекцию, чтобы предотвратить повышение уровня сахара в крови во время дальнейшего переваривания пищи.
“В прошлом я сам периодически использовал внутримышечные инъекции, - объясняет Шейнер из своего собственного опыта управления диабетом, - но теперь я могу достичь того же результата с ингаляционным инсулином Afrezza… и это причиняет гораздо меньше боли! »
Если вы рассматриваете использование внутримышечных инъекций,как экстренный метод при сложном повышении уровня сахара в крови, поговорите со своим врачом заранее. Обсудите возможные сценарии, где метод может быть применим. Также проанализируйте риски, исходя из ваших личных особенностей.
Бывают ситуации, когда забыл сделать инъекцию или вместо болюсного уколол базисный и т.п. Первая реакция - паника. Но из каждой ситуации можно найти выход! Вот список решений для самых распространенных ситуаций.
![]()
![]()
Пропущена инъекция инсулина длительного действия
Выход из ситуации зависит от частоты введения инсулина в сутки.
Если вы дважды вводите инсулин длительного действия, то при пропуске инъекции сахара компенсируют инсулином короткого действия. Ориентироваться при этом необходимо на показатели глюкометра и подбирать доз в соответствии.
Важно подбирать дозу с учетом физических нагрузок. Главное, не пропустите последующую инъекцию длинного инсулина!
Если введение базиса производится 1 раз в сутки (действие в течение 24 часов), то контроль гликемии можно осуществить введением 1/2 от обычной дозы спустя 12 часов после пропуска. В дальнейшем выполняем все по обычному режиму.![]()
Пропущен болюс на еду
Если случилась такая ситуация, то ввести инсулин нужно сразу после еды. Хорошо также дополнительно увеличить физическую нагрузку. Если случилось сильное повышение уровня глюкозы (выше 13 ммоль/л ), рекомендуется ввести 1-2 Ед короткого инсулина, чтобы нормализовать гликемию до следующего приема пищи.
![]()
Ввели большую дозу инсулина
Тут есть два варианта: компенсируем употреблением быстрых углеводов или делаем инъекцию глюкагона.
Внимание! Глюкагон хоть и является гормоном-антагонистом инсулину, т.е. повышает уровень глюкозы в крови, но, если у вас нет запаса гликогена в печени (например, при постоянной низкоуглеводной диете), то инъекция не сработает.Перепутали: базис вместо болюса
Все равно введите короткий инсулин, поскольку еду компенсировать нужно в быстрые сроки. И после этого отслеживайте уровень сахара. Измерение нужно проводить не реже, чем каждые 2 часа, чтобы предотвратить возможную постгипогликемию. При вас должно быть средство для купирования: сок, сладка вода, сахар, карамель, декстроза и т.п.Вместо базиса ввели болюс инсулин
В обязательном порядке вводим длинный. Функции они все-таки разные выполняют и поддерживать гликемию в течение длительного времени будет именно он. А введенный болюс компенсируем едой соответствующей пику действия вашего инсулина (к примеру, у ультракороткого в среднем пик через 30 минут, а у короткого через 2 часа).
Хороших вам сахаров, Друзья!Читайте также: