Чешутся мышцы ног что это
Обновлено: 25.04.2024
Жжение в ногах — раздражающее ощущение жара, чаще ниже коленного сустава, но допускается и выше. Бывает физиологическим, как реакция на чрезмерные физические, психоэмоциональные перегрузки, при этом общее состояние сохраняется в норме. Если жжение в ногах сочетается с чувством покалывания, онемения, болью, другими болезненными симптомами, важно сразу обратиться за врачебной помощью, пройти обследование, так как подобные состояния представляют угрозу и потенциальную опасность для жизни человека.
Причины жжения в ногах
Причины жжения в ногах могут быть связаны, как с неправильным образом жизни, так и с заболеваниями. У здоровых людей симптомы жжения в ногах вызваны ношением неудобной обуви, переутомлением, алкогольной и лекарственной интоксикацией, частыми переохлаждениями, голоданием, мышечным перенапряжением, обезвоживанием, дефицитом витаминов, аллергией, неудобной позой для сна.
Ощущение жжения выше или ниже коленного сустава — симптом широкого круга заболеваний. К таким относят:
- сахарный диабет;
- варикозное расширение вен;
- облитерирующий атеросклероз;
- тромбофлебит;
- узелковый периартериит;
- нарушение или прекращение функций почек;
- артриты и артрозы воспалительного, инфекционного, травматического характера;
- поражение грибком стопы;
- злокачественные и доброкачественные опухоли;
- плоскостопие;
- заболевания крови.
Вызывать ощущения жжения нижних конечностей на ранней стадии могут заболевания позвоночника, как межпозвоночная грыжа, остеохондроз пояснично-крестцового отдела, сколиоз. кифоз, лордоз.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 27 Июня 2022 года
Содержание статьи
Цитата от специалиста ЦМРТ

Цитата от специалиста ЦМРТ
Жжение в ногах может свидетельствовать о чрезмерных физических или психоэмоциональных нагрузках, а также являться симптомом других серьезных заболеваний. Определить причину может только квалифицированный и опытный специалист. Не занимайтесь самолечением и не откладывайте визит к врачу.

Типы жжения в ногах
Ощущения жжения начинаются с незначительного повышения температуры, человек спит с непокрытыми ногами. Иногда, чтобы уменьшить чувство жара прикладывает к конечностям холод или опускает в холодную воду. При ярко-выраженном жжении в ногах непроизвольно изменяется походка, из-за постоянного чувства дискомфорта нарушается ночной сон, человек становится раздраженным, нервным, жалуется на общую слабость, недомогание, тяжесть и боли в ногах.
При заболеваниях сосудов и сердца, как варикозное расширение вен, атеросклероз одновременно с симптомами жжения в ногах появляется одышка, синюшность кожи, “звездочки” и “сеточки” на коже нижних конечностей, отеки, потеря гибкости и чувствительности. Сахарный диабет характеризуется сухостью кожи, сопровождающейся зудом и жжением, повышенным аппетитом, обильным и учащенным мочеиспусканием, слабостью, судорогам в икроножных мышцах. Грибковые поражения внешне определяются изменениями состояния и структур кожи, сухостью, шелушением, сильным зудом, воспалительными явлениями ,мокнутием.
Методы диагностики
При часто повторяющихся симптомах жжения в ногах необходима консультация флеболога, ортопеда. В зависимости от того, симптомом какого заболевания выступает раздражающее ощущение жара, в диагностический поиск вовлекаются другие специалисты узкого профиля: невролог, сосудистый хирург, эндокринолог, вертебролог, ортопед, травматолог, инфекционист, онколог, кардиолог.
Для выяснения причин жжения в ногах и выбора дальнейшего курса лечения пациента всесторонние обследуют. Изначально врач тщательно осматривает кожу пораженной ноги, всего тела. Из разговора уточнят, когда появился дискомфорт, как проявляется, чем вызван, какие есть еще жалобы. Далее на основании полученных данных в план диагностики включают разные методы:
- При подозрении на кожные заболевания, аллергию назначают лабораторное исследование крови, аллергические пробы, соскоб на патогенные грибы с кожи.
- Заболевания вен и сосудов диагностируют по внешним признакам проявления, с помощью магнитно-резонансной ангиографии сосудов нижних конечностей, ультразвуковой допплерографии вен, ультразвукового дуплексного сканирования.
- Диагностика заболеваний опорно-двигательного аппарат предполагает проведение рентгенографии, компьютерной томографии, магнитно-резонансной томографии, ультразвукового сканирования, пункции сустава, биохимического и иммунологического анализа крови.
Для выяснения причин жжения в ногах специалисты клиник ЦМРТ используют следующие методы диагностики:
Зуд в ногах — болезненно-щекочущее раздражение кожи нижних конечностей, выражается в потребности почесать или растереть некоторый участок на ноге. Возникает по разным причинам, чаще вызывается раздражением нервных окончаний под действием химических веществ, бактерий, паразитов или может быть симптомом болезней кожи, реже самостоятельной патологией. Диагностику, лечение и профилактику причин зуда в ногах проводит врач-дерматолог.
Причины зуда в ногах
Необходимо отличать физиологический кожный зуд от патологического. В первом случае это следствие ползания и укусов насекомых, попадания на кожу раздражающих веществ, контакта с некоторыми растениями, раздражения после бритья или трения, повреждения кожи колючками, нерегулярного проведения гигиенических процедур, пищевой аллергии, приема некоторых лекарственных препаратов.
Жалобы, что чешутся ноги, сопровождают заболевания кожи, общие патологии, особые состояния организма. Наиболее распространенными причинами зуда в ногах считаются:
- кожные и грибковые болезни. Проявления высыпаний, зуда характерно при мокнущем лишае, контактном дерматите, себореи, экземе, псориазе;
- системные процессы. Неприятное ощущения жжения, раздражения кожи нижних конечностей вызывают злокачественные опухоли, заболевания печени, почечная недостаточность, сахарный диабет, эндокринологические нарушения;
- неврологические и психические расстройства. Кроме зуда в ногах человека беспокоят ощущения покалывания, онемения нижних конечностей, иллюзия ползания мурашек;
- дерматиты. Сюда относят различные заболевания кожи воспалительного характера: атопический, контактный, аллергический, медикаментозный;
- снижение иммунитета.
К появлению кожного зуда в ногах предрасполагает повышенная сухость кожи, ношение синтетических вещей, употребление острой пищи, растяжение соединительнотканных волокон кожи при беременности, ожирении. Симптомы зуда в ногах могут быть следствием травм нижних конечностей, ожогов, обморожений, реакцией на изменение температурного режима. Сильно чешутся ноги в период заживления ран, повреждений кожи.
Жжение в мышцах появляется из-за чрезмерно высокой нагрузки на мышечную ткань — например, при интенсивной тренировке спортсмена, из-за смены гормонального фона или патологических изменений. Может быть признаком сахарного диабета, варикозного расширения вен, деформаций стоп и других заболеваний. Для лечения жжения в мышцах обратитесь к терапевту.

Причины жжения в мышцах
Естественная причина симптома — перенапряжение мышечной ткани во время тяжёлой физической работы, долгого бега, интенсивной тренировки. Патологические причины симптома:
- разнообразные деформации стопы — например, плоскостопие;
- аллергические реакции, особенно при долгом контакте с раздражителем;
- грибковые инфекции;
- варикозное расширение вен, артерий;
- воспалительные, дегенеративные заболевания суставов — например, артрит;
- остеопороз и другие проблемы с костной тканью;
- сахарный диабет и другие эндокринные нарушения;
- нарушения обмена веществ;
- многие другие болезни.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 27 Июня 2022 года
Содержание статьи
Методы диагностики
Сам симптом диагностируют на первом приёме, на основании жалоб пациента. Чтобы установить точную причину жжения в мышечной ткани, врач использует осмотр, физикальные тесты, дополнительные инструментальные и лабораторные исследования. Например, направляет пациента на рентгенологическое исследование позвоночного столба, аллергологические тесты, МРТ, компьютерную томографию, анализы на гормоны и так далее. В сети клиник ЦМРТ врачи используют следующие методы диагностики:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Чек-ап (комплексное обследование организма)

КТ (компьютерная томография)
К какому врачу обратиться
Запишитесь на приём к терапевту — он осмотрит вас, задаст вопросы, направит на обследование. По результатам поставит диагноз или направит к соответствующему узкому специалисту — например, к ревматологу при подозрении на артрит или артроз.

Распространенной причиной появления зуда в ногах являются патологические изменения в кровеносных сосудах. Зуд в районе стоп или голеней может сопутствовать варикозному расширению вен. Именно в нижних конечностях наиболее часто локализуется варикоз, что связано с максимальной нагрузкой на сосуды ног. Кровотоку при движении в направлении сердца приходится преодолевать силу тяжести. Застойные процессы в венозных сосудах приводят к неполному выведению продуктов обмена. Происходит накапливание токсических веществ в мышечных тканях и коже, что оказывает раздражающее воздействие на нервные окончания. Этим и объясняется появление зуда или жжения.
Постоянный зуд может вызывать повышенную нервозность и раздражительность. Человек теряет способность полноценно отдыхать из-за постоянного раздражения, вызванного зудом в ногах. Присутствует желание почесать ноги, и не удается удержаться от этого действия. От почесывания кожа истончается, травмируется. Появившиеся повреждения кожи способствуют проникновению инфекций. Нарушение питания кожи не позволяет быстро заживать травмированным участкам, они могут превращаться в незаживающие раны (трофические язвы).
Что рекомендуется делать?
Для улучшения состояния человека при выраженном зуде рекомендуют прием антигистаминных (противоаллергических) и седативных препаратов. Иногда применяют мази и гели, содержащие гормоны. Это помогает человеку успокоиться и отдохнуть. Применение противовоспалительных травяных компрессов, например ромашки или череды, поможет уменьшить отечность и зуд. Использование таких средств может способствовать уменьшению выраженности болезненных проявлений, но не устранению причины их вызывающей.
При появлении постоянного зуда в ногах не стоит рассчитывать на методы народной медицины. Это может вызвать даже ухудшение состояния. Своевременное обращение к врачу и начало полноценного лечения варикоза является самым правильным действием в такой ситуации.
Что такое синдром беспокойных ног? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Вячеславовича, кардиолога со стажем в 18 лет.
Над статьей доктора Александрова Павла Вячеславовича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Синдром беспокойных ног — это неврологическое расстройство, при котором возникающие неприятные ощущения в ногах (реже — в руках) вызывают непреодолимую потребность двигать конечностями. Жжение, покалывание и мурашки возникают во время покоя, особенно в лежачем положении, в вечернее и ночное время. При движении эти симптомы уменьшаются или полностью пропадают.
Данное расстройство также носит название "синдром Уиллиса — Экбома" или "синдром Витмака — Экбома" в честь авторов, изучавших его. Впервые основные признаки синдрома в медицинской практике в 1672 году описал выдающийся английский врач, анатом, невролог и физиолог Томас Уиллис. В 1861 году немецкий клиницист Теодор Витмак также описал симптоматику синдрома, дав ему название "Anxietas tibiarum" — "беспокойство ног" [4] .
Окончательно термин "синдром беспокойных ног" в середине XX века ввёл шведский невролог Карл Аксель Экбом. Доктор заметил, что у многих пациентов с этим расстройством были родственники, которых беспокоили такие же неприятные ощущения в ногах и руках в состоянии покоя. Это позволило ему первым предположить, что в генезе заболевания есть наследственные факторы.
По данным исследований, распространённость синдрома составляет 2,5-15 % [5] . Чаще он встречается у пациентов среднего и пожилого возраста, хотя он может возникнуть у людей в любом возрасте. Женщин он беспокоит чаще, чем мужчин [6] .
Примерно в половине случаев синдром беспокойных ног является первичным, т. е. самостоятельным наследственно детерминированным заболеванием, в развитии которого участвует несколько генов. Во второй половине случаев синдром вторичен, т. е. возникает как проявление другого особого состояния или болезни:
- дефицита витаминов группы B, а также магния, тиамина и железа (например при анемии );
- тяжёлой почечной недостаточности;
- поражения артерий и вен ног ( хронической венозной недостаточности и др.);
- сахарного диабета;
- амилоидозе;
- полиневропатии; ; ; ; ;
- поражения спинного мозга вследствие травм;
- заболеваний щитовидной железы ( гипотиреоза , тиреотоксикоза и др.); ;
- беременности [5] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы синдрома беспокойных ног
Расстройство проявляется целым рядом симптомов. Больные испытывают неприятные ощущения в ногах, такие как жжение, покалывание, онемение, "выкручивание". Они могут жаловаться на распирание или ощущение давления, "мурашки" или иное мучительное беспокойство. Ряд больных говорят о постоянном дискомфорте в ногах по типу боли ноющего характера, неприятной больше своей тягостностью, чем болезненностью.
Неприятные ощущения возникают в голенях, зачастую распространяясь выше: в бёдра, а иногда даже в туловище, промежность и руки. Симптомы, как правило, бывают симметричными, хотя встречались случаи ассиметричных или односторонних ощущений.
Обычно синдром даёт о себе знать вечером и ночью, когда человек отдыхает лёжа или сидя. Возникающие неприятные ощущения уменьшаются при движении, поэтому больные с целью снижения симптоматики производят разнообразные действия: ворочаются в постели, встают и ходят по комнате, сгибают и разгибают ноги, делают себе массаж, потирают конечности, приседают и т. д. При прекращении движений симптомы постепенно возвращаются.
Появление признаков синдрома беспокойных ног, как правило, носит циркадный характер, т. е. зависит от времени суток. Наибольшей выраженности они достигают с полуночи до 2-4 часов утра [3] . В случае тяжёлой формы данного расстройства симптомы могут проявляться круглосуточно [8] . Поэтому у больных также имеются нарушения сна , в частности инсомния ( бессонница ). Она характеризуется трудным засыпанием, тревогой и меньшим количеством часов сна, что является причиной дневной сонливости и утомляемости в течение дня. Бессонница значительно снижает работоспособность, способствует развитию депрессии и тревожного расстройства [6] .
У подавляющего большинства пациентов с синдромом беспокойных ног периодически наблюдаются непроизвольные ритмичные кратковременные подёргивания ногами [6] . Как правило, они возникают в первой и второй фазе медленного сна, поэтому сами больные и их близкие могут не замечать таких движений. Обычно этот симптом выявляется во время полисомнографии — специального исследования, которое проводится в лабораториях, изучающих сон.
Патогенез синдрома беспокойных ног
По данным исследований, у пациентов с синдромом беспокойных ног снижен запас железа в головном мозге и в спинномозговой жидкости [7] [8] . Нехватка этого элемента приводит к недостатку дофамина и миелина, а также снижению синтеза энергии в нейронах. Среди специалистов, изучающих данную проблему, превалирует мнение, что в основе этих изменений при синдроме беспокойных ног лежит нарушение передачи дофамина в центральной нервной системе. Однако к настоящему времени нет единого объяснения тем процессам, которые приводят к развитию первичного синдрома беспокойных ног.
Чёткая зависимость симптомов расстройства от суточного цикла объясняется тем, что именно на вечернее время у пациентов приходятся наиболее низкие показатели дофамина и его метаболитов в цереброспинальной жидкости и межклеточном пространстве [8] [12] . Кроме того, чёткий циркадный ритм проявлений синдрома может отражать вовлечённость гипоталамуса. Этот отдел промежуточного мозга является эндокринным центром, который регулирует суточные циклы различных физиологических процессов в организме.
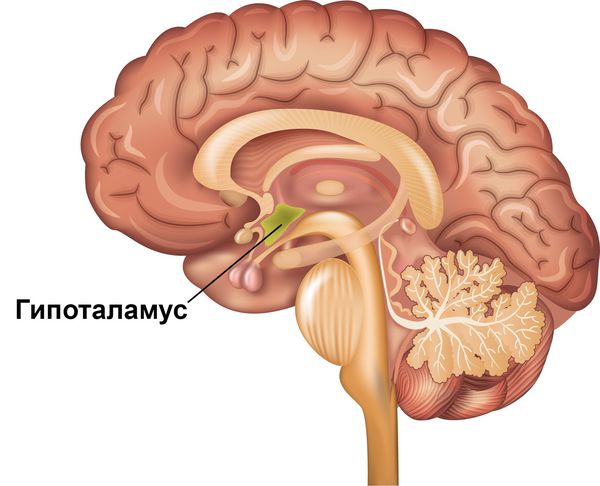
Наиболее значимым подтверждением теории о недостаточности дофаминергических систем как причине первичного синдрома беспокойных ног является высокая эффективность дофамина и его агонистов при лечении расстройства.
Классификация и стадии развития синдрома беспокойных ног
В зависимости от клинической картины расстройства выделяют три степени тяжести синдрома:
- лёгкая степень — неприятные ощущения в ногах беспокоят эпизодически, существенных нарушений сна не наблюдается, качество жизни пациента практически не страдает;
- умеренная степень — неприятные ощущения в ногах беспокоят меньше двух раз в неделю, сон и качество жизни вследствие этого умеренно нарушены;
- тяжёлая степень — неприятные ощущения в ногах беспокоят два раза в неделю и чаще, сон и качество жизни резко нарушены.
По своей длительности синдром может быть острым, подострым и хроническим. При острой форме расстройства симптомы беспокоят пациента не более двух недель, при подострой — не более трёх месяцев, при хронической — дольше трёх месяцев [13] . Однако в целом течение заболевания хроническое. Периоды ремиссии синдрома могут длиться как несколько дней, так и несколько лет [14] .
Первичный синдром, который возникает независимо от других состояний и заболеваний, обычно развивается в 30-40 лет, имеет длительные периоды стабильного течения без нарастания симптоматики. В случае возникновения расстройства в более позднем пожилом и старческом возрасте течение заболевания может быть более тяжёлым и устойчивым к лечению.
Осложнения синдрома беспокойных ног
В качестве осложнений синдрома можно рассматривать инсомнию (бессонницу) и вызванные ею изменения: беспокойство, стресс и другие нарушение психики и поведения. Из-за того что пациенту приходится постоянно просыпаться по ночам, в течение дня он становится сонным, раздражительным, эмоционально неустойчивым. В связи с нехваткой энергии он быстро утомляется, снижается его физическая и умственная работоспособность, возникают проблемы с концентрацией внимания. Всё это ухудшает качество жизни и сказывается на здоровье больного. В частности женщины с диагностированным синдромом беспокойных ног имеют повышенный риск развития клинической депрессии [9] . Как правило, после исчезновения признаков синдрома депрессия регрессирует [14] .
Диагностика синдрома беспокойных ног
Диагностика синдрома, как правило, не вызывает затруднений. Она проводится на основании жалоб пациента. При первичном осмотре какие-либо нарушения обычно не выявляются.
При постановке диагноза врачи ориентируются на диагностические критерии , разработанные Международной группой по исследованию синдрома беспокойных ног (IRLSSG) [10] . Согласно этим критериям, обновлённым в 2012 году, у пациента с данным синдромом должны присутствовать все пять признаков заболевания:
- Вынужденное движение ногами, как правило, сопровождается или вызывается дискомфортом и неприятными ощущениями в ногах.
- Неприятные ощущения в ногах и связанное с ними желание двигать конечностями возникают или усиливаются в период отдыха или неактивности в положении лежа или сидя.
- Потребность двигать ногами и неприятные ощущения полностью или частично устраняются движениями, такими как ходьба или потягивание (по меньшей мере, на время движения).
- Неприятные ощущения в ногах и п озывы к движению появляются или ухудшаются в вечернее или ночное время, но не в течение всего дня.
- Перечисленные выше симптомы не являются проявлением другого медицинского или поведенческого состояния.
Учитывая последний критерий, в ходе диагностического поиска важно отличить синдром беспокойных ног от других патологий:
- периферической полинейропатии;
- сосудистых заболеваний ( варикозной болезни вен, атеросклероза артерий нижних конечностей, эндартериита, тромбоза глубоких вен );
- отёков нижних конечностей;
- миалгии (мышечной боли);
- артрита и других заболеваний суставов;
- тревожного расстройства;
- позиционного дискомфорта;
- заболеваний щитовидной железы;
- крампи — внезапных болезненных непроизвольных сокращений мышц ног продолжительностью от нескольких секунд до нескольких минут;
- акатизии — патологической "неусидчивости" из-за дискомфортных ощущений, не связанных с положением тела или временем суток (часто является результатом приёма нейролептиков).
Для постановки диагноза также необходимо исследовать запасы железа в организме, оценить функцию почек, щитовидной железы, углеводный обмен. Для этих целей выполняется общий анализ крови. Также можно определить уровни ферритина, трансферрина, общей железосвязывающей способности сыворотки, фолиевой кислоты, витамина В 12 , глюкозы, гликированного гемоглобина, креатинина, мочевины, мочевой кислоты, альбумина, тиреотропного гормона и свободного тироксина [3] .
В некоторых случаях врач может назначить полисомнографию — исследование сна с использованием специализированных датчиков и программ. С его помощью получают расширенную картину показателей сна пациента, данные о его двигательной активности, в том числе и о количестве периодических движений конечностей.
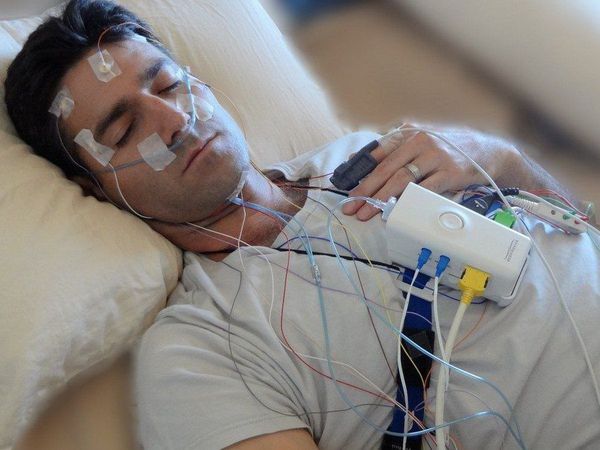
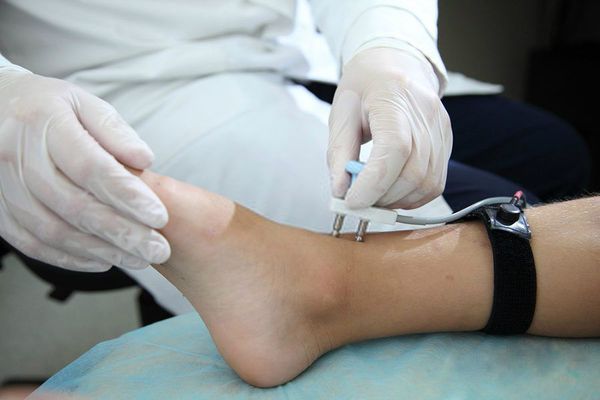
В случае подозрения на первичное поражение мышц или периферических нервов требуется проведение электромиографии (ЭМГ) и электронейромиографии (ЭНМГ).
IRLSSG также разработала специальный опросник, облегчающий лечащим врачам постановку клинического диагноза. Он состоит из десяти вопросов, при ответе на которые пациент должен выбрать один из предложенных вариантов.
Сумма баллов, полученных во время анкетирования, не только указывает на наличие или отсутствие синдрома беспокойных ног, но и определяет его степень тяжести:
- 0 баллов — синдром отсутствует;
- 1-10 баллов — синдром в лёгкой степени;
- 11-20 баллов — синдром в умеренной степени;
- 21-30 баллов — синдром в тяжёлой степени;
- 31-40 баллов — синдром в очень тяжёлой степени.
Лечение синдрома беспокойных ног
При выборе метода лечения пациентов с синдромом беспокойных ног нужно учитывать его причину возникновения (первичный или вторичный характер).
Проявления вторичного синдрома могут быть устранены только после излечения основного заболевания, которое привело к развитию расстройства, или восполнения выявленного дефицита. Например, при анемии должны использоваться препараты железа.
При лечении лёгких форм первичного синдрома может проводиться немедикаментозная терапия. Она включает умеренную физическую активность (с упором на ноги и расслабление), вечерние прогулки, массаж, растирание, грелки, тёплую ванну для ног. Пациентам рекомендуется избегать веществ, провоцирующих появление симптомов: никотин, кофеин и другие диуретики, а также алкоголь.

Медикаментозное лечение синдрома показано при тяжёлом течении расстройства, нарушении сна и неэффективности других методов лечения. Оно предполагает приём неэрготаминовых агонистов дофаминовых рецепторов. Они восполняют нехватку дофамина в центральной нервной системе.
Эффективными средствами при всех формах синдрома являются прамипексол и леводопа/бенсеразид . Они используются в качестве препаратов первой линии [8] . Лечение начинают с минимальных доз. С течением времени малые дозы прамипексола становятся недостаточно эффективными для купирования симптомов. В таких случаях возможно увеличение дозировок до достижения эффекта или временная смена лекарственного средства.
Если применение препаратов первой линии невозможно, рассматривают назначение препаратов второй линии: клоназепама , габапентина или прегабалина . В тяжёлых случаях возможно использование опиоидных анальгетиков и антиконвульсантов [14] .
Терапия проводится длительно (несколько лет). Иногда лечение требуется только во время ухудшения клинической картины. В некоторых случаях для поддержания периода ремиссии препараты применяются пожизненно [14] .
При лечении синдрома беспокойных ног во время беременности рекомендуется придерживаться методов немедикаментозной терапии, также возможен приём фолиевой кислоты и препаратов железа (при его дефиците). Медикаментозное лечение возможно только при тяжёлом течении болезни. В таких случаях назначают клоназепам или леводопу [14] .
Прогноз. Профилактика
Синдром беспокойных ног — это длительно текущее хроническое заболевание, однако с правильно подобранным лечением оно поддаётся контролю. Прогноз для жизни благоприятный. При этом неприятные ощущения в ногах могут рецидивировать, что требует повторных длительных курсов лечения.
С возрастом проявления синдрома могут постепенно ухудшаться, особенно при наличии сопутствующих заболеваний. Поэтому при данной патологии важна ранняя диагностика и лечение [15] .
Если симптомы расстройства слабы, не вызывают значительного дневного дискомфорта или не влияют на способность человека засыпать, то это состояние не нуждается в лечении.
Меры профилактики первичного синдрома не разработаны в силу его генетической природы. Профилактика вторичного синдрома заключается в лечении заболеваний, которые могут привести к его развитию.
Дефицит железа и витаминов группы В может возникать при нарушении всасывания этих веществ в кишечнике, после операций на желудке, при соблюдении строгих диет. В таких ситуациях будет полезен профилактический приём витаминов и препаратов железа.
Читайте также:

