Чешется переносица при беременности
Обновлено: 25.04.2024
Беременность – это особый период в жизни женщины, во время которого все системы организма претерпевают различные изменения. Не является исключением и состояние кожи будущей матери. Многие начинают жаловаться на сухость, появление пятен и растяжек. Рассмотрим, почему шелушится кожа при беременности, влияют ли кожные заболевания на состояние плода и как можно предотвратить неприятные явления.
Почему шелушится кожа во время беременности
Причин сухости, шелушения, зуда и раздражения кожных покровов может быть много. Они связаны как с физиологическими изменениями, так и с патологиями. Чаще всего шелушится кожа на лице, руках, ногах, иногда на животе и бедрах, то есть в местах натяжения.
К причинам шелушения относятся:
- усиленная выработка женского гормона эстрогена;
- нарушения водно-липидного барьера;
- изменения в деятельности эндокринной системы;
- дефицит питательных веществ – витаминов и жирных кислот;
- несбалансированное питание;
- кожные заболевания – экзема, псориаз, микоз;
- дерматозы беременных – атопический, полиморфный дерматит;
- нарушения в работе желудочно-кишечного тракта.
К факторам, которые могут провоцировать шелушение, относятся наследственная предрасположенность, злоупотребление косметическими средствами, длительное пребывание в кондиционированном помещении, работа с вредными химическими соединениями, проживание в экологически неблагоприятном регионе.
Причинами развития атопического дерматита у беременных женщин могут быть гормональная перестройка и ослабление иммунитета. Отмечают, что заболевание носит наследственный характер, поэтому важна профилактика на стадии планирования беременности.
Некоторые будущие мамы страдают шелушением кожи между пальцами. Это явление может быть одним из признаков таких кожных заболеваний как псориаз, грибок, аллергия, экзема. Места шелушения обычно зудят, а вследствие расчесов появляются кровоточащие трещины. При их наличии усиливается риск попадания бактериальной инфекции. При микозе (грибке) также отмечают нарушение структуры ногтевых пластин: они становятся ломкими, желтеют и расслаиваются.
К причинам, при которых развивается шелушение кожи при беременности, также относится аллергия. Такие реакции возникают при контакте с пыльцой растений, шерстью животных, бытовой химией, некоторыми лекарственными средствами. В этом случае важно установить аллерген и максимально исключить его присутствие в жизни будущей матери.
Влияет ли такая кожа на плод
Повышенная сухость и шелушение кожи, вызванные естественными изменениями в деятельности организма, существенного вреда для здоровья будущего ребенка не представляют.


Атопический дерматит беременных, одна из главных причин шелушения, хорошо поддается лечению и обычно полностью проходит после родов. Он не представляет опасности для будущего младенца, но сохраняется риск появления этого же заболевания после рождения. Такая патология у новорожденных встречается в 5-10 % случаев.

Диагностика сухой кожи
Диагностирование патологии осуществляется на основании внешнего осмотра признаков, свидетельствующих о нарушениях нормального функционирования клеток кожи. К симптомам, помимо шелушения, относятся:
- чувство стягивания, усиливающееся после принятия душа или ванны;
- наличие болезненных трещин;
- покраснение и зуд;
- шершавость и сморщенность кожи.
Для точного определения причины шелушения назначают анализы крови, исследования гормонального фона. В некоторых случаях рекомендовано проведение биопсии высыпаний на коже.
Появление пятен с белыми чешуйками, которые сопровождаются болезненными ощущениями, сухостью и шелушением, является основанием для диагностики псориаза. Если есть основание подозревать наличие аллергии, назначают проведение проб.
Диагностику патологий кожных покровов, когда шелушится кожа при беременности, проводит врач-дерматолог. Он же назначает лечение.
Аллергия сегодня настолько распространена, что иногда не считается заболеванием. Аллергия проявляется не только раздражением, но и гораздо более серьёзными осложнениями, и передаётся по наследству. Важно максимально обезопасить малыша ещё в утробе.
Виды аллергии
Самый распространённый вид аллергии — аллергический ринит. 40% беременных женщин сталкиваются с заложенностью носа и постоянным насморком. Иногда аллергическая реакция проявляется конъюнктивитом со слезотечением, светобоязнью и покраснением роговицы глаза. Обычно сопровождается ринитом. Важной особенностью беременности является наличие гормонального ринита. Если насморк появился только во время беременности и не проходит после привычных лекарств, скорее всего это реакция на плод. После родов заложенность пройдёт, и никакой аллергии малышу не грозит. Кожные реакции не характерны для беременности и потому требуют внимания. Возможно, желая вести здоровый образ жизни, девушка ввела в рацион сильный аллерген, например, коровье молоко.
Во время беременности имеющиеся аллергические реакции проявляются чаще, что важно учитывать. Одно из самых тяжёлых аллергических проявлений — бронхиальная астма. Также опасны отек Квинке, как побочная реакция, крапивница, а также самый серьёзный случай — анафилактический шок. Последствия таких реакций обычно тяжелы, потому необходима немедленная помощь. По статистике, у трети беременных состояние улучшается, ведь гормональный фон приходит в норму.
Появление аллергической реакции у беременных
Аллергия — это проявление повышенной чувствительности к аллергену иммунной системы. Аллергены могут быть самыми разными: пыль, запахи (точнее, вещества, которые источают этот запах), пыльца, шерсть животных, косметические компоненты. Во время беременности иммунная система работает за двоих, защищая организм и мамы, и ребёнка. Напряжённая работа порождает сбои, потому сложно предугадать, какова будет реакция на обычные вроде бы вещи вроде пыли или привычного крема для лица. Особенно важно внимательно выбирать новые средства. Популярные кремы от растяжек для улучшения кожи груди обычно выпускаются отдельно от массовых средств, потому выбирать их нужно аккуратно. Точно не стоит брать сразу большую бутыль нового лосьона. То же относится к продуктам.
Первый триместр беременности обычно самый сложный как в плане формирования плода и самочувствия матери, так и для здоровья ребёнка. Полноценная защита в виде плаценты ещё не сформирована, и аллергены попадают и к плоду через кровоток. Главная защита от аллергии — предупреждение заболевания. Не вводим новые продукты в рацион, продолжаем придерживаться обычной диеты, если она была назначена врачом.
Избавление от аллергии во время беременности
Лёгкие проявления аллергических реакций вполне можно вылечить самостоятельно, не прибегая к серьёзным лекарствам. Помогут мази, растворы и другие местные средства. Кожные реакции чаще всего безобидны, но раздражают не только кожу, но и глаза. Потому их нужно быстро лечить, дабы не портить себе настроение. Травяные мази с гипоаллергенными компонентами убирают раздражение кожи, дополнительно цинк подсушивает ее. Если аллергия проявляется насморком, то при лёгком недомогании помогают детские дозировки в сосудосуживающих средствах. Разнообразие капель, спреев ограничено только географическим выбором аптеки. А вот с популярными антигистаминными таблетками экспериментировать не стоит, это чревато: преждевременными родами, повышенным тонусом матки, токсичным отравлением плода, замедлением развития плода. И это только некоторые последствия.
Важно правильно питаться. Чаще всего аллергию вызывают курица, цитрусовые, шоколад. Хорошо помогают отвары при аллергии из следующих трав: чистотел, ромашка, календула, череда, бузина, крапива. При склонности к аллергии помогает пищевой дневник. Реакция на аллерген может быть индивидуальной, как не проявиться совсем, так и вылезти необычным образом. Возможно, во время беременности женщине захочется фиксировать события, тогда можно совместить приятное с полезным: записывать то, как изменяетесь вы и мир вокруг вас, и следить за тем, что могло вызвать аллергию.
Одним из наиболее приятных и тревожных моментов в жизни любой девушки является беременность, в особенности, если она долгожданная и желанная. К данному событию нужно готовиться заранее и серьезно относиться. В этой статье мы поговорим о первых признаках беременности до месячных.
Когда появляются первые признаки беременности до месячных?
Самым главным признаком наличия беременности является задержка менструации. Однако если женщина хочет забеременеть, она должна регулярно ходить к гинекологу. И здесь, после выявления всех симптомов беременности следует произвести должную подготовку.
Если будущие родители хотят, чтобы кроха родился здоровым, они должны бросить все свои вредные привычки, правильно питаться. Некоторое время нужно принимать витаминные комплексы. Все это очень важно, поскольку эти факторы оказывают воздействие на течение беременности, на здоровье плода.
Большое количество лекарственных препаратов во время беременности принимать запрещено или хотя бы не рекомендуется. Поэтому если представительница прекрасного пола знает признаки беременности на ранней стадии, она сможет обезопасить и будущего ребенка и себя саму от различных ошибок, которые в данный период совершают многие.
Еще один первый признак беременности до месячных – это сильная перемена настроения. После зачатия проходит несколько дней и у женщины могут появиться самые ранние признаки беременности. В организме представительницы прекрасного пола происходят гормональные изменения. К примеру, на ее лице могут появиться прыщи, угри, у нее может начать резко меняться настроение.
На ранних сроках женщины очень плаксивые и встревоженные, иногда подобное состояние может сохраняться в течение всей беременности. У некоторых женщинах на первых неделях никаких признаков нет, и совсем незаметно приходит тот момент, когда начинаются первые признаки беременности до месячных, и до задержки менструации они могут даже не подозревать о своем положении.
На ранних периодах беременности у женщины может быть высокая температура, но будущая мама не должна этого пугаться, так как подобное состояние является нормальным для ранних сроков беременности.
Если температура у женщины не поднимается, то базальная температура, измеряемая в прямой кишке, повышена всегда. Эту температуру измерять необходимо правильно. В основном измеряют ее в утренние часы. Для ее измерения женщина часов в шесть должна находиться в горизонтальном положении. Если базальная температура равняется 37 градусов и выше, то это говорит о беременности.
В некоторых случаях при беременности бывают кровотечения, которые женщины путают с месячными. Кровотечения могут быть не только красного цвета. Они могут быть коричневыми, также бывают выделения, имеющие желтый оттенок. После того как происходит оплодотворение, эмбрион начинает прикрепляться к стенке матки, из-за чего у некоторых дам и открывается кровотечение.
У других женщин кровотечений не бывает, и это тоже норма. Когда эмбрион присоединяется к стенке матки, у представительницы прекрасного пола возникает незначительное кровотечение, иногда оно наступает после задержки. Если это действительно так, то женщина должна сходить к гинекологу, так как иногда это является признаком выкидыша.
Подобные выделения также могут сигнализировать об эрозии шейки матки. Во время беременности она обычно увеличивается. Если женщина заметила, что у нее есть такие выделения, она в срочном порядке должна посетить врача.
Первые признаки беременности после задержки
Также беременность может сопровождаться всевозможными недомоганиями. В период беременности у большого количества женщин бывает очень сильный токсикоз, однако при нем рвота и тошнота бывают не всегда. При токсикозе может быть головная боль, сильная утомляемость, также у женщины может наблюдаться отвращение к тем или иным продуктам питания.
Приблизительно со второй недели беременности у женщины начинает увеличиваться грудь, она становится чувствительной. Грудь реагирует на прикосновения и очень сильно болит. Иногда бывает так, что до груди вообще невозможно дотронуться и лучшее ее не трогать вообще.
Однако иногда в первые недели у женщин грудь не болит, о своей беременности женщина узнает только после того, как сходит к гинекологу.
Сегодня мы познакомим вас с признаками сахарного диабета. Это важная информация, ведь сахарный диабет — серьезное и тяжелое заболевание, ранняя диагностика которого позволит избежать страшных осложнений, среди которых: инсульт и ишемическая болезнь сердца.
Если вы обнаружили у себя несколько из перечисленных признаков — это повод незамедлительно обратиться к врачу.
Частые позывы к мочеиспусканию могут быть связаны с сахарным диабетом, так как из-за повышенного содержания глюкозы в крови возникает повышенная нагрузка на почки.
Второй признак вытекает из первого. Частые мочеиспускания обезвоживают организм, поэтому он испытывает постоянную жажду. Если чувство голода не покидает вас даже после приема пищи — это серьезный сигнал. При наличие излишков глюкозы в крови организм запускает повышенную выработку инсулина, благодаря чему уровень глюкозы после еды падает, а вам хочется снова поесть, особенно выпечки и сладостей.
Ещё один признак — сухость во рту, который наблюдается в результате всего того же обезвоживания организма.
Идем дальше — головная боль. Реакцией организма на скачки уровня глюкозы станет головная боль, так как возникает дополнительная нагрузка на кровеносные сосуды мозга.
Двоение в глазах также может стать признаком сахарного диабета, ведь глюкоза накапливается в хрусталике глазного яблока, что сопровождается нечетким зрением или двоением в глазах.
Повышенный сахар в крови создает отличные условия для размножения грибков, поэтому молочница и грибок на ногах могут стать признаками диабета.
Если повреждение кожи в виде синяков, порезов, царапин очень долго заживают и не проходят, то это может говорить о том, что сосуды сужены и кровь с кислородом не могут в достаточном объеме достигнуть пораженный участок для заживления.
Судороги, слабость, ночная боль в мышцах, нарушение координации — признаки диабетической невропатии, которые требуют безотлагательного обращения к врачу.
Поскольку при сахарном диабете повреждаются кровеносные сосуды и страдает нервная система, в большом количестве случаев это вызывает эректильную дисфункцию мужчин и неприятные ощущения при половом акте у женщин из-за повреждений слизистой стенок влагалища.
Неожиданное снижение веса у больных сахарным диабетом происходит по причине выведения большого количества жидкости из организма, а тело получает энергию за счет сжигания подкожного жира и мышечной массы, поскольку глюкозу из крови уже получать не может.
Обнаруженные черные пятна на теле, шее, локтях, под коленным суставом, под мышками — результат активного размножения клеток из-за высокого уровня инсулина в организме.
Специфический признак диабета — сладкий фруктовый запах изо рта. Наличие даже одного этого признака — повод сходить к врачу.
Люди, страдающие сахарным диабетом, испытывают одышку при даже небольших физических нагрузках.
Повышенное давление — также один из спутников сахарного диабета.
Постоянное состояние усталости у диабетиков — следствие того, что клетки не получают глюкозу и не могут выработать энергию, ведь когда мы принимаем пищу с помощью инсулина, она преобразуется в глюкозу, а инсулина из-за болезни стало мало либо организм приобрел устойчивость к нему.
Глюкоза — это топливо для головного мозга в том числе. Частые и необъяснимые перепады настроения могут быть обусловлены излишком либо недостатком глюкозы. Если вы обнаружили у себя такой тревожный симптом, нужно сдать анализы на уровень глюкозы в крови.
Сахарный диабет — достаточно часто встречающееся заболевание, и чем ранее оно будет выявлено, тем ниже риск возникновения осложнений и перехода диабета в более тяжелую форму.
Поэтому каждый должен знать все эти признаки наличия сахарного диабета и иметь их на вооружении.
Зуд при беременности — это патологическое состояние, которое является симптомом различных заболеваний, возникших или обострившихся во время гестации. Проявляется ощущением болезненно-щекочущего раздражения кожи и слизистых, которое вызывает рефлекс чесания. Возможно наличие сыпи, других кожных симптомов, признаков поражения различных органов и систем. Диагностируется при помощи биохимических, иммунологических, гормональных, аллергологических, микробиологических исследований, ПЦР, РИФ, ИФА, УЗИ. Для патогенетического и симптоматического лечения зуда используют антигистаминные препараты, кортикостероиды, эмоленты, седативные фитосредства.
МКБ-10
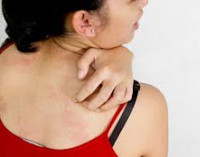
Общие сведения

Причины
Специалисты в сферах акушерства называют множество факторов, способных спровоцировать возникновение зудящих ощущений у беременных. Зудом могут проявляться болезни, обострившиеся или возникшие в гестационном периоде, системные ответы организма на действие экзогенных агентов и эндогенных метаболитов. Наиболее распространенными причинами расстройства считаются:
- Кожные и грибковые заболевания. Зуд наблюдается при атопическом и контактном дерматите, дерматофитии, простом хроническом лишае, псориазе, себорее, экземе. Зудящие ощущения характерны для паразитарного поражения кожи — головного и лобкового педикулеза, чесотки. В холодное время года зуд сопровождает развитие ксероза. У многих пациенток эти расстройства выявляются еще до беременности, хотя заражение кожными паразитами или манифестация патологии возможны и в период гестации.
- Системные процессы. Зудом сопровождается эндогенная интоксикация естественными и патологическими метаболитами при некоторых формах онкопатологии (лимфоме Ходжкина, истинной полицитемии), болезнях печени с холестазом (вирусных гепатитах, желчнокаменной болезни, гепатозах), эндокринопатиях (сахарном диабете, гипертиреозе, гипотиреозе), железодефицитной анемии, терминальной почечной недостаточности при гломерулонефрите, пиелонефрите, гидронефрозе, нефролитиазе.
- Генитальные инфекции. Зачастую проявляются не кожным, а интимным зудом, возникающим из-за раздражения токсинами, и патологическими выделениями (белями). Симптом ярче выражен при кандидозе, генитальном герпесе, гарднереллезе, хламидиозе, гонорее. Снижение иммунитета и гормональная перестройка, характерные для беременности, часто приводят к развитию бактериального вагиноза, одним из признаков которого становится зуд в области гениталий.
- Урологические и проктологические болезни. Зуд в промежности вызывают не только интенсивные влагалищные бели, но и раздражение мочой при частом мочеиспускании у беременных с уретритом, циститом, пиелонефритом, патологические изменения, характерные для геморроя, анальных трещин, локальных перианальных дерматитов. Одной из причин анального зуда является энтеробиоз — глистная инвазия, при которой часть жизненного цикла паразита связана с поражением кожи возле ануса.
- Экзогенные воздействия. Влияние патологического агента может быть внешним (через кожу и слизистые оболочки) и внутренним (после всасывания в желудочно-кишечном тракте). В обоих случаях возможно развитие аллергической или токсической системной реакции с зудом разной интенсивности. Провоцирующими факторами чаще всего становятся лекарственные препараты (аспирин, антибиотики, анестетики), пищевые продукты, пыльца растений, шерсть животных, пыль, укусы насекомых.
- Неврологические и психические расстройства. Покалывание, парестезии, непостоянный интенсивный зуд, вызванные изменениями в периферической нервной системе, могут являться ранними признаками рассеянного склероза, предшествующими основной неврологической симптоматике. Нейрогенный зуд может быть последствием стресса, признаком постгерпетической невралгии, опухолей головного мозга. В редких случаях зудение проявляется в рамках тактильного галлюциноза.
- Дерматозы беременных. У 1,5-3,0% пациенток, как правило, имеющих наследственную предрасположенность, физиологические изменения при беременности (растяжение кожи с повреждением соединительной ткани, гиперэстрогения, перестройка иммунитета) провоцируют аллергическую реакцию или внутрипеченочный застой желчи. В результате развивается один из специфических гестационных зудящих дерматозов — атопический дерматит, пемфигоид, холестаз беременных.
Вероятными предпосылками для более частого появления зуда при различных болезнях у беременных являются повышение сухости кожи как следствие влияния прогестерона, физиологическое снижение иммунитета, направленное на сохранение гестации, растяжение и разрывы соединительнотканных волокон кожи с образованием аутоантигенов, нарушение естественной микрофлоры влагалища. Беременность также служит триггером для развития ряда заболеваний, сопровождающихся зудом, — гестационного диабета, послеродового аутоиммунного тиреоидита и др. Дополнительными факторами риска считаются ожирение, ношение синтетической одежды и белья, использование ароматизированных прокладок и раздражающих щелочных средств для ухода за кожей и гениталиями, несоблюдение правил личной гигиены, употребление острой пищи с приправами, специями.
Патогенез
Механизм возникновения зуда при беременности зависит от вызвавших его причин, однако ключевым звеном патогенеза во всех случаях является раздражение тех или иных участков афферентных путей, передающих нервные импульсы. Наиболее часто зуд возникает вследствие стимуляции периферических ноцирецепторов. Воздействие на рецепторный аппарат обычно оказывают медиаторы, образовавшиеся в ходе местной воспалительной, аллергической, аутоиммунной реакции, микробные токсины, метаболиты (желчные кислоты, азотистые соединения, глюкоза в высоких концентрациях), лекарственные препараты.
Возможно развитие зудящих ощущений вследствие повреждений, при которых воспалительная реакция носит вторичный характер, постоянных локальных воздействий (укусы насекомых, перемещение гельминтов, раздражение мочой, белями). Иногда патологическая афферентация, характерная для зуда, отмечается на фоне микроциркуляторных нарушений (например, при сахарном диабете), поражения чувствительных нервных волокон (при рассеянном склерозе). При объемных новообразованиях головного мозга, инсультах, невротических и психических расстройствах очаг патологической импульсации, субъективно воспринимаемой как зуд, локализуется в центральных отделах нервной системы.
Симптомы зуда при беременности
Основным признаком расстройства являются локальные или генерализованные зудящие ощущения различной интенсивности, от легкого покалывания и жжения до нестерпимого желания чесать или тереть кожу, слизистые. В зависимости от причин, на фоне которых возникло зудение, оно может быть постоянным или периодическим, служить единственным признаком заболевания или сопровождаться другими кожными проявлениями — покраснением, расчесами, макулезной, папулезной, везикулезной, пустулезной сыпью, шелушением. В целом клиническая картина отличается значительным полиморфизмом, определяется ведущей патологией, симптомом которой стал кожный или интимный зуд.
Осложнения
Болезни с интенсивным зудом могут осложняться вторичным инфицированием участков экскориаций. Вероятность развития акушерских осложнений зависит от влияния основного заболевания на беременность. Большинство кожных болезней, транзиторных аллергических реакций, дерматозов беременных вызывают дискомфорт и ухудшают качество жизни, но не представляют серьезной угрозы для женщины и плода. При тяжелом течении холестаза беременных, многих системных процессах повышается вероятность гестозов, самопроизвольного выкидыша, преждевременных родов, фетоплацентарной недостаточности, задержки развития плода, аномалий родовой деятельности, коагулопатических кровотечений, ДВС-синдрома. Возможными осложнениями инфекционных болезней, протекающих с зудом, являются хориоамнионит, внутриутробное инфицирование плода, послеродовые эндометриты, акушерский перитонит.
Диагностика
Основной задачей диагностического поиска при жалобах пациентки на зуд кожи, гениталий, перианальной области становится выявление причины, вызвавшей расстройство. Для постановки диагноза используется широкий спектр методов лабораторной и инструментальной диагностики, позволяющих определить состояние разных органов, систем, обнаружить биохимические маркеры заболевания. Кроме гинекологического осмотра, общих анализов крови и мочи при беременности рекомендованы:
- Биохимический анализ крови. Показательными для некоторых болезней являются данные об уровне глюкозы, желчных кислот, общего билирубина, холестерина, триглицеридов, сывороточного железа, мочевины, мочевой кислоты, креатинина, ферментов (АлТ, АсТ, ЩФ), составе белковых фракций крови.
- Гормональные исследования. Для исключения эндокринопатий, проявляющихся зудом кожи, слизистых используют индекс инсулинорезистентности, оценку содержания в крови инсулина, ТТГ, тироксина, трийодтиронина, тироксинсвязывающего глобулина. В ряде случаев определяют уровень половых гормонов.
- Исследование иммунного и аллергического статуса. Подтверждением атопического характера заболевания служит повышенная концентрация в крови IgE, гистамина. При некоторых расстройствах выявляются специфические маркеры аутоиммунных процессов (антитела к коллагену, АТ-ТПО, АТ рТТГ).
- Диагностика инфекций. Высокочувствительными методами выявления инфекционных болезней являются полимеразная цепная реакция, РИФ, ИФА. С их помощью можно обнаружить признаки генитального герпеса, кандидоза, хламидиоза, микоплазмоза, уреаплазмоза, других урогинекологических заболеваний.
- Посев отделяемого урогенитального тракта. Микробиологическое исследование позволяет не только определить возбудителя инфекционной болезни, но и оценить его чувствительность к антибактериальным препаратам. Метод особенно показан пациенткам с зудом вульвы, влагалища, мочеиспускательного канала.
При наличии элементов сыпи проводится анализ соскоба или отделяемого кожи. Для оценки морфологического состояния различных органов используют безопасную для плода ультразвуковую диагностику — УЗИ почек, печени, желчного пузыря, малого таза. В качестве дополнительных методов могут быть рекомендованы химико-токсикологические анализы, гистологическое исследование биоптатов, соскоб на энтеробиоз, анализ кала на яйца гельминтов. Дифференциальная диагностика обычно осуществляется между заболеваниями, при которых в период беременности возникает зуд. Кроме акушера-гинеколога и дерматолога по показаниям пациентку консультируют венеролог, инфекционист, эндокринолог, гастроэнтеролог, гепатолог и уролог.
Лечение зуда при беременности
При разработке тактики ведения пациентки с жалобами на зудящие ощущения учитывают влияние основного заболевания на гестацию. В большинстве случаев возможна пролонгация беременности до срока физиологических родов. Схема лечения определяется протоколом для соответствующего расстройства, может включать антибиотики, гормоны, противогрибковые, гормональные, антиконвульсивные препараты, средства из других фармакотерапевтических групп с учетом их возможного влияния на развитие плода. Для уменьшения или устранения зуда эффективна неспецифическая патогенетическая и симптоматическая терапия:
- Антигистаминные препараты. За счет блокады гистаминовых рецепторов уменьшается передача возбуждения по чувствительным С-волокнам, снижается выброс медиаторов тучными клетками. Подавление аллергической реакции позволяет существенно снизить интенсивность зуда или полностью его прекратить.
- Глюкокортикоиды. Локальное нанесение кортикостероидных мазей, кремов, эмульсий оказывает выраженный противозудный эффект. Местное лечение более результативно при ограниченных дерматитах и дерматозах. С учетом возможного воздействия на плод системные кортикостероиды при гестации применяют ограниченно.
- Эмоленты. Поскольку при беременности кожа становится более сухой, что усиливает зуд, ее увлажнение и смягчение оказывают положительный терапевтический эффект. Средства этой группы также позволяют ускорить восстановление поврежденного эпидермиса и липидных межклеточных структур кожи.
- Седативные фитопрепараты. Из-за взаимного влияния зуда и эмоциональных расстройств (плохого настроения, раздражительности), назначение успокоительных сборов дает возможность уменьшить интенсивность восприятия дискомфортных ощущений на уровне ЦНС. Седативная терапия также способствует нормализации нарушенного сна.
Пациентке советуют исключить из рациона продукты, усиливающие раздражение или способные вызывать аллергию, нормализовать питьевой режим, достаточно отдыхать, избегать стрессов. Обычно беременным с зудом рекомендуется естественное родоразрешение. Кесарево сечение выполняется лишь при наличии акушерских показаний.
Прогноз и профилактика
При отсутствии системных заболеваний исход беременности у женщин с зудом обычно благоприятный. Прогноз ухудшается при выявлении серьезных соматических болезней, эндокринопатий. С профилактической целью пациенткам, страдающим кожной и другой патологией, при планировании беременности необходимо учитывать рекомендации дерматолога и профильных специалистов. Беременным без сопутствующей патологии рекомендуется тщательно соблюдать правила личной гигиены, отказаться от синтетического белья, увлажнять кожу натуральными средствами, избегать ситуаций, в которых резко усиливается потоотделение — пребывания в душных помещениях, перегрева на солнце. Для стирки белья и одежды лучше применять бесфосфатные нейтральные стиральные порошки.
3. Некоторые особенности дерматозов беременных/ Кочергин Н., Никитина Е., Цыкин А.// Врач. – 2010 - №1.
4. Особенности клиники,диагностики и терапии кожных заболеваний у беременных: Автореферат диссертации / Никитина Е.А. – 2013.
Читайте также:

