Через сколько проходит розовый лишай у ребенка в домашних условиях
Обновлено: 04.05.2024
Острая кишечная инфекция у детей и взрослых занимает второе место по распространённости после респираторных болезней. Этот группа инфекционных заболеваний, протекающих в ЖКТ и сопровождающихся местными и общими симптомами. Особенно остро кишечная инфекция проходит у младенцев. Согласно статистике ВОЗ, каждый год в мире от кишечных инфекций умирает примерно 2 млн детей младше 5 лет. Поэтому очень важно своевременно обращаться за квалифицированной помощью.
Всплески заболевания обычно приходятся на теплое время года, особенно когда влажно. Болезнетворные микроорганизмы живучи и могут существовать до нескольких дней вне тела человека. Это могут быть вирусы и бактерии. Дети раннего возраста наиболее подвержены заражению и сложнее переносят инфекцию. У них велик риск осложнений и серьезного вреда здоровью в целом. Микроорганизмы проходят через рот и желудок, потом закрепляются в кишечнике и размножаются, от этого происходит общая интоксикация.
Разновидности инфекций
Все инфекции делятся на бактериальные и вирусные, которые в свою очередь тоже классифицируются на несколько видов.
Бактериальные виды
- Стафилококковая – на ее фоне появляется рвота, диарея, незначительно повышается температура тела. Может быть насморк, желудочные и кишечные спазмы, покраснение горла.
- Сальмонеллезная – ребенка лихорадит, у него повышается температура, стул становится жидким, но сохраняет нормальный цвет.
- Брюшно-тифозная – возникает лихорадка, ломота в теле, может носом идти кровь, болеть горло, при мочеиспускании ребенку больно.
- Эшерихиоз – рвота, понос, повышение температуры тела, колики в животе. Источник:
А.Н. Сурков
Тактика лечения острых кишечных инфекций у детей
// Вопросы современной педиатрии, 2011, т. 10, №6, с.141-147
Вирусные формы
- Ротавирус – при кишечном гриппе температура тела повышается до 39℃, болит горло, может быть понос и сильная рвота – «фонтаном».
- Энтеровирус – температура тела может повышаться до 40℃, могут быть осложнения в виде нарушений работы сердца, сосудов, мышц и нервной системы.
- Аденовирус – у детей протекает на фоне ринита и конъюнктивита.
Причины развития заболевания
Возбудителями острых кишечных инфекций могут выступать патогенные и условно-патогенные бактерии, вирусы.
Основные формы передачи вируса: орально-фекальная, а для вирусной инфекции характерен воздушно-капельный путь. Нередко заражение происходит от грязных, несвежих или недостаточно приготовленных продуктов, сырой воды. Вирус или бактерия проходит через рот и желудок и далее укрепляется в кишечнике, где начинается активное размножение, приводящее к интоксикации организма.
Основные причины заражения:
- контакт с людьми-носителями;
- некачественные или несвежие продукты питания;
- низкое качество и загрязненность воды;
- плохо вымытые овощи и фрукты.
Симптомы кишечной инфекции у детей
Признаки заболевания разделяют на местные и общие. К последним относятся:
- высокая температура;
- недомогание;
- головная боль;
- обезвоживание.
Местные симптомы:
- поражения желудка и кишечника;
- диарея;
- боли в животе;
- рвота.
При тяжёлой форме острой кишечной инфекции у ребёнка могут развиться осложнения с различной симптоматикой:
- Нейротоксикоз: спутанность сознания, нервозность, судороги.
- Нарушение кровообращения: снижение давления, бледность и синюшность кожи, ухудшение работы сердца.
- Почечная недостаточность: снижение выработки мочи, боли в районе поясницы.
- Гиповолемический шок от обезвоживания: резкое похудение, пониженная температура, у младенцев — западение родничка.
- Кровотечения в органах ЖКТ.
Самые распространенные признаки, по которым можно определить инфекцию – это некоторые изменения поведения ребенка. Он становится сонливым, отказывается от еды, у него вялость.
Родителей всегда интересует, сколько дней длится заболевание. Вообще, не всегда болезнь начинается с высокой температуры. Часто сразу возникает рвота и небольшая боль в животе (первые 12 часов), а температура тела может даже снижаться. Рвота может быть до 30 раз. Сначала выходит пища, потом «вода», потом желчь. Под конец идет «пустая» рвота. Потом рвота проходит, ребенок вялый, аппетита нет. Может начаться лихорадка до 39℃ и водянистая диарея. За 2-7 дней диарея стихает, возвращается аппетит, улучшается общее самочувствие – ребенок выздоравливает. Все это время ребенок должен находиться под наблюдением специалиста и получать соответствующее лечение.
Болезнь может иметь инкубационный период. Первые симптомы могут появляться через 6-48 часов после заражения.
Способы клинической диагностики
Чтобы точно установить диагноз и исключить другие заболевания, проводятся:
- бактериологические посевы кала и рвоты;
- анализ крови (общий, иммуноферментный);
- копрологический анализ кала. Источник:
Д.В. Усенко, А.А. Плоскирева, А.В. Горелов
Острые кишечные инфекции у детей в практике педиатра: возможности диагностики и терапии
// Вопросы современной педиатрии, 2014, т.13, №3, с.12-20
Очень важно отличить инфекцию кишечника от других болезней с похожими симптомами. Например, от небактериального отравления пищей или лекарствами, воспаления аппендикса, пневмонии. Если появились симптомы, нужно обратиться к детскому инфекционисту или гастроэнтерологу. Врач назначит бактериологические исследования и/или дополнительные серологические способы диагностики, чтобы выявить антитела к возбудителям инфекции. При вирусных инфекциях ухудшается общее состояние, поднимается высокая температура, а при бактериальных возникают четкие локальные симптомы.
Лечение острой кишечной инфекции у детей
Первое желание родителей – что-то дать ребенку, как-то начать его лечить еще до консультации с врачом.
Важно! Если ребенок жалуется, что у него затуманилось и ухудшилось зрение, есть признаки косоглазия, нужно немедленно вызывать «Скорую». Это признаки ботулизма, который смертельно опасен.
До прихода врача нужно оказать первую помощь:
- Уложить ребенка в постель, рядом поставить емкость для рвоты.
- При ознобе накрыть ребенка одеялом, в ноги положить грелку.
- Постоянно давать теплое питье, а перед этим промыть желудок, дав 1-1,5 л воды и вызвав рвоту.
- Если ребенка мучает сильная рвота и понос, нужно давать «Регидрон», чтобы не допустить обезвоживания.
- При сильной боли в животе дань «Но-Шпу». Однако обезболивающие перед приходом врача могут затруднить постановку диагноза.
Если соблюдать все рекомендации врача, бороться с обезвоживанием и соблюдать диету, ребенок сможет выздороветь за 4-5 дней.
Рекомендации при острой форме заболевания
Профилактика обезвоживания
Многие инфекции проходят самостоятельно под действием детского иммунитета. Поэтому главная задача – помочь организму в этот период. И самое опасное – это обезвоживание из-за рвоты и диареи. Нужно восполнять физиологический уровень жидкости. Для этого ребенку можно дать «Регидрон», «Орасан», «Хумана электролит», «Гастролит» и др. Похожий раствор можно сделать самостоятельно: на 1 л воды – 2 ст. л. сахара, 1 ч. л. соды и 1 ч. л. соли. Перед тем как дать раствор, его нужно нагреть до температуры тела ребенка в данный момент для максимальной скорости всасывания. Источник:
Х.С. Хаертынов, В.А. Анохин
Современные принципы терапии острых кишечных инфекций
// Казанский медицинский журнал, 2010, т. 1, №XCI
Меры против высокой температуры
Любую повышенную температуру нужно сбивать. Это связано с тем, что жар дополнительно выводит из организма воду, усиливая обезвоживание. Чтобы избежать не только обезвоживания, но и общей интоксикации, нужно обязательно дать жаропонижающее – «Ибуклин», «Нурофен детский», «Ибупрофен» и др.
Антибиотики
ВОЗ дала рекомендации, когда при кишечных инфекциях показана терапия именно противомикробными препаратами:
- диарея на протяжении нескольких дней;
- кровь в рвотных и каловых массах;
- холера в тяжелой форме.
Сорбенты
Это именно то, что можно дать ребенку при кишечной инфекции, чтобы избежать интоксикации. Согласно данным ВОЗ, нет прямых доказательств действенности таким препаратов именно против заболевания. Однако и вреда они не наносят, поэтому педиатры часто их назначают.
Диета при кишечной инфекции у детей
Болезнь будет протекать хуже, если кормить ребенка молочными и мясными продуктами. Почти любая еда может ухудшить состояние. Поэтому в идеале показано голодание на 1-2 дня. Однако далеко не все родители согласны на такое и такие меры не подходят детям с низкой массой тела. ВОЗ предлагает кормить ребенка так же, как и до болезни, но лучше перевести его на вегетарианскую диету с преобладанием жидкой пищи. Полезны овощи, крупы.
Профилактика кишечных инфекций
Чтобы снизить вероятность заражения кишечной инфекции специалисты медицинского центра «СМ-Клиника» рекомендуют:
- соблюдать личную гигиену;
- употреблять в пищу только чистые и свежие продукты;
- подвергать их необходимой термической обработке;
- пить только кипячёную воду;
- избегать контактов с больными.
Педиатры медицинского центра «СМ-Клиника» не рекомендуют самостоятельно лечить ребёнка от острой кишечной инфекции. При ухудшении самочувствия малыша обратитесь к специалисту.
Источники:
- А.Н. Сурков. Тактика лечения острых кишечных инфекций у детей // Вопросы современной педиатрии, 2011, т.10, №6, с.141-147.
- Д.В. Усенко, А.А. Плоскирева, А.В. Горелов. Острые кишечные инфекции у детей в практике педиатра: возможности диагностики и терапии // Вопросы современной педиатрии, 2014, т.13, №3, с.12-20.
- Х.С. Хаертынов, В.А. Анохин. Современные принципы терапии острых кишечных инфекций // Казанский медицинский журнал, 2010, т.1, №XCI
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Розовый лишай у ребенка — это кожное заболевание инфекционно-аллергической природы, которое принадлежит к группе папулезно-сквамозных дерматозов. Патология проявляется зудящими красными высыпаниями на туловище, лице и волосистой части головы, которые покрыты тонкими чешуйками и напоминают папиросную бумагу. Для диагностики заболевания проводится тщательный осмотр кожных покровов, назначаются лабораторные тесты (гемограмма и биохимический анализ крови, микроскопия чешуек, серологические исследования). Лечение включает рациональный уход за поврежденной кожей, местные средства с гормонами и антигистаминными препаратами для снятия зуда и дискомфорта.
МКБ-10
Общие сведения
Розовый лишай (болезнь Жибера, питириаз розовый, розеола шелушащаяся) по клинической классификации в дерматологии относят к папулосквамозным дерматозам, к той же группе, что и псориаз. Патология составляет до 3,5% среди всех случаев дерматозов детского возраста. Она встречается с одинаковой частотой у мальчиков и девочек, пик заболеваемости приходится на возраст 10-18 лет. Младших школьников и дошкольников розовый лишай поражает редко, а случаи болезни у малышей до 2 лет не зафиксированы.

Причины
Этиология заболевания до сих пор не установлена. Большинство ученых сходятся во мнении, что питириаз провоцируется у ребенка вирусами герпеса 6 и 7 типа, но убедительные научные доказательства этого факта отсутствуют. Другая теория причиной болезни называет аллергизацию организма, вызванную хроническими инфекционными очагами. Среди предрасполагающих факторов лишая у детей называют вирусные кишечные и респираторные инфекции, склонность к аллергическим реакциям.
Основной провоцирующий фактор развития заболевания — снижение иммунитета, что обуславливает высокую частоту встречаемости розового лишая весной и осенью, в периоды сезонных авитаминозов. Риск появления дерматоза увеличивается при острых травмах кожи (порезах, ссадинах, ушибах), при неправильном уходе за телом (несоблюдении гигиены, использовании слишком грубых мочалок и полотенец, косметики с аллергенами и вредными синтетическими компонентами).
Патогенез
Механизм развития болезни Жибера окончательно не изучен. Предположительно, розовый лишай имеет инфекционно-аллергическую природу. Типичные кожные изменения вызваны воспалительными изменениями в толще эпидермиса и дермы, образованием цитокинов, иммунных комплексов и иммуноглобулинов. Эти реакции приводят к нарушению процессов кератинизации, избыточному образованию ороговевших клеток.
Симптомы
Розовый лишай преимущественно дебютирует продромальными расстройствами, которые включают головные боли, ломоту в теле, недомогание и слабость. Они возникают за 1-3 дня до специфических кожных очагов. Большинство детей не замечает этих признаков или не акцентирует на них внимание, считая обычной усталостью, поэтому симптомы выявляются только при подробном опросе ребенка и родителей на приеме у врача.
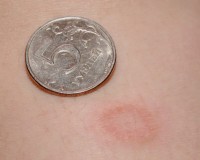
В 80% случаев дерматоз проявляется материнской бляшкой — большим красным пятном округлой или овальной формы, края которого слегка возвышаются над поверхностью кожи. Эпидермис в области поражения покрыт небольшими беловатыми чешуйками, которые внешне напоминают папирусную бумагу. Бляшка имеет типичную локализацию: спина, живот или грудь, иногда у ребенка поражается лицо и волосистая часть головы. На ногах розовый лишай не возникает.
Постепенно происходит распространение кожных поражений от первичного очага в разные стороны. Вокруг большой бляшки появляются небольшие красные пятна и волдыри, внешне напоминающие крапивницу, которые имеют четкие границы и округлые очертания. По форме они похожи на «медальоны», располагаются по линиям Лангера. Высыпания покрываются такими же чешуйками, как и материнская бляшка. Иногда образуются крупные пузыри, наполненные прозрачным содержимым.
В детском возрасте розовый лишай Жибера характеризуется более активным воспалительным процессом и инфильтрацией, по сравнению со взрослыми, поэтому элементы сыпи сопровождаются интенсивным зудом и дискомфортом. Неприятные кожные и субъективные симптомы сохраняются у ребенка в течение 4-8 недель. В большинстве случаев питириаз возникает один раз в жизни, но бывают случаи рецидива дерматоза.
Осложнения
Если лечение не проводится, ребенок может расчесывать кожу до крови, что является входными воротами для бактериальной инфекции. При этом развивается пиодермия — множественные гнойничковые высыпания на коже, сопровождающиеся болезненностью, зудом, жжением. Еще одно возможное осложнение дерматоза — экзематизация, которая характеризуется появлением типичных для экземы поражений кожи на участках, где возник розовый лишай.
Диагностика
Для постановки предварительного диагноза достаточно клинического осмотра у детского дерматолога, который выявляет материнскую бляшку, «медальоны» и другие характерные проявления розового лишая. Диагностическую ценность имеет установление связи между началом сыпи и перенесенной вирусной инфекцией, переохлаждением, снижением иммунитета. Чтобы верифицировать диагноз и обосновать лечение, назначаются лабораторные методы:
- Анализы крови. В показателях гемограммы врач обращает внимание на уровень лейкоцитов и соотношение разных форм, что может указать на существующий вирусный или иммунный воспалительный процесс в организме ребенка. По показаниям рекомендуют биохимическое исследование крови, оценку острофазовых белков и расширенную иммунограмму.
- Микроскопия соскоба кожи. Некоторые элементы розового лишая напоминают микотическую инфекцию. Чтобы правильно подобрать лечение, врач исследует образец чешуек под микроскопом: если мицелий грибов при диагностике не обнаружен, подтверждается диагноз болезни Жибера.
- Серологические реакции. У детей из групп риска необходимо исключить сифилитическую розеолу, для чего применяют ряд лабораторных методов. Для скрининговой диагностики используется РИФ, а при сомнительных результатах исследование дополняют реакцией Вассермана (РСК) и реакцией иммобилизации бледных трепонем.
Лечение розового лишая у ребенка
Лечение начинается с адекватных гигиенических мер, модификации диеты и образа жизни. Чтобы не провоцировать новые высыпания, необходимо максимально ограничить травматизацию кожи. Поэтому врачи разрешают короткий гигиенический душ 1 раз в день с использованием гипоаллергенного мыла или геля. После купания нельзя растирать тело ребенка полотенцем. Одежда должна быть из натуральных тканей, не вызывающих потливость и раздражения.
Поскольку розовый лишай может быть связан с аллергизацией организма, лечение дополняют гипоаллергенной диетой. Из рациона исключают мед, цитрусовые, орехи и другим продукты, которые чаще всего приводят к сенсибилизации ребенка. Детям запрещают загорать и длительное время находится на солнце. Поскольку кремы с SPF могут вызвать дополнительное раздражение кожи, их не применяют; если лишай возник летом, то воздерживаются от длительных прогулок на открытом солнце.
Зачастую заболевание не требует медикаментозных мероприятий, самостоятельно разрешается спустя 1-1,5 месяца. Медикаментозное лечение требуется при интенсивных субъективных симптомах лишая или в случае обширного поражения кожного покрова. Для терапии болезни Жибера детям назначают препараты из нескольких фармакологических групп:
- Кортикостероиды. Лечение дискомфорта и зуда, связанных с дерматозом, проводится с помощью кремов и мазей с топическими противовоспалительными гормонами. Детям наносят невсасывающиеся составы с минимальной концентрацией глюкокортикоидов.
- Антигистаминные средства. Таблетированные лекарства рекомендованы при сильном отеке кожи и мучительном зуде, который не купируется местными средствами. Обычно используют современные медикаменты 2-3 поколения, которые хорошо переносятся ребенком и не вызывают сонливости.
- Гипосенсибилизирующие препараты. В детской дерматологии вводят тиосульфат натрия в виде перорального раствора или внутривенных инъекций. Он обладает высокой способностью к детоксикации, эффективен для купирования активного иммунного воспалительного процесса.
- Антибиотики. Противомикробное лечение назначается по строгим показаниям, если у ребенка диагностированы хронические очаги инфекции (тонзиллит, риносинусит, холецистит). Подбор терапии осуществляют эмпирическим путем, в основном применяют макролиды и пенициллины.
Прогноз и профилактика
У большинства детей выздоровление занимает 1-2 месяца, а своевременно начатое лечение ускоряет этот процесс. Осложнения при розовом лишае отмечаются редко, они не опасны для жизни, поэтому прогноз для всех вариантов течения розового лишая благоприятный. Учитывая неясные этиопатогенетические особенности питириаза, меры специфической профилактики не разработаны. Рекомендуются предупреждение вирусных болезней и санация хронических очагов инфекции.
1. Способ дифференциальной диагностики микроспории гладкой кожи и розового лишая Жибера у детей/ М.А. Уфимцева// РМЖ. — 2018.
2. Лишай розовый Жибера. Клинические рекомендации Российского общества дерматовенерологов и косметологов. — 2016.
3. Дифференциальная диагностика инфекционных экзантем у детей/ Д.Ю. Овсянников// Детские инфекции. — 2015.

Розовый лишай, или болезнь Жибера – это распространенная патология кожи, которая проявляется пятнистыми высыпаниями различного размера и локализации. Несмотря на то что зачастую болезнь проходит сама, игнорирование ее симптомов может привести к воспалению кожи и другим проблемам.

| Прием дерматолога, кандидата медицинских наук | 1500 руб. |
| Консультация дерматолога (КМС) при удалении от 2-х новоообразований | 0 руб. |
| Удаление новообразования (бородавка, родинка) радиоволновым методом | 500 руб. |
Бытующее в народе мнение, что заболевание можно «подхватить» от животных, неверно. Заражение происходит только от человека.
Причины появления розового лишая
Это кожное заболевание, называемое болезнью Жильбера, возникает в холодное время года чаще всего – после простуд и гриппа. Его причина до конца не выяснена, но уже известно, что розовый лишай вызывается вирусом.
Этиология заболевания полностью не изучена и по сей день. Это значительно усложняет процесс диагностики и не позволяет выявить недуг на начальных стадиях. Статистика указывает на склонность к этому заболеванию у женщин среднего возраста, инфицирование чаще всего происходит в осенне-зимний период, когда защитные функции организма максимально снижены. Предполагается, что возбудителем розового лишая выступает герпевирус первого и шестого типа.
Среди факторов, создающих благоприятную среду для развития заболевания, выделяют:
- Укусы насекомых.
- Замедленный обмен веществ.
- Стрессовые ситуации и расстройства ЦНС.
- Механические повреждения целостности кожи;
- Ослабленный иммунитет вследствие принятия антибиотиков, перенесенных простудных заболеваний и проведенных ранее операций.
Инфекция не передается при общении и тактильном контакте, поэтому смысла в изоляции больного нет.
Симптомы розового лишая
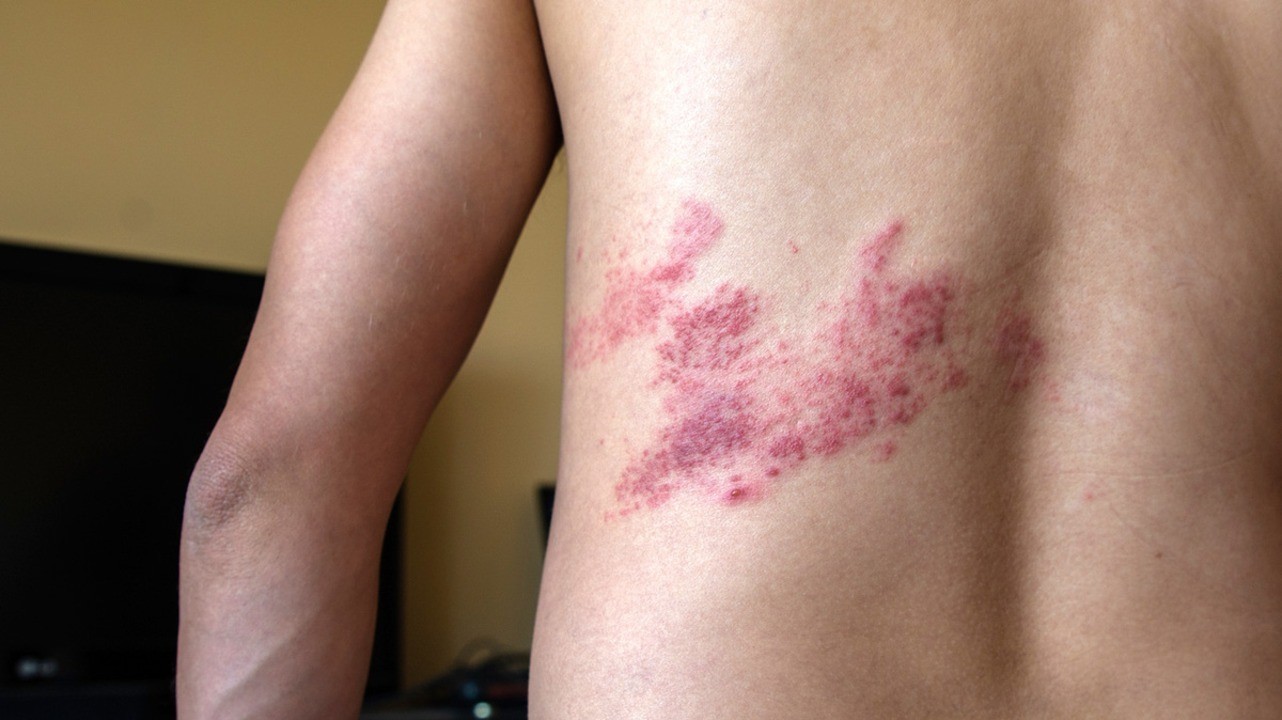
Болезнь начинается, как обычная простуда – у человека повышается температура, появляются сонливость, головная боль, недомогание. Вскоре на теле выступает красное припухшее пятно – материнская бляшка, возле которой высыпают пятнышки меньшего размера.
Наиболее частая локализация лишая — спина и живот, реже он встречается на руках или шее. Пятна не болят, но могут чесаться. Через некоторое время они темнеют и постепенно пропадают, оставляя пигментные пятна.
Признаки проявляются по мере течения заболевания:
- На первом этапе симптомы напоминают проявления вирусных инфекций — повышенная температура, озноб, общая усталость и сонливость.
- По мере прогрессирования на теле начинают появляться первые образования – единичные красные пятна на коже туловища диаметром около 2 см. «Материнская бляшка» имеет яркий оттенок, который постепенно переходит к желтому цвету по краям. Со временем бляшка начинает чесаться и шелушиться.
- Спустя 1-2 недели, болезнь достигает своего пика и по всему телу распространяется обильная сыпь размером до 1 см. Чаще всего очаги локализуются в области спины, живота и плеч.
- Заболевание длится около 2 мес. Все это время человек чувствует слабость, упадок сил. Температура держится на уровне 37,2-37,5.
Дополнительными симптомами может быть зуд, шелушение и повышение температуры. При благоприятных обстоятельствах пятна исчезают по происшествии 1-2-х месяцев, оставляя по себе небольшую пигментацию.
Диагностика
Перед началом лечения проводят диагностику болезни. Поставить диагноз бывает достаточно сложно, поскольку заболевание схоже с другими кожными инфекциями. Для этого проводится комплексная лабораторная диагностика, исключающая патологии с похожими симптомами – грибковые формы лишая, микробные кожные поражения.
При диагностике учитывается появление сыпи из материнской бляшки и ее расположение по линиям Лангера, где кожа наиболее тонкая и растяжимая.
Лечение розового лишая
Поскольку причина болезни до конца не выяснена, лечения, направленного на устранение возбудителя болезни, не существует. Лечебные мероприятия направлены на уменьшение воспаления, зуда и инфицирования:
- Поскольку сыпь часто возникает, как аллергическая реакция на вирус, больному подбирают противоаллергические препараты. Они уменьшают воспаление и устраняют зуд.
- Для усиления иммунитета назначаются иммуностимуляторы, а для поднятия жизненных сил организма – общеукрепляющие лекарства.
- При обширном распространении сыпи показаны антибиотики, защищающие от вторичной инфекции.
- Для улучшения общего состояния больному назначают жаропонижающие и противовоспалительные препараты.
- Если больного беспокоит сильный зуд или у него обнаруживаются инфекционные поражения, прописывают гормональные мази наружного применения. Устранить шелушение можно, смазывая поверхность пятен лечебными мазями несколько раз в день.
Иногда болезнь проходит сама собой и не требует вмешательства. Соблюдение простых рекомендаций по уходу поможет значительно ускорить процесс исчезновения пятен и избежать возможных осложнений:
- Запрещено принятие ванн – это способствует распространению бактерий.
- Мыться следует регулярно в душе с использованием мягких очищающих средств. Нельзя сильно тереть кожу и использовать мочалки.
- Пребывание под прямыми солнечными лучами должно быть сведено к минимуму.
- Не стоит злоупотреблять косметическими средствами и маскировать пятна под тональным кремом. Использование увлажняющих лосьонов против шелушения возможно только после консультации у врача.
- Синтетические и шерстяные вещи следует заменить одеждой из мягких хлопковых тканей.
- Нельзя допускать длительного пребывания пота на коже – при гипергидрозе обязательно лечение и соблюдение личной гигиены.
- Важно соблюдать правила питания – полностью исключить продукты, вызывающие аллергические реакции (шоколад, яйца,мед, орехи и др.); острое, копченое и жаренное.
- Для повышения тонуса и питания кожи рекомендуется выпивать 1,5-2 литра воды в день.
Принимать солнечные ванны при розовом лишае можно. УФ-воздействие солнечного излучения благотворно влияет на состояние кожи и ускоряет выздоровление.
Поскольку заболевание заразно, больному надо соблюдать меры осторожности, направленные на уменьшение контакта с другими людьми. Нельзя надевать чужую одежду, пользоваться общими предметами гигиены. Постельное белье нужно стирать при высокой температуре и хорошо проглаживать.
Профилактика заключается в укреплении иммунитета приемом поливитаминных комплексов, занятиями физическими упражнениями и длительным пребыванием на свежем воздухе.
Осложнения розового лишая наступают как следствие плохой гигиены (использование агрессивных косметических средств, расчесывание пятен и неправильное питание), и носят исключительно косметический характер – бляшки подолгу не исчезают и придают коже неэстетический вид.

Возникновение на коже сомнительных пятен, которые порой зудят и шелушатся, – серьезный повод обратиться к врачу и проверить наличие дерматологических заболеваний.
Розовый лишай (болезнь Жибера, розеола шелушащаяся, питириаз, питиаз) – острое кожное заболевание со специфичными высыпаниями, своеобразным течением и склонностью к сезонным рецидивам. Проявляется образованием на коже груди, спины, конечностей и других участков тела розовых пятен, расположенных по линиям максимальной растяжимости (линии Лангера). Со временем высыпания становятся похожи на крупные медальоны. С момента обнаружения первой материнской бляшки (крупного пятна) до полного исчезновения симптомов заболевания проходит 30-45 дней.
Причины питириаза
Несмотря на то, что болезнь Жибера встречается очень часто, механизм заболевания изучен не до конца. Предполагают, что первоначальную роль играют следующие факторы:
- Воздействие вирусов (герпевирус 7типа и пр.), бактерий и других инфекционных агентов. Это подтверждается тестами, доказывающими присутствие в организме возбудителей. Очень часто кожное заболевание появляется на фоне гриппа, ОРЗ и других инфекций.
- Присоединение аллергических реакций.
- Укусы клопов, вшей и других кровососущих насекомых.
- Сниженная иммунная защита.
- Частые переохлаждения и стрессы.
- Нарушение ЖКТ-функций и обмена веществ.
- Введение вакцин.
Симптомы питириаза

Клинические проявления розового лишая обусловлены воздействием инфекционных возбудителей и развитием аллергических реакций. Кожное заболевание проявляется следующими симптомами:
- Общая слабость, увеличение лимфоузлов, повышенная температура тела.
- Образование на теле небольших розоватых, а также розовато-лиловых пятен, имеющих симметричную форму и проступающих по линиям Лангера. Высыпания появляются на спине, конечностях, на груди, на шее, в паху и на других участках тела.
- Появление на коже 2-3 ярко-красных материнских бляшек (их диаметр - 4 см), усеянных чешуйками. Через неделю из этих больших пятен образуются небольшие высыпания-отсевы розового оттенка.
- Пятна-отсевы распространяются по всему телу и увеличиваются в размерах (их диаметр – 1-2 см), могут шелушиться, по форме напоминают медальоны.
- Сильный кожный зуд.
- Повышенная раздражительность.
При грамотной терапии симптомы питириаза пропадают через 5-8 недель, пациент полностью выздоравливает. Более продолжительная терапия требуется, если высыпания имеют плотные узелки, волдыри или папулы. В исключительных случаях розовый лишай переходит в экзему, развиваются гнойные воспаления кожи, фолликулиты, стрептококковые инфекции и пр. Развитию осложнений способствует чрезмерная потливость пациента, склонность к аллергии, постоянное трение кожи и неправильное лечение.
Диагностика питириаза
При обнаружении на кожных покровах подозрительных пятнышек необходимо своевременно обратиться к дерматологу. При визуальном осмотре врач оценивает характер высыпаний, их форму, размеры, расположение на теле и способен поставить правильный диагноз. После дерматоскопии дополнительно проводятся следующие исследования – биохимические анализы крови и мочи, РМП (реакции микропреципитации с антигенами), кожные соскобы с травмированных участков.
Более сложная диагностика проводится, если кожное заболевание длится более шести недель. В этих случаях отделяемое из пораженных очагов отправляют на бакпосев. Поставить правильный диагноз поможет проведение биопсии и последующие гистологические исследования. С целью отличить болезнь Жибера от других типов лишая, токсидермии, псориаза, осложненного сифилиса и других патологий проводится люминесцентная диагностика, проверка соскоба на наличие патогенных грибков, делаются RPR-тесты на сифилис и пр.
Под опоясывающим лишаем в медицине понимают опоясывающий герпес (Herpes zoster), так как именно этот вирус становится причиной болезни. Он поражает кожу, нервную ткань. Чаще всего болеют люди старшего и среднего возраста, у которых была ветряная оспа. Заболевание тяжело переносится пациентами, вызывает серьезные поражения кожи и может длиться от 4-5 дней до 1-1,5 месяцев. Возможные осложнения в форме васкулопатии, некроза сетчатки могут значительно ухудшить качество жизни больного.
Причины
По официальной статистике, ежегодно в России регистрируется более 19 тыс. случаев этой патологии. Средний показатель — 13,09 заболевших на 100 тыс. населения.
Причина заболевания — в вирусе герпеса человека 3 типа, относящегося к группе альфа-герпесвирусов. Проникая в клетки, он начинает размножаться и вызывает дегенеративные изменения в них. Прежде всего, воспаляются задние корешки спинного мозга и межпозвоночных ганглиев. В процесс вовлекаются чувствительные нервы, за счет чего для болезни характерен болевой синдром. Появляется везикулезные высыпания на груди, лице. Возможны поражения органов слуха, зрения. Заболевание имеет несколько форм, о которых мы расскажем ниже.
Патогенез
Первичное заражение происходит, в основном, еще в детстве, когда пациенты болеют ветряной оспой. В дальнейшем инфекция может длительное время сохраняться в латентной форме, находясь чаще всего в черепно-мозговых, спинальных ганглиях — нервных узлах. У большинства людей, перенесших ветряную оспу, возбудитель остается в организме пожизненно.
Факторы риска
Активизация вируса происходит под воздействием одного или нескольких факторов риска:
- различные иммунодефицитные состояния (тяжелая инфекционная болезнь, лейкемия, лимфома, химиотерапия и другие);
- сильное переохлаждение;
- возраст старше 50 лет;
- заражение ВИЧ-инфекцией.
В отличие от ветряной оспы, эпидемических вспышек опоясывающего лишая не бывает. Однако врачи и ученые заметили, что большинство заболеваний приходится на июнь-август, а снижение их частоты — на предзимний период. Ученые связывают это с более интенсивным воздействием ультрафиолетового излучения в летнее время.
Факты о заболевании
- Опоясывающим лишаем болеют люди всех возрастов, начиная с 14 лет, однако после 50 лет вероятность заболевания увеличивается в 2,5-9,5 раз.
- Самую низкую распространенность болезни ученые отмечают среди лиц в возрасте 30–39 лет.
- Дети до 17 лет составляют 10% от всех заболевших, в остальных 90% случаев диагностируют опоясывающий лишай у взрослых.
- Если средняя заболеваемость в молодом и среднем возрасте составляет от 2 до 4,6 случаев на 1000 человек в год, то в пожилом этот показатель — от 4,5 до 11,8.
- У пациентов с иммуносупрессией риск развития в 20-100 раз выше, чем у людей того же возраста с нормальным иммунитетом.
- В возрасте до 50 лет чаще болеют мужчины, после 50 лет — женщины.
- Заболевают до 25-50% пациентов отделений трансплантации органов и онкологических стационаров, летальность — 3-5%.
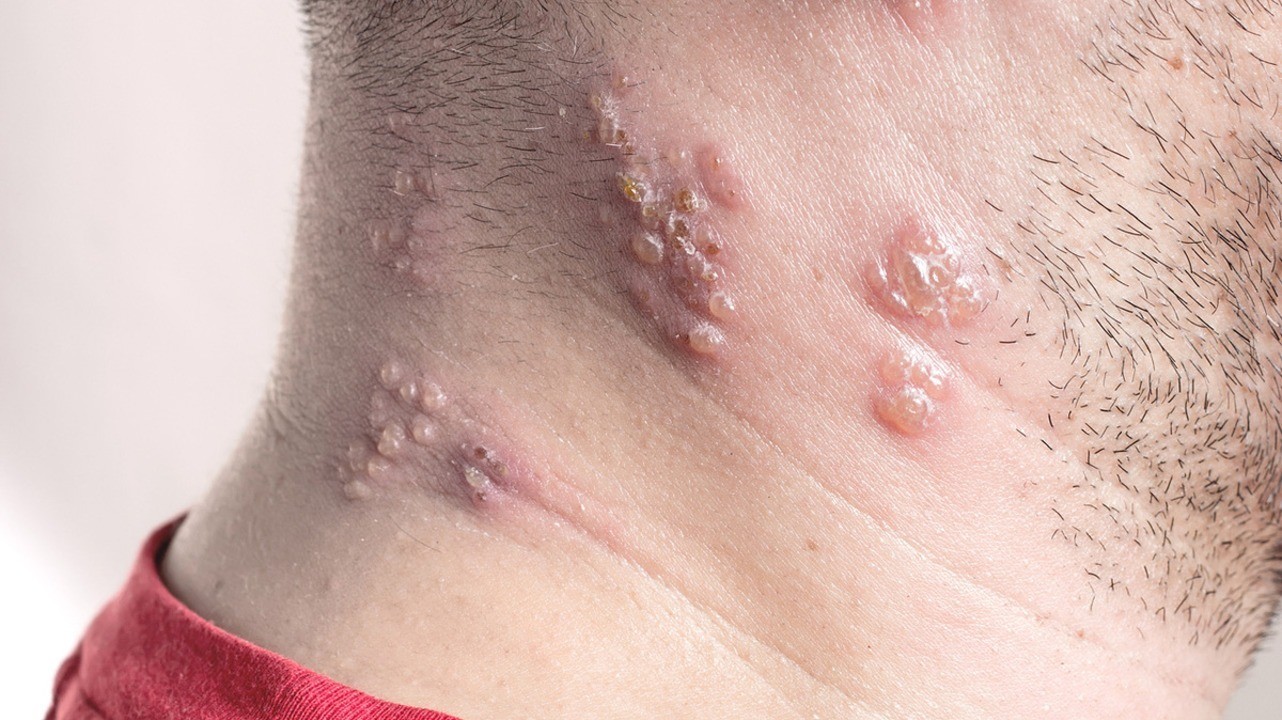
Симптомы опоясывающего лишая
Характерная сыпь — основной симптом опоясывающего лишая. Фото: librakv / Depositphotos
Начало болезни
Появлению первых признаков заболевания предшествует продромальный период (между инкубационным периодом и самой болезнью). Он характеризуется появлением в пораженном участке кожи болевых ощущений и парастезии, то есть чувства «мурашек», покалывания, жжения.
Болезненные ощущения
Могут быть постоянно или возникать периодически, сопровождаться гиперестезией кожи (повышением чувствительности). Их интенсивность может быть довольно высокой, а продолжительность — выматывающей. Некоторые пациенты сравнивают отдельные болевые ощущения с ударами током.
Боли могут быть схожи с аналогичными ощущениями при плеврите, холецистите, аппендиците, почечной и печеночной колике, язве двенадцатиперстной кишки, ранней стадии глаукомы и даже инфаркте миокарда. Это может вызвать определенные трудности при диагностировании опоясывающего лишая и отделения его признаков от симптомов перечисленных заболеваний. У пациентов в возрасте до 30 лет и с относительно сильным иммунитетом боли могут отсутствовать.

Опоясывающий лишай часто сопровождается нестерпимой болью. Фото: Freeograph / Depositphotos
Появление сыпи
Высыпания при этом заболевании довольно характерные. На фото опоясывающего лишая легко заметить, что они располагаются с одной стороны тела. Это происходит потому, что сыпь обычно концентрируется в области того или иного ганглия (нервного узла).
Особенность сыпи заключается в том, что у нее очень короткий этап первичного развития (эритематозная фаза). Практически сразу на коже появляются папулы. Это мелкие узелковые образования красноватого оттенка, возвышающиеся над поверхностью кожи. Они возникают из-за изменений в клетках эпидермиса или поверхностных слоев дермы.
В течение 1-2 суток папулы преобразуются в везикулы — водянистые пузырьки-прыщики. Новые везикулы появляются на протяжении 3-4 суток, отдельные очаги поражения на коже разрастаются и сливаются друг с другом. Если процесс образования новых пузырьков длится более 6-7 суток, это признак иммунодефицита.
Спустя неделю после первичной сыпи везикулы преобразуются в пустулы — гнойнички, полостные образования диаметром 1-2 мм, заполненное гнойными массами. Еще спустя 3-5 суток их заменяют эрозии с тонкой корочкой. В течение 2 недели они шелушатся, распадаются на отдельные чешуйки и осыпаются. На их месте еще 1-2 недели могут оставаться красноватые пятна, которые постепенно исчезают.
Где появляется сыпь
Исследования показывают, что в 57% клинических случаев высыпания появляются на груди, спине или на боку с одной из сторон тела (у 47,7% больных — слева, у 52,3% — справа). Поражение обеих сторон — крайне редкое явление. На лице, точнее в области расположения тройничного нерва, диагностируют 25% высыпаний при опоясывающем герпесе. И лишь в 5-6% болезнь поражает шею, пояснично-крестцовую область или имеют смешанный характер. Такая локализация объясняется тем, что после перенесенной ветряной оспы вирус герпеса накапливается в ганглиях именно этих участков тела.
Общеинфекционные симптомы
У большей части пациентов врачи отмечают общие признаки инфекционного поражения:
- высокая температура тела;
- увеличение лимфатических узлов;
- интоксикация;
- сонливость;
- головная боль;
- головокружение.
Интенсивность симптомов постепенно снижается. При благоприятном прогнозе заболевание проходит за 3 недели.
Видео 1. Опоясывающий лишай. Источник: YouTube-канал dermatologa. net
Классификация
Симптомы опоясывающего лишая могут отличаться в зависимости от формы заболевания.
- Ганглиокожная форма. Наиболее распространенная. Ее симптомы и этапы развития описаны выше.
- Глазная. Вирус может поражать не только тройничный нерв, но и гассеров узел. Сыпь появляется на лице, концентрируясь в области глаз, переносицы, лба с одной стороны. Распространяется от глаза до темени, прерываясь в середине лба.
- Ушная. Вирус локализуется в коленчатом узле, поражает ушную раковину, наружный слуховой проход. У пациента снижается чувствительность к вкусам. Возможен паралич мышц лица и лицевого нерва.
- Абортивная. Одна из легких форм, при которой сыпь довольно быстро проходит, не образуя везикул, а сам пациент при этом чувствует себя удовлетворительно.
- Гангренозная. Наибольший риск — у пациентов старшего возраста с сахарным диабетом, другими соматическими болезнями. Характеризуется поражением глубоких слоев кожи, формированием рубцов.
- Буллезная. У пациентов образуются везикулы более крупного размера. Они объединяются в большие пузыри, содержащие серозную жидкость. Может произойти повреждение кровеносных сосудов. Нередко присоединяется вторичная инфекция, что приводит к образованию гноя.
- Менингоэнцефалитическая. Очень опасная форма, возникающая при поражении головы. Для нее характерна высокая температура тела, сильная головная боль с тошнотой, рвотой. В тяжелых случаях пациент может терять сознание, возможно впадение в коматозное состояние.
- Диссеминированная. Нередко сопровождает СПИД. Высыпания дополняются поражением легких, почек, печени, головного мозга. Очень тяжело переносится больными.
- Ганглионевралгическая. Болезнь проявляет себя только болевыми ощущениями. Сыпь отсутствует или проявляется минимально, что затрудняет диагностирование.
Важно! Буллезная форма имеет схожие симптомы с рожистым воспалением. Однако для рожи характерно значительное отекание тканей, за счет чего кожа в пораженном участке натягивается. Основные участки тела, на которых развивается воспаление при роже, — голень и лицо. Опоясывающий герпес же локализуется чаще всего на груди.
Осложнения
- вторичная бактериальная инфекция кожи — наиболее часто встречающееся осложнение;
- постгерпетическая невралгия — выраженные острые, жгучие, резкие боли в месте поражения. Могут иметь постоянный или периодический характер;
- кератит — воспаление роговицы глаза, для болезни характерны боли, образование язвочек, покраснение глазных тканей, ухудшение зрения;
- заболевания глазных тканей — эписклерит, иридоциклит, воспаление радужной оболочки;
- энцефалит, менингит — воспаление вещества и оболочек головного мозга под воздействием вирусной инфекции;
- полиневропатия — системное поражение периферических нервов;
- поражения желудочно-кишечного тракта;
- поражения сердечно-сосудистой системы.
Как распознать опоясывающий лишай
- Сыпь, похожая на проявление ветряной оспы.
- Высыпания проявляются в виде широкой полосы.
- Локализуются на одной стороне тела.
- В месте поражения появляются зуд, жжение и боль.
- Слабость, недомогание, повышение температуры.
Диагностика
Во время продромального (начального) периода, когда явные симптомы отсутствуют, определить опоясывающий лишай затруднительно. Когда же заболевание проявляет себя характерными высыпаниями, врачи без труда диагностируют эту патологию по внешним проявлениям.
При необходимости дифференцировать вирус (например, отличить от вируса простого герпеса) проводят лабораторный анализ биопсийного материала. Антиген обнаруживают при микроскопии или иммунофлюоресцентным методом. Может проводиться также серологическая диагностика, ПЦР-тест. Пациент обязательно сдает общий анализ крови. При подозрении на поражение головного мозга проводят компьютерную или магнитно-резонансную томографию.
Диагностика позволяет дифференцировать заболевание от патологий с похожими признаками — фурункулеза, вульгарного псориаза, сифилитической розеолы, рожей, поражениями кожи при ВИЧ-инфекции, сахарном диабете, онкологических и гематологических патологиях.
Лечение опоясывающего лишая
Зачастую лечить эту патологию приходится с привлечением дерматовенеролога, офтальмолога, невролога. Терапию проводят по 5 направлениям:
- назначение противовирусных препаратов;
- снятие болевого синдрома с помощью кортикостероидов и анальгетиков;
- уменьшение признаков воспаления;
- предупреждение развития бактериальной инфекции;
- ускорение регенерации кожного покрова.
Разработаны эффективные схемы лечения для различных форм опоясывающего лишая.
Видео 2. Лечение опоясывающего лишая. Источник: YouTube-канал «Мой семейный врач».
Противовирусная терапия
Наиболее эффективно использовать противовирусные средства в первые 72 часа после появления симптомов. Назначают лекарство, которое содержит одно из следующих действующих веществ:
- ацикловир;
- фамцикловир;
- валацикловир.
«Золотым стандартом» при лечении этой болезни считаются препараты на основе ацикловира — действующего вещества, которое относится к группе ациклических нуклеозидов. Его действие заключается в угнетении процессов жизнедеятельности вируса герпеса. К недостаткам этих препаратов относят то, что они подавляют размножение вируса, но не предотвращают рецидивы заболевания.
Препараты в форме таблеток принимают перорально в течение недели. В ряде случаев назначают внутривенное введение. Например, если у пациента есть злокачественные новообразования, СПИД, он перенес пересадку внутренних органов иди проходит системное лечение кортикостероидами.
Заразен ли опоясывающий лишай?
Люди, которые не сталкивались с ветряной оспой, могут заболеть ветрянкой после контакта с больным человеком. Особенно это касается детей. У ветрянки и опоясывающего лишая один возбудитель.
Патогенетическая терапия
Назначение препаратов с действующим веществом дипиридамолом тормозит агрегацию тромбоцитов, то есть процесс их соединения друг с другом. Это предотвращает риск тромбоза. Против обезвоживания организма (гидратации) принимают препараты с фуросемидом. Чтобы активировать процесс формирования иммунитета (иммуногенез), внутримышечно вводят гомологичный иммуноглобулин.
Противовоспалительная терапия
Заключается в приеме нестероидных противовоспалительных средств. В тяжелых клинических случаях назначают глюкокортикостероиды. Если эффект от них отсутствует, невролог назначает препараты с центральным анальгетическим действием и невральные блокады.
Наружное лечение
Применяются препараты местного противовоспалительного действия. Они же предупреждают развитие вторичной бактериальной инфекции. Для этого используют спиртовые 1-2% растворы анилиновых красителей, а также препараты, содержащие в составе ацетон, борную кислоту и рацементол.
Если у пациента значительно проявлены буллезные высыпания в виде пузырей, может понадобиться их вскрытие. Делают это стерильными ножницами исключительно в условиях медицинского учреждения. После этого проводят обработку анилиновыми красителями или антисептическими растворами (например, 0,5% раствор хлоргексидина биглюконата).
Наружные противовирусные и обезболивающие средства практически не используют из-за их низкой эффективности. Возможно применение локальной УФО-терапии или кварца.
Опоясывающий лишай и беременность
Доказано, что болезнь, возникшая при беременности, не влияет на плод. Заболевание чаще всего протекает в типичной ганглиокожной форме и не имеет каких-либо отличительных симптомов в сравнении с обычными клиническими случаями.
В медицине разработаны схемы медикаментозного лечения заболевания специально для беременных женщин. Они включают донорские иммуноглобулины, препараты альфа-интерферона, мягкие иммунокорректоры. Лечение проходит под контролем иммунолога, акушера-гинеколога.
Прогноз
Если лечение начато своевременно и отсутствуют осложнения, заболевание длится 7-10 суток. В течение последующих 1-2 недели следы кожных высыпаний постепенно проходят. Следов от высыпаний не остается. В тяжелых случаях требуется диспансеризация с карантином в течение 14 суток.
Профилактика
Какие-либо эффективные профилактические меры против вируса герпеса не разработаны. Рекомендации врачей сводятся к вакцинированию (есть специальные вакцины против этого заболевания) и мероприятиям по повышению иммунитета.
Пациентам с риском развития опоясывающего лишая (в основном, перенесшим ветряную оспу) нужно:
- избегать переохлаждений, стрессов;
- ограничивать физические нагрузки;
- следить за сбалансированным питанием;
- периодически проходить обследования иммунной системы.
Заключение
В успешной терапии опоясывающего лишая важно своевременное обращение пациента за медицинской помощью. При появлении первых тревожных симптомов следует посетить врача. Проводить самостоятельное лечение и назначать себе препараты опасно для здоровья. Эта статья носит информационный характер и не является инструкцией по лечению.
Источники
1. Гомберг М. А. Опоясывающий лишай как дерматологическая проблема // Вестник дерматологии и венерологии. — 2007. — № 5. — С. 18–20.
2. Гузовская Т. С., Чистенко Г. Н., Панкратов В. Г., Гумбар С. А. Эпидемиологическая и клиническая характеристика опоясывающего лишая // Проблемы здоровья и экологии. — 2008. — №3. — С. 133-137.
3. Исаков, В. А. Герпесвирусные инфекции человека: руководство для врачей / В. А. Исаков, Е. И. Архипова, Д. В. Исаков. — СПб: Спец. лит, 2006. — 301 с.
4. Каира А. Н., Лавров В. Ф.. Опоясывающий герпес: эпидемиологические особенности заболеваемости в 2019 году // Эпидемиология и Вакцинопрофилактика. — 2020. — №19.— С. 93–97.
5. Лавров В. Ф., Казанова А. С., Кузин С. Н. Ветряная оспа и опоясывающий лишай: особенности заболеваемости и клинических проявлений // Эпидемиология и инфекционные болезни. Актуальные вопросы. — 2011. — № 3. — С. 54–61.
6. Свистунов А. А. Современные подходы к фармакотерапии опоясывающего лишая // Саратовский научно-медицинский журнал. — 2008. — №2. — С. 31-33.
7. Федеральные клинические рекомендации по ведению больных опоясывающим герпесом. — М., 2013. — 15 с.
Читайте также:

