Через какое время можно купаться после лишая
Обновлено: 19.04.2024
Розовый лишай - причина появления красных пятен на коже. Заразный ли розовый лишай?
Розовый лишай - распространенное кожное заболевание, сопровождающийся появлением шелушащихся красных пятен на коже. Другие наименования этого заболевания болезнь Жибера и розеола шелушащаяся.
Причина возникновения розового лишая неизвестна, предполагается вирусная природа заболевания. Нередко оно развивается после переохлаждения организма, перенесенной простуды и инфекции. В группе риска люди с ослабленным иммунитетом, у них заболевание может возникать повторно. Иногда причиной развития розоцеи может быть постоянное мытьё тела жесткими мочалками и мылом, а также очищение скрабами. Пересушенная и раздраженная кожа лишается природной защиты и становится легкой мишенью для проникновения различных микроорганизмов. Чаще всего диагностируют болезнь весной и осенью, а болеют ею молодые люди в возрасте 20-35 лет намного чаще, чем люди зрелого возраста.
Сначала на коже появляется одно крупное округлое пятно розового цвета диаметром около 2 см и более. Ее называют материнской бляшкой, через 1-2 недели после ее появления на коже возникает сыпь, представляющая собой множественные розовые пятна диаметром до 1 см. Центральная часть материнской бляшки постепенно начинает шелушиться и приобретает желтоватый оттенок. В целом, отличительным признаком розового лишая является красная кайма по краям пятен и шелушение в центре, отчего пятна приобретают сходство с медальоном. Отдельные пятна не сливаются между собой. Чаще всего появляются пятна на спине, плечах и боковых поверхностях туловища.
Как правило, больных розовым лишаем ничего кроме небольшого зуда не беспокоит. Продолжительность заболевания - 1-1,5 месяца, после чего высыпания сами по себе бесследно исчезают. При постоянных раздражениях кожи частым мытьем с мылом, использования мазей, содержащих серу, тальк и деготь, а также при наличии аллергической реакций и повышенной потливости высыпания могут оставаться значительно дольше.
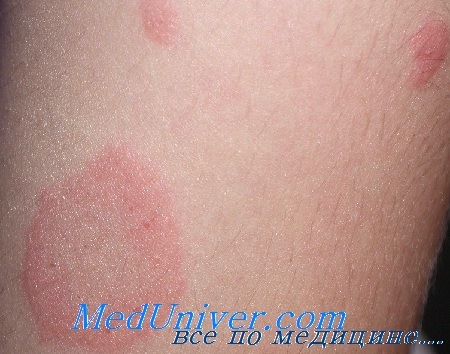
Диагноз розовый лишай устанавливает дерматолог после визуального осмотра, а проходить специальные исследования не требуется. Врач может взять с кожи соскоб, но, как правило, грамотный специалист определяет заболевание визуально. В 1860 году доктор Жибер, фамилию которого носит болезнь, выдвинул предположение о том, что розовый лишай не требует специальной терапии и способна исчезнуть самостоятельно. Этого подхода дерматологи придерживаются и по сей день - если не лечить розовый лишай, он пройдет сам по себе через 2-3 месяца.
Если же зуд сильный и больной не хочет ждать столько времени, можно принять меры, ускоряющие протекание болезни. Для этого рекомендуется принимать ванну и мыться в душе как можно реже, при этом нельзя использовать моющие средства. Необходимо стараться избегать контакта пятен с водой, чтобы не допустить большего распространения сыпи. В период заболевания также нельзя загорать и носить синтетическую одежду.
Применять мази и пасты самостоятельно не следует, их должен назначать врач. Для снятия сильного зуда применяются противоаллергические и противовоспалительные крема и мази, а в сложных ситуациях может назначаться приём препаратов группы антигистаминов, например, Супрастин и Тавигил.
При лечении розового лишая наиболее эффективной признана мазь Гидрокортизон, который содержит гормоны надпочечников, также можно наружно обработать сыпи, применяя мази Лоринден A, Синалар и Флуцинар. Редко при неправильном лечении и у больных со сниженным иммунитетом может наблюдаться осложненное течение заболевания с повышением температуры. В этом случае врач назначает дополнительно антибиотики и жаропонижающие препараты.
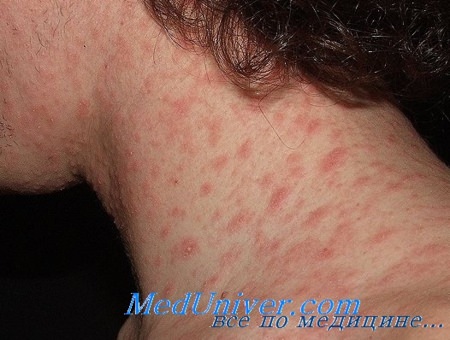
Если заболевание возвращается вновь, а назначенные врачом таблетки и мази дают лишь временный эффект, для улучшения общего состояния при розеоле шелушащейся и снятия проявлений интоксикации рекомендуется придерживаться специальной диеты, а для очищения организма от токсинов следует принять 4 таблетки активированного угля за полчаса до еды. Хороший эффект при лечении розового лишая дает и применение водно-взбалтываемых смесей, так называемых болтушек. Известная всем болтушка, которую можно купить в аптеке - Циндол. Приготовить болтушку можно и самостоятельно в домашних условиях.
Часто рецепт приготовления болтушки заключается в перемешивании салициловой кислоты, оксида цинка, крахмала, талька и глицерина. Но купить эти компоненты и приготовить смесь, точно соблюдая пропорции, бывает довольно сложно. Наш рецепт более простой, но не менее эффективный. Купите в аптеке детскую присыпку "Гальманин" и бутылочку глицерина. В этой присыпке уже содержатся все необходимые компоненты в нужных пропорциях, а вам остается только добавить в "Гальманин" глицерин в таком количестве, чтобы получить пастообразную массу. Намажьте ею розовые пятна лишая утром и вечером ежедневно до тех пор, пока пятна не исчезнут. Лечение розового лишая домашней болтушкой обойдется вам в сущие копейки.
"Заразный или нет розовый лишай?" - этот вопрос интересует всех, кто контактировал с больным этой болезнью. К сожалению, однозначного мнения на этот счет у врачей дерматологов нет. Вообще по своему характеру лишай - заразная болезнь. В ходе изучения причин розового лишая Жибера некоторые исследователи выдвинули теорию, что провоцируют появление красных пятен на коже вирусы и бактерии, в частности вирусы герпеса и стрептококки.
Они дают толчок развитию недуга, а затем затихают, но кожа уже начинает реагировать на их активность аллергической реакцией. Поэтому некоторые дерматологи утверждают, что розовый лишай может передаваться даже при кратковременных контактах с больным человеком. Замечено, что переносчиками болезни Жибера могут быть вши и клопы. Место их укуса превращается в большое пятно, которое врачи называют материнской бляшкой, а затем пятен становится множество.
- Вернуться в оглавление раздела "Профилактика заболеваний"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Переболеть ветрянкой лучше… никогда. Отдаленным последствием « детской » болезни может стать опоясывающий лишай — опасная патология, для которой характерны длительное течение и один из самых трудноизлечимых болевых синдромов — постгерпетическая невралгия.
Опоясывающий лишай поражает 10-20% людей, ранее болевших ветряной оспой. Особую обеспокоенность у ученых вызывает манифестация болезни (появление выраженных симптомов) у людей, недавно перенесших коронавирус. Так, согласно данным исследования, опубликованного в Journal of the American Academy of Dermatology в июле 2020 года, у 18 из 88 пациентов с COVID-19 были зафиксированы болезненные кожные высыпания по типу ветряной оспы на восьмой день заболевания.
Что такое опоясывающий лишай
Опоясывающий лишай (ОЛ) — это вирусное заболевание кожи и структур нервной ткани, возникающее по причине повторной активации в организме Varicella Zoster, вируса ветряной оспы. После ветрянки вирус в латентном, « спящем » состоянии остается в нервных узлах человека пожизненно и реактивируется при сниженном иммунном статусе, чаще в пожилом возрасте.
Как передается опоясывающий лишай
Опоясывающий герпес (син. — опоясывающий лишай) — это вторичная инфекция, которая развивается только у людей, ранее переболевших ветрянкой. Активация вируса обычно происходит на фоне ослабления клеточного звена иммунитета и воздействия неблагоприятных факторов — таких, как:
- Гиповитаминоз
- Прием гормональных препаратов
- Лучевая или химиотерапия
- Заболевания крови, сахарный диабет, онкология
Более подвержены рецидивам опоясывающего лишая женщины, а также носители мутации гена интерлейкина и пожилые люди — так, среди взрослых в возрасте 85 лет 50% людей перенесли хотя бы один эпизод заболевания. А у пациентов с иммунодефицитами, в частности, с ВИЧ, риск реактивации герпеса 3 типа возрастает в 20 раз по сравнению с людьми с нормальным иммунным статусом.
Как выглядит опоясывающий лишай
Для опоясывающего лишая характерны пузырьковые, сгруппированные высыпания по одной стороне тела. Высыпания на коже бывают разной интенсивности — от легкой формы в виде отдельных пузырьков, до тяжелой диссеминированной, при которой везикулярная сыпь распространяется по всему телу с обеих сторон.
Нередко заболевание начинается с лихорадки, общей интоксикации, зуда и жжения кожи, боли вокруг глаз и носа.
Чем обезболить опоясывающий лишай
Основной симптом опоясывающего лишая, отличающий его от других инфекционных заболеваний с кожными проявлениями — боль, которая может возникать как до появления высыпаний, так и после их заживления. Для обезболивания врачом назначаются нестероидные противовоспалительные средства.
Частое осложнение опоясывающего лишая — постгерпетическая невралгия, сильный болевой синдром, который длится не менее 120 дней. Боли могут беспокоить человека несколько месяцев и даже лет после выздоровления. Постгерпетическая невралгия развивается преимущественно у пожилых людей — так, около 50% случаев фиксируется у пациентов старше 60 лет.
Чем лечат опоясывающий лишай
Схема лечения инфекции Varicella Zoster включает противовирусные и нестероидные противовоспалительные препараты. При постгерпетической невралгии врачом-неврологом дополнительно назначаются антидепрессанты и антиконвульсанты.
Лучшей профилактикой развития опоясывающего лишая в зрелом возрасте является вакцинация от ветрянки — как детей, так и взрослых, ранее не контактировавших с этой инфекцией.
Какой врач лечит опоясывающий лишай
Лечение опоясывающего лишая входит в компетенцию врача-дерматовенеролога. В случае с опоясывающим лишаем важно обратиться к врачу не позднее 3 суток после появления болезненных ощущений и сыпи: чем раньше назначается противовирусная терапия, тем легче проходит заболевание. Консультацию дерматолога можно получить в Институте VIRTUS — редкие и хронические болезни кожи как раз и являются нашей специализацией.
Запишитесь на прием к дерматологу
Лучшие специалисты, более чем тридцатилетний опыт, десятки тысяч пациентов вернувших здоровье!
Будем рады вам помочь!
Записаться на консультацию
Записаться на консультацию
Популярные вопросы
Сыпь при опоясывающем герпесе мочить нельзя — при повреждении пузырьков в более глубокие слои кожи может проникнуть инфекция, что потребует дополнительной антибиотикотерапии. Рекомендуется выполнять минимальные процедуры гигиены, ежедневно менять нательное белье, а постельные принадлежности после больного стирать при высоких температурах и обязательно гладить.
Для Varicella Zoster характерно затяжное течение — до 3-4 недель. При легкой форме болезни, которая лечится амбулаторно (дома), пузырьки на коже подсыхают через 6-8 дней после появления первых высыпаний. На их месте образуются корочки-струпья, которые вскоре отпадают.
Выделение вируса в окружающую среду происходит до полного заживления элементов высыпаний на теле больного. Путь передачи герпеса 3 типа — контактный, вирус выделяется из пузырьков с жидкостью на коже. Интересно, что люди без антител к Varicella Zoster (ранее не болевшие ветрянкой), после контакта с носителем герпеса заболевают острой формой инфекции — ветряной оспой.
Преимущественно опоясывающий лишай проявляется на одной стороне тела, по ходу вовлеченных в воспалительный процесс нервов. Также вирусная инфекция может распространиться на одну из ветвей тройничного нерва — глазную, и вызвать офтальмологический опоясывающий герпес. В этом случае сыпь локализуется на коже от периорбитальной области (около глаз) до теменной части головы. При синдроме Рамсея-Ханта высыпания локализуются в ротовой полости или наружном слуховом проходе, что сопровождается параличом мышц лица.
Длительное течение болезни часто фиксируется у пожилых и людей с иммунодефицитами. Имеет значение кратность приема противовирусных лекарств и время начала терапии. Больным с генерализованной (по всему телу) формой герпесной инфекции 3 типа часто требуется госпитализация.
Если вы страдаете от проявлений опоясывающего герпеса (зудящей сыпи, сильного болевого синдрома) — незамедлительно обратитесь за помощью к дерматовенерологу Клиники VIRTUS. Грамотно составленная схема терапии поможет ослабить симптомы болезни в первый же день начатого лечения.


Мыть ребенка можно и нужно. Водные процедуры не влияют на распространение очагов Микроспории. Не надо путать это заболевание со стрептодермией. Для мытья можете использовать шампунь Микозорал в качестве шампуня и геля для душа.

Михаил, большое спасибо! Я тоже так думаю, ведь сейчас жарко, и я боюсь что от пота и пыли ещё хуже может быть.







Так как курс лечения длительный, то полностью избежать водных процедур не удастся, но страйтесь не мочить!


Напоминаем, что консультации специалистов сайта даются исключительно в справочных целях и не являются постановкой диагноза или основанием
для назначения лечения. Необходима очная консультация специалиста, в том числе для выявления возможных противопоказаний.
Что такое ветряная оспа (ветрянка)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Ветряная оспа (Chickenpox) — острое инфекционное заболевание, вызываемое вирусом ветряной оспы, поражающим кожные покровы и нервную систему.
Симптомы ветрянки: умеренно выраженная общая интоксикация и везикулёзная экзантема. При длительной персистенцией вируса в виде латентной инфекции, при активизации которой (чаще после 60 лет) протекает в форме опоясывающего лишая. Течение доброкачественное при отсутствии осложнений.
Этиология
Возбудитель принадлежит к семейству Herpesviridae (от греч. herpes — ползучая), роду Varicellavirus. Вирус герпеса 3 типа — Varicella zoster. ДНК-содержащий, покрыт липидной оболочкой. Антигенная структура вируса устойчива, и не было выявлено измененных вариантов возбудителя. Крайне неустойчив во внешней среде, солнечная радиация, свежий воздух при проветривании, дезинфицирующие средства убивают вирус почти мгновенно. [1] [3] [5]
Эпидемиология
Антропоноз. Источник инфекции — больной человек (ветряной оспой и опоясывающим лишаём) независимо от степени тяжести и клинических проявлений. Больной заражает неболевших восприимчивых людей (восприимчивость 100%) с последних 48 часов инкубационного периода и до 5 суток с момента появления последнего свежего элемента сыпи.
Пути заражения
Механизм передачи воздушно-капельный (пути — аэрозольный, контактно-бытовой). Заболевание очень контагиозно, но для реализации заражения необходим тесный контакт больного и восприимчивого организма.
До 50% заболеваний приходится на возраст 5-9 лет, к 15 годам остается неиммунной прослойка не более 10% населения. Заболеваемость повышается в холодное время года.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы ветряной оспы
Сколько длится ветряная оспа (ветрянка)
Инкубационный период длится от 10 до 21 дня. В типичных случаях (у детей и подростков) заболевание начинается остро. В среднем ветряной оспой болеют 7-10 дней.
Симптомы ветряной оспы у взрослых и детей
Ветрянка у взрослых из-за утраты лабильности иммунной системы проявляется подострым и постепенным началом (т. е. основной синдром появляется на 2-3 и более поздние дни от начала заболевания). Дети, как правило, заболевание переносят легче.
Симптомы ветрянки у детей и взрослых:
- общая инфекционная интоксикация (СОИИ);
- везикулёзная экзантема;
- везикулёзная энантема (афты);
- лимфаденопатия (ЛАП);
- лихорадка постоянного типа.
В типичных случаях разгару заболевания предшествует продромальный период длительностью до одних суток, маловыраженный, сопровождающийся небольшой слабостью, субфебриллитетом, редко мелкопятнистой rash-сыпью.
Очень характерна динамика высыпаний: вначале появляется округлое красноватое пятно размерами 5-10 мм, далее в центре образуется папула, далее — везикула (пузырёк) с прозрачным содержимым до 10 мм (однокамерная и спадающаяся при проколе). Далее при присоединении вторичной флоры возможно её нагноение, после — подсыхание и образование корочек, отпадение которых происходит через 6-8 дней, обычно без последующих дефектов. В редких случаях (выраженное нагноение, расчесывание) могут образовываться рубчики.
Одновременно с высыпаниями на кожных покровах на слизистой оболочке рта образуются нежные везикулы, которые, быстро вскрываясь, образуют афты (эрозии) и могут вызывать чувство дискомфорта, жжения во рту.
Ветряная оспа у новорождённых
Грудные дети ветряной оспой болеют редко, так как большинство из них защищены материнскими антителами. Если ребёнку от матери передались антитела против вируса, то болезнь может протекать стёрто в лёгкой форме. Если защитных материнских антител нет, то ветрянка протекает бурно: выражены симптомы интоксикации, возможны судороги, нарушается сознание, возникают осложнения со стороны внутренних органов и нервной системы.
Ветряная оспа у беременных
Виду широкого распространения заболевания преимущественно в детском и подростковом возрасте к моменту наступления беременности женщины оказываются в большинстве случаев иммунны к вирусу ветряной оспы (т. е. если ветрянка была перенесена до беременности, риска повторного заболевания и угрозы для ребёнка нет, соответственно, нет рисков при контакте беременной с больным ветряной оспой или опоясывающим лишаём). В редких случаях, когда беременная не имеет титра протективных антител и вступает в контакт с больным человеком, возможны различные исходы, зависящие от срока беременности. Значительную опасность представляет острое заболевание ветряной оспой для самой беременной (о чём зачастую забывает как сама женщина, так и врач, диагностировавший заболевание).
Патогенез ветряной оспы

Излюбленная локализация вируса ветряной оспы — это клетки эпителия кожи и слизистых оболочек — образование везикул. При генерализованных формах поражаются и внутренние органы, нервные ганглии (тройничный, лицевой нерв), где вирус сохраняется длительное время. При снижении иммунологической резистентности наступает «возврат» инфекции, вирус по чувствительным нервам поднимается к коже и вызывает специфические изменения (опоясывающий лишай). [1]
Классификация и стадии развития ветряной оспы
1. По клинической форме:
- рудиментарная (отсутствует синдром общей инфекционной интоксикации, из сыпи — розеолы);
- пустулёзная (присоединение вторичной — бактериальной флоры, нагноение и выраженное усиление интоксикации, частое образование рубчиков);
- буллёзная (выраженные проявления интоксикации, образование пузырей с жидкостью до 3 см);
- геморрагическая (геморрагическое пропитывание содержимого пузырьков, нейротоксикоз);
- гангренозная (образование язв, нейротоксикоз, развитие сепсиса);
- генерализованная (врожденная у детей, прогноз неблагоприятен);
- абортивная (быстрое обратное развитие сыпи).
2. По степени тяжести:
- легкая (умеренный СОИИ, повышение температуры тела до 38°С, необильные высыпания);
- средняя (выраженный СОИИ, повышение температуры тела до 39°С, обильные высыпания);
- тяжелая (резко выраженный СОИИ, повышение температуры тела свыше 39°С, гиперинтенсивные высыпания, сопровождающиеся образованием язв, геморрагиями). [1][2][3]
Стадии заболевания
Осложнения ветряной оспы
Осложнения ветрянки у детей и взрослых
Ветряная оспа у детей и взрослых протекает схоже, но у взрослых осложнения развиваются чаще.
Специфические осложнения:
- стенозирующий ларинготрахеит;
- неврологические осложнения — менингит, энцефалит, миелит;
- кератит;
- геморрагический нефрит.
Неспецифические осложнения:
- абсцессы;
- флегмоны;
- отит;
- пневмония;
- сепсис.
Осложнения ветрянки у беременных
По разным данным, развитие пневмонии у беременных при ветрянке достигает в среднем 22% от общего числа заболевших, а из них 42% случаев заканчивается летально. Вирус проникает через плацентарный барьер и может поражать ребёнка, выраженность проявлений зависит от сроков беременности. Так, при заражении в 1 триместре абортов не отмечается, но риск развития пороков развития достигает 5%, смертность от которых у новорожденных доходит до 34%. Во 2-3 триместрах тяжесть поражения возрастает, однако частота заражения ребёнка резко падает. Наибольший риск для ребёнка представляет заболевание матери за 5 дней до родов и 5 дней после них (риск врожденной инфекции до 20% и смертность до 30%), поэтому при развитии заболевания в предродовом периоде вариантом спасения может быть задержка родов на 5-7 дней (при возможности) и введение специфического иммуноглобулина. [1] [4] [5]
Что такое ветряночная пневмония
Ветряночная пневмония — это опасное осложнение, которое в основном возникает у беременных. Для заболевания характерно двустороннее воспаление лёгких, в тяжёлых случаях приводящее к их отёку и дыхательной недостаточности.
Диагностика ветряной оспы
При каких симптомах нужно обратиться к врачу
В каких случаях проводят анализ крови на ветряную оспу
В общей практике лабораторная диагностика ветряной оспы проводится редко. При необходимости в сомнительных или сложных случаях могут использоваться:
- клинический анализ крови с лейкоцитарной формулой (лейкопения и нормоцитоз, лимфо- и моноцитоз, при наслоении бактериальных осложнений — нейрофильный лейкоцитоз со сдвигом влево, т. е. изменения, свойственные большинству вирусных инфекций);
- общий анализ мочи (изменения редки, указывают на степень интоксикации);
- биохимические анализы крови (иногда повышение АЛТ как проявление герпетического гепатита, креатинина при поражениях почек);
- серологические реакции (возможна ретроспективная диагностика методами РСК, РА, ИФА классов IgM и G наиболее широко применяемый метод, позволяет провести дифференциальную диагностику между острой инфекцией и более старым инфекционным процессом, что наиболее важно при беременности. Достаточно информативен метод ПЦР).
Специальная подготовка для сдачи анализов не требуется. Расшифровкой анализов занимается врач.
При риске или произошедшем развитии осложнений производятся соответствующие лабораторные и инструментальные исследования (люмбальная пункция, рентген придаточных пазух носа, органов грудной клетки, КТ, МРТ и др.). [2] [4]
Как отличить ветрянку от других заболеваний

Лечение ветряной оспы
Ввиду всеобщей заболеваемости и в большей степени наличия форм лёгкой и средней тяжести заболевания больные ветряной оспой проходят лечение дома, в случае тяжелого заболевания (с риском развития и развившимися осложнениями), лица, проживающие в организованных коллективах, беременные должны проходить терапию в условия инфекционного стационара (до нормализации процесса и появлении тенденций к выздоровлению).
Самолечение ветряной оспы недопустимо. При появлении первых признаков нужно обратиться к терапевту или педиатру. Далеьнейшим ведением пациента занимается инфекционист.
Больной должен быть изолирован от окружающих (неболевших) людей до 5 дня со времени появления последнего свежего элемента сыпи.
Режим дня
Желателен постельный режим, строгое соблюдение санитарных норм (чистое бельё, коротко остриженные ногти, интимная гигиена).
Питание
Пища должна быть разнообразная, механически и химически щадящая, богатая витаминами, показаны мясные нежирные бульоны, обильное питьё до 3 л/сут. (теплая кипяченая вода, чай, морсы).
Медикаментозная терапия
Лечение ветрянки включает в себя этиотропную (т. е. воздействующую на возбудителя заболевания), патогенетическую (дезинтоксикация) и симптоматическую (облегчающую состояние больного путем уменьшения беспокоящих симптомов) терапию.
Этиотропная терапия назначается лишь при заболеваниях тяжелой степени тяжести и риске развития осложнений. Отдельно стоит указать на желательность данного вида лечения ветрянки и у взрослых больных, т. к. именно у них есть повышенный риск развития осложнений.
В качестве патогенетической и симптоматической терапии могут быть использованы препараты следующих групп:
- точечная обработка высыпаний растворами антисептиков (несмотря на многообразие и более высокую эффективность современных средств предпочтение следует отдавать всем известной «зелёнке», которая помимо антисептического и подсушивающего эффекта позволяет достоверно оценить наличие или отсутствие новых подсыпаний и период заразности);
- жаропонижающие при температуре у взрослых свыше 39,5℃, у детей свыше 38,5℃ (парацетамол, ибупрофен);
- противовирусные и антибактериальные глазные капли при конъюнктивите;
- противоаллергические препараты при аллергическом компоненте ветрянки;
- средства противовоспалительного и противомикробного действия местного действия в виде спреев и таблеток, растворов (при афтозном стоматите);
- антибиотики широкого спектра действия (при нагноении элементов сыпи — присоединении вторичной бактериальной флоры и развитии осложнений).
Особенности ухода и лечения детей с ветрянкой
Ветряную оспу у детей и взрослых лечат схоже. Жаропонижающие детям следует давать при температуре свыше 38,5℃ (взрослым от 39,5℃). При уходе за ребёнком с ветрянкой важно не допускать расчёсывания кожи и срывания корочек.
Признаки выздоровления
К критериям выписки пациента, переболевшего ветрянкой, относятся:
- с момента появления последнего свежего элемента сыпи прошло не менее пяти дней;
- нормализация температуры тела;
- отсутствие изменений лабораторных показателей (при тяжёлом течении);
- отсутствие осложнений.
Ввиду нестойкости вируса в окружающей среде заключительную дезинфекцию в очаге заболевания не проводят (достаточно проветривания). [1] [2] [4]
Прогноз. Профилактика
- ведущую роль в профилактике распространения ветряной оспы играет изоляционное разобщение больных и здоровых (детей до 7 лет, не болевших, разобщают с 9 по 21 день с момента контакта с больным);
- мытьё рук и лица с мылом после общения с больными;
- прогулки на свежем воздухе;
- здоровое питание, поливитамины;
- частое проветривание помещения.
Вакцинация. Стоит ли делать прививку от ветрянки взрослым
Вакцинация в раннем возрасте предотвращает в 99 % развитие заболевания у детей, при контакте в подавляющем большинстве случаев — в первые 72 часа, предотвращает развитие тяжёлых форм и патологий плода у беременных. Однако есть ряд ограничений, существенно препятствующих распространению вакцинации в нашей стране — высокая стоимость вакцины, отсутствие массового вакцинирования (по данным ВОЗ, для реализации коллективного иммунитета необходимо привить не менее 90% детского населения, иначе возрастает риск заболевания неболевших и непривитых лиц взрослого состава). [1] [5]
- небеременным женщинам детородного возраста;
- медицинским работникам;
- людям с ослабленным иммунитетом и родственникам, проживающим с ними;
- учителям и воспитателям;
- персоналу домов престарелых и людям, проживающих в них;
- международным путешественникам [6] .
Можно ли второй раз заболеть ветрянкой
Иммунитет после болезни стойкий, повторные заболевания возможны у лиц с иммунодефицитом, врожденным дефицитом иммуноглобулина А. [1] [2] [5]
К заражению устойчивы:
- люди, переболевшие ветряной оспой;
- новорождённые с защитными антителами, которые передались им от матери;
- вакцинированные пациенты.
Постконтактная профилактика
Предотвратить развитие инфекции или ослабить её течение поможет внутримышечное введение иммуноглобулина к вирусу ветряной оспы (VariZIG).
Профилактика после контакта с заболевшим показана:
- пациентам с лейкемией, иммунодефицитом или другими тяжёлыми заболеваниями;
- беременным женщинам, не имеющим антител к вирусу;
- новорождённым, чьи матери были инфицированы ветряной оспой за пять дней до родов или через два дня после них;
- новорождённые младше 28 недель, контактировавшие с возбудителем не через мать, даже если у неё есть специфический иммунитет [7] .
Профилактика рубцов и шрамов
Как правило, изменения кожи при ветряной оспе полностью исчезают после выздоровления. Важно лишь не расчёсывать кожу, не срывать корочки и ограничить применение косметических средств.
Опоясывающий лишай - заболевание, вызванное вирусом герпеса 3 типа. При первом контакте с вирусом (чаще в детском возрасте), как правило, возникает ветряная оспа. Однако при этом вирус проникает в нервную систему и сохраняется там в латентном состоянии в течение всей жизни.
Симптомы опоясывающего лишая в начале заболевания
В самом начале они очень напоминают проявление простуды или ОРВИ: повышение температуры, головная боль, нарушение работы ЖКТ, болезненные ощущения в области периферических нервов на месте будущих высыпаний. Могут увеличиться лимфатические узлы, возникнуть проблемы с мочеиспусканием. Признаки опоясывающего лишая развиваются в течение 2-4 дней.
Как выглядит опоясывающий лишай на следующей стадии: появляются воспаленные отечные красные или розовые пятна. Примерно через день-полтора на воспаленных очагах кучно появляются очень мелкие пузырьки (не более 0,5 мм диаметром), наполненные серозной жидкостью. Обычно процесс их появления длиться до четырех дней. Суток через восемь пузырьки начинают лопаться, подсыхать и покрываться коричневыми корочками, которые постепенно отшелушиваются сами.
Следует отметить, что при опоясывающем лишае все высыпания образуются на какой-то одной стороне тела, чаще всего в области груди, живота или таза. Очень редко на руках, ногах, голове.
Внешние симптомы опоясывающего лишая проходят примерно через месяц, а болезненность на местах высыпаний может сохраняться еще несколько месяцев. Этот период болезни называется постгерпетической невралгией.
Опоясывающий лишай у детей симптомы:
Опоясывающий лишай почти не поражает детей. Это болезнь взрослых и пожилых людей (около 70%). Нужно отметить, что при общении взрослого, больного опоясывающим лишаем со здоровым ребенком, ребенок может заболеть только ветряной оспой. Поэтому искать фото, как выглядит опоясывающий лишай у детей, не совсем правильно, ведь согласно статистическим данным, это болезнь взрослых и пожилых людей с очень низкой иммунной защитой. Хотя ей могут заболеть дети-подростки в возрасте от 10 до 15 лет (около 5%), переболевшие в раннем детстве ветряной оспой.
Статистика говорит о том, что после 50 лет снижается иммунная активность человека, и это дает толчок для активизации вируса. Происходит воспаление нервных межпозвоночных узлов, задних спинномозговых корешков и появляются симптомы, характерные для опоясывающего лишая.
Очень редко бывает опоясывающий лишай без высыпаний, симптомы его не проявляются: температура нормальная, сыпь – несколько пузырьков, которые не беспокоят, боль – почти не ощущается. Но это не значит, что болезнь пройдет сама – лечить ее все равно нужно.
Рецидивы данной вирусной инфекции возникают чаще у пожилых людей, а также у людей на фоне иммунодефицита. У пожилых, когда иммунитет ослабляется вследствие естественных причин и снижаются защитные силы организма, вирус снова проявляется, но уже в клинике опоясывающего лишая с характерными «опоясывающими» высыпаниями. Взрослые и пожилые люди обычно хуже переносят эту болезнь, чем подростки.
Какие симптомы опоясывающего лишая можно выделить в этом случае: с сильной общей слабостью, лихорадкой, острыми болями и невралгией. И, конечно, в такой ситуации лечение должен назначать только врач, чтобы предотвратить возможные осложнения. Обычно назначают противовирусную терапию, для эффективности - не позже 2-3 суток от начала болезни (например, «Ацикловир» внутрь), симптоматическую терапию: анальгетики, жаропонижающие, наружную терапию: анилиновые красители, противовирусные мази.
Важно укрепление организма в этот период в виде постельного режима, полноценного питания и витаминов.
Иногда люди считают – если нет болей, то поставить диагноз почти невозможно, или пытаются определить симптомы опоясывающего лишая на фото.
Однако, для того, чтобы подтвердить наличие заболевания и назначить лечение, существуют специалисты, наработавшие большой диагностический опыт и прошедшие специальное обучение.
Диета при опоясывающем лишае не будет являться строгой.
Но для ускорения выздоровления и повышения защитных сил рекомендованы к употреблению продукты с высоким содержанием витаминов (особенно витамина Е и С как антиоксидантов) и микроэлементов: чернослив, курага, клюква, шиповник и другие.
Не рекомендуется в период обострения жирные сорта мяса и рыбы, копчености и соления, субпродукты и консервы, а также избыток сладкого.
Материал подготовил: Раводин Роман Анатольевич, дерматовенеролог, дерматоонколог, дерматокосметолог. Доктор медицинских наук, доцент
Читайте также:

