Чем вызвано покраснение кожи под коленом
Обновлено: 24.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бурсит: причины появления, симптомы, диагностика и способы лечения.
Определение
Бурсит – это острое или хроническое воспаление бурсы (синовиальной сумки), которая выполняет функцию амортизатора в суставе, уменьшает трение между элементами сустава, облегчает движение. Она представляет собой специальное образование из прочной соединительной ткани снаружи и слизистой ткани внутри. Бурса отграничена от окружающих тканей капсулой и заполнена синовиальной жидкостью, которая вырабатывается в суставе и улучшает скольжение. Кроме того, именно эта жидкость содержит в себе компоненты, которые, проникая в хрящевую ткань, обеспечивают ее питание и увлажнение.
При воспалении бурсы увеличивается количество и меняется состав синовиальной жидкости – в ней появляются соли кальция, возрастает уровень белка, могут быть следы крови и воспалительные элементы. Суставная сумка отекает, причиняет боль, что приводит к нарушению подвижности в пораженном суставе.
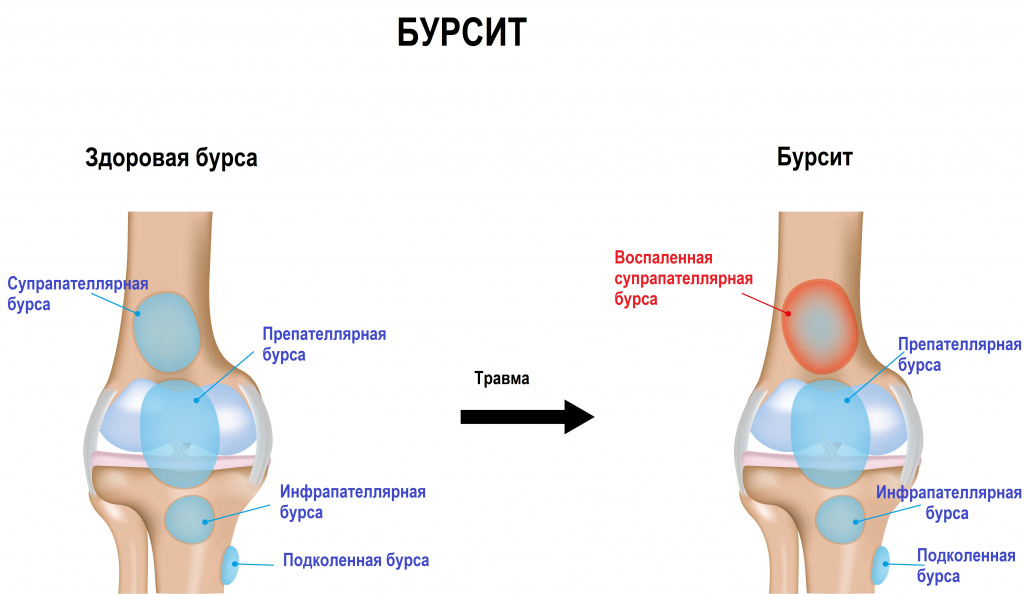
Чаще всего воспаление синовиальной сумки развивается в плечевом, локтевом, коленном или бедренном суставах, а также в области пяточной кости. Иногда бурсит индуцирует воспаление в смежном суставе.
Причины появления бурсита
Согласно современным представлениям, ключевым фактором развития бурсита является механическое повреждение околосуставной сумки, реже – инфекция, нарушения обмена веществ, интоксикация, аллергические реакции, аутоиммунные процессы. Механическое повреждение может быть связано с действием чрезмерной нагрузки или снижением толерантности к прежней нагрузке при возрастных изменениях тканей сустава.
К наиболее частым причинам бурсита относятся:
- профессиональная или другая деятельность, которая требует выполнения однообразных повторяющихся движений. Локтевые суставы часто поражаются у тех, кто работает за компьютером, занимается теннисом, бейсболом, тяжелой атлетикой, а также у кожевников, граверов, полировщиков, чеканщиков. Коленные – у тех, чья рабочая поза предусматривает опору на колени (у плиточников, паркетчиков, шахтеров, садоводов, механиков, представителей некоторых других профессий). Плечевые – у кузнецов, грузчиков; бурсит передней поверхности лопатки – у землекопов и пильщиков; пяточной бурсит – у продавцов, балерин и танцоров;
- бурсит может стать осложнением воспалительных процессов кожи и подкожной жировой клетчатки (пиодермии, флегмоны, фурункула, карбункула), костей (остеомиелита);
- аллергические реакции, аутоиммунные заболевания, интоксикации;
- воспалительные поражения суставов при подагре, ревматоидном артрите, псориатическом артрите, спондилите;
- инфекционные заболевания, например, сифилис, бруцеллез, туберкулез, гонорея;
- длительный прием антибиотиков, кортикостероидов и некоторых других препаратов;
- неправильно подобранная обувь и нарушение осанки;
- сахарный диабет, ожирение и другие заболевания, связанные с нарушениями обмена веществ;
- спортивные и бытовые травмы, в результате которых повреждается синовиальная сумка и ее сосуды. Это могут быть как однократные травмы (удары, падения на сустав с образованием гематом, разрывы сухожилий и связок), так и повторяющиеся повреждения, например, при занятиях контактными видами спорта.
Первоначально возникшее воспаление (острый бурсит) может развиться после непривычной нагрузки, травмы.
Хронический бурсит может развиться вследствие предыдущих эпизодов острого бурсита или повторных травм, может продолжаться несколько месяцев и часто рецидивировать. При этом заболевание имеет тенденцию обостряться каждый раз, когда снижается иммунитет.
Классификация заболевания
Формальной системы классификации бурсита не существует, но его можно описать согласно локализации воспаленной синовиальной сумки. Самыми распространенными являются:
- препателлярный бурсит коленного сустава («колено домохозяйки», или «колено горничной»);
- инфрапателлярный бурсит коленного сустава («колено священника»);
- анзериновый бурсит (бурсит «гусиной лапки» — применяется для классического описания припухлой синовиальной сумки, поддерживаемой тремя расположенными выше сухожилиями — портняжной мышцей, стройной мышцей и полусухожильной мышцей);
- бурсит локтевого отростка («локоть студента», «локоть шахтера или пьяницы»);
- бурсит участка возле седалищного бугра («ягодица ткача»);
- задний бурсит ахиллова (пяточного) сухожилия;
- бурсит тазобедренного сустава;
- плечелопаточный (поддельтовидный) бурсит.
- септический (инфицированный) бурсит появляется из-за бактериального заражения, чаще вызванного золотистым стафилококком (порядка 80% случаев), стрептококками, гонококками, пневмококками, туберкулезной или кишечной палочкой и др.;
- асептический (неинфицированный) бурсит развивается из-за неинфекционных причин.
- серозный – асептический воспалительный процесс, при котором в сумке образуется плазма с примесью небольшого количества форменных элементов крови;
- геморрагический – большое количество эритроцитов в экссудате;
- гнойный – в полости сумки присутствуют болезнетворные микроорганизмы и разрушенные клетки, вызывающие образование гноя.
Пациенты с острым бурситом обычно жалуются на боль, локализованную в месте синовиальной сумки, особенно при движении.
Если бурса расположена поверхностно, могут наблюдаться отек и эритема (покраснение).
В число основных признаков бурсита входят:
- боль в пораженном суставе, усиливающаяся при движении или давлении на сустав;
- округлая припухлость упругого типа в месте воспаления;
- отклонение, колебание отека при надавливании (подтверждает скопление выпота);
- ограничение движения в полном объеме или частично;
- локальное повышение температуры кожи над суставом и покраснение;
- слабость, повышенное потоотделение;
- иногда воспаление сопровождается местным целлюлитом.
При гнойных бурситах местные симптомы сочетаются с картиной общей интоксикации. Возможно повышение температуры до фебрильных значений, слабость, вялость, головная боль и озноб.
Септический бурсит чаще всего наблюдается в области коленного сустава и локтевого отростка по причине поверхностного размещения бурсы.
Диагностика бурсита
Для постановки диагноза в первую очередь назначают рентгенографическое исследование пораженного сустава:
-
рентгенография плечевого/локтевого, лучезапястного, коленного, голеностопного сустава;
Рентгенологические исследования суставов предназначены для поиска травм и других патологических изменений.
еще информация.
Февраль или ранее даже (после 6 месяцев красные щеки были)
Март-апрель ввели творог, затем каши молочные
Апрель-май появились первые покраснения на ногах
Прописали клотримазол стало резко хуже (это самые красные колени на фото), сменили на пимафукорт - улучшение.
Покраснения были подмышками и на сгибе ступней
На текущий момент слегка розовая кожа подмышками колени вчера маленькое пятнышко помазала пимафукорт - сегодня чисто все.

Если незначительно где- то сыплет, это не значит, что надо бежать и сдавать кучу анализов. Организм открывает новые пищевые составы, где- то даёт какте- то реакции. Если они не доставляют дискомфорта, незначительно выражены, не стоит беспокоиться. Ведите пищевой дневник- пишем все, что ели и состояние кожи. Если продолжит сыпать- с ним к дерматологу.
Наталья, вели дневник, при этом покраснение появлялись как-то не связано, то есть едим одно и тоже, но то появится, то пропадет. Пимафукорт на ночь мажу если вижу красноту, надеюсь это не слишком вредно.
Наталья, да и дерматолог особо не стала смотреть дневник, дала бумажку на сдачу аллергенов в тч на молочку(

здравствуйте! белок коровьего молока бывает не только в продуктах питания, но и напримкр в зубной пасте и др вещах читайте этикетки. Безмолочную диету советую соблюдать 6 недель. Пимафукортом не надо мазать. подавайте дней 10 зиртек.


Здравствуйте, по вашим ответам если нет связи с питанием то скорее всего атопический дерматит без аллего компонента ( то есть не аллергический дерматит). необходимо тщательно увлажнять коду эмолентами ( увлажняющими кремами и добавлять специальное липидовостанавливающее масло во время купания тоже есть во всех линейках уходовой косметики за атопичной кожей- например мустелла, эмолиум, лярошпозе, локобейз) хорошая увлажненная кожа снизит частоту появления этих элементов.
Здравствуйте! Больше похоже на травматического происхождения пятно. Попробуйте поберечься и понаблюдать

Здравствуйте! Не выполняли ли вы какую-либо работу, стоя на коленях? Мази меняли ежедневно, не останавливались ни на одной?
Дарья, стоя на коленях через день занимаюсь на коврике гимнастикой. По мазям, да, ни на одной не останавливалась, день помажу и другой

Насколько я могу судить по фото напоминает кровоподтек от сдавления. Если так, растяните кожу, сыпь должна сохраниться, не менять цвет. В этом случае постарайтесь не нагружать колено, мазь используйте Троксевазин, а можете вообще не чем не мазать, пока не пройдет.

По фото страшного ничего нет, если действительно часто занимаетесь на коленях гимнастикой, то это просто механическое давление тканей произошло. В таком случае, всё самостоятельно должно пройти. Понаблюдайте за изменениями - попробуйте применять другие упражнения, без упора на колени.
Дарья, да, цвет не меняет. А долго оно может быть? Неделю назад появилось, но оно не больше и не меньше.

может и до 2 недель, но вы же продолжали заниматься. Сейчас без гимнастики и с мазью. Я бы еще назначила общий анализ крови с тромбоцитами и повторить коагулограмму.




Здравствуйте Екатерина. Попробуйте надавить на очаг стеклом, например, стаканом. Если высыпания пропадают, значит это явления дерматита и необходимо лечение. Если высыпания сохраняются, значит это травма сосудов кожи. В этом случае лечения не требуется. Достаточно наблюдения и щажения кожи.

Дерматозы имеют различные фоны и степени тяжести. Характеризуются видимым воспалением, периодическим зудом, сыпью и сосредоточением в постоянных местах. Распространенные дерматозы: акне, атопический дерматит (AD), контактная экзема.
Поражения кожи в области локтей и коленей
Кожная сыпь — результат аллергической реакции на продукты, косметику и факторы окружающей среды. Симптом сопровождает инфекционные и системные заболевания. Поражения кожи появляются на лице, спине, шее, локтевых и коленных сгибах, в тяжелых случаях по всему телу.
Высыпания на аллергическом фоне случаются чаще летом — в жару всгибы локтей и колен потеют. Тепловая сыпь может возникать у взрослых и детей.
Изменения кожи на локтях или коленях проявляются в ходе болезни Дюринга и аллергической крапивницы.
О начале псориаза свидетельствуют характерные красные пятна, покрытые серебристо-белыми чешуйками. Аутоиммунное заболевание сопровождается зудом, покраснением, жжением. Симптомы псориаза идентичны симптомам при атопическом дерматите. Поражения кожи возникают на любом этапе жизни.
Симптомы атопического дерматита
Основные симптомы атопического дерматита:
- красные пятна;
- пустулы, напоминающие герпес;
- стойкий зуд пораженных участков и склонность к повторным бактериальным инфекциям.
У детей до 2 лет сыпь появляется на голове, щеках и лбу. Детская экзема выражается чешуйками на коже, красными пятнами на лице, руках и ногах. Помимо покраснения образуются пузырьки,заполненные жидкостью, лопающиеся с течением времени. На теле малыша образуются корочки, кожа становится сильно сухой. Это заболевание чаще встречается у девочек
У детей старшего возраста и взрослых отмечаются симметричные поражения кожи эритематозного и папулезного характера. Проявляются на шее, лице, запястьях, в сгибах локтей и коленей, но могут охватывать и все тело. Характерный симптом — надоедливый зуд, провоцирующий расчесывание. Кожа становится сухой, краснеет и раздражается.
Причины атопического дерматита
Атопия – это предрасположенность к развитию аллергических заболеваний. Указывает на склонность к чрезмерной выработке антител в ответ на аллерген. Развивается у детей с наследственной предрасположенностью: если атопический дерматит есть у родителей — риск наследования заболевания составляет 70%.
Патология диагностируется лабораторным анализом крови, при котором определяется концентрация антител IgE против специфических аллергенов.
Дерматоз проявляется после контакта с атопенами. Раздражители делятся на:
- пищевые: коровье молоко, пшеница, раки, крабы, соя, шоколад, цитрусовые;
- пыльцевые: амброзия, полынь, береза, ольха;
- пылевые: шерсть животных, постельные клещи, плесневые грибы, бумажная пыль, лаки, краски;
- аллергенные химические соединения.
Сыпь появляется в сгибах локтей и коленей в результате ношения шерстяной одежды. Атопическая кожа патологически реагирует на косметику, содержащую спирт, парабены и консерванты.
Лечение атопического дерматита
Причинно-следственное лечение заключается в устранении аллергенов, вызывающих хронические симптомы. Возможна сенсибилизация, когда в качестве лекарственных средств при аллергических реакциях с целью снижения повышенного иммунного ответа организма назначаются антигистаминные средства.
В случае с детьми основа лечения — восстановление поврежденного эпидермального барьера и временное исключение вредной пищи из рациона.
Для лечения высыпаний в сгибах коленей и локтей дерматолог подбирает стероидные препараты.
Симптоматическое лечение заключается в осуществлении фармакотерапии (лечение лекарственными средствами) — иммунодепрессантами, антигистаминными препаратами или кортикостероидами, ношении противоаллергической одежды и перевязке пораженных участков после купания. и. Дерматологи рекомендуют фототерапию (облучение UVA и UVB) и фотохимиотерапию (PUVA).
Уход за кожей при атопическом дерматите
Больным рекомендуется систематически увлажнять и смазывать сухой эпидермис, использовать дермокосметику с нейтральным РН. Рекомендуются использование смягчающих веществ, создающих окклюзионный слой для предотвращения потери воды из эпидермиса.
Для стирки следует использовать гипоаллергенные порошки. Лучше отказаться от использования смягчителей.
Кожу, склонную к аллергии и сильному зуду, необходимо сушить мягким полотенцем. Следует избегать растирания эпидермиса. Длительность купания — не более 10-15 минут.
Диета для людей с атопическим дерматитом
Людям с дерматологическими проблемами необходимо исключить из пищи аллергены: глютен, коровье молоко, яйца, арахис, сою, пшеницу и цитрусовые. Надо включить в ежедневное меню омега-3 полиненасыщенные жирные кислоты, обладающие противовоспалительным действием.
Источники здоровых жиров:
- жирная морская рыба (скумбрия, лосось, тунец, сардины);
- масла (льняное, рапсовое, конопляное);
- льняное семя;
- грецкие орехи и миндаль.
Фрукты и овощи, богатые антиоксидантами, обладают противовоспалительным действием.
Важно избегать фаст-фуда,ограничить потребление сахара, острых специй, животных жиров, кофе и чая. Напитки можно заменить отварами трав крапивы, ромашки, подорожника. Полезны добавки витамина D3, пробиотики и пребиотики.
Рекомендации для людей с дерматитом
Людям с кожей, склонной к атопии, следует:
- избегать резких перепадов температуры и длительного пребывания на солнце;
- использовать одежду из дышащего хлопка — шерсть и мех могут сенсибилизировать и дополнительно раздражать кожу;
- использовать специальные препараты для мытья с нейтральным и слабокислым рН.
При значительных симптомах, например, сыпь под коленками и в сгибе локтей, следует записаться на прием к дерматологу.

Кровоизлияние на коже, в виде сыпи, в медицине называют петехией. С этим явлением сталкиваются люди разных возрастов. В большинстве случаев, нет причин для беспокойств. Кожа в местах появления точек, не болит и не воспаляется. Однако иногда, все же лучше пройти обследование, чтобы понять истинную природу такой реакции организма.
Что представляют собой мелкие кровоизлияния на коже
Кровоизлияние под кожей образуется при разрыве капилляров. По причине малого количества крови в самых тонких сосудах, пятна будут иметь размер в пределах миллиметров. Обычно происходит единичная локализация таких точек. Человек не чувствует ухудшения самочувствия, и даже может не знать о наличии петехии на коже.
Чтобы понять, что сыпь на коже это повреждение капилляров, а не аллергия, достаточно надавить на то место – пятна не меняют цвет и не исчезают. Через какое-то время образования посветлеют, а затем исчезнут.
Самая распространенная причина появления
Самой частой причиной кровоизлияния является травма кожи и мягких тканей.
Петехии появляются вследствие:
- повреждения мягких тканей;
- надавливания одежды и ее элементов (бретелек, пояса);
- натирания поверхности кожи.
При этом создается высокое давление, и стенки капилляров лопаются, высвобождая кровь, которая потом растекается под кожей. Такое состояние может быть вызвано и эмоциональным напряжением, во время плача или крика. С возрастом все ткани организма становятся менее прочными, поэтому случаи появления петехии учащаются.
Какие болезни провоцируют петехии
Болезни крови, такие как лейкоз и апластическая анемия, меняют ее состав, в частности, уменьшают образование тромбоцитов. При низкой свертываемости крови и слабости сосудов, происходит кровоизлияние, и раны заживают дольше. Петехии могут появиться на фоне и других болезней крови и органов, участвующих в кроветворении.
Еще одной причиной болезней сосудов могут быть аутоиммунные заболевания. Иммунная система, по неведомым причинам, начинает вести мнимую борьбу с клетками собственного организма. При длительной иммунной атаке начинается воспаление, которое разрушает сосуды.
Петехии могут возникнуть как следствие:
- спондилоартрита;
- геморрагического васкулита;
- системной красной волчанки;
- склеродермии.
Также, временно, кровоизлияние может появиться, при:
- ангине;
- цитомагаловирусной инфекции;
- мононуклеозе;
- скарлатине;
- эндокардите;
- энтеровирусной инфекции.
Дефицит витаминов С и К приводит к петехиальной сыпи под кожей. Тогда кровоподтеки возникают в небольших количествах. Со временем, когда организм восстанавливается после болезни и повышается уровень содержания питательных веществ в потребляемых продуктах, появление петехии снижается.
Опасным состояние считается, когда больной заметил сыпь на теле, в совокупности с другими симптомами:
- Повышение температуры тела.
- Боли при повороте головы.
- Головная боль.
- Трудности с координацией.
- Боли в мышцах.
- Затуманенное сознание.
- Боль в мелких или крупных суставах.
- Расстройство пищеварительной системы.
- Кровоточащие раны, десна.
- Синяки на теле.
Кровоизлияние под кожей не должно пугать человека, если оно появляется не часто, в небольшом количестве, и отсутствуют другие признаки серьезных заболеваний. В противном случае рекомендуется пройти обследование в медицинском учреждении.
Читайте также:

