Чем успокоить раздражение на коже от травы
Обновлено: 23.04.2024

Растения и растительные продукты вызывают множество различных типов кожных реакций, чаще всего контактный дерматит. Их негативное воздействие на кожу может быть связано с токсическим, аллергическим или раздражающим действием.
Эти типы реакций очень распространены у людей, занимающихся садоводством, они также составляют значительный процент профессиональных дерматозов, возникающих у садоводов, цветоводов, фермеров, ботаников и лесников. Поражения кожи могут появиться при контакте с различными элементами растений — стеблями, цветами, фруктами, пыльцой, корнями или листьями.
Побочные кожные реакции растительного происхождения могут принимать форму раздражающего контактного дерматита (механического или химического), аллергического контактного дерматита, крапивницы (аллергической и неаллергической) и фитофототоксических реакций. Кроме того, из-за наличия шипов или волосков на некоторых растениях механические повреждения кожи и вторичные бактериальные и грибковые инфекции, например споротрихоз.
Вызванные растениями аллергические реакции могут быть немедленными (иммунный ответ I типа) или замедленными (иммунный ответ IV типа). Ношение защитных перчаток и тщательное мытье кожи после работы с растениями может уменьшить возникновение некоторых кожных реакций 1-3.
Нежелательные кожные реакции растительного происхождения, вызванные раздражением
Контактный дерматит, вызванный раздражением, является наиболее распространенным дерматозом, вызываемым растениями. Большая доля профессиональных дерматозов встречается у садоводов, флористов, селекционеров, фермеров, продавцов овощей и фруктов.
Вызывать кожные реакции из-за раздражения могут и механические факторы, и химические соединения, содержащиеся в растениях. В зависимости от причинного фактора различают механический раздражающий контактный дерматит (MICD) и химический раздражающий контактный дерматит (CICD). Они могут стоять отдельно или накладываться друг на друга. Раздражающие факторы:
- колючки;
- шипы;
- колючие волоски (трихомы);
- заостренные листья на поверхности стеблей или листьев.
Клиническая картина раздражающего контактного дерматита разнообразна: от легкой хронической экземы пальцев рук, связанной с раздражением растительными волосками, до острых, токсичных, тяжелых реакций, вызванных, например, воздействием алкалоидов сока растений. Интенсивность симптомов зависит от индивидуального кожного барьера, а также от количества и продолжительности действия раздражающего фактора.
Механическое раздражение возникает в результате травмы, вызванной шипами или грубыми волосками, расположенными на поверхности листьев или стеблей или острым краем листьев. Примерами являются папулезные изменения с зудом, возникающие в комбайнах и сборщиках соломы в результате контакта с острыми волосками некоторых трав или злаков (например, ячменя, риса, проса, бамбука) или раздражающей экземы после контакта с травами огуречника, содержащими колючие волоски. Также волоски на стеблях и листьях томатов могут вызывать раздражение, жжение, зуд и парестезию.
Типичные механические травмы вызывают колючки многих видов тропических растений — кактусов и суккулентов. Особая форма — комковатая зудящая сыпь, часто ошибочно диагностируемая как чесотка, вызванная контактом с глохидиями (коротко,Opuntia spp.). Острые листья падуба (семейство Aquifoliaceae), агавы (семейство Agavaceae), шипов роз (семейство Rosaceae) или шипов бугенвилии (семейство Nyctaginaceae) также являются типичными примерами элементов растений, вызывающих механическое повреждение кожи.
Многие виды растений содержат сок с веществами, вызывающими химический контактный дерматит при раздражении. Соединения с высоким раздражающим потенциалом включают кристаллы оксалата кальция, присутствующие, например, в луковицах лука и чеснока (Allium), нарциссах (Narcissus), гиацинтах (Hyacinthus) и тюльпанах (Tulipa).
Контакт с луковицами нарциссов (Narcissus spp) вызывает наиболее частую форму контактного дерматита среди цветоводов (зуд нарциссов, лилийная сыпь) с легкими клиническими проявлениями сухости, отслаивающихся высыпаний и трещин.
В свою очередь тюльпаны из семейства Liliaceae помимо оксалата кальция также содержат аллерген тюлипалин А. Их луковицы имеют острую пленку, которая может вызвать механические травмы. Контакт с этими растениями может привести к наложению аллергического контактного дерматита с реакциями раздражения, и типичным клиническим симптомом. Например, у производителей образуются трещины, гиперкератоз на кончиках пальцев, паронихии и трофические изменения ногтей. В некоторых случаях возникают тяжелые экземы с прыщами на пальцах или руках.
Также вызывают сильное раздражение виды, принадлежащие к семейству молочайных (Euphorbiaceae) — тяжелый острый контактный дерматит с отеком век может возникнуть из-за действия сложных эфиров полигидроксида тиглиинового спирта в соке этих растений, а контакт с конъюнктивой может вызвать слепоту.
Для постановки диагноза необходимо определение растений, с которыми контактировал пациент. В легких случаях симптомы часто проходят самостоятельно. Если на коже есть шипы, волоски или другие фрагменты растений, необходимо их удалить.
Аллергический контактный дерматит
Помимо реакций раздражения кожи, некоторые виды растений также могут вызывать аллергический контактный дерматит. К наиболее важным аллергенам растений относятся, среди прочего, урушиол (присутствует в растениях семейства Anacardiaceae, включая виды рода Toxicodendron spp.), хиноны и абиетиновая кислота (содержится в смолах сосны или канифоли).
Высоким аллергенным потенциалом обладают токсикодендроны, ядовитый плющ, которые вызывают серьезные кожные реакции с тенденцией к генерализации. В тропическом климате вызывают частые аллергические реакции у производителей, сборщиков и переработчиков кешью и манговые деревья относятся к семейству кешью.
Также могут вызывать аллергический контактный дерматит представители хризантем, а виды семейства ромашковых (Compositae) могут вызывать воздушно-капельные реакции с появлением высыпаний на коже лица.
Наиболее частые клинические симптомы:
- эритема;
- отек с пузырьками;
- волдыри;
- зуд.
Иногда могут возникать серьезные системные аллергические реакции.
При появлении симптомов после контакта с растением необходимо промыть место воздействия или промыть все тело проточной водой. На ранней стадии реакции способствуют облегчению симптомов местные кортикостероиды. При тяжелых аллергических реакциях иногда необходимо применение общих глюкокортикостероидов.
Крапивница
Растения могут вызывать крапивницу по иммунному и, чаще, неиммунному (токсическому) механизму.
Иммунная крапивница, возникающая в результате IgE-опосредованной дегрануляции тучных клеток, обычно возникает у людей с хроническим постоянным контактом со свежими фруктами или овощами, часто с атопией в анамнезе.
В принципе, любое растение может быть триггером иммунной крапивницы — наиболее часто упоминаемые в литературе: сельдерей (Apium graveolens), картофель (Solanum tuberosum), горчица, овощная капуста (Brassica oleracea), перец, салат, клубника и бразильский каучук (Hevea brasiliensis), являющийся важнейшим сырьем для производства латекса.
В изделиях из латекса аллергенами являются поверхностные белки, которые недостаточно извлекаются из бразильского каучукового дерева, что может вызвать серьезную крапивницу. Люди с аллергией на латекс могут испытывать перекрестную реакцию на фрукты — бананы или яблоки. Также являются потенциальными триггерами другие фрукты (киви, ананас, персик, слива, манго, дыня, лимон), овощи (помидоры, лук, чеснок, морковь), травы, злаки и деревья.
Растения после термической обработки или глубокой заморозки характеризуются меньшим аллергенным потенциалом.
Клинические симптомы обычно появляются примерно через 30 минут после контакта с растением в виде кожного зуда, эритемы, крапивницы, жжения, иногда также появляются пузырьки и экссудат.
Иммунноконтактная крапивница является одним из профессиональных дерматозов у производителей и продавцов фруктов, овощей и специй (бобы, салат, горчица, перец), хлопководов, плотников, работающих с южной древесиной.
Более распространенная форма крапивницы на растительной основе — неиммунная крапивница. Обычно реакция происходит после контакта с крапивой (Urtica dioica) — наиболее частой причиной растительной крапивницы. На поверхности листьев этой группы растений есть острые жалящие и жалящие волоски, содержащие гистамин, серотонин и ацетилхолин.
Кожные поражения появляются у всех подвергшихся воздействию людей, а волдыри при крапивнице достигают максимального размера примерно через 3-5 минут после воздействия. Субъективные симптомы, такие как жжение и зуд, исчезают в течение 1-2 часов, а покалывание может сохраняться до 12 часов. Неиммунная крапивница также может быть вызвана многими другими видами растений.

Лечение крапивницы
Фитофотодерматоз
Такие реакции также известны как фитофотодерматиты, индуцированные растениями. Это группа кожных реакций, возникающих по неиммунному механизму после контакта кожи с растениями, содержащими фототоксичные вещества, и воздействия ультрафиолетового излучения.
Наиболее распространенные соединения, присутствующие в растениях, вызывающие фитофотодерматит — фуранокумарины (псоларены, ангелицины). Они присутствуют среди прочего в семействе сельдереевых (Apiaceae, зонтичные), которое включает, например, фенхель, петрушку, сельдерей, любисток, борщевик Сосновского. А также в семействе Rutaceae, включающем, цитрусовые, руту и бергамот.
Эти реакции часто возникают у людей, которые загорают на лугах, косят траву, и у детей, играющих в саду. Типичная клиническая картина — волдыри на эритематозном субстрате, хорошо отграниченные, с поражением открытых участков кожи (лицо, верхние и нижние конечности), с наличием характерной гиперпигментации.
Методы лечения
Тактика лечения зависит от степени поражения кожи и общего состояния пациента.
- В случае незначительных изменений обычно достаточно промыть место контакта с растением водой с мылом, желательно через 5-10 минут после воздействия, и симптомы исчезнут самопроизвольно.
- Чтобы уменьшить чувство жжения, жжения или боли, можно использовать прохладные влажные компрессы.
- Рекомендуется избегать воздействия солнечного излучения в течение как минимум 48 часов. и использование кремов с УФ-фильтром.
У пациентов с более тяжелыми поражениями кожи при реакциях раздражения, аллергическом контактном дерматите или фитофототоксических реакциях применяют местные глюкокортикостероиды. При бактериальной суперинфекции — с добавлением антибиотиков местного действия. Также полезны пероральные антигистаминные препараты.
В случае очень тяжелых реакций показано пероральное или парентеральное введение глюкокортикостероидов.
Профилактика
Профилактические действия очень важны, особенно для людей из групп повышенного риска кожных реакций, вызванных растениями.
При работе с растениями желательно использовать защитную одежду, а после работы с ними тщательно мыть руки. Также важно использовать кремы с УФ-фильтром и гидрофобные препараты местного действия, которые укрепляют липидный барьер эпидермиса.
Выводы
Кожные реакции, вызванные растениями, можно разделить на:
- раздражающий контактный дерматит (механический или химический);
- аллергический контактный дерматит;
- крапивницу (иммунную и неиммунную);
- фитофотодермит.
Клиническая картина разнообразна — от легких кожных симптомов в виде эритемы, кожного зуда до тяжелых токсических или аллергических реакций. Чтобы поставить правильный диагноз, следует провести тщательный опрос пациента, который позволит определить воздействие отдельных видов растений.
Важную роль играют профилактические меры: использование перчаток при работе с растениями и тщательное промывание кожи водой после контакта.
Лечение включает местные глюкокортикостероиды, пероральные антигистаминные препараты, а при тяжелых реакциях — общие глюкокортикостероиды.
Источники
Макговерн Т. Дерматозы, вызываемые растениями. Дерматология. Четвертое издание, 2017.
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — это состояние, при котором количество рефлюкса желудочного сока в пищевод превышает нормальный предел и вызывает или не вызывает симптомов повреждения слизистой оболочки пищевода. Это означает, что ГЭРБ не может вызывать недомогание пациента до тех пор, пока болезнь не обострится.
Патофизиология
В нормальных условиях (у здорового человека) содержимое желудочного сока с повышенной кислотностью периодически попадает в пищевод, но внутренние защитные механизмы либо снижают количество выделяемой кислоты до минимума, либо удаляют кислоту, которая быстро удаляется путем «очищения» пищевода. Поэтому симптомы кислотного раздражения пищевода не ощущаются или минимальны.
Механизмы, которые защищают пищевод от желудочной кислоты, включают нижний сфинктер пищевода (сфинктер) и нормальную перистальтику пищевода (моторику). Когда эти механизмы нарушаются, возникает рефлюкс и возникают симптомы ГЭРБ.

Гастроэзофагеальный рефлюкс
Этиология: новый подход
Согласно преобладающей теории (с 1935 г.), ГЭРБ возникает, когда кислый желудочный сок выливается из желудка в пищевод, химически и механически повреждая слизистую оболочку пищевода, вызывая ее ожоги, раздражение, эрозии и, в конечном итоге, более серьезные последствия. Однако эта традиционная теория химического и механического раздражения слизистой оболочки пищевода не может полностью объяснить многие вещи, связанные с началом, симптомами и течением ГЭРБ.
Предварительные данные этого исследования показали, что Т-лимфоцитарный эзофагит, гиперплазия базальных клеток и клеток селезенки наблюдались у пациентов с тяжелой ГЭРБ, эффективно лечившихся ингибиторами протонной помпы (ИПП) после отмены ИПП, но с устойчивыми поверхностными клетками.
По словам руководителя исследования из Далласского медицинского центра ветеранов д-ра. Керри Данбар, это открытие предполагает, что патогенез рефлюксной болезни может быть связан больше с медиаторами воспаления и цитокинами, чем с химическим повреждением слизистой оболочки пищевода.
Воспалительная иммунная теория ГРЭБ могла бы легче и лучше объяснить не только начало и течение типичных симптомов этого заболевания, но и патофизиологию осложнений этойпатологии — метаплазию пищевода и слизистой оболочки Барретта.

Пищевод Барретта
Недавние экспериментальные исследования на крысах также предполагают, что ГЭРБ более связана с иммунным, а не химическим кислотным поражением слизистой оболочки пищевода. Считается, что рефлюкс и химическое кислотное раздражение только инициируют иммунные воспалительные реакции в слизистой оболочке пищевода и, следовательно, играют менее важную роль.
Если иммуно-воспалительная теория этиопатогенеза ГЭРБ окажется верной, возможно, потребуется пересмотреть существующий режим лечения и профилактики рецидивов ГЭРБ. Не исключено, что расположение и роль антисекреторных препаратов (ИПП, блокаторы H2) могут измениться.
Предполагается, что иммунная теория рефлюксной болезни может более подробно объяснить причины и сущность не только типичных, но и недавно описанных атипичных форм (так называемых подтипов) ГЭРБ.
Исследователи предполагают, что ИПП и блокаторы H2 могут оставаться наиболее важными препаратами для лечения ГЭРБ, но схема лечения этого заболевания также должна включать препараты, влияющие на каскад иммунно-воспалительного ответа, особенно для более тяжелых и рефрактерных форм ГЭРБ.
Лечение гастроэзофагеальной рефлюксной болезни
Согласно действующим руководствам, ГЭРБ лечится поэтапно. Цель лечения: контролировать симптомы заболевания, лечить эзофагит, предотвращать рецидивы эзофагита и осложнения заболевания.
Лечение ГЭРБ состоит из следующих этапов:
- Изменение образа жизни и контроль секреции желудочного сока (антациды, PSI, H2B).
- При необходимости применяется хирургическое лечение, проводится корректирующая антирефлюксная операция.
Немедикаментозные меры предполагают следующее:
- Уменьшение лишнего веса;
- Отказ от определенных напитков и продуктов (алкоголь, шоколад, цитрусовые, помидоры), мяты, кофе, лука, чеснока;
- Частое питание через равные промежутки времени ;
- Сон минимум через 3 часа после еды, с поднятой головой (~ 20 см);
- Ограничение приседаний, наклонов туловища и т. д.
Медикаментозное лечение
Для лечения ГЭРБ используются несколько групп препаратов:
- антисекреторный (PSI, H2A);
- прокинетики (гидроксид алюминия и др.);
- антациды (гидроксид алюминия, гидроксид магния).
Антациды
До 1980-х годов антациды были стандартным средством лечения легкой формы ГЭРБ. Они по-прежнему используются для уменьшения симптомов легкого рефлюкса. Антациды принимают после каждого приема пищи и перед сном.

Прием антацидов перед сном
Антациды также полезны при побочных эффектах: они облегчают запор (алюминиевые антациды: ALternaGEL, Amphojel), могут усиливать жидкий стул (магниевые антациды: Phillips Milk of Magnesia). Гидроксид алюминия увеличивает pH содержимого желудка до >4 и подавляет протеолитическую активность пепсина, уменьшает симптомы расстройства желудка. Антациды не снижают частоту рефлюкса, но снижают кислотность текучего содержимого.
Гидроксид магния подавляет симптомы ацидоза, улучшает пищеварение. Антациды гидроксида магния осмотически задерживают жидкости в кишечнике, что растягивает стенки кишечника, стимулирует перистальтику кишечника и смягчает стул (слабительный эффект). При взаимодействии с соляной кислотой желудочного сока гидроксид магния превращается в хлорид магния.
Новые антациды и антирефлюксанты
Соли альгиновой кислоты используются в клинической практике для облегчения симптомов изжоги и эзофагита более 30 лет. Соли альгиновой кислоты обладают своеобразным механизмом действия: при взаимодействии с желудочной кислотой альгинаты выпадают в осадок и образуют гель, который покрывает слизистую пищевода защитным слоем и способствует ее восстановлению.
Исследования in vitro и in vivo показали, что альгинаты сочетают в себе углекислый газ и некоторые антацидные компоненты. Недавние кинетические исследования показали, что альгинаты обходят кислое содержимое и достигают пищевода раньше, чем содержимое пищевода, защищая слизистую оболочку органа от механического и химического раздражения соляной кислотой. Согласно клиническим исследованиям, альгинаты также действуют как физический барьер, тем самым более активно подавляя рефлюкс.
Альгинатные препараты содержат антациды, нейтрализующие кислоты, уменьшающие изжогу, но исследования не показали, что эффективность этих комбинированных препаратов зависит от их нейтрализующих свойств.
Клиническая эффективность альгинатных препаратов зависит от многих факторов: количества и проникновения выделяемого углекислого газа, особенностей молекулы, дополнительных ингредиентов (алюминий, кальций), обладающих положительным потенцирующим действием.
Альгинатные препараты остаются в желудке в течение нескольких часов, поэтому они действуют значительно дольше и более эффективны в подавлении симптомов ГЭРБ, чем традиционные антациды, они начинают действовать быстро и действуют долго. Альгинатные препараты полностью безопасны и поэтому используются для уменьшения симптомов рефлюкса у младенцев, детей и беременных женщин.
Например, один из таких п репаратов альгината магния Refluxaid применяется в европейских странах для уменьшения симптомов рефлюкса и ацидоза при ГЭРБ, язвенной болезни, эзофагите, функциональной диспепсии, других функциональных и воспалительных заболеваниях желудочно-кишечного тракта, проявляющихся изжогой, рефлюксом, дискомфортом в эпигастрии.

Препарат Refluxaid
Альгинат магния в Rexluxaid — это натуральное вещество, извлеченное из морских водорослей. Препарат обладает высокой вязкостью, что увеличивает антирефлюксную эффективность и продолжительность действия. Обладает эмульсионными и набухающими свойствами.
Исследования показали, что высоковязкое соединение Refluxaid при попадании в желудок создает физический барьер, который связывает и нейтрализует желудочный сок, тем самым защищая пищевод от симптомов рефлюкса: изжоги, жжения за грудиной, боли в груди, дискомфорта в эпигастрии и т. д. Прием подобных лекарств ослабляет изжогу, срыгивание кислоты, уменьшается дисфагия и одинофагия (затруднение при глотании и болезненность), также подавляются экстразофагинитные симптомы ГЭРБ — кашель, охриплость голоса.
Refluxaid — это лекарство, отпускаемое по рецепту. Оно используется для эпизодического уменьшения симптомов ацидоза, рефлюкса и эзофагита, по запросу или в сочетании с антирефлюксными лекарствами (антисекреторными ИПП, блокаторами H2, прокинетиками).
Было обнаружено, что когда человек спит, альгинат магния может оставаться в желудке до 8 часов без разрушения — достаточно времени для пациента, чтобы хорошо выспаться. Прием рефлюкса перед сном может улучшить качество сна у пациента с ГЭРБ, поскольку симптомы, вызванные ночным рефлюксом, будут подавлены.
Антисекреторные препараты, блокаторы Н2-рецепторов
Это лечение первой линии при ГЭРБ легкой и средней степени тяжести и эзофагите I-II степени. В клинической практике обычно используются четыре блокатора H2: ранитидин, фамотидин, циметидин и низатидин. Они более эффективны в подавлении нестимулированной секреции желудочного сока с пищей и поэтому рекомендуются «натощак» или на ночь.
Н2-блокаторы эффективны при лечении легкого эзофагита (70-80% пациентов выздоравливают), а также в антирецессивном лечении и профилактике рецидивов. Эффективность блокаторов H2 снижается при длительном применении, что приводит к тахифилаксии. Блокатор H2 рекомендуется для пациентов, страдающих ночными симптомами рефлюкса, особенно в виске Барретта.
Ингибиторы протонной помпы (ИПП)
Это сильнейшие препараты, подавляющие желудочную секрецию. Клинические исследования показали, что они наиболее эффективны при лечении ГЭРБ. ИПП обычно хорошо переносятся, вызывая относительно мало побочных эффектов. Однако ИПП могут нарушать гомеостаз кальция, усугубляя существующие нарушения сердечной проводимости. ИПП повышают риск переломов бедренной кости у женщин в постменопаузе.
На основании множества клинических испытаний были сделаны выводы, что ИПП более эффективны, чем блокаторы H2, в контроле симптомов ГЭРБ в течение 4 недель. И более эффективны при лечении эзофагита в течение 8 недель. Также сообщается, что не обнаружено, что какой-либо препарат PSI более эффективен, чем другие, в борьбе с симптомами ГЭРБ в течение 8 недель.
Хотя ИПП являются наиболее эффективными антисекреторными препаратами, их применение, особенно в течение длительного периода времени, связано со многими побочными эффектами. Во-первых, у ИПП есть ограничения по применению: их нельзя применять детям до 1 года, беременным и кормящим женщинам. Было показано, что использование ИПП во время беременности увеличивает риск врожденных дефектов (пороков сердца).

Ограничения по применению ИПП
Исследования, проведенные в США, показывают, что чрезмерное использование ИПП имеет опасные последствия. Поэтому FDA США предупреждает врачей и пациентов о том, что в год не должно быть более трех 14-дневных курсов лечения. Длительное или частое использование ИПП связано с повышенным риском переломов костей, гиповитаминоза B12, электролитного дисбаланса (в первую очередь гипомагниемии), мышечных спазмов и даже судорог.
Чрезмерное подавление секреции желудочного сока при приеме ИПП может вызвать дискомфорт в эпигастрии, расстройство желудка, усиление кишечных инфекций (C. difficile и др.), Риск аспирационной пневмонии. Риск инфекционных осложнений еще выше, когда ИПП используются с блокаторами Н2-рецепторов.
Прокинетики
Прокинетики эффективны только при лечении легкой формыГЭРБ. Если ГЭРБ протекает тяжелее, помимо прокинетиков обычно назначают препараты, угнетающие секрецию желудочного сока.
Из прокинетиков в Европейских клиниках назначают метоклопрамид (10 мг/день перорально) — это наиболее часто назначаемая схема у взрослых с ГЭРБ. Длительное лечение прокинетиками может быть опасным, с серьезными, даже со смертельным исходом, осложнениями.

Раздражающий дерматит на гениталиях (ирритативный дерматит) — это сыпь или покраснение на гениталиях, возникающая у чувствительных людей после контакта с определенным раздражителем. Раздражителями могут быть любые препараты, наносимые на кожу половых органов. Наиболее распространенными являются мыло, моющие средства и презервативы.
Сыпь выглядит как покраснение полового члена или покраснение вульвы (наружных половых органов женщины), которое вызывает зуд половых органов у мужчин или зуд половых органов у женщин, дискомфорт и боль. После покраснения на половых органах появляются волдыри и струпья — места, где может развиться генитальная инфекция.
Лечение ирритативного дерматита на половых органах основано на распознавании раздражителя и его избегании. Снимают симптомы крема с кортикостероидами и прохладные ванны.
Раздражающий дерматит половых органов — причины
Раздражающий контактный дерматит половых органов — это воспаление кожи. Оно проявляется покраснением (генитальная сыпь) и легким отеком кожи, возникающим в результате неспецифической реакции на прямое химическое повреждение. Агент, который действует как сильный раздражитель, вызывает повреждение эпидермальных клеток кожи и воспалительную реакцию, приводящих к покраснению, отеку и изъязвлению кожи.
Химические вещества, удаляющие липидный слой кожи или повреждающие клеточную мембрану, вызывают раздражение.
- мыло и моющие средства;
- средства гигиены (например, тампоны, гигиенические прокладки, влажные салфетки);
- ванны, гель для душа, масла, духи;
- туалетная бумага;
- презервативы (латекс);
- слишком частое мытье половых органов;
- ношение синтетического и цветного белья.
Раздражающий дерматит половых органов — симптомы
Симптомы могут появиться через несколько минут или часов после воздействия раздражителя. В редких случаях симптомы могут появиться даже через несколько недель или месяцев (кумулятивном контактном дерматите). Такой тип дерматита обычно возникает после контакта с легкими раздражителями, например, моющими средствами в течение длительного периода времени.
Больные жалуются на покраснения, зуд, жжение, боль и дискомфорт в половых органах.
Выделяют несколько стадий:
- Эритематозная стадия — покраснение половых органов;
- Везикулярная стадия — образование волдырей на половых органах;
- эрозивная стадия — появление язвы на половых органах;
- плоскоклеточная стадия — образование более толстого рогового слоя.
Типичная картина раздражающего контактного дерматита включает диффузное покраснение пораженной кожи с образованием корок.
На поврежденной коже могут образовываться борозды, вызывающие боль в половых органах и зуд.
Поврежденная кожа половых органов — это место, где легко развиваются воспаление и инфекция.
У мужчин заболевания половых органов не редкость. Воспаление головки полового члена чаще всего вызвано инфекцией или хроническими изменениями кожи, возникающими из-за плохой гигиены и раздражения. Незалеченные заболевания, передающиеся половым путем, могут привести к баланиту (воспалению головки пениса).
Раздражение головки полового члена может быть вызвано недостаточным смыванием мыла после душа, использованием гелей для мытья, не подходящих для половых органов, или других неподходящих препаратов (лосьонов, ароматизаторов).
- покраснение на крайней плоти вокруг головки;
- покраснение на половом члене,
- зуд половых органов у мужчин;
- уплотнение крайней плоти;
- белые круглые бляшки на головке пениса;
- болезненная кожа на половом члене;
- затрудненное мочеиспускание.
Лечение воспаления головки полового члена зависит от вызвавшей его причины.
Воспаление вульвы (вульвит) и влагалища (вагинит)
Вульвит — это воспаление вульвы, то есть воспаление наружных женских половых органов. Если поражено и влагалище, то речь идет о вульвовагините.
Причины вульвита — инфекции, раздражители, лекарства и гормональные изменения. Плохая интимная гигиена может способствовать размножению грибков и бактерий, а также вызывать раздражение.
По причинам возникновения вагиниты можно разделить на несколько групп:
- неинфекционный вагинит — следствие контактного дерматита;
- атрофический вагинит — у женщин в период менопаузы из-за недостатка эстрогена влагалище истончается и становится восприимчивым к инфекциям;
- инфекционный вагинит — заражение микроорганизмами;
- бактериальный вагиноз — следствие дисбаланса бактериальной флоры влагалища;
- грибковая инфекция половых органов — кандидоз влагалища.
Наиболее частыми симптомами у женщин являются необычные выделения, раздражение и зуд половых органов. Кожа краснеет и опухает. Из влагалища распространяется неприятный вагинальный запах, а при мочеиспускании чувствуется жжение.
Диагноз очень легко поставить на основании анамнеза и клинической картины.
Необходимо отличать аллергический контактный дерматит от контактного дерматита, вызывающего раздражение, и для этого проводится кожный эпикутанный тест на аллергены.
При диагностике ирритативного дерматита кожная проба отрицательная.
Причины, которые следует исключить при постановке диагноза раздражающий дерматит:
- аллергический контактный дерматит;
- генитальный псориаз;
- генитальный грибок у мужчин (грибок полового члена);
- генитальный грибок у женщин (вагинальный кандидоз);
- генитальный герпес;
- сифилис;
- воспаление головки полового члена (баланит);
- воспаление крайней плоти (баланопостит);
- воспаление влагалища (вагинит);
- воспаление вульвы (вульвит);
- воспаленные сальные железы;
- волосяной фолликулит.
Раздражающий дерматит на половых органах — лечение
Самый важный шаг в лечении ирритативного дерматита на гениталиях — распознать раздражитель и избегать его применения.
Холодные компрессы и ванны могут помочь облегчить симптомы, а местные кортикостероиды в виде кремов можно использовать в краткосрочной перспективе.
Пациент должен сократить частое мытье половых органов ароматизированным мылом и прекратить носить тесную синтетическую одежду, которая может вызвать раздражение. Женщинам надо отказаться от использования влажных гигиенических салфеток, ежедневных прокладок, а также ароматной и цветной туалетной бумаги.

Ражева Валентина
Последнее обновление: 03.03.2021
В теплое время года помимо солнечных ожогов есть и другая опасность - это ожоги от растений. Если мы случайно задеваем ядовитое растение, то не думаем о лечении. Все начинает чесаться, щипать, и хочется сделать только одну вещь: избавиться от зуда.
Между тем, если сразу принять меры первой медицинской помощи, то они избавят и от зуда, и от красноты ожога, и от желания сорвать все растения в радиусе ста метров и сжечь их на заднем дворе дачи.
Первая помощь при ожоге крапивой
Почему появляется ожог: листики крапивы усеяны мелкими волосками, каждый из которых содержит соли кремния. Даже при легком прикосновении волоски ломаются и впиваются в кожу, под которую быстро проникается раздражающий кремниевый сок.
Как лечить ожог крапивой: самое быстродействующее средство при ожоге крапивой – паста из воды и соды, которую можно нанести на поврежденное место и смыть через пять минут.
Мочить обожженное место водой не рекомендуется: она не навредит, но и не поможет. Только на время снимет зуд.
Помощь при ожоге борщевиком
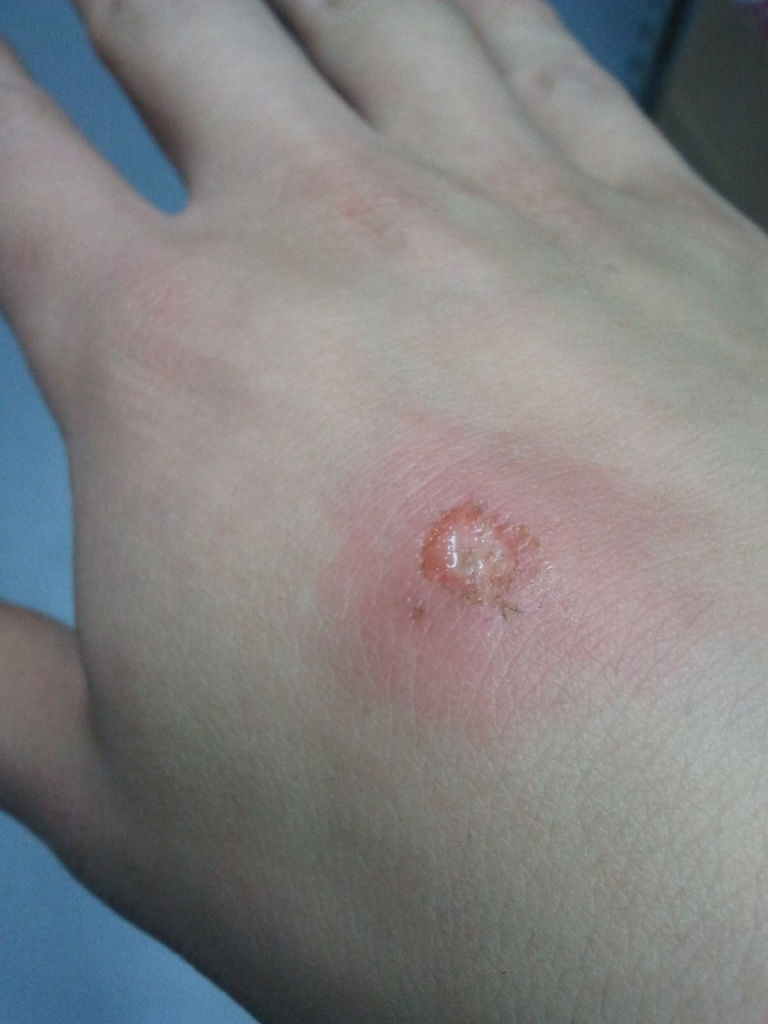
Почему появляется ожог: жжется не сам борщевик, а солнце, которое светит на пораженный растением участок. Сок борщевика делает кожу крайне чувствительной к ультрафиолету. Это явление называется фототоксичностью и вызывают его молекулы фототоксинов, которые присутствуют в сочных листьях растений.
Симптомы ожога проявляются только при нахождении на солнце: на коже вылезают огромные волдыри, наполненные мутной жидкостью.
Как лечить ожог:первое, что нужно сделать, если сок борщевика попал на кожу или одежду – спрятаться от солнца. Только потом можно предпринимать дальнейшие меры лечения: промойте пораженные участки прохладной водой. Обработайте ожог антисептиком.
Важно не подставлять пораженные участки под солнечные лучи как минимум пару дней. Тогда вам вообще не придется бороться с волдырями.
Помощь при ожоге ясенцем
Почему появляются ожоги: повреждения кожи вызывают токсины, которые содержатся в эфирных маслах растения (а их у него очень много). Волдыри и язвы появляются через сутки после контакта с цветком и очень медленно заживают. Могут достигать больших размеров.
Как лечить ожог: Сразу после соприкосновения с растением необходимо промыть кожу с обильным количеством воды. Если вы не смогли вовремя промыть кожу и обнаружили на следующий день огромные волдыри, лечите их как ожог второй степени – интенсивно смягчайте и питайте кожу пантенолом.
Старайтесь сделать так, чтобы пузыри не лопались как можно дольше – защищайте их повязками и одеждой. Так кожа под вздутой поверхностью успеет восстановиться. Если пузыри лопнули, а эпидермис еще не зажил, обработайте ранки антисептиком и наложите на них стерильную повязку.
При ожоге любым растением коже требуется интенсивное питание для быстрого восстановления. Воспользуйтесь кремом «Ла-Кри», который не вызывает раздражения и может быть использован даже для ухода за детской кожей: в нем нет аллергенов. Активные компоненты – это пантенол, экстракты и масла растений.
Клинические исследования
Проведенное компанией совместно с Союзом педиатров России клиническое исследование доказывает высокую эффективность, безопасность и переносимость продукции ТМ «Ла-Кри» для ежедневного ухода за кожей ребенка с легкой и средней формой атопического дерматита и в период ремиссии, сопровождающегося снижением качества жизни больных. В результате терапии отмечено снижение активности воспалительного процесса, уменьшение сухости, зуда и шелушения.
Доказано, что крем «Ла-Кри» для чувствительной кожи уменьшает зуд и раздражение, снимает покраснение кожи, увлажняет и бережно ухаживает за ней. Средство рекомендовано Союзом педиатров России.
Врач-дерматовенеролог КДЦ «Арбатский» Пироговского Центра Павел Ворожейкин рассказал «Комсомольской правде», как устранить зуд от укусов насекомых, ожоги от солнца и различной травы.
Павел Юрьевич объяснил, как лучше действовать при летних неприятностях, подстерегающих на природе. Например, при ожогах от борщевика или укусах слепней. Специалист призвал не надеяться на народные средства, пользоваться препаратами из аптек и в сложных случаях обращаться к врачу. Например, при сильном обгорании на солнце, так как есть риск появления кожных новообразований, или при серьезных отеках от укусов насекомых — такие случаи в последние два года заметно участились.

Летние напасти, которые преследуют выбравшихся на природу горожан
Лето в этом году выдалось жарким и особенно хорошо проводить его на природе, купаясь в водоемах и загорая, набираясь витамина D и активно восстанавливая свой иммунитет после сложной для всех нас зимы и весны. Расслабиться хочется настолько, чтобы не думать ни о чем. А между тем, на отдыхе на природе и на даче мы можем столкнуть с проблемами, которые способны основательно подпортить нам безоблачные деньки. Как сделать свое лето здоровым и безопасным, «КП» рассказал врач-дерматовенеролог Пироговского Центра (КДЦ «Арбатский») Павел Ворожейкин.
Лето в этом году выдалось жарким и особенно хорошо проводить его на природе, купаясь в водоемах и загорая, набираясь витамина D и активно восстанавливая свой иммунитет после сложной для всех нас зимы и весны. Расслабиться хочется настолько, чтобы не думать ни о чем. А между тем, на отдыхе на природе и на даче мы можем столкнуть с проблемами, которые способны основательно подпортить нам безоблачные деньки. Как сделать свое лето здоровым и безопасным, «КП» рассказал врач-дерматовенеролог Пироговского Центра (КДЦ «Арбатский») Павел Ворожейкин.
Крапива
При касании стеблей и листьев крапивы, кожу человека прокалывают мельчайшие волоски этого растения. А через них, как через мини-шприцы, в ранку попадает гистамин и муравьиная кислота. Именно из-за них появляются красные пятна, ощущается сильный зуд.
Что советует «народная мудрость»: подержать пораженное место под холодной водой, протереть соком петрушки.
Комментарий врача:
Ожоги крапивой не несут вреда здоровью взрослого человека. Раздражение на коже, как правило, кратковременное и проходит само.
— Если ожоги крапивой доставляют сильное беспокойство, можно применить антигистаминный (противоаллергический) препарат в виде геля, — говорит Павел Ворожейкин.
Он снимет зуд и остановит возможную аллергическую реакцию.
А вот маленький ребенок вполне может «искупался» в крапиве по самую макушку. В таком случае реакция на коже будет обширная, зуд и раздражение довольно сильные — малыша аж потряхивает. Дайте ему противоаллергический препарат и обратитесь к врачу.
— Применять народные средства я бы не рекомендовал. Если нет под рукой антигистаминного препарата в каплях или таблетках, то можно использовать вариант для наружного применения, в виде геля, — говорит врач-дерматовенеролог.
Борщевик
Высокое растение с огромными листьями и цветами-зонтиками — борщевик Сосновского — лучше обходить стороной. Сок этого растения, попадая на кожу, (если решили его сломать, например) способен вызвать повышенную чувствительность к ультрафиолету. И как только вы попадете под солнце, на месте контакта сока с кожей «расцветет» огромный ожог, вплоть до волдырей.
Что советует «народная мудрость»: обрабатывать пораженные участки кожи отваром коры дуба.
Комментарий врача:
С ожогами от борщевика шутить и заниматься самолечением не стоит, чтобы не занести инфекцию предупреждает наш эксперт:
— Эти пузыри на коже в отдельных случаях требуют даже хирургической обработки, — объясняет Павел Ворожейкин.
— Поэтому проще ожог предотвратить: когда вы косите траву на даче, стоит закрывать все участки тела, чтобы ни сок, ни кусочки листьев и травы не попадали на открытую кожу. Если вы скошенную траву куда-то собираете, то обязательно надевайте хозяйственные перчатки.
Ну а если по недосмотру все-таки испачкались в соке борщевика — ближайшее время носите закрытую одежду, чтобы на поврежденные участки не попал ультрафиолет, а лучше избегайте выходов на солнце.
Искусали насекомые
Днем на даче, а особенно около водоемов, буквально роятся над бледными телами горожан слепни и оводы. Вечерами набрасываются комары. В любое время от рассвета до заката караулят осы и пчелы.
Что советует «народная мудрость»: жало пчелы извлечь из ранки булавкой, места укусов протирать содовым раствором (чайная ложка соды на стакан кипяченной воды) — снимает зуд.
— Если вас искусали пчелы, осы, слепни, первым делом нужно предотвратить развитие анафилактического шока. Укусы этих насекомых токсичны и способны вызывать сильные аллергические реакции. — предупреждает дерматолог Павел Ворожейкин. — Примите любое антигистаминное средство. Если вас атаковала пчела, не ковыряйте рану в поисках жала. Промойте ужаленное место, обработайте хлоргексидином (не спиртом) и приложить лед, чтобы облегчить боль. К укусам слепней и оводов подход такой же.
Особенно опасными укусы насекомых могут быть для аллергиков. Вплоть до смертельного исхода. Поэтому при сильном сердцебиении, одышке, рвоте, потере сознания, повышении температуры (достаточно одного из этих симптомов) — вызывайте скорую помощь.
В тему
— В последние два года в своей врачебной практике отмечаю такие случаи: обращаются пациенты с жалобами, мол, покусали то ли комары, то ли мошки. После этих укусов суставы опухают настолько, что становится трудно ходить, — рассказывает врач-дерматовенеролог. — Приходилось вводить гормональные препараты, чтобы снять последствия атаки насекомых. Поэтому будьте внимательны, если мошкара покусала сильно и зуд непереносим, не мучайтесь — выпейте антигистаминный препарат и протрите места укусов антисептиком, можно водным раствором хлоргексидина. Антигистаминное можно применить и наружно — в виде геля на места покусов. Не стесняйтесь обращаться к врачу с такими, казалось бы, мелкими жалобами.
Солнечный ожог
Что на курортах нужно обязательно пользоваться солнцезащитными средствами, это многие уже выучили. Но покупать недешевый крем ради купания в ближайшей речке?! А ведь и в средней полосе легко и просто можно сгореть, особенно, если принимать солнечные ванны в часы активного солнца — с 12 до 16 часов.
Что советует «народная мудрость»: смазать покрасневшие участки кожи прохладным кефиром или нежирной сметаной.
Комментарий врача:
— От народных средств в виде сметаны и кефира лучше отказаться, так как они могут вызвать еще большее воспаление, а иногда и нагноение, из-за содержащихся в них бактерий.
Много лет врачи напоминают об этом, но большинство из нас до сих пор, переборщив с загаром, идет не в аптеку, а в магазин за кефирчиком.
— Есть известный препарат декспантенол (может выпускаться под разными торговыми марками) — и в виде спрея, и в виде крема. Он хорошо оказывает первую помощь при солнечных ожогах, — советует врач-дерматовенеролог Павел Ворожейкин. — Если обгорели сильно, например, заснули на пляже, следует показаться доктору, потому что любой солнечный ожог — это потенциальный риск новообразований кожи.
Важно!
Покупая солнцезащитный крем, важно, помимо индекса защиты от солнца SPF фильтра, обращать внимание на индекс PPD. Если на тюбике есть такая маркировка (она обычно содержится в описании продукта), это означает, что он защищает от рака кожи.
Экономить на солнцезащитных кремах не стоит, лучше покупать эту продукцию в аптеках. Обращайте внимание, сколько может храниться открытый тюбик — эта маркировка в месяцах наносится рядом со значком открытой крышечки. Обычно прошлогодний неиспользованный крем к новому пляжному сезону успевает испортиться. Не ленитесь смазывать кремом все открытые места на теле, включая голову и уши. На пляже наносим крем и на пятки, они тоже загорают.
Оксана Нараленкова
© 2022 ФГБУ «НМХЦ им. Н.И. Пирогова» Минздрава России. Использование материалов сайта полностью или частично без письменного разрешения строго запрещено.
Читайте также:

