Чем убрать кожные наросты на ногах
Обновлено: 28.04.2024
Наросты на пальцах стоп — области, в которых происходит смещение плюсневой кости. В нормальном физиологическом положении плюсневые кости должны находиться параллельно друг другу, а когда они меняют угол наклона, появляются неэстетичные выпирания — шишки. Степень визуальной выраженности деформации и интенсивности симптомов зависит от того, насколько сильно отклонилась кость. По этому признаку выделяют 4 стадии патологии:
I — смещение не достигает 20 градусов, дискомфорт отсутствует;
II — смещение приближается к градусам, ноги ноют после долгой ходьбы;
III — отклонение составляет не более 50 градусов, при ходьбе часто возникает боль, трудно подобрать обувь;
IV — кость отклоняется более чем на 50 градусов, происходит деформация стопы и других пальцев, болевой синдром сохраняется даже в состоянии покоя.
В группу риска развития проблемы входят спортсмены, женщины, которые постоянно носят неудобную обувь, люди со стоячей работой. Чтобы не допустить постоянной боли и деформации стопы из-за шишек, важно своевременно обратиться ортопеду и пройти назначенный курс лечения.
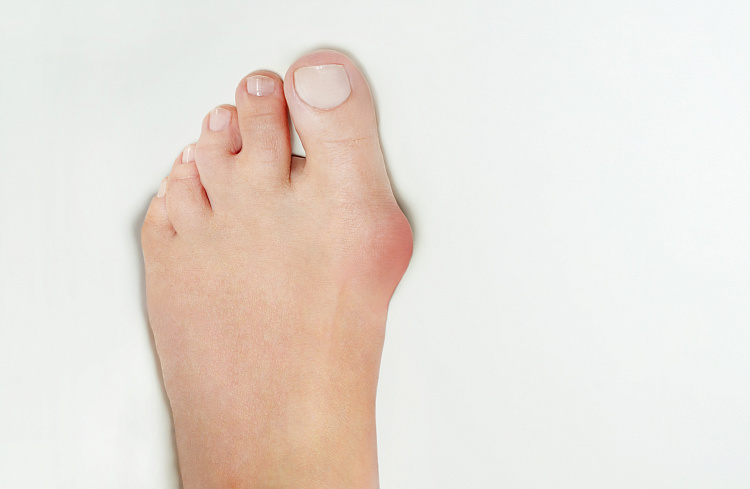
Причины появления шишек на пальцах ног
- Заболевания. В эту группу причин входит подагра, артроз, гигрома, деформация Тейлора и другие недуги. При них наросты могут быть воспалительными и невоспалительными.
- Стоячая работа. Проблема часто беспокоит продавцов, парикмахеров, бариста, учителей и представителей других профессий, которые находятся на ногах больше 8 часов в день и подвергают стопы чрезмерной нагрузке.
- Занятия спортом. В группу риска входят профессиональные спортсмены, которые занимаются футболом, бегом, велоспортом и другими видами спорта, где нагрузке подвергаются преимущественно ноги.
- Ношение неудобной обуви. Туфли с узкими носами, на высоком каблуке или с неудобной колодкой приводят к тому, что нагрузка на стопу возрастает и распределяется неравномерно. Если носить неудобную обувь регулярно, это может спровоцировать деформацию плюсневых костей, появление наростов и болевого синдрома.
- Гормональная перестройка. На прочность костных структур влияют гормоны. Когда в организме происходят гормональные колебания при беременности, климаксе или подростковой перестройке организма, это может привести к деформации костных структур ступни.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Типы наростов на пальцах стоп
В зависимости от локализации шишек и характера деформации структур ступни, выделяют следующие виды наростов:
При вальгусной деформации
При патологии происходит искривление плюсне-фалангового сустава первого пальца, при котором происходит постепенная деформация и отклонение других пальцев стопы. Патология хорошо заметна визуально даже на ранних стадиях. её можно выявить по характерной шишке на большом пальце, который отклоняется кнаружи.
При деформации Тейлора, гигроме и артрозе
Если косточка выпирает на мизинце, пациенту диагностируют деформацию Тейлора — заболевание, которое поражает фаланги пятого пальца и сопровождается варусной деформацией. Из-за заболевания сам палец отклоняется внутрь, а сустав — наружу.
Шишки на пальцах ног могут образоваться также из-за дегенеративных изменений сочленений. В таких случаях развиваются остеофиты, которые чаще всего локализуются на своде стопы. Проблему провоцируют бурситы и артриты.
При гигроме появляются неболезненные шишки, которые могут доставлять дискомфорт только из-за больших размеров. Они могут локализоваться на тыльной стороне ступни, а также под коленями и в области голеностопа.
При подагре, бурсите, полиартрите
Для бурсита характерно размещение шишек на ногах сверху пальцев и под ними. Если наросты локализуются на всех фалангах, кроме мизинца и большого пальца, пациенту диагностируют полиартрит мелких суставов. В различных участках ступни могут образоваться шишки невоспалительного характера — подагрические тофусы. Они появляются из-за отложений солей мочевой кислоты.
Методы диагностики
Чтобы обнаружить наросты на ногах, оценить их размеры и локализацию, врач проводит медицинский осмотр. Для определения причин появления шишек специалист проводит пациента на лабораторные анализы и аппаратную диагностику. В клинике ЦМРТ врачи ставят диагнозы при помощи следующих видов инструментальных исследований:

Их часто путают с сухими мозолями из-за внешнего сходства и особенностей локализации. Неправильное лечение или игнорирование проблемы приводят к рецидивам, резкой болезненности, разрастанию новообразований. Избавляться от подошвенных бородавок рекомендуется в клинических условиях. Дома это делать намного сложнее.
Как выглядят подошвенные бородавки
Подошвенными бородавками или, в просторечии, шипицами, называют доброкачественные проявления нескольких штаммов вируса папилломы человека. В отличие от своих «собратьев», оккупирующих обычно более нежные кожные покровы рук, шеи или лица, эти стремятся туда, где эпидермис грубый и подвергается постоянному трению.
Обнаруживают их случайно. Главный симптом — резкая колющая боль в ступне или между пальцами, как от попавшего внутрь камушка или занозы. При осмотре становятся видны рельефные округлые ороговевшие бляшки белого или желтоватого цвета с углублениями в центре. Иногда внутри проступают темные точки — поврежденные капиллярные сосуды дермы. Поверхность кожи в местах поражений обычно шороховатая или глянцево-гладкая. Характерный папиллярный рисунок на ней отсутствует. Это — главное внешнее отличие папиллом от обычных натоптышей. Сухие мозоли кожный узор сохраняют всегда.
При надавливании на шипицу ощущается резкая боль. Ороговевшие клетки прорастают вглубь, раздражая при движении здоровые ткани. В запущенных случаях или при попытках сорвать такую «мозоль» выступает кровь. Повреждения бородавок часто провоцируют развитие вторичных инфекций, что приводит к нагноениям. Онкологической опасности такие новообразования не представляют, но вызывают сильный физический дискомфорт.
Откуда берутся подошвенные бородавки
ВПЧ проникает в организм извне. Патогены любят влажную среду. Заразиться можно, надев чужую обувь, пренебрегая правилами гигиены в салонах педикюра, бане, сауне или бассейне. Подавляемый иммунитетом вирус может годами себя не проявлять. Но в ослабленном организме вирусные частицы начинают делиться очень быстро. Размножению подошвенных штаммов способствуют:
усиленная потливость ступней;
неудобная тесная обувь;
микротрещины на коже;
грибковые инфекции ног;
нарушение кровообращения при деформации суставов: артритах, артрозах, плоскостопии.
Внутри эпидермиса вирус поражает сначала базальный слой. Затем провоцирует разрастание ороговевших частиц, образующих характерные твердые бляшки на коже.
Главный симптом этой формы ВПЧ — сильная боль во время ходьбы. Корешки, достигающие нижнего слоя дермы, постоянно травмируют нервные окончания. Многим больным приходится отказываться от привычной обуви, пользоваться толстыми мягкими стельками, чтобы смягчить мучения.
Как их диагностировать
Предварительный диагноз врач-дерматолог ставит после жалоб пациента и внешнего осмотра стоп. Для исключения злокачественного онкологического иногда проводят лабораторное исследование на определение вида штамма.
За диагностикой следует обращаться только в лицензированные медицинские учреждения. В косметических салонах не всегда есть специалисты должной квалификации. Дома отличить шипицу от сухой мозоли «на глаз» также удается не всегда.
Лекарства от подошвенных бородавок
В состав препаратов для удаления папиллом входят антивирусные соединения, иммуномодуляторы или вещества, разрыхляющие роговой слой кожи. К подавляющим размножение патогенов относятся:
Фторурацил: 5-процентный крем для местного применения, активирует защитные клетки, замедляет разрастание бородавок;
Имиквимод: способствует выработке интерферонов, препятствует дальнейшему поражению кожных покровов;
Виферон: гель для наружного нанесения, обладает высокой антивирусной активностью.
Эти средства практически не имеют побочных действий, но на запущенной стадии папилломатоза малоэффективны. Для разрушения и удаления крупных бородавок применяют кератолитики, некротизирующие и криопрепараты. Все они требуют осторожного обращения, так как содержат кислоты, щелочи и другие химически активные компоненты. Перед использованием необходимо одобрение дерматолога.
Популярные средства от бородавок:
Салипод: пластырь с салициловой кислотой, размягчает пораженные слои кожи, позволяя удалить бородавку и добраться до ее корня;
Суперчистотел: раствор, «выжигающий» ороговевшие слои, способствует некротизации и отмиранию папиллом;
Криофарма: раствор в аэрозольной форме, содержит азотистое соединение, замораживающее участки пораженных тканей.
Наносить эти препараты требуется точечно — на бородавки, четко следуя инструкции, чтобы не повредить здоровую кожу. Период отмирания бородавок после их применения: от 5 до 20 дней. В запущенных случаях нужно повторять процедуру. Остатки папиллом необходимо удалять механически, а ранки — обрабатывать раствором йода.
Клиническое лечение подошвенных бородавок
Врачебная помощь в этих случаях считается более действенной, чем домашняя терапия. Для разрушения новообразований применяют:
Криодеструкцию. На папилломы наносят замораживающий жидкий азот. Процедура практически безболезненна, проводится амбулаторно, длится несколько минут. Бородавки отмирают через 5–10 дней, на их месте образуются небольшие быстро заживающие струпья. Важно не допустить повторного инфицирования ранга.
Электрокоагуляции. Наросты выжигают высокочастотным электротоком. Метод подходит для неглубоких бородавок, проводится под местным обезболиванием. До полного заживления тканей после процедуры требуется носить стерильные повязки.
Радиоволновое лечение. Дороже предыдущих способов. В процессе врач удаляет пораженные участки миниатюрным аппаратом, нагревающим ткани. Радионож избавляет от папиллом сразу, убирая глубоко проросшие. При этом исключается кровотечение из ранок, попадание инфекций, редко возникают рецидивы.
Лазерное лечение. Дает наилучший эстетический результат, так как локальное облучение не оставляет глубоких рубцов, не травмирует здоровую кожу. Операция практически безопасная, не требует повторных сеансов и длительного восстановления. Единственный недостаток — относительная дороговизна.
Выбор метода удаления бородавок зависит от финансовых возможностей пациента, наличия технического оборудования в клинике. Перед операцией требуется пройти общее медицинское обследование.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Гиперкератоз стоп представляет собой избыточное ороговение и утолщение эпидермиса в области подошвы. В результате кожа становится грубой и сухой, могут появиться мозоли и даже кровоточащие трещины. Именно поэтому такой патологический процесс относится не только к косметическим проблемам.
Если и вам знакомо такое состояние дермы, затрудняющее ношение легких босоножек и сланцев в летнюю жару, возможно, стоит уделить повышенное внимание своим ножкам. Диагностику заболевания можно пройти у подолога, дерматолога или ортопеда. А вот о способах лечения и профилактике гиперкератоза стоп вы узнаете из нашей статьи.
Причины гиперкератоза стопы

Гиперкератоз стоп – это натоптыш, который возникает из-за разрастания рогового слоя до 1 см и более. Данное заболевание может иметь и осложнения, которые проявляются в виде мозолей (мягких либо твердых), язвенных образований из-за чрезмерного давления на стопу, а также кровоизлияний. Все это не представляет никакой угрозы здоровью человека, но выступает неприятным косметическим дефектом, мешающим нормально передвигаться. Для того чтобы от него избавиться, проводятся различные мероприятия. Чаще всего патология появляется у тех, кто страдает диабетом, поэтому в данном случае, кроме процедур, направленных на устранение внешних симптомов, требуется лечение самого заболевания.
Нередко при гиперкератозе стоп возникают трещины, которые приносят больному довольно сильный дискомфорт. Однако подобное явление необязательно связано с отвердением ороговевшего слоя кожи, поскольку причиной может быть просто плохой уход за ногами.
Гиперкератоз можно разделить на следующие группы в соответствии с клинической картиной:
В этом случае заболевание появляется по причине нехватки в организме витамина А и плохой гигиены. Из-за ороговевшего слоя происходит закупорка волосяных фолликулов, что в итоге приводит к образованию мелких прыщей.
Самыми распространенными местами появления данной формы патологии являются бедра, локти, ягодицы и колени.
При несвоевременно начатом лечении или его отсутствии недуг может распространиться дальше, и прыщей станет больше. Данную форму болезни нередко можно встретить у детей, и поражает она чаще руки, ноги, лицо.
Рекомендуемые статьи по теме:
В данном случае заболевание проявляется в виде образований желтого цвета, напоминающих бородавки. Основным местом локализации становятся стопы и ладони.
Бородавчатый гиперкератоз наблюдается чаще всего из-за недостаточной выработки кератина или чрезмерной нагрузки на стопы.
Основной симптом этого вида гиперкератоза – наличие обширных шелушащихся участков кожного покрова. Может наблюдаться на локтях, голове, руках, лице, ногах и т. д. Встречаются случаи, когда заболевание поражает всю кожу на теле человека.
Этим видом недуга чаще всего страдают взрослые мужчины. У женщин он практически не встречается.
Для диагностики болезни достаточно осмотра. На коже можно наблюдать коричневые или желтые папулы большого размера (0,1–0,5 см). Основными местами поражения становятся голени и бедра. При отсутствии лечения гиперкератоз может перейти на слизистую рта, а также уши.
Независимо от форм заболевания чаще всего они появляются из-за проблем с синтезом кератина.
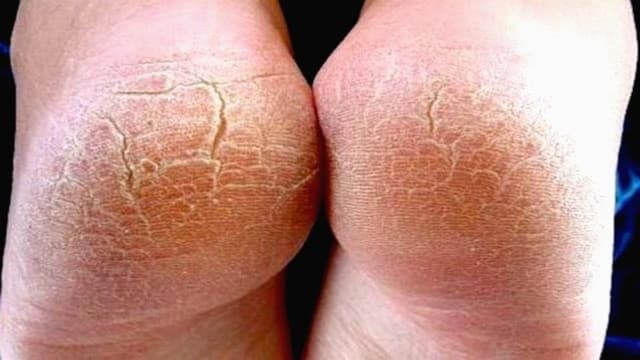
Причины развития гиперкератоза стоп (фото выше) могут быть разными, но все они делятся на внешние и внутренние.
Влияние на развитие патологии, которая представляет собой разрастание рогового слоя, оказывают:
Длительная нагрузка на отдельные участки стопы может привести к возникновению недуга. Дело в том, что при постоянном давлении начинается ускоренное размножение ростковых клеток. Когда у человека все в порядке со здоровьем, обновление верхнего слоя эпидермиса происходит методично, то есть старый отшелушивается, образуется новый. Но когда начинается слишком быстрое деление клеток, этот процесс нарушается, поскольку поверхностный слой не успевает слущиваться, а роговой все также растет, что в итоге приводит к гиперкератозу.
Ношение обуви не по размеру тоже является распространенным внешним фактором, который и становится причиной данной патологии. Причем давление на подошву оказывают не только очень тесные или узкие туфли, но и слишком свободные и стоптанные. Дело в том, что в такой обуви нет необходимой фиксации ноги, что приводит к трению и повышенной нагрузке на стопу, а затем к патологическому изменению.
Не менее распространенным внешним фактором является большая масса тела или высокий рост, что тоже способствует избыточному давлению на нижние конечности. Причиной гиперкератоза может также быть деформация стопы врожденная (в виде косолапости или плоскостопия) либо приобретенная (операции, травмы). Нагрузка сверх физиологической нормы, оказываемая на некоторые участки, приводит к повышенному на них давлению.
Гиперкератоз возникает достаточно часто из-за заболеваний, связанных с кожей или эндокринной системой. Когда у человека имеется сахарный диабет, в организме начинаются проблемы с обменом углеводами. В результате чувствительность ног (болевая и тактильная) меняется, происходит нарушение трофики тканей и кровообращения, дерма сохнет, появляются язвы и другие факторы, способные привести к развитию гиперкератоза.
Проблемы, связанные с кожей, к примеру, ихтиоз, псориаз, ладонно-подошвенная кератодермия (ЛПК), осложнения с кератиновым синтезом (врожденные) тоже нередко становятся причиной возникновения этого дефекта.
Вероятность появления болезни с последующим ее прогрессированием увеличивается в несколько раз в том случае, если происходит сочетание внешних и внутренних факторов. Если человек, страдающий сахарным диабетом, будет носить слишком тесную обувь, то прогноз в отношении жесткого рогового слоя (ЖРС) для него будет совсем неблагоприятным.
Как проявляется гиперкератоз кожи стоп
Симптоматика заболевания может быть различной в зависимости от его формы и степени тяжести.
Мозоль — плотное утолщение рогового слоя кожи, возникающее от частого трения или давления на кожу. Проявляется в виде плотных ороговевших зон, содержащих мертвые кожные клетки — сухая мозоль; или “водянки” — мозольного пузыря, заполненного клеточной жидкостью. К причинам образования мозолей относят ношение неправильно подобранной обуви, особенности строения ступни. Ношение специальных защитных средств, регулярная обработка ороговевшей кожи во время педикюра приводит к уменьшению мозоли с последующим исчезновением. Хирургическое удаление показано в случае застарелых, болезненных мозолей.
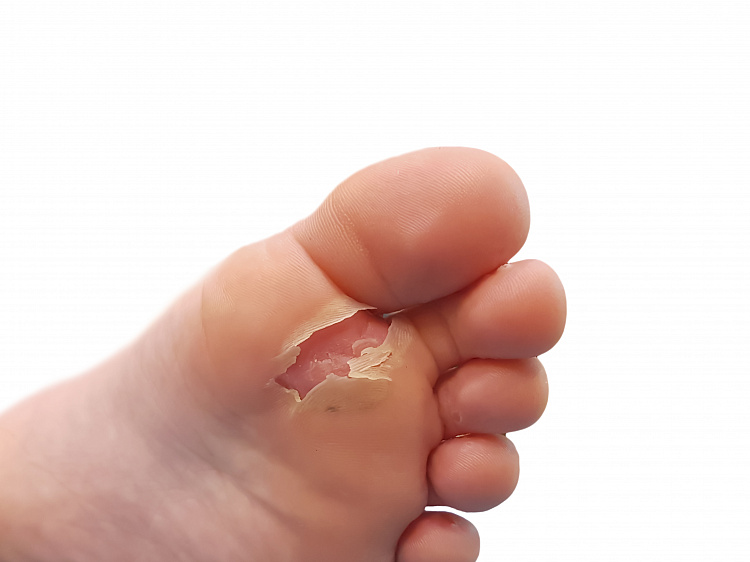
Причины мозолей на стопах и пятках
На месте, где кожа стопы, испытывает систематическое трение или давление, возникает толстый слой омертвевших клеток, которые не успевают отшелушиваться и удаляться с кожи, далее происходит их наслоение и образование мозоли. Чаще мозоли на стопах и пятках появляются от неправильно подобранной, не разношенной, тесной, неудобной обуви.
Плоская подошва увеличивает нагрузку на свод стопы, высокий каблук сдавливает пальцы, неудобный внутренний шов усиливает трение. При носке узкой обуви трению подвергаются соприкасающиеся с ней участки кожи. В подобных ситуациях мозоли появляются с наружной стороны большого пальца стопы, между пальцами. Мокрые мозоли возникают из-за усиленного потоотделения ног, когда под действием пота кожа размягчается, образуется водянка.
Мозоли на пятках могут быть следствием дефектов стопы, неправильной походки, занятий спортом, симптомом различных заболеваний. К таким относят:
- пяточную шпору;
- плоскостопие;
- молоткообразные пальцы стопы;
- артрит и артроз;
- воспаление синовиальной сумки;
- деформирующий остеоартроз.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Типы мозолей на стопах и пятках
В зависимости от причин и способов проявления мозоли на ногах бывают двух видов:
Мокрые мозоли на стопах и пятках
Это мозольный пузырь, заполненный прозрачной жидкостью. Под воздействием трения роговой слой эпителия смещается по отношению нижерасположенных слоев. Сначала на месте трения возникает отечность и покраснение, далее поверхностный слой эпителия отслаивается, образуется пузырь, постепенно заполняющийся тканевой жидкостью. Жидкость может содержать кровь — кровяная мозоль. Подобное связано с расположением кровеносных сосудов близко к поверхности кожи, их сильным травмированием. После вскрытия пузыря изъязвляется открытая рана, прикрытая остатками омертвевшей кожи. Человек жалуется на боль, ощущения жжения, возникают трудности в ношении обуви.
Сухие мозоли на стопах и пятках
Это желтые или желто-серые уплотнения на коже, выступающие над поверхностью стопы. Сами по себе не вызывают боли, дискомфорт появляется при надавливании, ходьбе, сдавливании тесной обувью. Если сухие мозоли имеют стержень и уходящий под кожу корень, то ее называют стержневой. В центре находится отверстие, через которое просматривается “головка” мозоли. Возникают преимущественно в месте повреждения стопы посторонним предметом на тыльной стороне пальцев, коже подушек между 3 и 4 межпальцевых промежутках, реже на подошве.
Цитата от специалиста ЦМРТ

Цитата от специалиста ЦМРТ
Образование мозолей может быть опасным для некоторых категорий пациентов, например, для страдающих некомпенсированным сахарным диабетом или нарушением кровообращения. В таких случаях необходима консультация специалиста для определения причин регулярного появления мозолей. Некоторые хронические мозоли могут мешать ходьбе и ограничивать выбор обуви, поэтому также требуют консультации со специалистом, консервативного или оперативного лечения.

Методы диагностики
Мозоли на стопах определяют по внешнему виду. Задача врача — выяснить и устранить причину появления мозоли, отличить мозоль от подошвенных бородавок, заусенец, повышенного ороговения кожи на генетическом уровне. В разговоре специалист уточняет, какую обувь носит пациент, особенности профессии, увлечения, хобби. Если при осмотре были определены признаки деформации стопы, потребуется осмотр ревматолога, ортопеда, подолога. В тех случаях, когда диагностирован атеросклероз, сахарный диабет, нарушение венозного оттока в нижних конечностях, варикозное расширение вен, для выбора оптимального курса лечения понадобиться консультация эндокринолога, сосудистого хирурга, невролога.
В сети клиник ЦМРТ для подтверждения диагноза и уточнения причин образования мозолей на стопах и пятках применяют следующие методы:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Чек-ап (комплексное обследование организма)

КТ (компьютерная томография)
К какому врачу обратиться
При необходимости удалить мозоль обратитесь к травматологу или хирургу. Если натоптыши появляются регулярно и не связаны с ношением неудобной обуви, врач порекомендует записаться на приём к эндокринологу или ортопеду.

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Шантырь Виктор Викторович

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Барктабасов Самат Тургунбекович

Яровский Ярослав Иванович

Славин Дмитрий Вячеславович

Громов Алексей Вячеславович
Лечение мозолей на стопах и пятках
Мозоли на ногах проходят самостоятельно или удаляют консервативным, хирургическим способом. Изначально, необходимо определить и устранить факторы трения и давления. Чаще достаточно сменить неудобную, слишком тесную обувь. Избавиться от боли и дискомфорта во время движения помогают силиконовые накладки на мозоль. Если мозоль образовалась под или между пальцами используют разделяющие прокладки, рукава и чехлы на пальцы. Удаление сухой мозоли проводят в ходе педикюра: снимают ороговевший слойя специальной фрезой, салициловой кислотой, применяют другие размягчающие препараты.
Лечение мокрой мозоли проводят, как при открытых ранах: обрабатывают место антибактериальными лекарствами, заклеивают бактерицидным пластырем. В случае заболевания или дефекта стопы, приводящих к образованию ороговевшего слоя эпителия, курс терапии составляют совместно с врачом, специализирующимся на проблеме. Застаревшие, тверды, болезненные мозоли, не поддающиеся консервативной терапии удаляют лазером, радиоволновым методом, замораживают жидким азотом, иссекают хирургическим способом.
В сети клиник ЦМРТ лечение мозолей на стопах и пятках проводят разными методами:
Уплотнения под кожей – болезненные или безболезненные образования, возникающие в разных местах – на конечностях, в области паха, на лице, голове, спине, шее или груди. Они могут появляться после травмы, при нарушении обмена веществ или обострении какого-либо заболевания. При выявлении шишек под кожей следует обязательно проконсультироваться с врачом, чтобы исключить злокачественные опухоли или при их наличии начать правильное лечение.
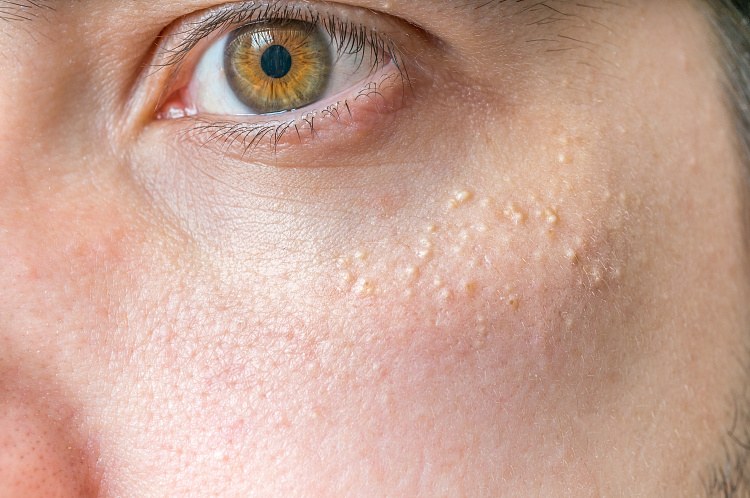
Симптомы уплотнений под кожей
Образования под кожей сопровождается такими симптомами:
- воспаление мягких тканей;
- болезненные ощущения;
- повышение температуры тела;
- интоксикация организма;
- ухудшение общего состояния.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 19 Мая 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Причины
К причинам возникновения уплотнений под кожей относятся:
- фиброма кожи;
- гемангиома;
- инфекционные заболевания;
- бородавка;
- родимое пятно;
- инородные тела;
- усиленная работа сальных желез.
Виды уплотнений
Врачи выделяют множество видов подкожных уплотнений. Наиболее распространенными считаются:
- липомы;
- гигромы;
- атеромы;
- увеличенные лимфатические узлы;
- просянка;
- абсцесс;
- грыжа;
- злокачественные новообразования.
Цитата от специалиста ЦМРТ

Цитата от специалиста ЦМРТ
Причины образования уплотнений под кожей могут быть совершенно разными. Заочно ставить диагноз по одному такому симптому, даже учитывая локализацию образования, нельзя. Необходима очная консультация специалиста. Среди причин — аллергическая реакция, гормональные нарушения, аутоиммунные заболевания, доброкачественные или злокачественные опухоли. Важно не откладывать визит к специалисту и пройти назначенные исследования для постановки точного диагноза.

Липомы
Липомы или жировики – доброкачественные опухоли, возникающие в жировой ткани кожи. Бывают единичными и множественными. Они появляются у людей с патологиями печени, заболеваниями поджелудочной железы, при сахарном диабете и на фоне алкоголизма. также на липомы могут оказывать влияние генетическая предрасположенность, болезни мочевыделительной системы и гормональные изменения в организме.
Жировики чаще диагностируются у женщин во возрасте от 30 до 45 лет. У них возникают безболезненные твердые шарики под кожей. Уплотнения имеют склонность к росту.
Гигромы
Гигрома или синовиальная киста – доброкачественная опухоль, наполненная серозно-слизистой или серозно-фиброзной жидкостью. Она может развиться после неудачной хирургической операции на кисти, вследствие травмы или наследственной предрасположенности. У женщин синовиальная киста встречается в 3 раза чаще, чем у мужчин. Гигромы могут вызывать острую боль или сопровождаются постоянными тупыми болями. В 40% случаев они не вызывают симптомов.
Атеромы
Атерома – доброкачественная округлая опухоль, состоящая из капсулы, заполненной густой желтой или белой жидкостью с неприятным запахом. Они диагностируются у 5-10% людей. Атеромы бывают 2 видов- истинные и ложные. Истинные атеромы появляются из микрочастиц эпидермиса при наследственной предрасположенности. Ложные образования развиваются в области закупорки сального протока, приводя к скоплению секрета. Атеромы могут возникать у людей с нарушенным обменом веществ, при неблагоприятных экологических условиях и гормональных изменениях.
Увеличение лимфоузлов
Воспаление лимфоузлов может быть симптомом инфекций. Вблизи с увеличенным лимфоузлом иногда можно заметить царапину или глубокую рану. Если после ее лечения уплотнение не рассосалось и вызывает болевые ощущения, следует немедленно посетить врача.
Просянка
Заболевание, характеризующееся образованием мелких белых уплотнений. Они могут быть единичными или сгруппированными. Просянка возникает при задержке кожного сала и неправильном уходе за кожей. Нередко белые угри выявляют на коже лица у новорожденных детей. Со временем они самостоятельно проходят, не вызывая осложнений.
Абсцесс
Характеризуется болезненным уплотнением под кожей, покраснением и местным повышением температуры. Причинами абсцесса могут стать механические повреждения, удар и инъекция. Необходимо сразу обратиться к врачу, чтобы избежать негативных последствий.
Грыжа
Припухлость развивается в области бедер, паха, пупка и других мест. Ее могут вызывать хронические патологии легких, поднятие тяжестей, беременность и роды, запоры и травмы позвоночника. Грыжа нередко сопровождается болевым синдромом, тошнотой и рвотой.
Злокачественные опухоли
Их особенностью считается то в течение длительного времени они протекают бессимптомно. Заметные проявления возникают на поздних стадиях, когда образования достигают значительных размеров. В таких случаях требуется только оперативное вмешательство.
Диагностика
Для выявления липомы врач проводят опрос пациента и визуальный осмотр с пальпацией пораженного места. Из инструментальных методов применяют УЗИ, электрорентгенография, компьютерная томография и МРТ. Они помогают определить очаги просветления.
Обнаружить гигрому можно с помощью рентгенографии, УЗИ или пункции гигромы. При подозрении на грыжу врач назначает УЗИ и диафаноскопию.
Для диагностики уплотнений под кожей в сети клиник ЦМРТ используют такие методы:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Чек-ап (комплексное обследование организма)

КТ (компьютерная томография)
К какому врачу обратиться
Если вы заметили новое уплотнение под кожей, запишитесь на прием к терапевту. Он оценит возможный характер образования, выяснит предрасполагающие причины и направит к соответствующему специалисту: к хирургу для удаления доброкачественного образования или к онкологу для лечения злокачественной опухоли. Если уплотнение небольшое, терапевт может назначить лечение самостоятельно.

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Шантырь Виктор Викторович

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Барктабасов Самат Тургунбекович

Яровский Ярослав Иванович

Славин Дмитрий Вячеславович

Громов Алексей Вячеславович
Лечение уплотнений под кожей
При липомах врач назначает оперативное вмешательство. К современным методикам хирургического лечения относится удаление уплотнения лазером, ультразвуковая, радиоволновая и криогенная деструкция. Также в курс лечения входят витаминные комплексы, иммунные и противовоспалительные препараты, гормональные средства. Пациент во время лечения должен придерживаться диетического питания.
При гигромах эффективными методами лечения считаются парафиновые прогревания, аппликации лечебной грязью и электрофорез с плазмолом. В отягощенных случаях требуется введение в пораженные участки глюкокортикоидов и отсасывание гнойного содержимого.
Если у пациента неглубокая атерома, тогда эффективно накладывать повязки с антисептическими мазями и наносить антибактериальные препараты. Устранить зуд и шелушение помогут гормональные лекарства. При интоксикации организма назначают жаропонижающие средства.
Для лечения уплотнений под кожей в сети клиник ЦМРТ применяют разные методы:
Читайте также:

