Чем себорея отличается от акне
Обновлено: 18.04.2024
ГКБ № 14 им. В.Г. Короленко, Москва
Терапия акне на фоне себорейного дерматита
ГКБ № 14 им. В.Г. Короленко, Москва
Среди заболеваний кожи болезни сальных желез занимают особое место; наиболее распространенными среди них — себорейный дерматит (СД) и акне.
Сальные железы являются простыми альвеолярными железами с голокриновым типом секреции. Они имеются на всей поверхности кожи, кроме ладоней и подошв. Их количество в зависимости от области тела изменяется: в себорейных зонах их много, тогда как на предплечьях, голенях и тыльной поверхности кистей значительно меньше. Именно с этим связано то, что данные области характеризуются повышенной сухостью. Секрет сальных желез попадает на кожу одновременно с секретом потовых желез, где образует сплошную тонкую пленку, так называемую водно-липидную мантию.
По своему химическому составу кожное сало представляет собой смесь свободных и связанных жирных кислот. Основную часть свободных жирных кислот составляют высшие (миристиновая, пальмитиновая, стеариновая и пр.) и низшие (муравьиная, уксусная, масляная и т.д.) жирные кислоты. В незначительном количестве в кожном сале содержатся углеводы, глицерин, холестерол, сквален, фосфолипиды и т.д.
СД — хроническое воспалительное заболевание кожи, характеризующееся периодическими обострениями и ремиссиями. При данном заболевании отмечается качественное и количественное изменение кожного сала. СД чаще всего развивается в так называемых себорейных зонах, т.е. в областях, богатых сальными железами — на лице, груди, межлопаточной области и на волосистой части головы. При вовлечении в процесс кожи волосистой части головы возможны истончение и поредение волос. На коже имеются пятна розово-желтого цвета с четкими границами и шелушением. На коже волосистой части головы появляются мелкие муковидные белые чешуйки, или шелушение может принимать крупнопластинчатый характер. Больные часто жалуются на чувство жжения и зуда. Мужчины страдают СД несколько чаще, чем женщины.
Патогенез СД до сих пор остается неизвестным. Вследствие наследственной предрасположенности, нейрогуморальных и гормональных нарушений, обменных и иммунных изменений происходят качественное и количественное изменение кожного сала, а также нарушение барьерной функции кожи, что приводит к активации условно-патогенной флоры и развитию на коже характерных для данной патологии высыпаний.
В настоящее время ведущую роль в этиологии СД отводят липофильному дрожжеподобному грибу Pityrosporum. Он является условно-патогенным микроорганизмом, обитающим в роговом слое эпидермиса. Pityrosporum концентрируется вокруг устья сальных желез и использует их секрет для роста и развития. Pityrosporum ovale чаще встречается на коже волосистой части головы, а Pityrosporum orbiculare — на коже туловища. Микрофлора волосистой части головы в норме содержит 30—50% P. ovale, при перхоти она на 75% состоит из них, а при средних и тяжелых формах СД концентрация P. ovale достигает 90%. Некоторые авторы считают, что СД — это реакция гиперчувствительности на данный вид гриба. Несмотря на ведущую роль P. ovale, в очагах поражения при СД находят почти все виды липофильных бактерий.
В патогенезе акне большое значение имеют такие факторы, как патологический фолликулярный кератоз, образование избыточного секрета в сальных железах, размножение Propionibacterium acnes и воспаление.
У больных акне наблюдается замедление отторжения кератиноцитов в устье сально-волосяного фолликула, что связано со снижением дезинтеграции десмосом, а также с изменением качественного и количественного состава кожного сала. Эти процессы приводят к закупорке протока роговыми массами и образованию комедонов.
В условиях нарушения оттока кожного сала начинает активно размножаться резидентная липофильная микрофлора. Р. acnes живут в анаэробных условиях, поэтому в открытых и закрытых комедонах эти бактерии получают питательный субстрат и благоприятные условия для размножения. Количество этих микроорганизмов на коже больных акне во много раз превышает количество аэробных бактерий.
Наибольшее число колоний микроорганизмов находится в себогенных зонах, что определяется наличием крупных сальных желез и большого количества волосяных фолликулов. В этих областях встречается наибольшее число колоний Pityrosporum spp., P. acnes, Staphylococcusepidermidis и Staphylococcus saprophyticus.
Сложные механизмы развития акне и СД, существование различных клинических форм данных заболеваний обусловливают многообразие предлагаемых и используемых методов лечения. Грамотное сочетание различных препаратов способствует достижению хороших терапевтических результатов при акне, а последовательное их назначение позволяет избежать неблагоприятного однонаправленного действия нескольких лекарств. Назначение специальных вспомогательных средств для ухода за кожей дает возможность во время наружного лечения уменьшить дозы и кратность применения лекарственных средств.
Нередко имеет место сочетание СД и акне, особенно среди лиц молодого возраста.

Нами изучен состав микрофлоры у пациентов с диагнозом вульгарные угри, СД (рис. 1, а, б). Рисунок 1. Пациент с диагнозом себорейный дерматит, вульгарные угри. а, б — до лечения; в — после лечения. В исследовании участвовали 29 пациентов: 18 женщин и 11 мужчин в возрасте от 16 до 30 лет.

Высыпания у всех пациентов характеризовались наличием микрокомедонов, закрытых и открытых комедонов, папуло-пустулезных высыпаний на коже лица, спины и груди на фоне СД (эритема, незначительное шелушение, усиленное салоотделение). Микрофлора была представлена следующими микроорганизмами: S. saprophyticus, S. epidermidis, S. epidermidis с гемолитической активностью, Pantoea agglomerans — чувствительными к антибиотикам цефалоспоринового ряда, группе фторхинолонов, гликопептидов и ансамицинов, гентамицину, доксициклину (см. таблицу). Отсутствие таких микроорганизмов, как Pityrosporum и P. acnes у обследованных может объясняться ранее проводимым лечением различными антимикотическими и антибактериальными средствами как системного, так и местного действия.
Учитывая чувствительность флоры, 17 пациентам в качестве топической терапии назначили лосьон зинерит 2 раза в день на кожу лица в сочетании с нормадермом, при выраженной сухости.
Зинерит — эритромицин-цинковый комплекс. Данный препарат выпускается в виде порошка для приготовления раствора, содержащего 1,2 г эритромицина и 360 мг ацетата цинка. В комплект входит флакон, содержащий 30 мл растворителя (этанол и ди-изопропил себактат). Наличие специального аппликатора облегчает самостоятельное использование препарата пациентами. Зинерит оказывает противовоспалительное, антибактериальное и комедонолитическое действие.
Эритромицин — антибиотик из группы макролидов, оказывающий бактериостатическое действие за счет обратимого связывания с субъединицей рибосом 50S, ингибируя синтез бактериальных белков. К эритромицину чувствителен микроорганизм, являющийся одним из основных этиологических факторов acne vulgaris — P. acnes.
В отдельных случаях развивается перекрестная резистентность к антибиотикам из группы макролидов, линкомицину, клиндамицину. Однако отмечается, что эритромицин в сочетании с цинком вызывает появление резистентных штаммов гораздо реже, чем эритромицин в чистом виде. Это было подтверждено результатами проведенного in vitro исследования, в котором продемонстрировано, что комплекс эритромицина с цинком подавляет рост резистентных к эритромицину штаммов P. acnes [1].
Кроме того, цинк уменьшает выработку секрета сальных желез за счет ингибирования фермента 5α-редуктазы, который трансформирует тестостерон в его более активный метаболит — дигидротестостерон, основной фактор пролиферации и дифференцировки себоцитов, а также оказывает противовоспалительное действие.
С помощью прилагаемого аппликатора приготовленный раствор зинерита наносят тонким слоем на пораженный участок кожи 2 раза в сутки: утром (до нанесения макияжа) и вечером (после умывания). Наносить препарат следует путем наклона флакона с приготовленным раствором вниз, с легким нажимом. Примерная разовая доза 0,5 мл. После высыхания раствор становится невидимым. Продолжительность курса может составить 10—12 нед. В отдельных случаях клиническое улучшение наступает уже через 2 нед.
Иногда возможны ощущение жжения, раздражение, сухость кожи в месте нанесения препарата; как правило, эти явления слабо выражены и не требуют отмены препарата или симптоматической терапии. Применение зинерита в сочетании с кремом нормадерм легко компенсирует эти явления.
К концу 2-й недели терапии у наших пациентов отмечалась положительная динамика: исчезла гиперемия, уменьшилось салоотделение и количество папулезных и пустулезных элементов.
С 3-й недели зинерит применялся 1 раз в день в течение 4—6 нед на ночь. На кожу лица утром наносился нормадерм.

Результаты проведенного после терапии зинеритом микробиологические исследования отражали изменение в составе микрофлоры (рис. 2); Рисунок 2. Результат бактериологического исследования у пациентов с акне и себорейным дерматитом до и после терапии зинеритом. клинически отмечалось полное разрешение высыпаний (рис.1, в).
Таким образом, полученные данные свидетельствуют о целесообразности проведения микробиологического исследования при длительно существующем СД и акне для выбора адекватной терапии. Ввиду того, что в состав зинерита входит не только антибиотик эритромицин, но и цинка ацетат применение его в терапии СД патогенетически обосновано, что подтверждается положительными результатами проведенного лечения.

Во всем мире акне (угревая сыпь) считается одним из самых распространенных заболеваний. Некоторыми оно рассматривается как косметический дефект, однако, существует немного заболеваний, которые вызывали бы столько физических и психических страданий, особенно в подростковом возрасте.
Проблем в постановке диагноза, как правило, не существует, но существуют большие противоречия между причинными факторами и эффективными способами лечения.
Существует несколько типов сальных фолликулов:
1. Фолликулы терминального волоса (находятся в волосах бороды, ресниц, бровей). При воспалении в местах их расположения развивается инверсное акне.
2. Фолликулы веллюсных желез (пушковых волос). Вероятнее всего эти железы не участвуют в процессе развития акне.
3.Сальные фолликулы, которые характерны для человека и не встречаются среди животных. Они локализуются в области лица, шеи, плеч, спины, груди. Сальный фолликул – единственный тип фолликула, который может трансформироваться в акне.
Сальные железы продуцируют жир, который идет на смазку поверхности кожи. Секрет сальных желез сначала накапливается в волосяном сальном узле. Далее секрет сальных желез выделяется на поверхность кожи и, смешиваясь с липидами эпидермиса, образует кожное сало. С началом андрогеновой гормональной стимуляции, примерно на 7-м году жизни, активность секреции сальных желез повышается. С возрастом, у лиц старше 40 лет, она уменьшается, особенно у женщин в период менопаузы. Секреция кожного сала подчиняется циркадному ритму с подъемом утром и понижением к вечеру. В состав кожного сала входят свободные и связанные жирные кислоты, в небольшом количестве обнаруживаются триглицериды, метаболиты стероидных гормонов, сквален, холестерол, эфиры воска, фосфолипиды, каротин. Секреция кожного сала регулируется нейрогенными (вегетативная нервная система) и гуморальными (гормональная регуляция) механизмами. Стимулируют салоотделение: адренокортикотропный гормон, гормоны коры надпочечников, андрогены. Подавляют салооотделение эстрогены.
Существует состояние СЕБОРЕЯ – болезненное состояние кожи, связанное с избыточной продукцией сальными железами кожного сала с измененным химическим составом. Существует неоспоримая связь между себореей и акне. Но гиперсекреции кожного сала недостаточно для объяснения развития акне, так как гиперсеборея может наблюдаться и без акне. Однако акне всегда сопровождается гиперсебореей, причем, чем больше кожного сала продуцируют сальные железы, тем тяжелее течение акне. Патологические изменения при себорее связаны с количественными и качественными изменениями кожного сала.
При повышенном производстве сала на участках, богатых сальными железами, кожа обычно сильно блестит, она покрывается сальной пленкой. Блеск этой сально-потовой пленки косметически нарушает вид лица.
При себорее существенно меняется состав кожного сала. По сравнению со здоровыми лицами у больных себореей отмечается увеличение в составе кожного сала андрогенов и снижение эстрогенов. При себорее в кожном сале уменьшается концентрация линолевой кислоты, что приводит к увеличению рН кожи, изменению проницаемости эпителия, росту микроорганизмов на поверхности кожи.
Вульгарные акне
Одно из самых распространенных кожных заболеваний, поражающее до 85% лиц в возрасте от 12 до 25 лет и 11% лиц старше 25 лет. Акне могут привести к обезображиванию и образованию стойких рубцов. Но даже легкие случаи вызывают значительный эмоциональный стресс и имеют серьезные психосоциальные последствия.
Акне представляет собой заболевание волосяных фолликулов и сальных желез. В патогенезе имеют значение четыре взаимосвязанных фактора:
1. Патологический фолликулярный гиперкератоз – это нарушение процессов ороговения, которые приводят к закупорке роговыми чешуйками фолликулярного протока и образованию комедона (черная головка). В дальнейшем закрытые комедоны превращаются в воспалительные папулопустулезные элементы и трансформируются в открытые комедоны. В закрытых комедонах дренаж сала и продуктов жизнедеятельности Propionibacterium acnes полностью блокирован. Создавшиеся бескислородные условия являются оптимальной средой для быстрого размножения микроорганизмов.
2. Избыточное образование секрета сальных желез, что является субстратом для размножения P.acnes, а также приводит к выраженным косметическим дефектам за счет образования глубоких сальных кист (атером).
3. Микробная колонизация, в частности размножение P.acnes.
4. Воспаление и иммунный ответ. Акне не представляет собой иммунное расстройство первично. P.acnes вызывают воспаление в дерме (в глубоких слоях кожи), а эпителий (поверхностные слои кожи) повреждают протеолитические ферменты, энзимы. Вначале возникает миграция лимфоцитов в очаге воспаления. Нейтрофильные лейкоциты проникают в очаг поражения и именно они способствуют еще большему повреждению эпителия фолликула в результате литических энзимов. В дерме накапливаются высокоактивные радикалы (свободные радикалы кислорода, гидроксильные группы, супероксиды перекиси водорода), которые еще больше повреждают клетки и поддерживают воспаление. Воспаление развивается на любой стадии акне.
На сегодняшний день нет единой классификации акне. Существующие классификации угревой сыпи основаны на клинической картине заболевания или на оценке его тяжести. Наиболее удачной является этиопатогенетическая классификация. В данном обзоре она представляется с целью расширения представлении о данной проблеме, что позволит определить значимость заболевания и оптимизировать создание препаратов для местного и системного применения при вышеуказанном недуге.
Классификация акне
А. Конституциональные акне
1. Себорейные акне в детском подростковом и юношеском возрасте:
-поздние гиперандрогенные акне у женщин
-конглобатно-кистозные акне у мужчин
Б. Провоцированные акне
1. Артефициальные акне (механические, травматические)
2. Масляные (в т.ч. профессиональные)
3. Косметические (может рассматриваться как вариант контактного, встречается как правило у женщин 20-30 – летнего возраста, злоупотребляющих косметическими средствами).
4. Экскориированные (В большинстве случаев проявляется в слабой форме. Каждое новое высыпание выдавливается, расцарапывается или обрабатывается каким-либо инструментом. Возможен плавный переход данного акне в заболевание с отклоняющимися от нормы невротическим поведением.
Некоторые авторы выделяют три степени тяжести угревой болезни: легкая форма угревой сыпи диагностируется главным образом при наличии невоспалительных элементов – закрытых и открытых комедонов.
Среднетяжелая форма характеризуется наличием папулопустулезных элементов на лице и туловище.
Тяжелая форма характеризуется большим количеством папулопустулезных элементов, а также конглобатных и кистозных форм акне.
В последние годы лечение акне проводится с учетом патогенетических аспектов и поэтому стало более целенаправленным.
Диета. Продукты питания не оказывают влияния на количество и состав кожного сала и процессов ороговения фолликулов. Однако следует учитывать индивидуальные наблюдения пациентов.
Психотерапия. Пациенты с акне часто страдают от обезображивающих их изменений лица. Акне не вызывается психическими факторами. Собственно терапия акне основывается на эффективной терапии, а не на психотерапии. Сопровождающая лечение психотерапия может помочь в отдельных ситуациях.
Медикаментозное лечение. Для лечения акне применяется местная и системная терапия. Местное лечение показано только при легких или средней степени тяжести невоспалительных акне, легких воспалительных акне без образования рубцов, а также в качестве дополнительной терапии при акне средней тяжести или тяжелых акне.
Наиболее активно применяемыми препаратами как системного, так и местного действия являются ретиноиды. Они воздействуют на фолликулярный гиперкератоз. Ретиноиды являются универсальными ингибиторами липогенеза и секреции кожного сала, нормализуют процессы кератинезации, уменьшают воспалительную реакцию. Наиболее известны препараты: третиноин, айрол, дифферин, изотретиноин, локацид, ретин-А, клинесфар. В качестве системного препарата применяется производное изотретиноина – роаккутан.
Помимо ретиноидов воздействовать на избыточную выработку кожного сала можно с помощью антиандрогенных веществ. Большинство являются пероральными препаратами. Наиболее известны: андрокур, Диане-35, спиронолактон. Последний может использоваться в 3-5% концентрации, но оно, как правило, обладает слабовыраженным терапевтическим эффектом.
На микробную колонизацию фолликула воздействуют антибитики и антисептики, которые применяются как в виде местных средств, так и внутрь. Чаще всего применяется тетрациклин, эритромицин, клиндамицин.
Одним из вариантов местного противовоспалительного лечения угревой сыпи является гель куриозин. Он содержит естественные компоненты – гиалуроновую кислоту, цинк, вещества, входящие в состав многих тканей организма человека, в первую очередь кожи. Препарат рекомендован производителями для лечения любых форм акне, однако, в результате длительных наблюдений практического применения геля установлено отсутствие клинической эффективности при его использовании.
Кроме специфических местных и системнодействующих препаратов, воздействующих на патогенез акне, часто пациенты нуждаются в дополнительных мероприятиях (адьювантной терапии).
Препараты для местного применения
Средства очистки при отдельных кожных заболеваниях рассматриваются как существенная часть терапевтического плана. В последние годы в результате химического синтеза получены поверхностно-активные вещества, называемые детергентами или "синдеты", т.е. "синтетические детергенты". Принципиальная разница между синдетами и мылами состоит в том, что значение рН может выбираться более или менее свободно. При сильно выраженной себорее часто применяют специальное мыло-акне, однако следует избегать избыточной гигиены лица с частым мытьем, так как гипергидратация фолликула приводит к накоплению секрета сальных желез и может вызвать усиление воспаления.
В качестве средств гигиены и ухода за жирной кожей с тенденцией к акне применяют различные кремы, гели, эмульсии, растворы.
Шампуни можно подразделить на косметические и медицинские. Косметические шампуни могут быть жидкими, кремообразными, в виде аэрозолей или маслоподобные. Медицинские шампуни применяются для лечения заболеваний волосистой части головы и содержат антисептики, активные вещества, противогрибковые средства.
При перхоти препаратом выбора является частое использование мягких моющих шампуней, которые, как правило, применяются 1-2 раза в неделю. Эта процедура очищает кожу волосистой части головы от чешуек, но сама по себе терапевтического эффекта не оказывает. Благоприятное действие оказывают шампуни, содержащие следующие компоненты (например: каменноугольный деготь, ихтиол, пироктоноламин, пиритион цинка, циклопироксаламин, растительные экстракты, сульфид селена, АНА, ВНА, кетоконазол – противогрибковый компонент).
В многопрофильной клинике ЦЭЛТ мы комплексно подходим к решению проблем, связанных с нарушением секреции кожного сала, используя самые современные методы лечения данного заболевания. Помните, что заниматься самолечением небезопасно, так как существует риск усугубления проблемы, поэтому, при первых признаках акне обращайтесь к врачу-дерматологу! При необходимости дерматолог направит Вас к другому специалисту ( эндокринологу или гинекологу ). В нашей клинике проводится великолепная лабораторная диагностика, где Вы всегда можете сдать анализы на гормоны по направлению врача-эндокринолога для назначения индивидуального лечения.
Будьте здоровыми, красивыми и жизнерадостными! Сделайте Ваше лицо предметом своей гордости!
Себорея и сопровождающие ее комедоны, милиумы – самый распространенный косметологический диагноз. Различные виды высыпаний и воспаление выглядят непривлекательно и приносят огорчения в любом возрасте.
Это 90% молодежи (если речь идет о комедонах и милиумах в единичных количествах-то даже 100% ), 70-80% школьников до 18 лет. Интенсивность себореи обычно снижается к 25 годам, но воспалительный процесс может продолжаться и до 30 и даже 40 лет.
Научившись успешно корректировать себорею и акне, вы гарантированно станете востребованным специалистом в сфере красоты!
Что такое себорея?
Чтобы разобраться в понятии «себорея» нужно сначала изучить термины кожное сало и гиперкератоз.
Кожное сало – это секрет сальных желез (смесь эпидермальных липидов), который вырабатывается сальными железами. Гиперкератоз – это повышенное образование роговых чешуек эпидермиса, которое приводит к утолщению кожного покрова. В зависимости от характера кожного сала (его химического состава, количества и плотности), а также степени выраженности гиперкератоза выделяют 4 вида себореи. Коррекция каждого вида будет различной!
При коррекции себореи правильная постановка диагноза – это залог успеха в работе с клиентом. Нередко клиенты (и даже косметологи) ошибочно принимают гиперкератоз за сухой тип кожи и неверно определяют уход за ней в домашних условиях. Наличие гиперкератоза - является системной ошибкой в дифференциальной диагностике сухой себореи и сухого типа кожи.
На наших курсах преподаватели подробно разъясняют, как правильно проводить диагностику и косметические процедуры, как лучше донести эту информацию до клиента и добиться высоких результатов коррекции.
На фоне себореи в большинстве случаев образуются различные формы акне.
КАКОВЫ ПРИЧИНЫ ОБРАЗОВАНИЯ АКНЕ?
- генетические: гормональный дисбаланс (соотношение андрогенов и эстрагенов) -увеличенное количество мужских гормонов (андрогенов) в коже-стимулируют повышенную выработку кожного сала;
- увеличение активности сальных желез в период полового созревания (увеличенное число грамположительных дрожжевых грибков Corynebacterium Acnes вызывает воспаление волосяных протоков);
- нарушение кератинизации – плотные чешуйки мешают оттоку кожного сала (гиперкератоз).
- климат и солнечное излучение: прохладный климат и перепады температур, которые характерны для нашего климата, стимулируют скорость обмена эпидермальных клеток. Чаще акне встречается у людей, живущих в прохладном климате. Кроме того, людям со склонностью к акне не рекомендуется загорать на солнце;
- стресс: приводит к активации тучных клеток, усиливающих воспалительные процессы;
- диета: мясные продукты, животные жиры, орехи, пряности провоцируют выработку андрогенов. Сахар, кофе и шоколад - усиливают тяжесть протекания заболевания. Рекомендуется включать в питание кисломолочные продукты, овощи, витамины (особенно А, Е, В6, F);
- гигиена: ежедневное тщательно очищение правильно подобранными косметическими средствами будет способствовать и лечению и профилактике образования воспалительных элементов;
- режим: недостаточный сон, бодрствование в ночные часы влияют на снижение иммунитета и способствуют обострению заболевания.

Различают невоспалительные и воспалительные формы акне.
Невоспалительные – это комедоны и милиумы с избыточным скоплением кожного сала в устьях сально-волосяных фолликулов.
Как образуются комедоны? Сало вырабатывается в клетках сальных желез. Затем себум продвигается по сально-волосяному фоликулу на поверхность кожи, проходя через слои кожи, в том числе через базальный слой, окрашиваясь пигментом меланином в темный цвет. Поэтому в обиходе их называют-«черные точки». Комедоны легко удаляются с помощью различного вида чисток.
Тогда как милиумы – это закрытая форма, капсулированная форма, поэтому для удаления кожного сала требует вскрытия капсулы.
Воспалительных форм акне значительно больше. Самая распространенная-папуло-пустулезная. Папула-наличие красносты и инфильтрата, которая, переходя в гнойную форму, становится пустулой.
Кроме того, принято различать степени воспаления: легкая (до 10 элементов), средняя (до 30), тяжелая (более 30 элементов). Для оценки степени воспаления проводится подсчет общей угревой нагрузки не только по количесву элементов, но и по степени их выраженности.
Акне, без надлежащей (профессиональной) коррекции приводит к образованию рубцов- как самого опасного осложнения угревой болезни. Постакне- это застойные пятна, гиперпигментация и рубцы.
Коррекция акне и постакне – это достаточно кропотливый процесс, но при использовании грамотно подобранных косметических программ-успешный и результативный. Но даже правильно подобранная терапия не может избавить клиента от этой проблемы навсегда. Ему необходимо проходить курсы противовоспалительного лечения у косметолога, с грамотно подобранной домашней терапией, с пониманием того,что каждое последующее обострение будет протекать протекать все реже и в более легкой форме. В конечном итоге пациент избавится от этого недостатка окончательно.
Какие препараты обычно используются:
- антиандрогены (антиандрогеноподобные вытяжки из растений);
- себостатические препараты (убирают излищки кожного сала);
! Гидратантные средства не используются (уровень влаги жирной кожи в 2-3 раза выше, чем у нормальной).
Для грамотного лечения себореи и акне косметологу следует освоить такие косметические услуги, как классические процедуры профессионального ухода, пилинги, чистку лица , массаж лечебный по Жаке (по рассасывающей и противовоспалительной пудре) , аппаратные методы коррекции . А также правильный подбор, поддерживающего эффект, межкурсового домашнего ухода.
Все эти методики, процедуры, а также умения грамотно подбирать домашний уход вы успешно освоите на наших курсах обучения и повышения квалификации и станете успешным востребованным специалистом в косметологии!
На практике наших курсов мы используем профессиональные косметические средства, показывающие высокие результаты (имеют Сертификат эффективности).
Жирная кожа, склонная к высыпаниям и покраснению, является распространенной проблемой юношеского возраста. Однако с этим косметическим дефектом сталкиваются не только подростки во время переходного периода: иногда он появляется в более зрелом возрасте. В таком случае речь обычно идет о себорее, которая сопровождается появлениям вульгарных угрей (acne vulgaris).
Себорея и acne vulgaris: что это?

Жирная себорея характеризуются повышенным салоотделением, которое наблюдается в местах концентрации сальных желез. В результате чрезмерного производства себума (кожного сала) и изменения его состава происходит закупорка сальных протоков, что приводит к появлению обыкновенных (вульгарных) угрей.
Они представляют собой открытые и закрытые образования – комедоны, заполненные кожным салом и частицами слущенного эпителия. Закрытые комедоны имеют склонность к развитию воспалительного процесса, так как кожное сало является подходящей средой для активного размножение болезнетворной микрофлоры. В результате воспаления они превращаются в папулезные и папуло-пустулезные вульгарные угри – красновато-синюшные куполообразные высыпания, возвышающиеся над здоровыми участками кожи, внутри которых находится гнойное содержимое. Размер этих элементов сыпи достигает 5 мм в диаметре. Если же они превышают 5 мм, речь идет об узлах и кистах. После вскрытия высыпаний и удаления из их полости гнойного содержимого на их месте могут формироваться рубцы.
Акне вульгарис, развивающиеся при себорее, обычно локализуются на лице (особенно в Т-зоне – на лбу, носу и подбородке), на спине и груди. В некоторых случаях они имеют тенденцию к слиянию, образуя обширные конгломераты.
Помимо развития угрей, себорея часто проявляется поражением волосистой части головы. Кожа на голове становится жирной, зудит, покрывается чешуйками (перхотью), волосы слипаются и выглядят неухоженными, может развиться склонность к их выпадению. текст
Причины себореи и acne vulgaris
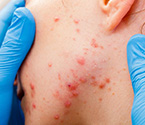
Как уже отмечалось выше, развитие себореи и акне вульгарис происходит под воздействием усиления выделения себума и изменения его состава (кожное сало становится более густым и плотным). Однако что именно создает благоприятные условия для этого?
- Изменение гормонального фона. Себорея и вульгарные угри развиваются под воздействием активной выработки мужских половых гормонов (андрогенов).
- Стресс. В условиях стрессовой ситуации надпочечники усиливают синтез кортизола, адреналина и норадреналина, что приводит к дополнительной стимуляции сальных желез и появлению угрей.
- Неправильное питание и заболевания органов ЖКТ. Если ежедневный рацион богат простыми углеводами и почти не содержит грубых растительных волокон, создаются благоприятные условия для развития акне вульгарис.
- Использование неподходящих косметических средств. Как декоративная, так и уходовая косметика может спровоцировать усиление жирности кожи и появление угревой сыпи. Это обусловлено входящими в ее состав комедогенными компонентами (маслами, эмульгаторами, продуктами переработки нефти и пр.)
- Лечение с использованием гормональных средств. Некоторые препараты для наружного применения имеют в составе стероидные гормоны, провоцирующие появление вульгарных угрей.
Лечение себореи и acne vulgaris

Лечение себорейных угрей направлено на решение следующих задач:
- Устранение воспаления.
- Нормализация процессов салоотделения.
Чтобы добиться положительных результатов и полностью избавиться от себореи и угрей, придется запастись терпением: лечение может занять несколько месяцев. Для борьбы с высыпаниями используют средства для наружного применения – мази, кремы, гели, примочки. Это могут быть антибиотики, препараты на основе азелаиновой кислоты, эритромицина, бензоилпероксида, цинка, местные ретиноиды. Также применяются аппаратные методы лечения: лазером, фототерапией, криоэлектрофорезом.
Необходимо изменить образ жизни: правильно питаться, соблюдать питьевой режим, нормализовать режим, бывать на свежем воздухе.
Для лечения себореи и вульгарных угрей в СПб вы можете обратиться в «ЭкспрессМедСервис».
Что такое перхоть? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ляшко Маргариты Анатольевны, дерматолога со стажем в 10 лет.
Над статьей доктора Ляшко Маргариты Анатольевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Перхоть (Dander) — это мелкие чешуйки на волосистой части головы, которые делают её внешний вид неопрятным. К аждый человек в своей жизни так или иначе сталкивается с этой проблемой [1] . Чешуйки перхоти образуются в результате ускоренного роста кератиноцитов (основных клеток эпидермиса) во время обновления клеток кожи.
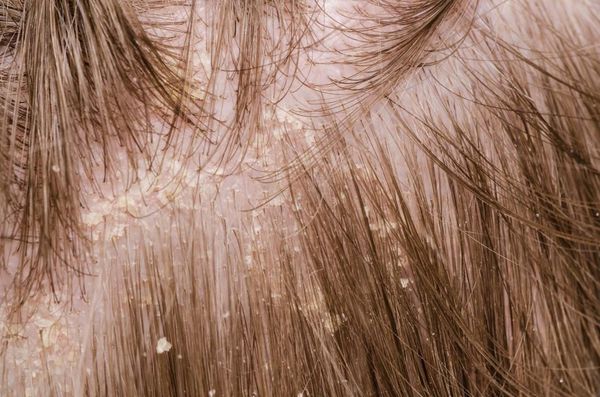
Перхоть не заразна, её появление не зависит от времени года. Основной причиной перхоти являются дрожжевые грибы Malassezia furfur (Pityrosporum ovale) [4] . Они входят в состав постоянной и временной микробиоты кожи большинства людей. Грибы могут проникать в эпидермис, дерму и волосяные луковицы [6] [7] . Их излюбленная локализация — участки, богатые кожным салом: грудь, спина, волосистая часть головы. Поскольку высокая плотность дрожжевых грибов не всегда сопровождается кожными симптомами, исследователи пришли к выводу, что патогенность присутствующих на коже Malassezia в большей степени зависит от их подтипа, чем от плотности распределения [8] .
Предрасполагающие и провоцирующие факторы образования перхоти:
- Наследственность — наличие в семье родственников, страдавших себорейным дерматитом.
- Избыточная работа сальных желёз.
- Себорея — избыточное образование кожного сала, вызванное гормональными изменениями [1] .
- Поражения нервной системы — парез мимических мышц , параличи туловища, болезнь Паркинсона .
- Приём антипсихотических препаратов , таких как галоперидол , тиоридазин, тиопроперазин, сульпирид , хлорпротиксен, рисперидон . Однако их роль в образовании перхоти пока не доказана.
- Эмоциональные перегрузки — вызывают обострение перхоти [9] .
- Заболевания пищеварительного тракта — нарушение выработки ферментов, дисбактериоз кишечника .
- Авитаминозы — нехватка кисломолочных и молочных продуктов, а также еды, содержащей витамины А, В, С, Е, медь, кальций, цинк, селен.
- Конституциональные особенности — болезнь Иценко — Кушинга , сахарный диабет и др. [1] .
- Химическая и термическая обработка кожи головы — использование пенки, геля и лака для укладки волос, высушивание их феном, вытягивание горячими щипцами.
В редких случаях перхоть может возникнуть, если использовать шампуни с агрессивными поверхностно-активными веществами (л аурил- и лаурет сульфатами ), редко или слишком часто мыть и расчесывать волосы.
Перхоть — это синдром. Она является лёгким проявлением себорейного дерматита — хронического заболевания, при котором на лице, груди, спине и волосистой части головы возникают розовые или красные пятна с нечёткими границами, покрытые серебристыми чешуйками [10] . Условия, при которых перхоть может трансформироваться в себорейный дерматит, включают повышенную индивидуальную чувствительность кожи к компонентам жирных кислот, что проявляется разной степенью выраженности чешуйчатого дерматита [1] .
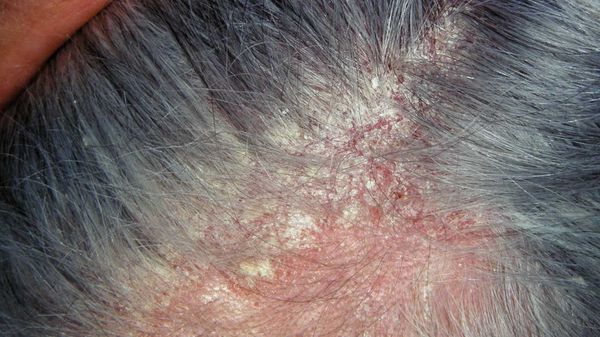
Причины перхоти у грудничков
- перхоть может появляться из-за нежной кожи и недоразвития сальных желез в первые месяцы жизни;
- у некоторых малышей перхоть выступает аллергической реакцией на продукты, которые ест кормящая мама;
- выбор "неподходящего" шампуня или других гигиенических средств.
Причины перхоти у подростков
Появление перхоти у подростков связано с усиленным образованием кожного сала из-за активной работы сальных желёз в пубертатный период.
Особенности возникновения у мужчин и женщин
У мужчин перхоть возникает чаще [9] . Это объясняется особенностями выработки кожного сала — себума. Так, влияние мужских половых гормонов чаще приводит к его избыточному выделению.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы перхоти
Так как перхоть является лёгким проявлением себорейного дерматита, она включает в себя признаки данного заболевания:
- жирный блес к и шелушение кожи головы;
- зуд и повышение чувствительности кожи;
- выпадение волос;
- обильное количество чешуек на волосах и одежде;
- появление красных пятен при ухудшении процесса [1] .
Чешуйки перхоти можно обнаружить на волосах. Как правило, они очень тонкие, полупрозрачные, при нормальном салоотделении — белого или бело-серого цвета. Иногда чешуйки образуют небольшие скопления на любом участке кожи головы .
Зачастую отмечается зуд и появляются пятна розового цвета с нечё ткими границами, которые покрыты тонкими хлопьями перхоти. Весь этот процесс может распространиться на участки кожи за пределами волосистой части головы.
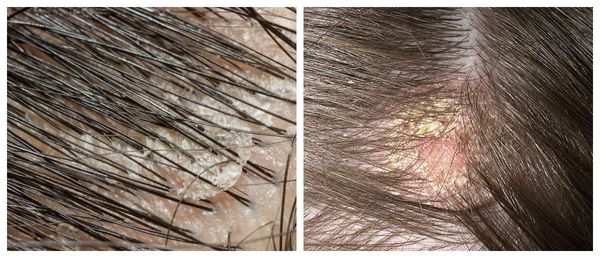
Перхоть распределяется на голове неравномерно. Количество чешуек увеличивается в местах сдавления кожи: под головными уборами и дужками очков, под волосами, собранными в пучок или косичку. Чешуйки перхоти легко осыпаются на плечи и одежду при расчёсывании волос и движении.
Патогенез перхоти
Ключевой фактор образования перхоти — гриб Malassezia globosa, генетически адаптированный к паразитированию на липидной (жирной) среде. Отсутствие способности синтезировать жирные кислоты, необходимые для жизнедеятельности, Malassezia globosa компенсирует выработкой большого количества липаз и фосфолипаз — ферментов, которые разлагают триглицериды кожного сала и способствуют получению необходимых жирных кислот. Изменения кожного покрова при перхоти провоцируют внеклеточные протеины, которые также секретирует Malassezia. Они взаимодействуют с кожей, тем самым приводя к развитию патологического процесса [1] .
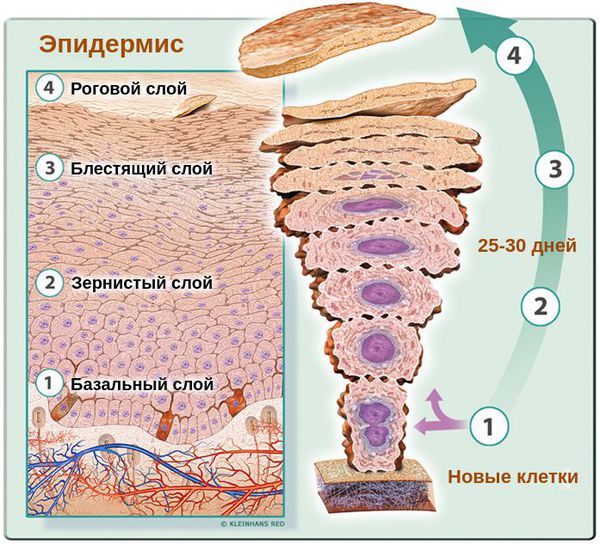
Основными клетками эпидермиса кожи человека являются базальные кератиноциты. Физиологический цикл их развития длится около 25-30 дней. В случае возникновения патологического цикла они обновляются в разы быстрее — за 5-14 дней. При этом клетки не успевают терять воду, что приводит к их склеиванию и отшелушиванию в виде заметных бело-серых хлопьев. Эти хлопья и являются перхотью.
Как показывают исследования, при увеличении скорости обновления клеток в случае перхоти отсутствуют признаки усиленного роста клеток (гиперпролиферации) [2] . Это говорит о том, что повышение клеточной продукции скорее является следствием воспаления.
Верхний слой здорового эпидермиса, т. е. роговой слой представляет собой 25-35 плотно прилегающих друг к другу слоёв, состоящих из полностью кератинизированных (оформленных) корнеоцитов — плоских защитных чешуек. При развитии патологического процесса количество слоёв уменьшается максимум до 10-ти. При этом они, вместе с клетками в них, расположены хаотично [13] .
При перхоти корнеоциты отделяются друг от друга, соединения между клетками (десмосомы) становятся менее прочным или вовсе исчезают. Из-за этого между корнеоцитами появляется большое количество плотной салоподобной массы межклеточных липидов [11] [12] .
Классификация и стадии развития перхоти
Международная классификация болезни отн осит перхоть к себорейному дерматиту [14] .
Различают три вида себореи:
- Жирная себорея — возникает тогда, когда сальные железы выделяют избыточное количество кожного сала. Волосы и кожа с тановятся жирными и блестящими. В зависимости от консистенции кожного сала выделяют два типа жирной себореи :
- Густаясеборея — чешуйки перхоти, как правило, склеиваются друг с другом; волосы становятся грубыми, жёсткими; возникают чёрные угри — комедоны, при сдавлении которых выделяется густая сальная масса.
- Жидкаясеборея — кожа лоснится, напоминает апельсиновую корку из-за расширенных пор; жёлтые чешуйки перхоти плотно прилегают к коже, крепко сцеплены между собой; пряди волос склеиваются.
- Сухая себорея — возникает при плохом выделении кожного сала в результате высокой вязкости. Это приводит к сухости кожи головы, ломкости и истончению волос. Перхоть при этом легко отделяется от кожного покрова.
- Смешанная себорея — проявляется как совокупность жирной и сухой себореи. К примеру, на волосистой части головы имеются очаги сухой себореи, а на лице — жирной себореи [21][24] .

Осложнения перхоти
Перхоть — это доброкачественное состояние. При усиленной выработке кожного сала, недостатке цинка, первичном или вторичном иммунодефиците патогенные свойства грибов Malassezia globosa усиливаются. Это может привести к следующим осложнениям:
- Себопсориаз — доклиническая стадия псориаза. Проявляется шелушением волосистой части головы, бровей и образованием шелушащихся бляшек на туловище.
- Себорейный дерматит — хроническое воспаление кожи в себорейных зонах на фоне длительно существующей перхоти. У ВИЧ-инфицированных людей себорейный дерматит встречается чаще и протекает тяжелее, чем у других пациентов. Не поддающийся лечению себорейный дерматит — показание к обследованию на ВИЧ-инфекцию[22][23] .
- Выпадение волос. Перхоть опасна тем, что чешуйки перекрывают волосяным фолликулам доступ к кислороду. Из-за недостатка питания волосы ослабевают, истончаются, секутся, перестают расти, что способствует их постепенному выпадению. Иногда перхоть приводит к смерти волосяной луковицы, и тогда в зонах её локализации наступает облысение.
- Пиодермия — гнойные болезни кожи. В случае перхоти голова пациента постоянно чешется. Это чревато микротравмами и занесением в них стрептококковой и стафилококковой инфекции. Они в свою очередь приводят к появлению таких заболеваний, как фурункул, абсцесс, фолликулит, сикоз , импетиго.
- Атерома — киста сальной железы. Перхоть может заблокировать проток сальной железы, в результате чего выделяемый секрет будет скапливаться внутри неё. После разрешения атеромы на её месте появляется рубец.
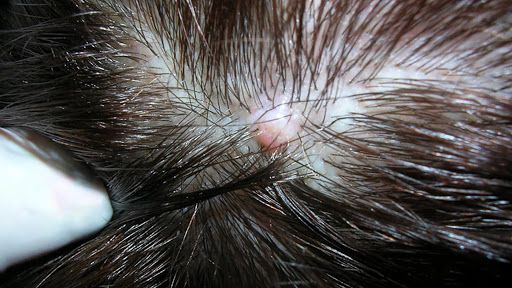
- Юношеские угри . Юношеские угри возникают при обильной выработке кожного сала, увеличении сальной железы и неконтролируемом отделении клеток кожи в устьях волосяных фолликулов. Всё это приводит к воспалительным реакциям в окружающих тканях [24][25] .
Помимо прочего, перхоть вызывает социальный и психологический дискомфорт. Возникнув на фоне стресса, она может усилить и без того подавленное состояние.
Диагностика перхоти
Диагноз себорейного дерматита основывается на данных клинической картины. При каких-либо сомнениях необходимо:
- Тщательно собрать анамнез, т. е. узнать детали заболевания: когда появились высыпания, с чем их связывает пациент и др.
- Выявить факторы риска развития себоре и.
- Сделать биохимический анализ крови, чтобы исключить другие заболевания: системную красную волчанку, системную склеродермию и др. При перхоти будет наблюдаться дефицит микро- и макроэлементов (белка, железа, цинка, меди).
- Выполнить анализ крови на сахар для исключения сахарного диабета.
- Провести анализ крови на гормоны щитовидной железы для исключения гипертиреоза и гипотиреоза .
- Исследовать состояние кожи и волос визуально и с помощью дерматоскопа. В случае перхоти на коже головы будут наблюдаться чешуйки белого, бело-серого или жёлтого цвета, иногда — пятна розового цвета.
- Проконсультироваться с гастроэнтерологом.

При сомнениях в постановке диагноза необходимо провести гистологическое исследование биоптата кожи — взять кусочек кожи с поражённого участка и определить под микроскопом наличие морфологических признаков, характерных для заболевания [14] .
Дифференциальная диагностика
Для правильного постановки диагноза и назначения лечения себорейных дерматит следует отличать от таких заболеваний, как псориаз, ирритантный дерматит, трихомикозы (поражение волос другими грибками), асбестовидный лишай .
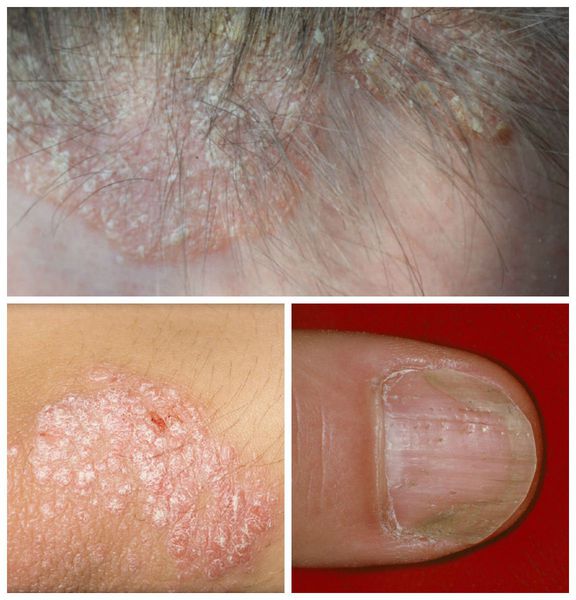
Псориаз волосистой части головы сопровождается появлением розовых или красных пятен, чешуйчатых бляшек с чётко ограниченными краями. Диагноз облегчается в случае обнаружения бляшек на других участках кожи или типичных поражений ногтей.
Ирритантный (раздражающий) дерматит возникает при попадании на кожу волосистой части головы кислоты или щёлочи. Характеризуется появлением сухих истончённых ломких чешуек, сопровождается симптомами жжения, покалывания и зуда. Данный дерматит встречается при использовании шампуня с сильными сурфактантами: лаурилсульфатом натрия, диэтаноламином, бензолами, парабенами, триклозаном. Все эти вещества хорошо пенятся, при этом нарушают pH кожи головы и вызывают раздражение. Также этот вид дерматита возможен при применении химических агентов во время укладки волос.
Трихомикозы , особенно инфекция, вызванная Trichophyton surans, могут напоминать перхоть. Обычно они возникают в детстве. Для них характерно наличие обломанных пеньков или выпадение волос в поражённой зоне, увеличение шейных и заушных лимфатических узлов.
Асбестовидный лишай не является дерматологической инфекцией. Он представляет собой большую массу волос, плотно склеенных белыми или желтоватыми чешуйками, часто в области макушки. Мнения многих авторов по поводу этого заболевания разнятся [1] .
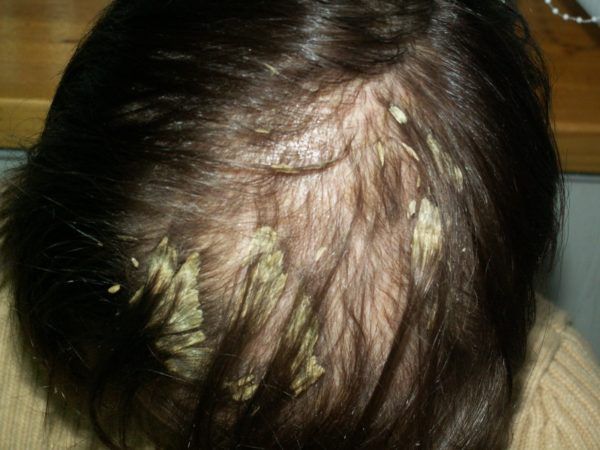
Лечение перхоти
Средства против перхоти включают вещества для удаления чешуек, снятия зуда и подавления грибов Malassezia. Так как развитию себореи способствует нарушение работы сальных желёз, её лечение предполагает уменьшение выделения кожного сала. Оно направлено внутрь кожи. Для этого в первую очередь назначают себорегулирующие маски или лосьоны на основе цинка, салициловой кислоты, гормональных компонентов. Их нужно выдерживать после нанесения 20-30 минут. Шампунь же только дополняет лечение. Он помогает смыть сальный секрет, покрывающий кожу головы.
Когда необходимо обращаться к врачу
Как избавиться от перхоти в домашних условиях
Вылечиться самостоятельно можно с помощью аптечных линеек шампуней, направленных на лечение перхоти.
Чем мыть голову от перхоти: шампуни и маски
Основными ингридиентами большинства шампуней и масок от перхоти являются салициловая кислота, сульфат селена, сера, пиритион цинка. Самым эффективным шампунем будет тот, в котором будут присутствовать два или три нижеперечисленных компонента:
В настоящее время на рынке представлены следующие препараты:
Все существующие лосьоны и шампуни против перхоти бывают:
- терапевтическими — продаются в аптеке;
- косметическими — продаются в обычных магазинах.
Терапевтические шампуни применяются строго по инструкции, как правило, не менее 1-2 раз в неделю. Косметические шампуни используются ежедневно или через день до тех пор, пока количество перхоти не уменьшится, после этого — 2-3 раза в неделю.
Чтобы действующее средство шампуня успело подействовать и помогло избавиться от перхоти, средство необходимо тщательно втирать в кожу головы, оставляя его минимум на пять минут. Если спустя 2-3 недели использования шампуня перхоть не исчезает, то следует обратиться к дерматологу-трихологу.
Во время лечения важно придерживаться сбалансированной диеты: стараться меньше есть сладкую, жирную пищу; чаще употреблять кисломолочные продукты, а также еду с большим содержанием клетчатки и витаминов. Это позволит нормализовать работу сальных желёз.
Чем снять зуд от перхоти
Избавиться от зуда поможет правильно подобранный шампунь по типу кожи головы. Своевременный и адекватный гигиенический уход за волосами с использованием шампуней, содержащих пиритион цинка, позволяет контролировать появление перхоти и уменьшить зуд.
Лекарства и аптечные средства от перхоти
Препаратов в форме таблеток для уменьшения перхоти не существует. Лечение проводится с помощью специальных шампуней, описанных выше.
Как быстро избавиться от перхоти
Лечение предполагает длительное использование косметических и лечебных средств, поэтому быстро избавиться от перхоти не получится.
Как избавиться от перхоти народными средствами
Методы нетрадиционной медицины не имеют доказанной эффективности, их действие непредсказуемо, поэтому они не могут быть рекомендованы для лечения.
Прогноз. Профилактика
Прогноз благоприятный. При правильно назначенном, адекватном лечении выздоровление наступает в большинстве случаев. Длительность терапии обычно составляет от трёх до шести недель. В дальнейшем можно пользоваться обычными косм етическими шампунями против перхоти. Рецидивы могут возникать при развитии или обострении болезней желудочно-кишечного тракта или других хронических заболеваний кожи [15] .
Полезные советы по уходу за волосами
Людям с жирным типом волос желательно регулярно мыть голову, а лучше — каждый день. Это позволит снизить вероятность возникновения перхоти. Также необходимо как можно реже использовать лаки, спреи, гели и другие средства для волос, так как они усиливают выделение кожного сала.
В рамках профилактики по возможности нужно избегать стрессовых состояний. Они негативно влияют не только на состояние волос и кожного покрова, но и весь организм. Также стоит обратить внимание на свой рацион: употреблять больше продуктов, содержащих цинк, полинасыщенные жиры и витамин B.
С большой осторожностью пациенты с себореей должны относиться к нанесению макияжа и использованию косметических средств. Они повышают чувствительность кожи, тем самым приводя к нарушению образования чешуек рогового слоя кожи [18] [19] [20] .
Читайте также:

