Чем отличается псориаз от крапивницы
Обновлено: 24.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Демодекоз: причины появления, симптомы, диагностика и способы лечения.
Определение
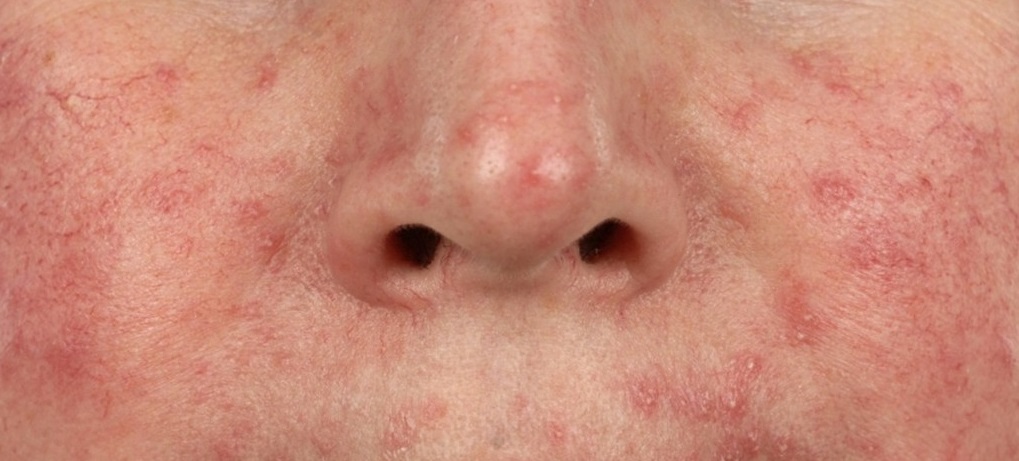
Демодекоз – паразитарное кожное заболевание, которое вызывает клещ-железница (Demodex). Клещ размножается в волосяных фолликулах, сальных железах кожи и мейбомиевых железах (видоизмененных сальных железах, располагающихся по краю века) и поражает в основном кожу лица и наружных ушных раковин, хотя в редких случаях может мигрировать на кожу груди и спины. Питательной средой, необходимой для размножения клеща, служит кожное сало (себум).
Носителями клеща могут быть многие люди, но заболевание проявляется остро только при нарушении микробного биоценоза кожи и снижении иммунитета.
В таких случаях клещ начинает активно размножаться, в результате чего на коже формируются асимметричные шелушащиеся розовые пятна, телеангиэктазии, розовая или красная сыпь, на месте которой затем возникают пустулы (пузырьки с гноем) или везикулы (пузырьки с прозрачной жидкостью). Кожа в этих местах воспаляется, утолщается и покрывается мокнущими корочками. При отсутствии лечения поражение кожи может усиливаться, захватывая более глубокие слои.
Причины появления демодекоза
Клещ-железница относится к условно-патогенным организмам и у 90% людей входит в состав нормального микробного биоценоза кожи лица, при этом никак себя не проявляя. Активное размножение клеща становится возможным, если биоценоз нарушается, а местный иммунитет снижается. Чаще всего изменение микробной среды происходит вследствие различных кожных заболеваний (воспалительных, бактериальных), использования иммуносупрессантов (препаратов, снижающих иммунную защиту), например, местных стероидных мазей. Распространению демодекоза способствуют нарушения в работе нервной, сосудистой и эндокринной систем, заболевания желудочно-кишечного тракта, патологии обменных процессов.
Немаловажным фактором развития заболевания служит повышенное образование кожного сала и изменение его состава. Увеличение поверхностных липидов в составе себума приводит к усиленному размножению патогенной флоры, которая, в свою очередь, инициирует активность клеща. Гиперпродукция кожного сала возникает у женщин в период гормональной перестройки, а также в результате эндокринных заболеваний и генетической предрасположенности. Существенную роль в активизации клеща играет уровень инсоляции, влияющий на усиление продукции себума.
В жаркое время года регистрируется всплеск заболеваемости демодекозом, что связано с повышенной выработкой провоспалительных веществ из-за чрезмерного воздействия ультрафиолетовых лучей.
Классификация заболевания
Демодекоз относится к группе паразитарных заболеваний кожи. Различают две клинические формы – первичный и вторичный демодекоз. При внезапном всплеске размножения клещей (более 5 особей на 1 см 2 кожи), отсутствии сопутствующих дерматитов (акне, розацеа, себореи) и успешном излечении после терапии с использованием противопаразитарных средств ставят диагноз «первичный демодекоз». Как правило, заболевание отмечают у пациентов старше 40 лет.
При наличии сопутствующих поражений кожи (акне, розацеа, перорального дерматита и т.д.), системных заболеваний (лейкоза, ВИЧ и др.) диагностируют вторичный демодекоз. Чаще всего он возникает у пациентов со значительно ослабленным иммунитетом. Иногда к вторичному демодекозу приводят терапия ингибиторами рецепторов эпидермального фактора роста, хроническая почечная недостаточность и УФ-воздействие. Заболевание может манифестировать в любом возрасте и характеризоваться значительной площадью поражения и выраженностью симптомов. Поражение век приводит к демодекозному блефароконъюнктивиту (воспалению век и их слизистой оболочки, прилежащей к глазу), который возникает как изолированно, так и параллельно с демодекозом кожи лица.
В зависимости от характера проявлений на коже различают:
- Акнеформный демодекоз. На коже присутствуют папулы и пустулы, напоминающие высыпания при угревой сыпи.
- Розацеаподобный демодекоз. Папулы появляются на фоне разлитой эритемы (покраснения кожи).
- Себорейный демодекоз. Сыпь на коже сопровождается пластинчатым шелушением.
- Офтальмологический демодекоз. Кожа век воспалена, присутствует чувство инородного тела в глазах.
На коже человека паразитируют два вида клеща Demodex folliculorum (длинный клещ) и Demodex brevis (короткий клещ).
В зависимости от вида клеща преобладают те или иные элементы поражения кожи. Развитие Demodex folliculorum чаще приводит к эритеме и слущиванию эпителия кожи. Demodex brevis вызывает формирование конусовидных папул, покрытых серыми чешуйками. Иногда отмечаются симметричные папулопустулезные элементы (пузырьки с прозрачной жидкостью или гноем), окруженные воспалительным инфильтратом.
Иногда размножение клещей приводит к присоединению вторичной гнойной инфекции, в ходе которой развиваются крупные гнойные пустулы и даже абсцессы.
При локализации клеща на коже век на краю ресниц и вокруг них образуются чешуйки и своеобразный «воротничок». Больной жалуется на зуд, усиливающийся под воздействием тепла и УФ-лучей, ощущение инородного тела в глазах, усталость глаз, чувство жжения. В углах глаз скапливается вязкое и клейкое отделяемое, особенно по утрам. Кожа становится сухой и истонченной, а пораженные демодекозом участки утолщаются и покрываются мокнущими корками.
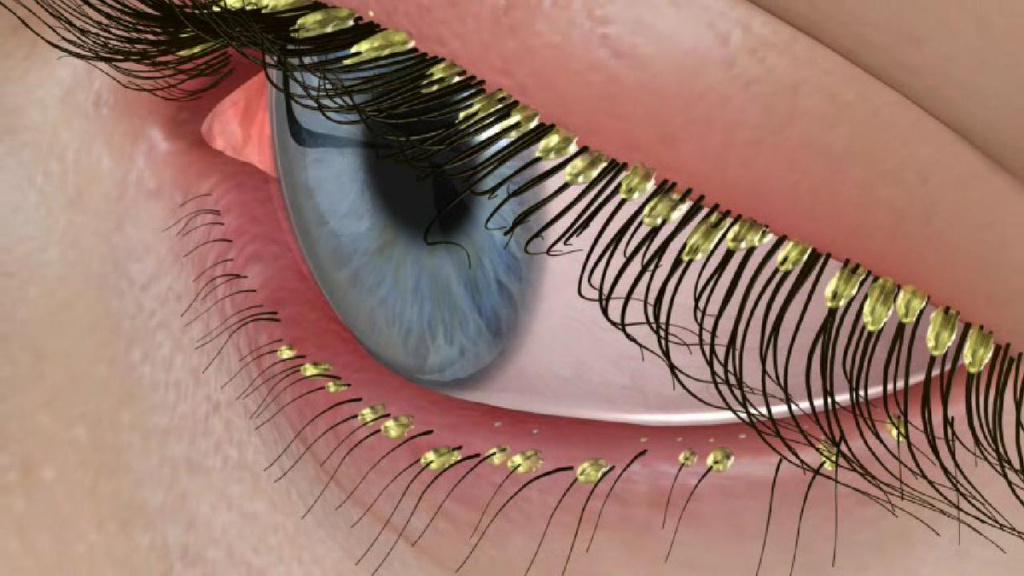
Длительное течение заболевания может привести к потере ресниц и замещению волосяных фолликулов рубцовой соединительной тканью.
Диагностика демодекоза
Выявить демодекоз можно лишь по совокупности клинических признаков и с помощью лабораторной диагностики. Кожные проявления при демодекозе могут существенно варьироваться, «маскируясь» под другие заболевания, что затрудняет постановку диагноза. Так, при акнеформном демодекозе папулы и пустулы напоминают угревую сыпь, при розацеаподобной форме папулы и пустулы появляются на фоне эритемы, при себорейной форме сыпь покрывается сероватыми корочками.
Такие разнообразные проявления демодекоза делают обязательной лабораторную диагностику для выделения клещей из очагов поражения.
Лабораторная диагностика предусматривает микроскопию секрета сальных желез и содержимого пустул.
Информацию о приеме биоматериала в медицинских офисах необходимо заранее уточнить, позвонив в справочную службу ИНВИТРО по телефону. Клещ-железница размерами 0,2-0,5 мм, рода Demodex (Demodex folliculorum, Demodex brevis), является частым эктопаразитом человека. Он вызывает демодекоз, относящи.
Крапивница и псориаз — это кожные заболевания, которые вызывают покраснение, пятна и зуд, поэтому их легко спутать. Однако это принципиально разные состояния, для лечения которых применяют различные методы, поэтому в ваших интересах выяснить точный диагноз как можно скорее.

Что такое крапивница?
Крапивница, она же крапивная лихорадка или уртикария — кожное заболевание, чаще всего аллергического происхождения. Это довольно распространенное явление, с которым каждый третий человек сталкивается хотя бы раз в жизни, и только четверть всех случаев крапивницы переходят в хроническую форму. Иногда симптомы крапивницы появляются без видимых причин, и, как правило, этому способствуют некоторые триггеры:
аллергенные пищевые продукты, в том числе арахис, яйца, орехи;
прием антибиотиков, аспирина и ибупрофена:
шерсть домашних животных;
физические раздражители: плотная одежда, особенно из синтетических тканей и латекса;
холод, жара, длительное пребывание на солнце;
бактериальные и вирусные инфекции, в том числе ОРВИ, мононуклеоз, гепатит;
пыльца растений или некоторые растения, например, олеандр и дикий плющ;
Благодаря названию довольно легко представить, как выглядит крапивница, поскольку она вызывает кожную реакцию, которую легко получить, свалившись в заросли крапивы: резкое покраснение кожи, выпуклые волдыри или пузырьки, зуд, иногда жгучая боль. Как правило, все эти симптомы проходят в течение суток, но при хронической форме могут сохраняться несколько недель и даже месяцев.
Чем псориаз похож на крапивницу?
Псориаз — это хроническое неинфекционное заболевание, предположительно аутоиммунного происхождения. Это значит, что организм по ошибке начинает борьбу с собственными здоровыми клетками, из-за чего клетки кожи накапливаются с повышенной скоростью, образуя бляшки, которые часто вызывают зуд и покраснение – далекий от медицины человек может легко спутать такие симптомы с аллергическими высыпаниями. Псориаз встречается гораздо реже, чем крапивница, им страдают 2-4% населения.
Отметим, что это более серьезное состояние, чем крапивница. Это хроническое заболевание, его гораздо сложнее лечить, и, как правило, в лучшем случае можно добиться улучшения состояния пациента и стойкой ремиссии.
Причины возникновения псориаза неизвестны, однако есть некоторые факторы, которые могут вызвать или усугубить это состояние:
психоэмоциональное потрясение, хронический стресс;
алкоголь и курение (особенно у женщин);
некоторые лекарства, включая литий и препараты для понижения кровяного давления;
инфекционные заболевания, в том числе ангина;
молочные продукты и красное мясо;
факторы окружающей среды, например, сильный холод или солнечные лучи.
Псориаз vs крапивница — как их отличить?
Однако знать о различиях проявлений крапивницы и псориаза очень полезно хотя бы для того, чтобы помочь врачу составить полную клиническую картину.
Форма высыпаний:
При псориазе бляшки слегка возвышаются, имеют четкие границы и характерные чешуйки серебристого оттенка. При ухудшении очаги воспаления начинают разрастаться и сливаться в пятна, а также могут кровоточить. Поверхность высыпаний суше, чем на других участках кожи.
Высыпания при крапивнице, особенно если это аллергическая реакция, не имеют четких контуров и могут проявляться в виде мелких и крупных пятен. В тяжелых случаях может проявиться сплошной отек. Высыпания не имеют сухости, как при псориазе.
Локализация высыпаний:
Псориатические высыпания появляются на ограниченных участках тела, чаще всего в волосистой части головы, спине и крестце, сгибах коленей и локтей. Реже — в районе половых органов, в паху, подмышечной области и на груди.
Высыпания при крапивнице могут появиться на любом участке тела.
При псориазе чаще всего зуд в районе высыпаний довольно умеренный.
Крапивница вызывает сильный зуд. Прямо как после зарослей крапивы, помните?
К специфическим симптомам псориаза также можно отнести опухание суставов и утолщение ногтевой пластины.
Как лечиться?
Если у вас крапивница, которая проявляется эпизодически как аллергическая реакция, возможно, вы навсегда о ней забудете как только выясните с помощью врача, какой аллерген ее вызывает. В этом случае придется отказаться от каких-то продуктов и минимизировать контакты с домашними животными. Врач также может назначить вам антигистаминные препараты, противовоспалительные стероиды, антидепрессанты или седативные средства в том случае, если крапивница является реакцией на стресс.
Для того, чтобы избавиться от симптомов псориаза и добиться ремиссии, вам придется пройти серьезное лечение. Таким пациентам назначают кортикостероиды, ретиноиды, фототерапию с использованием ультрафиолета. И, конечно, вам придется внести серьезные коррективы в свой образ жизни: свести к минимуму употребление алкоголя, придерживаться сбалансированного питания и учиться управлять своим стрессом.
Что такое крапивница? Причины возникновения, диагностику и методы лечения разберем в статье доктора Меркуловой Ирины Юрьевны, аллерголога со стажем в 12 лет.
Над статьей доктора Меркуловой Ирины Юрьевны работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Крапивница — одно из распространённых заболеваний в мире, характеризующееся кожными высыпаниями в виде волдырей. Иногда крапивница сопровождается ангионевротическим отёком (отёком Квинке — частным случаем крапивницы, т. н. гигантская крапивница). [1] Крапивница — самостоятельное заболевание, и её следует отличать от тех случаев, когда волдыри могут служить только симптомом других состояний, которые к ней не относятся: острой анафилактической реакции, при проведении кожных скарификационных проб и т. д . [2]
Причинами возникновения крапивницы могут служить:
- лекарственные препараты (антибиотики, витамины, НПВС, иАПФ, рентгеноконтрастные вещества);
- продукты питания (рыба, ракообразные, орехи, молоко, мёд, пищевые добавки, фрукты, специи при перекрёстной аллергии у пациентов с сезонными и круглогодичными аллергическими ринитами, аллергией на латекс);
- укусы насекомых;
- паразиты (простейшие, гельминты);
- аэроаллергены (пыльца деревьев и трав, шерсть и выделения животных, бытовая или книжная пыль, плесень),
- вирусные, бактериальные, грибковые инфекции (ЛОР-органов, мочеполовой системы, пищеварительной системы, в т.ч. хеликобактерная);
- химические вещества (соли, краски, строительные и ремонтные смеси, косметика);
- латекс (часто у медицинских работников, а также тех, кто вынужден часто пользоваться изделиями из латекса по роду своей деятельности);
- психогенные факторы;
- физическая нагрузка (в т.ч. профессиональный спорт);
- аутоиммунные заболевания (если есть системная красная волчанка, аутоиммунный тиреоидит, ревматоидный артрит и т. д.);
- новообразования;
- генетические факторы;
- УФ-излучение;
- температура (высокая и низкая);
- давление (при сдавлении кожи тугой одеждой, сумками/ранцами, ремнями, в т. ч. у профессиональных спортсменов);
- вибрация (часто у тех, кто по профессиональной необходимости вынужден иметь дело с вибрацией);
- обычная вода. [2]
Если причина не может быть идентифицирована даже после детального сбора анамнеза и проведения аллергологических тестов, то такую крапивницу называют идиопатической. Хроническая идиопатическая крапивница может быть связана с заболеваниями щитовидной железы, гормональным дисбалансом и в очень редких случаях с раковой опухолью. Даже если крапивница хроническая, она, скорее всего, пройдёт со временем.
Что такое нервная крапивница
Психогенные факторы, такие как стресс и яркие эмоции, могут провоцировать развитие острой крапивницы. Также они могут приводить к обострению хронической формы заболевания.
При таком многообразии провоцирующих факторов у трети пациентов причины крапивницы остаются неизвестными. Это связано с несовершенством диагностических возможностей и является предметом научного поиска для учёных по всему миру. [1]
Заразна ли крапивница
Крапивница не заразна и от человека к человеку не передаётся.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы крапивницы
Основные симптомы крапивницы:
- кожный зуд;
- высыпания на коже в виде волдырей.
Зуд кожи бывает разной интенсивности — от незначительного зуда до нестерпимого, особенно вечером и ночью. Волдыри могут быть различной формы, сливаться между собой, быть абсолютно любого диаметра (от нескольких миллиметров до нескольких десятков сантиметров), и появляться на любом участке кожи и иногда слизистых. Чаще бледные в центре с покраснением по периферии. В местах скопления большого количества рыхлой подкожно-жировой клетчатки (веки, уши, губы, пальцы, половые органы) крапивница может проявляться в своей гигантской форме — в виде отека Квинке. [2]

Главное отличие высыпаний — это их мономорфность, т. е. сыпь на коже при крапивнице всегда представлена только волдырём. Волдырь — это локальный отёк кожи (мини-отёк Квинке), который бледнеет при надавливании на него. Следующая отличительная черта высыпаний при крапивнице — это то, что волдыри бесследно исчезают в течение 1-2 суток. Это главные отличительные диагностические черты, которые не позволяют перепутать крапивницу с любыми другими заболеваниями, сопровождающимися высыпаниями на коже. Редко интенсивные высыпания могут сопровождаться незначительным повышением температуры тела, снижением давления, слабостью, болями в области эпигастрия или живота схваткообразного характера, жидким стулом. [1]


Крапивница у детей
По приблизительным данным, заболевание встречается у 0,3 − 7 % детей [11] . Симптомы крапивницы у них одинаковы со взрослыми.
Патогенез крапивницы
В основе любой крапивницы лежит активация тучных клеток с их дальнейшей дегрануляцией и высвобождением медиаторов.

К активации тучных клеток приводят различные механизмы:
1. иммунные (с участием иммунной системы) с вовлечением медиаторов — гистамина, лейкотриенов, брадикинина, простогландинов, ФАТ и т. д. В зависимости от антигена (провоцирующего фактора) развивается крапивница:
- аллергическая (атопическая) при контакте с пищевыми и аэроаллергенами;
- инфекционно-аллергическая при наличии вирусной, грибковой или бактериальной инфекции;
- аутоиммунная при наличии аутоиммунного тиреоидита, системных заболеваний.
2. псевдоаллергические, неиммунные (реализуемые без участия иммунной системы) под влиянием лекарственных препаратов, продуктов-гистаминлибераторов (шоколад, кофе, клубника, копчёности), физического воздействия (высокие и низкие температуры, давление, инсоляция, вибрация и т. д.), ядов насекомых, химических веществ, воды и т. д. [2]

Тучных клеток, т. е. тех, которые реализуют клинические проявления болезни, при хронической крапивнице в организме больного человека в 10 раз больше по сравнению со здоровым. И они чересчур «отзывчивы» к провоцирующему фактору даже при его минимальной активности. Это состояние называется «феномен преходящей гиперреактивности» тучных клеток. [1]

Классификация и стадии развития крапивницы
Выделяют иммунные (в т. ч. IgE-опосредованные), неиммунные, аутоиммунные и смешанные механизмы развития крапивницы.
IgE-опосредованная крапивница связана с выработкой иммуноглобулинов, специфических к аллергену. Такой механизм характерен для острой аллергической крапивницы и встречается чаще всего.
Не-IgE-опосредованная крапивница возникает без выработки специфических иммуноглобулинов. Предполагается, что при этом происходит стимуляция Т-лимфоцитов (клеток иммунной системы) и выработка цитокинов — сигнальных белков, усиливающих иммунный ответ и воспалительную реакцию.
Механизм развития крапивницы при воздействии физических факторов, например тепловых, связан с нарушением нейроиммунной регуляции.
Виды крапивницы по длительности течения:
- острая крапивница (менее 6 недель);
- острая рецидивирующая (длительность ремиссии больше длительности обострения, длительность обострения менее 6 недель);
- хроническая крапивница (более 6 недель). [2]
По степени активности крапивница бывает: [2]
Кроме того, крапивница может быть проявлением ряда заболеваний: наследственного ангионевротического отёка, уртикарного васкулита, пигментной крапивницы (мастоцитоз), семейной холодовой крапивницы (васкулита) и т. д. [2]
Осложнения крапивницы
- отёк Кивнке, или ангионевротический отёк в области гортани с риском развития асфиксии;
- анафилактический шок и другие варианты анафилактической реакции;
- тяжёлые формы крапивницы и ангионевротического отёка, устойчивые к лечению в амбулаторных условиях. [1]
Диагностика крапивницы
Чтобы диагностировать крапивницу, не требуется специфической лабораторной диагностики, в то время как выявление причин заболевания может этого потребовать. [3]
В первую очередь нужно как можно раньше обратиться к врачу аллергологу-иммунологу. Если на время визита высыпаний нет — постараться предоставить врачу фотографии высыпаний/отёков для наибольшей информативности (при условии, что клинические проявления не были тяжёлыми и не требовали экстренной помощи во время фотофиксации).
Врач аллерголог-иммунолог во время приёма соберет подробный анамнез заболевания, анамнез жизни, аллергоанамнез, проведёт физикальное обследование (осмотр, измерение АД, ЧСС, ЧДД, температуры тела, послушает сердце и лёгкие, пропальпирует периферические лимфоузлы, живот). В большинстве случаев этого комплекса диагностики будет достаточно для постановки диагноза и подбора терапии. [2]
Более чем в 90% случаев острая крапивница купируется в течение двух недель и не требует специального обследования, за исключением тех случаев, когда провоцирующий агент установлен. [1]
Какие анализы сдают при крапивнице
Если наблюдаются частые рецидивы острой крапивницы или есть хроническое заболевание, потребуются:
- общий анализ крови с лейкоцитарной формулой и подсчётом СОЭ;
- исследование некоторых биохимических показателей крови;
- обследование на наличие вирусных гепатитов В, С;
- проведение провокационных тестов (кубик льда при подозрении на холодовую крапивницу, горячая грелка при тепловой, водный компресс при аквагенной, тест с физической нагрузкой при подозрении на холинергическую крапивницу и т. д.);
- определение показателей антител к тиреоидной пероксидазе и тиреоглобулину с проведением внутрикожной пробы с аутологичной сывороткой;
- скарификационные пробы с неинфекционными аллергенами и/или наличие специфического иммуноглобулина Е в крови к какому-либо аллергену. [2]
При необходимости дальнейшего диагностического поиска будет целесообразным проведение:
- УЗИ внутренних органов (щитовидная железа, брюшная полость, малый таз);
- ФГДС или рентгеноскопии желудка;
- рентгенологического исследования органов грудной клетки и придаточных пазух носа;
- вирусологического или бактериологического обследования на наличие инфекционных агентов;
- анализа уровня антител к белку Cag A хеликобактера, лямблиям, гельминтам;
- ревмопробы (АНФ, АТ к ДНК, СРБ);
- исследования компонентов комплемента С3, С4 и т. д. [3]
Важным диагностическим тестом у пациентов с крапивницей являются кожные пробы. [9] Они информативны у пациентов с атопической крапивницей и отрицательны у пациентов с псевдоаллергической (при соблюдении сроков проведения тестов и сопутствующей подготовки к тестированию). [5] Также информативен билирубиновый тест на фоне элиминационной пробы (проводят в стационаре, назначается лечебный голод с приёмом только воды, душем и очистительными клизмами). При положительном результате элиминации, уменьшении или купировании симптомов подтверждают аллергический генез крапивницы. У пациентов с аллергической крапивницей уровень билирубина снижен или в пределах нормы, у пациентов с псевдоаллергической крапивницей — повышен. [4]
Лечение крапивницы
Лечение крапивницы состоит из нескольких этапов:
- Элиминация или устранение провоцирующих факторов, триггеров (отменить или заменить лекарственные препараты, избегать перегрева, переохлаждения, инсоляции, отказаться от тесной одежды и не носить тяжести, минимизировать физическую нагрузку и т. п.);
- Выявление и лечение очагов хронической инфекции у профильного специалиста;
- Соблюдение гипоаллергенной диеты (при устранении продукта-аллергена улучшение наступает через 1-2 суток при атопической крапивнице и через 2-3 недели при псевдоаллергической);
- Медикаментозное лечение крапивницы в соответствии с четырьмя линиями терапии в зависимости от эффекта (блокаторы Н1-гистаминовых рецепторов, антилейкотриеновые препараты, анти-IgE-препараты, и т. д.); [10] Лекарства назначает лечащий врач в зависимости от симптомов пациента. Антигистаминные средства бывают двух поколений:
- препараты первого поколения для лечения крапивницы не используются;
- препараты второго поколения — основный метод лечения крапивницы, к ним относятся, например, дезлоратадин и левоцетиризин;
- препараты третьего поколения не существуют, упоминание о них — это маркетинговый ход.
- Вспомогательная терапия, при неэффективности классической — блокаторы Н2-гистаминовых рецепторов, антидепрессанты, стабилизаторы мембран тучных клеток, системные ГКС, иммунодепрессанты, фотодесенсибилизаторы, гистаглобулин, плазмаферез и т. д.; [6]
- Глюкокортикоиды применяют при тяжёлом течении крапивницы. Например при развитии ангионевротического отёка может быть назначен преднизолон.
- Аллерген-специфическая иммунотерапия при подтверждённом аллергическом генезе крапивницы — наиболее эффективный метод лечения;
- Если развивается асфиксия на фоне ангионевротического отёка гортани, может потребоваться экстренная интубация или трахеостомия. [3]
- Энтеросорбенты — убедительных данных об их эффективности при крапивнице нет, в клинических рекомендациях и международных стандартах они не упоминаются.
Стоит помнить, что любая местная терапия в виде крема или мази при крапивнице неэффективна и применяться не должна.
Как снять зуд от крапивницы
Уменьшить зуд можно при помощи антигистаминных препаратов второго поколения, антилейкотриеновых и анксиолитических средств, например "Атаракса". Все препараты применяют только по назначению врача и по рекомендованным схемам. Лечение крапивницы народными средствами бесполезно и опасно.
Нужно ли при крапивнице вызывать скорую помощь
Немедленная медицинская помощь и госпитализация потребуются:
- При тяжёлых формах острой крапивницы и ангионевротического отёка в области гортани с риском удушья. В таких случаях пациент теряет голос, его дыхание становится свистящим и прерывистым.
- При развитии анафилаксии — острой, угрожающей жизни аллергической реакции. Её симптомы включают хрипы, одышку и снижение артериального давления.
Также госпитализация необходима при обострениях хронической крапивницы и ангионевротического отёка, устойчивых к амбулаторному лечению.
Неотложная помощь при отёке Квинке
При отёке Квинке следует:
- немедленно прекратить контакт с предполагаемым провоцирующим агентом;
- вызвать скорую;
- принять одну таблетку антигистаминного препарата второго поколения.
Особенности питания и образа жизни при хронической крапивнице
Рекомендуется не употреблять подтверждённые и предполагаемые аллергены, пищевые добавки и неизвестные ароматизаторы.
Больным с доказанной непереносимостью ацетилсалициловой кислоты следует исключить приём нестероидных противовоспалительных препаратов (НПВП). Остальным пациентам с крапивницей нельзя принимать ацетилсалициловую кислоту и НПВП при обострении заболевания.
Рекомендуется отказаться от тесной одежды и подъёма тяжестей, избегать длительных пеших походов.
Также важно исключить факторы, способствующие переохлаждению: одежду не по сезону, холодные пищу и напитки, длительное пребывание на морозе.
При солнечной крапивнице нужно избегать прямого воздействия солнца, ношения открытой одежды и отказаться от отдыха в южных регионах.
Можно ли принимать ванную или душ при крапивнице
Ограничений на водные гигиенические процедуры при крапивнице нет.
Прогноз. Профилактика
Прогноз при острой крапивнице, как правило, благоприятный. На исход заболевания влияют такие факторы как возраст, пол, длительность болезни, сочетание с ангионевротическими отёками, наличие провоцирующих факторов, ответ на медикаментозную терапию и элиминационные мероприятия. [8] При осложнении крапивницы асфиксией, вызванной отёком гортани, тяжёлыми анафилактическими реакциями, устойчивостью тяжёлых форм крапивницы и ангионевротического отёка к терапии прогноз может быть неблагоприятным (вплоть до смертельного исхода). Это особенно опасно, если медицинская помощь недоступна, невозможно быстро начать экстренные лечебные мероприятия и т. д. [4]
За какое время можно вылечить крапивницу
В течение 6 недель острая крапивница купируется более чем у 75 % пациентов. В хроническую форму болезнь переходит у четверти пациентов [7] . Такая форма крапивницы длится дольше 6 недель, иногда несколько лет, с периодами ремиссии или без них.
С целью профилактики неблагоприятных исходов крапивницы (при наличии соответствующих симптомов) необходимо:
- незамедлительно обратиться к врачу (первичного звена, врачу аллергологу-иммунологу, в экстренных ситуациях — вызвать скорую помощь);
- соблюдать рекомендации по диете, организации быта, образу жизни;
- неукоснительно соблюдать рекомендации врача по лечению, не бросать принимать препараты при первых признаках улучшения, не менять схему, кратность и дозу препаратов, рекомендованных врачом;
- иметь в домашней и автомобильной аптечке, в сумочке препараты для экстренного купирования симптомов, особенно если крапивница сопровождается ангионевротическим отёком, приобрела тяжёлую форму, не получается полностью исключить провоцирующий фактор;
- предупредить родственников/близких/друзей о вашем заболевании и принципах помощи, пока скорая будет спешить на помощь. [2]
Можно ли делать прививки, если у ребёнка крапивница
Хроническая крапивница — не причина отказываться от прививок. При её обострении и острой форме болезни следует дождаться ослабления симптомов и потом вакцинироваться.
Псориаз — системное дерматологическое хроническое заболевание. Для него характерно чередование периодов ремиссии и обострения. Болезнь обусловлена генетической предрасположенностью и диагностируется у 1-2% жителей развитых стран.[1] Специалисты безошибочно диагностируют псориаз. Однако без специальных знаний раннюю стадию болезни сложно отличить от сходных по симптоматике дерматологических заболеваний — плоского лишая, нейродермита или экземы.
Характерные симптомы псориаза
Псориаз также известен как чешуйчатый лишай. Болезнь может иметь разные формы, каждая из которых отличается своей специфической клинической картиной [2] :
- вульгарный псориаз — характеризуется формированием красно-розовых папул с четкими краями, склонных к слиянию в крупные очаги;
- экссудативный псориаз — характеризуется формированием на поверхности бляшек серо-желтых корок и мокнутием;
- себорейный псориаз — характеризуется сильным зудом и формированием бляшек в волосистой части головы;
- каплевидный псориаз — характеризуется формированием множественных очагов с умеренным шелушением;
- пустулезный псориаз — характеризуется образованием пузырьков с гнойным содержимым;
- генерализованный псориаз Цумбуша — характеризуется лихорадкой на фоне быстро сливающихся очагов.
Как отличить псориаз от лишая
Внешне ранние признаки псориаза напоминают симптомы красного плоского лишая. Отличить болезнь можно по месту распространения. При лишае обычно поражаются грудь, живот, ладони и предплечья. Псориатические бляшки локализуются на голове, нижней части спины, ягодицах, стопах, локтевых сгибах. [3]
Есть отличия и во внешнем виде очагов воспаления. При плоском лишае высыпания симметричные. Они красные со светлой ровной окантовкой. Зуд, как правило, сильный. На ранних стадиях псориаза дискомфорта практически нет. Бляшки выглядят как бугорки. Они выступают над поверхностью кожи и покрыты серыми чешуйками. При прикосновениях шелушение на пораженных участках усиливается. [4]
Отличие псориаза от дерматита
Основной критерий для дифференциации с дерматитами — зуд. При псориазе его практически нет. При контактном, аллергическом или атопическом дерматите кожа сильно чешется, отекает и шелушится [5] . Кроме того, дерматиты развиваются быстро, а псориаз медленно.
Как отличить псориаз от экземы
Спутать псориаз с экземой сложнее, чем с другими дерматологическими заболеваниями. При псориазе формируются пятна с четко очерченными краями. Для экземы свойственно образование мелких пузырьков. Они часто лопаются. Из них изливается жидкость. Места лопнувших пузырьков сильно чешутся. На поверхности поврежденной кожи формируются корочки. Экзема чаще всего поражает стопы и кисти [6] .
Первая помощь при псориазе
Спутать псориаз с экземой сложнее, чем с другими дерматологическими заболеваниями. При псориазе формируются пятна с четко очерченными краями. Для
Псориаз — хроническое, генетически обусловленное заболевание. Его нельзя вылечить, но можно максимально продлить период ремиссии. Для уменьшения неприятных симптомов в период обострения болезни может применяться мазь Акридерм СК [7] .
Активные компоненты препарата — бетаметазон и салициловая кислота. Крем работает комплексно и способствует:
- подавлению воспаления;
- снятию отечности;
- размягчению ороговевшего слоя кожи;
- ускорению заживления кожи;
- устранению зуда.
Для восстановления кожи и устранения симптомов псориаза мазь Акридерм СК наносится тонким слоем на пораженные участки. Минимальный курс лечения — 2 недели [7] . Препарат быстро впитывается и не оставляет липкой пленки.
Информация о препаратах, представленная на сайте, не должна использоваться для самостоятельной диагностики и лечения заболеваний и не может служить заменой очной консультации врача.
© 2022 "АКРИХИН". Все права защищены. Использование любых материалов и данных сайта разрешается только с письменного согласия администрации сайта.
Крапивница может протекать в острой и хронической форме. Острая крапивница – это мгновенно возникшая сыпь на небольшом участке кожи или с распространением по всему телу, обычно с покраснениями вокруг волдырей и зудом. Высыпания могут быть точечными или крупноочаговыми, но проходят обычно довольно быстро – от 2-3 до 36 часов. Хроническая крапивница может затянуться на долгое время или возникать периодически в течение нескольких месяцев или недель. Крапивница может прогрессировать: в патологический процесс вовлекаются глубоко расположенные сосуды, волдыри становятся крупными – это так называемая «гигантская» крапивница, или ангионевротический отек.
Причины крапивницы
Вследствие аллергической реакции в коже выделяется гистамин – активное химическое вещество, повышающее проницаемость стенок кровеносных сосудов. Гистамин провоцирует избыточное поступление жидкости из крови в окружающие ткани. Избыток жидкости приводит к волдырям и отекам затронутых болезнью участков тела: рук, суставов, глаз, губ и др.
Чаще всего причиной крапивницы становится аллергическая реакция организма. Острая крапивница возникает из-за пищевой аллергии, а также может быть следствием укусов насекомых или заражения паразитами, стресса, приема некоторых лекарственных препаратов, реже крапивница проявляется вследствие токсической аллергии (на пыль, пыльцу цветов), как реакция на жару, холод или длительное ультрафиолетовое облучение. Хроническая крапивница может быть вызвана всеми перечисленными выше причинами, но также может сигнализировать о заболеваниях внутренних органов или наличии инфекции в организме. В таком случае точный диагноз ставится при тщательном обследовании. При невозможности выявить причину реакции, крапивницу называют идиопатической.
Лечение крапивницы
Острая крапивница нередко проходит сама собой, без лечения и консультации дерматолога. Хроническая крапивница требует тщательного обследования организма, и без консультации дерматолога лечение крапивницы невозможно. Традиционное лечение крапивницы – это антигистаминные препараты, в тяжелых случаях могут применяться кортикостероиды.
Если отек распространяется на большие участки тела и захватывает слизистые оболочки тела, создавая угрозу жизни, то врачи используют экстренные меры – введение больших доз активных стероидов и эпинефрина.
Кроме приема лекарственных средств, главное и наиболее эффективное средство лечения крапивницы – выявление и устранение аллергена.
Начать следует с питания. Если вам достоверно известно, что некоторые продукты для вас являются аллергенами, строго исключите их из рациона. Если вы устранили пищевой аллерген, острая крапивница обычно исчезает очень быстро.
Распространенными пищевыми аллергенами являются морепродукты, свинина, цитрусовые, яйца, помидоры, орехи, ягоды.
В ресторане необходимо спрашивать о составе сложных продуктов и предупреждать о возможной аллергической реакции. Если вы не можете получить подробную информацию, следует отказаться от удовольствия попробовать новое блюдо.
Существует также вещества, называемые гистаминолибераторами – продукты, которые сами по себе не являются аллергенами, но могут вызвать крапивницу, так как стимулируют выброс гистамина из тучных клеток. В отличие от аллергии, в эту реакцию не вовлекаются специфические антитела. К таким продуктам относятся: шоколад, кофе, морепродукты, копчености, уксус, горчица, майонез, хрен, редис, редька, томаты, баклаэаны, клубника, земляника, дыня, ананас, алкогольные напитки, специи, мед, пищевые добавки, консерванты, усилители вкуса, красители.
Если крапивница вызвана пищевой аллергией или реакцией на гистаминолибераторы, врач рекомендует список разрешенных продуктов Задача пациента – тщательно соблюдать его и вести «пищевой» дневник для точного выявления всех продуктов, которые вызывают крапивницу.
Температурная крапивница - это крапивница, возникающая при воздействии низкой и высокой температур, выделяют холодовую и тепловую крапивницу. Если у вас холодовая аллергия, необходимо ограничить пребывание на холодной улице, теплее одеваться, не употреблять холодные напитки и пищевые продукты, не купаться в холодной воде. Если тепловая (холинергическая) – избегайте всех условий, приводящих к повышению температуры тела. Не следует также заниматься активными видами спорта (бег, лыжи и проч.)
При дермографической крапивнице откажитесь от тесной и синтетической одежды, выбирайте более свободную одежду из хлопка и льна. При замедленной крапивнице от давления приносят облегчение такие простые мероприятия, как расширение лямок рюкзака, сумки для уменьшения силы давления на площадь поверхности кожи.
При солнечной крапивнице необходимо ограничить время пребывания на солнце, носить головные уборы и закрытую одежду, а также использовать солнцезащитные косметические средства.
Вибрационная крапивница исключает возможность работы с отбойным молотком или миксером.
При крапивнице, вызванной приемом лекарственных средств, необходимо установить, какой именно препарат вызывает аллергию. Чаще всего аллергенами являются антибиотики, сульфаниламиды, нестероидные противовоспалительные средства (аспирин, ибупрофен и другие), опиаты, некоторые витамины (в особенности, содержащие группу В), белковые препараты (препараты крови, инсулин), рентгеноконтрастные йодсодержащие препараты, миорелаксанты, ингибиторы ангиотензин-превращающего фермента и др.
Читайте также:

