Чем обрабатывать ожог от каустической соды
Обновлено: 25.04.2024
Химический ожог представляет собой повреждение тканей под воздействием кислот, щелочей и прочих соединений. Чаще всего подобные поражения случаются в бытовых условиях, поскольку люди не всегда соблюдают правила техники безопасности с подобными соединениями. Ожог каустической содой – явление частое. По статистике, ежегодно от него страдает 10% населения страны. Чтобы избежать негативных последствий, важно научиться работать с продуктом и грамотно действовать при получении травмы.

Что это за вещество?
Каустическая сода представляет собой химическую реакцию натрия, кислорода и водорода. Если сравнивать с обычной, пищевой, то химический состав последней менее агрессивен и опасен для человека. Ведь она, в отличие от каустической, образуется в результате взаимодействия натрия, углерода и водорода, которые в совокупном соединении менее едки.
Чтобы обезопасить себя в быту от травм, следует обратить внимание на особенности каустической соды:
- продукт внешне выглядит как белые хлопья или гранулы, которые растворяются в воде.
- при растворении происходит экзотермическая реакция, в ходе которой выделяется тепловая энергия.
Вещество используют для прочистки канализационных стоков, выгребных ям, мытья сильнозагрязненной посуды и приготовления домашнего мыла.
В чем опасность?
Согласно европейской классификации опасности химических веществ, каустической соде присвоен второй класс, поскольку при ее попадании в организм, при несвоевременной помощи, происходят необратимые явления:
- травмирование дыхательных путей. Раствор соды отличается едкими свойствами. Поэтому при проведении процедуры следует избегать вдыхания образующегося пара;
- ожог роговицы глаз. При выполнении работ важно защитить органы зрения от попадания сыпучего вещества, его раствора и паров;
- химические ожоги тяжелой степени. Это происходит из-за разъедающих свойств продукта. Чтобы избежать подобного, следует более внимательно отнестись к соблюдению правил техники безопасности.
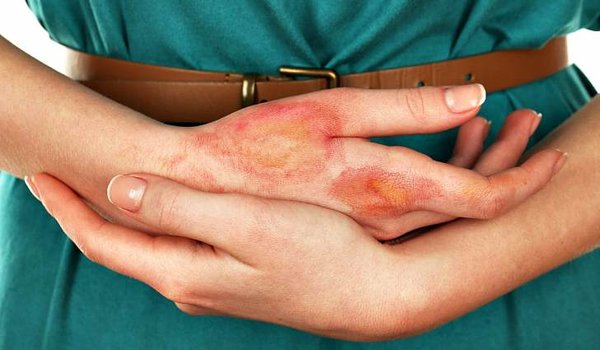
При этом следует учитывать, что под воздействием продукта происходит коррозия металлических поверхностей, что негативным образом отразится на внешнем виде посуды и прочих аксессуаров.
Что делать при ожоге?
Каустическая сода способна провоцировать появление ожогов разных степей – от 1-ой до 4-ой. При этом самый безобидный, первой степени, характеризуется покраснением и зудом. Если вещество подействовало активнее, то появляются пузыри на коже. И ожог получает вторую степень. При поражении третьей степени происходит разъедание глубоких тканей эпидермиса. Если же каустическая сода спровоцировала сильную реакцию, то происходит травмирование сухожилий и мышц. Это уже ожог 4-ой степени.
При возникновении ситуации, когда вещество попало в организм, следует выполнить следующие действия:
- Обратиться к врачу. Даже небольшое покраснение и зуд могут серьезно нарушить деятельность организма и изменить ход обменных процессов. При возникновении химического ожога не следует пренебрегать консультацией специалиста.
- После этого важно провести манипуляции, связанные с обработкой пораженного места.
Также следует обеспечить пострадавшему покой до приезда врача, если вещество глубоко попало в ткани.
Первые шаги при ожоге
Первая помощь при поражении организма каустической содой во многом определяет успешность борьбы с недугом на следующих этапах. Чтобы обеспечить скорое выздоровление, следует выполнить следующие действия:
- Необходимо подставить пораженный участок тела по струю воды и держать его в таком положении в течение 20 минут.
- После этого следует нейтрализовать щелочную реакцию путем воздействия кислоты. Для этих целей можно приготовить трехпроцентный раствор уксуса и промыть им кожу. Как вариант – использовать лимонную кислоту или борную.
- После этого важно дождаться приезда врача, который сделает заключение о состоянии здоровья пострадавшего и назначит дальнейшее лечение.

Дальнейшие лечебные процедуры
Если едкое вещество глубоко не затронуло ткани эпидермиса, то лечить ожог можно и в домашних условиях. При этом важно помнить, что ранка затягивается в период от 3-х до 7-ми дней. Если же лечение не дало результатов в указанный временной промежуток, следует немедленно обратиться к специалисту, чтобы избежать заражения тканей.
Вот основные правила лечения химического ожога кожи:
- ежедневная антисептическая обработка. Для этого используют Хлоргексидин, Фурацилин или слабый раствор марганцовки;
- использование мазей, ускоряющих восстановление эпидермиса. В этом случае применяют Пантенол, Солкосерил, которые усиливают процесс регенерации тканей;
- применение антибактериальных средств для лечения гнойных ран. В этом случае помогут левомицетиновая, тетрациклиновая мази или Левомеколь.

Чтобы избежать образования шрамов, важно грамотно отнестись к процессу лечения, не пренебрегая процедурами. При улучшении важно довести курс перевязок до конца, чтобы избежать нагноения.
Правила безопасности при работе с каустической содой
При использовании вещества в бытовых и промышленных условиях, следует соблюдать ряд нюансов, позволяющих своевременно предупредить возникновение ситуации, при которой возможно повреждение органов и тканей.
Вот основные из них:
- использование средств индивидуальной защиты кожи. К данной категории относят резиновые перчатки, прорезиненный или виниловый костюм, очки, способные обезопасить органы зрения;
- соблюдение показателей допустимой нормы щелочи в воздухе. Если данная цифра превышает отметку в 0,5 мг на кубический метр, то важно прекратить работу в данном пространстве, чтобы не обжечь органы дыхания;
- использование защитной маски или респиратора. Во время работы применение средств защиты органов дыхания позволяет избежать их повреждений и будущих осложнений.
При попадании вещества на волосы, кожу или внутрь, следует немедленно провести ряд профилактических манипуляций и показаться врачу.
Химические ожоги – это повреждения кожи, подлежащих тканей, глаз, внутренних органов (желудка, пищевода), возникающие в результате контакта с едкими веществами. В зависимости от типа химического агента возможно образование колликвационного или коагуляционного некроза. На фоне всасывания некоторых агентов наблюдается токсическое поражение внутренних органов. Патология диагностируется на основании данных анамнеза, физикального обследования. При внутренних повреждениях показаны фарингоскопия, рентгеноскопия, эзофагогастроскопия. Лечение – антибиотики, перевязки, хирургические вмешательства, инфузионная терапия.
МКБ-10



Общие сведения
Химические ожоги встречаются реже термических. Как правило, наблюдаются на небольшом участке тела. С учетом глубины и площади поражения оцениваются так же, как термические, но отличаются от них по характеру разрушения тканей и длительности воздействия. Поражающее действие продолжается до тех пор, пока агент не будет нейтрализован, разбавлен либо инактивирован. Из-за возможных нарушений зрения, перфорации полых органов особую опасность представляют травмы глаз и ЖКТ.

Причины
Причиной развития становится контакт кожи или слизистых оболочек с едкими жидкостями, концентрированными щелочами, кислотами, окислителями, солями некоторых металлов, фосфором, рядом газов. Повреждение, в отличие от всех прочих видов ожогов, возникает не под влиянием внешней энергии, а вследствие физико-химических реакций, возникающих в месте травмы.
Разрушение тканей продолжается до того момента, пока агрессивное вещество не будет удалено, разбавлено или иным образом инактивировано, что обуславливает усугубление поражения с течением времени. Углублению ожога может способствовать оставление агента на коже или слизистой, не снятая одежда, пропитанная химикатом. Иногда причиной дополнительного поражения становится неправильно оказанная первая помощь, провоцирующая вторичные разрушительные химические реакции.
В клинической практике чаще встречаются химические ожоги кистей рук и глаз, развившиеся в результате производственных травм при нарушении техники безопасности, возникновении аварийной ситуации. Другие части тела поражаются гораздо реже. Травмы пищевода, желудка, полости рта у взрослых почти в половине случаев являются следствием попытки самоубийства. У детей, психически больных людей, пациентов, находящихся в состоянии алкогольного или наркотического опьянения, повреждение может стать результатом несчастного случая (ошибочного приема едкой жидкости, перепутанной с безопасным продуктом питания).
Патогенез
Тяжесть повреждения определяется пятью факторами: силой и количеством химического агента, способом и продолжительностью контакта, а также степенью проникновения агрессивного вещества. Сила агента зависит от его химических характеристик, количество – от концентрации, объема соединения. Чем дольше и сильнее агент контактирует с тканями, тем глубже поражение.
Механизм действия вещества связан со способом денатурации белка. Перманганат калия, гипохлорид натрия, хромовая кислота обладают выраженным окисляющим эффектом, нарушают работу энзимов и, как следствие, быстро вызывают гибель клеток. Такие коррозивы, как гидроксид натрия, дихроматы, белый фосфор, фенол мгновенно разрушают все клеточные структуры.
Под воздействием щавелевой, гидрохлорной, серной кислоты происходит массивная дегидратация, лизис клеток. При контакте с бензином, горчичным газом, метилбромидом наблюдается расслоение тканей, высвобождение тканевых аминов. Аммиак, уксусная, муравьиная, дубильная, серносалициловая, некоторые другие кислоты связывают белок или катионы путем образования солей.
Классификация
С учетом характера поражающего агента выделяют следующие разновидности химических ожогов:
- Кислотой. Тяжелые повреждения выявляются при действии сильных кислот (pH менее 2). Соединения вызывают сворачивание (коагуляцию) белка, образуется сухой кожный струп, препятствующий проникновению агента вглубь тканей, поэтому травмы обычно неглубокие.
- Щелочью. Сильными щелочами, провоцирующими тяжелые ожоговые поражения, считаются вещества с pH более 11,5. Соединения разжижают участки некроза. Ткани ослабляются, что позволяет веществу проникать в подлежащие слои, вызывая глубокие поражения.
- Солями тяжелых металлов. Имеют меньшее значение по сравнению с предыдущими группами, поскольку травма, как правило, ограничивается поверхностными слоями кожи.
Разделение химических ожогов по глубине несколько различается в традиционной российской и международной классификациях. В соответствии с МКБ-10 выделяют следующие виды травм:
- 1 степень. Соответствует 1 степени в российской систематизации. Повреждается только эпидермис.
- 2 степень. Соответствует 2 и 3А степеням в отечественной классификации. Поражается эпидермис, верхний слой дермы.
- 3 степень. Соответствует 3Б и 4 степеням в классической систематизации. Характеризуется тотальным некрозом дермы, возможно – с подлежащими тканями (мышцами, связками, костями).
Симптомы
Химические ожоги кожи
Появляется резкая боль. Внешний вид зоны повреждения определяется типом химического агента, глубиной ожога. Под действием кислот образуется сухой твердый струп. Граница между пораженным участком и окружающей здоровой кожей хорошо просматривается, благодаря четко отграниченному краю корки, образующейся в области некроза. При ожогах щелочами формируется рыхлый, мягкий, беловатый струп, который без четкой границы переходит в окружающие ткани.

После взаимодействия с серной кислотой кожа вначале становится белой, затем приобретает коричневый либо серый оттенок. Разрушение азотной кислотой придает кожным покровам желто-коричневую либо светло-желто-зеленую окраску. Ожоги уксусной кислотой грязно-беловатые, соляной – желтые, карболовой – сначала белые, потом бурые. Под действием концентрированной перекиси водорода ткани становятся сероватыми.
Поскольку повреждение тканей продолжается какое-то время после травмы, достоверное определение степени ожога возможно только через 5-7 дней.
- Для 1 степени характерны гиперемия, отечность, умеренная болезненность.
- 2 степень проявляется образованием прозрачных пузырьков на отечных, покрасневших кожных покровах.
- Ожоги 3 степени сопровождаются образованием пузырей с кровянистым или мутным содержимым, область поражения становится нечувствительной, безболезненной.
- При 4 степени определяются участки некроза, распространяющиеся на различную глубину.
Среди химических ожогов преобладают повреждения 3-4 степени.
Дальнейшее течение болезни определяется глубиной поражения. Поверхностные ожоги заживают самостоятельно. После разрушения всего слоя дермы самостоятельное восстановление невозможно. Участки сухого (коагуляционного) некроза отторгаются, оставляя после себя рану, которая постепенно заполняется грануляциями. При влажном (колликвационном) некрозе отмечается тенденция к распространению нагноения на окружающие ткани, что приводит к утяжелению состояния больного, образованию обширных дефектов.
Большая площадь повреждения, активное всасывание химического агента чреваты общетоксическим воздействием на организм с развитием полиорганной недостаточности. Выявляются лихорадка, выраженная слабость, тошнота, нарушения сердечной деятельности, расстройства сознания. Чаще всего страдают печень и почки. При поражении печени возможны пожелтение кожи, потемнение мочи, обесцвечивание кала, боли в правом подреберье. Вовлечение почек проявляется уменьшением количества отделяемой мочи, отеками, запахом ацетона изо рта.
Ожоги верхних отделов ЖКТ
Чаще всего наблюдаются ожоги концентрированной уксусной кислотой. Несколько реже встречаются поражения другими кислотами (серной, соляной), щелочами (едким натром, каустической содой, гидроокисью натрия). В число прочих химических агентов входят марганцовка, ацетон, силикатный лей, лизол, нашатырь, йод, фенол, этил, перекись водорода, растворы электролитов.
В момент приема агрессивного агента возникает резкая боль во рту, распространяющаяся за грудину, в эпигастральную область. Отекают губы, язык, затем отек охватывает глотку, верхние отделы желудочно-кишечного тракта. Отмечается дисфагия, потом появляется рвота желудочным содержимым с примесью крови, участков слизистой. Глубокие ожоги осложняются профузными кровотечениями, расстройствами дыхания. Развивается интоксикация с признаками нарушения функций внутренних органов. Выраженность общих проявлений определяется видом, объемом, концентрацией принятого химического вещества.
Через несколько дней выраженность отека снижается, начинается формирование грануляций. Боли и явления дисфагии уменьшаются, пациенты перестают отказываться от еды. Через некоторое время грануляции трансформируются в рубцы, что вызывает уменьшение просвета пищевода, повторное развитие нарушений глотания. Стриктуры формируются на протяжении 2 месяцев после травмы, без лечения образуются у 70% больных.
Химические ожоги глаз
В 40% случаев травма возникает вследствие контакта со щелочами. Причиной чаще становятся едкий натр, гашеная известь, каустическая сода, аммиак. У 10% больных поражение глаз развивается из-за попадания соляной, серной, уксусной, других кислот. Половина случаев обусловлена воздействием бытовых аэрозолей, гербицидов, инсектицидов, красок для ресниц, строительных лаков, а также химических веществ, используемых в средствах для самообороны.

Как и при поражении кожи, ожоги щелочами опаснее контакта с кислотами. После повреждения щелочью возникает колликвационный некроз, который распространяется за пределы зоны воздействия агрессивного вещества. Установить тяжесть травмы достоверно можно только через 2-3 суток. При поражении кислотой наблюдается коагуляционный некроз с образованием струпа.
Если пациенту удалось быстро сомкнуть ресницы, возможно только поражение век. Непосредственное воздействие на ткани глаза становится причиной некроза конъюнктивы с образованием язвенного дефекта, формированием сращений между глазным яблоком и веком. Ожоги роговицы сопровождаются светобоязнью, блефароспазмом, слезотечением, иногда – помутнением роговицы, нейротрофическим кератитом. При вовлечении радужки развивается ирит.
Исходом нередко становится снижение зрения, которое может варьироваться от незначительного ухудшения до полной слепоты. Вторичное инфицирование характеризуется развитием панофтальмита, эндофтальмита. В отдаленные сроки после глубоких химических ожогов может выявляться вторичная глаукома. Тяжелые поражения приводят к разрушению тканей, требуют удаления глаза.
Диагностика
Диагноз выставляется на основании анамнестических данных, результатов внешнего осмотра. Для определения площади ожогов кожи используют стандартные методы (правило девяток, специальные таблицы, сетки с маркировкой). Для уточнения глубины оценивают цвет кожи, степень поражения эпидермиса, состояние дермы, наличие пузырей, струпов. Учитывают, что истинная тяжесть химического ожога становится очевидной лишь спустя несколько дней, особенно – при действии щелочей.
При травмах ЖКТ проводят осмотр полости рта, фарингоскопию, непрямую ларингоскопию. Из-за опасности перфорации стенки полых органов другие инвазивные методы в остром периоде не применяют, диагноз выставляют на основании анамнеза и клинических симптомов, решение о необходимости экстренных оперативных вмешательств принимают при появлении признаков нарушения целостности желудка или пищевода. В последующем производят эзофагогастроскопию, рентгеноскопию.
Ожоги глаз также диагностируются по данным анамнеза, жалоб, внешнего осмотра. Офтальмологические исследования при поступлении не показаны, рекомендовано немедленно начинать неотложную помощь. В последующем для уточнения тяжести травмы выполняют визометрию, офтальмоскопию, измерение ВГД, биомикроскопию, другие процедуры. Перечень методик определяется индивидуально с учетом имеющихся нарушений.
Лечение
Первая помощь
Первоочередной задачей является минимизация контакта тканей с агрессивным веществом. Оказание первой помощи должно начинаться как можно скорее, оптимально – прямо на месте. Загрязненную одежду необходимо снять. Порошкообразные агенты следует стряхнуть. В большинстве случаев для удаления химиката рекомендовано обильное промывание водой. Исключением является поражение негашеной содой – в этом случае вода вызывает бурную химическую реакцию, усугубляющую тяжесть травмы, поэтому соединение нужно удалять с помощью растительного масла.
При точно определенном повреждающем агенте возможно использование специальных средств. Так, при ожогах фтористоводородной кислотой применяют 10% раствор глюконата кальция, избегая нанесения слишком большого количества средства, чтобы не спровоцировать нежелательную тканевую реакцию. Обработка этиловым спиртом или полиэтиленгликолем позволяет повысить растворимость фенола, который после этого лучше смывается водой.

Удаление фосфора осуществляется с помощью небольшого количества 1% раствора сульфата меди. Обильное орошение может привести к всасыванию деактивирующего средства, обладающего гепатотоксическим действием. При ожогах белым фосфором, цементом промывания водой нужно проводить как можно дольше. В первом случае это помогает устранить опасность спонтанного самовозгорания фосфора, во втором – обеспечивает достаточную дезактивацию щелочи, содержащейся в цементе.
Если специфические нейтрализаторы отсутствуют, для промывания ожогов кислотой можно использовать слабый раствор питьевой соды, ожогов щелочью – слабый раствор лимонной кислоты. Необходимо тщательно следить за тем, чтобы на поврежденные ткани не попали слишком концентрированные деактиваторы, поскольку это может усугубить травму. Для уменьшения болевого синдрома применяют анальгетики. Обезвоживание предупреждают путем обильного питья. Пациента укутывают.
При ожогах глаз производят обильное струйное промывание водой или физраствором. Нанесение нейтрализующих составов не рекомендовано из-за риска возникновения непредсказуемых реакций с образованием агрессивных продуктов и их последующим разрушающим действием на нежную конъюнктиву. При химических ожогах ЖКТ нужно обильно промыть ротовую полость водой. Вызывать рвоту нельзя, так как это может спровоцировать разрыв пищевода.
Местное лечение
Ожоговую поверхность обрабатывают. С кожи удаляют химическое вещество и инородные тела, закрывают рану асептической повязкой, придают конечности возвышенное положение. Струпы сохраняют до их самостоятельного отхождения. Для стимуляции отторжения применяют протеолитические ферменты. После отхождения некроза наносят мази. Точечные глубокие ожоги (например, при попадании брызг кислоты или щелочи) могут закрываться самостоятельно. При значительной площади раневой поверхности после очищения раны требуется кожная пластика.
Больным с химическими ожогами пищевода при поступлении в стационар устанавливают желудочный зонд после местного обезболивания рта и глотки. Удаляют содержимое желудка, инактивируют химический агент. После приема щелочи осуществляют промывание маслом либо слабым раствором уксусной кислоты. После употребления кислоты применяют некрепкий раствор соды.
При невозможности определения агрессивного агента используют воду, молоко. В последующем назначают парентеральное питание, выполняют бужирование. Больным с перфорацией необходимо экстренное вмешательство с наложением гастростомы или эзофагостомы. В случае формирования стеноза показано стентирование, рассечение стриктуры, пластика пищевода.
При легких химических ожогах глаз применяют местные средства с антибиотиками. Для уменьшения дискомфорта выполняют циклоплегию. Для ускорения заживления рекомендованы глазные капли из плазмы, обогащенной эритроцитами. Пациентам с химическим иритом эффективна длительная циклоплегия. Кортикостероиды с осторожностью используют при тяжелых повреждениях, поскольку они могут вызвать перфорацию роговицы. Хирургическая тактика определяется характером поражения. Возможны витрэктомия, кератопластика, коррекция выворота или заворота века.
Общие мероприятия
Для устранения болей применяют анальгетики. Антибиотики подбирают с учетом чувствительности возбудителя. С профилактической целью антибактериальные препараты не назначают, поскольку это провоцирует развитие антибиотикоустойчивых штаммов. При обширных повреждениях проводят инфузионную терапию. Вводят питательные растворы, глюкозу, лекарства для восстановления кислотно-щелочного равновесия.
При всасывании щавелевой и фтороводородной кислоты может потребоваться коррекция гипокальциемии. При ожогах фосфором, некоторыми кислотами необходим контроль функций печени и почек, по показаниям – мероприятия по коррекции острой почечной или печеночной недостаточности. Пациентам с системными эффектами от воздействия лизола требуется гемодиализ.
Прогноз
Исход определяется локализацией, тяжестью, распространенностью повреждения, временем начала медицинских мероприятий, общим состоянием больного, другими факторами. При небольшой площади поражения кожи, отсутствии токсического влияния на внутренние органы прогноз благоприятный даже у больных с глубокими ожогами. При травмах пищевода 3 степени летальность достигает 60%, в остальных случаях смертельные исходы наблюдаются редко, проходимость органа восстанавливается у 90% больных. У пациентов с тяжелыми ожогами глаз в исходе формируются энтропион, бельмо, атрофия глазного яблока, отмечается выраженное снижение зрения.
Профилактика
Основной мерой по предупреждению повреждений кожи и глаз является соблюдение техники безопасности при работе с агрессивными химическими веществами в быту и на производстве. Профилактика травм пищевода заключается в соблюдении правил хранения едких веществ: использовании промаркированных емкостей, выделении отдельных шкафов или полок, расположенных в недоступных для детей местах.
4. Современные принципы диагностики, лечения химических ожогов пищевода и желудка/ Белькова Т.Ю.// Сибирский медицинский журнал – 2001- №5
Ожог глотки – это повреждение слизистой оболочки глотки, вызванное высокой температурой, химическими веществами, реже электричеством или ионизирующим излучением. Сопровождается колющей или жгучей болью в области шеи, усиливающейся при глотании, дисфагией, гиперсаливацией, нарушением вкуса, кашлем, интоксикационным синдромом. Диагностика основывается на анамнестических данных, результатах физикального осмотра, фарингоскопии, ларингоскопии и лабораторных анализов. Лечение включает дезинтоксикационную, противошоковую и симптоматическую медикаментозную терапию.
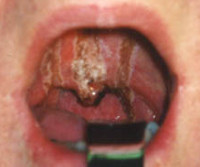
Общие сведения
Ожоги глотки выявляются довольно часто. Наиболее распространенными являются химический и термический варианты – свыше 92% от общего количества поражений. Самый часто встречающийся в странах СНГ этиологический фактор – уксусная кислота, которая вызывает более 90% химических повреждений глотки. У детей ожоги чаще всего провоцируются перманганатом калия. Более 70% от всех случаев составляют поражения I-II степени. Изолированная форма наблюдается у порядка 35-50% больных. Заболевание статистически чаще диагностируется у мужчин молодого и среднего возраста. Суммарный показатель смертности колеблется в пределах 10-26% от общего числа пострадавших.

Причины ожога глотки
Основная причина повреждений – ошибочное или сознательное проглатывание раскаленных либо токсичных предметов или жидкостей. Этиология имеет непосредственное влияние на клиническую симптоматику и проводимое лечение. С учетом этого выделяют следующие варианты ожогов:
- Термические. Развиваются при приеме горячей пищи или кипящих жидкостей. Реже наблюдаются при воздействии раскаленного воздуха, горючего газа или пара. Повреждение глотки часто сочетается с ожогами слизистых оболочек рта и пищевода.
- Химические. Возникают на фоне употребления кислот или щелочей. Чаще всего причиной поражения становится прием уксусной кислоты, нашатырного спирта, каустической соды, перманганата калия и бытовых чистящих средств. Характеризуются более тяжелым, чем при термическом воздействии, повреждением слизистого шара и подлежащих тканей.
В редких случаях встречаются электрические и лучевые ожоги, развивающиеся в результате воздействия на область шеи электрического тока или источника ионизирующего излучения. Обычно выступают в роли осложнений или сопутствующих нозологий при других поражениях – электротравме, лучевой болезни и т. д.
Патогенез
Вне зависимости от степени тяжести ожог глотки последовательно проходит 3 стадии: альтеративно-деструктивную, репаративную и регенерационную. Различные этиологические варианты нозологии имеют свои патогенетические особенности. Повреждения, вызванные высокой температурой и кислотами, оказывают местное прижигающее действие по типу коагуляционного некроза. Это обусловлено нарушением целостности клеточных мембран на фоне растворения липидов – их основной структурной единицы. Контакт с агрессивными щелочами приводит к колликвационному некрозу, который формируется в результате образования водорастворимого альбумината – вещества, транспортирующего щелочь к здоровым тканям и вызывающего более глубокие поражения.
При выраженных ожогах патологический процесс распространяется не только на слизистую оболочку, но и на подслизистый и мышечный слой. Происходит резорбция химического вещества, что может приводить к гемолизу эритроцитов, токсической коагулопатии и ДВС-синдрому. Стадии репарации и регенерации характеризуются отторжением омертвевшей ткани, восстановлением нормальной слизистой оболочки или образованием рубца. При тяжелых ожогах полноценного выздоровления зачастую не происходит – возникают предпосылки к развитию стеноза гортани или воспалительных заболеваний.
Классификация
Основываясь на глубине поражения тканей, выраженности клинической картины, ожидаемой длительности и возможных результатах лечения выделяют три степени ожогов глотки:
- I (легкая) степень. Характеризуется поражением только поверхностного слоя эпителия глотки. Поврежденные ткани отторгаются на 3-5 сутки, оставляя оголенной нормальную слизистую оболочку. Общее состояние больного не нарушается.
- II (средняя) степень. Включает в себя сочетание интоксикационного синдрома и поражения глотки до уровня слизистого шара. Отторжение отмерших тканей происходит к концу первой недели, после чего остаются быстро заживающие поверхностные эрозии. На месте ожога формируется рубец.
- III (тяжелая) степень. Проявляется повреждением всего слоя слизистой оболочки и нижерасположенных тканей на различную глубину, тяжелой интоксикацией. Струп отторгается через 13-15 дней, оставляя после себя глубокие эрозии, продолжительность заживления которых может колебаться от 7 дней до нескольких месяцев. Образовавшиеся рубцы часто вызывают клинически значимое сужение просвета глотки.
В зависимости от распространения процесса на другие органы и структуры различают следующие формы ожога глотки:
- Изолированные или локальные. При этом варианте патологические реакции ограничивается полостью глотки.
- Комбинированные. Сопровождаются вовлечением других отделов пищеварительного тракта, чаще всего – пищевода и желудка. Реже происходит поражение гортани.
Симптомы ожога глотки
Выраженность симптоматики зависит от тяжести патологического процесса и вовлечения других органов ЖКТ. Обычно пострадавший пытается выплюнуть проглоченную жидкость, это предотвращает поражение пищевода и желудка, но обеспечивает дополнительные повреждения слизистой оболочки рта, губ, языка. Из-за этого на них формируется плотный струп, цвет которого зависит от свойств этиологического фактора. При термических и химических ожогах, вызванных уксусной кислотой и щелочами, струп белый, азотной кислотой – желтый, серной либо хлористоводородной кислотой – черный или темно-бурый.
Основная жалоба пациента при любом этиопатогенетическом варианте ожога глотки – боль жгучего и/или колющего характера в верхней трети шеи, иногда иррадиирующая в нижнюю часть шеи. При комбинированной форме болевые ощущения также возникают за грудиной и в эпигастрии, часто сочетаются с рвотой, которая при II-III степени поражения имеет вид «кофейной гущи». Отмечается повышенное слюноотделение, кашель, нарушение вкуса. Еще один характерный симптом – затруднение глотания. При I степени нарушается проходимость только твердой пищи, при II степени твердая еда не проходит вовсе, а жидкая – с сильной болью. III степень проявляется невозможностью проглотить даже жидкость. Выраженные ожоги сопровождаются тяжелым интоксикационным синдромом – повышением температуры тела до 39,0-40,0 °C, ознобом, головокружением, общим недомоганием и слабостью.
Осложнения
Основное осложнение ожога глотки – деформация просвета органа и развитие стеноза, что характерно для тяжелых поражений. У детей даже при I и II степени могут возникать массивные реактивные процессы в виде отека гортани и глотки с выделением большого количества мокроты. Зачастую такие состояния приводят к значительному нарушению проходимости ЛОР-органов и выраженной дыхательной недостаточности. В зоне сформировавшихся рубцов создаются благоприятные условия для развития воспаления, повышается вероятность возникновения хронического фарингита, абсцессов или флегмон шеи. При вовлечении в патологический процесс пищевода отмечается риск перфорации, медиастинита, периэзофагита и образования пищеводно-трахеального свища. Тяжелые химические повреждения нередко сопровождаются резорбцией токсических веществ в системный кровоток и поражением внутренних органов, чаще всего – головного мозга, печени и почек.
Диагностика
Постановка диагноза обычно не вызывает особых трудностей. Основная цель отоларинголога или хирурга – правильное определение степени тяжести и формы патологии, что необходимо для выбора соответствующей тактики лечения. С этой целью проводится:
- Сбор анамнеза и жалоб. Играет ведущую роль в диагностике. Важно установить этиологический фактор, его концентрацию или температуру, размеры или объемы, длительность контакта со слизистой оболочкой. Также выясняются присутствующие субъективные симптомы и динамика их развития.
- Физикальный осмотр. В первую очередь производится оценка работы сердечно-сосудистой и дыхательной системы, поскольку при тяжелом интоксикационном синдроме наблюдается тахипноэ, тахикардия, падение артериального давления. При ожогах уксусной кислотой, бытовой химией или аммиаком в выдыхаемом воздухе ощущается специфический запах.
- Фарингоскопия и непрямая ларингоскопия. Ожог I ст. сопровождается гиперемией слизистой оболочки, слабовыраженным отеком. Аналогичные изменения могут возникать на внешней поверхности надгортанника, в межчерпаловидном пространстве и грушевидных синусах. При II ст. выявляются язвы, налет бело-серого цвета, реже – ожоговые пузыри с серозной жидкостью. III ст. проявляется участками глубокого некроза, распространяющегося в подлежащие ткани.
- Лабораторные исследования. При легких ожогах изменения в ОАК отсутствуют. При II-III ст. наблюдается лейкоцитоз 9-18х10 9 г/л и сдвиг лейкоцитарной формулы влево. В биохимическом анализе крови может повышаться уровень креатинина, мочевины, АлАТ, АсАТ, калия, билирубина.
- Цитология. Состав мазка-отпечатка при I ст. характеризуется наличием небольшого количества фагоцитов и бактериальной флоры. При II ст. присутствует большое количество микроорганизмов, клеток с признаками дегенерации, иногда – с элементами вакуолизации. III ст. дополняет признаки II ст. наличием распада ядерных клеток.
- Фиброэзофагогастроскопия (ФЭГС). Процедура проводится не ранее 10 дня после ожога. Используется для определения сопутствующего поражения пищевода и/или желудка, развития рубцового стеноза. При повреждении на стенках органов возникают такие же изменения, как в глотке.
Лечение ожога глотки
Лечебные мероприятия осуществляются в максимально короткие сроки. Ведущую роль играет медикаментозная терапия. Комбинация препаратов зависит от формы, степени тяжести и этиологии. При ожогах глотки применяется:
- Дезинтоксикационная терапия. Играет важнейшую роль при химических ожогах, заключается в нейтрализации ядовитого вещества антидотом на протяжении первых 6 часов. При необходимости проводится внутривенная инфузия плазмозаменителей, ощелачивание крови и форсированный диурез. При комбинированных формах выполняется зондовое промывание желудка холодной водой.
- Патогенетическое и симптоматическое лечение. Подразумевает нормализацию АД и реологических свойств крови, устранение болевого синдрома, профилактику бактериальных осложнений. Назначаются антибиотики широкого спектра действия, прямые антикоагулянты, ненаркотические и наркотические анальгетики, спазмолитики, кортикостероиды, холинолитики, растворы коллоидов и кристаллоидов, препараты крови.
- Медикаментозное дестенозирование. Показано при распространении патологического процесса на гортань, развитии выраженного отека и асфиксии. Выполняется с использованием антигистаминных препаратов, хлорида кальция и преднизолона. При неэффективности требуется трахеостомия.
- Пластика гортани. Необходима при выраженном стенозе. Предполагает иссечение рубцовой ткани, мобилизацию небных дужек, мягкого неба, временную имплантацию трубчатого протеза с целью рекалибровки просвета гортани.
Прогноз и профилактика
Прогноз при ожоге глотки зависит от этиологии, степени тяжести, адекватности и своевременности оказания медицинской помощи. Несвоевременно или неправильно оказанная медицинская помощи при тяжелых комбинированных ожогах приводит к летальному исходу. Длительность терапии может колебаться от 3-5 суток до 2 и более недель. При полноценном лечении повреждений I-II ст. обычно наблюдается полное выздоровление, при III ст. – формирование рубцового стеноза. Специфические превентивные меры не разработаны. Профилактика сводится к предотвращению проглатывания химических веществ, бытовых средств и кипящих жидкостей, вдыхания раскаленного дыма и пара.
Рожистое воспаление кожи, в народе просто «рожа» – острое воспалительное поражение кожных покровов инфекционного происхождения. Болезнь вызывается агрессивной разновидностью стрептококка: бета-гемолитическим стрептококком группы A.
Недугом страдают чаще взрослые люди, но вероятность заболеть есть даже у младенцев.
Еще столетие назад рожа считалась крайне опасной и часто приводила к летальному исходу. В настоящее время благодаря появлению антибактериальных препаратов, она стала относиться к излечимым болезням. Однако продолжает оставаться серьезной инфекцией, требующей своевременной эффективной терапии, и пристального внимания врачей.
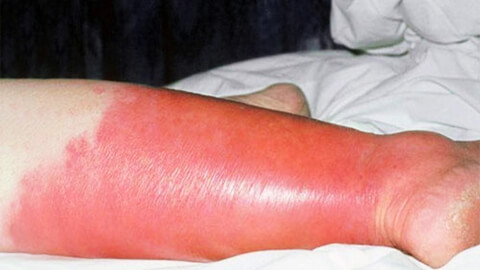
Причины возникновения рожи
Стрептококк может долгое время находится в организме в «спящем» состоянии, когда его активное размножение подавляется иммунной системой. В этом случае заболевание развиваться не будет. Но одновременное воздействие нескольких неблагоприятных факторов может привести к болезни.
Для возникновения воспалительного процесса необходимо совпадение сразу нескольких обстоятельств:
- повреждение кожных покровов любого типа: аллергического, травматического или ожогового;
- понижение иммунитета в результате хронических заболеваний, грибковых инфекций, авитаминоза или истощения организма;
- инфицирование травмированных кожных участков бета-гемолитическим стрептококком.
Немаловажную роль играет гигиена тела – рожа возникает значительно чаще в регионах с плохими санитарно-гигиеническими условиями.
Имеются наблюдения, что заболевание более типично для людей белой расы.
Симптомы рожистого воспаления
Заболевание начинается резко и протекает остро. Пациенты, как правило, могут указать даже час его возникновения.
Начало схоже с тяжелым ОРВИ – быстро поднимается температура, возникает общая интоксикация организма. Наблюдается озноб (нередко сотрясающий), головные боли, тошнота, рвота, боли и ломота в спине и суставах. При тяжелом течении возможно возникновение судорог и бреда.
Поражение кожных покровов начинает развиваться через 10-20 часов с момента возникновения общих симптомов. Начинается с зуда кожи, ощущения ее стянутости, потения. Затем кожа в месте заражения начинает краснеть и отекать, возникает выраженная эритема.
Характерным признаком рожи является очень яркая гиперемия (краснота) пораженного участка с четкими неровными границами, которые называют «языками пламени» или «географической картой». Края участка приподняты в виде инфильтрационного валика. Воспаленная область горячая на ощупь, отечная, уплотненная, лоснящаяся. При надавливании на нее возникает легкая болезненность, после надавливания краснота под этими участками пропадает на несколько секунд.
Также характерен лимфаденит – уплотнение лимфатических узлов, снижение их подвижности и болезненность при надавливании. У некоторых больных на коже возникает розовая полоса, которая соединяет воспаленный участок с ближайшей группой лимфоузлов.
Классификация
Рожистое воспаление кожи обычно классифицируют по нескольким параметрам.
По кратности возникновения рожи ее делят на 3 вида:
- Первичная–первый случай возникновения заболевания.
- Повторная–возникает обычно через какой-то период (год и более).
- Рецидивирующая–возникает периодически с неопределенными интервалами от нескольких недель до нескольких лет, с той же локализацией, что и предыдущая, и обычно связана с иммунодефицитными состояниями организма.
Классификация по распространению на теле:
- Локализованная – имеет четкий очаг локализации в пределах анатомической области тела (лица, ноги, спины).
- Распространенная – проявлена на нескольких близлежащих участках тела (например, одновременно на бедре и голени).
- Мигрирующая (ползучая) – после излечения на одном участке тела рецидив возникает на другом.
- Метастатическая – очаги локализации располагаются на удаленных друг от друга участках тела (например, лицо и голень).
Также могут встречаются смешанные формы. Особо неприятным является рожистое воспаление кожи лица. Оно причиняет не только физическое, но и моральное страдание из-за ухудшения внешнего вида больного.
По характеру проявления на кожных покровах:
- Эритематозная – наблюдается покраснение участка кожи, зуд, жжение и отечность.
- Эритематозно-буллезная – к предыдущим симптомам добавляется возникновение пузырьков с прозрачной жидкостью, которые потом растрескиваются, и заболевание переходит в следующую форму.
- Эритематозно-гемораргическая – на воспаленном участке появляются пятна подкожного кровоизлияния, которые причиняют больше дискомфорта и требуют больше времени на излечение.
- Эритематозно-буллезно-гемораргическая – самая тяжелая форма, при которой кожный участок поражается максимально глубоко.
Наибольшую опасность для пациента представляет последняя форма заболевания.
По тяжести протекания болезнь делится на 3 формы:
- Легкую – температура повышается незначительно, напоминая обычную простуду, длится недолго (1-3 дня) при этом поражается незначительный участок кожи чаще всего без глубоких структурных изменений (эритематозное проявление).
- Средней тяжести – лихорадка длится более 3-х дней, температура повышается значительно, возможны головные боли, боли в суставах и другие симптомы, напоминающие грипп, поражаются большие участки кожи.
- Тяжелую – лихорадка проявлена очень высокими температурами, длится более 5 дней, поражаются обширные участки тела с геморрагическими и буллезными проявлениями.
Халатное отношение к легкой стадии и отсутствие адекватного лечения приводит к прогрессированию недуга и возникновению тяжелых форм заболевания.
Поэтому при подозрении на рожистое воспаление необходимо срочно обратиться к врачу.
Какие части тела чаще всего поражает рожа
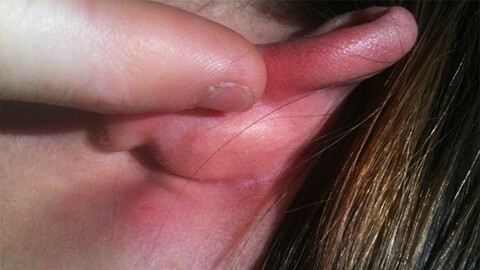
Рассмотрим на каких участках тела наиболее часто возникает воспалительный процесс:
- Ноги в районе голени. Из-за плохого кровообращения или недостаточного оттока лимфы в этой части тела возникают застойные явления, и происходит скопление инфекции. Поэтому рожистое воспаление ноги относится к наиболее распространенным его видам.
- Кожа лица и головы. Данной локализации способствуют застойные явления, вызванные ЛОР-заболеваниями.
- Туловище. Риск рожистого воспаления повышается в местах повышенной потливости и потертостей, а также на поверхности шрамов.
- Руки. Наиболее редко поражение, так как это самая подвижная часть человеческого тела, что препятствует возникновению застойных явлений.
Диагностика
Так как симптоматика рожистого воспалительного процесса ярко проявлена и специфична, врач может поставить даже при первичном осмотре, исходя из следующих симптомов:
- внезапное проявление болезни в виде лихорадочного состояния с признаками острой интоксикации организма;
- характерные кожные проявления;
- увеличение лимфоузлов;
- приглушенность сердечных тонов, учащенное сердцебиение;
- снижение давления.
Специальная лабораторная диагностика не нужна. Но для подтверждения диагноза следует обратить внимание на следующие параметры общего анализа крови:
- СОЭ, как при любом остром воспалительном процессе, более 20 мм/час;
- возросшее количество лейкоцитов;
- пониженное количество эритроцитов;
- пониженный гемоглобин, особенно при геморрагических проявлениях.
Также рекомендуется определить лабораторно штамм стрептококка, для подбора наиболее эффективной схемы лечения.
Рожистое воспаление кожи – лечение
Основной метод терапии этой болезни – медикаментозный.
Применяются такие препараты:
- Антибактериальные (антибиотики) – являются главным элементом терапии. Принимаются около 2-х недель.
- Противовоспалительные и жаропонижающие – необходимы для снижения лихорадки.
- Обезболивающие – используются, как местно, так и перорально.
- Противогистаминные – нужны для купирования аллергоподобных реакций в очаге воспаления.
- Нестероидные противовоспалительные препараты – для снижения интенсивности воспаления и обезболивания.
- Мази и кремы непосредственно в местах выраженных кожных повреждений.
- Антисептические повязки – необходимы при глубоком поражении кожи;
- Стероидные или иммуномодулирующие препараты – назначают при тяжелом течении болезни.
Чаще всего назначаются сразу несколько классов лекарств, так как для полного излечения необходим комплексный подход.

Для купирования острой фазы необходимо до 2-х недель. Но и после этого не следует прекращать лечение.
Кожа в местах, подвергавшихся воспалению, очень уязвима в ближайшие несколько недель, возможно ее шелушение. Ни в коем случае нельзя подвергать интенсивному воздействию солнечных лучей пострадавшие места минимум месяц после снятия острой фазы. Также необходимо дополнительное увлажнение специальными мазями и кремами для полного восстановления структуры кожи.
После прохождения острой фазы рекомендуется физиотерапия.
- ультрафиолетовое излучение – для угнетения роста стрептококков;
- электрофорез – для более эффективного введения препаратов;
- УВЧ – для улучшения лимфотока, кровообращения и местного иммунитета.
Изредка приходится прибегать к хирургическому методу лечения. Он становится необходим при глубоких поражениях кожных покровов.
Особое внимание следует уделить рецидивирующей роже. Лечение острой её фазы не отличается от лечения при первичном заболевании. После снятия острых симптомов необходим дополнительный курс для восстановления иммунитета и избавления от стрептококковой инфекции.
Лечение неосложненных форм заболевания проводится амбулаторно, под наблюдением лечащего врача. Тяжелое течение может потребовать госпитализации пациента.
Самолечение может быть смертельно опасным из-за вероятности тяжелых осложнений.
Осложнения
Рожистое воспаление относится к излечимым недугам, однако без адекватного лечения, и при сопутствующих заболеваниях, оно может приводить к тяжелым осложнениям.
Типичные виды осложнений при роже:
- Некроз – отмирание кожных покровов в местах поражения. Если некротизированные участки обширны, может понадобиться хирургическое вмешательство.
- Абсцесс – гнойное воспаление. Бывает при буллезной форме, проявляется в возникновении подкожных гнойных очагов. Обязательно их оперативное удаление.
- Флегмона – большой гнойный очаг. Также требует хирургического вмешательства.
- Гнойный флебит – образование гнойных очагов вокруг сосудов конечности. В результате давления на сосуд снижается кровоток, что приводит к кислородному голоданию окружающих тканей. Может стать причиной обширных некрозов.
- Сепсис – попадание большого количества стрептококков в кровоток. Смертельно опасное состояние.
- Поражения сердечной мышцы – возникает при попадании стрептококков в миокард.
- Гнойный менингит – если участок воспаления расположен на голове, и перешел в гнойную стадию, стрептококки могут попасть в спинной мозг и вызвать менингит.
- Ухудшение зрения – при локализации рожистых поражений в районе глаз из-за отечных явлений происходит нарушение увлажнения и кровоснабжения глазного яблока. Может привести к необратимому падению остроты зрения.
Риск осложнений значительно повышают следующие факторы:
- грибковые инфекции;
- сахарный диабет;
- лимфостаз;
- варикозное расширение вен;
- отеки различного происхождения;
- гиповитаминоз или истощение организма;
- иммунодефицит;
- сильная интоксикация организма.
Если есть хоть один из факторов риска, требуется более серьезное отношение к лечению и более внимательный контроль лечащего врача.
Профилактика осложнений и рецидивов
Заболевание имеет явно выраженную симптоматику. При обнаружении двух и более симптомов необходимо срочно обратиться к врачу и незамедлительно начать лечение. Строгое соблюдение рекомендаций и выполнение всех необходимых процедур позволит избежать осложнений.
Важно довести лечение до конца даже после устранения острых проявлений заболевания. Особенно важно не прекращать курс антибиотиков раньше установленного времени, так как это ведет к хронизации заболевания и выработке привыкания к данному виду антибактериальных препаратов – в следующий раз они могут оказаться для вас бесполезными.
Чтобы не случилось рецидива важно поддерживать хороший кровоток и лимфоток в местах воспаления, и следить за чистотой и сухостью кожных покровов.
Отравление щелочами — это патологическое состояние, вызванное приемом внутрь едкого натра, концентрированного нашатырного спирта, поташа, каустической соды. В редких случаях отмечаются ингаляционные формы поражения. Симптомы включают следы химического ожога во рту и вокруг него, выраженный болевой синдром, отек верхних дыхательных путей и пищевода, шоковое состояние. Патология диагностируется на основании анамнеза и результатов фиброгастроскопии. Вспомогательные методы — клинический и биохимический анализ крови, при необходимости — КТ, МРТ. Специфическое лечение предусматривает анальгезию, назначение гемостатических, антибактериальных, регенерирующих средств, промывание желудка.
МКБ-10

Общие сведения
На долю щелочных ожогов приходится около 15-20% от общего числа отравлений прижигающими ядами. Наиболее распространены поражения, вызванные приемом нашатырного спирта внутрь. Летальность при этом составляет около 5%, смертельная доза 10% аммиака — 50-100 мл. В конце XIX века большинство подобных отравлений было вызвано каустической содой, которая широко использовалась в качестве гигиенического средства. Погибала почти половина больных, остальные становились глубокими инвалидами. Сегодня такие случаи мало распространены, потому что вещество вышло из употребления. Чаще встречается отравление щелочами, вызванное новыми моющими средствами, водородный показатель которых близок к 10.

Причины
Распространенная причина травмы — случайный прием токсиканта. Подобное возможно при хранении отравляющего вещества в емкостях из-под пищевых продуктов в местах, где обычно находится еда (холодильник, погреб). Группа риска: маленькие дети, алкозависимые лица в состоянии абстиненции, психически нездоровые члены семьи. Особенно часто возникают поражения средством для борьбы с засорами «КРОТ», нашатырным спиртом, едким натром. Другие возможные причины:
- Попытки вытрезвления. Распространенным народным способом быстрого протрезвления после приема алкоголя считается употребление нескольких капель нашатырного спирта в стакане воды. При использовании чрезмерно концентрированных растворов возможна травматизация тканей желудочно-кишечного тракта.
- Суицид. На долю попыток самостоятельного ухода из жизни приходится не более 0,5% от общего количества случаев. Отравление щелочами как способ самоубийства выбирают редко, при этом пациенты стараются выпить максимально возможный объем яда. Ожоги у них имеют большую площадь и глубину.
- Производственные аварии. При выбросе щелочных составов в воздух промышленной зоны возникают преимущественно ингаляционные отравления работников. Происходит поражение дыхательных путей, наружных слизистых оболочек. Летальность сравнительно невысокая. Основная причина смерти — токсический отек легких, респираторная недостаточность.
Патогенез
При контакте щелочей с живыми тканями происходит образование гидроксидных ионов, которые обладают деструктивным влиянием. Жиры омыливаются, белковые субстраты клеток подвергаются растворению, синтезируются альбуминаты. Образования струпа, препятствующего дальнейшему проникновению яда, не происходит. Отравление щелочами характеризуется более глубоким поражением по сравнению с кислотными ожогами. Страдает преимущественно пищевод. Кислота, содержащаяся в желудке, обладает нейтрализующим действием и препятствует возникновению травмы.
После всасывания соли, образующиеся в результате трансформации щелочной составляющей, становятся причиной алкалоза. Повышается нервно-мышечная возбудимость, появляется судорожная готовность. Синтезируются нерастворимые фосфаты, что приводит к снижению концентрации ионизированного кальция. Ухудшается мозговой и коронарный кровоток, происходит нарушение гемодинамики. В дальнейшем развивается симптоматика, вызванная токсическим влиянием продуктов, образующихся в результате расщепления некротизированных тканей.
Классификация
Отравление щелочами разделяется по виду агента (нашатырный спирт, едкий натр, каустическая сода), степени тяжести (легкое, тяжелое, средней тяжести), локализации травмы (преимущественное поражение ротовой полости, пищевода, дыхательных путей), стадии (токсикогенная, соматогенная). Также используется деление по наличию осложнений (осложненные перфорацией, присоединением инфекции, шоком). Наиболее распространенным параметром классификации считается глубина ожога:
- I степень. Поражение поверхностных слоев эпителия слизистой оболочки ротовой полости и пищевода. Тяжелых последствий не имеет, восстанавливается без формирования стриктур и рубцовых изменений. Возникает при употреблении незначительного количества токсиканта с невысокой концентрацией.
- II степень. Характеризуется обширным некрозом эпителия, процесс затрагивает слизистую оболочку по всей ее толще. Не сопровождается отдаленными последствиями, однако требует более длительного времени для восстановления. Происходит в ситуациях, когда период контакта с ядом не превышает 30-60 секунд (быстро оказанная помощь).
- III степень. Вовлекается не только слизистая, но и мышечные слои органа. При тяжелых повреждениях отмечается поражение параэзофагеальной клетчатки, близлежащих органов. Обычно сопровождается развитием шока, значимых системных нарушений. Впоследствии приводит к образованию посттравматического стеноза. Встречается при суицидальных попытках и случайном употреблении большого объема токсиканта.
Симптомы отравления щелочами
Отравление проявляется резкой болью во рту, за грудиной сразу после приема яда. Пациент испуган, мечется. Возникает психомоторное возбуждение, обусловленное страхом и выраженным болевым синдромом. Иногда после получения травмы развивается рвота. Отмечается усиление саливации, слюнотечение. Через 30-60 минут появляются признаки отека пищевода: затрудненное и болезненное глотание, чувство давления. Струп на губах и подбородке, характерный для поражения кислотами, отсутствует.
Повреждения, соответствующие III степени тяжести, нередко сопровождаются шоком. В эректильной фазе пострадавший проявляет нездоровую активность, не осознает опасности полученных повреждений. В торпидной возникает угнетение сознания, ослабление гемодинамики, централизация кровообращения. Кожа бледная или мраморная, АД резко снижено, самостоятельное дыхание сохранено или нарушено. Определяется компенсаторная тахикардия, которая сменяется брадикардией.
Отравление щелочами ингаляционного типа приводит к усиленному слезотечению, гиперемии конъюнктивы глаз. У пациента развивается кашель, приобретающий лающий характер при отеке гортани. Значительное сужение просвета ВДП становится причиной респираторной недостаточности по механическому типу: затруднение вдоха и выдоха, диффузный цианоз, включение в работу вспомогательной дыхательной мускулатуры, крыльев носа. На фоне отека легких к клинической картине добавляются влажные хрипы, пена изо рта.
Осложнения
Основное осложнение химических ожогов — перфорация пищевода с развитием медиастинита. Встречается у 1-2% больных на стадии расщепления некротических масс и у 0,4-0,5% пострадавших, перенесших процедуру ФГДС. Характеризуется формированием эмфиземы, появлением крови в рвотных массах, усилением болезненности. При гнойном характере процесса возникают признаки общетоксического синдрома: гипертермия, общее ухудшение самочувствия, ломота и боль в мышцах, повышение СОЭ, лейкоцитоз. Нельзя исключить развитие инфекционно-токсического шока.
Еще одним распространенным осложнением считается кровотечение. Выявляется преимущественно на стадии заживления ожогов, при нарушении рекомендованной диеты. Наблюдается при травмах III степени. Отсроченное последствие, диагностируемое у 40-50% больных, перенесших массивные химические поражения — пищеводные стриктуры. Они формируются через 0,5-2 года, сопровождаются полной или частичной непроходимостью органа. Существуют данные о малигнизации рубцов, однако такие случаи единичны.
Диагностика
Отравление щелочами на догоспитальном этапе устанавливает бригада скорой медицинской помощи. После прибытия в стационар диагноз подтверждает врач-токсиколог с привлечением эндоскопистов и консультанта-хирурга. Дифференциальная диагностика производится с отравлениями другими прижигающими веществами, преимущественно кислотами. Требуются следующие обследования:
- Физикальное. Реализуется при первом контакте с больным и при его поступлении в стационар. Обнаруживаются характерные клинические признаки поражения. АД выше 140/90, при шоке — менее 80/50мм рт. ст. Частота сердечных сокращений — 90-120 ударов/минуту. Пациент испуган, отмечается суетливость поведения.
- Аппаратное. Основной метод — ФГДС. В пищеводе выявляются признаки расплавления тканей, отек, гиперемия, зоны фибриноидного некроза, изъязвления. Более всего поражены места физиологических сужений. При массивных глубоких ожогах исследование затруднено. На рентгенограмме могут присутствовать признаки разрыва органа.
- Лабораторное. Изучение КЩС свидетельствует о падении содержания плазменного кальция ниже 2 ммоль/л, сдвиге кислородного показателя в сторону алкалоза. Общий анализ крови позволяет определить неспецифические признаки воспаления — лейкоцитоз, рост СОЭ. На поздних этапах возможно увеличение показателей креатинина, мочевины. В коагулограмме обнаруживаются изменения, свойственные ДВС-синдрому.
Лечение отравления щелочами
До приезда бригады СМП запрещается вызывать у пострадавшего рвоту – это способствует увеличению глубины ожогов и повышает риск перфорации. Не следует давать активированный уголь, поскольку щелочи на нем не сорбируются, а прохождение твердых таблеток через пищевод способствует его дополнительной травматизации. Пациенту необходимо придать полусидячее положение, успокоить, дать выпить некипяченое молоко или белковую воду. Полностью укладывать больного не рекомендуется, так как это способствует развитию эзофагеального рефлюкса.
Первая помощь
Промывание желудка производится через зонд, применяют чистую воду или смесь, состоящую из 50% воды и аналогичного количества молока. Перед введением катетер требуется обильно смазать стерильным вазелином. После процедуры в желудок вводят растительное масло, которое способствует трансформации щелочи в мыло. Делать это необходимо естественным путем, чтобы вещество проходило по пищеводу, смягчая его и нейтрализуя токсин. Перед началом процедуры показана анальгезия с использованием наркотических препаратов.
Для профилактики ранних кровотечений допускается вливание гемостатических средств. Выраженный отек глотки является показанием для внутривенного введения глюкокортикостероидов или местного орошения ими тканей. При шоковых состояниях применяется адреналин, дофамин, искусственная респираторная поддержка, аппаратный мониторинг. Госпитализация в отделение общего профиля осуществляется при среднетяжелых и легких травмах, в реанимацию — при значительном нарушении витальных функций.
Стационарное лечение
Отравление щелочами требует проведения гемостатической, противовоспалительной, обезболивающей и антитоксической терапии. С целью профилактики инфекционных осложнений применяют антибиотики. Для удаления токсинов используют форсированный диурез. При необходимости назначают гепатопротекторные средства, спазмолитики, антикоагулянты, гормоны. Пациент должен соблюдать диету, первые 2 недели показан стол №1а или парентеральное питание, с 3 по 4 неделю — №1б, далее №1 по Певзнеру.
Хирургическое лечение
Оперативная коррекция осуществляется на острой стадии болезни, если у больного присутствуют признаки перфорации пищевода. Кроме того, хирургическим путем может производиться гемостаз. Как правило, используется эндоскопический доступ. Необходимый участок обкалывают сосудосуживающими средствами или прижигают нитратом серебра. Через несколько лет после выписки пациенту может потребоваться пластика пищевода по поводу частичной непроходимости органа из-за стриктур.
Прогноз и профилактика
При отравлении щелочами, вызвавшем ожоги I-II степени, прогноз для жизни благоприятный. Слизистая оболочка обычно восстанавливается полностью, среднее время пребывания в стационаре составляет 21 день. Тяжелые травмы в 27% случаев сопровождаются выраженными системными нарушениями, полиорганной недостаточностью. Даже при своевременно и грамотно оказанной первой помощи летальность превышает 25-30%. Если с момента происшествия до начала терапевтических мероприятий прошло более 1-2 часов, процент смертности повышается до 35-40%.
Чтобы предотвратить отравление щелочами, необходимо отказаться от хранения этих веществ вместе с пищевыми продуктами. Рекомендуется держать бытовую химию в заводской таре, под замком, без доступа для детей, глубоких стариков, страдающих деменцией, лиц с неуравновешенной психикой. На производстве рабочие, контактирующие с отравляющими веществами, обязаны применять средства индивидуальной защиты органов дыхания: респираторы, противогазы.
Читайте также:

