Чем обрабатывать мокнутие при атопическом дерматите
Обновлено: 26.04.2024
Атопический дерматит (АД, экзема) — это хроническая болезнь кожи, которая сопровождается сухостью, покраснением и зудом.
В каком возрасте проявляется атопический дерматит?
Атопический дерматит — это наиболее распространенная кожная болезнь, с которой сталкиваются детские дерматологи. У 65 % маленьких пациентов с таким диагнозом симптомы развиваются в возрасте до 1 года, у 90 % — в возрасте до 5 лет. Большинство детей к 4 годам перерастают атопический дерматит, у некоторых он проходит только в подростковом возрасте, но кожа и после остается сухой и чувствительной. В редких случаях атопический дерматит остается на всю жизнь. Родителям следует знать, как можно помочь при экземе и при необходимости облегчить состояние ребенка.
Атопический дерматит обычно встречается у детей, в семьях которых уже есть экзема или другие аллергические заболевания, например сенная лихорадка или астма. Атопический дерматит при этом не заразен.
Симптомы атопического дерматита
Поскольку атопический дерматит — это хроническая болезнь кожи, его симптомы могут исчезать и снова появляться. Периоды обострения (когда симптомы усиливаются) чередуются с периодами ремиссии (когда состояние кожи улучшается или симптомы полностью проходят).
Симптомы атопического дерматита индивидуальны и могут отличаться у каждого ребенка, но к общим относятся сухость, покраснение кожи, зуд и сыпь. Кожа настолько сухая, что иногда на ней могут образовываться даже трещины.
Экзема может появиться на любом участке тела и даже сразу в нескольких местах.
- У грудничков сыпь обычно бывает на лице и волосистой части головы.
- У дошкольников и детей младшего школьного возраста — на локтевых и коленных сгибах.
- У детей среднего и старшего школьного возраста сыпь чаще всего появляется на руках и ногах.
Как избежать обострения болезни?
Чтобы предотвратить обострение атопического дерматита, придерживайтесь приведенных ниже рекомендаций.
- Используйте эмоленты (увлажняющие кремы или мази). Кожа ребенка должна быть увлажненной, поэтому применение эмолентов должно стать частью ежедневного ухода за ребенком.
- Выбирайте эмоленты без запаха. При покупке средства учтите, что крем или мазь эффективнее увлажняют кожу, чем лосьон.
- После ванны аккуратно промокните кожу полотенцем, а затем нанесите эмолент на влажную кожу.
- Наносите увлажняющий крем хотя бы один раз в день, а при необходимости и чаще.
- Избегайте раздражающих веществ и тканей. Если вы или ваш ребенок чувствительны к «раздражающим» тканям или химическим веществам в средствах по уходу за кожей, то:
- выбирайте одежду из мягких натуральных тканей, например 100 %-ного хлопка;
- используйте только средства по уходу за чувствительной кожей, желательно без запаха;
- ограничьте время пребывания в душе или в ванной до 5–10 минут, используйте воду комнатной температуры, но ни в коем случае не горячую;
- выбирайте гипоаллергенные средства для стирки (без красителей и отдушек);
- избегайте частого применения кондиционеров для белья.
- Следите за тем, чтобы ребенок не расчёсывал поврежденные места, старайтесь отвлекать его от этого. Царапины могут ухудшить состояние кожи, к тому же велик риск инфицирования ранок. Следите за ногтями вашего ребенка — они должны быть короткими и без острых краев.
- Аллергия может быть причиной атопического дерматита, так что обсудите с педиатром этот вопрос. Некоторые виды аллергии, например, пищевая, аллергия на шерсть домашних животных, на пыль или на пылевых клещей (тех, которые обитают в подушках, матрацах и одежде), проявляются сыпью и ухудшают состояние кожи. Если причиной атопического дерматита у вашего ребенка признана аллергия, по возможности избегайте контакта с аллергеном.
- Узнайте у педиатра о других причинах, которые могут спровоцировать обострение экземы (перегрев, стресс и т. п.).
Лечение
Педиатр может назначить лекарства, чтобы помочь вашему ребенку и улучшить состояние его кожи. Выбор лекарства будет зависеть от формы атопического дерматита и от локализации его очагов на теле. При атопическом дерматите есть два способа применения лекарств. Их можно:
- нанести на кожу (местное применение) в виде крема или мази;
- принять внутрь (перорально) в таблетках или в виде жидкости.
Перед тем как дать ребенку какие-либо лекарства, убедитесь, что вы знаете, как именно их необходимо применять. Поговорите с педиатром, если у вас возникли вопросы или сомнения по поводу способа применения лекарства.
Безрецептурные лекарства
- Топические стероиды (к примеру, гидрокортизоновая мазь или крем) могут снять зуд кожи и уменьшить воспаление. Лучше всего они помогают при лёгкой форме атопического дерматита.
- Местные антигистаминные препараты могут быстро облегчить состояние сухой зудящей кожи с минимальными побочными эффектами. Некоторые из этих препаратов содержат спирт, который может вызвать ощущение жжения.
- Антигистаминные препараты для приема внутрь могут облегчить зуд (особенно те, которые вызывают сонливость).
Лекарства по рецепту
- Топические стероиды назначают для уменьшения воспаления (покраснения и отека) и зуда. Эти эффективные и безопасные препараты широко используются для лечения атопического дерматита. Если использовать препарат не по инструкции, иногда могут возникнуть такие побочные эффекты, как истончение кожи, растяжки или акне.
- Местные иммуномодуляторы (нестероидные препараты) используются для уменьшения воспаления и зуда. Это новый класс препаратов, эффективность применения которых у детей старше 2 лет превышает 80 %.
- Пероральные антигистаминные средства в некоторых случаях могут быть достаточно эффективными.
- Пероральные антибиотики назначают при наличии вторичной инфекции.
- Пероральные стероиды редко назначают детям, т. к. они небезопасны. После отмены подобных препаратов часто возникают обострения.
Помните:
Атопический дерматит — это хроническая болезнь кожи, симптомы которой могут исчезать и снова появляться. Решение этой проблемы зависит от вас, вашего ребенка и вашего педиатра. Если вы соблюдаете данные рекомендации, но состояние кожи вашего ребенка не улучшается, обратитесь за консультацией к врачу.
Комментарии 15
Для того чтобы оставить комментарий, пожалуйста, войдите или зарегистрируйтесь.
Виктория Украина, Мелитополь
Хочу тоже поделиться опытом лечения атопического дерматита у ребенка. Началось у нас все в 2 месяца. Ребенок на ИВ, смесей перепробовали и переменяли целую кучу ситуация только усугублялась. Разнообразные схемы лечения которые нам назначали врачи только временно снимали симптомы. Мы начали замечать, что еда не всегда влияет на появление сыпи. Бывало просто не с того не с сего краснеет как "синьор-помидор" в течении 10 минут, а потом в течении дня сыпь сходит но зуд все равно беспокоил постоянно. В возрасте 8 месяцев попали к аллергологу-иммунологу который перевернул наши познания об атопическом дерматите с ног на голову. Он объяснил, что проблема атопического дерматита в первую очередь это проблема сухой кожи, а только потом аллергии. И пока кожа не востановит свой липидный слой ни какое лечение аллергии не поможет, потому как поврежденная кожа (сухая, без защитного жирового слоя) может давать аллегрическую реакцию даже на механическое трение хлобчато-бумажной ткани. Назначил схему лечения Эмолент (ТОПИКРЕМ) первую неделю 4-5 раз в сутки ополаскивания в душе и после этого хороший слой эмолента. Когда кожа достаточно насытится влагой эмолент можно использовать реже 1-2 раза в сутки. И пользоваться им до 14 лет пока не произойдет половое созревание и кожа не станет более жирной. Кортикостероид Локоид липокрем (на основе гидрокартизона) 15дней два раза в день на поврежденные места. После 1раз через день, потом через два и так в течении трех месяцев сойти на нет. Кетотифен по 1/2 таблетке раз в сутки в течении 6месяцев (нам 8мес). Т.к. лечение на пол года я расчитывала что результаты я увижу не раньше чем спустя 2-3месяца. Но на третьи сутки после интенсивного увлажнения у нас полностью пропал зуд и практически исчезли все "сыпучки". Осталась еденичная сыпь под коленками и в области контакта с памперсам. Лечением очень довольна , малышу купаться и мазаться нравиться. Может кому нибудь наш опыт поможет. Желаю всем скорейшего выздоровления.
Света
Вот прям на прошлой неделе столкнулись с этой проблемой. У дочери, 12 лет, на локтях появилась сыпь, и под коленками чуть-чуть. Ходила чесала, сковыривала маленькие корочки. Пошли к врачу, говорит что это дерматит, но вот только на что именно нам только предстоит узнать. Анализы еще не сдавали. А пока нам прописали крем Неотанин, чтобы увлажнять проблемные места и от зуда избавиться.
Гость
Всем кто имеет дело с атопическим дерматитом, хочу посоветовать одну мазь украинского производства, называется "асквама". У моего малыша АТ проявился на певом месяце от роду, а уже в полгода красноватые шелушения покрыли практическу всю волосяную часть головы, а также участки возле ушей. С переменным упехом высыпания то исчезали, то появлялись, но дерматит прогрессировал, и в 2,5 года нас обсыпало практически полностью. Не буду перечислять к каким специалистам мы обращались, но их было много.Мы хорошо ознакомились с медикаментозными способами лечения, которые имели кратковременный эффект, соблюдали диету и т. п. но все старания были безполезными. В конце-концов нашли толкового гастроэнтеролога, который нам прописал противогелминтную терапию и нашли никому неизвестную мазь- бальзам "асквама". На счет этого бальзама у меня сложилось очень хорошее мнение. Во-первых он состоит из натуральных компонентов, в нем нет гормонов; во-вторых реально увлажняет кожу; в-третьих отлично заживляеи трещинки и образует защитный слой. Минус лиш в том, что он не убирает зуд, но для этого он и не предназначен. После назначений гасто в комплексе с этим бальзамом у нас была хорошая ремисия 3 мес. Сейчас начало опять подсыпать опять мажемся - для кожи очень хорошо! P.S. психологи утверждают, что АТ - это классика жанра психосоматических заболеваний, и причину нужно искать не тольно в аллергенах или в неправильной работе органов, но и в психоэмоциональной среде с которой контактирует ребенок.
Танюшечка
Katry_n Россия, Новосибирск
Здравствуйте, у меня большая надежда на вашу помощь. Ребенку 1год и 4мес, на данный момент мы прошли вторичное лечение на фоне золотистого стафилококка, Кандиды и клепсиеллы, это у нас с 3 месяцев. Причину откуда все этому ребенка таким не выяснили, но факт второе лечение и атопический дерматит. Дерматит не проходит. Подскажите как быть? Ребенка он беспокоит когда совсем кожа сухая, вода очень хлористая, мажем каждый день. Кушаем домашний йогурт виво, заметно улучшился кал, хотя после лечения не особо радовал глаз, как будто пища плохо переваренная. Дак еще и диагноз фимоз, хорошо что есть вы, а то мы уже вторую неделю ребенку там все задираем и промываем. Помогите разобраться с выше описанным состояние и что делать дальше?
Ysagi Россия, Москва
Добавлю про Элидел. Причем что радует его нужно не так-то уж и много. В том смысле, что 2 раза в день мажешь поврежденные места и в течении нескольких недель видишь недурственные результаты.
Sunshine Россия, Зеленоград
Наталья Россия, Нальчик
спасибо за статью! информация очень актуальна для многих(( в самой статье опечатки или как их по другому назвать- лишние буквы "о" в первой половине текста в начале предложений.
Marie_Moineau Украина, Никополь
Очень жаль, что у нас часто ищут проблему у таких детей. в кишечнике. Годами пичкают дорогими и ненужными бактериями, фагами, а когда ребенок перерастает - это "ура, наконец то помогло" - а дешевле было бы соблюдать рекомендации из этой статьи.
НинаНина Германия, Bielefeld
Сергей Бойко Украина, Киев
Евгения
Кстати, а у моей дочери атопический дерматит еще и сильно зависит от окружающей среды: малейший перегрев - сухие руки-ноги аж до струпьев, что только стероидная мазь помагает. Из-за этого трудно в зимний период, уже наловчились быстро-быстро раздеватся в подьезде, пока дойдет до дома с улицы, где -12, то уже и перегреется(((
mamaEmila Беларусь, Могилев
Айкануш, у моих сыновей атопический дерматит, и у старшего бронхиальная астма. Диета нужна обязательно, и пробы реально помогают убрать из рациона только то, что нельзя именно вашему ребенку. Если Вы не уверены в списке запрещенных для Вас продуктов, то проба очень помогает. Но делать ее нужно только вне периода обострения и за две недели до анализа убрать капли от аллергии (или таблетки). Мази и крема можно оставить.
Екатерина Россия, Санкт-Петербург
Айкануш Украина, Одесса
спасибо за статью!
а как на счет диеты? нам 4,3 года, атопический дерматит начался с 2,5 лет. и у нас очаги - не на локтевых и коленных сгибах, а на попе. иногда сильно проявляется, иногда не очень. вот недавно пошли к аллергологу взять отвод от манту, так она надавала сдать анализы (аллергопробы) на 840 грн:((( во многих источниках читала, что до 5 лет они не очень информативны. стоит ли сдавать эти анализы?
The practice of application of new topical agents to the treatment of atopic dermatitis in children
N.G. Korotky, B.N. Gamayunov, A.A. Tikhomirov State federal facility "Russian State Medical University", Moscow
Ключевые слова: атопический лерматит, наружная терапия, пелиатрическая практика, крем унилерм. Key words: atopic dermatitis, external therapy, pediatric practice, uniderm cream.
Среди всего многообразия средств для наружной терапии кортикостероидные препараты являются наиболее востребованными в силу быстроты развития и выраженности противовоспалительного действия. Можно отметить, что топические препараты глюкокортикостероиды (ГКС) являются одними из самых часто назначаемых пациентам с аллергодерматозами [1].
Доля аллергических поражений кожи в структуре детских заболеваний неуклонно увеличивается. Особенно тревожным является значительный рост аллергических болезней кожи с хроническим и рецидивирующим течением, торпидных к традиционной, в том числе наружной терапии. Среди аллергодерматозов у детей наиболее часто встречается атопический дерматит (АД) [2].
Проблема АД приобретает в последние годы все большее медико-социальное значение, распространенность заболевания неуклонно растет, составляя по некоторым данным в различных странах мира от 6 до 25%, а в России — до 35%. Кроме того, АД является фактором риска развития бронхиальной астмы у детей, поскольку поливалентная сенсибилизация, формирующаяся при АД, сопровождается не только локальным воспалением кожи, но и системным иммунным ответом с вовлечением в процесс различных разделов респираторного тракта [2, 3].
В настоящее время общепризнанна иммунологическая концепция патогенеза АД, основанная на понятии атопии как генетически обусловленной способности организма к выработке высокой концентрации общего и специфических антител класса IgE в ответ на действие аллергенов окружающей среды. Клинически АД характеризуется кожным зудом, возрастным полиморфизмом высыпаний, определенной локализацией, стадийностью и хроническим течением [2,4].
Ведущим механизмом развития АД является изменение соотношения между Т-хелперами первого (Thl) и Т-хелперами второго (Тп2) порядка в пользу последних, что приводит к изменению профиля их цитокиновой секреции и повышенной продукции общего и специфических антител класса IgE, которые фиксируются при помощи Fc-фрагментов к специфическим рецепторам на мембранах тучных клеток и базофилов. При повторном поступлении антиген распознается фиксированными на тучной клетке антителами, происходит активация тучной клетки с высвобождением преформированных медиаторов аллергии — гистамина, серотонина, кининов, которые обусловливают развитие ранней фазы аллергического ответа, проявляющейся у больных АД интенсивным зудом и гиперемией [4].
Затем воспалительный процесс приобретает хроническое течение, что определяется следующими механизмами. Т-клетки памяти способны мигрировать в кожу с последующей экспрессией на кератиноцитах, клетках Лангерганса и эндотелиоцитах, что поддерживает местную активацию Т-клеток. Повторное или постоянное воздействие аллергена вызывает как немедленную, так и позднюю фазы аллергического ответа, а также клеточную пролиферацию по Th-2 типу. В свою очередь клетки Th-2 продуцируют цитокины, которые, с одной стороны, обеспечивают постоянное повышение уровня IgE, а с другой, стимулируют эозинофилы, тучные клетки и макрофаги к высвобождению различных медиаторов воспаления [4].
Поддерживает хроническое течение АД и так называемый зудорасчесный цикл, поскольку зуд является его постоянным симптомом. Кератиноциты, повреждаемые при расчесывании кожи, высвобождают цитокины и медиаторы, которые привлекают клетки в места воспаления в коже. Все это вместе приводит к реализации аллергического воспаления с преимущественной локализацией в коже [4].
Однако воспалительные поражения кожи при АД могут развиваться без участия IgE, тем более что, по данным литературы, приблизительно у 25% больных АД уровень IgE не превышает норму. Безусловно, важную роль играют нейропептиды и лейкотриены, тучные клетки, эозинофилы, кератиноциты, нарушение барьерной функции эпидермиса. Тучные клетки, выделяющие при дегрануляции гистамин, протеазы, простагландины, лейкотриены, серотонин, расположены вблизи окончаний чувствительных нервов в коже и стимулируются не только интерлейкином (ИЛ-) 4, но и нейропептидами, при этом прослеживается возможность психического влияния на манифестацию АД. Эти факторы рассматриваются как особо важные неспецифические механизмы в патогенезе АД [4].
Таким образом, в развитии атопического дерматита участвуют не только иммунные, но и неспецифические (неиммунные) механизмы. Они вместе и определяют своеобразие реакции кожи на действие причинных факторов, выражающееся в особенностях иммунного ответа и гиперреактивности [5].
Секрет успешного применения топических ГКС в лечении АД заключается в их многообразном влиянии на процессы воспаления в коже [6].
Наиболее важными эффектами ГКС являются:
— увеличение связывания гистамина и серотонина в коже и уменьшение чувствительности нервных окончаний к нейропептидам и гистамину;
— угнетение синтеза ИЛ-4, ИЛ-5, ИЛ-13, у-интерферона и других цитокинов;
— уменьшение активности фосфолипазы А2 и продукции эйкозаноидов, а также снижение экспрессии молекул клеточной адгезии и чувствительности эндотелия к медиаторам аллергии;
— торможение миграции эозинофилов и пролиферации Т-лимфоцитов; снижение сосудистой проницаемости и нарушений микроциркуляции.
Однако, несмотря на все положительные эффекты топических ГКС, не следует забывать, что при неправильном их применении велика возможность развития как местных, так и системных побочных эффектов. К числу местных побочных эффектов, встречающихся при использовании наружных ГКС, относятся атрофия кожи; акнеформная сыпь, фолликулиты; периоральный дерматит; телеангиэктазии; стрии; гипертрихоз; присоединение вторичной инфекции.
Возможны также и системные побочные эффекты, такие как подавление функции коркового вещества надпочечников, задержка роста, синдром Иценко—Кушинга и др., которые, однако возникают очень редко.
В педиатрической практике при назначении отдается предпочтение негалогенизированным препаратам ГКС последнего поколения. Они обладают высокой эффективностью и безопасностью, возможностью применения 1 раз в сутки, в том числе у детей раннего возраста.
С целью оценки клинической эффективности, переносимости и безопасности мы изучали результаты применения крема Унидерм («Акрихин», Россия) в наружной терапии АД различной степени тяжести у детей в возрасте от 6 мес. до 17 лет. Нами были поставлены следующие задачи исследования:
1. Оценить безопасность, переносимость и терапевтический эффект крема Унидерм при лечении 30 детей с АД.
2. На ограниченной группе пациентов (п=10) изучить влияние крема Унидерм (мометазона фуроат) на функцию гипоталамо-гипофизарно-надпочечниковой системы (определение уровня кортизола в плазме крови до, через 1 и 2 нед. ежедневного применения крема Унидерм). В данное исследование были включены 30 детей с различными клиническими формами АД (эритематозная,эритематозно-сквамознаяиэритематозно-сквамозная с лихенификацией) легкой, средней и тяжелой степени тяжести в возрасте от 6 мес. до 17 лет — 14 девочек и 16 мальчиков (табл. 1).
У всех детей был подтвержденный АД в состоянии обострения кожного процесса с легкой, средней или тяжелой степенью тяжести заболевания. Длительность заболевания у наблюдаемых детей колебалась от 5 мес до 16 лет.
В исследование не включали пациентов, не соответствующих указанному возрасту, а также пациентов, соответствующих критериям включения, но получающие системную и местную терапию основного заболевания следующими препаратами: ГКС (преднизолон, дексаметазон и др.); цитостатиками (циклоспорин); любыми топическими ГКС и их комбинациями, а также увлажняющими местными средствами менее чем за 7 дней до момента включения в исследование.
Крем Унидерм наносили на пораженные участки кожи 1 раз в день. Допускалось прекращение использования препарата в сроки после окончания 1-й или 2-й нед. от начала лечения при достижении у больного полной клинической ремиссии.
Таблица 1. Характеристика обследованных больных
Возраст
Девочки
Мальчики
Всего
От 6 мес. до 5 лет
От 11 до 17 лет
Таблица 2. Распределение больных АД на группы
в зависимости от значения коэффициента SCORAD (kS) при первичном осмотре
Группы больных
Степень тяжести заболевания (kS)
Среднее значение (kS)
Число больных
У 10 пациентов с тяжелой степенью тяжести АД крем Унидерм применяли ежедневно в течение 2 нед. До начала исследования, через 1 и 2 нед. наружной терапии у этих же больных брали кровь (определение уровня кортизона в плазме) для оценки влияния крема Унидерм на функцию гипоталамо-гипофизарно-надпочечниковой системы (системная безопасность).
Общая продолжительность исследования составила 3 нед. и включала первичный клинический осмотр с контрольными осмотрами через 1,2 и 3 нед. от начала лечения.
Кроме того, в процессе терапии больные по показаниям получали антигистаминные препараты, седативную микстуру, туширование расчесов 5% раствором перманганата калия или 1% раствором метиленового синего. В наружной терапии применялся только крем Унидерм.
Для объективной оценки степени тяжести течения заболевания и эффективности проводимой терапии у наблюдаемых детей мы использовали коэффициент SCORAD (kS). Этот коэффициент объединяет площадь поражения кожи, степень выраженности объективных (эритема, образование папул/ везикул, мокнутие, экскориации, лихенификация, сухость кожи) и субъективных (зуд кожи и/или нарушение сна) симптомов. При максимальной распространенности процесса и выраженности объективных и субъективных симптомов SCORAD= 103, а в их полное отсутствие SCORAD=0.
Используя коэффициент SCORAD (kS), объективно оценивали степень тяжести кожного процесса у каждого обследуемого ребенка: 0 < kS < 20 — легкая степень, 20 < kS < 40 — средняя степень, kS >40 — тяжелая степень заболевания.
Для определения коэффициента SCORAD (kS) применяли специально разработанную компьютерную программу Калькулятор SCORAD.
На каждого больного была заведена индивидуальная карта, в которой оценивалась динамика кожного процесса в ходе исследования (kS до и после применения крема Унидерм).
Эффективность терапии оценивали по следующим параметрам: клиническая ремиссия, значительное улучшение, улучшение, без эффекта, ухудшение и отражали в виде графика изменения среднего значения SCORAD во времени на 8, 15 и 22-й дни от начала исследования для каждой степени тяжести заболевания. По горизонтали отмечали время лечения в днях, а по вертикали — среднее значение SCORAD (рис. 1).
Рис. 1. Динамика среднего значения kS у детей, страдающих атопическим дерматитом, в процессе 3-недельного исследования крема Унидерм.
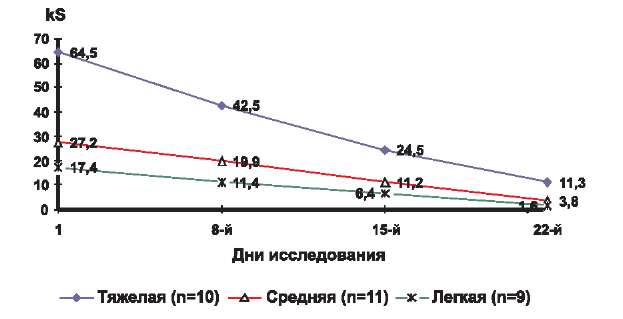
В соответствии с полученными значениями коэффициента SCORAD на первичном осмотре до начала лечения кремом Унидерм мы разделили всех участвовавших в исследовании детей (п=30) на 3 группы по степени тяжести течения кожного процесса (табл. 2).
В 1-ю группу — с легкой степенью тяжести течения заболевания (kS до 20) — вошли 9 больных со средним значением kS в целом по группе 17,4.
Во 2-ю группу вошли 11 пациентов со средней степенью тяжести кожного процесса. Среднее значение kS в целом по группе равно 27,2.
В 3-ю группу объединили 10 детей с тяжелым течением заболевания (kS > 40). Среднее значение kS в этой группе равнялось 64,5.
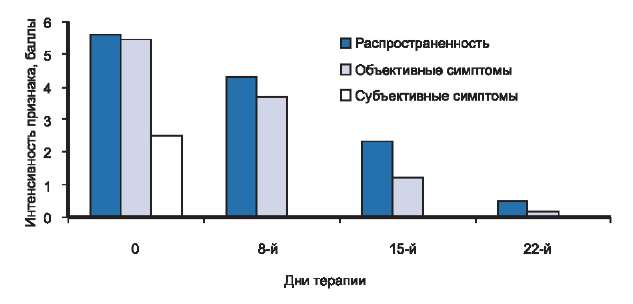
Клиническая картина АД у больных 1-й группы характеризовалась ограниченной площадью поражения кожных покровов. Патологический процесс локализовался в локтевых сгибах, подколенных ямках, периоральной области и был представлен слабо выраженной эритемой, единичными мелко папулезными элементами, экскориациями, умеренно выраженной сухостью кожи и мелко пластинчатым шелушением. Кроме того, отмечался незначительный зуд кожи и лихенификация в очагах поражения.
Среди преобладающих симптомов у пациентов 2-й группы мы выделили более интенсивный зуд кожи по сравнению с таковым в предыдущей группе больных, в ряде случаев сопровождающийся нарушением сна. Кожный процесс носил распространенный характер и локализовался на коже лица (периорбитальная и периоральная области), передней поверхности шеи, локтевых сгибах, сгибательной и разгибательной поверхностях лучезапястных суставов, подколенных ямках. Отмечалась более выраженная острота воспалительной реакции: умеренно выраженные эритема и отек, папулезные элементы ярко-красного цвета, серозно-геморрагические корочки, экскориации, трещины на фоне очагов лихенефикации, выраженной сухости кожи и значительного шелушения, как в очагах АД, так и на не пораженной коже.
У 10 детей, составивших 3-ю группу, патологический процесс локализовался на коже лица, передне- и заднебоковых поверхностей шеи, туловища, верхних и нижних конечностей, где на фоне значительно выраженной отечной эритемы отмечались многочисленные папулезные элементы, серозногеморрагические корочки, экскориации, трещины. При слиянии папулезных элементов отмечалась выраженная лихенификация кожи. Больные жаловались на интенсивный зуд кожи, который у 2 пациентов сопровождался выраженным нарушением сна.
Рис. 2. Динамика распространенности, объективных и субъективных симптомов у больных с тяжелой степенью тяжести атопического дерматита в процессе исследования.
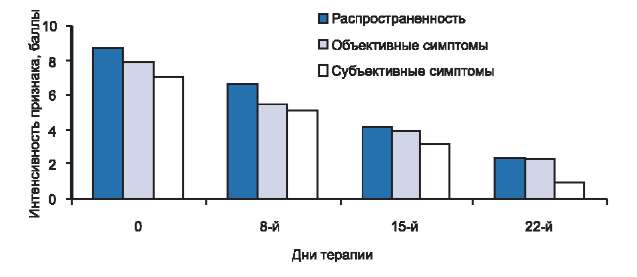
Рис. 3. Динамика распространенности, объективных и субъективных симптомов у больных со средней степенью тяжести атопического дерматита в процессе исследования.
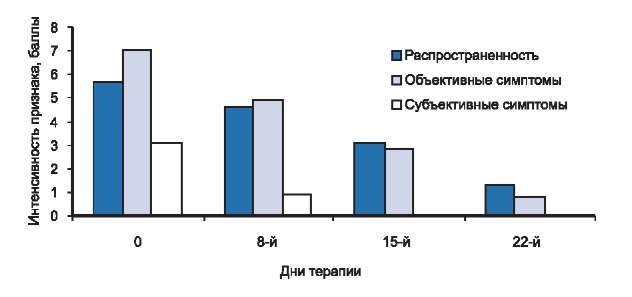
Рис. 4. Динамика распространенности, объективных и субъективных симптомов у больных с легкой степенью тяжести атопического дерматита в процессе исследования.
Обобщая результаты 3-недельного исследования крема Унидерм в терапии детей, больных АД легкой, средней и тяжелой степени тяжести, мы констатировали клиническую ремиссию у 15 детей (50,0%), значительное улучшение — у 11 (36,7%), улучшение — у 4 (13,3%) (табл. 3). Случаев развития побочных эффектов, осложнений, а также отсутствия клинического эффекта и/или ухудшения в течении заболевания на фоне наружной терапии кремом Унидерм не наблюдали.
Таблица 3. Клиническая эффективность применения крема Унидермв терапии детей, больных АД
В.Р. Воронина, врач-дерматовенеролог, к. м. н., ГБОУ ВПО «Российский национальный исследовательский университет им. Н.И. Пирогова», Обособленное структурное подразделение - Научно-исследовательский клинический институт педиатрии им. академика Ю.Е. Вельтищева
Сокращения: ТГКС - топические глюкокортикостероиды, ТИК - топические ингибиторы кальциневрина, АтД - атопический дерматит
Ключевые слова: атопический дерматит, наружная терапия, базовая терапия, топические глюкокортикостероиды, топические ингибиторы кальциневрина
Key words: atopic dermatitis, topical treatment, basic treatment, topical corticosteroids, topical calcineurin inhibitors
Атопический дерматит (АтД) - мультифакторное заболевание кожи, возникающее, как правило, в раннем детском возрасте у лиц с наследственной предрасположенностью к атопическим заболеваниям, имеющее хроническое рецидивирующее течение, возрастные особенности локализации и морфологии очагов воспаления, характеризующееся кожным зудом, обусловленное гиперчувствительностью как к аллергенам, так и к неспецифическим раздражителям [1, 2]. Заболевание в типичных случаях начинается в раннем детском возрасте и значительно нарушает качество жизни больного и членов его семьи. Распространенность среди детского населения составляет до 20%, тогда как у взрослых достигает только 1-3% [2]. Лечение АтД должно быть комплексным и патогенетически обоснованным, включающим элиминационные мероприятия, диету, гипоаллергенный режим, местную и системную фармакотерапию, обучение больного и членов его семьи [3]. Наружная терапия является абсолютно необходимой для достижения улучшения состояния и должна проводиться дифференцированно с учетом изменений кожи, мультифакторного генеза заболевания (интегральный подход) [4, 5].
При назначении терапии следует включать:
Всем больным АтД вне зависимости от тяжести, распространенности, остроты кожного процесса, наличия или отсутствия осложнений назначаются средства базового ухода за кожей. Базовая терапия должна включать рациональный уход за кожей, направленный на восстановление нарушенной функции кожного барьера путем использования смягчающих и увлажняющих средств, средств для очищения кожи, а также выявление и устранение контакта со специфическими и неспецифическими триггерами [5].
Купание ребенка с АтД является необходимой процедурой, позволяющей очистить кожу от нанесенных ранее слоев препаратов, слущивающихся чешуек эпидермиса, корок. Очищение кожи позволяет достигнуть непосредственного контакта лекарственного средства с кожей. Исключением является наличие очагов выраженного мокнутия, вторичного инфицирования кожи. В этот период целесообразно воздержаться от принятия ванной, общего душа в течение нескольких дней, для того, чтобы избежать диссеминации инфекции. Далее купание можно проводить ежедневно, соблюдая комфортную для малыша температуру воды. Вода для купания должна быть 35-36 градусов и желательно дехлорированной (отстаивание воды в течение 1-2 часов). Один-два раза в неделю используются не щелочные моющие средства (так называемые синдеты), без использования жестких мочалок. Высушивание кожи проводится промокающими движениями, без травмирующего растирания кожи. После очищения кожи необходимо обработать расчесы, трещины раствором антисептика (фукорцин, зеленка, мирамистин или др.). Это позволяет свести к минимуму риск вторичного инфицирования и возникновения инфекционно-зависимых обострений дерматита, избежать попадания компонентов наружных средств на участки с нарушенной целостностью кожных покровов, ведущее к возникновению неприятных субъективных ощущений в виде жжения и зуда.
Сразу после купания необходимо использование увлажняющих, релипидирующих средств по уходу за кожей. Это позволяет удержать влагу в эпидермисе, исключить пересыхание кожи [6, 7]. Следует избегать нанесения средств косметического ухода за кожей на очаги острого и подострого воспаления. Конкретный препарат и его лекарственная форма подбираются индивидуально на основании предпочтений пациента, индивидуальных особенностей кожи, сезона, климатических условий, а также времени суток.
Общие рекомендации по применению увлажняющих и смягчающих средств согласно федеральным клиническим рекомендациям по лечению атопического дерматита [2]:
Средства с противовоспалительной активностью выбираются в соответствии со стадией воспалительного процесса (табл.) [7,11].
Таблица.
Применение лекарственных форм при различных стадиях атопического дерматита
| Характер воспалительного процесса | Лекарственная форма |
Острое воспаление с мокнутием (фото 1, 2)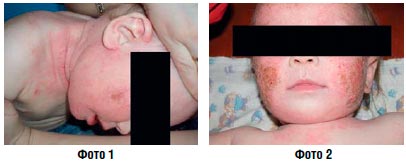 | Примочка Аэрозоль Лосьон Раствор |
Острое воспаление без мокнутия (фото 3)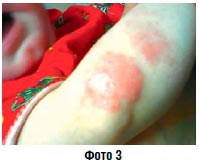 | Водные болтушки Крем Липокрем Паста Аэрозоль |
Подострое воспаление (фото 4, 5)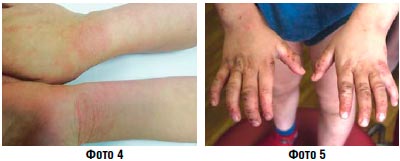 | Крем Липокрем Паста |
Хроническое воспаление (фото 6)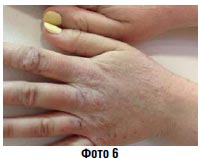 | Мазь Паста Компресс |
Количество топического препарата для наружного применения измеряется согласно правила «длины кончика пальца» (FTU, FingerTipUnit), при этом одна 1 FTU соответствует столбику мази диаметром 5 мм и длиной, равной дистальной фаланге указательного пальца, что соответствует массе около 0,5 г. Этой дозы топического средства достаточно для нанесения на кожу двух ладоней взрослого человека, что составляет около 2% всей площади поверхности тела. Наружные противовоспалительные лекарственные средства необходимо наносить на увлажненную кожу, непосредственно на очаги поражения кожи. Их применение прекращают при разрешении процесса и переходят на базовую терапию. В последнее время рекомендуют метод проактивного лечения: длительное использование малых доз топических противовоспалительных препаратов на пораженные участки кожи в сочетании с применением эмолиентов на весь кожный покров и регулярное посещение дерматолога для оценки состояния кожного процесса [2,12]. Эффективность наружной терапии зависит от трех основных принципов: достаточная сила препарата, достаточная доза и правильное нанесение. При атопическом дерматите с противовоспалительной целью используются топические глюкокортикостероиды, топические ингибиторы кальциневрина, активированный пиритоин цинка. Также возможно использование экстемпоральных мазей, паст, примочек, имеющих в своем составе салициловую кислоту, вазелин, вазелиновое масло, метилурацил, ланолин, нафталан, ихтиол, дерматол, цинк, крахмал, висмут, тальк, борную кислоту, йод, масло оливковое, они обладают комплексным противовоспалительным, кератолитическим, кератопластическим, дезинфицирующим, высушивающим действием.
На сегодняшний день основой местной терапии при обострениях АтД являются топические глюкокортикостероиды (ТГКС). Выбор ТГКС определяется тяжестью течения и обострения. Согласно Европейской классификации (Miller J., Munro D., 1980), выделяют четыре класса данных препаратов в зависимости от их активности. Основные глюкокортикостероидные препараты, рекомендуемые для лечения АтД у детей: гидрокортизон, флутиказона пропионат, мометазона фуроат, гидрокортизона бутират, метилпреднизолона ацепонат. Наружные глюкокортикостероидные препараты наносят на пораженные участки кожи от 1 до 3 раз в сутки, в зависимости от выбранного препарата и тяжести воспалительного процесса. Не рекомендуется разведение официнальных топических препаратов индифферентными мазями, так как такое разведение изменяет концентрацию действующего вещества, но не снижает частоту появления побочных эффектов. Необходимо избегать использования ТГКС высокой активности на кожу лица, область гениталий и интертригинозные участки. Для этих областей обычно рекомендуются ТГКС с минимальным атрофогенным эффектом (мометазона фуроат, метилпреднизолона ацепонат, гидрокортизона-17-бутират). Во избежание резкого обострения заболевания дозу ТГКС следует снижать постепенно. Это возможно путем перехода к ТГКС средствам меньшей степени активности с сохранением ежедневного использования или путем продолжения использования сильного ТГКС, но со снижением частоты аппликаций (интермиттирующий режим) [2, 13]. В ряде клинических исследований было показано, что использование топических ТГКС совместно со смягчающими/увлажняющими средствами позволяет уменьшить курсовую дозу ТГКС [14].
При наличии или подозрении на инфекционное осложнение показано назначение ТГКС, комбинированных с антибиотиками и противогрибковыми средствами (фото 2, 5). Следует учитывать. Что многие комбинированные препараты содержат высокоактивный бетаметазона дипропионат, применение которого у детей нежелательно.
Группа топических ингибиторов кальциневрина (ТИК) включает такролимус и пимекролимус. Фармакологическое действие ТИК обусловлено ингибированием кальциневрина и дальнейшего выделения Т-лимфоцитами и тучными клетками воспалительных цитокинов и медиаторов.
Общие рекомендации по применению ТИК [13]:
Такролимус - наиболее активный представитель топических ингибиторов кальциневрина. Предназначен для лечения АД средней тяжести и тяжелого течения, в том числе стероидрезистентных форм. Многочисленные клинические исследования продемонстрировали, что такролимус обладает эффективностью, сравнимой с таковой сильных ГКС, при этом лишен присущих ГКС побочных эффектов (в частности, не вызывает атрофии кожи) [5]. Показаниями к назначению такролимуса являются среднетяжелое и тяжелое течение АтД в случае резистентности к стандартной терапии. У детей применяется 0,03%-я мазь таролимус. Режим применения - 2 раза в день ежедневно до достижения очищения кожи. Двухкратный режим дозирования должен использоваться не дольше 3 недель, далее мазь наносится однократно. Клинический эффект достигается как правило в течение первой недели. У пациентов, подверженных частым рецидивам заболевания, такролимус необходимо наносить на все обычно поражаемые при обострениях участки кожи 1-2 раза в неделю (перерыв между нанесениями должен составлять 2-3 дня). При возникновении обострения - вновь перейти на режим применения 2 раза в день. Если в течение 6 недель не удается достигнуть улучшения, при переходе на поддерживающий режим дозирования препарата возникает обострение - дальнейшее использование препарата нецелесообразно. Длительность профилактического использования такролимуса - 12 месяцев, затем необходимо провести освидетельствование пациента для принятия решения, продолжать или отменить терапию такролимусом. Во время курса лечения необходимо избегать инсоляции, использовать фотозащитный крем на открытые участки кожи, обрабатываемые мазью такролимус.
Наиболее частые побочные эффекты - покраснение, чувство жжения, усиление зуда на участках обрабатываемых такролимусом. Эти симптомы беспокоят, как правило, в первые дни лечения и разрешаются к концу первой недели. Тяжесть их коррелирует с остротой атопического дерматита. Охлаждение мази в холодильнике перед нанесением и использование увлажняющего средства за 10-15 минут до мази ТИК уменьшает выраженность реакции. Эффекты раздражения кожи можно уменьшить, применяя ацетилсалициловую кислоту внутрь.
Вакцинацию необходимо провести до начала применения мази или спустя 14 дней после последнего использования мази такролимус. В случае применения живой аттенуированной вакцины этот период должен быть увеличен до 28 дней.
Пимекролимус 1%-й крем показан при атопическом дерматите легкого и среднетяжелого течения и может применяться у детей старше 3 месяцев. Однако в ряде стран Европы, США и Канаде пимекролимус разрешен к применению у детей старше 3 лет. Препарат обладает выраженным действием на большинство штаммов Malazessia, что может быть полезно в случаях сенсибилизации к этому грибу [3]. В 2013 году рядом авторов предложен новый алгоритм терапии атопического дерматита легкой и средней тяжести с применением 1%-го крема пимекролимус [13]. При длительно существующем АтД легкой степени тяжести препарат используется дважды в день при появлении первых признаков обострения. Острый АтД легкой и средней тяжести: на протяжении 3-4 дней использование ТКС, с дальнейшим назначением пимекролимуса дважды в день на все пораженные участки до исчезновения симптомов. Предложено проведение поддерживающей терапии длительностью до 3 месяцев 1 раз в день или реже, по усмотрению лечащего врача, на ранее пораженных участках кожи для предотвращения обострений заболевания.
Активированный пиритион цинка (аэрозоль 0,2%, крем 0,2% и шампунь 1%) является нестероидным препаратом, обладающим широким спектром фармакологических эффектов. Может применяться у детей от 1 года, допускается использование на всех участках тела без ограничений по площади. Препарат снижает колонизацию кожи Malassezia furfur, другими грибами, а также S. aureus, участвующими в патогенезе атопического дерматита. Его применение сопровождается уменьшением выраженности кожного зуда, уменьшением степени тяжести и активности кожного процесса, снижением потребности в использовании топических и антигистаминных препаратов. Крем наносят 2 раза в сутки, возможно применение под окклюзионную повязку. Аэрозоль используют в случаях выраженного мокнутия, распыляют с расстояния 15 см 2-3 раза в сутки [2].
Таким образом, современный интегральный подход к терапии АтД включает ступенчатое использование ТГКС, ТИК или других противовоспалительных средств, постоянное использование базовой терапии эмолиентами, бережное очищение кожи, своевременное назначение наружных антисептиков, антибактериальных, противогрибковых препаратов.
ЛИТЕРАТУРА

Атопический дерматит — это хроническое воспалительное заболевание кожи, которое проявляется зудящими красными пятнами, сыпью, шелушением и сухостью. Это заболевание диагностируется у 30% детей и у 10% взрослых. Однако, зачастую атопическому дерматиту не уделяется должного внимания, и некорректное лечение этой болезни может замедлять наступление ремиссии и ухудшать общий уровень здоровья. О 5 самых распространенных ошибках в тактике лечения рассказывает дерматолог Анна Трушина.
Ошибка №1. Излишняя диагностика, направленная на выявление «некожных» причин.
Причины развития атопического дерматита кроются в генетически обусловленных особенностях:
1. Со стороны кожи — связаны с нарушением барьерной функции.
2. Со стороны иммунной системы. В ответ на проникновение раздражителей и аллергенов через нарушенный кожный барьер формируется воспаление.
Ошибка №2. Поиск причинного аллергена.
Атопический дерматит не является аллергическим заболеванием по своей природе. Однако, аллергические реакции могут сочетаться с атопическим дерматитом, как сопутствующее заболевание. Так происходит примерно у 20-30% пациентов.
Поэтому сам по себе атопический дерматит не является поводом для сдачи дорогостоящих панелей на специфические аллергены, а анализ должен сдаваться только при подозрении на конкретную аллергическую реакцию у части пациентов.
Ошибка №3. Соблюдение необоснованной диеты.
Часто атопический дерматит становится поводом для назначения строгой “гипоаллергенной” диеты. Детский рацион становится однообразным и скучным. Однако, такие пищевые ограничения не обоснованы с научной точки зрения и не приносят желаемого результата, даже если параллельно есть аллергия.
Помимо отсутствия эффекта, строгая диета способна нанести вред организму. Она приводит к дефициту важных нутриентов, минералов и витаминов, что может негативно сказаться на общем состоянии здоровья ребенка. Поэтому детям с атопическим дерматитом нужно питаться разнообразно и сбалансированно. Из рациона исключаются только те продукты, роль которых четко доказана с обострением патологического процесса. Аналогичные правила применимы и к питанию мамы, если малыш находится на грудном вскармливании.
Ошибка №4. Нерациональный уход за кожей.
Основа лечения атопического дерматита это восстановление барьерной функции кожи и устранение воспаления. Поэтому назначаются такие средства, которые помогают УВЛАЖНИТЬ и смягчить кожный покров и удержать влагу внутри него, и тем самым улучшить защитные свойства кожи. В комплексе используются также мероприятия, которые уменьшают вероятность развития воспалительного процесса, т.е. ограничивается контакт кожи с потенциальными агрессорами из внешней среды.
Чтобы реализовать перечисленные выше цели, требуется тщательный и бережный уход за кожей ребенка-атопика с использованием ЭМОЛЕНТОВ. Это специальные средства, лосьоны, кремы, бальзамы, которые при нанесении на кожу смягчают и увлажняют ее, способствуют заполнению межклеточных пространств в коже, восстанавливая ее барьерные свойства.
Важно понимать, что использования простых детских кремов 1-2 раза в день может быть недостаточно. Для правильного ухода требуется нанесение специальных эмолентов в достаточном объеме. Они распределяются толстым (!) слоем как на проблемные, так и на визуально неизмененные участки кожи. При этом, кратность нанесения напрямую зависит от состояния кожи. Требуется использовать эмоленты столько раз в течение дня, чтобы весь день наощупь кожа оставалось гладкой, мягкой и без шелушения.
Ошибка №5. Отказ от «гормонов».
При атопическом дерматите внутри кожи происходит воспалительный процесс (само слово “дерматит” в дословном переводе на русский означает воспаление кожи). Именно поэтому в период обострения используются противовоспалительные наружные средства, которые позволяют остановить воспаление. К таким средствам относят наружные глюкокортикостероиды. Однако многие родители отказываются от этих «гормонов» из-за стероидофобии (боязни использования стероидов).
Топические (т.е. используемые наружно: лосьоны, эмульсии, мази, кремы) кортикостероиды на протяжении не одного десятилетия используются в лечении атопического дерматита. За это время они продемонстрировали высокую эффективность и высокий профиль безопасности.
Если же родители не используют кортикостероиды в тех случаях, когда к этому есть показания, или делают это нерационально (назначают самостоятельно без учета степени и формы кожного воспаления, самостоятельно отменяют гормон раньше необходимого срока без контроля врача), то это может привести к ухудшению состояния кожи, формированию очагов хронического воспаления и другим местным осложнениям.
Заключение

Мы «чувствуем кожей». Прикосновение, дуновение, тепло, холод, боль, давление. Являясь по сути огромным рецептором, кожа первой реагирует на изменения внешней среды.
Что мы знаем о коже?
Самый большой орган, выполняет защитную функцию, участвует в терморегуляции и обменных процессах. Но наш защитник так же уязвим, как и мы.
Пожалуй, нет ни одного человека в мире, который не сталкивался бы с повреждением и воспалением кожи из-за солнечных ожогов, укусов насекомых, травм. И, конечно, всем нам знакомы кожные заболевания, спровоцированные неправильным питанием, стрессами, эндокринными, метаболическими и генетическими нарушениями, патологической иммунной реакцией организма.
Как чувствуют мир те, у кого кожа больна?
Для описания заболеваний кожи используют общий термин — дерматоз.
Дерматоз встречается в самых разных формах — атопический, влажный, контактный дерматит, нейродермит, экзема, псориаз, но главные симптомы почти всегда одинаковы: отеки, покраснения, зуд, сухость, язвы, корки и боль.
Когда характерные для дерматозов волдыри, мокнущие ранки или бляшки появляются на открытых участках кожи, к физиологическому дискомфорту присоединяется психологический. Часто недоступны очень простые и привычные нам вещи: пляж, бассейн, баня.
Особенно тяжело летом — изнуряющая жара, а одежду с короткими рукавами или шорты не наденешь. Стоит «открыться», и тут же приходится обороняться от чужих взглядов, стараться спокойно отвечать на непонимание, удивление окружающих, пытаться преодолеть скованность, вызванную реакцией посторонних людей. К эмоциональному дискомфорту присоединяется боль. При худшем сценарии она сопровождает 24 часа в сутки, мешает спать, хорошо выполнять любимую работу, заниматься спортом, значимо влияет на качество жизни в целом.
Как прогнать боль?
Лечение дерматозов требует комплексного подхода — постоянного контроля симптомов врачом и самим пациентом, регулярного ухода за кожей. Необходимо следить за питанием, соблюдать гигиену, принимать лекарства против зуда и боли, использовать препараты наружного действия (антибактериальные, противовоспалительные и заживляющие мази и кремы), проводить сеансы светотерапии.
В сложных случаях, когда консервативная терапия не дает ожидаемого результата, врач назначает иммунодепрессанты и гормональные препараты. Они очень эффективны, но могут быть небезопасны, кроме того, могут перестать действовать при длительном применении или спровоцировать ухудшение симптомов при отмене.
Но есть более гуманный и действенный выход из положения, который называется «Медицинское обертывание - Wet Wrap Therapy». Эта современная методика способна в относительно короткие сроки остановить обострение, снять зуд и перейти к более «спокойным» процедурам. Wet Wrap Therapy рекомендована ассоциациями дерматологов США, Японии, Евросоюза и Кореи. Подробнее об этом на английском читайте по ссылке.
Теперь влажное медицинское обертывание начали успешно применять в Рассвете. И если использования глюкокортикоидов не избежать - Wet Wrap Therapy позволит сделать это максимально непродолжительно и эффективно.
Wet Wrap Therapy - высокоэффективный способ остановить тяжелое обострение болезни, когда страдает большая площадь тела, покрывается болезненными элементами и сопровождается тяжело переносимым зудом.
Как это работает?
Процедуру выполняет медсестра под контролем дерматолога Рассвета.
На кожу накладываются повязки в два слоя: нижний — влажная хлопчатобумажная ткань (или бинт), пропитанная лекарством (кортикостероид) и увлажняющим и смягчающим веществом (эмолент), и верхний — сухая ткань.
Видимый и продолжительный эффект Wet Wrap Therapy связан с глубоким увлажнением пораженных участков кожи, максимальной доставкой активного вещества лекарства, защитой от расчесывания, а также уменьшением воспаления, зуда и боли.
Влажное обертывание можно проводить как под наблюдением врача, так и в домашних условиях - при использовании специальной одежды и после обучения в Рассвете.
Wet Wrap Therapy — безопасный и гуманный способ избавления от боли, который помогает почувствовать уверенность, повысить качество жизни и снизить риск госпитализации.
На начальном этапе лечения процедура обертывания проводится ежедневно, затем 1-2 раза в неделю.
Для эффективной терапии дерматоза важно не только сотрудничать с врачом и строго придерживаться схемы лечения, но и избегать триггеров, которые могут вызвать обострение заболевания. Контроль симптомов во многом зависит от пациента, поскольку именно ему в первую очередь известны и понятны причины, при которых проявление его заболевания усиливается. Чаще всего ухудшение состояния вызывают инфекции и лекарства, назначенные для их лечения, травмы кожи, стресс, некоторые продукты и алкоголь, чрезмерное пребывание на солнце и курение. Если удается определить причину обострения, можно постараться избежать влияния триггера в будущем. Это управляемые факторы риска, они почти всегда полностью находятся в руках пациента, и он может их контролировать.
Задача лечения – оборвать острую фазу страданий, восстановить приемлемое качество жизни и вернуть пациента к поддерживающей терапии.
Читайте также:

