Чем обрабатывать лигатурный свищ после кесарева
Обновлено: 18.04.2024
Лигатурный свищ – это окруженный воспалительным инфильтратом патологический ход в области нерассасывающейся шовной нити, которая использовалась для ушивания тканей в ходе различных оперативных вмешательств. Склонен к рецидивирующему течению. Проявляется наличием уплотнения, в центре которого расположено небольшое отверстие со скудным серозно-гнойным отделяемым. Кожа вокруг очага поражения имеет багрово-синюшную или темную окраску. Лигатурный свищ диагностируется с учетом симптоматики, наличия операции в анамнезе, данных фистулографии, УЗИ. Лечение – выскабливание грануляций и удаление лигатур или иссечение свища.
МКБ-10

Общие сведения
Лигатурный свищ – достаточно распространенное осложнение. Возникает у 5% пациентов, перенесших различные оперативные вмешательства. Достоверно чаще диагностируется после хирургических манипуляций на полых органах брюшной полости и малого таза (условно-асептические операции), что обусловлено повышенной вероятностью инфицирования окружающих тканей даже при строгом соблюдении правил асептики и антисептики. Распространенность данного осложнения после гинекологических вмешательств составляет 8,9%, пластики грыж – 9,5%, операций по поводу язвенной болезни желудка и ДПК – 7,8%. Лигатура может располагаться как поверхностно, так и на значительной глубине. Из-за склонности к рецидивированию патология нередко становится причиной длительной нетрудоспособности. Утяжеляет течение основного заболевания.

Причины
Причиной развития лигатурного свища является реакция отторжения инородного тела – нити, использованной для ушивания глубоких и поверхностных тканей в процессе оперативного вмешательства. Обычно патологические ходы возникают при отторжении нерассасывающихся нитей. Чаще в свищевом ходе обнаруживаются шелковые нити, несколько реже – лавсановые и капроновые. Несмотря на то, что кетгут является рассасывающейся нитью, в литературе есть упоминания о кетгутовых лигатурных свищах. Заболевание практически никогда не вызывается викриловыми или проленовыми нитями. К числу провоцирующих факторов относятся:
- Инфицирование. Патогенные микроорганизмы проникают в область шва в результате нагноения операционной раны, которое может быть обусловлено нестерильностью операционного поля и инструментария, нарушением врачебных рекомендаций, присоединением госпитальной инфекции, изменением реактивности или истощением организма и пр. При нарушении правил стерилизации шовного материала инфекционные агенты могут находиться на нити в момент ушивания тканей.
- Реакция иммунного отторжения. Возникает в ответ на внедрение инородного тела, вероятность появления зависит от индивидуальных иммунологических особенностей. Нить не покрывается капсулой, а становится мишенью для иммунных клеток, которые распознают ее как чужеродный антиген.
- Прошивание полого органа. Наблюдается при случайном захвате всей стенки органа и выходе нити в его просвет. При контакте с нестерильным содержимым органа нить инфицируется, болезнетворные микробы распространяются по всей ее длине и дают начало очагу воспаления.
Патогенез
Обычно со временем вокруг нерассасывающихся нитей образуется слой рубцовой соединительной ткани, нити оказываются заключенными в капсулу. При развитии гнойно-воспалительного процесса инкапсуляции не происходит, вокруг нити формируется абсцесс. В последующем полость гнойника вскрывается в зоне послеоперационного рубца, явления острого воспаления уменьшаются, благодаря постоянному оттоку содержимого. Нить может оставаться на месте или мигрировать по патологическому ходу.
При самостоятельном выходе нити наружу или ее хирургическом удалении причина воспаления исчезает, свищ закрывается. В противном случае воспаление приобретает рецидивирующий характер, может осложняться вторичной инфекцией. Свищи могут быть как одиночными, так и множественными, образовываться в зоне нитей, использованных для ушивания поверхностно расположенных тканей, или в глубине раны, например, в брюшной полости. В последнем случае существует вероятность вовлечения внутренних органов в гнойно-воспалительный процесс.
Симптомы лигатурного свища
Патология может возникать как в раннем, так и в позднем послеоперационном периоде. Иногда свищи образуются через несколько лет после вмешательства. В период формирования абсцесса выявляются локальные и общие признаки гнойного воспаления. Возникают боли, локализация которых определяется расположением инфицированной нити. Может отмечаться слабость, разбитость, повышение температуры. Затем в проекции послеоперационного рубца появляется болезненное уплотнение. Кожа над участком воспаления приобретает багровый или синюшный оттенок. Через несколько дней абсцесс самопроизвольно прорывается. Образуется небольшой свищ, из которого выделяется скудное серозно-гнойное отделяемое. Воспалительные явления уменьшаются, синдром интоксикации исчезает. В последующем свищ обычно периодически закрывается и открывается до момента удаления или самостоятельного отхождения нити.
Осложнения
Наиболее опасным осложнением лигатурного свища является вторичное инфицирование с распространением гнойного процесса. В зависимости от расположения лигатуры возможно образование поверхностных и глубоких абсцессов и затеков, поражение близлежащих органов. При гнойном расплавлении тканей иногда отмечается эвентрация внутренних органов. Вторичный инфекционный процесс, в свою очередь, может осложниться сепсисом. В тяжелых случаях существует риск летального исхода.
Из-за подтекания отделяемого в области наружного отверстия свища нередко развивается дерматит. Мягкие ткани вокруг свища становятся отечными, уплотняются, кожа приобретает багрово-синюшную окраску, со временем образуется участок гиперпигментации, в зоне рубца формируется косметический дефект. При неудачной попытке извлечения глубоко расположенной лигатуры в отдельных случаях наблюдается повреждение окружающих тканей и внутренних органов.
Диагностика
Диагностику и лечение осуществляют специалисты, выполнявшие операцию. Из-за повышенной вероятности образования лигатурных свищей после вмешательств с вскрытием полых органов патологию чаще всего выявляют гинекологи и абдоминальные хирурги, несколько реже – урологи, еще реже – торакальные хирурги, травматологи, нейрохирурги и другие специалисты. Постановка диагноза обычно не вызывает затруднений из-за типичного анамнеза (наличие хирургического вмешательства) и расположения свища в области послеоперационного рубца. Основной задачей становится определение глубины свища и конфигурации свищевого хода, выявление других факторов, влияющих на тактику лечения. Перечень диагностических мероприятий включает:
- Осмотр. Производится в условиях перевязочной. Врач оценивает количество и характер отделяемого, отмечает изменения окружающих тканей, исследует свищевой ход при помощи зажима. При незначительной извитости патологического хода и расположении лигатуры над апоневрозом данная методика обычно не представляет затруднений. Иногда нить удается извлечь во время диагностического исследования. При значительной извитости свищевого хода или его проникновении под апоневроз метод используют с осторожностью, стараясь не нарушить демаркационный вал и не повредить внутренние органы.
- Визуализационные методики. Классическим способом определения глубины и формы свищевого хода является фистулография. Контрастное вещество вводят в свищ, затем выполняют снимки в разных проекциях, на рентгенограммах полости и ходы отображаются в виде участков затемнения. В последние годы с этой же целью иногда назначают УЗИ. Свищевые ходы визуализируются как гипоэхогенные структуры с гиперэхогенным контуром, узлы – как округлые гиперэхогенные структуры.
Лечение лигатурных свищей
На начальном этапе обычно осуществляют перевязки, назначают физиотерапевтические мероприятия, но эффективность консервативных методик невелика, что вынуждает специалистов в области общей хирургии прибегать к инвазивным манипуляциям. Если лигатурная нить не отходит самостоятельно, ее пытаются извлечь с помощью зажима, однако эта методика имеет ряд недостатков, поскольку врачу приходится действовать вслепую, что увеличивает риск развития осложнений. Одномоментно выполняют выскабливание грануляций для лучшего заживления раны.
В специальной литературе встречаются упоминания об извлечении лигатур под контролем УЗИ, что позволяет предотвратить случайную перфорацию стенки патологического хода. При длительном существовании свищей, наличии затеков и свищевых ходов сложной формы, глубоком расположении лигатур производят иссечение свища. Недостатком метода является необходимость проведения масштабного хирургического вмешательства в области рубцово-измененных тканей.
Прогноз и профилактика
Прогноз при лигатурных свищах обычно благоприятный для жизни и условно благоприятный для выздоровления. В большинстве случаев наблюдается выздоровление, однако для устранения патологии нередко требуются повторные открытые манипуляции или оперативные вмешательства. Успешно извлечь лигатуру зажимом удается у 65% пациентов, при этом у 21% больных в последующем наблюдается рецидив. Распространенность гнойно-воспалительных осложнений после иссечения свищевых ходов достигает 30%, 17% пациентов требуются повторные операции.
Профилактика заключается в тщательном обеспечении стерильности при проведении операций, правильной обработке нитей, использовании шовного материала, дающего меньшее количество осложнений, проведении адекватной антибиотикотерапии в послеоперационном периоде. Больным необходимо точно соблюдать рекомендации врача: не снимать повязку, не мочить рану, принимать назначенные препараты и т. д.
1. Поздние гнойные послеоперационные осложнения/ Кузнецов В.Д., Бобовникова Н.В., Михайлов В.Ф., Антонов В.В.// Хирургия. – 1998.- №7.
2. Дифференциальная диагностика лигатурных и иных наружных свищей с использованием ультразвукового сканирования/ Зубов А.Д., Губанов Д.М., Осипов А.Г.// Вестник неотложной и восстановительной медицины. – 2011 – Т. 12, №3.
3. Постгоспитальные послеоперационные осложнения в абдоминальной хирургии/ Хромова В.Н.// Известия высших учебных заведений. Поволжский регион. Медицинские науки. – 2011.
4. Диагностика и лечение гнойных лигатурных осложнений/ Кадырбаев Р.В., Алимжанов А.К., Тимашова Е.В., Головня М.А.// Вестник КазНМУ. – 2012.
МКБ-10
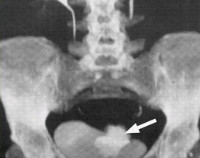
Общие сведения
В структуре урогенитальных фистул мочеточниково-вагинальные свищи занимают 25-30%. Чаще всего их диагностируют у женщин, которые перенесли радикальные вмешательства с удалением матки или прямой кишки. По результатам исследований в области современной урологии, акушерства и гинекологии, травматическое повреждение мочеточников с формированием фистульных ходов и мочевыделением во влагалище наблюдается у 3-15% таких пациенток.

Причины
Формирование патологического соустья между мочеточником и вагиной обусловлено повреждением стенок этих органов или нарушением их развития в эмбриогенезе. Согласно клиническим наблюдениям, большинство мочеточниково-влагалищных фистул имеют травматическое происхождение. В числе причин, приводящих к возникновению дефекта, называют:
Патогенез
При случайном пересечении мочеточника или некрозе его стенки вследствие лучевых воздействий, опухолевой деструкции, нарушения кровоснабжения из-за сепарации на большом протяжении моча начинает поступать в окружающие ткани. Ее оттоку в вагину могут способствовать несостоятельность послеоперационных швов, повреждение прорастающей опухолью, рентгеновскими лучами. Постоянное мочевыделение препятствует восстановлению целостности тканей. В течение 10-21 дня между влагалищем и мочеточником формируется фистульный ход, выстланный эпителием, реже — грануляционной тканью.
Механизм образования мочеточнико-влагалищного свища при врожденной эктопии устья обусловлен нарушением миграции мезодермальных протоков к месту типичного впадения в мочевик и их имплантацией во влагалище. В зависимости от особенностей травматического повреждения или нарушений эмбриогенеза фистулы бывают односторонними и двухсторонними (билатеральными).
Симптомы
Осложнения
При сужении уретерального просвета в месте впадения во влагалище ухудшается отток мочи, что сопровождается развитием уретерогидронефроза, а в последующем — хронической почечной недостаточности. Постоянное влагалищное мочевыделение снижает качество интимной жизни, раздражает слизистые, нарушает нормальную реакцию вагинального секрета, провоцирует начало воспалительных процессов (кольпита, бактериального вагиноза, вульвита, уретрита).
Диагностика
Диагностический поиск при подозрении на мочеточниково-влагалищную фистулу направлен на выявление свищевого хода, определение его точной локализации и топографии, комплексную оценку функционального состояния мочевыделительных органов. Пациенткам с жалобами на жидкие влагалищные выделения с запахом мочи рекомендованы следующие методы исследования:
- Гинекологический осмотр. При осмотре с помощью зеркал зачастую удается визуализировать свищевое отверстие в области свода (культи) вагины. Его выявлению способствуют воронкообразные втяжения и ритмичное мочевыделение. При наличии грубых рубцовых изменений обнаружение свища может быть затруднено. В некоторых случаях при влагалищном осмотре через фистулу удается катетеризировать мочеточник и даже почечную лоханку.
- Эндоскопическое исследование. Цистоскопия информативна для дифференциальной диагностики с пузырно-влагалищными свищами. Устье пораженного мочеточника при полном свище выглядит неподвижным, при неполном — изредка сокращается, выделение красителя при индигокарминовой пробе нарушено или отсутствует. Хромоцистоскопию сочетают с введением тампона во влагалище и при возможности дополняют уретероскопией.
- Катетеризация мочеточника. Обычно введение катетера затруднено или невозможно из-за наличия препятствия на расстоянии 3-5 см от его устья, которое иногда удается преодолеть при неполной фистуле. В ряде случаев удается проникнуть через свищ во влагалище. Чтобы исключить прохождение в параметрий, катетеризацию мочеточника рекомендуется проводить под рентген-контролем. Для выявления уровня поражения исследование сочетают с ретроградной уретеропиелографией.
- Экскреторная урография. Внутривенная урография позволяет выявить сужение и фиброз в зоне повреждения, расширение мочеточника и почечной лоханки, обнаружить снижение выделительной функции почек. При нефункционирующей почке дополнительно проводится антеградная пиелоуретерография, направленная на получение более точных сведений об анатомо-топографических особенностях свищевого хода, уретера, лоханок.
В сложных случаях для исключения пузырно-вагинальных свищевых ходов и выявления сочетанных мочеточниково-пузырно-влагалищных свищей выполняют пробу с двумя красителями — кармином, инстиллируемым в мочевой пузырь, и индигокармином, вводимым внутривенно. Для уточнения анатомической локализации фистулы и особенностей строения свищевого хода дополнительно назначаются вагинография, МРТ, КТ.
Поскольку при уретеро-влагалищных свищах часто нарушаются функции почек, рекомендованы биохимические анализы крови и мочи, пробы Реберга и Зимницкого, нефросцинтиграфия. При помощи рентгенокинематографии оценивается сократительная способность мочеточника и лоханки. Проведение общего анализа мочи и посева на микрофлору позволяет вовремя выявить воспалительный процесс.
Уретеро-влагалищные свищи дифференцируют с различными видами урогенитальных фистул, вагинитом, бактериальным вагинозом, эндоцервицитом, другими воспалительными заболеваниями половых органов, доброкачественными и злокачественными неоплазиями влагалища и матки. Пациентке показаны консультации врача-уролога, нефролога, онколога, инфекциониста, дерматовенеролога.
Лечение мочеточниково-влагалищных свищей
При выявлении повреждений уретеральной стенки до рубцевания (в течение 6-8 суток после операции или травмы) возможно заживление раны на постоянном уретеральном катетере (стенте), установленном через мочевой пузырь или антеградно. Одновременно назначаются кортикостероидные и рассасывающие препараты для размягчения рубцовой ткани, дополнительно возможна разгрузка почки через наложенную нефростому. При неэффективности консервативной терапии и выявлении гидронефроза рекомендованы хирургические методы лечения:
- Уретероцистоанастомоз. При расположении свищевого хода в юкставезикальном отделе возможна реимплантанция мочеточника в стенку мочевого пузыря - наложение уретероцистоанастомоза. В ходе операции удаляется участок, который сообщается с влагалищем, оставшаяся часть проводится в подслизистом туннеле стенки мочевика, формируется новое устье.
- Операция Боари. Выполняется при разрушении всего тазового отдела мочеточника и недостаточности его длины для создания нового уретероцистоанастомоза. При операции Боари после удаления поврежденных тканей из мочевого пузыря иссекается лоскут, формируется недостающая уретеральная часть и мочеточниково-пузырный анастомоз.
- Уретеропластика. Кишечная пластика мочеточника рекомендована женщинам со значительным повреждением органа или резко уменьшенной емкостью мочевого пузыря. Для восстановления нормального пассажа мочи используется изолированный сегмент тонкой кишки, заменяющий дефект одного или обоих мочеточников.
Альтернативным вмешательством при невозможности быстрого восстановления нормального мочевыделения при помощи указанных операций является аутотрансплантация почки с ее низведением в малый таз, а при значительной деструкции почечной ткани — нефрэктомия. Для профилактики вероятных инфекционных осложнений в послеоперационном периоде проводится антибиотикотерапия.
Прогноз и профилактика
1. Мочеполовые свищи/ Пушкарь Д.Ю., Раснер П.И., Гвоздев М.Ю.// Рууский медицинский журнал. – 2013. - №34.
3. Эндоскопические методы диагностики и лечения ятрогенных повреждений мочеточников и мочеточниково-влагалищных свищей/ Глыбочко П.В., Аляев Ю.Г., Газимиев М.А., Акопян Г.Н., Руденко В.И., Иноятов Ж.Ш., Сорокин Н.И.// Медицинский вестник Башкортостана. – 2011.
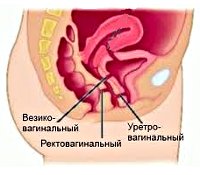
Общие сведения
Среди свищей влагалища выделяют пузырновагинальные, уретеровагинальные, уретровагинальные, ректовагинальные, толстокишечно-влагалищные, тонкокишечно-влагалищные. По расположению свищи влагалища подразделяют на низкие (в нижней трети влагалища), средние (в средней трети) и высокие (в верхней трети влагалища). Большинство свищей влагалища имеет приобретенный характер, при этом особенности развития и клинические признаки заболевания зависят от причин формирования дефекта.

Причины
Самые распространенные - травматические свищи влагалища возникают в результате повреждения стенки кишечника, мочевых путей и влагалища при проведении инвазивных манипуляций и операций в урологии, акушерстве и гинекологии. Урогенитальные фистулы обычно являются осложнением реконструктивных операций при дивертикулах уретры, стрессовом недержании мочи, выпадении передней стенки и кистах влагалища, радикальной гистерэктомии, надвлагалищной ампутации матки и др.
Ректовагинальные свищи чаще образуются в результате акушерской травмы или трофических расстройств в патологических родах. Травма или разрыв родовых путей при несоответствии их размерам плода, тазовом предлежании плода, оперативном родоразрешении может сопровождаться повреждением стенок влагалища, прямой кишки и ее связочно-мышечного аппарата. В основе развития свищей влагалища может лежать длительная ишемия и некроз мягких тканей за счет сдавления их между головкой плода и костями таза при затяжных родах и длительном безводном промежутке.
Свищи воспалительной природы обычно формируются в результате вскрытия в просвет влагалища абсцессов или перфорации острого парапроктита или дивертикулита. Реже причинами свищей влагалища могут быть ожоги (химические, электрические), бытовая травма ректовагинальной перегородки, эктопия мочеточника, болезнь Крона, облучение тазовых органов при проведении лучевой терапии, опухолевые заболевания органов малого таза.
Симптомы свищей влагалища
Течение свищей влагалища, как правило, имеет хронический, рецидивирующий характер. При мочеполовых свищах пациенток беспокоит непроизвольное частичное или полное недержание мочи за счет ее подтекания из влагалища, частые инфекции мочевых путей. Наблюдается мацерация эпидермиса в области промежности и бедер, отек и гиперемия слизистой влагалища.
Подтекание мочи при сохраненном мочеиспускании обычно говорит о точечных или высокорасположенных свищах. При нахождении уретро-влагалищных свищей в среднем или проксимальном отделе уретры моча не может удерживаться ни в вертикальном, ни в горизонтальном положении пациентки. При прогрессировании патологии наблюдаются боли в области влагалища и мочевого пузыря. При кишечно-влагалищных свищах характерны жалобы на недержание газов (при точечных свищах) и кала (при свищах больших размеров), отхождение газов и кала через влагалище, жжение и зуд гениталий вследствие раздражения слизистой оболочки вокруг свища.
Постоянное инфицирование влагалища из прямой кишки проявляется частыми обострениями кольпита, вульвита, провоцирующих боли в промежности в покое и во время половых контактов. Ректовагинальные свищи часто сопровождаются грубой рубцовой деформацией задней стенки влагалища и промежности, несостоятельностью мышц тазового дна и дефектом сфинктера прямой кишки.
При свищах влагалища гнойно-воспалительного генеза могут наблюдаться ухудшение общего состояния, лихорадка, боли внизу живота и лобковой области, иррадиирущие в прямую кишку или поясницу, гнойные бели, жидкий стул с обилием слизи и гноя в кале, дизурия, пиурия, иногда меноурия. Симптоматика свищей влагалища вызывает физический дискомфорт и часто сопровождается психоэмоциональными расстройствами.
Диагностика свищей влагалища
Диагностика любых свищей влагалища начинается с тщательного сбора данных анамнеза и гинекологического осмотра пациентки. В случае низко расположенных свищей влагалища при осмотре в зеркалах можно увидеть втянутый рубец (соустье), из которого выделяется моча или кишечное содержимое. Определение высоты и направления свищевого хода производится с помощью зондирования пуговчатым зондом. Для уточнения локализации уровагинальных свищей проводят уретроцистоскопию, хромоцистоскопию с индигокармином.
В диагностике свищей влагалища воспалительного генеза показано УЗИ малого таза и УЗИ почек, лабораторные исследования крови и мочи. При трудно диагностируемых высоких и точечных уровагинальных свищах дополнительно проводят экскреторную и ретроградную урографию, ренографию, цистографию, при необходимости - вагинографию. В случае ректогенитальных свищей выполняют ректовагинальное исследование, позволяющее определить размеры, консистенцию фистулы, объем рубцового поражения окружающих тканей, степень недостаточности анального сфинктера, наличие инфильтрата, возможности развития абсцесса.
Обязательным эндоскопическим исследованием, уточняющим расположение свищей влагалища и кишечника, является ректороманоскопия, при необходимости дифференциации диагноза – колоноскопия. При сложных фистулах производятся контрастные рентгенографические исследования: ирригоскопия, фистулография, помогающие увидеть ответвления и затеки свищевого хода.
Диагностика свищей влагалища может включать цитологическое или гистологическое исследования пораженных тканей, взятых при биопсии, КТ. Оценку ректоанального рефлекса проводят с помощью инструментальных методов - сфинктерометрии, электромиографии, аноректальной манометрии.
Лечение свищей влагалища
Тактика лечения свищей влагалища зависит от основных характеристик свища, состояния окружающих его тканей, мышц тазового дна и сфинктера прямой кишки. Небольшие цистовагинальные фистулы могут зарубцеваться сами после консервативного лечения; точечные свищи уретры и мочевого пузыря можно закрыть электрокоагуляцией.
При большинстве мочеполовых фистул через 3 - 6 месяцев после повреждения, при стихании воспалительных процессов показано хирургическое иссечение рубцового поражения в области свища с последующим раздельным ушиванием дефектов стенки влагалища, мочевого пузыря или уретры с применением лоскутной пластики. В случае уретеровагинального свища выполняют уретероцистонеостомию. Острые ректовагинальные травмы экстренно ликвидируют в течение первых 18 часов: после предварительной обработки краев раны иссекают нежизнеспособные ткани около свища и ушивают послойно леваторы, стенки прямой кишки и влагалища.
Хирургическое вмешательство при сформированных свищах влагалища и прямой кишки определяется конкретной ситуацией и проводится влагалищным, промежностным или ректальным доступами, при значительном рубцовом поражении – лапаротомным. После иссечения рубцовой ткани и свищевого отверстия выполняют переднюю леваторопластику, при необходимости ее сочетают с вагинопластикой, при дефекте жома производят сфинктеропластику с последующим ушиванием дефектов кишки и влагалища. При рубцовом или гнойном процессе в области свища сначала на 2-3 месяца накладывают колостому для отведения каловых масс от зоны будущей операции.
Прогноз и профилактика свищей влагалища
Серьезными постоперационными осложнениями свищей влагалища являются несостоятельность швов кишечника и рецидив фистулы, требующий проведения повторной радикальной операции. Прогноз на трудоспособность и качество жизни после устранения свищей влагалища относительно благоприятен. Женщинам после закрытия свищей влагалища рекомендуется родоразрешение следующей беременности методом кесарева сечения не ранее чем через 2-3 года после операции.
Профилактика свищей влагалища заключается в предупреждении акушерских травм, квалифицированном ведении акушерских и гинекологических операций, своевременном лечение воспалений гениталий.
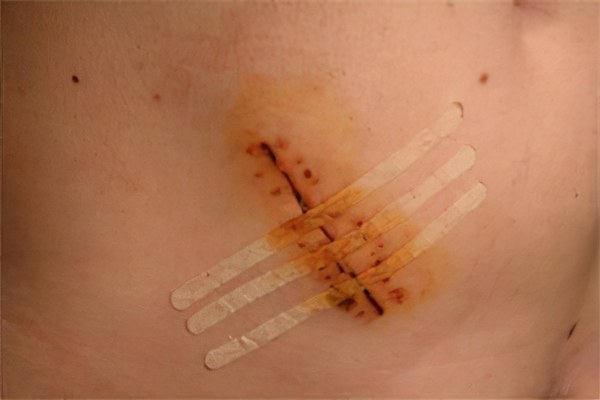
Итогом операции, не связанной с обработкой гнойной раны, становится закрытие операционного поля путём наложения швов. Если ткани инфицированы, хирург создает возможность для выведения гноя и уменьшения объёма инфильтрации. Шовный материал, применяемый в хирургии, может иметь природное происхождение или быть синтетическим. Лигатурные швы могут рассасываться самопроизвольно спустя некоторое время после операции, или для их удаления потребуется помощь врача.
Если в месте наложения шва выделяется серозная жидкость темно-вишневого цвета, или гнойные выделения, - это признак развившегося воспалительного процесса и образования лигатурного свища. Появление этих симптомов является признаком отторжения лигатуры и поводом для возобновления лечения. Свищ, появившийся после операции, не может рассматриваться, как нормальное явление, требуется срочное лечение под руководством хирурга.
Причины появления лигатурного свища:
Попадание инфекции в рану из-за игнорирования требований антисептики;
Аллергическая реакция на шовный материал.
Особенности лигатурных свищей:
Возникают в любой части тела;
Возникают во всех видах ткани человеческого тела (эпидермис, мышечная ткань, фасции);
Возникают спустя любое время (неделю, месяц, год) после операции;
Имеют различное развертывание клинической картины (швы могут отторгаться организмом с дальнейшим заживлением раны, а могут интенсивно воспалиться с нагноением раны и не заживать);
Возникают вне зависимости от материала лигатурных нитей.
Факторы риска
Существуют факторы, увеличивающие вероятность появления послеоперационного свища:
Иммунная реактивность (у молодых людей она обычно выше);
Присоединение хронической инфекции;
Госпитальная инфекция, типичная для хирургических и терапевтических стационаров;
Попадание в рану стафилококка и стрептококка, в норме всегда находящегося на коже человека;
Локализация и разновидность оперативного вмешательства (операция кесарева сечения, операция по поводу парапроктита и др.);
Белковое истощение при онкологических заболеваниях;
Дефицит витаминов и минералов;
Обменные нарушения (сахарный диабет, ожирение, нарушение метаболизма).
Симптомы лигатурного свища
Развитие послеоперационного свища происходит по следующему сценарию:
В течение нескольких дней после операции область раны уплотняется, незначительно отёкает, становится болезненной. Кожа вокруг неё краснеет, становится более горячей на ощупь, чем остальные участки.
Спустя 6-7 дней при надавливании из-под шва выступает серозная жидкость и гной.
Общая температура тела повышается до субфебрильных значений (37,5-38°).
Свищевой ход может самопроизвольно закрыться, позже открыться вновь.
Выздоровление возможно лишь после повторной операции.
Осложнения, возникающие вследствие появления послеоперационного свища
Абсцесс – полость, наполненная гноем;
Флегмона – включение в воспалительный процесс подкожно-жировой клетчатки;
Эвентрация – выпадение внутренних органов из-за гнойного расплавления тканей;
Сепсис – распространение гнойного содержимого в полости груди, черепа, в брюшной полости;
Токсико-резорбтивная лихорадка – выраженная гипертермия, как реакция организма.
Диагностика
Первичная диагностика лигатурного свища проводится в перевязочной при визуальном осмотре раны хирургом. Для уточнения локализации свища, наличия или отсутствия осложнений (абсцесс, гнойные затеки) выполняют УЗИ операционной раны.
Если свищ располагается в толще тканей, и его диагностика представляет трудность, применяется фистулография. Во время обследования в свищевой ход вводят контрастное вещество и выполняют рентгенографию. В результате такой манипуляции на рентгеновском снимке будет четко виден свищевой ход.
Лечение лигатурного свища
Подавляющее большинство случаев возникновения лигатурного свища может разрешиться лишь путём хирургической операции. Чем дольше существует послеоперационный свищ, тем труднее его вылечить. Для лечения применяется комплексная терапия с использованием медикаментов.
Группы препаратов, применяемые для лечения свища:
Антисептики местного действия;
Ферменты для деструкции омертвевших тканей.
В дополнение к хирургическому и медикаментозному методу лечения используется физиотерапия:
Кварцевание раневой поверхности. Кварцевание пагубно действует на патогенные бактерии, способствуя стойкой ремиссии процесса, хотя и не гарантируя полное выздоровление.
УВЧ-терапия. улучшается микроциркуляция крови и лимфы, что приводит к снижению отёка и прекращению распространения инфекции.
«Золотой стандарт» лечения лигатурного свища – это операция, позволяющая устранить проблему полностью. После проведения операции пациент нуждается в перевязках, в промывании дренажа. Если гнойное отделяемое не фиксируется, дренаж удаляют.
Локальная ревизия воспаленных тканей с широким рассечением свища – классическая форма оперативного лечения послеоперационного свища. Большинство малоинвазивных методик малоэффективны в лечении этого осложнения.
Самолечение лигатурного рубца не принесет выздоровления, потому что только операция и последующая санация раны сможет спасти пациента от осложнений. При попытках самостоятельного лечения будет упущено драгоценное время.
Прогноз и профилактика
В случаях отторжения организмом хирургических нитей из любого материала прогноз операции неблагоприятен. Так же обстоят дела и при самолечении – прогноз в этом случае сделать очень сложно.
Профилактические меры появления свища применить невозможно, так как даже при строгом соблюдении антисептики возможно проникновение инфекции в операционную рану и отторжение шовного материала.

Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Наши авторы
Лигатурный свищ после хирургических родов – одно из распространённых осложнений этой операции. Он опасен тем, что представляет собой источник инфекции и может стать причиной токсического поражения организма женщины.
Каждая операция, и родоразрешение с помощью кесарева сечения не является исключением, заканчивается наложением шва. Цель обработки разреза – остановка кровотечения, предупреждение массивной кровопотери. Для этого используется такой шовный материал, как лигатура, в норме не доставляющая пациентам никаких осложнений.
Если реакция организма на лигатуру непрогнозируемая, вокруг нитей формируется очаг воспаления, образуется абсцесс с гнойным расплавлением тканей. Общепринятые требования к антисептике хирургического материала и операционного поля предписывают тщательную обработку разреза перед зашиванием. Если в рану попали патогенные бактерии, неминуемо разовьется воспалительный процесс, осложненный образованием свища.
Вокруг лигатуры, стягивающей края разреза, ткани уплотняются, образуя гранулему. Она состоит из коллагеновых волокон, шовного материала, фибропластов. Внедрение в эту ткань патогенных бактерий вызывает нагноение. Гной находит выход наружу, и образуется сквозное отверстие, или свищ. Лигатурный свищ может быть единственным, или гной прорывается в нескольких участках операционного шва.
Время образования подобного осложнения колеблется от 2-3 дней до нескольких месяцев. Когда интенсивность воспаления уменьшается, лигатурный свищ может самопроизвольно закрыться на время, но окончательного выздоровления не наступает до устранения источника нагноения.
Причины появления
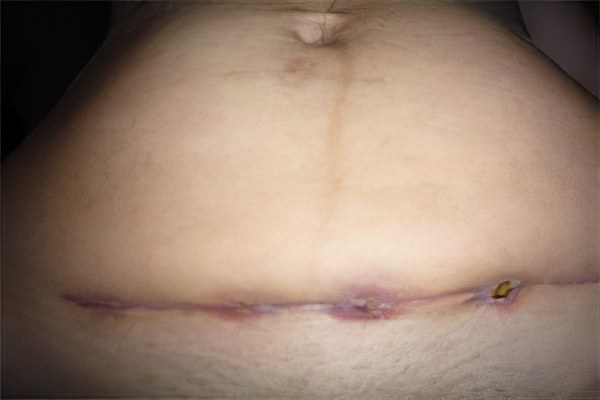
Для появления свища после операции кесарева сечения должны быть предрасполагающие факторы.
Частые причины формирования лигатурного свища:
Инфицированный шовный материал;
Инфицирование операционного поля;
Низкое качество лигатуры;
Нарушение правил антисептики во время операции и после нее;
Неправильная обработка операционного шва;
Нагрузки, связанные с беременностью и родами, стрессовый фактор, ослабляют иммунитет женщины. Это обстоятельство значительно повышает риск появления воспалительного процесса, отторжения инородного материала (лигатуры), появления аллергической реакции на него.
Опасность образования

При образовании свища на шве, оставшемся после кесарева сечения, требуется немедленно принять действенные меры, потому что растёт риск вторичного инфицирования организма. Интенсивные гнойные выделения приводят к раздражению и мацерации кожи, появлению дерматита.
Дальнейшее развитие воспалительного процесса ведет к интоксикации организма продуктами распада тканей и жизнедеятельности патогенных бактерий. При прорыве свища велика вероятность попадания в кровь инфекции, что ведет к развитию сепсиса. Это осложнение может привести к инвалидности и даже к летальному исходу.
Осложнения лигатурного свища:
Токсико-резорбтивная лихорадка – реакция организма на формирование гнойного очага и сопутствующую ему высокую температуру, негативно влияет на функционирование большинства органов;
Появление флегмоны – распространение воспаления в подкожной жировой клетчатке;
Выпадение органов брюшной полости из расплавленной раны.
Не допустить появление осложнений можно лишь своевременной диагностикой лигатурного свища.
Симптомы
Женщины, перенесшие операцию кесарева сечения, должны знать основные симптомы появления патологии, потому что лигатурный свищ может сформироваться спустя несколько месяцев после операции.
Более высокая температура кожи вокруг шва по сравнению с остальным телом;
Отделение гноя, сукровицы из шва, иногда оно может быть минимальным, создавая впечатление, что рана немного мокнет.
При появлении лигатурного свища всегда поднимается температура тела. На ранней стадии появления осложнения значения температуры могут быть близкими к норме, но всё-таки повышаются. Чем более развивается воспалительный процесс, тем более выражена гипертермия.
Диагностика

Не все женщины могут вовремя самостоятельно обнаружить начало воспалительного процесса. Обычно пациентка обращается к врачу тогда, когда инфицирование раны зашло слишком далеко. Если рана после кесарева сечения регулярно осматривается специалистом, есть возможность обнаружить патологический процесс на самых ранних стадиях, не допустить осложнений.
Пальпация гранулированных тканей;
Изучение анамнеза, жалоб пациентки;
Зондирование лигатурного свища для определения параметров дефекта;
Узи с контрастом;
Рентгеновское исследование с введением контрастного вещества.
Лечение
Категорически недопустимо заниматься самолечением лигатурного свища после кесарева сечения в домашних условиях или ждать, пока хирургическая нить выйдет самостоятельно. Только в условиях хирургического стационара есть возможность предотвратить распространение инфекции, вскрыть нагноение и удалить свищ.
Оперативное лечение

Существует две тактики хирургического лечения лигатурного свища - врач удаляет нить, ставшую причиной воспаления, или иссекает весь свищ, что во многих случаях предпочтительнее. Нить извлекается вслепую через небольшой надрез в области шва. Нагноение освобождается от сукровицы и гноя, промывается антисептическим раствором. Если удалось полностью избавиться от причины воспаления, свищ окончательно затягивается. Если возникли рецидивы – операция проводится повторно.
Широкий разрез не производится, потому что есть риск образования флегмоны и распространения инфекции на здоровую ткань. Хирург может принять решение не производить разрез, а извлечь лигатуру из свищевого канала специальным инструментом. После выполнения манипуляции рана обрабатывается антисептическими препаратами, на ней регулярно меняют повязку.
В современных клиниках процедура проводится под контролем ультразвукового сканирования, позволяющего точно определить локализацию лигатуры, вызвавшей воспаление.
Радикальный способ, позволяющий избавиться от очага воспаления – единоличное иссечение свища. При этом удаляется как свищевой канал, так и шовный материал, ставший причиной патологии. Операция проводится под местным обезболиванием, с тщательным соблюдением правил антисептики. После удаления свища рана ушивается, её состояние контролируется в течение 5 дней. После заживления места иссечения свища с раны снимают швы.
Консервативные методы лечения
В случае, когда воспалительный процесс ещё не зашел слишком далеко, возможно применение лекарственной терапии. Она заключается в обработке воспаленного участка антибактерицидными и антисептическими растворами. Цель обработки – уничтожение патогенных бактерий на всей площади раны. Обработки проводятся часто для эффективного удаления гноя и обеззараживания шовного участка.
Если таким способом удаётся остановить воспаление, лигатурный свищ может затянуться самопроизвольно. Для поддержки иммунитета назначаются иммуностимуляторы, витаминные комплексы. Курс антибиотиков поможет избежать распространения инфекции. Когда защитные силы организма повысятся, очаг воспаления уменьшится или исчезнет совсем.
При таком способе лечения всегда остается риск появления рецидива, так как шовный материал остается в ране. Если появление лигатурного свища было спровоцировано хирургической нитью, процесс может повториться.
Профилактика
Даже при самом строгом соблюдении правил антисептики во время кесарева сечения остается риск возникновения лигатурного свища. Невозможно предположить заранее, возникнет у женщины реакция отторжения шовного материала, или нет. Тем не менее, профилактические меры помогут предотвратить появление осложнений.
Рациональное ведение операции кесарева сечения;
Соблюдение правил антисептики;
Тщательная подготовка операционного поля;
Использование современных хирургических материалов.
Чтобы не допустить развития воспаления шва после кесарева сечения, нужно внимательно следить за его состоянием в течение нескольких месяцев после операции.

Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Наши авторы
Читайте также:

