Чем можно лечить родинки
Обновлено: 26.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Родинки: причины появления, при каких заболеваниях возникают изменения, диагностика и способы лечения.
Определение
Родинка (невус) – доброкачественное образование кожи, состоящее из сгруппированных клеток меланоцитов, вырабатывающих пигмент меланин, за счет чего родинка и приобретает свою коричневатую окраску. Они обнаруживаются на теле любого человека в виде маленьких круглых точек. Цвет и размер родинки могут значительно варьироваться, равно как и высота их возвышения над кожей.
Однако на изменения их внешнего вида внимание обращать все-таки следует.
Разновидности родинок
Родинки подразделяются на врожденные и приобретенные. По размеру родинки бывают мелкими (от 0,5 до 1,5 см), средними (от 1,5 см до 10 см), крупными (более 10 см) и гигантскими (невус занимает значительную область тела).
По способности к озлокачествлению выделяют меланомоопасные и меланомонеопасные пигментные пятна.
К меланомоопасным (способным к перорождению в злокачественные новообразования) относят:
- диспластический невус (доброкачественная родинка, размер которой больше 1 см, с неравномерной окраской и неровными краями);
- меланоз Дюбрейля (неравномерно окрашенное пятно, чаще на открытом участке тела, края его напоминают географическую карту, размер от 2 до 20 см, обычно возникает у пожилых женщин);
- пигментная ксеродерма (редкая наследственная болезнь, при которой кожа не способна защищаться от воздействия ультрафиолетовых лучей);
- голубой невус (гладкое плотное образование с четкими границами, размером до 2 см, голубого цвета);
- крупный врожденный пигментный невус (рельефное образование черного, серого или коричневого цвета, большой площади, увеличивающееся по мере роста ребенка).
Под изменениями родинки понимают следующие процессы:
- изменение окраски (родинка может стать светлее или темнее, на ее поверхности могут появиться темные или светлые участки);
- изменение размера в сторону увеличения (внимания требует увеличение родинки более чем на 2 мм в год);
- появление асимметрии и неровности краев (в норме при проведении воображаемой линии половинки родинки должны быть симметричны);
- уплотнение родинки (в норме родинка эластична);
- появление жжения, напряжения, покалывания в месте локализации родинки;
- покраснение кожи вокруг родинки;
- кровоточивость родинки.
И все-таки в большинстве случаев изменения родинок вполне закономерны и не представляют опасности для здоровья. Замечено, что многие родинки, появившиеся в детском возрасте, либо исчезают, либо равномерно утолщаются и бледнеют. Наиболее активное появление новых и изменение старых родинок специалисты отмечают в переходном возрасте и связывают с гормональной перестройкой в организме. Гормональными изменениями объясняют и потемнение родимых пятен во время беременности (однако сомнительные родинки у беременных лучше удалять).
После избыточной инсоляции (после солнечных ванн, солярия и фототерапии) родинки могут темнеть, увеличиваться, появляются новые пигментные пятна. Рост родинки на 1–2 мм в год без каких-либо других изменений не рассматривается как настораживающий.
При каких заболеваниях меняется внешний вид родинок?
Самым опасным заболеванием, при котором возникает изменение родинки, является меланома – агрессивная злокачественная опухоль из клеток меланоцитов.
Она может возникнуть на коже и слизистых, на сетчатке глаза на неизмененных тканях, из лентиго (пигментных пятен), а также из невуса.
Риск возникновения меланомы увеличивается:
- если у человека 1-й фототип кожи,
- солнечные ожоги в анамнезе,
- отсутствие привычки пользоваться солнцезащитными средствами,
- при частом посещении солярия,
- при наличии на теле меланомоопасных невусов,
- если количество родинок на теле превышает 50,
- если родинка регулярно травмируется,
- если у близких родственников диагностирована меланома.
Действие ионизирующей радиации, химические канцерогены, а также электромагнитное излучение также могут спровоцировать перерождение невуса.
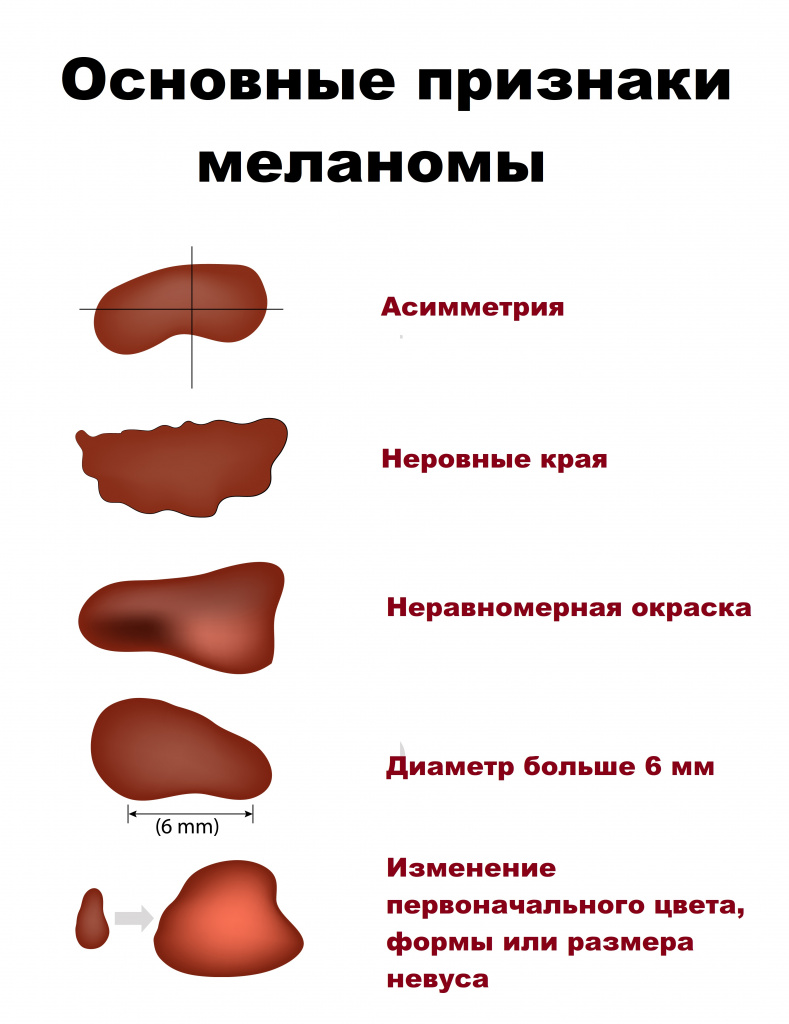
Опухоль может быть равномерно или неравномерно окрашена, одного или нескольких цветов (черного, любого оттенка коричневого, серого, розового, синего, фиолетового), небольшого размера (чаще до 3 см). Обычно опухоль возвышается над кожей, а форма варьируется от плоской до бугристой. Поверхность может изъязвляться и кровоточить. Волосы из меланомы не растут. Вокруг очага часто наблюдаются пигментные разрастания.
Опухоль быстро метастазирует по лимфатическим и кровеносным сосудам, метастазы чаще наблюдаются в костях, печени, легких, головном мозге.
Прогноз зависит от глубины проникновения опухоли, а также поражения лимфатических узлов и наличия отдаленных метастазов. Размер опухоли на прогноз не влияет.
К каким врачам обращаться?
В случае настораживающего изменения родинки или ее травматизации следует обратиться к дерматологу, дерматоонкологу или онкологу.
На профилактическом осмотре врач общей практики, терапевт, педиатр могут заметить родинки, требующие внимания и дополнительного обследования.
Диагностика и обследования при изменении родинки
Зачастую установление окончательного диагноза требует, с одной стороны, комплексного обследования и применения обширных исследований, которые включают гистологические, лабораторные и инструментальные методы. С другой стороны, важно максимально сократить время диагностики кожных покровов, что крайне актуально в случаях обнаружения злокачественных образований, требующих немедленного лечения.
Пациент поможет врачу, если расскажет, когда появилась родинка, как изменялась со временем, с чем могут быть связаны изменения. Полезной будет информация о семейном анамнезе касательно кожных новообразований.
Основным инструментальным методом обследования является дерматоскопия. Дерматоскоп похож на лампу, которой родинку «просвечивают». Процедура быстрая и безболезненная. Приборы обладают достаточным разрешением и имеют сменные объективы с различным увеличением. На большем увеличении становятся различимы структуры и образования кожи, которые позволяют с уверенностью говорить о том или ином заболевании. Если имеющиеся родинки не вызывают опасений или необходимо наблюдение, врач составляет цифровую карту тела пациента, к которой можно будет вернуться при повторном визите.
При подозрении на меланому врач выполняет цитологическое исследование, взяв мазок – отпечаток с поверхности опухоли (при ее изъязвлении).
Материал для исследования. Отпечатки и соскобы получают с патологических очагов кожи и слизистых оболочек (кроме шейки матки и цервикального канала). К тесту относится материал полученный только с опухолевых и опухолеподобных образований.

Гемангиома печени – опухолевое образование доброкачественного характера, которое появляется на одной или обеих долях внутреннего органа. В среднем, размер новообразования достигает 5 см.
Классификация
В мировой медицинской практике существует несколько разновидностей данной опухоли:
- кавернозная гемангиома печени, представляющая собой сразу несколько свободных полостей, соединяющихся в единую;
- капиллярная гемангиома печени образует большое число маленьких полостей, в каждой из которых размещается кровеносный или венозный сосуд.
Наряду с самыми распространенными также могут встречаться венозная, гроздевидная гемангиома, гемангиоэндотелиома.
Симптоматика недуга
Симптомы гемангиомы печени появляются далеко не сразу. Из-за небольших размеров образования даже в лабораторных условиях не всегда можно заметить наличие новых клеток. Это же касается клинических проявлений.
При разрастании опухоли до размеров от 10 см можно обнаружить нехарактерные для здорового состояния особенности:
- увеличение печени в объемах;
- тошнота, небольшая рвота;
- неприятные, болезненные ощущения под ребрами с правой стороны.
Все эти симптомы возникают в результате того, что новообразование давит на соседние органы и сдавливает расположенные рядом сосуды.
В некоторых случаях гемангиома печени может проявить себя после травмы живота (например, сильного удара) или интенсивной физической нагрузки тела. Разорвавшись от натуги, она вызывает внутреннее кровотечение и острую боль в области живота.
Причины появления
Признаки гемангиомы печени может ощутить на себе абсолютно каждый человек вне зависимости от возраста или пола. Тем не менее, отмечено, что у женщин она может разрастаться интенсивнее ввиду повышенного уровня гормона эстрогена.
Несмотря на огромное количество проведенных исследований данного образования, точная причина его появления до сих пор не выявлена. Ученые-медики считают, что предпосылки формируются еще во внутриутробном периоде развития плода.
Существует мнение о том, что разрастание клеток, образующих впоследствии гемангиому печени, активизируется в результате перенесенных организмом кровоизлияний, а также склонности к увеличению капиллярных и венозных сосудов и тромбозам.
Диагностика образования
В исключительно резких случаях, лишь при случайном стечении обстоятельств, гемангиома печени у ребенка или взрослого может быть обнаружена на ранней стадии. В подавляющем большинстве случаев ее находят, когда размеры достигают серьезных объемов.
В качестве методов диагностики применяются следующие:
-
и печени (может показать опухоль круглой формы с четкими границами); (помимо очертаний образования покажет и его содержимое); (послойно продемонстрирует границы и содержимое опухоли).
При обнаружении опухоли необходимо определить ее качественные особенности. Для подтверждения гемангиомы проводится ангиография чревного ствола, может также понадобиться статическая сцинтиграфия печени. Чтобы определить степень доброкачественности (злокачественности) атипичных клеток, назначается гепатосцинтиграфия.
Наряду с этим проводятся клинические анализы:
- печеночные пробы; , биохимия крови;
- анализ крови на генетические маркеры.
Особенности лечения
Методика избавления от новообразования во многом зависит от его размеров и формы.
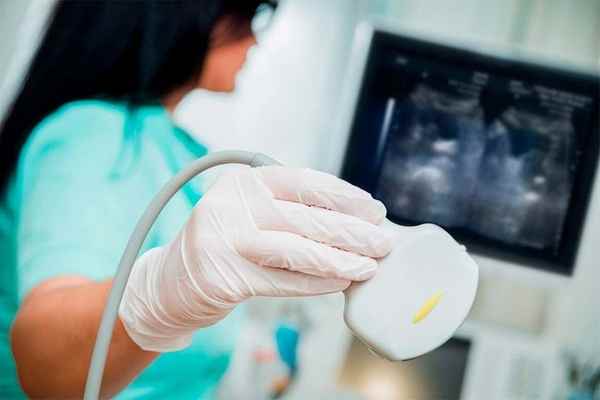
Небольшие опухоли (до 5-6 см в объеме) не требуют особенных действий. За ними осуществляется наблюдение и УЗ-контроль спустя 3 месяца с момента обнаружения. При отсутствии какой-либо динамики ультразвуковая диагностика назначается каждые 6-12 месяцев.
Необходимость в хирургическом удалении определяется индивидуально. К такому ходу событий приводят:
- стремительное разрастание гемангиомы печени – более чем на 50% от первоначальных размеров за год;
- объем более 5-6 см;
- кровотечение атипичной ткани;
- агрессивное проявление симптомов;
- неточное определение доброкачественности опухоли.
Питание
Питание при гемангиоме печени играет существенную роль в избавлении от нее. Пациенту в обязательном порядке назначается диета, чтобы не спровоцировать ухудшение ситуации (резкое разрастание атипичных клеток).
Диета при гемангиоме печени у взрослых и детей подразумевает исключение из рациона таких продуктов, как:
- газированные напитки;
- алкоголь и слабоалкогольные напитки;
- любой шоколад;
- яичные желтки;
- острые специи;
- груши, дыни;
- свежий хлеб.
Следует ограничить потребление жирной, жареной, копченой, соленой пищи.
Вместо этого необходимо сделать упор на:
- нежирные сорта рыбы;
- печень;
- молочные продукты;
- вязкие каши;
- овощи;
- не кислые фрукты.
Может быть дополнительно назначен прием витамина В12.
Ответы на распространенные вопросы
Какая профилактика при гемангиомах?
Так как точная причина появления гемангиомы не определена, грамотной профилактической мерой является проведение один раз в год ультразвуковой диагностики печени. При наличии каких-либо сомнений следует дополнительно сделать КТ или МРТ.
Обязательно ли соблюдать диету при гемангиоме печени?
Правильный подбор питания обязателен в случае, если пациент настроен на положительный результат. Употребление недопустимых в рационе заболевшего продуктов может спровоцировать резкий рост и разрыв гемангиомы.
Чем опасна гемангиома печени?
Ее главная опасность заключается в возможном разрыве тканей и последующим за ним кровотечением. Также существует вероятность, что из-за больших размеров опухоли будут сдавлены соседние органы, в связи с чем будет нарушена их работа.
Как лечить гемангиому печени?
Лечение данного недуга подбирается в зависимости от его размеров и скорости разрастания. Специалист может подобрать гормональную терапию, малоинвазивные методы (например, лучевую терапию), а также хирургическое вмешательство. Для закрепления эффекта от лечения необходимо соблюдать специальную диету.
Папилломы – наросты на кожных покровах или слизистых, образование которых вызвано вирусом папилломы человека (ВПЧ). Данные образования являются доброкачественными. Однако существует определенный риск их трансформации в злокачественные. Для заболевания характерно широкое распространение и рецидивирующее хроническое течение.
ВПЧ имеет множество разновидностей штаммов. Разные виды вируса папилломы приводят к формированию различных по виду множественных образований. Как выглядит папиллома различных типов:
- бородавки простые (вульгарные), подошвенные, плоские;
- нитевидные папилломы на теле, называемые также акрохорды;
- кондилома;
- хориоидпапиллома;
- базальноклеточные.
Папилломы могут образовываться по всему телу на кожных покровах и слизистых, на внутренних органах.
Риск заражения вирусом папилломы у женщин и мужчин присутствует в равной степени. Однако именно для женщин вирус папилломы человека представляет большую опасность для здоровья – присутствует риск развития рака матки и т.д. Папиллома у мужчин редко имеет клиническое выражение, но они являются носителями вируса и могут передать его половым или бытовым путем.
Симптомы и признаки папиллом
Данное заболевание не имеет ярко выраженной симптоматики вплоть до момента появления образований. До этого человек может даже не подозревать, что в его организме присутствует вирус папилломы человека. Статистика исследований демонстрирует, что в современном обществе порядка 90% населения являются носителями ВПЧ.
Папилломы имеют вид сосочков на узких ножках. Консистенция образований может быть как мягкой, так и плотной, а цвет – варьироваться от бледно-розового до темно-коричневого.
Клинические признаки проявления ВПЧ могут отличаться и зависят от типа вируса и локализации.
- Образование вульгарных папиллом в виде шишек с грубой ороговевшей поверхностью. Их диаметр более 1 мм, они могут сливаться между собой, образовывая обширные участки поражения. Их появление характерно в зоне колен и на ладонях.
- Появление плоских папиллом в виде шишечек с гладкой поверхностью. Они имеют такой же цвет, как и здоровые участки кожи, но при этом сопровождаются зудом и болевыми ощущениями.
- Появление маленьких шишечек с блестящей поверхностью на стопах – подошвенные папилломы. Во время ходьбы они причиняют боль и дискомфорт. Могут иметь дочерние образования в виде совсем небольших пузырьков.
- Нитевидные папилломы на лице вокруг глаз, на шее, в паху и подмышечных впадинах в виде небольших желтых шишечек. Постепенно из небольших шишечек они трансформируются в продолговатые уплотнения длиной в 5-6 мм.
- Образование папиллом на слизистых в полости рта и на губах.
- Образование множественных красно-коричневых пятнистых бугорков на кистях и стопах – это папилломы Левандовского-Лютца.
- Папилломы ювенильные – образовываются на голосовых связках. Их появление может привести к нарушениям речи. Распространяясь, они не дают нормально циркулировать воздуху.
- Интимные папилломы на половых органах и шейке матки у женщин и в мочеиспускательном канале папилломы у мужчин.
Причины возникновения папиллом
Причиной образования папиллом является вирус папилломы человека. Большая часть людей является его носителями. Попав в организм, он начинает размножаться на базальных клетках эпителия, но долгое время может не проявляться внешними признаками. Под воздействием различных факторов вирус может начать проявляться образованием папиллом. Такими факторами может стать обострение хронических заболеваний, внутренние инфекции, неправильное питание и постоянный стресс, то есть факторы, которые ведут к понижению иммунитета человека.
К основным факторам, которые ведут к распространению вируса и его клиническим проявлениям, относятся:
- беспорядочная половая жизнь без защитных средств;
- вредные привычки (курение, злоупотребление алкоголем, наркотическими препаратами);
- иммунодефицит;
- нарушение обмена веществ;
- заболевания ЖКТ;
- несоблюдение правил гигиены ротовой полости, а также интимных зон;
- врожденный фактор – передача вируса от матери плоду во время беременности.
В зависимости от локализации папиллом пациенту может потребоваться помощь врача-дерматолога или венеролога. Если внешние проявления заболевания отсутствуют, но пациент хочет знать, является ли он носителем ВПЧ, необходимо обратиться для консультации к нашим врачам: иммунологам, дерматовенерологам.
Пути заражения вирусом папилломы человека
Заражение ВПЧ может происходить следующими способами:
- во время полового акта при всех видах полового контакта (оральном, вагинальном, анальном);
- бытовым путем при контакте с кожей или слизистыми человека, зараженного вирусом. Наличие на коже порезов или трещин увеличивает риск заражения;
- самозаражение – аутоинокуляция возможна в результате механического повреждения кожи, например, во время проведения процедуры эпиляции.
- в процессе родов – от матери к ребенку.
Осложнения
Несмотря на то, что папилломы в большинстве представляют собой доброкачественные образования, их появление нельзя оставлять без внимания. Некоторые типы вируса являются онкогенными. Поэтому актуально встает вопрос: как избавиться от папиллом? Существует следующая классификация ВПЧ по степени риска развития рака:
- типы вирусов не онкогенные;
- типы вирусов с малым онкогенным риском;
- типы вирусов с высоким онкогенным риском.
Когда следует обратиться к врачу
Появление образований – серьезный повод обратиться для консультации к лечащему папилломы врачу. В ЦАО вы можете обратиться в АО «Медицина» (клиника академика Ройтебрга) и ознакомиться с перечнем услуг.
Диагностика папиллом
Диагностику ВПЧ в центре Москвы проводят в АО «Медицина» (клиника академика Ройтебрга). В случае симптомов в виде классических остроконечных папиллом точный диагноз может быть установлен по результатам внешнего осмотра специалистом. Но поскольку типов вируса существует большое количество, то для того, чтобы определиться, как лечить папилломы, врачом могут быть назначены дополнительные инструментальные и лабораторные исследования:
-
и биохимический анализ крови;
- извлечение материала для проведения биопсии;
- метод полимеразной цепной реакции (ПЦР).
Метод диагностики ПЦР позволяет:
- выявить наличие ВПЧ;
- определить тип ВПЧ;
- точно определить количество вирусов;
- определить, перешло ли заболевание в хроническую форму.
Лечение папиллом
Лечение для каждого пациента назначается индивидуально в зависимости от типа ВПЧ, степени заболевания и индивидуальных особенностей организма.
Если во время диагностики у пациента был выявлен вирус, но клинические признаки еще отсутствуют, то может быть назначена превентивная терапия с применением цитостатиков. Данная терапия позволяет на некоторое время «заморозить» вирус.
Если у пациента присутствуют папилломы, они могут быть удалены. Выбор метода удаления зависит от места их локализации. От метода будет зависеть цена удаления папиллом.
Доступные методы удаления:
- удаление папиллом лазером;
- криодеструкция – воздействие на пораженные участки низкими температурами, жидким азотом;
- электрокоагуляции – воздействие электрическим током постоянной/переменной частоты;
- радионож – удаление осуществляется путем воздействия радиоволн высокой частоты;
- хирургический – иссечение вместе с участком прилегающих здоровых тканей.
Домашние средства лечения
В домашних условиях используют доступные средства от папиллом:
- прижигание соком чистотела;
- ежедневное нанесение на папилломы масла чайного дерева;
- компрессы с гелем алоэ вера – гель наносится на марлю, которая крепится на папиллому. Смена компресса каждые 3 часа;
- регулярное протирание папиллом кожурой банана.
Применение народных средств применимо только к классическим папилломам. Если образование кровоточит, проявляет болевые ощущения или имеет другие отклонения, то консультация специалиста обязательна.
Профилактика папиллом
В качестве профилактики для снижения риска заражения вирусом папилломы человека и для замедления прогрессирования заболевания рекомендуется:
- отказ от вредных привычек;
- здоровый образ жизни, занятия спортом и правильное питание;
- соблюдение правил личной гигиены;
- защищенные половые контакты с одним партнером.
Для предотвращения риска развития некоторых типов вируса используются вакцины.
Как записаться к специалисту
Для записи к специалисту в АО «Медицина» (клиника академика Ройтебрга) воспользуйтесь любым из доступных способов:
Клиника расположена в центральном округе 2-й Тверской-Ямской переулок 10. Добраться до нас можно на метро, рядом расположены станции метро Маяковская, Белорусская, Тверская, Чеховская, Новослобдская. На сайте также можно уточнить стоимость услуг клиники по диагностике и лечению папиллом.
Меланома — злокачественное заболевание, поражающее пигментные клетки кожи — меланоциты. Проведенные исследования доказывают, что в последние годы заболеваемость раком кожи неуклонно растет. Среди многих видов рака кожи меланома вызывает изменения пигментных клеток. Хотя заболевание в основном наблюдается на коже, болезненный процесс может поражать и слизистые оболочки, или, например, глазное яблоко.
Причина меланомы
Причины меланомы могут быть разными. Ученые вносят в их число генетические факторы и факторы окружающей среды. По оценкам, до 10% случаев заболевания связаны с генетическим отягощением. Поэтому рекомендуется, чтобы ближайшие родственники (для родственников первой степени родства) пациента прошли дерматологическую консультацию и контроль.
Также большое значение имеют факторы окружающей среды, среди которых в первую очередь выделяются солнечные ванны и связанные с ними ожоги кожи.
Также могут быть причиной меланомы меланоцитарные изменения. Обычно они появляются на коже в виде небольших невусов. Они могут быть врожденными, а могут быть приобретенными. Однако оценка изменения, будь то только безвредная родинка или рак, основана на дополнительных диагностических тестах.
Практически каждый человек подвержен риску развития этого заболевания, так как мы каждый день находимся на солнечном свете, что является очень важным фактором развития меланомы. Поэтому, очень важно регулярно осматривать родинки самостоятельно и ежегодно проходить осмотр у дерматолога. Своевременно удаленная родинка спасет от болезненных процедур и тяжелых операций.
Симптомы меланомы
Симптомы меланомы включают недавно появившиеся поражения кожи или те, которые возникли на основе ранее существовавшего пигментного невуса (родинки):
- Часто наблюдается, что в непосредственной близости от этих поражений образуются утолщения, изменяются существующая поверхность, цвет и изменения по краям родинки.
- Также должны беспокоить внезапный зуд или появление кровотечения или выделения кровавого цвета.
- Воспалительная реакция, связанная с родинкой — также тревожный симптомом меланомы.
- Один из симптомов, на который следует обратить внимание, — это синие и черные родинки. Возникновение такого вида пигментации следует как можно скорее закончить консультацией врача.
Для ранней диагностики меланомы имеет большое значение наблюдение за изменениями родинок, проводимое пациентом индивидуально.
Если на коже всегда были пигментные изменения, должны насторожить следующие появление:
- внезапный зуд;
- кровотечение;
- увеличение поражения;
- изменения строения родинки.
Особого внимания заслуживает факт неравномерной пигментации, в котором присутствуют различные оттенки коричневого и розового. Также стоит обратить внимание на новые изменения.
Как распознать меланому?
Чтобы диагностировать меланому, необходимо провести очень обширную диагностику. Конечно, в основе лежит медицинское собеседование, проведенное во время первого визита. Информация, полученная от пациента, касается в основном информации о состоянии кожи, с особым акцентом на изменениях родинок на коже или появлении новых.
Для дерматолога также очень важна информация, относящаяся к факторам, которые указаны как повышающие риск меланомы. В эту группу обычно входят солнечные ожоги или использование соляриев. Для врача также очень важно, были ли случаи меланомы кожи в семье пациента.
Подробное интервью — основа для дальнейших действий. Самым важным элементом диагностики является обследование кожи, которое дерматолог проводит во время визита.
Дерматоскопия
Дерматоскопия — это обследование, при котором дерматолог использует дерматоскоп. Это инструмент, объединяющий в себе увеличительное стекло в 10 или 20 раз, увеличивающее исследуемый фрагмент, оснащенный стандартизированным источником света. В таких условиях врач может изначально оценить кожные изменения.

Дерматоскопия
Видеодерматоскопия — это исследование, в котором, помимо техники, используемой в дерматоскопии, используется визуализация на мониторе компьютера. Это позволяет врачу сохранять отображаемое изображение в памяти устройства, что может быть полезно для сравнительных целей на более позднем этапе лечения. На практике для диагностики меланомы используют несколько дерматоскопических методов.
Врач, основываясь на внешнем виде поражения, оценит, есть ли причины для его удаления вместе с краем здоровой кожи, и отправит материал после процедуры для гистопатологического исследования.
Специалист изучает характерные особенности родинки, в частности:
- Цвет — неравномерный цвет, более темные и более светлые участки или розовые и красные участки являются ненормальными;
- Рваные края — родинки с ровными краями менее опасны для здоровья;
- Асимметричная форма;
- Размер более 5 мм — более мелкие очаги обычно не вызывают беспокойства, но если они динамично растут или показывают другие отклонения, их нужно удалять;
- Кровотечение, изъязвление, наличие выделений.
Диагностика, которая подтверждает или исключает новообразование кожи, которым является меланома, возможна на основе гистопатологического исследования, которое проводится после удаления всего поражения.
Типы меланомы
Повреждения кожи, диагностированные как меланома, не всегда выглядят одинаково. Таким образом, существует несколько типов меланом, которые определяют разные клинические подтипы заболевания.
- Поверхностная меланома . Указывается, что наиболее распространенным типом меланомы, на который приходится до 60-70% всех случаев заболевания, является меланома поверхностного распространения. В основе этой группы меланом чаще всего лежат пигментные поражения диспластической природы.
- Узловая меланома . Указывается как наиболее тяжелая форма заболевания, поражающая 10-30% пациентов. В эту группу, в свою очередь, входят два клинических подтипа. Первый — это лентигинозная меланома, являющаяся злокачественной формой. Встречается в 5-15% случаев. Чаще всего поражает пожилых людей, особенно в области шеи или лица. Причиной появления лентигинозной меланомы является длительное и длительное воздействие солнечного излучения на кожу. Второй подтип — акральная меланома, которая наблюдается на внутренней поверхности кожи рук и ног.
- Бесцветная меланома . Заболевание также включает пигментную меланому. От него страдают только 2% заболевших. Это характерный тип поражения кожи, при котором пигмент отсутствует. В этом случае симптомы также довольно специфичны, и беспокойство должна вызывать не очень характерная, но увеличивающаяся розово-красная папула.


Следует также обратить внимание на так называемые родинки Шпиц, которые являются ювенильной формой меланомы. Чаще всего учеными указывается, что это активный невус, обычно единичный, встречается у молодых людей.
Поверхность родинки Шпиц очень хорошо отграничена от окружающей области и имеет гладкую, красную или голубоватую окраску. Чаще всего возникает на лице. При наблюдении за поражением воспалительной реакции нет. Невусы шпица редко становятся злокачественными, хотя их рекомендуется удалить до наступления половой зрелости.
Меланома — злокачественная опухоль кожи
Меланома — один из вариантов злокачественных новообразований кожи. Тест, который подтверждает или исключает диагноз, — это биопсия , позволяющая подтвердить диагноз на основании микроскопического исследования. Результаты выполненной биопсии предоставляют информацию о факторах, которые оказывают значительное влияние на прогноз лечения пациента. Эта информация позволяет определить дальнейшее течение лечебного процесса.

Биопсия меланомы
Обследование удаленных новообразований на злокачественность проводится на основании макро- и микроскопического исследования. Среди факторов, которые играют значительную роль в оценке прогноза здоровья пациента, большое значение имеют первичные вспышки. Если в развитии болезни нет метастазов, оценивается изменение толщины (по шкале Бреслоу) и наличие язв, наблюдаемых в первичном поражении.
В связи с тем, что меланома классифицируется как злокачественное новообразование, у некоторых пациентов наблюдаются метастазы в другие органы. Поэтому при диагностике и лечении также проверяются окружающие лимфатические узлы.
Когда опасна меланома?
Метастазирование всегда происходит, когда раковый процесс далеко продвинулся и раковые клетки повреждают последующие внутренние органы человека. Во-первых, стадия III указывается, когда диагностируются метастазы в регионарных лимфатических узлах. Для лечения меланомы важно, сколько лимфатических узлов поражено раковыми клетками.
Указывается, что гораздо более серьезным заболеванием является возникновение макрометастазов, то есть изменений, которые указывают на опухолевые очаги в значительно увеличенном, клинически пальпируемом лимфатическом узле. Особая опасность и трудности в лечении показаны тем пациентам, у которых диагностированы инфильтраты вне капсулы лимфатического узла.
Меланома, как злокачественная опухоль, также может метастазировать в отдаленные органы. Тогда прогресс болезни и эффективность лечения зависят от органов, в которых расположены метастазы, и общего состояния пациента.
Лечение меланомы: чем закончится запоздалое обследование и лечение
При анализе методов лечения меланомы указывается, что в основе лежит хирургическое лечение. Тем не менее, вы должны знать, что только быстрая диагностика и радикальные действия, то есть удаление всего поражения, могут определить эффективность лечения. Основанием для метода лечения является эксцизионная биопсия, определяющая злокачественность опухоли. Поражение иссекают вместе с краем здоровой ткани.
В особых случаях проводится повторная обработка, в ходе которой обрезается исходное место поражения. Также проводится биопсия сторожевого лимфатического узла для оценки степени тяжести заболевания. Выбор сторожевого узла производится с учетом расположения исходного поражения.
Иссечение очага и гистопатологический результат позволяют выбрать соответствующее лечение. Как правило, если поражение было удалено и сохранен правильный край, а также выполнена лимфаденэктомия, то есть удаление лимфатических узлов, то обычно нет показаний для дальнейшего лечения, но необходимо находиться под постоянным медицинским наблюдением.
Метастазы, связанные с меланомой, могут появиться даже через несколько лет после операции по удалению первичного очага поражения. Риск метастазов, а также время, в которое они могут появиться, зависят от нескольких факторов, наиболее важным из которых является толщина первичного поражения.

Метастазирование меланомы
Методы лечения злокачественной меланомы
Химиотерапия и иммунотерапия — эти методы лечения дополняют друг друга. Некоторым пациентам также назначают лучевую терапию, но решение о выборе адъювантного лечения зависит от индивидуальной ситуации и состояния пациента.
Лучевая терапия применяется в случаях, когда есть высокий риск осложнений и возможность метастазирования. Есть показания, на основании которых врач может принять решение о начале лучевой терапии. К ним относятся: дермопластическая меланома, где иссеченная граница была довольно маленькой, положительный результат для иссеченной границы, наличие сателлитных очагов или расположение меланомы в области головы или шеи.
Иммунотерапия приобретает все большее значение в лечении меланом, поскольку такие новообразования являются иммуногенными опухолями. Следовательно, в последние годы очень важны иммунотерапия и попытки изменить течение болезненного процесса путем воздействия на иммунную систему пациента.
В иммунотерапии используются интерфероны, а другие методы неприменимы в послеоперационном лечении меланомы.
При тяжелом заболевании используются неспецифические иммунотерапевтические препараты, в которых используются моноклональные антитела для ингибирования механизмов системной иммуносупрессии, активации Т-лимфоцитов с целью индукции противоопухолевого ответа.
При метастазах в другие органы лечение рака очень сложно и во многих случаях не приносит ожидаемых результатов. Здесь большое значение имеет общее состояние пациента и расположение метастазов. Если обследования указывают на вторичные поражения кожи, мягкие ткани или лимфатические узлы, а также при диагностировании отдельных метастазов в паренхиматозные органы, следует рассмотреть возможность удаления пораженных участков. Это не всегда возможно.
Особый случай — это состояние пациента, при котором наблюдаются изменения в центральной нервной системе. Решающими факторами при выборе лечения (хирургическое вмешательство, облучение) является местоположение, а также количество обнаруженных поражений. Терапия в этом случае направлена на отсрочку нарушений нервной системы пациента.
Лучевая терапия также используется в качестве метода паллиативного лечения, когда пациент перенес множественные метастазы, в том числе в мягкие ткани и кости.

Родинки – очень частое явление на коже, и почти у всех людей есть одна или несколько родинок. Это концентрации пигмента меланина, продуцируемого меланоцитарными клетками кожи. У светлокожих родинок обычно больше.
Новые родинки — опасно ли это?
Родинки – наиболее распространенные безвредные образования на коже. Обычно они возникают в детстве и подростковом возрасте, но новые родинки могут появиться и во взрослом возрасте.
Новая родинка появляется, когда меланоциты начинают размножаться и создавать на поверхности кожи характерные явления, отличающиеся по цвету от остальной кожи. Новые родинки могут быть безвредными, но могут иметь злокачественное происхождение, например, меланому, вызванную мутацией.
Возможные причины появления новой родинки:
- воздействие ультрафиолетового (УФ) излучения – пребывание на солнце;
- яркий свет;
- генетика;
- ослабленная иммунная система.
Виды родинок
Обычное пятно
Они возникают в детстве, в основном в местах, подверженных воздействию солнца. Круглый, симметричный на вид, с гладкой и четко очерченной кромкой, диаметром до 5 миллиметров. Они редко перерастают в злокачественную форму, но люди, у которых 50 и более общих родинок, относятся к группе повышенного риска развития меланомы .
Врожденное пятно
Они присутствуют с рождения, могут сильно различаться по размеру и быть довольно большими по площади. Обычно они доброкачественные, но имеют предрасположенность к развитию меланомы, особенно очень больших врожденных родинок.
Атипичное пятно
Или диспластические родинки, они могут развиваться где угодно на теле и обычно больше обычных родинок. Они отличаются цветом и фактурой, неправильными краями с множеством цветов. Некоторые атипичные родинки могут стать злокачественными, поэтому необходимы регулярные осмотры у дерматолога.
Редкий вид родинки, которая похожа на меланому, но не является злокачественным образованием. Обычно встречается у светлокожих детей и молодых людей в возрасте до 20 лет. Они быстро растут и различаются по размеру от нескольких миллиметров до сантиметров.
Когда нужно обращаться к врачу?
- внезапное появление новой родинки, не похожей на предыдущие;
- изменение цвета, формы и размера родинки;
- боль;
- кровотечение.
Иногда, когда вы не уверены, меняется родинка или нет, рекомендуется сфотографировать ее, чтобы упростить отслеживание и выявление возможных изменений.
Методы удаления родинок
Хирургическое удаление родинок – самый безопасный вариант против злокачественных новообразований меланомного типа, и удаленная хирургическим путем ткань сдается на патогистологический анализ, чтобы окончательно подтвердить диагноз и убедиться, что края кожи свободны от злокачественных клеток.
Для некоторых типов родинок возможны другие варианты удаления, такие как дермабразия, иссечение поверхностных слоев кожи, лазерная абляция.
Самостоятельное удаление родинок альтернативными методами не рекомендуется и не одобрено с медицинской точки зрения.
Людям, склонным к появлению родинок (чаще люди со светлой кожей, голубыми глазами, светлыми волосами), следует регулярно проходить профилактический осмотр у дерматолога, желательно один раз в год. Также рекомендуется избегать длительного пребывания на солнце и использовать солнцезащитные средства, от солнцезащитного крема до головных уборов или легких рубашек, закрывающих большую часть тела.
Читайте также:

