Чем мазать рубцы чтобы они стали меньше
Обновлено: 26.04.2024

Шрамы после операций часто приносят дискомфорт, особенно, если находятся на видном месте. Прежде людям оставалось только смириться с их существованием, но сейчас избавиться от дефектов кожи стало возможно. Давайте разберемся, как это сделать.
Виды послеоперационных шрамов
Перед тем, как убрать шрам, оставшийся от операции, сначала нужно понять, какого он вида. На формирование рубца влияют условия заживления раны. Процесс проходит в несколько этапов, при которых сначала вырабатываются белки коллагена, а затем расщепляются его излишки.
Выделяют:
-
нормотрофический — самый здоровый вид шрама. Он образуется при нормальных условиях заживления, фактически не заметен: имеет схожий с остальной кожей цвет, безболезненный на ощупь.



К образованию атрофических, гипертрофических и келоидных шрамов приводят осложнения в виде ожогов, нагноений, специфической реакции иммунитета, наследственных предрасположенностей или неправильной стыковки ткани.
Способы удаления шрамов
В зависимости от вида шрама, его возраста и размера определяют способ удаления. Рассмотрим основные методы и их особенности.
Салонные процедуры

Салонные процедуры считаются наиболее эффективным, но дорогостоящим вариантом. Разнообразие услуг растет с каждым днем. Среди самых распространенных:
- инъекции стероидов и мезоинъекции — вкалывание препаратов, расщепляющих или стимулирующих выработку коллагена. Прямое воздействие на белки рубцовой ткани приводит к быстрому выравниванию кожи, однако имеет ряд противопоказаний.
- пластическая хирургия — пересадка кожи или экспандерная дермотензия – использование силиконовых баллонов для растяжения кожи. Подходит для обширных рубцов.
- дермабразия — механическая шлифовка кожи, при которой удаляется один или несколько слоев эпидермиса. Применяется для лечения всех видов рубцов и из-за своей травматичности приравнивается к хирургическому вмешательству
- лазерная терапия — в зависимости от вида лазера на кожу воздействуют по разному, но, в любом случае, это связано с выработкой или расщеплением коллагена.
Массаж

Массаж наиболее эффективен в ранние периоды появления рубцов. Его применяют для сохранения эластичности ткани и обеспечения притока крови. Массаж чаще используется в комплексной терапии или для избавления от маленьких, свежих шрамов.
В лечении рубцов, в основном, используют аппаратный массаж, в частности эндермологический — особый массаж, который применяется даже для работы с келоидным видом. Во время процедуры на пациента в специальном костюме воздействуют вакуумными роллерами. Такой массаж обеспечивает разбивание и отток жировых клеток, что провоцирует рост необходимых для заживления веществ.
Классический ручной массаж тоже окажет положительное влияние, но используется он, в основном, в комплексной терапии.
Народная медицина

Для борьбы со свежими и небольшими шрамами часто прибегают к народной медицине.
Для компрессов, масок, примочек, домашних кремов и скрабов используют различные лекарственные составы. В них включают:
- травы — ромашку, шалфей, зверобой, тысячелистник и т.д.
- мед
- барсучий или медвежий жир
- эфирные масла и многое другое.
Такой способ требует продолжительного времени, а для лечения келоидных рубцов малоэффективен без применения других методов.
Гели, мази

В противопоставление домашним средствам применяют различные аптечные гели, мази и кремы. Их преимущество заключается в проверенном составе, ведь перед выпуском лекарство проходит множество клинических испытаний.
При выборе гелей и мазей стоит обращать внимание на вещества в составе. Положительное воздействие оказывают силиконовые компоненты, эфирные масла, витамины и минеральные соединения.
Компоненты в составе делятся на:
- Заживляющие, обеспечивающие ускоренное восстановление кожных покровов
- Противовоспалительные, оказывающие антибактериальное воздействие и успокаивающие кожу
- Стимулирующие образование коллагена и эластина.
В зависимости от давности шрама, его вида и величины выбирается состав мази или геля.
Когда не стоит бороться со шрамами в домашних условиях?
Перед началом любого лечения, в том числе избавления от шрамов, необходимо проконсультироваться с врачом. Он поможет определить наиболее эффективный способ борьбы в вашем случае.
Однозначно не рекомендуется использовать в домашних условиях травмоопасные или ненадежные средства.
От лечения в домашних условиях стоит полностью отказаться, если в области рубца
- замечено покраснение, раздражение, отек кожи
- обнаружилась экзема, герпес или другие кожные заболевания
- проявились сосуды, резко изменился цвет дефекта
Ферменкол
Серия Ферменкол — еще один способ коррекции шрамов. В состав средств входит 9 ферментов коллагеназы. Они комплексно воздействуют на рубцовую ткань, разрушая основные патологические компоненты и возвращая коже здоровый вид.
В зависимости от возраста, вида и размера дефекта проводят процедуры фонофореза, аппликации или электрофорез. Осуществлять процедуры можно самостоятельно в домашних условиях, а первый видимый эффект появляется уже через 1 месяц.

Средства из серии эффективны в профилактике и борьбе с любыми видами шрамов. Ферменкол безопасен, не содержит токсинов и тяжелых металлов и может применяться беременными женщинами и кормящими мамами.
Сделать первый шаг в борьбе против шрамов и приобрести Ферменкол можно в ближайшей аптеке или заказать на сайте.
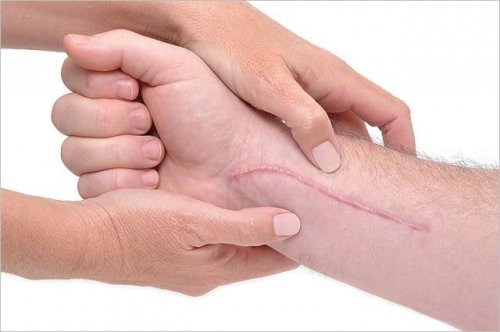
Пожалуй, у каждого из нас на теле есть рубцы или шрамы: у кого-то это «привет» из детства, у кого-то – шрамы от акне, след от оперативного вмешательства, ожога, растяжки и т. д. Кто-то не обращает внимания на шрам или рубец, а кто-то по-настоящему комплексует и хочет избавиться от несовершенства на коже. Поэтому мы составили список самых эффективных, по мнению покупателей, средств, которые осветляют рубцы, сглаживают их, помогают уменьшиться и стать максимально незаметными.
Как выбрать крем от шрамов?
Давайте определимся, на что нужно обратить внимание, если вы выбираете себе средство против рубцов:
- Тип кожи.Если у вас комбинированная или жирная кожа, выбирайте средство от шрамов в форме крема. Крем хорошо впитывается, у него легкая текстура, он не закупоривает поры и не оставляет жирности. Мазь от рубцов в таком случае не подойдет (особенно если рубец на лице) – она забивает поры и провоцирует образование угрей, а с постакне бороться потом еще проблематичнее.
- Склонность к аллергии. Нужно понимать, что каким бы хорошим ни было средство от шрамов, организм может отреагировать на любой его компонент. Поэтому если вы – аллергик, перед применением препарата обязательно проведите пробу на запястье.
- Расположение шрама.В составе многих кремов от шрамов есть агрессивные компоненты, часто вызывающие раздражение, если наносить их на лицо или шею (нежные участки тела). Если у вас шрам на лице, лучше выбрать средство максимально натуральное, действующее мягко и редко вызывающее «побочки».
Использовать сразу несколько средств от шрамов нежелательно, потому что они могут вступать в реакцию друг с другом и вызывать непредсказуемые реакции. При беременности средства от рубцов нужно применять с осторожностью, поскольку иммунитет женщины снижается, повышается восприимчивость к аллергенам – и даже местные средства могут вызывать аллергические реакции.
Лучшие средства от шрамов
В нашем списке – кремы, гели и мази от шрамов, которые получили больше всего положительных отзывав пациентов и врачей. Они помогают эффективно сгладить, уменьшить размер шрама, осветлить его и сделать максимально незаметным.
Кремы и гели от рубцов – самые популярные, они сравнительно недорогие, ими удобно пользоваться, но чтобы добиться необходимого результата, применять их нужно длительно.
Контрактубекс
Немецкий крем от шрамов и рубцов, который давно пользуется огромной популярностью. Действующие вещества геля: аллантоин, гепарин натрия, экстракт луковиц лука репчатого. Не стоит ожидать мгновенного результата от геля «Контрактубекс», если ваш шрам старый. Старые шрамы нужно обрабатывать длительно – первые положительные изменения вы заметите через полгода. Если вы будете регулярно наносить средство на шрам, он уменьшится быстрее. При систематической обработке свежих шрамов «Контрактубекс» справится примерно за месяц. В отзывах пациенты хвалят этот препарат, но говорят, что для ощутимого результата применять его нужно строго по инструкции. «Контрактубекс» разглаживает шрамы, улучшает кровообращение, увлажняет кожу. При лечении «Контрактубексом» нужно отказаться от массажей, избегать переохлаждекния и попадания прямых солнечных лучей.
Контрактубекс
Мерц Фарма, Германия
Комбинированный препарат, действие которого обусловлено свойствами входящими в его состав компонентов. Оказывается фибринолитическое противовоспалительное (за счет присутствия экстракта лука), антитромбическое (за счет присутствия гепарина), и кератолитическое действие (за счет присутствия аллантоина). Стимулирует клеточную регенерацию без гиперплазии. Ингибирует пролиферацию коллоидных фибробластов.
Ферменкол
Популярный гель от рубцов и шрамов, в составе которого – коллагенезы из морских и пресноводных организмов. Это вещество эффективно расщепляет аминокислоты, из которых состоят рубцы. «Ферменкол» практически не имеет противопоказаний, отлично разглаживает рубцы и снимает зуд. Гель подходит для лечения как застарелых, так и свежих рубцов. При лечении шрамов от акне кожа становится более эластичной, светлой, дефектов практически не видно. Единственный минус «Ферменкола» – его высокая стоимость, но результат точно порадует, поэтому есть смысл раскошелиться.
Ферменкол
ОАО НПК "Высокие технологии", Россия
Гель Ферменкол - современное средство против рубцов, применяется для коррекции и профилактики рубцов после операции, ран,ожогов и шрамов, а также для удаления рубцов после угрей.

Многие сталкивались с такой неприятностью, как ссадины, порезы или глубокие раны. Бывает, что рана долго не заживает и это доставляет серьезный дискомфорт. Чтобы рана не загноилась и быстрее затянулась, существуют специальные мази, регенерирующие кожу. Мы расскажем о лучших ранозаживляющих мазях.
Есть несколько этапов заживления раны:
- начальный (воспаление раны);
- промежуточный (на поверхности раны появляется грануляционная ткань);
- конечная фаза (формируется рубец).
Что учитывать при выборе ранозаживляющей мази
- Вид раны. Если это укус насекомого, порез ножом на природе, лучше сразу обратиться к врачу, чтобы избежать осложнений.
- Тип кожи. Если у вас сухая кожа, лучше не использовать подсушивающие мази (например, салициловую). С осторожностью подбирайте мазь для жирной кожи, чтобы не было закупорки пор.
- Место поражения. Если вы поранили не кожу, а слизистую, для лечения выбирайте специальные ранозаживляющие средства для слизистых.
- Площадь раны. Если площадь повреждения большая, лучше выбрать аэрозоль, если рана небольшая – подойдет крем или мазь.
- Возможные осложнения. Если рана воспалилась, выбирайте мази с антибиотиками, гепарином и анальгетиками. Если в ране есть гной, используйте бактерицидные ранозаживляющие средства.
- Стадии заживления. Стадия воспаления сопровождается кровоточивостью и болью, поэтому выбирайте антисептики, антибиотики и препараты для вытягивания гноя (если в этом есть необходимость). На этапе заживления используйте мази для регенерации кожи.
- Аллергические реакции. Если вы склонны к аллергии, тщательно изучайте состав мази, чтобы избежать нежелательных реакций на препарат.
- Возраст и состояние пациента. Гормональные мази и средства с антибиотиками нельзя применять при беременности и кормлении грудью. Опять же, с осторожностью применяются ранозаживляющие мази у аллергиков.

Типы ранозаживляющих мазей
Перед покупкой мази для заживления раны поинтересуйтесь, для чего именно она предназначена:
- обеззараживающая – защищает от попадания в организм инфекции, предназначена для обработки царапин, ссадин, порезов и трещин кожи;
- мазь с антибиотиком – необходима для обработки воспаленных ран, часто – при наличии гноя, язв, кровоточащих ран, эрозий, ожогов, послеоперационных швов;
- регенерирующая – такая мазь поможет быстрее зажить ссадинам и обморожениям;
- подсушивающая – подходит для лечения мокнущих ран, гнойных воспалений, ран во рту.
Важное о ранах
- Рана заживает благодаря сложному процессу, происходящему в организме. Это слаженная работа иммунной, эндокринной, кровеносной, ферментной систем. Чтобы рана быстрее зажила, можно помочь организму – принимайте витамины С, В6 и В12 (либо пропейте витаминный комплекс). Если у вас глубокая рана, это поможет быстрее восстановиться.
- Если в течение суток после получения раны она не подсушивается, кожа вокруг раны покрасневшая, горячая, обязательно посетите врача. Возможно, вам придется пропить антибиотики или использовать их местно.
- Многие люди делают ошибку – заливают рану йодом или зеленкой. Этого ни в коем случае делать нельзя, ведь такие препараты предназначены для обработки краев раны. Йод и зеленка могут усугубить ситуацию и спровоцировать химический ожог. Саму рану можно обработать перекисью или хлоргексидином.
- Механические, термические и химические раны предполагают разное лечение. Самостоятельное лечение допустимо лишь в случае механической травмы с небольшой раневой поверхностью. В остальных случаях нужно обязательно обратиться к врачу.

Самые эффективные ранозаживляющие мази
Мы сделали подборку из 11 лучших мазей для заживления ран с учетом типа повреждения. В этом списке – ранозаживляющие мази для регенерации, с антибиотиком, подсушивающие, антисептические, противовоспалительные и широкого спектра действия. Эти средства одобрены врачами и имеют много позитивных отзывов тех, кто ими пользовался.
Актовегин
«Актовегин» ‒ это ранозаживляющая мазь комплексного действия. Главная задача препарата – уничтожение бактерий и регенерация тканей. Купить «Актовегин» можно в форме мази, таблеток или инъекций. В составе препарата: депротеинизированный гемодериват крови телят, повидон. «Актовегин» повышает концентрацию аминокислот в крови и помогает заживанию даже застарелых ран, которые долго не затягивались. Мазь «Актовегин» недорогая, ее хватает надолго, среди минусов – список побочных эффектов, с которыми нужно обязательно ознакомиться.
Актовегин
Nycomed, Швейцария; Takeda, Япония; Kusum Healthcare Pvt. Ltd., Индия
Актовегин активирует клеточный метаболизм (обмен веществ) путем увеличения транспорта и накопления глюкозы и кислорода, усиливая их внутриклеточную утилизацию. Эти процессы приводят к ускорению метаболизма АТФ (аденозинтрифосфорной кислоты) и повышению энергетических ресурсов клетки.
Метилурацил
Отличная мазь с нестероидным антисептиком для лечения мокнущих и гнойных ран. Активные вещества препарата: метилурацил и мирамистин. Благодаря мази «Метилурацил» стимулируется выработка коллагена, клетки кожи восстанавливаются, снимается воспаление. Если вы длительно применяете эту ранозаживляющую мазь, а эффект слабый, лучше обратиться к врачу. Перед нанесением мази рану необходимо очистить от гноя и отмерших тканей. Купить «Метилурацил» можно недорого практически в любой аптеке, мазь подходит для глубоких ран, ее можно применять с самого рождения.
Метилурациловая мазь
ОАО "Нижфарм", Россия
Метилурациловая мазь обладает анаболической активностью. Нормализуя нуклеиновый обмен, ускоряет процессы клеточной регенерации в ранах, ускоряя рост и грануляционное созревание ткани и эпителизацию. При местном нанесении на рану обладает фотопротекторными свойствами.
Банеоцин
Мазь «Банеоцин» работает как антисептик и имеет заживляющее действие. Купить «Банеоцин» можно как в форме мази (чтобы рана лучше заживала), так и в виде порошка (наносить его можно сразу же после травмирования). В составе препарата – два антибиотика: бацитрацин и неомицин. «Банеоцин» снимает воспаление ран, а также подходит для лечения гнойничковых высыпаний. Мазь помогает в борьбе с пупочной инфекцией у новорожденных, а также показана для лечения диабетикам. Среди противопоказаний: нельзя применять на слизистых, при большой площади повреждения, на фоне лечения другими антибиотиками, при почечной недостаточности. Среди минусов – высокая цена и список противопоказаний.
Банеоцин
Sandoz (Сандоз), Германия
Инфекционно-воспалительные заболевания кожи, вызванные чувствительными к препарату микроорганизмами: — бактериальные инфекции кожи ограниченной распространенности, в т.ч. мокнущее контагиозное импетиго, инфицированные трофические язвы нижних конечностей, инфицированная экзема, бактериальный пеленочный дерматит, вторичная бактериальная инфекция при заболеваниях, вызванных Herpes simplex, Varicella zoster (в т.ч. инфицирование везикул при ветряной оспе); —профилактика пупочной инфекции у новорожденных; — профилактика инфекции после хирургических (дерматологических) процедур: для дополнительного лечения в послеоперационном периоде (после иссечения тканей, каутеризации, эпизиотомии, лечения трещин, разрыва промежности, мокнущих ран и швов).
Левомеколь
Действующие вещества мази для ран «Левомеколь» – диоксометилтетрагидропиримидин (метилурацил) и хлорамфеникол. Первый компонент уничтожает большинство бактерий, второй – повышает клеточный иммунитет. «Левомеколь» наносят тонким слоем на очищенную и продезинфицированную рану, сверху накладывают стерильную повязку. Применять мазь нужно три-четыре раза в день до полного заживления. «Левомеколь» подходит для лечения как незначительных порезов, так и для мокнущих, гнойных и термических ран, которые долго заживают. Врачи назначают мазь «Левомеколь» в послеоперационный период, чтобы быстрее срастались рубцы. Купить «Левомеколь» можно без рецепта, цена у препарата бюджетная. Среди минусов – наличие антибиотика в составе (а это – дополнительные противопоказания), не совсем удобное нанесение, у некоторых пациентов возможна непереносимость компонентов препарата.
Левомеколь
ОАО "Нижфарм", Россия
Мазь, которая имеет противомикробный, противовоспалительный, подсушивающий эффект и применяется при: Гнойные раны (в т.ч. инфицированные смешанной микрофлорой) в первой (гнойно-некротической) фазе раневого процесса.
Диоксидин
Эта мазь подходит для лечения пролежней, мокнущих ожоговых ран. Действующее вещество препарата – гидроксиметилхиноксалиндиоксид (антибиотик). «Диоксидин» снимает воспаление, уничтожает патогенные бактерии (даже самые устойчивые), способствует заживлению ран, которые долго не затягиваются. Наносят мазь на очищенную от гноя и отмерших частиц рану. Препарат можно применять в комплексе с другими лекарствами, у него длительный срок годности. Среди минусов – продажа только по рецепту и применение у пациентов старше 18 лет.
Диоксидин
ОАО "Нижфарм", Россия; ПАО "Биосинтез", Россия; Новосибхимфарм ОАО, Россия
Антибактериальный бактерицидный препарат широкого спектра действия. Гнойные бактериальные инфекции, вызванные чувствительной микрофлорой при неэффективности других химиотерапевтических средств или их плохой переносимости. Наружное применение — поверхностные и глубокие раны различной локализации; — длительно незаживающие раны и трофические язвы; — флегмоны мягких тканей; — инфицированные ожоги; — гнойные раны при остеомиелитах. Внутриполостное введение — гнойные процессы в грудной и брюшной полости; — при гнойных плевритах, эмпиемах плевры, абсцессах легкого, перитонитах, циститах, ранах с наличием глубоких гнойных полостей (абсцессы мягких тканей, флегмоны тазовой клетчатки, послеоперационные раны мочевых и желчевыводящих путей, гнойный мастит). Обработка ожоговых и гнойно-некротических ран способствует более быстрому очищению раневой поверхности, стимулирует репаративную регенерацию и краевую эпителизацию и благоприятно влияет на течение раневого процесса.

Прыщи — проблема, которая портит настроение и внешний вид, как у подростков, так и у взрослых людей. Однако она достаточно быстро решается: при правильном уходе за кожей даже большой прыщ исчезнет не позднее, чем через неделю.
Но если прыщ выдавливали, занесли грязь и травмировали эпидермис, после него может остаться рубец. Этот дефект сам не уйдет, и без лечения сохранится на многие годы. Как убрать шрамы от прыщей, тем более, если некоторые из них склонны расти со временем?
Виды прыщей

Причины возникновения прыщей могут быть абсолютно разными: неправильное питание, аллергия, гормональные нарушения в организме или просто несоблюдение гигиены. Предотвратить высыпания можно употребляя полезную пищу, подобрав хорошие средства по уходу за кожей и, в первую очередь, посетив врача.
От вида прыща зависит как за ним ухаживать, и каких последствий стоит опасаться от неправильного лечения. Чаще всего на лице возникают следующие дефекты:
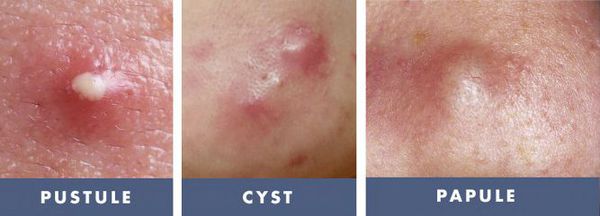
- пустулы;
- фурункулы;
- угри;
- закрытые комедоны;
- кистозные акне;
- акне фульминанс;
- узелки;
- «механические» акне.
Пустулы — бугорки на коже, заполненные гноем или жидкостью. Возникают в результате бактериальных инфекций в порах, поэтому при этой проблеме стоит обратить внимание на соблюдение личной гигиены: умывать лицо два раза в день со специальной косметикой, не трогать в течение дня грязными руками и т. д. Обязательно обратиться к дерматологу за консультацией и ни в коем случае не выдавливать! Иначе инфекция попадет вглубь ткани, а это верный путь к образованию келоидного рубца.
Фурункулы — острая инфекция волосяного фолликула, причину появления эксперты приписывают бактерии золотистого стафилококка. Выглядит как шишка с гноем, возникает из-за несоблюдения гигиены: бактерии стафилококка находятся в носу и в промежности, переносятся по телу грязными руками. Фурункулез способен «путешествовать», то есть появляться снова и снова как в разных местах на теле человека, так и у его членов семьи. Шрамы после фурункула лечить сложно, но возможно — подробнее об этом в читайте в отдельной статье.
Угревая сыпь — возникает при закупорке пор кожным салом или грязью (пылью, выхлопными газами, несмытой косметикой и т. д.). Кожа не покрывает угри, поэтому на них воздействует воздух, и возникает характерный черный цвет. Предотвратить сыпь можно простым соблюдением гигиены, косметологической чисткой лица и правильным питанием.
Закрытые комедоны, иначе милиумы, выглядят как белые круглые угри, выступающие над рельефом кожи. Представляют собой тонкий слой кожи, которая закрывает «мусор»: избыточное сало, мертвые клетки и т. д. При выдавливании милиумов велика вероятность не избавиться от шлака, а наоборот, занести его глубже в эпидермис.
Кистозные акне — возникает из-за гормональных изменений. Находятся глубоко в тканях эпидермиса, поэтому особенно болезненные и неприятные. При выдавливании гной растекается внутри тканей и очаг воспаления разрастается в несколько раз.
Акне фульминанс — довольно редкая форма кистозного акне, выражается открытыми язвами, бляшками и воспаленными узелками.
Узелки (папулы) — сопровождаются нагноением и отеком ближайших участков кожи. Одна из тяжелых форм акне, поэтому стоит незамедлительно посетить дерматолога.
«Механические» акне — возникает из-за долгого трения и тепла, например, при ношении спортивной одежды. Трение способствует образованию сальных сгустков, которые приводят к прыщу.
Все перечисленные виды прыщей могут стать большой проблемой, если начать их выдавливать: в открытую рану проще всего занести инфекцию, а значит, способствовать образованию шрама.
Причины возникновения и виды шрамов после прыщей

Помимо уже названных причин образования рубцов на чистоте кожи может сказаться перенесенная детская болезнь, например, ветрянка, генетическая предрасположенность к появлению шрамов, недостаточная или избыточная выработка вещества коллагена и сниженный иммунитет, а также другие нарушения в организме.
Чтобы понять, как избавиться от шрама после прыща, необходимо определить его характер. Рубцы бывают:
- нормотрофические;
- келоидные;
- атрофические;
- гипертрофические.
Нормотрофические — самые безобидные из всех. Находятся на одном уровне со здоровой кожей, цвет чуть светлее общего тона. Возникают при нормальном срастании тканей и со временем исчезают.
Келоидные — самые неприятные. В поврежденных тканях образуется избыток коллагена — основного строительного материала клеток. Из-за этого шрам находится выше рельефа кожи, со временем может разрастаться. Молодой келоид красных и розовых оттенков (это связано с увеличением давления избытка волокон на ближайшие капилляры), а старые рубцы обычно белые. Подробнее о том, как убрать келоидный рубец читайте в нашей статье.
Атрофические — находятся ниже уровня кожи. По-другому их называют ямками, оспинами или рытвинами. Образуются в результате нехватки коллагена в поврежденном месте, иногда сами проходят через год-два, но чаще требуется медицинское или косметологическое вмешательство.
Гипертрофические — по характеру и внешнему виду похожи на келоидные, однако, остаются в пределах травмированного участка, не захватывая со временем соседнюю здоровую кожу. Однако так же, как и келоидные, гипертрофические шрамы склонны увеличиваться.
Любой из перечисленных видов заметен на теле даже под плотным загаром: в отличие от здоровой кожи, в клетках рубца отсутствует вещество, отвечающее за выработку пигментации. К сожалению, варианты спрятать некрасивый дефект под толстым слоем косметики или перебить татуировкой не всегда выполнимы — забивая поры кожи или травмируя эпидермис иглой велика опасность только усугубить ситуацию.
Профилактика

Прежде чем думать, как убрать шрамы после прыщей, лучше всего предпринять доступные процедуры, чтобы вовсе избежать их появления.
- Во-первых, ни в коем случае нельзя выдавливать прыщ, лучше использовать специальные высушивающие крема или прижечь спиртовой салфеткой.
- Во-вторых, соблюдать гигиену: умывать лицо с гелем или пенкой, не пользоваться грязным полотенцем или постельным бельем.
- В-третьих, не есть вредную жирную пищу и следить за здоровьем.
Избавиться от молодого рубца намного быстрее и проще, чем от застарелого. Поэтому специалисты рекомендуют приступать к лечению сразу, как только вы заметили шрам.
Что такое постакне? Причины возникновения, диагностику и методы лечения разберем в статье доктора Герусовой Анны Михайловны, врача-косметолога со стажем в 14 лет.
Над статьей доктора Герусовой Анны Михайловны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
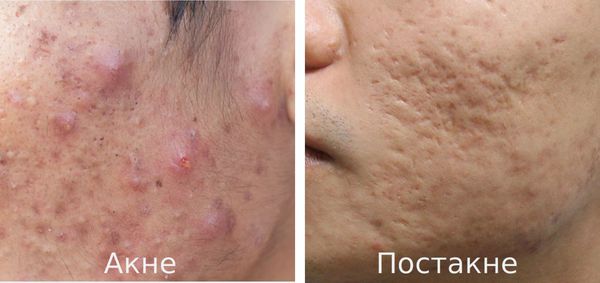
Постакне — это устойчивые изменения кожи, которые появляются после угревой сыпи. К ним относятся различного рода дисхромии (изменения окраски кожи), псевдоатрофии, атрофические и гипертрофические рубцы и т. д.
Основная причина заболевания — протекание акне с осложнениями.
Акне (угри) является одним из наиболее распространённых заболеваний, частота встречаемости которого достигает 85%. В 15-30% наблюдений оно протекает в тяжёлой форме, что требует обязательного лечения. В дальнейшем у 2-7% пациентов акне разрешается образованием рубцов постакне. [1] Важно понимать, что эти рубцы формируется там, где длительно был выраженный воспалительный процесс.
К факторам, способствующим трансформации акне в постакне, относятся:
- тяжёлые степени акне — папуло-пустулёзные и узловато-кистозные формы акне чаще других подвержены переходу во вторичные элементы постакне;
- воспалительный процесс в коже более 12 месяцев [2] — длительность течения воспаления элементов акне прямо пропорциональна риску развития вторичных изменений кожи, развивающихся до 95% случаев; [3]
- наличие постакне в семейном анамнезе — обычно, если в семье кто-либо страдал от постакне, то риск развития заболевания возрастает в несколько раз;
- неправильное лечение акне;
- частые выдавливания прыщей и излишняя травматизация воспалительных элементов акне.
Сегодня внешность играет важную роль в обществе: красота и привлекательность позволяют добиться значительно большего успеха как в карьере, так и в личной жизни. В связи с этим рубцы постакне, которые порой уродуют внешний вид, беспокоят людей не меньше, чем активные проявления акне. Они сложно поддаются корректировке, значительно снижая качество жизни, и требуют дорогостоящего продолжительного лечения. [4] [5]
W. Bodermer проводил исследование, которое выявило, что у 40% пациентов с постакне был снижен социальный статус, причём 64% из них являлись неработающими женщинами. [6] Такой большой процент людей, страдающих от акне, подтверждает, как важно уметь грамотно лечить акне и не допускать развития постакне в будущем.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы постакне
По данным литературы, у 40% пациентов с вульгарными угрями отмечаются клинические симптомы постакне. [7]
Наиболее частыми проявлениями постакне являются:
- гиперпигментация;
- застойные пятна;
- расширенные поры;
- патологические рубцы;
- формирование атером (кист сальных желёз) и милиумов (белых угрей).
Гиперпигментация может возникать в результате воспаления папуло-пустулёзных элементов акне. Как правило, она существует довольно длительно. К факторам, провоцирующим развитие данного симптома, можно отнести активную солнечную инсоляцию (облучение) и механическое воздействие — выдавливание или расцарапывание отдельных элементов акне.
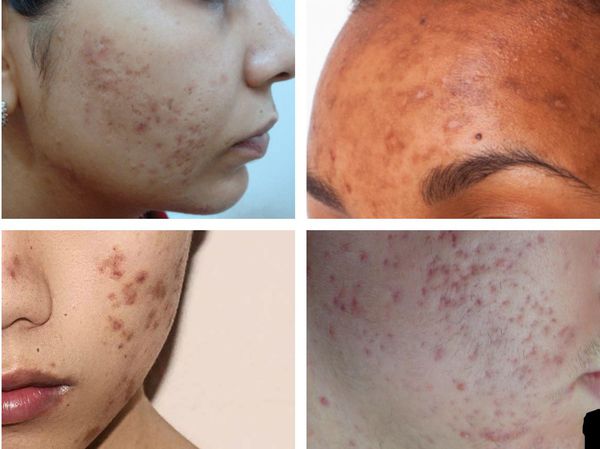
Пигментация характерна для людей со смуглой кожей (III-VI фототипы) и так называемых поздних акне (acne tarda), которые развиваются у женщин после 35 лет на фоне эндокринных нарушений.
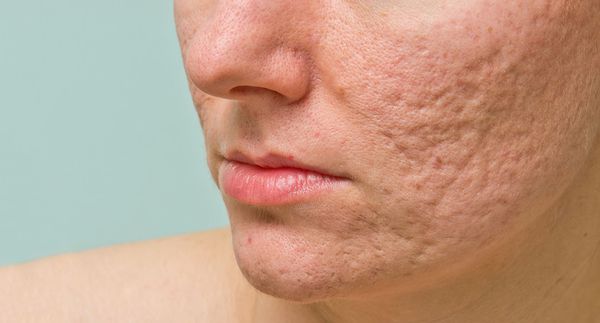
При лёгкой форме течения акне папуло-пустулёзные угри обычно разрешаются без образования рубца. Но если из-за воспаления повреждается поверхностная часть дермы, то возникают атрофические глубокие следы повреждения кожи, которые негативно сказываются на внешнем облике человека.
Ещё 40 лет назад британскими учёными было проведено исследование, в котором приняли участие 2133 добровольца в возрасте от 18 до 70 лет. Это исследование показало, что у 1% испытуемых имелись рубцы постакне, 14% из этих пациентов считали, что возникшие шрамы обезобразили их внешность. [8]
Рубцы, формирующиеся после избавления от застойных (флегмонозных и конглобатных) акне, могут быть атрофическими, келоидными, а также смешанными с неровными краями. Атрофические рубцы довольно часто бывают депигментированными.
В более широком смысле к понятию "постакне" можно отнести вторичные изменения кожи, такие как атеромы и милиумы.
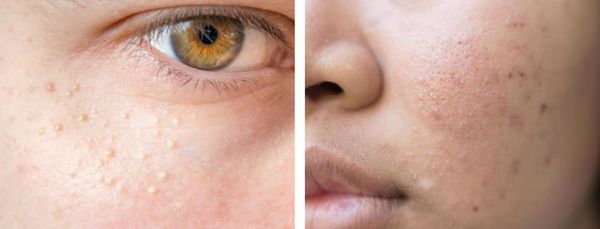
Милиумы — это роговые кисты верхнего слоя кожи. В народе их ещё называют просянкой, так как внешне они представляют собой множественные шарообразные плотные узелки белого цвета величиной с булавочную головку.
Милумы могут быть как первичными, так и вторичными. Первичные милиумы локализуются на коже век или вокруг глаз (реже — на теле). Они являются врождёнными пороками развития эпидермиса, а также могут возникать в период полового созревания. Вторичные милиумы развиваются при акне, хроническом простом дерматите и некоторых буллёзных дерматозах, после дермабразии и глубокого пилинга (механической чистки лица от омертвевших клеток поверхности кожи).
Милиумы постакне локализуются в основном на лице, а также в других себорейных зонах, таких как верхняя часть спины и плеч.
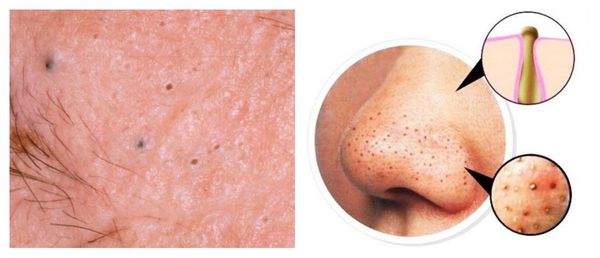
Атеромы представляют собой кисты сальной железы с полостью, заполненной экссудатом. Как правило, они появляются на лице и представляют собой безболезненные невоспалительные узелки или плотные узлы. Часто в центре кисты обнаруживаются комедоны, при удалении которых образуется отверстие. Если начать сдавливать такую кисту, то из отверстия выделится пастообразная белесовато-желтоватая масса с характерным неприятным запахом.
Патогенез постакне
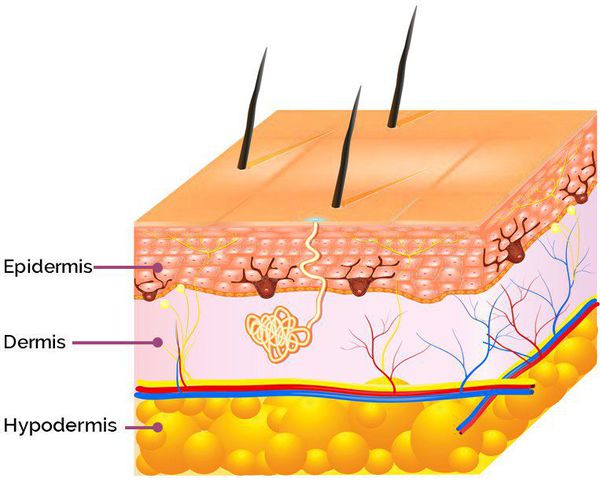
Патогенез возникновения симптомов постакне зависит от глубины повреждения: гиперпигментация появляется в результате травматизации кожи на уровне эпидермиса, а рубцы — вследствие травмирования дермы (толстого слоя кожи, находящегося под эпидермисом). [9]
Сам процесс формирования проявлений постакне проходит в три этапа:
- Фаза воспаления. В ходе воспалительной реакции в коже кровеносные сосуды сначала сужаются, но вскоре вновь расширяются. В результате происходит активизация синтеза меланина (высокомолекулярных пигментов) в ту или иную форму, что в дальнейшем приводит к развитию гипер- или депигментаций, а также формированию застойных воспалительных пятен.
- Формирование грануляционной ткани. На этом этапе происходит разрастание капилляров: к третьему-пятому дню фибробласты начинают активно синтезировать новый коллаген. Первоначально в ране преобладает коллаген III типа (80%) с незначительным количеством коллагена I типа (20%). На момент созревания рубца постакне соотношение этих типов коллагенов зеркально изменяется. Параллельно начинают активно делиться кератиноциты (основные клетки эпидермиса), постепенно переходя в рану для удаления фибриноидного экссудата.
- Ремоделирование матрикса — восстановление клеточного каркаса кожи. Этот этап является самым длительным: он протекает от нескольких недель до нескольких месяцев и в завершается формированием новой ткани. А вот то, какая именно ткань получится, зависит от клеток (фибробластов, кератиноцитов, а также себоцитов), которые вырабатывают множество ферментов, отвечающих за архитектуру межклеточного матрикса. К таким ферментам, в частности, относятся MMPs (pro MMP-9) и их тканевые ингибиторы TIMPs. Они вызывают целую цепочку реакций межклеточного вещества. Дисбаланс соотношения данных ферментов может стать причиной развития атрофических или гипертрофических рубцов.

Также на формирование рубцов постакне огромное влияние оказывает пропионибактерии акне. Пептидогликан — опорный фермент клеточной стенки данной бактерии — усиливает распад экстрацеллюлярного матрикса путём генной экспрессии синтеза pro MMP-2. [10] [11] [12]
Классификация и стадии развития постакне
В зависимости от того, как проходит заживление элемента акне, все рубцы постакне делятся на четыре типа:
- Атрофические — заживление элемента сыпи протекает на фоне сниженной выработки коллагена. Такие рубцы находятся ниже уровня кожи.
- Нормотрофические — заживление акне происходит на фоне нормальной выработки коллагена фибробластами. Для таких рубцов характерно расположение на одном уровне с кожей.
- Гипертрофические — заживление идёт на фоне повышенного синтеза коллагена. Эти рубцы выступают над поверхностью кожи.
- Келоидные — плотные опухолевидные образования соединительной ткани розового, красного или синюшного оттенка с блестящей гладкой поверхностью. [13] Они выходят за границы исходной раны и очень не любят, когда их вновь травмируют.
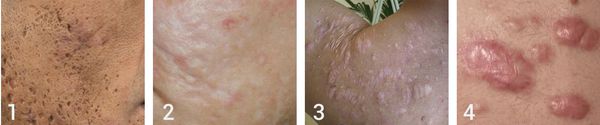
Атрофические рубцы встречаются у 90% пациентов с постакне. [14] Именно такие рубцы чаще всего устраняют врачи-косметологи.
Классификацию атрофических рубцов ввёл Jacob C.I. ещё 18 лет назад. [15] Она крайне важна, так как помогает определить варианты наиболее эффективного лечения проявлений постакне.
Так, в зависимости от формы все атрофические рубцы делятся на три типа:
- сколотые (ice-pick);
- квадратные (boxcar);
- округлые (rolling).
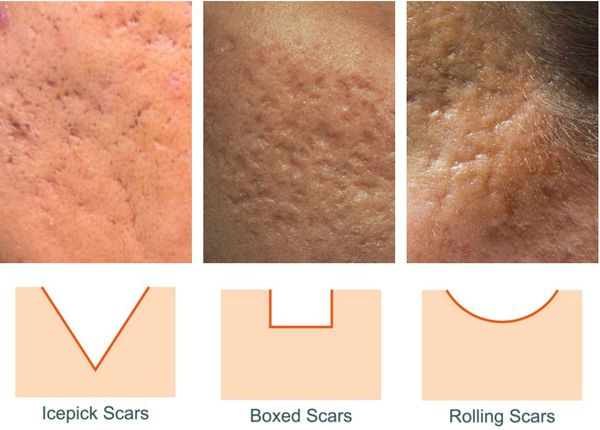
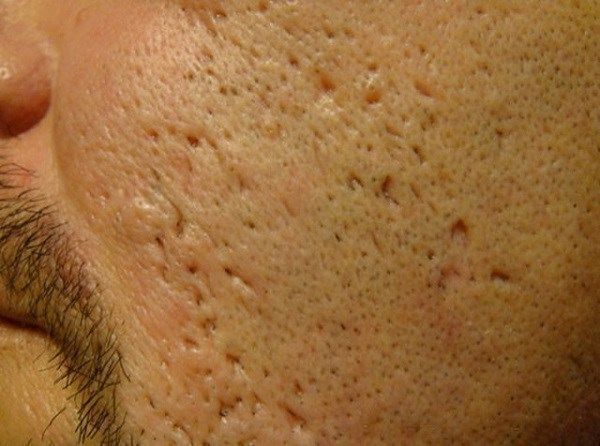
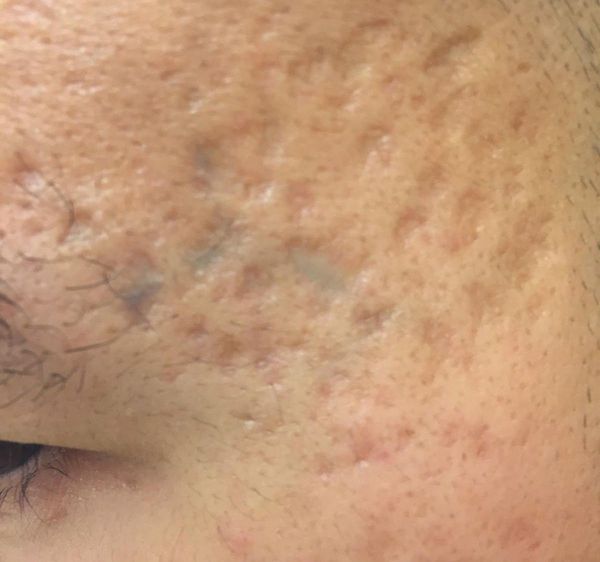
Сколотые рубцы глубокие, они имеют форму воронки и похожи по своему строению на английскую букву "V". От этих рубцов труднее всего избавиться, поскольку они представляют собой эпителиальные тяжи, которые углубляются до уровня гиподермы. Эффект лечения сколотых рубцов будет минимальным.
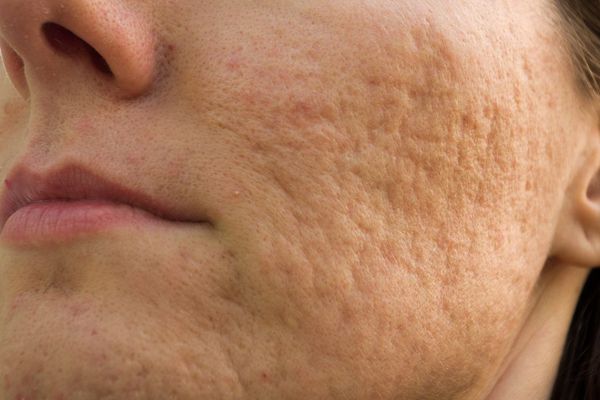
Округлые рубцы имеют диаметр 4-5 мм и формируются в связи с нестандартным прикреплением фиброзной ткани между дермой и гиподермой. Такие рубцы по своему строению напоминают желоб. Глубина их залегания обычно достигает 3 мм. Они в большей степени поддаются коррекции, но в любом случае их также нелегко лечить.
Квадратные рубцы обладают вертикальными стенками, которые не сужаются книзу. Они могут располагаться на разной глубине, но, как правило, устранить их гораздо проще, чем сколотые и округлые рубцы.
Осложнения постакне
Осложнения постакне, как правило, появляются тогда, когда человек стремится избавиться от застойных пятен и уже возникших рубцов с помощью травматизации и других видов воздействия на кожу.
К ранним осложнениям относятся:
- выраженный отёк;
- вторичное инфицирование (пустулизация и импетигинизация);
- обострение герпетической инфекции;
- аллергический дерматит.
К поздним осложнениям относятся:
- стойкая эритема;
- посттравматическая гиперпигментация;
- депигментация;
- формирование новых рубцов.
Выраженный отёк — это следствие общей воспалительной реакции в коже. Он возникает в ответ на повреждение и является защитно-приспособительным процессом, в ходе которого организм восстанавливает нормальные физиологические реакции кожи.
Вторичное инфицирование может произойти при присоединении к процессу воспаления патогенной или условно-патогенной микрофлоры (чаще всего стафилококков, реже — представителей грамотрицательных бактерий и крайне редко — анаэробной флоры). В результате такое инфицирование приводит к вторичному появлению пустул и импетиго (пузырьково-гнойных высыпаний).
Факторы, предрасполагающие к пустулизации и импетигинизации:
- количество бактерий, попавших в рану (100 тысяч возбудителей на 1 г тканей — примерно такое соотношение необходимо для развития воспалительного процесса);
- снижение общего иммунитета пациента;
- наличие хронического стресса и сопутствующих соматических заболеваний;
- длительный приём лекарственных препаратов и прочее.
Рожистое воспаление — наиболее тяжёлая форма вторичного инфицирования. Очаг инфекции обычно формируется уже на фоне сенсибилизации (приобретения чувствительности) организма к В-гемолитическому стрептококку. Размножение возбудителя происходит в лимфатических капиллярах сосочного и сетчатого слоёв дермы.
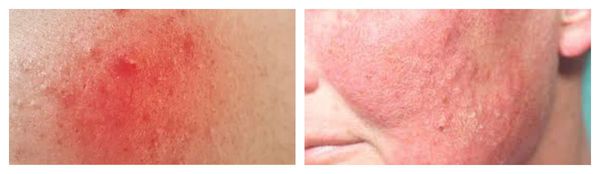
Для рожи характерно серозное или серозно-геморрагическое воспаление с признаками общей интоксикации организма. Она, в свою очередь, также может осложниться флегмоной (флегмонозная рожа) и некрозом.
По течению рожистое воспаление бывает:
- первичным — существует от нескольких дней до 1-2 лет после предыдущего процесса;
- рецидивирующим — возникает спустя два года после предыдущего процесса и характеризуется обычно иной локализацией.
Обострение герпетической инфекции — частое осложнение, которое возникает после чрезмерно агрессивных методов воздействия на кожу с постакне. Особенно это необходимо это иметь в виду пациентам с часто рецидивирующим герпесом в анамнезе: им необходимо пройти обязательную противовирусную профилактическую терапию перед лечением постакне.
Крайне редким, но тяжёлым осложнением при присоединении герпесвирусов является герпетическая экзема — острый оспенновидный пустулёз Юлиусберга. При отсутствии адекватного лечения возможен даже летальный исход. [16] Для этого заболевания характерны:
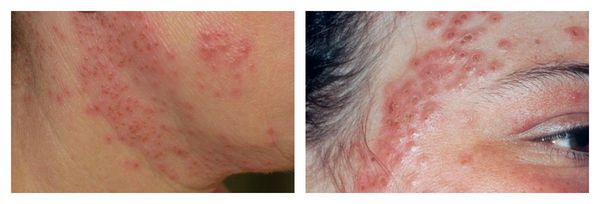
Аллергический дерматит может возникать при воздействии на кожу в основном различных химических веществ (пилинги), которые вызывают реакцию гиперчувствительности замедленного (IV) типа. Аллерген обладает способностью проникать через неизменённую кожу, обычно является низкомолекулярным, а не плотным соединением.
Стойкая эритема (покраснение) может быть следствием лазерной шлифовки СО2 или эрбиевым лазером. Она сохраняется на коже в течение 3-4 месяцев. Гистологически покраснения возникают как воспалительная реакция или являются проявлением незрелости нового эпителия. Некоторые неудобства пациентам также может причинить демаркационная линия (линия между обработанной лазером кожей и здоровой тканью), однако не стоит из-за беспокоиться, так как это со временем пройдёт.
Посттравматическая гиперпигментация может наблюдаться у пациентов с тёмной кожей, поэтому выбор метода лечения эстетических нарушений кожи всегда начинается с определения её фототипа. [17]
Читайте также:

