Чем лучше увлажнять кожу при псориазе
Обновлено: 18.04.2024
Рассмотрены клинические аспекты псориаза, подходы к комплексной терапии больных псориазом, роль наружного медикаментозного лечения. Ведущее направление в топической терапии псориаза представляют препараты, содержащие производные витамина D (кальципотриол)
Clinical aspects of psoriasis were considered, as well as approaches to the complex therapy of psoriasis patients, and the meaning of external drug treatment. The leadidng direction in psoriasis topical therapy is presented by preparations containing derivatives from D vitamin (calcipotriol).
Псориатическая болезнь — одна из актуальнейших медико-социальных проблем современной дерматологии. «Болезнь цивилизации» — так называют сегодня псориаз ввиду значительного удельного веса в структуре заболеваний человека [1–4]. Псориазом страдает до 3% населения земного шара, т. е. около 80 млн человек, с одинаковой частотой женщины и мужчины [5]. Псориаз является иммунозависимым, с генетической предрасположенностью заболеванием и значимым влиянием экологических и других триггерных факторов. В основе современной патогенетической модели псориаза лежит иммунологическая концепция, где воспалительные проявления, эпидермальная пролиферация с неполным дифференцированием эпидермоцитов, сосудистые изменения медиируются широким спектром цитокинов, продуцируемых активированными Т-лимфоцитами и дендритными клетками, инфильтрирующими эпидермис и сосочковый слой дермы [6–9]. Иммунопатология при псориазе носит системный, наследственный характер со значительной долей в наследственном грузе аутоиммунной патологии [2, 6].
Рассматривая клинические аспекты псориаза, следует отметить своеобразное, непостоянное и непредсказуемое течение дерматоза, все более частое появление атипичных форм, ассоциации с артритом и другими проявлениями системного характера заболевания. Очевиден патоморфоз псориатического процесса в последнее десятилетие, который выражается в более частом развитии тяжелых, инвалидизирующих клинических форм, резистентных к терапии; «омоложении» заболевания, также возникновении первичной атаки процесса в пожилом возрасте и развитии крайне торпидных к терапии форм заболевания [2].
Понятие «качество жизни», подразумевающее совокупность параметров, отражающих оценку больным своего физического состояния, психологического благополучия и социальных отношений в период развития болезни, позволяет оценить эффективность и комплаентность проводимой терапии. При оценке дерматологического индекса качества жизни (ДИКЖ) установлено, что пациенты с псориазом испытывают серьезные проблемы в общественной и личной жизни [10, 11]. Анализ психосоматического статуса выявил выраженные особенности у больных псориазом по сравнению со здоровыми лицами. Известно влияние клинической картины псориаза на качество жизни пациентов: чувство дискомфорта в связи со своим непривлекательным внешним видом — 81% респондентов, депрессия — 54%, трудовые проблемы — 60% больных пропустили примерно 26 рабочих дней в году по болезни [12, 13].
Волосистая часть головы — одна из наиболее частых первоначальных, нередко изолированных, локализаций псориаза. Обильное диффузное шелушение без четких границ и выраженных воспалительных изменений в области волосистой части головы нередко осложняет диагностику и терапию. Более типично для псориаза волосистой части головы поражение соседних участков гладкой кожи — прилежащей части лба и заушной области (известная псориатическая корона) [2, 14].
J. M. Gelfand и соавт. (2005) установили, что примерно у 50–80% пациентов, по данным Van de Kerkhof и соавт. (1998) в 79% случаев наблюдается поражение кожи волосистой части головы, которое может возникнуть независимо или в сочетании с любой другой формой псориаза. Отечественные исследователи отметили поражение кожи волосистой части головы при дебюте наследственно обусловленного псориаза с преобладанием стрессового триггерного фактора в 66,7% случаев, при выраженном псориатическом артрите — в 9,6%, при спонтанном процессе — у 42,8% пациентов [2]. Результаты исследования Scalp Psoriasis, Clinical Presentations and Therapeutic Management позволили отметить в качестве наиболее мучительных для пациентов симптомов видимость очагов поражения — 18% случаев, шелушение — 34%, зуд — 32% и другие симптомы (боль, жжение и т. д.) — 16% [17].
Проблема эффективной терапии больных псориазом остается одной из наиболее актуальных в современной дерматологии, в связи с хроническим, рецидивирующим течением заболевания, сложностью патогенетических механизмов развития дерматоза [1, 2]. Целью терапии больных псориазом является достижение клинической ремиссии процесса с уменьшением активности воспаления, нормализацией процессов кератинизации и ликвидацией инфильтрации кожи. В большинстве случаев (65,0–75,0% пациентов) манифестации псориаза носят умеренный или легкий характер и подлежат терапии в амбулаторном режиме с использованием топических средств и методов [18, 19].
Назначение современных терапевтических комплексов при псориатическом процессе определяется в первую очередь иммунологическими, патофизиологическими изменениями. К наиболее эффективным современным методам лечения больных псориазом относят фотохимиотерапию (ФХТ), ароматические ретиноиды, иммуносупрессоры (Сандиммун и др.), препараты витамина D3, а также комбинации этих методов в сочетании с наружными средствами [1, 2].
.jpg)
Существенная роль в комплексной терапии больных псориазом принадлежит наружному медикаментозному лечению, которое осуществляется, в основном, с помощью различных мазей, кремов, гелей, лосьонов [4, 5], обладающих противовоспалительным, противозудным, кератолитическим, увлажняющим эффектами [15, 16].
Наиболее активными средствами противовоспалительной терапии являются глюкокортикоидные гормоны (ГКСГ), оказывающие вазоконстрикторный, мембраностабилизирующий эффекты, супрессирующее действие на иммунные факторы со снижением количества и функциональной активности лимфоцитов, ингибицией продукции провоспалительных цитокинов, уменьшением пролиферации клеток в зоне поражения. Наиболее активными в терапии псориаза являются современные ГКСГ — бетаметазона дипропионат и другие из группы сильных топических стероидов, для которых характерны высокая эффективность и безопасность при курсовой терапии [2, 18].
Ведущее направление в топической терапии псориаза представляют препараты, содержащие производные витамина D (кальципотриол). Кальципотриол — синтетический аналог наиболее активного метаболита природного витамина D3. Доказано иммуномодулирующее действие кальципотриола за счет снижения синтеза интерлейкинов-1, 2, 6, 8, профильных для активированных при псориазе Т-лимфоцитов. Кальципотриол уменьшает воспалительную реакцию в псориатических бляшках, что выражается существенным уменьшением дермального околососудистого инфильтрата. Препараты кальципотриола (Дайвонекс — крем, мазь, раствор) обладают низким кальцимическим потенциалом в связи с незначительной способностью всасываться через кожу и быстрой элиминацией из организма [18, 20].
Комбинированное топическое средство Дайвобет, в котором потенцируются патогенетические воздействия входящих в него кальципотриола (0,005%) и ГКСГ бетаметазона дипропионата (0,05%), доказательно превосходит по клинической эффективности монотерапию составляющими его средствами, а также другие методы топического воздействия [18, 23]. Важным аспектом наружного лечения псориаза является рациональное использование различных лекарственных форм препаратов (крем, мазь, раствор, гель), обеспечивающих дифференцированную терапию проявлений заболевания на гладкой коже и коже волосистой части головы.
В терапии и реабилитации больных псориазом с поражениями кожи волосистой части головы необходимо назначение препаратов, обладающих кератолитическим, противовоспалительным и разрешающим действием. Доказана эффективность топических стероидов и кальципотриола в терапии псориаза волосистой части головы, возможна монотерапия или их комбинация. При псориатическом поражении кожи волосистой части головы — резко выраженном шелушении, инфильтрации, гиперемии (3–4 балла) 1-кратно вечером в течение 3–4 суток назначалась 2–5% салициловая мазь, обладающая противовоспалительным, отшелушивающим действием. Затем 1-кратно вечером — мазь Дайвобет, 2-кратно утром и днем раствор Дайвонекс. При сохраняющихся воспалительных проявлениях выраженностью 1–2 балла 2-кратно в сутки применялся раствор Дайвонекс [18].
В 2008 г. появился новый лечебный вариант активной формы витамина D для наружной терапии псориаза волосистой части головы гель Ксамиол (Xamiol), имеющий состав: бетометазона дипропионат — 50 мкг/г, кальципотриола моногидрат — 0,5 мкг/г. Гель прозрачный, бесцветный, без запаха, без содержания этилового спирта, быстро всасывается (через 3 мин). Дозировка и способ применения: на очаги поражения на коже головы 1 раз в день до четырех недель, достаточно для лечения кожи головы от 1 г до 4 г в день (4 г ~ равны 1 чайной ложке). Гель должен оставаться на коже головы в ночное время или в течение дня. Препарат не рекомендуется для использования детьми в возрасте до 18 лет.
Зарубежными исследователями доказана высокая эффективность действия препарата, не зависящая от тяжести заболевания, на 71,3% снижение PASI через 4 недели терапии при хорошей переносимости препарата. Отмечена быстрота клинического эффекта — у 57,5% пациентов полное отсутствие или незначительное проявление симптомов через 1 неделю, у 68,4–71,2% полное отсутствие/незначительное проявление симптомов в конце терапии в течение 4 недель [23, 24], ремиссия в течение года.
European medicines Agensy (EMEA), U. S. Food и Drug Administration (FDA, 2009 г.) провели исследование эффективности и безопасности препарата Ксамиол при назначении 1 раз в день на кожу волосистой части головы в течение 8 недель. Через 2 недели терапии — около 60% пациентов отметили значительное улучшение процесса, через 8 недель — 70% пациентов — клиническое выздоровление и значительное улучшение, также явное улучшение качества жизни. Длительная безопасность и эффективность Ксамиола, отсутствие побочных эффектов подтверждены наблюдением в течение 52 недель.
Материалы и методы исследования
.jpg)
С целью оценки эффективности и безопасности топического средства геля Ксамиол в клинике ФГБУ УрНИИДВиИ проведено обследование и лечение пациентов, получавших топическую терапию Ксамиолом. Под наблюдением находились 32 больных псориазом в возрасте от 25 до 50 лет, мужчины — 56,6%, женщины — 43,4%. Давность заболевания от 10 до 25 лет и длительность данного обострения от 1 до 6 мес.
При дебюте псориаза проявления заболевания на коже волосистой части головы у обследуемых пациентов отмечались в 63,4% случаев. При дальнейшем развитии процесса псориатические элементы на коже волосистой части головы беспокоили 93,6% обследуемых пациентов. Распространенный вульгарный псориаз был диагностирован в 86,7% случаев, в остальных 13,3% процесс носил ограниченный характер с преимущественным поражением кожи волосистой части головы, прогрессирующая стадия — у 40%, стационарная стадия — у 60% больных. Пациентов беспокоил зуд (84,7%), ощущение сухости кожи, обильное шелушение кожи волосистой части головы, преобладающим триггерным фактором отмечен психоэмоциональный стресс (95, 8%).
ДИКЖ составил в среднем 23,1 ± 0,29 балла. Индекс тяжести псориатического процесса PASI находился в интервале от 13,1 до 35,2 балла, PASI средний — 20,9 ± 0,3.
Проводился клинико-лабораторный мониторинг с определением общеклинических показателей, ДИКЖ и PASI в динамике терапии.
Пациенты получали стандартную и топическую терапию препаратом Ксамиол однократно в сутки: 25 пациентов применяли гель на область волосистой части головы, 7 пациентов — на локтевые и коленные области. Курс топической терапии длился в течение 4 недель.
Результаты
Недельный срок наблюдения позволил отметить положительную клиническую динамику процесса — уменьшение зуда (в 76,8%), гиперемии и шелушения (в 87,8%), снижение индекса PASI на 36,9%. К окончанию курса терапии (24 ± 3 дня) отмечено достоверное снижение индекса PASI на 69,9% с последующим продолжающимся снижением, подтверждающее клиническую эффективность препарата Ксамиол (рис. 1–3). ДИКЖ достоверно снизился к окончанию терапии в 5 раз.
Переносимость препарата была хорошей. Побочных явлений не отмечалось, отрицательной динамики показателей общего анализа крови, мочи в период терапии не было отмечено.
Диспансерное наблюдение пациентов в течение 6 месяцев позволило отметить сохранение периода ремиссии.
Заключение
Метод топической терапии больных псориазом гелем Ксамиол как волосистой части головы, так и элементов в локтевой и коленной областях на разных стадиях заболевания характеризуется высокой клинической эффективностью, безопасностью, комплаентностью, доступен и осуществим в амбулаторных условиях.
Литература
- Мордовцев В. Н., Мушет Г. В., Альбанова В. И. Псориаз. Патогенез, клиника, лечение. 1991; 186.
- Кунгуров Н. В., Филимонкова Н. Н., Тузанкина И. А. Псориатическая болезнь. 2002; 193.
- Schon M. P., Boehncke W. H. Psoriasis // N. E. J. M. 2005; Vol 352 (18): 1899–1912.
- Dubertret L. Psoriasis: evolution and revolution // Med. Sci. 2006. Vol. 22. P. 164–171.
- Luba K. M., Stulberg D. L. Chronic Plaque Psoriasis // Am. Fam. Phys. 2006. Vol. 73. P. 636–646.
- Кубанова А. А., Кубанов А. А., Николас Дж. Ф., Пьюиг Л., Принц Дж., Катунина О. Р., Знаменская Л. Ф. Иммунные механизмы псориаза. Новые стратегии биологической терапии // Вестн. дерматол. и венерол. 2010. № 1. С. 35–47.
- Picardi A., Mazotti E., Gaetano P., Cattaruzza M. S., Baliva G., Melchiet C. F. Stress, social support, emotional regulation, and exacerbation of diffuse plaque psoriasis // Psychosomatics. 2005; 46: 556–564.
- Holm S. J., Sanchers F., Carlen L. M., Mallbris L. Genetics of psoriasis // Acta Derm. Venereol. 2005. Vol. 85. № 1. P. 2–8.
- Veale D. J., Ritchlin C., FitzGerald O. Immunopathology of psoriasis and psoriatic arthritis // Ann Rheum Dis. 2005; Suppl. II: 26–29.
- Линец Ю. П., Коссинский В. П. Роль психосоматического подхода в превентивной медицине и качество жизни. Исследование качества жизни в медицине. Матер. науч. конф. СПб: 2000. С. 82–84.
- Finlay A. Y. Quality of life assessments in dermatology // Semin Cutan Med Surg. 1998; 17: 291–296.
- Krueger G., Koo J., Lebwohl M., Menter A., Stern R. S., Rolstad T. The impact of psoriasis on quality of life // Arch Dermatol. 2001; 137: 280–284.
- Horn E. J., Fox K. M., Patel V., Chiou C. F., Dann F., Lebwohl M. Association of patient reported psoriasis severity with income and employment // J Am Acad Dermatol. 2007 Aug; 57 (6): 963–971.
- Самгин М. А., Нетруненко И. Ю. Новые возможности в терапии псориаза волосистой части головы // Клиническая дерматология и венерология. 2004. № 3. С. 1–4.
- Gelfand J. M., Stern R. S., Nijsten T. et al. The prevalence of psoriasis in African Americans: Results from a population-based study // J Am Acad Dermatol. 2005; 52: 23.
- Van de Kerkhof P. C., Steegers-Theunissen R. P., Kuipers M. V. Evaluation of topical drug treatment in psoriasis // Dermatology. 1998; 197 (1). 294–299.
- Van de Kerkhof P. C., de Hoop D., de Korte J., Kuipers M. V. Scalp psoriasis, clinical presentations and therapeutic managemen // Dermatology. 1998; l97 (4): 326–334.
- Филимонкова Н. Н., Кащеева Я. В., Чуверова К. А. Дерматотропные средства в комплексной терапии псориаза // Клиническая дерматология и венерология. 2010. № 1. С. 35–38.
- Papp K., Berth-Jones J., Kragballe K. et al. Scalp psoriasis: A review of current topical treatment options // J Eur Acad Dermatol Venerol. 2007; 21 (9): 1151–1160.
- Giannetti A., Coppini M., Baggio A. A new stable association of calcipotriol and betamethasone dipropionate for the topical treatment of psoriasis: a clinical experience // Dermatol Exp. 2005; 7: 53–59.
- Van de Kerkof P. C. M., Wasel N., Kragballe K., Cambazard F. et al. A two- compound product containing calcipotriol and betamethasone dipropionate provides rapid, effective treatment of psoriasis vulgaris regardless of baseline disease severity // Dermatology. 2005; 210: 294–299.
- Luger et al. A study of the safety and efficacy of calcipotriol and betamethasone dipropionate scalp formulation in the long-term management of scalp psoriasis // Dermatology. 2008; 217: 321–328.
- Jemec et al. A new scalp formulation of calcipotriol plus betamethasone compared with its active ingredients and the vehicle in the treatment of scalp psoriasis: A randomized, double-blind, controlled trial // J Am Acad Dermatol. 2008; 59: 455–463.
- Mrowietz et al. Effective treatment and improvement of quality of life in patients with scalp psoriasis by topical use of calcipotriol/betamethasone (Xamiol®-gel): results from a study in 721 patients // JDDG. 2011; 9: 825–831.
Н. Н. Филимонкова 1 , доктор медицинских наук
Е. П. Топычканова, кандидат медицинских наук

Псориаз – одно из широко распространенных кожных заболеваний, с которым человечество столкнулось еще в древние времена. Псориазом страдали многие известные личности: Уинстон Черчилль, Бенджамин Франклин, Генри Форд, Иосиф Сталин, Владимир Набоков, Бритни Спирс, Ким Кардашьян [1].
В XXI веке эта проблема приобрела глобальный масштаб. Так, в Соединенных Штатах Америки псориазом страдает более 3% населения, а в Скандинавских странах – около 11%. Растущий уровень заболеваемости и социальная значимость данной патологии были отражены как в специальной резолюции ассамблеи Всемирной организации здравоохранения (ВОЗ) о псориазе, принятой в мае 2014 года [2], так и в глобальном отчете ВОЗ, опубликованном в 2016 году [3].
«Зудящее состояние»
Сегодня большинство специалистов склоняется к тому, что в основе заболевания лежат иммунологические нарушения, которые возникают по разным причинам. Хорошо известно, что развитие псориаза связано с генетической предрасположенностью. Выделена особая группа генов, наличие которых повышает риск развития патологии. Таким образом, псориаз может передаваться по наследству. Если псориазом страдают оба родителя, риск его передачи составляет до 75%, а при наличии заболевания у матери или отца – до 40% [4,5]. Но для «запуска» заболевания у носителя гена необходимо воздействие провоцирующих факторов, к которым относятся инфекции, обменные нарушения, стрессовые факторы, токсические воздействия и др.
При псориазе происходит значительное ускорение (скорость выше в 7–8 раз) деления клеток кожи. Вновь образовавшиеся клетки отличаются от нормальных. Большое количество аномальных клеток и запускает воспалительный процесс, который поддерживается за счет особых веществ – цитокинов [6].
Псориаз может возникнуть у человека любого возраста, в том числе и ребенка, но чаще всего начало заболевания приходится на 16–25 лет [3]. Для него характерно хроническое прогрессирующее течение с частыми обострениями, а начинается процесс чаще всего с высыпаний на коже в виде мелких, величиной от булавочной головки до зернышка чечевицы, ярко-розовых папул, поверхность которых покрывается серебристо-белыми чешуйками. Постепенно они увеличиваются в размерах и могут сливаться друг с другом, формируя более крупные очаги поражения – бляшки. Бляшки четко отграничены от окружающей здоровой кожи, имеют ярко-розовый или красный цвет и также покрыты серебристо-белыми чешуйками. Высыпания могут вызывать сильный зуд (само название болезни происходит от древнегреческого ψωριασις («псориасис»), которое переводится как «зудящее состояние»). Нередко поражаются кожа волосистой части головы (62%) и ногтевые пластинки. При этом все проявления псориаза, помимо физических страданий, вызывают значительный психологический дискомфорт, пациенты стесняются своего заболевания [7,8,9].
Кроме того, у 5–12% пациентов с псориазом развивается псориатический артрит – хронический воспалительный процесс в суставах, особо тяжелая форма. Трудность заключается в том, что суставные симптомы далеко не всегда проявляются при обширных поражениях кожи. Суставы могут поражаться уже на ранних стадиях заболевания, когда площадь поражения сравнительно невелика, при этом субъективных ощущений может не быть [10]. Именно по этой причине диагноз «псориатический артрит» часто ставится поздно, ведь сначала пациент обращается к врачу-дерматологу с жалобами на высыпания на коже. Дерматолог обращает внимание именно на «свою» симптоматику. На прием же к ревматологу пациент попадает, как правило, значительно позднее. Результат малоутешителен: псориатический артрит – это хроническая боль, ограничение подвижности, а в самых тяжелых случаях – инвалидизация пациента.
Успешное же и своевременно начатое лечение приводит к уменьшению размеров бляшек или их полному исчезновению.
Лечение: от рентгена – до гена
Самые первые наружные средства для лечения псориаза появились на рубеже XVIII–XIX веков. Изготавливались они на основе ядовитого мышьяка и применялись практически до середины ХХ века. Также врачи пробовали использовать ртуть, с начала ХХ века – рентгеновское излучение и даже чистый радий, открытый Пьером и Марией Кюри (последний способ, к счастью, не получил широкого распространения, поскольку сама Мария довольно скоро умерла от апластической анемии вследствие высоких доз облучения). К другим – не столь радикальным – противопсориатическим средствам, применявшимся в то время, относятся средства на основе салициловой и пирогалловой кислот, препараты с содержанием дегтя, серы, нафталана, солидола и т. д. [11] Однако научно обоснованные методики лечения псориаза появились сравнительно недавно.
Традиционная наружная терапия
В 50-е годы прошлого века были созданы первые мази на основе синтетических ретиноидов – веществ, которые по своему строению сходны с витамином А. Они неплохо зарекомендовали себя в клинической практике, но и без побочных эффектов в виде повышенной сухости, истончения и шелушения здоровой кожи не обошлось.
Следующим шагом в борьбе с псориазом были гормональные лекарственные средства – глюкокортикостероиды. Эти препараты представлены в виде кремов и мазей для наружного применения. При обострении заболевания часто используются смягчающие, увлажняющие препараты с добавлением отшелушивающих средств (салициловая или молочная кислоты, мочевина); гормональные глюкокортикостероидные препараты либо сочетание глюкокортикостероидов и кальципотриола или глюкокортикостероидов с кератопластическими (отшелушивающими) средствами.
На протяжении длительного времени одним из основных способов лечения псориаза была фототерапия. Сначала в виде естественной солнечной инсоляции, а затем с применением специальных ламп, генерирующих только лучи определенного спектра и с определенной длиной волны. Часто при псориазе ультрафиолетовое излучение комбинируется с приемом специальных лекарств, фотосенсибилизаторов, усиливающих эффект солнечного воздействия. Результаты лечения обычно удовлетворительные, но при передозировке УФ-лучей не исключены ожоги, а со временем может повышаться вероятность развития новообразований кожи (меланома, базальноклеточный рак кожи, плоскоклеточный рак кожи) [13].
Все эти методы лечения псориаза приносят пациенту большее или меньшее облегчение: уменьшение площади бляшек, интенсивности зуда. Как правило, применяются они на начальной стадии заболевания, когда площадь кожных бляшек не превышает 10% от общей площади кожи. Но, к сожалению, все они не оказывают воздействия на саму причину заболевания – иммунные нарушения.

Системная терапия
Еще в ХХ веке были предприняты первые попытки воздействовать на псориаз изнутри. Для этой цели изначально использовались новейшие на тот момент глюкокортикостероиды в форме таблеток и инъекций. Им на смену в 1970-е годы пришли препараты класса иммуносупрессоров. По сравнению с традиционными средствами для наружного применения они оказывали более выраженное действие, но их прием также был сопряжен с риском развития различных побочных эффектов со стороны сердечно-сосудистой системы, желудочно-кишечного тракта и других. [12]
Большим шагом вперед в лечении псориаза стало открытие в начале 2000-х годов новейших генно-инженерных биологических препаратов, которые избирательно блокируют ключевые звенья воспаления. Вводятся они подкожно или внутривенно, сразу попадают в кровь и быстро оказывают свое действие. Сегодня для лечения среднетяжелого, тяжелого псориаза и псориатического артрита применяют две группы этих препаратов: ингибиторы (блокаторы) фактора некроза опухоли альфа и ингибиторы (блокаторы) других веществ, поддерживающих воспаление, – интерлейкинов. Но у этой «медали» есть и обратная сторона. Наряду с высокой скоростью наступления эффекта учащаются побочные реакции. Например, повышается риск возникновения инфекционных и других заболеваний. Поэтому перед началом лечения и регулярно в процессе терапии обязательно проводится тщательное обследование пациентов для исключения возможных сопутствующих заболеваний, в частности туберкулеза (проводится рентгенография, проба Манту и др.) [12, 13]. Кроме того, терапия генно-инженерными биологическими препаратами очень недешева, а это важно с учетом того, что лечение предстоит длительное.
Последним же открытием в этой области стал таргетный (от англ. target – цель) синтетический базисный противовоспалительный таблетированный препарат. В основе его действия так называемые «малые молекулы». Это название они получили потому, что благодаря малой молекулярной массе действуют внутриклеточно – до сих пор так глубоко не проникал ни один препарат! Особенностью их действия является способность блокировать вещества, вызывающие иммунные воспаления. Сегодня считается, что именно они играют значимую роль в возникновении и развитии псориаза и псориатического артрита. Важно, что «малые молекулы» оценили не только врачи, но и сами пациенты, которые отмечали улучшение своего состояния [14].
Время действовать!
Говорить о полной победе над псориазом можно будет лишь тогда, когда возможности генной инженерии будут на таком уровне, что научатся «исправлять» гены – ведь, как мы помним, заболевание чаще всего передается наследственным путем. Но уже сегодня можно взять псориаз под контроль и добиться стойкой ремиссии – жить без кожных и суставных проявлений. Для этого нужно при первых же подозрениях на наличие заболевания обратиться к врачу, строго соблюдать все рекомендации специалиста. Кроме того, пациенту с псориазом необходимо:
- исключить из рациона спиртные напитки, пряности, копченые, маринованные, консервированные продукты;
- избегать даже минимальных травм кожи: исключить посещение бани, сауны, использование жесткой мочалки;
- использовать специально подобранные средства ухода за кожей, в том числе мыло, гель для душа, шампунь;
- стараться избегать длительного пребывания на солнце, воздействия прямых солнечных лучей.
И последнее. Помните: нередко терапия псориаза и псориатического артрита малоэффективна не потому, что «не работает» тот или иной препарат. На первый план выходит «человеческий фактор»: лечение любых хронических заболеваний требует длительного времени и вовлеченности в процесс самого пациента. Но многие хотят быстрого эффекта, перестают соблюдать рекомендации лечащего врача и в итоге вместо долгожданного облегчения получают обострение заболевания. Сегодня в арсенале врачей и пациентов появились принципиально новые возможности – об этом стоит знать всем, кто столкнулся с проблемой неэффективности лечения или побочных действий препаратов. Возможно, борьба за чистую кожу и высокое качество жизни начинается именно сейчас!

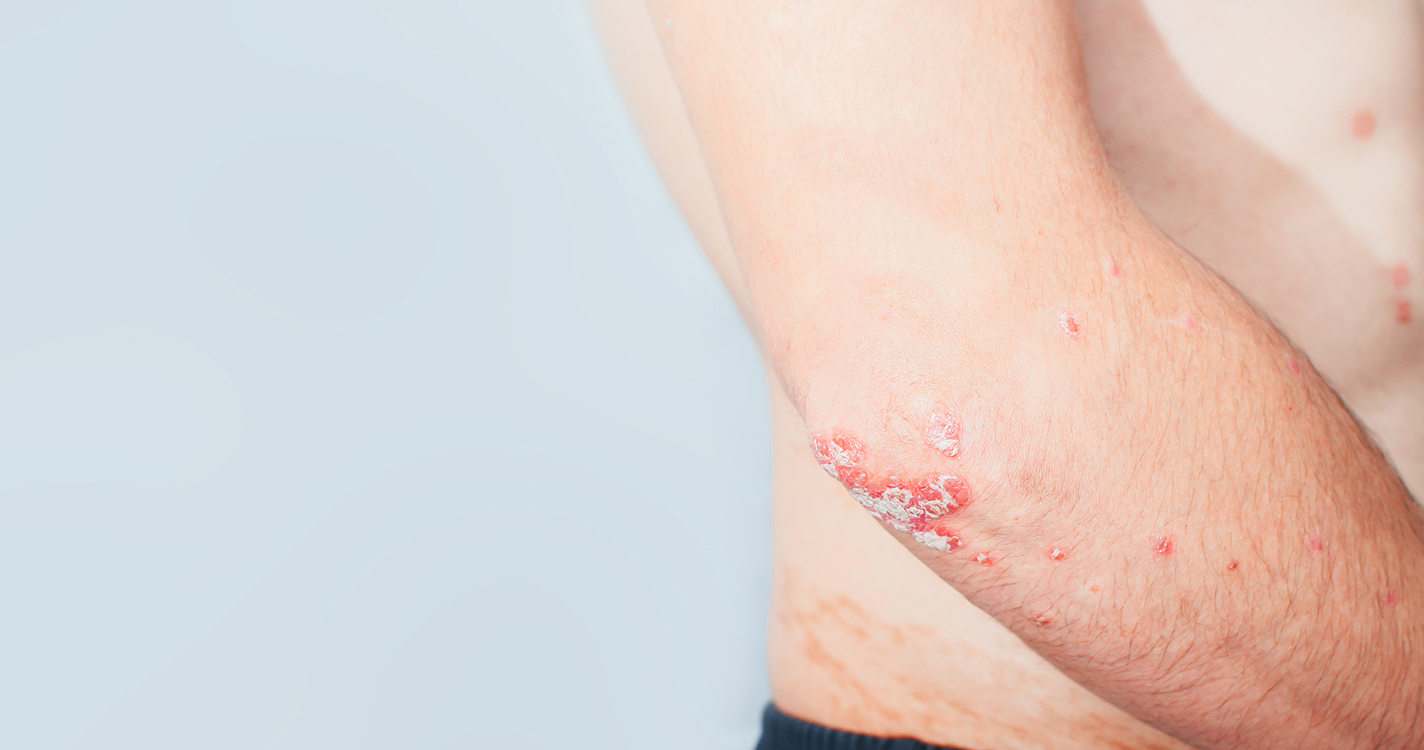
Псориаз – аутоиммунное заболевание, которое проявляется изменениями в эпидермисе. Ускоренное клеточное деление создает дефицит влаги, делает кожу сухой и неэластичной, у пациента формируются так называемые бляшки. Шелушение, зуд, воспаление – частые спутники псориаза. При неправильной гигиене возможно присоединение вторичной инфекции. Как ухаживать за псориазом и обрабатывать кожу, читайте в статье ниже.
Как меняется кожа при псориатическом поражении
В норме обновление клеток эпидермиса занимает 3-4 недели. При псориазе данный срок сокращается до 4-7 суток. Вследствие этого наступает деградация, и кожа теряет свои защитные свойства. Она становится уязвима к мелким травмам, склонна к воспалениям. Образующиеся бляшки с чешуйками могут быть болезненны и вызывать зуд.

Общие принципы ухода за кожей при псориазе направлены на:
- минимизацию микротравм;
- уменьшение раздражения от химических и механических воздействий;
- дополнительное питание;
- сохранение влаги.
Проблемные места не нужно расчесывать, ведь лишняя травматизация только усугубит воспаление. Следует избегать трения одежды: выбирайте предметы гардероба из натуральных мягких тканей, избегайте плотного прилегания.
Врачи не рекомендуют удалять ороговевшие чешуйки самостоятельно. Лучшим решением будет их естественное отшелушивание по мере восстановления целостности кожи.
Гигиенические процедуры при псориазе
Как ухаживать за кожей при псориазе, можно ли купаться в острой стадии болезни – нередко спрашивают пациенты. Частые банные процедуры не рекомендованы: при длительном воздействии воды бляшки размокают и начинают разрушаться, что может вызвать их разрастание. Американская ассоциация дерматологов рекомендует проводить в душе не более 5 минут. Допустимо периодическое принятие ванны, однако не дольше 15 минут.
Важна температура воды: она не должна быть слишком горячей или холодной. Оптимальный диапазон – 37-38 градусов.

Уход за телом при псориазе требует тщательного подбора моющих средств. Следует выбирать мыло или гель с нейтральным pH, без отдушек. Щелочные косметические средства могут вызвать дополнительное раздражение. Также стоит отказаться от скрабов и пилингов, которые оказывают механическое или химическое воздействие на кожу.
Не стоит выбирать косметические средства с активными ингредиентами или с большим количеством эфирных масел. Данные компоненты могут стать потенциальными раздражителями, вызвать негативную реакцию.
После душа кожу не нужно тереть полотенцем, необходимо ее аккуратно промокнуть, избегая микротравм. Особое внимание следует проявить в местах образования бляшек.
Чтобы удержать влагу на поверхности, врачи рекомендуют пользоваться эмолентами – специальными кремами, лосьонами и бальзамами, которые предупреждает дегидратацию кожи. Подбор косметических средств производится в каждом случае индивидуально.
Положительно на состояние кожи влияет мягкий загар.
Средства для волос
Уход за кожей головы при псориазе тоже предусматривает бережность. Шампуни выбирают с нейтральным PH, мягкого действия, направленные на предупреждение перхоти. Средства с дегтем, салициловой кислотой и мочевиной уменьшают зуд, дополнительно увлажняют кожу, снижают шелушение.

Специально для пациентов с псориазом разработаны кератолитические шампуни и кремы. Они помогают мягко удалить чешуйки с кожных покровов. Окрашивание можно проводить только щадящими составами и в фазе ремиссии. Нельзя сушить волосы горячей струей воздуха.
Косметические средства для ухода за кожей при псориазе
- Хорошо себя зарекомендовали косметические средства на салициловой кислоте. Они смягчают покровы и облегчают отделение чешуек. Процентное содержание актива подбирает врач. Не подходят для пациентов, страдающих диабетом.
- В качестве кератолитиков часто выступает молочная кислота, поэтому стоит обратить внимание на препараты, в состав которых она входит.
- Благотворно влияют на кожу препараты с содержанием смол. Их действие основано на подавлении деления клеток. Популярны косметические средства со смолами сосны, березы, каменноугольной смолой.
- Положительно на эпидермис влияют кремы и лосьоны, содержащие витамин D3. Он оказывает ранозаживляющее действие, сдерживает рост клеток.
Конкретный выбор уходовых средств часто зависит от места локализации сыпи и интенсивности ее проявления, поэтому лучше проконсультироваться с лечащим врачом.
Общие правила
Уход при псориазе требует максимального внимания к коже. Необходимо избегать контакта с агрессивными моющими средствами, при чем не только бытовой химией, но и мылом и шампунем.
Отдельное внимание уделяется постельному белью и одежде. Предпочтите работу, которая не предусматривает ношения грубой формы с дополнительными фиксирующими элементами, взаимодействия с химическими препаратами. Во время домашней уборки необходимо дополнительно защищать кожу, надевать перчатки.
Псориаз – системное заболевание, которое невозможно вылечить, но можно значительно облегчить его течение. Клиника "Псормак" в Москве предлагает эффективные и безопасные методы снятия обострений и перехода в стойкую ремиссию. Связаться с нами и заказать консультацию можно с помощью онлайн-формы на сайте или по телефону.
Многие дерматологические заболевания обладают ярко выраженной сезонностью. Псориаз — не исключение. Летом при псориазе обычно наблюдается улучшение, ремиссия благодаря солнечному свету. Но одно дело — просто гулять под солнцем, позволяя лучам улучшать состояние кожи, и совсем другое — загорать на пляже. Можно ли загорать при псориазе? А купаться? Давайте разберем летний уход за кожей при псориазе.
Как загорать при псориазе
Давайте сразу разберемся с тем, можно ли вообще загорать, если у вас псориаз. Псориаз может быть "зимним" (то есть обостряться зимой) и "летним". Из-за особенностей нашего климата гораздо чаще встречается именно первый тип заболевания. У подавляющего большинства пациентов летом наблюдается ремиссия. Им можно загорать. Но если вы знаете, что у вас обострение происходит именно летом, то лучше воздержаться от солнечных ванн. "Летний" псориаз обостряется именно от воздействия солнечных лучей, поэтому лучшим решением станет легкая закрытая одежда и пребывание в тени по возможности.

Как же загорать, если у вас "зимний" псориаз? Вот простые правила:
- Не пересушивайте кожу. Постарайтесь не лежать на солнце в самые жаркие часы, а также ограничьте время непрерывного загорания хотя бы 30 минутами.
- Увлажняйте кожу. Псориаз обостряется, когда кожа сохнет. На солнце и в жару она легко теряет влагу, и это может плохо сказаться на ремиссии псориаза. Помогите коже восстановить влагу — регулярно наносите увлажняющие кремы.
- Защищайтесь от вредного излучения. Этот совет актуален для всех людей, в том числе не страдающих от псориаза. Правда, им до сих пор многие пренебрегают. Прежде чем выйти на солнце, обязательно нанесите на открытые участки кожи солнцезащитный крем.
Все вышеперечисленное относится к естественному солнечному загару. А вот про солярий при псориазе у нас есть более подробная статья, советуем ознакомиться.
Можно ли купаться
При псориазе можно купаться, если это период ремиссии. Другими словами, как и в случае с загаром — важно, когда обостряется течение болезни именно у вас. Если у вас "зимний" псориаз, то летом можно искупаться в речке или в море. Если "летний" — придется плавать только зимой, в бассейне. Перед купанием в бассейне стоит нанести на бляшки немного вазелина, чтобы защитить их от агрессивного воздействия хлора.

Если псориаз сильно заметен на вашей коже, вам придется заранее провести беседу с людьми, в компании которых вы планируете отдыхать. Объясните им, что псориаз не заразен, и они ничем не рискуют, купаясь рядом с вами.
Во время обострений не стоит купаться ни в бассейне, ни в открытых водоемах. Дело в том, что при обострении псориаза кожа становится максимально уязвимой, и любые бактериальные заболевания, которые можно подхватить в воде, с легкостью попадут в ваш организм.
Уход за кожей при псориазе летом во многом зависит от того, когда заболевание обостряется лично у вас. Если летом наступает ремиссия, то вы можете и загорать, и купаться — но не забывайте пользоваться средствами, которые вам назначил врач для лечения псориаза. Если же летом у вас обострение, лучше воздержаться от похода на пляж и провести время где-нибудь в тени.
Псориаз — заболевание, требующее комплексного подхода к лечению. Для выхода в стадию стойкой ремиссии используются лекарственные препараты, методы физиотерапии [1] , лечебные диеты. Продлить период без выраженного воспаления можно, если грамотно ухаживать за кожей.
Роль ухода за кожей при болезни
При псориазе наблюдается ускоренное обновление верхнего слоя кожи. В норме клетки эпидермиса формируются 3-4 недели, а при заболевании этот процесс сокращается до 4-7 дней [2] . В результате кожа теряет эластичность, становится сухой, чувствительной. На поверхности тела появляются характерные псориатические бляшки. Человека беспокоит зуд на пораженных участках.
Грамотный уход за кожей помогает:
- устранять дискомфорт — снимать зуд, жжение;
- защищать кожу от присоединения вторичной инфекции, провоцирующей осложнения;
- ускорять заживление бляшек;
- успокаивать раздраженную кожу.
Правила гигиены при псориазе
Без регулярного очищения не обойтись. Водные процедуры помогают избавиться от внешних загрязнений и избытка кожного сала. С другой стороны, длительный контакт с водой в фазе обострения может ухудшить состояние кожи. Бляшки размокают, разрастаются, их площадь увеличивается [3] .
Чтобы избежать ухудшения, следует воздержаться от принятия ванны, а в душе проводить не более 5-10 минут. Температура воды должна быть средней — не выше 37-38 градусов. Жесткие губки использовать нельзя. Механическое воздействие может травмировать кожу, что приводит к появлению новых очагов.
Особое внимание уделяется выбору моющих средств. Ключевые критерии:
- нейтральный уровень pH;
- отсутствие отдушек;
- однородная текстура без абразивных частиц;
- минимальное количество (или полное отсутствие)
Кожу после душа нельзя растирать. Такая тактика лишь усилит раздражение. Участки с бляшками лучше аккуратно промокнуть мягким полотенцем.
При псориазе крайне важно следить за чистотой рук, чтобы уберечься от занесения патогенных бактерий на пораженную кожу. Во избежание расчесов лучше коротко подстричь ногти. Если поражена сама пластина, нужно отказаться от ее полировки или нанесения лака.
Косметика для ухода за кожей
- Увлажняющие. Такие средства защищают кожу от чрезмерной сухости, борются с шелушением и чувством стянутости, возвращают комфорт. При псориазе можно использовать эмоленты — особые аптечные средства с комплексным действием. Они доставляют воду в глубокие слои кожи, восстанавливают липидный барьер и способствуют заживлению повреждений.
- Отшелушивающие (кератолитики). Эти средства размягчают бляшки и способствуют оздоровлению кожи. В состав могут входить мочевина, молочная кислота, салициловая кислота.
При псориазе полезно использовать уходовые средства, содержащие витамин D3 [4] . Это вещество способствует подавлению воспаления и укреплению кожного барьера. Другая форма — витамин D2 синтезируется внутри организма под воздействием УФ-лучей. Соединение также ускоряет заживление, поэтому специалисты рекомендуют при псориазе принимать непродолжительные (не более 15-20 минут) солнечные ванны. Несмотря на пользу загара, игнорировать средства с SPF-фильтром не стоит. Они защищают чувствительную кожу от ожогов, которые при псориазе опасны не меньше, чем механические повреждения.
Лекарства от псориаза
Избавиться от болезни нельзя, но ее течение можно контролировать. Помогут в этом лекарственные препараты [5] наружного действия. Лечебные кремы и мази снимают зуд, запускают регенерацию эпидермиса, подавляют воспаление. Специалисты рекомендуют использовать препараты комплексного действия, содержащие сразу несколько активных компонентов [6] .
Универсальный помощник при псориазе — Акридерм СК. В его составе сразу два компонента — бетаметазон и салициловая кислота [7] . Такой состав обеспечивает комплексное действие. Средство проникает к очагу воспаления, способствуют заживлению псориатических бляшек и устранению симптомов псориаза — зуда, жжения, покраснения, отеков. Оно помогает бороться с патогенной флорой на поверхности кожи, что может способствовать снижению риска рецидива и присоединения вторичной инфекции. Этим оно отличается от монокомпонентных аналогов. Кроме того, препарат хорошо переносится и практически не вызывает побочных эффектов [8] .
Обострение псориаза сопровождается дискомфортом, но неприятных симптомов можно избежать, если в периоды ремиссии тщательно ухаживать за кожей. Важно избегать механических повреждений, защищаться от солнечных ожогов, регулярно пользоваться увлажняющими средствами, а при рецидивах применять назначенные специалистом препараты местного действия.
Информация о препаратах, представленная на сайте, не должна использоваться для самостоятельной диагностики и лечения заболеваний и не может служить заменой очной консультации врача.
© 2022 "АКРИХИН". Все права защищены. Использование любых материалов и данных сайта разрешается только с письменного согласия администрации сайта.
Читайте также:

