Чем лечить пузырчатку на слизистой рта
Обновлено: 28.04.2024
Что такое вирусная пузырчатка полости рта и конечностей у детей?
Вирусная пузырчатка полости рта и конечностей у детей – распространенная детская болезнь. Заболевание вызывает опухоль во рту, на руках, стопах, иногда на ягодицах и ногах. Опухоль во рту может причинять много боли и ребенку может быть трудно есть. Это неопасное заболевание и обычно все симптомы пропадают через неделю или около того.
Заболевание встречается в любое время года, но чаще всего вирусная пузырчатка рта и конечностей встречается летом и осенью.
Вирусная пузырчатка полости рта и конечностей не имеет ничего общего с другими заболеваниями, которые имеют похожие названия: ящур (иногда это заболевание еще называют молочницей) или « коровье бешенство ». Эти заболевания встречаются практически только у животных.
Что вызывает вирусную пузырчатку полости рта и конечностей у детей?
Вирусная пузырчатка полости рта и конечностей у детей – распространенная детская болезнь, вызываемая вирусом под названием энтеровирус (кишечный вирус).
Вирус легко распространяется при чихании и кашле. Вы также можете заразится, вступив в контакт с зараженным стулом, например, при смене подгузников. Очень часто вспышки заболевания наблюдаются в границах общины. Чаще всего дети распространяют заболевание в течение нескольких первых недель заболевания. Но вирус сохраняется в стуле и иногда может распространяться в течение нескольких месяцев после того, как волдыри уже стухли, а ранки затянулись.
Обычно проходит от 3 до 6 дней после того, как у человека, попавшего под воздействие вируса пузырчатки полости рта и конечностей, проявляются симптомы заболевания. Это называется инкубационным периодом.
Сначала ребенок может чувствовать себя уставшим, у него может воспалится горло, и подняться температур. Затем через день или два у ребенка могут появится ранки или волдыри на руках, стопах, во рту и иногда на бедрах. В некоторых случаях у ребенка появится сыпь до того, как выступят волдыри. Волдыри могут лопнуть и покрыться корочкой. Ранки и волдыри пропадают примерно через неделю.
Как ставится диагноз вирусная пузырчатка полости рта и конечностей у детей?
Доктор сможет поставить диагноз вирусная пузырчатка полости рта и конечностей основываясь на проявлении вышеописанных симптомов и основываясь на осмотре ранок и волдырей.
Как лечить это заболевание?
Предложите ребенку употреблять много прохладных напитков. Ребенку также можно предложить газированные напитки и мороженное.
Не давайте ребенку кислые или острые и пряные продукты и напитки, например, сальса или апельсиновый сок. Эти продукты могут раздражать ткани в ротовой полости.
Для уменьшения боли или для снижения жара, дайте ребенку ацетаминофен (например, Тайленол) или ибупрофен (например, Адвил). Не давайте ребенку аспирин, его связывают с возникновением синдрома Рейе.
Приучите всех членов семьи часто мыть руки. Очень важно помыть руки после смены подгузников заболевшего ребенка. Это происходит потому что вирус может сохраняться в стуле несколько месяцев подряд после того как волдыри прошли.
Если ребенок ходит в школу или в детский сад, поговорите с персоналом о том, когда ребенок может вернуться.
Ящур – вирусная инфекция, которая встречается у животных, например, у крупного рогатого скота, овец, свиней (парнокопытные животные). Это заболевание никак не связано с вирусной пузырчаткой полости рта и конечностей, которая встречается у людей – эти два заболевания вызваны абсолютно разными вирусами. Вирус, вызывающий развитие ящура, может распространяться от животного к животному при непосредственном контакте с инфицированным животным или в результате контакта с пищей или другими предметами, которые были заражены. Человек, ухаживающий за животными, может распространять заболевание от одного животного к другому через зараженную одежду, обувь, или другие зараженные предметы.
Коровье бешенство (коровья губчатая энцефалопатия, КГЭ) – это перерожденное и обычно фатальное заболевание, которое влияет на центральную нервную систему крупного рогатого скота, овец, коз. Люди не могут заболеть коровьим бешенством, но в очень редких случаях они болеют одной из форм этого заболевания под названием болезнь Крейтцфельда – Якоба, если употребляют в пищу нервные ткани (мозг или спинной мозг) скота, инфицированного коровьим бешенством. Никто точно не знает, что вызывает коровье бешенство. По одной из теорий заболевание вызвано изменением формы некоторых протеинов, которые встречаются в клетках животного. Подобные изменения могут быть вызваны другими анормальными протеинами под названием прионы. У инфицированных коров анормальные протеины (прионы) встречаются в мозгу, спинном мозге, и в малом кишечнике. По другой теории коровье бешенство вызвано вирусом, вызывающим изменение протеинов до аномального уровня (прионы).
Энтеровирус, например, вирус Коксаки и ЕСНО-вирусы, живут в кишечниках людей и других животных. Обычно энтеровирусы не вызывают заболеваний, но при определенных условиях это может произойти. Инфицированные люди передают вирусы друг от друга через загрязненную пищу, воду или другие предметы.
Пузырчатка представляет собой злокачественное заболевание, клинически проявляющееся образованием на невоспаленной коже и слизистых оболочках пузырей, развивающихся в результате акантолиза. Без лечения данное заболевание приводит к смерти больного. Болеют чаще женщины, чем мужчины, обычно после 40 лет.
Основные проявления данного заболевания характеризуют четыре клинические формы: вульгарная, вегетирующая, листовидная и себорейная (синдром Сенира — Ашера). Слизистая оболочка полости рта, по данным А. Л. Машкиллейсона, поражается при всех формах пузырчатки, кроме листовидной [3]. По данным Combes и Canisares (1950), Lever (1965), вульгарная пузырчатка у 62 % больных начинается с высыпаний на слизистой оболочке полости рта. По Н. Д. Шеклакову (1961), число таких больных составляет 67 %, по данным А.Л. Машкиллейсона — почти 85 % [2].
Общим для всех разновидностей пузырчатки признаком является акантолиз с образованием интраэпителиальных пузырей на слизистой оболочке полости рта и коже. Клинически акантолиз можно выявить путем легкого трения пальцем здоровой на вид кожи [1]. Вблизи пузырей, а иногда и в отдалении от них происходит при этом отслойка поверхностных слоев эпителия с образованием эрозии (симптом Никольского).
При потягивании за обрывки покрышки пузыря обнаруживается отслойка эпителия далеко за пределы видимой эрозии («краевой» симптом Никольского). С акантолизом связаны также увеличение пузыря по площади при надавливании на него пальцем (симптом Асбо — Хансена), приобретение пузырем формы груши под тяжестью экссудата, периферический рост эрозии. Данные симптомы обусловлены не только акантолизом, но и перифокальной отслойкой всего эпителия — эпидермолизом. Поэтому с целью подтверждения наличия акантолиза используют цитодиагностику — исследование поверхностного слоя клеток (метод Тцанка) [7].
Пузырчатка начинается, как правило, с поражения слизистых оболочек полости рта и зева. Пузыри, быстро вскрываясь, превращаются в болезненные, ярко-красные или покрытые белесоватым налетом эрозии, окаймленные обрывками эпителия — остатками покрышек пузыря [4]. Эрозии легко кровоточат при приеме пищи и при прикосновении инструментом. Язык отечен (рис. 1) .
Рис. 1. Эрозии слизистой оболочки щеки и десны ретромолярного пространства при обыкновенной пузырчатке
Отмечается резкая болезненность эрозий и неприятный запах изо рта. Гиперсаливация ухудшает самочувствие больных [2].
Увеличение частоты встречаемости данной патологии на приеме у врачей-стоматологов привело к необходимости совершенствования местного лечения пузырчатки.
В настоящее время больных обыкновенной пузырчаткой лечат кортикостероидами, которые применяют в средних (80—120 мг в сутки) или в ударных дозах (120—200 мг в сутки). Препарат в высокой суточной дозе принимают до прекращения высыпаний и почти полной эпителизации эрозий. Эпителизация кожных поражений в различных отделах туловища наступает обычно в течение нескольких недель (рис. 2) , эрозии на слизистой оболочке полости рта заживают гораздо медленнее, течение заболевания осложняется за счет присоединения инфекции, особенно при низком уровне гигиены, интенсивном кариозном процессе.
Рис. 2. Клинические проявления пузырчатки с локализацией на спине и боковых отделах туловища
Следует отметить, что методы и средства лечения пузырчатки с локализацией на слизистой оболочке полости рта дерматовенерологами не изменялись на протяжении последних пятидесяти лет. Сегодня местная терапия сводится к назначению частых полосканий растворами антисептиков, 0,5%-ного раствора новокаина, смазыванию раствором метиленового синего 1%-ного, краской Кастеллани, обработке эрозий облепиховым маслом [5]. Необходимо отметить, что эти средства быстро смываются слюной и не имеют длительного лечебного действия. В этой связи для повышения эффективности лечения обыкновенной пузырчатки целесообразно использовать средства, обладающие высоким адгезивным, обезболивающим, кератопластическим, противовоспалительным и сорбционным эффектом.
Цель исследования: повышение эффективности комплексной терапии пузырчатки за счет использования разработанной адгезивной поликомпонентной мази в сочетании с имудоном.
Материалы и методы
Всего под наблюдением находилось 67 пациентов в возрасте от 32 до 75 лет, среди которых было 27 мужчин и 40 женщин. Обследуемые были разделены на 3 группы в зависимости от проводимого местного лечения. Общее лечение во всех группах заключалось в приеме ударных доз (80—120 мг в сутки) преднизолона.
Первую группу составили 23 пациента, которым проводили следующее местное лечение: частые полоскания растворами 0,05%-ного перманганата калия, 2%-ной соды, 0,5%-ного новокаина, настоем чая, смазывание эрозий раствором 1%-ного метиленового синего, краской Кастеллани, облепиховым маслом.
Во вторую группу вошли 24 пациента, местную терапию проводили с использованием разработанной мази (положительное решение о выдаче патента РФ на изобретение по заявке № 2011145561 (068218) от 01.11.2011). Состав мази: гель «Лидоксор», «Солкосерил дентальная адгезивная паста», «Полисорб-МП», облепиховое масло. В третьей группе у 20 пациентов, проводилось лечение разработанной мазью в сочетании с имудоном.
Характеристика компонентов разработанной мази
Облепиховое масло обеспечивает кератопластическое действие за счет содержания необходимых макро- и микроэлементов, включая витамины Е, С, В1, В2, В6, F, Р, фолиевую кислоту, флавоноиды (рутин), дубильные вещества, нормализует местный обмен веществ. «Солкосерил дентальная адгезивная паста» (Рег. № 015194/01-2003) обеспечивает ускорение заживления, обезболивание и защиту раневой поверхности. Кроме этого, паста обеспечивает высокую адгезию лекарственных компонентов, введенных в состав композиции, к влажной слизистой оболочке и, как следствие, гарантирует длительное депонирование всех лекарственных компонентов мази в слизистой.
«Полисорб МП» — неорганический, неселективный, полифункциональный энтеросорбент на основе высокодисперсного кремнезема с размерами частиц от 5 до 20 нм. Добавление «Полисорба МП» в состав мази помимо выраженных антисептических свойств придает всей композиции высокие сорбционные (детоксикационные и антиоксидантные) свойства, блокирует агрессивное действие свободных радикалов. Стоматологический гель «Лидоксор» представляет собой высокоэффективное местнообезболивающее средство, содержащее 2%-ный лидокаина гидрохлорид, экстракты ромашки, тысячелистника, ксилитол, ароматизатор.
Имудон — иммуностимулирующее средство, приготовленное из смеси белковых веществ с антигенными свойствами, извлеченных путем лиофилизации из бактерий, которые являются в обычных условиях возбудителями воспалительных заболеваний глотки и полости рта. Противовоспалительные и противоинфекционные свойства препарата обусловлены особенностями иммунобиологического действия, которое заключается в повышении активности фагоцитов с качественным улучшением фагоцитоза, а также в повышении содержания лизоцима в слюне, стимуляции и увеличении количества иммунокомпетентных клеток, которые отвечают за продукцию антител, повышение титра местных антител (секреторный IgА слюны).
Препарат использовали в виде таблеток, которые рекомендовали рассасывать во рту, не разжевывая, с интервалом 2 ч.
Оценку клинической эффективности методов лечения проводили путем ежедневного измерения площади эрозий с использованием миллиметровой сетки по формуле: S=m1+m2+m3+m4 / n, где m1, m2, m3, m4 — площадь каждой эрозии на внутренней поверхности щек, неба, десен и губ, n — количество измерений.
Пациенты находились на лечении в Краевом клиническом кожно-венерологическом диспансере Ставрополя.
Результаты и обсуждение
Таблица № 1. Сроки эпителизации эрозий слизистой оболочки полости рта и губ в различных группах наблюдения
Примечание: p 1 — показатель вероятности ошибки при сравнении с показателями на 7-е сутки; p 2 — показатель вероятности ошибки при сравнении с показателями на 14-е сутки; p 3 — показатель вероятности ошибки при сравнении с показателями на 21-е сутки.
Окончательное заживление эрозий к концу второго месяца наблюдения отмечено лишь у 3 больных (13,1 %), у 20 больных данной группы (86,9 %) полная эпителизация эрозий слизистой оболочки полости рта наступила в сроки от 2 до 3 месяцев после начала лечения.
Во второй группе процессы эпителизации проходили быстрее, чем в первой, в том числе и за счет хорошей адгезии мази к влажной слизистой оболочке полости рта. Введение в состав мази геля «Лидоксор» обеспечивало местное обезболивание, приносящее облегчение при приеме пищи.
Наблюдение за пациентами второй группы на 7-е сутки показало, что у всех пациентов наступила эпителизация 40,6 % эрозий, на 14-е отмечено заживление 54,5 % образований и на 21-е сутки — 65,5 % эрозий. У 2 пациентов (8,3 %) на фоне старых эрозий появились новые очаги.
Клинический случай
Пациентка М., 59 лет, амб. карта № 7620.
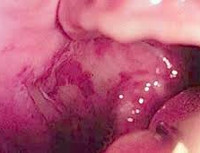
Жалобы: боли при приеме пищи, разговоре, на появление пузырей, эрозий на слизистой оболочке полости рта и красной кайме губ. Неприятный запах изо рта. Объективно: на слизистой оболочке щек, неба, красной кайме губ круглые и овальные эрозии, кровоточащие при приеме пищи, пузыри, которые моментально вскрываются при прикосновении (рис. 3) .
Рис. 3. Больная М., 59 лет. Эрозии на внутренних поверхностях щек и небе
Эрозии ярко-красного цвета, некоторые покрыты серовато-белым налетом и располагаются на фоне неизмененной слизистой оболочки полости рта. По периферии образований видны обрывки покрышек пузырей, при потягивании за которые вызывается «краевой» симптом Никольского. Отмечается увеличение пузырей по площади при надавливании пальцем (симптом Асбо — Хансена), приобретение пузырем формы груши под тяжестью экссудата, периферический рост эрозий (рис. 4) .
Рис. 4. Та же больная. Проявления пузырчатки на красной кайме губ
Проведена дифференцированная диагностика с заболеваниями, сопровождающимися появлением пузырей, включая пузырные дерматозы. Исключены фиксированная медикаментозная эритема и неокантолитическая пузырчатка. При проведении цитологического исследования в мазках-отпечатках обнаружены клетки Тцанка (круглые акантолитические клетки с крупным рыхлым ядром, цитоплазма двуслойная). Иммунофлуоресцентный метод: в сыворотке крови обнаружены антитела типа IgG. Отмечается субфебрильная температура.
Диагноз: вульгарная пузырчатка слизистой оболочки полости рта.
Лечение. Назначен курс общей терапии с использованием кортикостероидов (120 мг в сутки).
Выводы
Полученные данные показали, что проведенное лечение в первой группе оказалось недостаточно эффективным по сравнению со второй и третьей группами. Использование разработанной мази (вторая группа), особенно в сочетании с имудоном (третья группа), позволило ускорить заживление эрозий, предотвратить развитие воспалительных осложнений и сократить период полной эпителизации пораженной слизистой оболочки при пузырчатке.
Пузырчатка – хронический злокачественный аутоиммунный дерматоз, сопровождающийся развитием интраэпидермальных пузырей на коже и слизистых оболочках вследствие акантолиза, имеющих тенденцию к генерализации и слиянию между собой, характеризующийся отложением IgG в межклеточном пространстве эпидермиса [1,6] .
Категория пациентов: взрослые.
Пользователи протокола: дерматовенерологи, аллергологи, терапевты, врачи общей практики.
Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию.
Высококачественный (++) систематический обзор когортных или исследований случай-контроль или высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с не высоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию.
Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++или+), результаты которых не могут быть непосредственно распространены на соответствующую популяцию.

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 800 RUB / 4500 KZT / 27 BYN - 1 рабочее место в месяц

Автоматизация клиники: быстро и недорого!
- Подключено 300 клиник из 4 стран
- 1 место - 800 RUB / 4500 KZT / 27 BYN в месяц
Мне интересно! Свяжитесь со мной
Классификация
Выделение различных клинических форм пузырчатки условно, так как клиническая картина одной формы может напоминать картину другой, кроме того возможен переход одной формы в другую.
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Минимальный перечень обследования, который необходимо провести при направлении на плановую госпитализацию: согласно внутреннему регламенту стационара с учетом действующего приказа уполномоченного органа в области здравоохранения.
Основные (обязательные) диагностические обследования, проводимые на стационарном уровне (при плановой госпитализации проводятся диагностические обследования не проведенные на амбулаторном уровне):
- цитологическое исследование на наличие акантолитических клеток в мазках – отпечатках со дна эрозий.
Дополнительные (необязательные) диагностические обследования, проводимые на стационарном уровне (при плановой госпитализации проводятся диагностические обследования непроведенные на амбулаторном уровне):
- гистологическое исследование биоптата – позволяет обнаружить внутриэпидермальное расположение щелей и пузырей;
- метод прямой иммунофлюоресценции – устанавливает наличие иммуноглобулинов класса G в межклеточном пространстве эпидермиса.
Диагностические мероприятия, проводимые на этапе скорой неотложной помощи: нет.
- кожные высыпания на слизистых оболочках полости рта, носа, глотки и/или красной кайме губ, вокруг естественных отверстий;
Наиболее частая форма заболевания, характеризующаяся наличием пузырей различных размеров с тонкой вялой покрышкой, с серозным содержимым, возникающих на видимо неизмененной коже и/или слизистых оболочках полости рта, носа, глотки, гениталий. Первые высыпания чаще всего появляются на слизистых оболочках полости рта, носа, глотки и/или красной кайме губ. Больных беспокоят боли при приеме пищи, разговоре, при проглатывании слюны. Характерный признак – гиперсаливация и специфический запах изо рта.
Через несколько месяцев процесс приобретает более распространенный характер с поражением кожного покрова. Пузыри сохраняются непродолжительное время (от нескольких часов до суток). На слизистых оболочках их появление иногда остается незамеченным, поскольку покрышки пузырей – тонкие, быстро вскрываются, образуя длительно незаживающие болезненные эрозии. Некоторые пузыри на коже могут ссыхаться в корки. Эрозии при пузырчатке обычно ярко-розового цвета с блестящей влажной поверхностью. Они имеют тенденцию к периферическому росту, возможна генерализация кожного процесса с формированием обширных очагов поражения, ухудшением общего состояния, присоединением вторичной инфекции, развитием интоксикации и смертельным исходом. Одним из наиболее характерных признаков акантолитической пузырчатки является симптом Никольского – клиническое проявление акантолиза, который при вульгарной пузырчатке может быть положительным как в очаге поражения, так и вблизи от него, а также на видимо здоровой коже вдали от очага поражения.
Пузырчатка относится к группе потенциально смертельных дерматозов, поражающих кожные покровы и слизистые оболочки. Клинически она проявляется появлением везикул или пузырей, которые в полости рта диагностируются в первую очередь и предшествуют симптомам поражения кожи. В некоторых случаях везикулы в полости рта могут возникать даже за несколько месяцев до того, как признаки пузырчатки на теле станут клинически диагностируемыми. Именно поэтому симптомы поражения слизистой полости рта, учитывая их первичную природу, могут помочь в постановке правильного диагноза и предоставлении своевременного и адекватного лечения, что крайне важно для снижения риска неблагоприятных последствий при таком опасном заболевании как пузырчатка. В данной статье представлен клинический случай вульгарной пузырчатки, первые симптомы которой были обнаружены в области языка, что еще больше подтверждает значимость своевременной диагностики патологий полости рта в профилактике и лечении общесоматических заболеваний.
Вульгарная пузырчатка является наиболее распространенным заболеванием среди патологий группы Pemphigus, которые представляют собой потенциально смертельные аутоиммунные поражения кожи и слизистых оболочек. Как правило, она характеризуется появлением пузырей в области полости рта, которые в 50% случаев являются первичными и предшествуют клинически диагностируемым признакам болезни в области кожных покровов. Пик заболеваемости приходится на период между 40 и 50 годами жизни. Клинически поражения полости в большинстве случаев проявляются в форме волдырей, которые быстро лопают, формируя болезненные эрозии. Зачастую поражаются слизистые оболочки щек, губ и мягкого неба. Диагноз ставиться на основе верифицированных клинических проявлений и подтверждается путем изучения материала биопсии. Для окончательного подтверждения диагноза вульгарной пузырчатки используют имуннофлюоресцентный метод идентификации антител. Учитывая первичную природу поражений тканей полости рта, на стоматолога полагается огромная ответственность за верификацию подобных поражений, регистрация которых на раннем периоде обеспечивает эффективность терапевтических манипуляций в будущем. В данной статье представлен клинический случай вульгарной пузырчатки с первичным поражением поверхности языка, ранняя диагностика которого помогла сформировать оптимальный алгоритм эффективных лечебно-профилактических мероприятий в будущем, тем самым минимизируя риск неблагоприятного исхода.
Клинический случай вульгарной пузырчатки с поражением тканей полости рта и без клинических признаков патологии в области кожных покровов
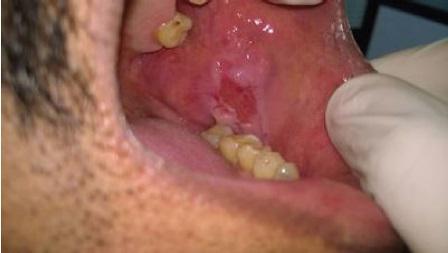
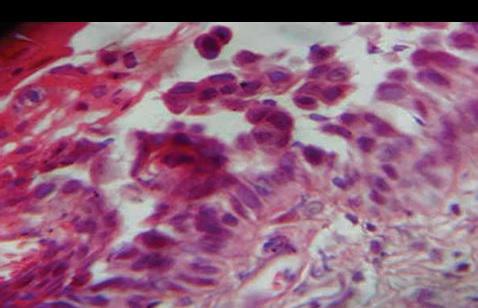
55-летний мужчина обратился в стоматологическую клинику по поводу болезненных незаживающих язв на заднелатеральной поверхности языка и слизистой оболочке щеки. Исходя из анамнеза было установлено, что данные поражения провоцируют у пациента чувства дискомфорта и жжения, которые не проходят на протяжении последних шести месяцев. Пациент подтвердил, что некоторое время назад на щеке сформировался волдырь, который быстро лопнул, после чего в области щеки и языка появились присутствующие язвенные поражения. В области щеки язва имела овоидную форму размером 2 см × 2 см со скошенными краями вдоль линии окклюзии от 35 до 37 зубов (фото 1). На языке поражение было меньшим, размером 1 см × 1 см, также овальной формы, покрытое желтой коркой (фото 2). Убедившись в отсутствии травмирующих агентов по типу острых зубных краев, бугров или неадекватных границ протеза, был поставлен предварительный диагноз везикулобуллезного поражения по типу пузырчатки, пемфигоида, или буллезной формы красного плоского лишая. После проведения инцизионной биопсии были сформированы биоптаты пораженных тканей, подлежащие дальнейшему гистологическом исследованию. Биопсионный материал также был сформирован из области тканей, граничащих с участком патологии, в дальнейшем его отправили на дополнительный иммунофлюоресцентный анализ. Результаты гистопатологического исследования обоих патологических участков были идентичны: в структуре биоптатов были обнаружены изъязвленный многослойный плоский эпителий со следами отслоения базального слоя (фото 3) и круглые акантолитические клетки Тцанка с гиперхромными ядрами (фото 4). Ниже участков отслоения базальные клетки были прикреплены к структуре соединительной ткани, в которой наблюдался плотный воспалительный инфильтрат из плазматических клеток. Данная картина морфологически напоминала вульгарную пузырчатку, что, в конечном счете, было подтверждено результатами имуннофлюоресцентного анализа и верификацией депо IgG и С3 (комплемента) вдоль остистой межклеточной области.
Фото 1: Язва овоидной формы в области слизистой оболочки левой щеки.
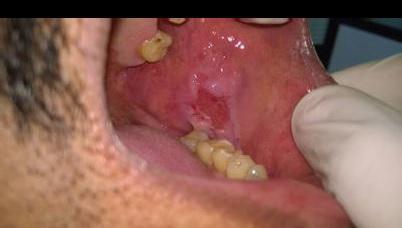
Фото 2: Язва, покрытая желтой коркой, на латеральнозадней поверхности языка.
Фото 3: Супрабазальное отслоение в структуре эпителия (окраска гематоксилин-эозином, × 100).
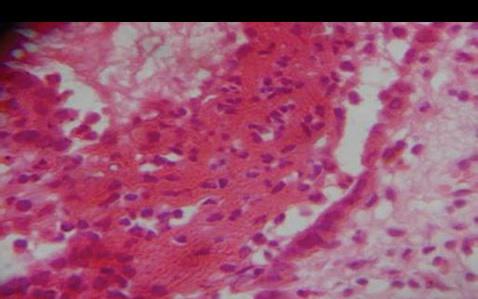
Фото 4: Акантолитические клетки Тцанка в области супрабазального отслоения (окраска гематоксилин-эозином, × 400).
Название вышеописанной патологии происходит от греческого слова, означающего "пузырь", при этом данный термин охватывает целый ряд потенциально фатальных аутоиммунных поражений кожи и слизистых оболочек, при которых происходит формирование интраэпителиальных булл. Пузыри возникают в эпителии в результате иммунной реакции аутоантител IgG в ответ на появление структурных белков десмосом – десмоглеинов 1 и 3. В последнее время немалую роль в развитии патологии предоставляют антигену десмоглеину 4 и другим антигенам недесмоглеиновой природы по типу человеческого альфа-9-ацетилхолин-рецептора, который регулирует адгезию кератиноцитов и связывание кератиноцитоподобных производных (пемпгакисна и катенина). В ходе нарушения взаимодействия данных субстанций происходит процесс акантолиза и отслоения супрабазального слоя.
Пузырчатка, как правило, поражает пациентов возрастом от 40 до 50 лет и при этом чаще встречается у женщин, нежели у мужчин. Более, чем в 50% случаев, у больных пузырчаткой были обнаружены первоначальные проявления на слизистой оболочке полости рта с последующим вовлечением кожи в патологический процесс. Средняя продолжительность симптомов в полости рта до появления других признаков болезни составляла от 3 месяцев до одного года.
В вышеописанном клиническом случае пациент обратился за помощью по поводу поражений слизистой оболочки полости рта, которым предшествовало появления пузыря в области щеки. После разрыва пузыря, на его месте сформировалась болезненная эрозия, которая беспокоила пациента на протяжении четырех месяцев. На коже не было обнаружено никаких участков поражения, но наличие патологии на слизистой полости рта с характерными болью и жжением – уже является полноценным аргументом для постановки предварительного диагноза вульгарной пузырчатки. Согласно данным литературы, данная патология в большинстве случаев начинает проявляться именно стоматологическими симптомами, и уже после мигрирует на область кожных покровов. Интересно, что поражение языка при вульгарной пузырчатке является редким проявлением, но в нашем случае именно оно, а также наличие поражения в области щеки, стали первыми признаками патологии. Поскольку клинические проявления вульгарной пузырчатки по своей природе похожи на признаки рубцующегося пемфигоида и буллезной формы красного плоского лишая, диагноз всегда нужно подтверждать с помощью гистопатологии и имуннофлюоресцентного анализа. После исследования биоптатов в их составе были обнаружены признаки супрабазального расслоения и акантолитические клетки Тцанка, которые формируются вследствие образования интраэпителиальных булл. При имуннофлюоресцентном анализе была обнаружена типичная картина депозиции IgG и комплемента C3 в форме рыбной сети среди структуры остистого слоя, как проявление аутоиммунной реакции при вульгарной пузырчатке. Таким образом, и гистопатологическое, и имуннофлюоресцентное исследования подтвердили диагноз Pemphigus vulgaris.
Лечение вульгарной пузырчатки, как правило, проводится посредством местного и общего приема кортикостероидных препаратов. Суть терапии сводится к системной иммуносупресии посредством приема кортикостероидов и адъювантных препарато, по типу метотрексата, циклофосфамида и т.д. Холинергические препараты в свою очередь помогают остановить процесс акантолиза в структуре эпителия. Нашему пациенту после индивидуальной консультации в дерматологическом отделении было назначено прием 100 мг дексаметазона в течение 3 дней вместе с 500 мг циклофосфамида. Данный курс планируется продлить еще на два цикла с интервалом в 4 недели. В период 4 недельного промежутка пациенту был назначен прием 30 мг Висолина в таблетированной форме. После 2 недельной стероидной терапии было обнаружено заживление участков поражения щек и языка, что указывает на положительный результат терапии.
Поскольку вульгарная пузырчатка является смертельным заболеванием, ранняя диагностика ее первых симптомов на слизистой оболочке полости рта имеет важное значение для эффективной профилактики будущих осложнений. Диагноз пузырчатки основывается на регистрации клинических признаков, а также на результатах гистопатологического и иммунофлюоресцентного исследований. Но в большинстве случаев самих только клинических признаков поражения слизистой полости рта вполне достаточно, чтобы заподозрить данную патологию. Такой подход, в свою очередь, содействует своевременному лечению, которое помогает избежать большинства нежелательных и даже фатальных последствий. Тем не менее, регулярный долгосрочный контроль имеет не менее важное значение для выявления возможных признаков рецидива заболевания, которое крайне важно вовремя остановить.
Авторы: Diana Kuriachan, Rakesh Suresh, Mahija Janardhanan, Vindhya Savithri
Красный плоский лишай полости рта – хронический стоматодерматоз, сопровождающийся появлением элементов в виде узелков, папул, бляшек, эрозий, пузырей и воспалительно-дистрофическими поражениями слизистой оболочки ротовой полости. Для диагностики, в т. ч. дифференциальной, необходим тщательный осмотр, сбор анамнеза, проведение лабораторных и инструментальных исследований: биопсии с морфоцитологическим анализом материала, иммунофлюоресценции, люминесцентной диагностики, определения микротоков, биохимического исследования крови и аллергологических проб. Лечение подбирается индивидуально и включает в себя комплекс из медикаментов местного и общего воздействия.
Общие сведения
Красный плоский лишай (КПЛ) полости рта - патология слизистой оболочки, для которой характерно формирование различных элементов с нарушением трофических процессов в пораженных тканях. Данное заболевание можно отнести к наиболее распространенным дерматозам полости рта, его изолированные признаки встречаются примерно у 2% населения, однако среди больных кожной формой КПЛ оральные проявления развиваются у 50-75%. Пациентами, как правило, являются женщины в возрасте 30-50 лет, значительно реже патология встречается у пожилых людей и детей. Патологические очаги располагаются в задних отделах щек и позадимолярной области, на деснах, языке, губах, слизистой оболочке твердого неба. Красный плоский лишай полости рта – незаразная патология, ее возникновение связано с индивидуальной предрасположенностью конкретного индивида.

Причины красного плоского лишая полости рта
На сегодняшний день в стоматологии не сложилось общепризнанной теории, и наиболее прогрессивным взглядом на механизм возникновения заболевания считается иммунно-аллергическая гипотеза, рассматривающая его как многофакторную патологию, в основе которой - нарушение процессов иммунной регуляции. Под воздействием экзогенных и эндогенных факторов изменяется клеточный иммунитет. Так, большая часть Т-клеток воспалительного инфильтрата относится к группе CD8 +, а активация Т-клеток напрямую связана с повышением уровня Th1 цитокинов и молекул межклеточной адгезии в клетках Лангерганса и макрофагах. Как следствие, возникает интенсивный воспалительный ответ. Еще одним механизмом этиопатогенеза красного плоского лишая полости рта выступает дегрануляция тучных клеток и активация матричных металлопротеиназ. По мнению некоторых ученых, хронический характер заболевания также связан с недостаточностью иммуносупрессивных механизмов.
К провоцирующим факторам относят хронический стресс и сильные нервные потрясения. Большинство пациентов имеют проблемы с состоянием ЖКТ, поджелудочной железы и печени. Ряд исследователей отмечают взаимосвязь КПЛ с эндокринными и сердечно-сосудистыми расстройствами, в частности, сахарным диабетом и гипертонической болезнью. Сочетание двух последних нозологий с КПЛ носит название «синдрома Гриншпана». К возникновению заболевания может приводить травматизация слизистой рта острыми краями зубов, нависающими пломбами, неграмотно подобранными протезами. Использование протезов из разнородных металлов провоцирует появление гальванических токов, изменяющих работу ряда ферментов слюны и являющихся триггером красного плоского лишая в полости рта.
Существуют также данные о токсико-аллергической природе заболевания. Так, лихеноидная реакция полости рта описана у пациентов, чья деятельность связана с проявкой цветной кинопленки, контактирующих с парафенилдиамином и имеющих в анамнезе данные о длительном приеме тетрациклина и препаратов золота.
Симптомы красного плоского лишая полости рта
В отечественной классификации принято различать шесть форм КПЛ: типичную, экссудативно-гиперемическую, гиперкератотическую, эрозивно-язвенную, буллезную и атипичную. Каждая имеет свои особенности течения, но при любых вариантах заболевания происходит образование патологических очагов или дефектов слизистой оболочки полости рта. Во многих случаях пациенты не высказывают каких-либо жалоб, но для некоторых форм характерны боль и жжение во рту, усиливающиеся в процессе приема пищи.
У 45% пациентов диагностируется типичная форма. При осмотре выявляют мелкие (диаметром до 2 мм ) серовато-белые узелки полигональной формы, при слиянии образующие рисунок кружев. При экссудативно-гиперемическом варианте папулы серого цвета определяются на фоне отечной и гиперемированной слизистой оболочки. Данная форма красного плоского лишая полости рта характерна для 25% пациентов. Для гиперкератотической формы свойственно наличие серых бляшек, имеющих тенденцию к постепенному огрубению и возвышению над окружающими тканями. Некоторые пациенты при этом отмечают чувство сухости и шероховатости во рту.
Наиболее тяжелой формой, диагностируемой у 23% пациентов, считается эрозивно-язвенная. Ее характеризует выраженное воспаление и формирование на слизистой оболочке эрозий и язв разнообразной формы. Их поверхность покрывает фибринозный налет, при его удалении патологические элементы начинают кровоточить. При данной форме КПЛ пациенты обычно предъявляют жалобы на сильные боли и чувство жжения.
Буллезная форма диагностируется лишь у 3% пациентов и сопровождается образованием плотных пузырей диаметром до 1,5 см с геморрагическим экссудатом. Максимум через двое суток пузыри вскрываются, оставляя после себя эрозии неправильной формы, покрытые фибринозной пленкой. При буллезной форме дно эрозий быстро эпителизируется. Атипичная форма КПЛ встречается в 4% случаев, элементы локализуются преимущественно на верхней губе и деснах. При осмотре нередко можно выявить расширение устьев слюнных желез.
Важно отметить, что у одного больного одновременно могут наблюдаться признаки нескольких форм заболевания или трансформация одного вида в другой. Болезнь имеет хроническое течение с наличием периодов обострения. При красном плоском лишае полости рта существует вероятность малигнизации патологических элементов. Озлокачествление встречается всего у 1% пациентов, обычно у лиц пожилого возраста, имеющих длительный анамнез эрозивно-язвенной формы КПЛ. В этом случае отмечается уплотнение инфильтрата в основании патологического элемента и усиление процессов кератинизации.
Диагностика красного плоского лишая полости рта
Для полноценной диагностики необходимо собрать подробный анамнез, включающий данные о генетической предрасположенности, перенесенных и сопутствующих патологиях, наличии провоцирующих факторов, аллергологической и иммунологической отягощенности и этапности развития симптоматики. Врачу-стоматологу следует помнить о возможности поражения кожных покровов и уточнить этот момент у пациента. Необходимо оценить состояние ортопедических конструкций, особенно если речь идет о металлических протезах. В таких случаях определяется электрохимический состав слюны и наличие микротоков. При необходимости пациента направляют на консультацию к дерматологу, неврологу, гастроэнтерологу, эндокринологу, аллергологу-иммунологу и т. д. Может потребоваться биохимический анализ крови, оценка иммунного статуса и аллергологические пробы для выявления сенсибилизации к медикаментам, химическим и стоматологическим материалам.
Но главным инструментом диагностики красного плоского лишая полости рта является биопсия с дальнейшим гистологическим исследованием полученного материала. К достоверным признакам заболевания относится умеренно выраженная гиперплазия эпителия, признаки гипер- и паракератоза, гранулеза. При этом в базальном слое отмечается незначительная вакуолизация, которая при затяжном течении приобретает характер выраженной дегенерации. В субэпителиальных слоях обнаруживается лимфоидный инфильтрат. При подозрении на малигнизацию необходимо провести цитологическое исследование полученного образца на наличие атипичных клеток. Важную роль в диагностике играет прямая иммунофлюоресценция, при которой в субэпителиальных слоях отмечается скопление IgM (реже IgA и С3). Для подтверждения диагноза мазки-отпечатки с поверхности папул рассматривают в лучах лампы Вуда, где патологические элементы дают желтовато-оранжевое свечение.
Дифдиагностика основывается на сравнительной морфологии патологических элементов. Красный плоский лишай полости рта следует отличать от кандидоза, дискоидной красной волчанки, вторичного сифилиса, лейкоплакии и ранних стадий плоскоклеточного рака. Для форм, сопровождающихся наличием эрозий, проводят дифференциальную диагностику с афтозными поражениями, пемфигоидом, вульгарной пузырчаткой, многоформной эритемой, токсико-аллергическими реакциями и острыми формами СКВ.
Лечение красного плоского лишая полости рта
Подбор медикаментов производят, исходя из причины, остроты процесса и сопутствующих патологий. При бессимптомном течении и единичных папулезных элементах порой даже не требуется какого-либо медикаментозного вмешательства. Эрозивные и язвенные поражения, напротив, нуждаются в своевременной терапии, в противном случае велик риск ухудшения состояния пациента и присоединения инфекции. Для купирования воспалительного процесса используются топические кортикостероиды. Пероральные формы применяют только в крайне тяжелых случаях. При первых признаках улучшения дозировку препарата необходимо снизить и в дальнейшем произвести отмену во избежание побочных эффектов. Помимо топических стероидов, местное лечение заболевания включает в себя обезболивание (раствор анестезина или пиромекаина) и ускорение регенерации (метилурацил, витамин Е в масле). Для профилактики кандидоза на фоне применения стероидных гормонов рекомендуется прием противогрибковых средств перорально (флуконазол, Нистатин) или в виде мазей (Гризеофульвин, Кетоконазол). В ряде случаев с целью местной иммуносупрессии могут назначаться топические ингибиторы кальциневрина (Такролимус, Пимекролимус). Для ускорения регенерации тканей рекомендуется прием поливитаминов.
Всем пациентам с нервными расстройствами необходима седативная терапия (настойка валерианы и пустырника, Феназепам, Сибазон). Пациентам с отягощенным аллергологическим анамнезом требуется гипосенсибилизирующая терапия (Кларитин, Зиртек, Эриус). Если заболевание сопровождается иммунодефицитом, назначают иммуномодулирующую терапию (Ликопид, Миелопид, Интерферон). Для улучшения активности ферментов и ускорения синтеза нуклеиновых кислот используются противомалярийные препараты (Делагил, Резохин).
Также эффективны физиотерапевтические методы (электро- и фонофорез), а некоторым пациентам с длительно незаживающими эрозиями при вероятности малигнизации рекомендуется хирургическое вмешательство. Кроме того, всем без исключения пациентам необходимо провести полноценную санацию полости рта и устранить все раздражающие факторы (острые края зубов, нависающие пломбы, травмирующие ортопедические конструкции) и очаги хронического воспаления (кариес, пульпит, пародонтит). Необходимо отказаться от курения, спиртного, горячей и острой пищи и придерживаться щадящей диеты. Важно не допускать нервного перенапряжения и по возможности избегать стрессов.
Прогноз и профилактика красного плоского лишая полости рта
Своевременная постановка диагноза и выявление причин позволяют подобрать патогенетическую терапию и провести успешное лечение. В таком случае прогноз заболевания благоприятный. Но поскольку красный плоский лишай полости рта относится к хроническим дерматозам, пациент должен находиться на диспансерном учете и регулярно проходить обследование у дерматолога и стоматолога. Отсутствие необходимого медикаментозного вмешательства приводит к отягощенному течению и появлению осложнений. Профилактика красного плоского лишая состоит из соблюдения требований гигиены полости рта, прохождения профосмотров стоматолога 1 раз в полгода, лечения стоматологических и соматических заболеваний, отказа от курения и других вредных привычек.
Читайте также:

