Чем лечить папулезный дерматит
Обновлено: 22.04.2024
Для цитирования: Григорьев Д.В. Папулезный акродерматит детей, или синдром Джанотти–Крости. РМЖ. 2014;3:214.
Капуто и соавт. сделали критический обзор 69 случаев папулезного акродерматита детей и 239 случаев папуловезикулярного локализованного на конечностях синдрома, чтобы определить, можно ли оба синдрома различать клинически, как предложил Джанотти. Эти авторы были не в состоянии клинически распознать случаи, вызванные вирусом гепатита В, и случаи, вызванные другими вирусами. Они сделали вывод, что клинические различия обусловлены индивидуальной реакцией на вирус, а не его типом. Они предложили, чтобы термины «папулезный акродерматит детей» и «папуловезикулярный локализованный на конечностях синдром» были заменены на термин «синдром Джанотти–Крости», охватывающий все вирус-индуцированные папулезные и папуловезикулярные высыпания, которые симметрично распределяются на акральных участках (лице, ягодицах, наружной поверхности конечностей).
Эпидемиология
Не имеется данных об участии генетических факторов в развитии папулезного акродерматита. Капуто и соавт. в обзоре 308 случаев заболевания обнаружили незначительное преобладание лиц мужского пола и определили средний возраст начала заболевания – 2 года (6 мес. – 14 лет). Большинство проявлений акродерматита наблюдалось в осенние и зимние месяцы. Сообщалось о заболевании у взрослых. Большинство случаев, связанных с гепатитом В, описано в Италии и Японии. Другие страны сообщают об участии в развитии заболевания других вирусов, особенно вируса Эпштейна–Барр в Северной Америке.
Анамнез заболевания
У пациентов наблюдается развивающаяся сыпь на лице, ягодицах и конечностях. Эта сыпь может сопровождаться зудом и не предваряться или сопровождаться симптомами и признаками вирусного заболевания.
Физикальное обследование
Общий осмотр может выявить признаки причинной вирусной инфекции: лихорадку, лимфаденопатию, гепатоспленомегалию, язвы на слизистой оболочке полости рта, фарингит и признаки поражения респираторного тракта. Лимфаденопатия и спленомегалия неспецифичны для случаев, связанных с гепатитом В.
Данные лабораторных исследований
Случаи, не связанные с инфекцией, вызванной вирусом гепатита В, обычно не имеют специфичных лабораторных показателей за исключением идентификации вируса с помощью культурального метода, иммунофлуоресценции, полимеразной цепной реакции и/или серологии. Лимфопения или лимфоцитоз часто наблюдаются в качестве неспецифического ответа на вирусную инфекцию. Хотя отклоняющиеся от нормы тесты на функцию печени являются постоянным признаком случаев, связанных с гепатитом В, они могут наблюдаться в случаях, не связанных с гепатитом В (например, при инфекции, вызванной вирусом Эпштейна–Барр). Большинство случаев синдрома Джанотти–Крости, связанного с гепатитом В в Южной Европе и Японии, вызваны подтипом гепатита В, обозначаемым «ayw»; в Корее – подтипом «adr». Пациентов с факторами риска гепатита В необходимо обследовать на этот вирус при первичном обращении.
Патофизиология и гистогенез
Возможно, что отложение иммунных комплексов в кровеносных сосудах кожи может быть причиной развития сыпи в индуцированных гепатитом В случаях.
Гистологические данные
Гистологическая картина синдрома Джанотти–Крости неспецифична. В эпидермисе отмечаются небольшой акантоз, очаговый паракератоз и очаговый спонгиоз. Сосочковый слой дермы умеренно отечен, с поверхностным лимфогистиоцитарным инфильтратом, который обычно периваскулярный, но может быть полосовидным. Иногда может наблюдаться явный лимфоцитарный васкулит с экстравазацией эритроцитов.
Иммунохимические красители выявили, что в воспалительном инфильтрате преобладают CD4+ Т-лимфоциты, около 20% – CD8+ Т-лимфоцитов. Также в эпидермисе повышено количество клеток Лангерганса.
Диагноз
Chuh предложил диагностические критерии синдрома Джанотти–Крости. Положительные клинические признаки включают в себя:
1) мономорфные, куполообразные, розово-бурого цвета папулы или папуловезикулы от 1 до 10 мм в диаметре;
2) любые 3 или все 4 поражаемые области: лицо, ягодицы, предплечья и разгибательные поверхности ног;
4) продолжительность по крайней мере 10 дней.
Отрицательные клинические признаки:
1) распространенные очаги на туловище;
2) шелушение очагов поражения.
Дифференциальный диагноз
Классический синдром Джанотти–Крости редко путают с другими заболеваниями кожи, однако диагноз возможен при условии осведомленности врача о клинической картине такой патологии. В случае присутствия пурпурных очагов поражения их необходимо отличать от септицемии, лихеноидного парапсориаза, пурпуры Шенлейна–Геноха и, при наличии лимфаденопатии и гепатоспленомегалии, от лангергансоклеточного гистиоцитоза. Биопсия кожи и соответствующие микробиологические исследования позволяют различить эти заболевания.
Лечение и прогноз
Для синдрома Джанотти–Крости не существует специфического лечения. Симптоматическая терапия может включать топические стероиды и антигистаминные средства при сильном зуде. Прогноз выздоровления – благоприятный. Во многих случаях единственное, что нужно, – это уверить родителей в самопроизвольном выздоровлении ребенка.
- Rook's Textbook of dermatology, eighth edition, edited by T. Burns, S. Breathnach, N. Cox, Ch. Griffiths in four volumes. Willey-Blackwell, 2010.
- Lever's Histopathology of the Skin, 9th edition Elder D. E., Elenitsas R., Johnson B. L., Murphy G. F. Lippincott Williams & Wilkins, 2004.
- Nelson Textbook of Pediatrics 18ThKliegman Elsevier, 2007.
- Dermatology, third edition, 2-volume set, edited by J. L. Bolognia, J. L. Jorizzo, J. V. Schaffer. Elsevier, 2012.
- Pediatric dermatology, fourth edition, 2-volume set, edited by L. A. Schachner, R.C. Hansen. Mosby, 2011.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Буллёзный дерматит — это воспалительное поражение кожи с образованием на ней заполненных жидкостью пузырей. Чаще всего буллёзный дерматит возникает в результате контакта кожи с каким-либо агрессивным фактором внешней среды. Однако он может быть симптомом других дерматологических заболеваний, следствием метаболических и эндокринных нарушений или проявлением генетических аномалий. В диагностике буллёзного дерматита имеет большое значение определение воздействующего на кожу внешнего фактора, выявление сопутствующей патологии, лабораторная диагностики и биопсия.
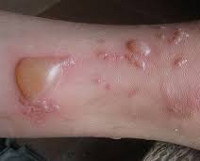
Общие сведения
При буллёзном дерматите пузыри располагаются под эпидермисом (субэпидермально) или непосредственно в нем (интраэпидермально). Субэпидермальная локализация пузырей характерна для буллёзного пемфигоида, буллёзной формы системной красной волчанки, буллёзного эпидермолиза. Интраэпидермальные пузыри появляются при буллёзной эритродермии, болезни Хейли-Хейли. При размере более 5 мм пузыри называют буллами, менее 5 мм — везикулами.

Причины
К внешним факторам, вызывающим контактный буллёзный дерматит относится воздействие солнечных лучей и искусственных источников ультрафиолетового излучения, низких и высоких температур, агрессивных химических веществ (скипидар, урсол, краска для волос и т. п.), некоторых растений и лекарственных средств. При этом буллезный дерматит бывает обусловлен прямым воздействием фактора (простой контактный дерматит) или спровоцированной им аллергической реакцией (аллергический контактный дерматит).
Буллёзный дерматит может быть проявлением инфекционных заболеваний: герпес, буллёзная дерматофития, импетиго; воспалительных дерматозов: пузырчатка, буллёзная системная красная волчанка, буллёзный пемфигоид; метаболических нарушений: порфирия, пеллагра, диабетический буллёз, энтеропатический акродерматит; генетических аномалий: врожденная буллёзная эритродермия, болезнь Хейли-Хейли, буллёзный эпидермолиз.
Симптомы буллёзного дерматита
Буллёзный дерматит от воздействия низкой температуры — это отморожения. Они характеризуются первоначальным спазмом сосудов. Затем сосуды расширяются и на коже возникает покраснение, сопровождающееся чувством жжения и боли. Присоединяется отечность и появляются вялые пузыри с серозным или кровянистым содержимым. Эрозии, образующиеся после вскрытия пузырей, при заживлении покрываются корочками. Воздействие на кожу высокой температуры вызывает ожоги. Их клиническая картина сходна с отморожениями, но пузыри образуются сразу же после воздействия. Буллёзный дерматит возникает при отморожении или ожоге II степени.
Солнечный буллёзный дерматит развивается в течение нескольких часов после слишком длительного пребывания под прямыми лучами солнца. После покраснения кожи на ней образуются пузыри разного размера. При солнечном дерматите отмечается зуд, болезненность и жжение, возможно повышение температуры и нарушение общего самочувствия. После заживления эрозий на коже остаются участки гиперпигментации.
Буллёзный дерматит от химических факторов, возникая на участке кожи, контактировавшем с химическим веществом, может затем принимать генерализованный характер. Так, при контакте с урсолом излюбленное расположение пузырей при генерализации — это лицо и шея. Возникающий отек может захватывать веки с полным закрытием глазной щели.
Метаболический буллёзный дерматит развивается на фоне существующих эндокринных заболеваний или обменных нарушений. Диабетический буллёз возникает при сахарном диабете любого типа. При нем напряженные пузыри находятся на дистальных отделах ног или рук. Энтеропатический акродерматит связан с недостатком цинка и характеризуется локализацией пузырей на дистальных отделах конечностей, во рту, на губах и вокруг глаз.
Наследственный буллёзный дерматит обычно развивается сразу после рождения. Для буллёзного эпидермолиза характерно самопроизвольное внезапное появление пузырей и их образование в местах незначительного травмирования кожи. Болезнь Хейли-Хейли имеет клиническую картину пузырчатки, но передается наследственным путем.
Диагностика
В первую очередь проводится оценка клинической картины буллёзного дерматита. Имеет значение расположение пузырей, их характер, размер, количество и стадии развития, симметричность поражения, вовлечение слизистых оболочек.
В диагностике буллёзного дерматита контактной природы большое внимание уделяют выявлению провоцирующего фактора. При подозрении инфекционной природы пузырьков проводят бактериоскопию и посев содержащейся в них жидкости.
Одним из информативных методов диагностики буллёзного дерматита является биопсия с последующим гистологическим изучением. В качестве биопсийного материала берут свежий неповрежденный пузырь, немного захватывая расположенную вокруг него кожу. Для подтверждения аллергической природы дерматита в дополнение к гистологическом исследованию проводят реакции прямой и непрямой иммунофлуоресценции (РИФ).
Диагностику наследственных буллёзных дерматитов проводят с применением электронно-микроскопического исследования. При подозрении на порфирию исследуют мочу на наличие порфиринов, при подозрении на энтеропатический акродерматит в крови определяют концентрацию цинка.
Лечение буллёзного дерматита
В лечении контактного буллёзного дерматита основное — это устранение провоцирующего фактора. Если дерматит является проявлением или осложнением других заболеваний, то в первую очередь проводят лечение основного заболевания. При наследственных формах буллёзного дерматита проводится симптоматическое лечение.
Местно могут применяться кортикостероидные и антибактериальные мази, противовоспалительные смеси, средства способствующие заживлению эрозий, остающихся после пузырей. При необходимости производят вскрытие пузырей с тщательным соблюдением условий стерильности.

Ражева Валентина
Последнее обновление: 20.02.2021
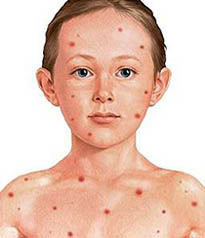
Папулёзный дерматит: что это
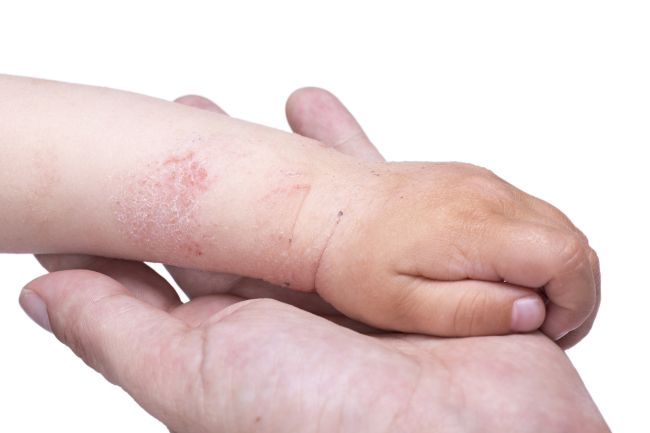
Папулезный дерматит характеризуется появлением сыпи, которая представляет собой кожные бугорки (папулы) размером от одного до двадцати миллиметров. При папулезном дерматите, как и при пеленочном, кожа воспаляется и шелушится, на месте папул нередко остаются крохотные пигментированные участки.
Проявления папулезного дерматита часто возникают при некоторых инфекционных заболеваниях, таких как корь и энтеровирусная инфекция. Кроме того, в ряду причин может стоять аллергическая реакция на лекарства, бактериальные, иммунные болезни. Папулезный дерматит беременных встречается крайне редко, и сам по себе представляет серьезную угрозу жизни ребенка, однако современная медицина располагает эффективными схемами лечения.
Разновидности сыпи при папулезном дерматите
Существует несколько видов сыпи папулезного дерматита – это макуло-папулезная, эритематозно-папулезная, пятнисто-папулезная сыпь и некоторые другие.
- При эритематозно-папулезной сыпи зуд, как правило, отсутствует, а рисунок из папул симметричен. Эритематозно-папулезная сыпь поражает лицо, ноги, руки и нижнюю часть спины.
- Пятнисто-папулезная сыпь бывает при кори, когда папулы сливаются в одну сплошную красную сетку, образуя обширную воспаленную поверхность эпидермиса.
«Ла-Кри» - натуральное средство от симптомов папулёзного дерматита
Папулезный дерматит – это всего лишь внешнее проявление внутренних процессов организма. Чтобы избавиться от кожного раздражения необходимо найти его первопричину и лечить основное заболевание. Но не стоит забывать о правильном уходе за поражённой кожей.
Для уменьшения высыпаний при папулезном дерматите мы советуем использовать крем «Ла-Кри». Это средство изготовлено специально для заботы о воспаленной и раздраженной коже. Крем борется с проблемой в комплексе, избавляя кожу от сухости, зуда и жжения. Натуральные компоненты, которые входят в состав крема, способствуют быстрой регенерации тканей и оказывают противомикробное действие.
Клинические исследования
Проведенное клиническое исследование доказывает высокую эффективность, безопасность и переносимость продукции ТМ «Ла-Кри» для ежедневного ухода за кожей ребенка с легкой и средней формой атопического дерматита и в период ремиссии, сопровождающегося снижением качества жизни больных. В результате терапии отмечено снижение активности воспалительного процесса, уменьшение сухости, зуда и шелушения.
Свойства продукции ТМ «ЛА-КРИ» подтверждены клиническим исследованием:
В ходе исследований, проводимых союзом Педиатров России, было установлено, что крем Ла-Кри для чувствительной кожи:
- уменьшает зуд и раздражение;
- снимает покраснение кожи;
- увлажняет и бережно ухаживает за кожей.
По результатам клинических исследований на упаковках продукции размещена информация о том, что кремы рекомендованы Санкт-Петербургским отделением союза Педиатров России.

Ражева Валентина
Последнее обновление: 28.03.2022
Содержание статьи
Дерматит – это общее название для заболеваний кожи, вызванных различными раздражителями. Все раздражители можно разделить на 2 большие группы: те, что вызывают раздражение при непосредственном контакте и те, что влияют на организм, попадая внутрь.
Как выглядит дерматит на ноге?
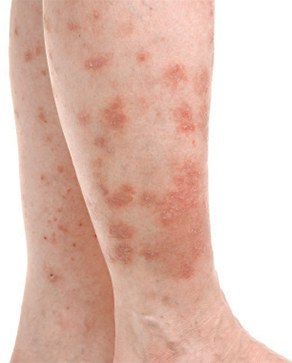
В первом случае заболевание называется контактный дерматит, вторая группа получила название токсидермия. Чем они отличаются? Если после того, как вы использовали крем, у вас возникла аллергия на какой-либо из компонентов, входящих в состав средства – это контактный дерматит. Если же реакция наступила в результате приема этого аллергена внутрь – это токсидермия.
Какие бывают разновидности
Дерматиты имеют сложную классификацию. В зависимости от характера кожного заболевания выделяют:
Простой контактный
Возникает при непосредственном физическом раздражении. Факторы, провоцирующие возникновение дерматита – трение кожи, давление, температурные воздействия, щелочи, кислоты, ядовитые растения. Наверняка, многие сталкивались с этой разновидностью кожного раздражения. Да-да, речь идет об ожогах, обморожении, натертостях, сыпи от моющего средства.
Контактный
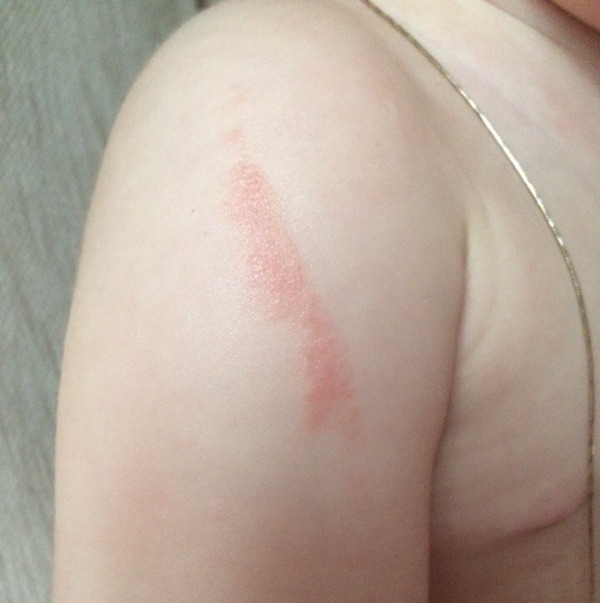
Симптомы проявляются почти сразу после контакта, площадь поражения кожи соответствует площади соприкосновения ее с раздражителем. При незначительном воздействии дерматит проявляется легкой краснотой и зудом, острые случаи могут сопровождаться появлением пузырьков, наполненных жидкостью, отеком кожи.
Аллергический
Это гиперреакция организма на соприкосновения с некоторыми веществами. Аллергический дерматит, как и все формы аллергии, проявляется у лиц, предрасположенных к ней.
Причины развития аллергического типа

В отличие от простого контактного, аллергический развивается не сразу, а после нескольких контактов с аллергеном. Аллергическая реакция должна сформироваться, с момента первого взаимодействия может пройти несколько недель.
Проявление аллергического дерматита
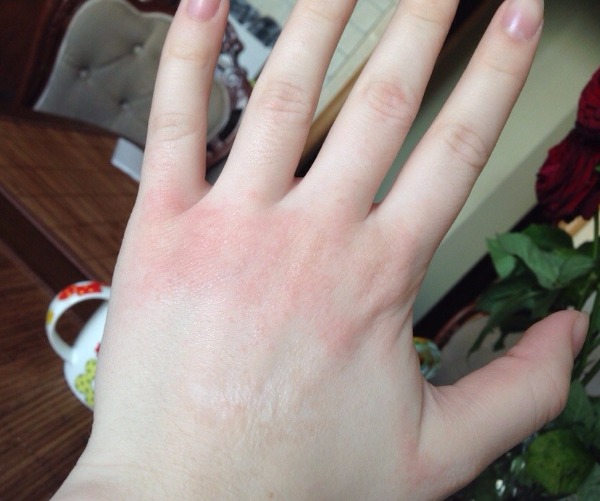
При аллергическом типе площадь пораженного участка кожи может быть обширнее, чем непосредственно место контакта с раздражителем. При обострении болезни кожа становится ярко-красного цвета с выраженным отеком, появляются мокнущие пузырьки, которые вскрываются и на их местах развивается эрозия. При заживлении воспаления образуются чешуйки и корочки – это могут быть симптомы зарождающейся экземы.
Себорейный дерматит кожи головы
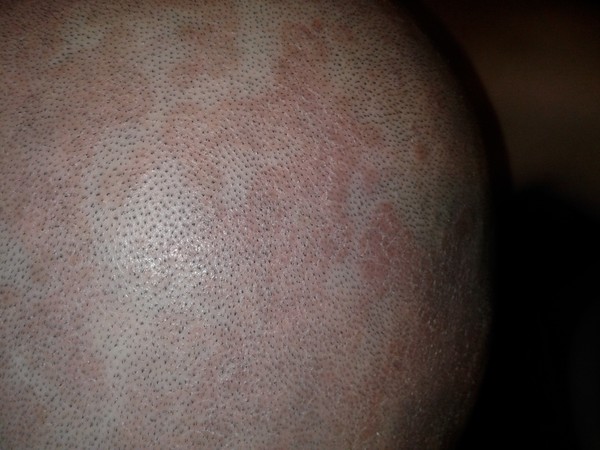
Раздражение появляется в области наибольшего скопления сальных желез – в волосистой части головы, на ушах, реже на лице (на крыльях носа). Нередко начально формой развития болезни является перхоть в волосах.
Причина появления – грибок Malassezia, которые присутствует на коже большинства людей. А вот его чрезмерное размножение приводит к повышенному шелушению, и как следствие развивается себорея.
Одной из форм заболевания является периоральный кожный дерматит – раздражение появляется рядом со ртом.
Атопический дерматит
Серьезное хроническое заболевание. Оно имеет аллергическую природу: раздражение возникает на вещества, которые могу проникать как при контакте, так через легкие и желудок. Атопический тип нередко развивается в детском возрасте и часто остается с человеком на всю жизнь, перетекая в хроническую форму.
В связи с тем, что дерматитами называют кожные заболевания в общем, большое значение при диагностике имеют симптомы и внешние проявления болезни.

Зудящий кожный дерматит
Хроническое воспаление кожи, которое характеризуется воспалением, зудом, жжением. Кожный зуд является реакцией организма на раздражение нервных окончаний, сопровождающееся расчесыванием кожи и общей повышенной нервозностью.
Зудящий дерматит может распространяться по всему телу (атопический и аллергический дерматит, аллергия на шерсть животных, пыльцу и др.) и локализоваться место – на подвижных частях тела, на открытых участках кожи.
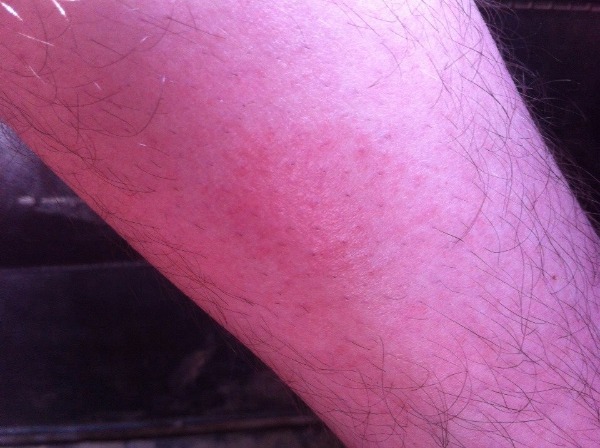
Сухой дерматит
Чаще всего появляется у людей с сухой и чувствительной кожей, у пожилых людей. Периоды обострения приходятся на зимнее время, когда кожа «сохнет» от центрального отопления и ношения плотной теплой одежды. Обычные места локализации – стопы ног, реже протекает на других участках.
Инфекционный дерматит
Основными причинами появления этого заболевания является инфекция, попавшая в незаживающие ранки на коже. Инфекционный тип развивается у больных ветряной оспой, атопическим дерматитом или другим заболеванием, если инфекция попадает в сыпь, сопровождающую эти заболевания (часто при расчесывании). Также кожное раздражение может появиться после операций и ранений при заражении стафилококком, стрептококком и др.
Течение болезни сопровождается появлением гнойничков без четких границ на поверхности кожи или гнойного воспаления под кожей.
Красный дерматит, известный также как красный плоский лишай
Это хроническое зудящее заболевание кожи, которое сопровождается появлением розово-красно-фиолетовых высыпаний, сливающихся в большие бляшки, размером до 10 см, с образованием гирлянд, колец.
Места локализации – боковая часть туловища, внутренняя поверхность рук в местах сгибания, слизистые рта и половых органов.
Выделяют несколько форм поражения кожи и слизистых оболочек. Проявления заболевания самые разнообразные: папулы, пятна, эрозии, пузырьки и тд.
Как отличить псориаз от себорейного дерматита?
Заболеания часто путают. Несмотря на то, что обе болезни имеют общие черты, у них также есть много различий. К числу общих характеристик можно отнести хронический тип заболеваний и волнообразное течение, наличие высыпаний, кожного зуда, шелушения кожных покровов. А чем отличается псориаз от дерматита?
- Предпосылками к развитию. Если псориаз появляется под воздействием аутоиммунных, эндокринных, генетических нарушений, то себорейный дерматит вызывают повышенная активность сальных желез, дрожжеподобные грибы.
- Симптомами. Несмотря на то, что в обоих случаях кожа покрывается чешуйками, их строение и внешний вид отличаются. При появлении жирных желтых корочек речь идет о себорейном дерматите, а при образовании сухих серых, белых или серебристых чешуек можно диагностировать псориаз.
- Локализацией. Псориаз может поражать практически все участки кожи, а себорейный дерматит локализуется в основном на волосистой части головы, шее и лице.
Если у вас появились кожные высыпания, которые могут быть признаком как дерматита, так и псориаза, обязательно обратитесь к дерматологу. Обычно квалифицированный врач может по внешним проявлениям болезни определить, что это. Если же имеют место смешанные симптомы, дерматолог выпишет направление на дополнительные обследования.
Причины появления
Ранее уже были перечислены основные факторы, которые могут спровоцировать появление той или иной формы дерматита. Все воспаления и раздражения болезни кожи являются следствием отдаленных или спровоцированных причин.
- К отдаленным относятся генетическая предрасположенность или приобретенная индивидуальная предрасположенность. Последняя возникает, например, из-за аллергии или перенесенного инфекционное заболевания.
Близкими причинами, спровоцировавшими развитие дерматита, являются различные состояния, на которые организм реагирует раздражением кожи. К ним относятся стрессы, контакты с химикатами, реакция на климат, гормональные изменения в организме.
Не зависимо от того, что стало результатом появления болезни, помните: дерматиты нужно незамедлительно начать лечить, пока они не приняли затяжной хронический характер.
Дерматит на коже тела
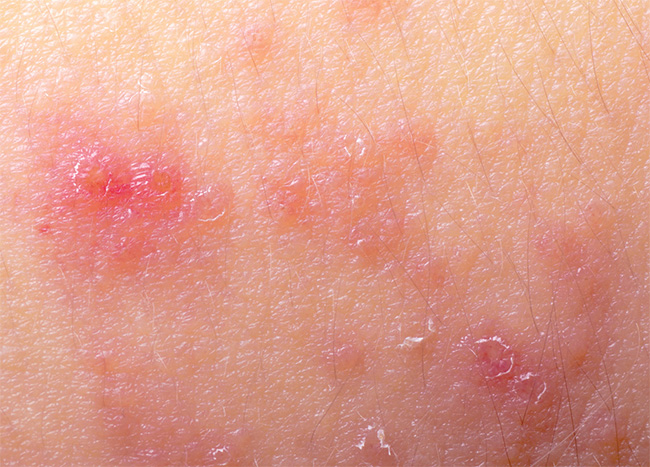
Диагностировать болезнь может врач-дерматолог. Обратитесь к нему, если вы заметили у себя первые симптомы.
Симптомы
Типичные проявления заболевания кожи:
- покраснение
- появление зуда
- расчесы
- гнойнички
- шелушение кожи
Аллергические дерматиты могут сопровождаться затяжным насморком, приступообразным кашлем, заложенностью носа и чиханием. Острый дерматит обычно характеризуется образованием подкожных пузырьков, наполненных бесцветной жидкостью. При мокром дерматите на коже образуются покраснения и глубокие трещины, из которых сочится гной или лимфа. Сухой дерматит характеризуется шелушением и ощущением стянутости кожи. Так как вылечить кожу реально, никогда не стоит опускать руки, какие бы симптомы ни были у болезни!
Лечение – это реально!
Как лечить аллергический дерматит – вопрос индивидуальный. Иногда бывает достаточно исключить раздражающее вещество, иногда необходима лекарственная терапия.
Лечение любого вида дерматита, даже такой сложной формы, как хронический зудящий, начинают с определения источника подобной реакции. Зачастую необходимо просто прекратить контакт с раздражающим веществом, и реакция на коже постепенно пройдет сама. В более сложных случаях необходима терапия антигистаминными препаратами.
Лечение в домашних условиях возможно только при легких поражениях кожи и известной причине. При любых подозрениях и сомнениях необходимо обратиться к профессионалу.
Ответ на вопрос «Как вылечить дерматит?» следует немного дополнить: лечение дерматита должно сопровождаться поддержанием здорового образа жизни. Ведь раздражения на коже могут проявляться при общей ослабленности организма. Поэтому необходимо перейти на диету из натуральных гипоаллергенных продуктов, соблюдать гигиену пораженных участков, ограничить использование декоративной косметики, которая не дает коже дышать.
Немаловажным аспектом является воздействие на симптомы заболевания с целью снятия зуда, устранения ощущения сухости и стянутости кожи – обычно именно это беспокоит пациентов больше всего, мешая вести полноценный образ жизни.
Мазь «Ла-Кри» – надежный помощник
Для ухода за пораженной кожей в качестве самостоятельного средства или в сочетании с текущей терапией мы рекомендуем использовать крем «Ла-Кри». Это негормональное средство, которое не содержит красителей и отдушек, а потому подходит даже новорожденным деткам, кормящим и беременным женщинам.
Натуральный состав крема подобран таким образом, чтобы одновременно решать все проблемы раздраженной кожи. Средство прекрасно снимает покраснение и зуд, способствует быстрой регенерации поврежденной кожи, питает и смягчает даже очень сухую и шелушащуюся кожу.
В качестве вспомогательного средства можно использовать нежирную эмульсию «Ла-Кри», которая обеспечивает бережный уход коже, увлажняя её и предохраняя от пересыхания. Лечение дерматита на лице пройдет быстрее с гелем для умывания «Ла-Кри», который мягко очищает нежную кожу, не закупоривая поры.
Мнение специалистов
Проведенное клиническое исследование доказывает высокую эффективность, безопасность и переносимость продукции ТМ «Ла-Кри» для ежедневного ухода за кожей ребенка с легкой и средней формой атопического дерматита и в период ремиссии, сопровождающегося снижением качества жизни больных. В результате терапии отмечено снижение активности воспалительного процесса, уменьшение сухости, зуда и шелушения.
Средства рекомендованы Санкт-Петербургским отделением союза педиатров России.
Эмпирически доказано, что эмульсия «Ла-Кри» увлажняет и питает кожу, снимает зуд и раздражение, а также успокаивает и восстанавливает кожу.
Уход за кожей в домашних условиях
Чтобы ускорить процесс лечения и снять все неприятные симптомы, а также в качестве профилактики рецидива при хроническом дерматите, вы можете обратиться к народным средствам, но только после консультации с дерматологом.
Как ухаживать за кожей при дерматите?

Травы-помощники
Многие растения обладают потрясающим свойством – всасываясь в кожу, они уменьшают воспаление и нормализуют ее структуру. Поэтому распространенное средство при лечении дерматита – травяные компрессы, обертывания, мази от дерматита на основе трав.
Можно использовать какое-то одно растение или травяные сборы, в состав которых входят несколько трав.
- Измельчите чистотел и из полученной массы выдавите сок. Разведите сок кипяченой водой в соотношении 1 к 2. Раствор используйте для компрессов: смачивайте в нем марлю и накладывайте на пораженную кожу на 10-15 минут.
- 1 ст. ложку сухой измельченной череды залейте 100 мл кипятка и настаивайте до получения раствора темно-коричневого цвета. В готовом концентрате смочите марлю или бинт и наложите на раздраженную кожу до полного высыхания (только не при мокнущем дерматите, а иначе повязка может присохнуть к коже). Проводить процедуру можно 3 раза в день.
Рецепт с дегтярным мылом
Целебные свойства дегтя известны уже очень давно. Эта густая маслянистая жидкость положительно сказывается на состоянии кожи. Деготь березовый обладает противовоспалительным и антисептическим действием, улучшает кровообращение и стимулирует регенерацию кожи.
Вы можете найти дегтярное мыло в продаже и использовать его при умывании пораженной дерматитом кожи, или приготовить мыло по народному рецепту.
- 100 г измельченного и растопленного детского мыла смешайте с 2 ст. ложками любого масла, добавьте 2 ст. ложки дегтя и 100 мл воды. Полученную смесь смешайте до однородной консистенции.
Болтушка
Приготовьте полуспиртовой раствор: для этого разведите 40 мл спирта таким же объемом воды. Добавьте в полученный раствор 2 мл 2% лидокаина или новокаина – это поможет снять болезненный симптом.
Добавьте 30 г сухой белой глины и такое же количество порошкообразного цинка. Тщательно перемешивайте до получения однородной массы.
Готовая болтушка наносится на предварительно очищенную антисептиком пораженную кожу тонким слоем, смесь оставляется на коже на 20 минут. Накладывать повязку сверху не нужно, излишки болтушки можно аккуратно снять, а оставшаяся на коже часть образует защитную пленку.
Помните! Не занимайтесь самолеченем, обратитесь к доктору!
Дерматит кожи – это общее название для кожных расстройств, вызванных различными раздражителями. Все раздражители можно разделить на 2 большие группы: те, что вызывают раздражение при непосредственном контакте и те, что влияют на организм, попадая внутрь.
Для характеристики кожного поражения в виде папулезно-везикуальных высыпаний, гиперемии, инфильтрации, сухости, шелушения, лихенификации чаще используются термины «атопический дерматит» и «нейродермит». По клиническому течению атопический дермат
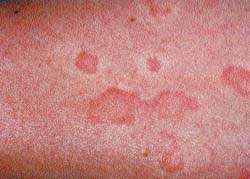 |
Диффузный атопический дерматит отличается от ограниченного более распространенным процессом. Иногда процесс принимает генерализованный характер. Наряду с нерезко ограниченными буровато-красными участками инфильтрированной и лихенизированной кожи, которые могут охватывать обширные поверхности, отмечаются отдельные плоские блестящие узелки, множественные экскориации. Кожа больных диффузным атопическим дерматитом отличается сухостью. У некоторых больных наблюдается везикуляция и мокнутие. При этом в клинической картине заболевания преобладают, наряду с инфильтрацией и лихенизацией, отечность кожи, папулы, везикулы, эрозии и эритема островоспалительного характера. Больных беспокоит непрекращающийся зуд. На участках разрешившихся высыпаний остается временная гиперпигментация кожи. При диффузном атопическом дерматите отмечается хронически рецидивирующее течение с частыми и длительными обострениями. Очень часто у больных атопическим дерматитом наблюдаются респираторные проявления атопии: бронхиальная астма, риноконъюнктивит.
| Наряду с атопическим дерматитом, или нейродермитом, который хорошо известен дерматологам, встречается тяжелый, генерализованный атопический дерматит, который протекает с постоянными явлениями экзематизации и пиодермии. Для него характерно сочетание с атопическими заболеваниями респираторного тракта в виде аллергических риносинуситов, конъюнктивитов и атопической бронхиальной астмы. Тяжелое течение заболевания нередко приводит к инвалидности. Лечение этих больных представляется крайне затруднительным, что обусловлено часто встречающейся лекарственной непереносимостью |
Одна из особенностей течения атопического дерматита — гнойная кожная инфекция, проявляющаяся в виде пиодермии, для которой характерны мелкие пустулезные высыпания, носящие поверхностный характер. Типичным для этих больных является герпес симплекс, который может локализоваться на коже лица, рук, ягодиц, на слизистых оболочках и способен мигрировать на новые участки. Предрасположенность больных атопическим дерматитом к стафилодермии, герпетической инфекции считается клиническим признаком недостаточности иммунитета. Конъюнктивит при атопическом дерматите иногда носит сезонный характер и является проявлением поллиноза, хотя в большинстве случаев он наблюдается круглогодично. При посеве содержимого с конъюнктивы часто идентифицируется золотистый стафилококк.
Таким образом, можно выделить синдром, который характеризуется сочетанием тяжелого генерализованного атопического дерматита с чередованием распространенной экзематизации и пиодермии и респираторных проявлений атопии. При этом отмечается чрезвычайно высокий уровень IgE, сенсибилизация почти ко всем атопическим аллергенам. Сочетание аллергических IgE опосредованных реакций и иммунодефицита, клинически проявляющегося в рецидивирующей пиодермии, герпетической инфекции и подтвержденного результатами иммунологического исследования, является одним из патогенетических механизмов развития этого синдрома. Особая тяжесть заболевания, молодой возраст больных, неэффективность традиционных методов терапии позволили выделить это заболевание и назвать его тяжелым атопическим синдромом (Ю. А. Порошина, Е. С. Феденко, В. Д. Прокопенко, 1985 год).
К сожалению, традиционные методы терапии недостаточно эффективны при лечении тяжелого атопического синдрома. Глюкокортикостероиды, обладающие выраженным противовоспалительным, антиаллергическим действием, нередко приводят к стероидозависимости и вызывают ряд тяжелых осложнений в виде обострений очагов инфекции и пиодермии. Обострение пиодермии вызывает необходимость антибактериальной терапии, которая, как правило, обостряет атопический дерматит или осложняется в связи с наличием у больного лекарственной непереносимости. В связи с неэффективностью традиционной терапии в Институте иммунологии МЗ РФ разработаны и проводятся методы экстракорпоральной иммунофармакотерапии (ЭИФТ, плазмоцитоферез с диуцифероном, преднизолоном и др. препаратами).
За период 1995–1997 гг. в Клинике неврозов обследовано 2686 больных, обратившихся к аллергологу по поводу различных зудящих высыпаний на коже. Из них у 612 был выявлен атопический дерматит (205 мужчин и 405 женщин в возрасте от 16 до 35 лет, средний возраст — 22–25 лет).
Ограниченный атопический дерматит наблюдался у 319 пациентов, распространенный – у 205, а у 88 был выявлен тяжелый атопический синдром. Диагноз ставился на основании клинического, аллергологического и иммунологического обследования.
Всем больным проводилось общеклиническое, в том числе функциональное, лабораторное инструментальное обследование, консультации специалистов (ЛОР, гастроэнтеролог, окулист и др.).
Кроме тщательно собранного аллергологического, фармакологического и пищевого анамнеза по специально разработанной схеме, аллергологическое обследование производилось со стандартными отечественными наборами бытовых, пыльцевых, эпидермальных и пищевых аллергенов и включало кожные тесты — уколом или скарификационные (у больных с выраженным поражением кожи в области предплечий тесты выполнялись на спине), провокационные назальные и конъюнктивальные тесты, а также тест торможения естественной эмиграцией лейкоцитов (ТТЕЭЛ) in vivo по Адо А. Д. с медикаментами.
Иммунологическое обследование предусматривало определение общего и специфических IgE в сыворотке крови и исследование показателей первичного иммунного статуса: количества лейкоцитов, лимфоцитов, Т- и В-лимфоцитов, Т-хелперов и Т-супрессоров, иммуноглобулинов класса А, М, G, а также нейтрофильного фагоцитоза.
Клинически кожные проявления характеризовались наличием папулезно-везикулярных высыпаний, местами с геморрагическими корочками на поверхности, выраженной сухостью, распространенной эритемой, лихинизацией. В локтевых сгибах и подколенных областях отмечались очаги яркой гиперемии, отечности и экcсудации. Субъективно беспокоил мучительный зуд. У 28 из 88 больных тяжелым атопическим синдромом наблюдалась пиодермия – поверхностные пустулы с гнойным отделяемым. Пиодермия носила распространенный характер у 9 больных, ограниченный у 19, сочеталась с фурункулезом у 5 больных. 82 человека страдали рецидивирующим герпес симплекс.
Таблица 1. Респираторные проявления атопии у 365 больных атопическим дерматитом
Кроме проявлений атопического дерматита и пиодермии, у многих пациентов (365) имелись респираторные проявления атопии, которые представлены в таблице 1.
Большинство больных (427) страдали сопутствующими заболеваниями желудочно-кишечного тракта (хронический гастрит, язвенная болезнь желудка и 12-перстной кишки, дискинезия желчных путей и толстой кишки, дисбактериоз кишечника и др.).
У 362 пациентов выявлена патология ЛОР-органов (хронический гайморит, полипозный этмоидит, хронический тонзиллит, хронический субатрофический фарингит).
Как видно из таблицы 1, у значительного числа больных (41%) атопическим дерматитом был выявлен поллиноз. У половины пациентов (49,1%) отмечались респираторные проявления бытовой аллергии.
При аллергологическом обследовании 612 человек, страдающих атопическим дерматитом, у 428 пациентов была выявлена сенсибилизация к небактериальным аллергенам. В таблице 2 представлены результаты аллергологического обследования этих пациентов по данным кожных (prick и скарификационных), назальных и конъюнктивальных тестов, а также по определению специфических IgE в сыворотке крови.
Как видно из таблицы 2, наибольшее число положительных тестов было получено с бытовыми и пыльцевыми аллергенами, что, как говорилось выше, обусловлено наличием не только кожных, но и респираторных проявлений атопии.
Таблица 2. Результаты аллергологического обследования 428 больных атопическим дерматитом
105 больным, у которых в анамнезе имелись указания на медикаментозную непереносимость, проводился ТТЕЭЛ с лекарственными средствами. У 38 человек он оказался положительным.
Клиническое течение распространенного атопического дерматита и тяжелого атопического синдрома с рецидивами пиодермии и герпеса при наличии хронических очагов инфекции (хронический гайморо-этмоидит, хронический тонзиллит, дисбактериоз кишечника и пр.) позволило предположить, что у этой категории больных имеется сочетание аллергии и иммунодефицита. При иммунологическом обследовании были выявлены следующие изменения гуморального и клеточного иммунитета: снижение количества лимфоцитов периферической крови за счет уменьшения популяций Т-клеток, снижение нейтрофильного фагоцитоза. Отмечено увеличение продукции иммуноглобулинов класса А, М, и особенно IgE. У всех обследованных больных было зафиксировано значительное повышение уровня общего IgE, иногда в 10–30 раз по сравнению с уровнем у здоровых людей.
Наряду с термином атопический дерматит, отражающим аллергическую природу данного заболевания, по-прежнему широко используется (особенно дерматологами) более старое определение – нейродермит. Такое название было дано недаром, так как практически у всех больных обострение кожного процесса вызывается эмоционально-стрессовыми факторами, психотравмирующей ситуацией. В свою очередь, постоянный зуд, беспокоящий больного, вызывает раздражительность, вспыльчивость, приводит к бессоннице.
Пример
Больная Ч. 1972 года рождения находилась в клинике на лечении с 18.02.93 по 29.04.93 по поводу невротической депрессии, выраженного астено-депрессивного синдрома.
Сопутствующий диагноз: атопический дерматит, распространенная форма в стадии обострения (при выписке ремиссия). Поллиноз. Аллергический риноконъюнктивит. Сенсибилизация к пыльце деревьев. Пищевая аллергия к орехам, яблокам, моркови. Хронический гастрит со сниженной секреторной функцией. Дискинезия толстой кишки.
Жалобы на постоянный зуд кожи, высыпания, раздражительность, вспыльчивость, плаксивость, нарушение сна, головные боли, повышенную утомляемость, снижение настроения.
Из анамнеза: бабушка страдала экземой. У тети бронхиальная астма. Родилась первым ребенком, в срок. Со слов матери, беременность и роды протекали без осложнений. С пяти месяцев находилась на искусственном вскармливании – почти сразу появилась детская экзема. В пять лет диагностирован нейродермит. Наблюдалась дерматологами. Были длительные периоды относительного благополучия, когда оставался ограниченный дерматит (в области локтевых суставов, кистей). Летом всегда улучшение, обострение в сентябре—октябре. С 1992 года в мае появились явления ринита. Отмечалось обострение дерматита после употребления в пищу орехов, шоколада, яиц, цитрусовых. В августе 1993 года отек Квинке после употребления яблок, после этого яблоки не ела. С детства отмечено резкое обострение дерматита на фоне стрессовых ситуаций. Последнее ухудшение около года на фоне психотравмирующей ситуации в семье (развод с мужем). Распространились кожные высыпания, беспокоит постоянный зуд, из-за этого нарушился сон. За год похудела на 7 кг. Принимала супрастин и димедромл с незначительным эффектом. Местное лечение, назначенное дерматологом (названия мазей больная не знает), давало только кратковременное улучшение.
При поступлении: общее состояние удовлетворительное. Кожа сухая, на фоне участков гиперемии множественные расчесы, мелкопапулезные, везикулярные рассеянные высыпания, корочки. В области шеи, локтевых суставов, запястий выраженная лихенификация. Отеков нет. Явлений ринита, конъюнктивита нет. Слизистая полости рта и зева не изменена. В легких везикулярное дыхание, хрипов нет. Тоны сердца ясные, ритмичные, АД – 110/70. Пульс 88 в минуту, удовлетворительных свойств. Живот мягкий, безболезненный во всех отделах. Печень не увеличена. Дизурии нет. Стул не регулярный, склонность к запорам. Астенизирована. Настроение снижено. Фиксирована на своем состоянии и на психотравмирующей ситуации в семье.
Результаты клинико-лабораторного обследования: кл. ан. крови – HB-124, Л-5,0; п.1, с.46, э.12, л.36, м.5, соэ-8 мм/час. Биохим. ан. крови: общий белок 80,0; мочевина 4,4; креатинин 89,1, холестерин 6,1; бета-липопротеиды 6,1; билирубин общ. 14,8; АЛТ–0,25; АСТ-0,34; глюкоза 4,7; серомукоид 0,10. СРБ – отрицат., р-ция Вассермана отрицат.
Ан. мочи – без особенностей.
ЭКГ: без патологии.
Рентгенография ППН – прозрачность пазух не нарушена.
ЭГДС: гастрит, дуодено-гастральный рефлюкс.
Конс. ЛОР: здорова.
Конс. гинеколога: здорова
Конс. гастроэнтеролога: хронический гастрит со сниженной секреторной фукцией. Дискинезия толстой кишки.
Конс. невропатолога: вегето-сосудистая дисфункция по гипотоническому типу.
Иммунный статус: Л:5,0; Лф-36%, — 1,9; фагоцитоз 74%, Тлф-61%-1,1; Влф 5%-0,09; IgА 230, IgM 110, IgG 1400, IgG- общ. больше 1000.
Аллергологическое обследование: скарификационные тесты положительные с аллергенами из пыльцы березы +++, ольхи +++, орешника +++, дуба ++, ясеня ++, тополя +, с эпидермальными и бытовыми аллергенами – отрицательные. Сертификационные тесты с пищевыми пассивными аллергенами – орехи (грецкий, фундук, миндаль, арахис), морковь, яблоки (старкин, гольден) — положительные. Тестирование проводилось на спине.
Лечение: индивидуальная гипоаллергенная диета, в/в капельно дексона 8 мг на физ. р-ре, два дня; в/в кап. дексона 4 мг. На физ. р-ре – 3 дна, всего 28 мг; в/в кап. Аскорбиновая кислота 5,0 на физ. р-ре 5 дней; задитен 1 т. х 2 раза, фестал 1 т. х 3 раза во время еды, интал 2 кап. х 3 раза (растворенный в воде) за 20 мин. до еды, активированный уголь 1 т. х 3 раза через 1, 5 часа после еды; в/в кап. тавегил 2,0 на физ. р-ре – 2 дня, тавегил 2,0 в/м на ночь – 5 дней, ретаболил 1 т. на ночь, местная обработка кожи мазью целестодерм и мазью Унна, физиотерапия, (электросон, УФО), иглорефлексотерапия, комплексная психотерапия, лечебная релаксационная гимнастика, групповые и индивидуальные занятия с психологом. ГБО – 5 сеансов.
В результате проведенного лечения отмечена выраженная положительная динамика: высыпания на коже полностью исчезли, остается лихенификация в области локтевых сгибов и запястий, зуд почти не беспокоит. Нормализовался сон. Стала спокойнее, бодрее, активнее. Улучшилось настроение.
Читайте также:

