Чем лечить ожог раствором серебра
Обновлено: 24.04.2024
Авторы: Каторкин С.Е. 1 , Быстров С.А. 1 , Безбородов А.И. 1 , Назаров Р.М. 1 , Лисин О.Е. 1 , Личман Л.А. 2 , Шестаков Е.В. 1
1 ФГБОУ ВО СамГМУ Минздрава России, Самара, Россия
2 ФГБОУ ВО СамГМУ Минздрава России, Самара
Цель исследования: оценка эффективности лечения гнойных ран препаратами сульфатиазола серебра в условиях хирургического стационара.
Материал и методы: проведен анализ историй болезни 160 пациентов, обратившихся в Клинику СамГМУ за период 2016–2017 гг. с гнойными ранами мягких тканей различной этиологии. Наблюдение за пациентами велось начиная с первичного обращения к хирургу и до выписки из стационара. Все пациенты были разделены на 2 группы методом случайной выборки: в I группу (n=82) были включены пациенты с четными номерами историй болезни, которым в послеоперационном периоде для местного лечения ран применялись мазевые повязки с сульфатиазолом серебра; во II группу (n=78) включены пациенты с нечетными номерами историй болезни, которым в послеоперационном периоде для местного лечения ран применялись мазевые повязки с антибактериальными мазями на водорастворимой основе – левосин, левомеколь. В динамике изучались следующие показатели: характер раневого отделяемого, наличие отека и гиперемии вокруг раны, сроки очищения раневого дефекта, температурная реакция организма, лейкоцитарная реакция, результаты посевов на микрофлору и чувствительность к антибактериальной терапии на 1, 5 и 10-е сутки после операции, а также сроки госпитализации.
Результаты: в группах сравнения выявлены статистически значимые различия в скорости стихания воспалительных явлений. Эти различия свидетельствуют о более выраженной динамике нормализации температурной реакции, снижения местной воспалительной реакции и уровня лейкоцитоза у пациентов, для лечения которых применялись марлевые мазевые повязки с сульфатиазолом серебра.
Заключение: применение мазей с сульфатиазолом серебра позволяет улучшить результаты лечения пациентов с гнойной патологией мягких тканей и снизить риск вторичного инфицирования в сравнении с применением традиционных антибактериальных мазей – за счет снижения бактериальной контаминации, более быстрого очищения послеоперационной раны от гноя и фибрина.
Ключевые слова: гнойные раны, сульфатиазол серебра, ранозаживляющая мазь, бактериальная контаминация, мазевые повязки, воспаление, инфицированные раны.
Для цитирования: Каторкин С.Е., Быстров С.А., Безбородов А.И. и др. Применение сульфатиазола серебра в комплексном лечении гнойных ран. РМЖ. 2017;28:2039-2042.
Application of silver sulfatiazole in the complex treatment of purulent wounds
Katorkin S.E., Bystrov S.A., Bezborodov A.I., Nazarov R.M., Lisin O.E., Lichman L.A., Shestakov E.V.
Samara State Medical University
Aim: To evaluate the effectiveness of treatment of purulent wounds with silver sulfatiazole preparations in a surgical hospital.
Patients and Methods: The analysis of 160 patients applied to the Samara State Medical University Clinic for the period 2016 - 2017 with purulent wounds of soft tissues of various etiologies was carried out. Patients were monitored from the first visit to a surgeon to the discharge from the hospital. All patients were divided into 2 groups by random sampling: group I (n = 82) included the patients with even numbers of case histories, who used silver sulfatiazole dressings for local treatment of wounds in the postoperative period. Group II (n = 78) consisted of patients with odd numbered disease histories who used in the postoperative period the salve dressings with antibacterial ointments on a water-soluble basis - levosin, levomecol. The following parameters were studied in the dynamics: the wound fluid, the presence of edema and hyperemia of the tissues around the wound, the time of wound cleansing, the body's temperature reaction, the leukocyte reaction, culture and sensitivity tests were performed on 1, 5, 10 days after the operation, terms of hospitalization.
Results: Statistically significant differences in the rate of subsidence of inflammatory phenomena in comparison groups were revealed. The data obtained indicate a more pronounced dynamics of normalization of the temperature response, a decrease in the local inflammatory response and a leukocytosis level in patients treated with silver sulfatiazole dressings.
The conclusion: The use of silver sulfatiazole ointments allows to improve the results of treatment of patients with purulent soft tissue pathology and to reduce the risk of secondary infection in comparison with traditional antibacterial ointments by bacterial contamination, and accelerating the postoperative wound cleansing from pus and fibrin.
Key words: purulent wounds, silver sulfatiazole, wound healing ointment, bacterial contamination, salve dressings, inflammation, infected wounds
For citation: Katorkin S.E., Bystrov S.A., Bezborodov A.I. et al. Application of silver sulfatiazole in the complex treatment of purulent wounds // RMJ. 2017. № 28. P. 2039–2042.
В статье представлены результаты исследования, посвященного применению сульфатиазола серебра в комплексном лечении гнойных ран. Показано, что применение мазей с сульфатиазолом серебра позволяет улучшить результаты лечения пациентов с гнойной патологией мягких тканей и снизить риск вторичного инфицирования.
Введение
В структуре хирургической патологии ведущее место занимают гнойно-воспалительные заболевания мягких тканей [1], которые связаны с инфекционным процессом в коже и клетчаточных пространствах, вызванным патогенной или условно-патогенной флорой [2]. Пациенты с данной патологией составляют 15–40% всех больных хирургического профиля [3]. Быстрое развитие устойчивости микроорганизмов к применяемым антибактериальным препаратам требует выбора наиболее эффективного способа местного лечения раневой инфекции. Хирургическое вмешательство является первым этапом в лечении данной категории больных. Все пациенты в послеоперационном периоде получают антибактериальную терапию широкого спектра действия. Скорость купирования воспалительных явлений в ране и окружающих тканях во многом зависит от эффективности применяемого лечебного средства и тщательного выполнения перевязок. В процессе лечения раневой инфекции нельзя забывать, что всегда есть риск частичного или полного изменения состава патогенных микроорганизмов, а также присоединения агрессивных антибиотикорезистентных госпитальных штаммов [4]. Такая угроза еще раз напоминает о необходимости тщательного подбора средств лечения ран. Современные перевязочные средства должны создавать в очаге гнойной инфекции оптимальные условия для очищения и заживления раны, сохранять антибактериальный эффект в условиях ацидоза и большой концентрации продуктов биодеградации, снижать риск вторичного инфицирования [5]. Для решения данной проблемы в современной практике активно используются антибактериальные препараты, содержащие серебро. Ионы серебра оказывают прямое антимикробное действие, а также усиливают эффект других антибактериальных препаратов [6]. Одним из таких веществ является сульфатиазол серебра. Механизм его противомикробного действия – угнетения роста и размножения микробов – основан на конкурентном антагонизме с парааминобензойной кислотой и угнетении дигидроптероатсинтетазы, что приводит к нарушению синтеза дигидрофолиевой кислоты и в конечном итоге ее активного метаболита – тетрагидрофолиевой кислоты, необходимой для синтеза пуринов и пиримидинов микробной клетки [7]. Присутствующие в препарате ионы серебра усиливают антибактериальное действие сульфаниламида – они тормозят рост и деление бактерий путем связывания с дезоксирибонуклеиновой кислотой микробной клетки. Кроме того, ионы серебра ослабляют сенсибилизирующие свойства сульфаниламида. Благодаря минимальной резорбции препарат не оказывает токсического действия [8].
Таким образом, гнойно-септические заболевания как ургентные состояния требуют быстрых и действенных методов и адекватного подбора лечебных средств.
Цель исследования: оценка эффективности лечения гнойных ран препаратами сульфатиазола серебра в условиях хирургического стационара.
Материал и методы
Проведен анализ историй болезни 160 пациентов, обратившихся в Клиники СамГМУ за 2016–2017 гг. с гнойными ранами различной этиологии. Всем пациентам в экстренном порядке была выполнена операция – вскрытие, некрэктомия и дренирование гнойного очага. Наблюдение за пациентами велось начиная с первичного обращения к хирургу и до выписки из стационара.
От каждого пациента было получено информированное согласие на участие в исследовании в соответствии с утвержденным протоколом, этическими принципами Хельсинкской декларации Всемирной медицинской ассоциации (Сеул, 2008), трехсторонним Соглашением по надлежащей клинической практике (ICH GCP) и действующим законодательством РФ.
Критерии включения в исследование: возраст пациентов от 18 до 65 лет, наличие гнойно-септического очага (инфицированные раны, эпи- и субфасциальные флегмоны, абсцессы мягких тканей, инфицированные трофические язвы сосудистой этиологии).
Критерии исключения из исследования: возраст меньше 18 и больше 65 лет; сопутствующие онкологические заболевания; гормонотерапия и химиотерапия в анамнезе; наркомания, токсикомания; иммунодепрессивные состояния, в т. ч. ВИЧ-инфекция; отягощенный преморбидный фон (патологии сердца, легких, печени, почек, органическая патология центральной нервной системы), наличие декомпенсированного сахарного диабета в анамнезе, септические состояния.
Все пациенты были разделены на 2 группы методом случайной выборки: в I группу (n=82) включены пациенты с четными номерами историй болезни, у которых в послеоперационном периоде для местного лечения ран применялись мазевые повязки с сульфатиазолом серебра; во II группу (n=78) включены пациенты с нечетными номерами историй болезни, у которых в послеоперационном периоде для местного лечения ран применялись мазевые повязки с антибактериальными мазями на водорастворимой основе – левосин, левомеколь.
Исследуемая когорта пациентов включала 72 (45%) мужчины и 88 (55%) женщин. Средний возраст пациентов I группы – 34,5±5,6 года, пациентов II группы – 37,2±6,2 года (t=0,3231; р>0,05). Первая группа состояла из 37 (45%) мужчин и 45 (55%) женщин, II группа – из 35 (45%) мужчин и 43 (55%) женщин. Статистически значимых различий между группами пациентов по полу не выявлено (χ 2 =0,001; p>0,05).
При поступлении все пациенты прошли общеклинические лабораторные и инструментальные исследования. Всем было выполнено вскрытие и дренирование гнойной полости либо первичная хирургическая обработка инфицированной раны в первые сутки после поступления. Раны промывались раствором антисептика (3% р-р перекиси водорода), накладывалась асептическая повязка. Пациенты обеих исследуемых групп получали одинаковую антибактериальную терапию широкого спектра действия. Местное лечение гнойной раны начиналось на следующие сутки после операции. Перевязки выполнялись ежедневно. Во время перевязки раневой дефект промывался 3% раствором перекиси водорода, затем накладывались марлевые мазевые повязки. В динамике изучались следующие показатели: характер раневого отделяемого, наличие отека и гиперемии тканей вокруг раны, сроки очищения раневого дефекта, температурная реакция организма, лейкоцитарная реакция, результаты посева на микрофлору и чувствительность к антибактериальной терапии на 1, 5, 10-е сутки после операции, а также сроки госпитализации.
Результаты исследования
Время отсутствия гиперемии кожных покровов вокруг раны и отека мягких тканей в I группе составляло в среднем 4,2±1,8 сут, во II группе – 5,4±2,6 сут (t=0,379; р <0,05). Температурная реакция организма и общее самочувствие нормализовались в I группе на 2-е сутки после операции (1,8±0,2), во II группе – лишь на 3–4-е сутки (2,9±0,4) (t=2,45; р<0,05). На 3-и сутки уровень лейкоцитов крови в I группе составил 7,2±0,4×10 9 /л, во II группе – 8,1±0,3×10 9 /л (t=1,8; р<0,05).
Стерильный посев из раны на 5-е сутки в I группе отмечен у 41,4% пациентов, во II группе – лишь у 5,9%. Получены статистически значимые различия между группами: χ 2 =33,68; p В I группе снижение бактериальной контаминации на 50% отмечено у 58,5% пациентов, во II группе – у 47,4%. Статистически значимых различий между группами не выявлено: χ 2 =2,47; p В I группе стерильное отделяемое на 10-е сутки отмечено у 100% пациентов, во II группе – лишь у 88,5%. Обнаружены статистически значимые различия между группами: χ 2 =12,2; p В I группе очищение раны от гноя и фибрина и появление грануляций на 5-е сутки отмечены у 87,8% пациентов, во II группе – лишь у 35,9%. Выявлены статистически значимые различия между группами: χ 2 =57,07; p В I группе очищение раны от гноя и фибрина и появление грануляций на 10-е сутки отмечены у 100% пациентов, во II группе – лишь у 88,5%. Получены статистически значимые различия между группами: χ 2 =12,2; p В I группе средние сроки госпитализации составили 7,4±2,6 сут, во II группе – 9,7±6,3 сут (t=0,337; р <0,05).
Также в I группе отмечено более быстрое очищение раны от гноя и фибрина и появление грануляционной ткани (табл. 1).
В большинстве случаев видовой состав флоры в обеих группах был представлен монокультурой S. аureus. В 11,8% случаях присутствовали ассоциации из 2 видов микроорганизмов (S. аureus в сочетании с S. epidermidis и S. аureus в сочетании с E. сoli). Видовой состав возбудителей, высеянных из ран пациентов I и II групп, наглядно представлен на диаграмме (рис. 1).
У 13 (16,7%) пациентов II группы произошла смена видового состава возбудителя, что потребовало коррекции антибактериальной терапии. У пациентов I группы вторичного инфицирования ран не отмечено.
Таким образом, в I и II группах выявлены достоверные статистические различия в скорости стихания воспалительных явлений, свидетельствующие о более выраженной динамике нормализации температурной реакции, снижения местной воспалительной реакции и уровня лейкоцитоза у пациентов, в лечении которых применялись марлевые мазевые повязки с сульфатиазолом серебра.
В группах сравнения основным инфекционным возбудителем являлся S. aureus. Также при первичном микробиологическом контроле высевались возбудители: S. еpidermidis, E. coli, E. faecium и микробные ассоциации из 2–х и более микроорганизмов. У 16,7% пациентов II группы течение раневого процесса осложнилось вторичным инфицированием. Статистическая обработка полученных данных, по нашему мнению, свидетельствует о том, что применение повязок с сульфатиазолом серебра положительно влияет на скорость очищения раны, появление грануляций и снижение бактериальной контаминации, но ближе к 10–м суткам. Различия между средними сроками госпитализации статистически незначимы, но это связано с отсутствием опыта применения данных повязок и нежеланием пациентов на 4–5-е сутки выписываться на амбулаторное лечение в поликлиническое звено.
Заключение
Применение мазей с сульфатиазолом серебра позволяет улучшить результаты лечения пациентов с гнойной патологией мягких тканей и снизить риск вторичного инфицирования в сравнении с применением традиционных антибактериальных мазей – за счет снижения бактериальной контаминации, более быстрого очищения послеоперационной раны от гноя и фибрина.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
ФГУ "ННИИТО" Минздравсоцразития России, Нижний Новгород, Россия
ФГУ "ННИИТО" Минздравсоцразития России, Нижний Новгород, Россия
Местное лечение ожогов серебросодержащими препаратами. Сульфаргин - препарат выбора
Журнал: Хирургия. Журнал им. Н.И. Пирогова. 2011;(5): 66‑68
Атясов И.Н., Атясова М.Л. Местное лечение ожогов серебросодержащими препаратами. Сульфаргин - препарат выбора. Хирургия. Журнал им. Н.И. Пирогова. 2011;(5):66‑68.
Atiasov IN, Atiasova ML. Local treatment of the burnt wounds with silver-containing drugs. Sulfargin - a drug of choice. Pirogov Russian Journal of Surgery = Khirurgiya. Zurnal im. N.I. Pirogova. 2011;(5):66‑68. (In Russ.).
ФГУ "ННИИТО" Минздравсоцразития России, Нижний Новгород, Россия
ФГУ "ННИИТО" Минздравсоцразития России, Нижний Новгород, Россия
ФГУ "ННИИТО" Минздравсоцразития России, Нижний Новгород, Россия
Введение
По данным Всемирной организации здравоохранения, ожоги занимают третье место среди других видов травм [7]. В настоящее время растет значение ожоговой патологии в структуре заболеваемости населения. Что, вероятно, связано с ростом производства в России, участившимися техногенными катастрофами, сложной социально-политической обстановкой в ряде регионов страны [4]. Распространенность ожогов в России начала нарастать и составила в среднем 294,2 случая на 10 тыс. населения. В Северо-Западном, Приволжском, Уральском, Сибирском и Дальневосточном федеральных округах этот показатель оказался выше, чем в среднем по Российской Федерации, варьируя от 312 до 337 случаев на 10 тыс. населения [1].
Раневой процесс имеет сложный механизм, базирующийся на индуцировании хемотаксиса, синтеза экстрацеллюлярного матрикса и образования рубцовой ткани. Заживление острых ран предполагает смену четырех основных фаз: гемостаза, воспаления, пролиферации и ремоделирования. Классические методы лечения ожоговой раны, общепринятые еще 10-15 лет назад, в настоящее время требуют корректировки. Современная тактика лечения разработана во многом благодаря успехам в изучении патогенеза и патоморфоза ожоговой болезни и ее осложнений [5].
Местное консервативное лечение ожоговых ран является основным при поверхностных и пограничных поражениях, а при глубоких ожогах применяется с целью подготовки ожоговых ран к операции и создания условий для приживления аутодермотрансплантатов [2].
Местное лечение ожоговых ран остается одной из сложных проблем современной комбустиологии. Консервативная терапия является неотъемлемой частью комплекса лечебных мероприятий при ожогах. Ее основными целями являются купирование воспаления и создание условий для самостоятельного заживления ран или предоперационной подготовки [8]. Известно, что поверхностные ожоги могут самостоятельно зажить за 7-24 сут, однако присоединение инфекции способно значительно увеличить эти сроки. Таким образом, при лечении поверхностных ожогов решающее значение имеет правильный выбор перевязочных материалов. За многовековую историю лечения ожогов было предложено огромное количество разнообразных препаратов для местного лечения, однако только в последние десятилетия были четко сформулированы требования к средствам для местного лечения ожоговых ран.
Повязки с мазью не должны препятствовать оттоку раневого отделяемого и тканевому дыханию, прилипать к поверхности раны, должны защищать рану от негативных факторов внешней среды. Выбор препаратов во многом зависит от стадии раневого процесса. В период острого воспаления необходимо санировать рану. Основной целью применения топических препаратов во 2-ю и 3-ю фазы раневого процесса является стимулирование процессов эпителизации и грануляции.
Конечной целью местного лечения ожогов является их самостоятельное неосложненное заживление при поверхностных или быстрое оперативное восстановление утраченного кожного покрова при глубоких поражениях [6]. При этом большое значение имеет местное консервативное лечение ожоговых ран. При глубоких ожогах консервативные методы местного лечения применяются с целью подготовки ожоговых ран к операции и создания условий для приживления пересаженных аутодермотрансплантатов. В последнее время вновь все большее распространение в практике лечения ожогов находят серебросодержащие кремы, в состав которых входят различные компоненты для местного воздействия на рану в зависимости от стадии течения раневого процесса [3].
Большинству вышеизложенных требований соответствует мазь сульфаргин. 1% мазь (сульфадиазин серебра 10 мг) для наружного применения белого или почти белого цвета, с характерным запахом. Вспомогательные вещества: масло вазелиновое, пропиленгликоль, цетилстеариловый спирт, глицерола моностеарат 40-55, полисорбат 80, метил пара-гидроксибензоат, пропил пара-гидроксибензоат, вода очищенная.
Сочетающиеся в химической структуре препарата сульфаргин антибактериальная активность и компоненты, стимулирующие репаративные процессы, позволяют сократить сроки консервативного лечения ожоговых ран.
Материал и методы
На базе ожогового центра Нижегородского НИИ травматологии и ортопедии изучены результаты лечения 30 пациентов с термической травмой. Все больные были мужского пола в возрасте от 18 до 87 лет, с сопутствующей патологией вне стадии декомпенсации.
Больные были разделены на три группы: 1-я группа - 14 пациентов с ожогами I-II степени различной этиологии площадью до 10% поверхности тела, 2-я группа - 6 пациентов с ожогами I-II степени различной этиологии площадью от 10 до 35% поверхности тела, 3-я группа - 10 человек с ожогами II-III степени на площади от 7 до 15% поверхности тела.
Ожоговые раны подвергали санации и хирургической обработке, после чего накладывали марлевые повязки с мазью сульфаргин толщиной до 3-4 слоев (включая фиксирующие бинты). Смену повязок проводили по мере загрязнения раневым отделяемым, но не чаще чем 3 раза в нед.
Оценка результатов основывалась на данных визуального контроля за течением раневого процесса, количеством и характером раневого отделяемого, кровоточивостью ран, сроками перехода в другую фазу раневого процесса, сроками наступления эпителизации, а при глубоком поражении - степенью готовности ран к аутодермопластике, приживлением трансплантатов и заживлением донорских ран.
Всем пациентам проводили микробиологическое исследование раневого отделяемого. Пациенты субъективно оценивали болевую реакцию непосредственно при перевязке по интенсивности болевых ощущений по 10 балльной шкале, где 0 - отсутствие болевых ощущений, а 10 - максимальная по силе боль. Сравнение проводилось с соседними участками ран, аналогичными по глубине поражения, где местное лечение проводили с применением других препаратов.
Результаты и обсуждение


В 1-й группе больных с поверхностными ожогами различной этиологии лечение начато в срок от 1 до 7 сут от момента получения травмы. До начала лечения ожоговые раны после удаления отслоенного эпидермиса представляли собой влажные поверхности розового, на отдельных участках белесоватого цвета. У пациентов, поступивших через 3-5 сут после травмы, раны со скудным гнойным отделяемым, местами с налетом фибрина, формированием очагов тонкого буроватого струпа. У 12 человек имелась зона гиперемии шириной до 3 см вокруг ран, умеренный перифокальный отек (особенно на нижних конечностях).
Из раневого отделяемого больных всех групп высевали St. aureus у 16 больных, Ps. aeruginosa у 12 человек и Stenotrophomonas multophilla у 2 больных. После взятия посева и тщательного туалета ран были наложены повязки с сульфаргином.
Из первой группы у 5 человек повязки не снимали до полного заживления ран, семерым повязки меняли дважды, двоим пришлось проводить перевязку трижды. У всех больных раны зажили без осложнений. Средний срок заживления ран под повязками с сульфаргином составил 12,7 сут с момента травмы.
Вторая группа - 6 больных с обширными дермальными ожогами. Через 2 сут отмечено значительное уменьшение количества раневого отделяемого, венчик эпителизации по краям ран. Перевязки проходили практически безболезненно, без кровотечения. Через 8 сут раны очистились, активно заживали. Через 18 сут образовался нежный слой молодого эпидермиса. Края зажившей раны были эластичными, без гиперкератоза.
В третьей группе повязки с сульфаргином накладывали на участки глубокого поражения. Под повязками с сульфаргином струп был более мягкий, перифокальное воспаление было менее выражено. Из раневого отделяемого высевали St. aureus и Ps. aeruginosa, причем отмечено отсутствие чувствительности микроорганизмов к большинству антибиотиков. До наложения повязок уровень обсемененности достигал 4700 КОЕ/см 2 , после начала лечения раны очищались, количество гнойного отделяемого изначально увеличивалось, затем постепенно уменьшалось, появлялись грануляции.
Отмечено, что под воздействием сульфаргина грануляции были более яркими и ровными. Положительным моментом следует считать, что смена повязок с сульфаргином проходила менее болезненно, чем влажновысыхающих повязок. Существенных отличий по срокам подготовки ран к операции ни по сравнению с контрольными участками, ни по сравнению с контрольной группой не отмечено.
В послеоперационном периоде повязки с сульфаргином накладывали на сетчатые трансплантаты площадью до 5% поверхности тела. Сульфаргин наносили непосредственно на пересаженные аутодермотрансплантаты толщиной 3,5 мм, перфорированные в аппарате типа Collins с коэффициентом перфорации 1:3 и 1:4, затем раны укрывали 3-4 слоями марли. Первую перевязку проводили на 2-3-и сутки после операции, в последующем - каждые 2-3 дня. У всех больных приживление трансплантатов отмечено на 90-95% площади, что расценивается как хороший результат. Сроки завершения эпителизации в ячейках составили от 7 до 13 сут. Оценка интенсивности болевых ощущений через 30 мин после смены повязок на сетчатых трансплантатах составляла 3,3±0,6.
На донорских участках раны зажили за 11,7 сут, что на 1,4 дня раньше, чем на контрольных участках. Особого внимания заслуживает тот факт, что заживление ран во всех случаях протекало без периферического воспаления и болевые ощущения в раннем послеоперационном периоде были гораздо меньше, чем при традиционном способе ведения ран, так как повязка сохраняла эластичность. После наложения первой повязки почти все больные отмечали незначительное жжение в ране, которое держалось 15-20 мин. Последующие перевязки протекали почти безболезненно.
После второй и последующих перевязок можно было констатировать: бурный рост грануляционной ткани ярко-красного цвета, исчезновение отечности, быструю эпитализацию с краев раны, уменьшение отделяемого.
В ходе проведенного исследования показано, что применение сульфаргина наиболее эффективно при лечении ожогов I-II степени. Использование сульфаргина позволяет уменьшить болевые ощущения при перевязке, сократить количество перевязок и сроки заживления ран. В ряде случаев для полного заживления ран было достаточно 1-2 смен повязок.
При лечении глубоких ожогов различной этиологии применение сульфаргина не оказало значимого эффекта на срок подготовки ран к операции, однако перевязки были менее болезненными. Использование сульфаргина на сетчатые трансплантаты и донорские раны способствовало значительному уменьшению болевых ощущений в послеоперационном периоде, ускорению заживления ран, профилактике лизиса трансплататов.
Применение сульфаргина хорошо переносилось больными, не было отмечено раздражающего действия, аллергических реакций. Сульфаргин обладает некоторым гемостатическим действием, поэтому при перевязках не требовалось проведение тщательного гемостаза.
Таким образом, основными показаниями к применению сульфаргина являются:
- лечение поверхностных ожогов;
- предоперационная подготовка ран II-III степени;
- послеоперационное ведение ран, укрытых сетчатыми трансплантатами и ран донорских мест.
Сульфаргин является достаточно эффективным средством для лечения ран как в стационаре, так и в амбулаторных условиях.
Экономическая эффективность применения сульфаргина заключается в сокращении числа перевязок и экономии перевязочных материалов, в сокращении сроков лечения больных.

Ожогом называют специфическое повреждение тканей организма, которое возникает вследствие воздействия термической, химической, электрической или лучевой энергии. Таким образом, непосредственной причиной ожога могут быть как горячие предметы, жидкости, пар, пламя огня, так и кислоты, щелочи, некоторые растения (борщевик), солнечные лучи, электрический ток. Степень тяжести ожога зависит от глубины повреждения кожи. В домашних условиях возможно лечение ожогов I-II степени, то есть таких, при которых повреждения кожи поверхностные и в патологический процесс не вовлечены подкожные ткани. Проявляются ожоги I-II степени болью, покраснением, отечностью кожи, появлением пузырей, заполненных прозрачным содержимым.
Подробнее об ожогах, первой помощи и лечении можно почитать здесь.
Виды ожогов и их особенности:
Развивается при воздействии на кожу в основном, высоких температур. Причиной термических ожогов может быть контакт с открытым огнем, горячими жидкостями, паром или горячими твердыми предметами.
Развивается вследствие воздействия на кожу едких химических веществ – чаще всего, концентрированных кислот и щелочей, а также их паров.
Развивается вследствие воздействия на кожу электрического тока, который также оказывает общее термическое воздействие на организм человека.
Первая помощь при ожогах
От того, насколько быстро и качественно будет оказана первая помощь при ожогах, зависит скорость выздоровления, риск возникновения осложнений и образования рубцов. Важно, чтобы пострадавшему была оказана вся возможная первая помощь в домашних условиях.
В первую очередь при ожоге любой природы и степени нужно устранить поражающий фактор, прекратить его действия на организм.
При любом типе ожога недопустимо срывать прилипшую к обожженному участку кожи ткань. Нужно аккуратно обрезать прилипшую ткань и поверх нее наложить стерильную повязку.
На вопрос как обезболить ожог единого ответа нет. Если речь идет о небольшом по площади поверхностном тепловом ожоге, боль стихает, как только избыток тепла будет отведен и поверхность кожи охладится. При обширных и глубоких ожогах требуется прием болеутоляющих препаратов.
Можно ли прокалывать пузырь от ожога? Ни в коем случае, их вскрытие может провести только врач с соблюдением условий стерильности. Если пузырь лопнул самостоятельно, нужно прикрыть его стерильной повязкой.
При любых ожогах нельзя обрабатывать обожженную поверхность маслами и спиртосодержащими лосьонами.
Подробнее о первой помощи при ожогах, вызванных разными факторами, можно почитать здесь.
Чем лечить ожоги в домашних условиях?
Дома можно лечить ожоги площадью не более 1% поверхности тела (она соответствует площади ладони пострадавшего).
В домашних условиях допустимо лечение только термических ожогов I и II степени, включая солнечные.
Химические, электрические и термические ожоги, а также ожоги III-IV степени лечатся в условиях стационара.
Сегодня лечение ожогов является актуальной проблемой. По данным госстата за 2018 год не менее 30000 людей подверглись термическим или химическим повреждениям. Это одна из самых распространенных бытовых травм. Однако часто ожог можно получить и на производстве, где не соблюдаются условия безопасности.
При возникновении ожогов надо суметь вовремя оказать правильную первую помощь. От того, как быстро вы окажете помощь себе или пострадавшему человеку, будет зависеть его дальнейшее состояние и скорость лечения.
Организм человека способен сам регенерировать и убирать легкие ожоги без серьезных последствий для здоровья. Более серьезные ожоги требуют неотложной медицинской помощи для предотвращения осложнений. За подобными ранами нужно следить, не допускать проникновения инфекции и регулярно обрабатывать противовоспалительными лекарствами или накладывать противоожоговые салфетки.
Если вы оказались рядом с обожженным, вам твердо нужно знать, как лечить ожог, иначе вы причините своими действиями больше вреда, чем пользы.
Причины ожогов
Ожог может произойти вследствие воздействия:
- огня;
- горячей жидкости или пара;
- горячего металла, стекла или других предметов;
- электрического тока;
- радиации (рентгеновское излучение или лучевая терапия);
- ультрафиолета (солнце или солярий);
- активных химических веществ.
Стоит отметить, что причины ожогов могут быть и иными, но все виды такого рода травм классифицируются в зависимости от степени нанесенного повреждения и симптоматики:
- Первая степень. Таким ожогом затрагивается только внешний слой кожных покровов. Травма характеризуется покраснением, отечностью и болевыми ощущениями. Пострадавшему оказывается первая помощь и назначается непродолжительный курс лечения.
- Вторая степень. Этот ожог ведет к поражению не только эпидермиса, но и подлежащего слоя – дермы. Повреждение характеризуется покраснением, побелением или пятнистостью кожи, болью и отечностью. Возможно развитие пузырей от ожогов и сильного болевого синдрома.
- Третья степень. При таком повреждении затрагивается жировой слой под кожными покровами. Обгоревшие участки тела обугливаются, чернеют или белеют. Часто ожогами третьей степени нарушается работа нервной и дыхательной системы.
Первые действия для нейтрализации термических ожогов
- как можно дальше убрать пострадавшего от источника тепла;
- если тлеет одежда или снаряжение, следует немедленно от нее избавиться. Если одежда прилипла к коже, надо аккуратно срезать ее или снять;
- к месту повреждений приложить сухой лед или использовать холодную воду;
- обработать поврежденные участки тела мазью от ожогов;
- в случае серьезных травм обратиться вызвать скорую.
Нейтрализация химических ожогов
- промыть пораженное место сильным потоком воды. Ни в коем случае не следует обрабатывать рану маслом.
- если получен ожог от негашеной извести или серной кислоты, его следует
- обработать сухой салфеткой, использование воды недопустимо;
- нанести стерильную антисептическую повязку.
Случаются ситуации, когда люди получают тяжелые ожоги. Лечение их вне стационара требует специальных знаний и навыков. Если человек ими не обладает - лучше немедленно обратиться к врачу.
Степень ожогов
Существует три основных степени ожогов: первая, вторая и третья. Оценка каждой степени основана на серьезности повреждения кожи: первая степень является самой незначительной, а третья - самой серьезной.
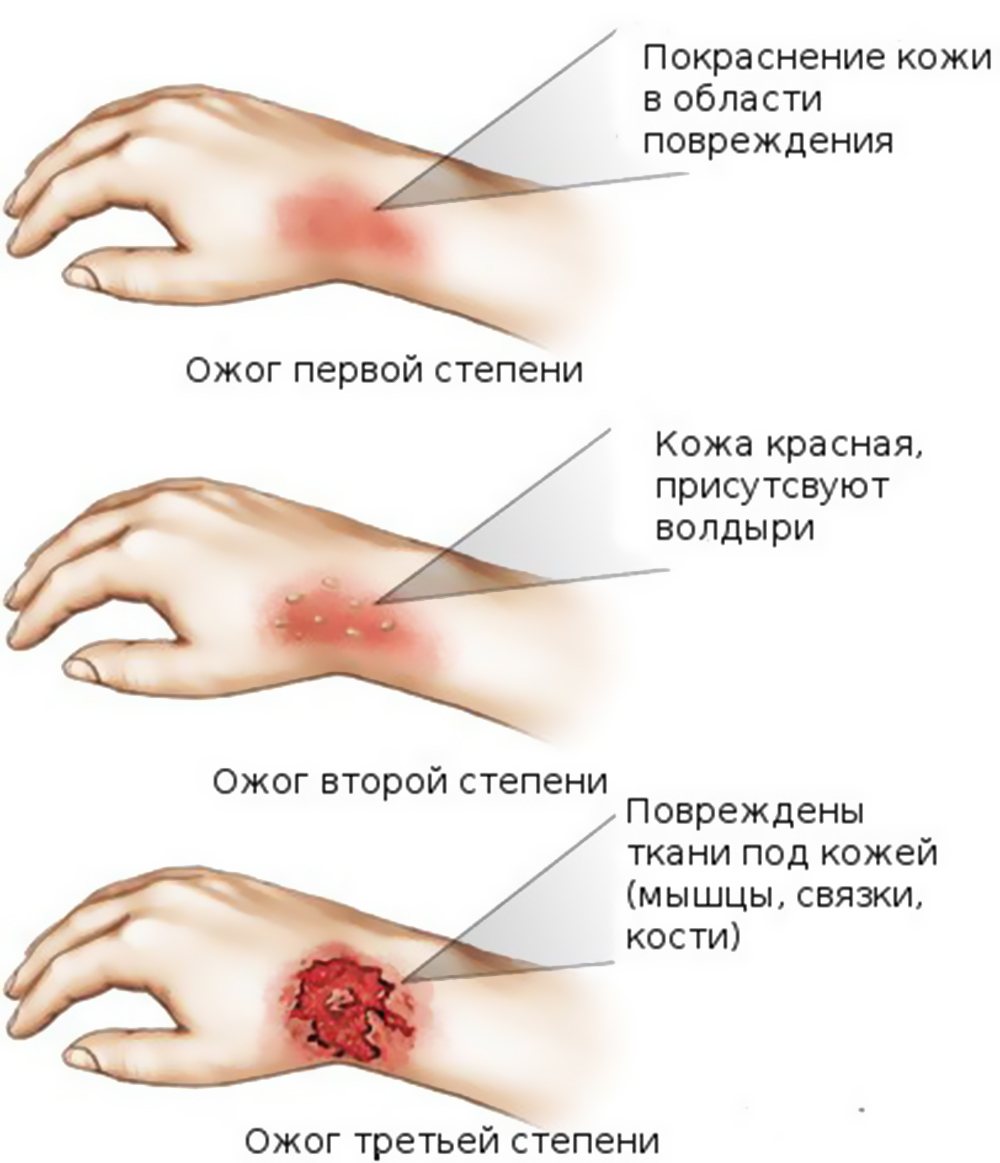
Признаки повреждений выглядят следующим образом:
- ожоги первой степени: происходит нарушение эпидермального слоя, кожа красная, чуть вздувшаяся;
- ожоги второй степени: появляются волдыри и наблюдается отслоение кожи;
- ожоги третьей степени: наблюдается некроз тканей, кожа становится белой, образуется корка;
Есть также ожоги четвертой степени. Эта степень включает в себя все симптомы ожога третьей степени. Повреждения проникают за пределы кожи и распространяются на сухожилия и кости. Именно в этом случае остаются шрамы после ожога.
Химические и электрические ожоги требуют немедленной медицинской помощи, поскольку они могут повлиять на внутренние органы, даже если внешние повреждения едва видимы.
Тип ожога не зависит от причины его возникновения. Ошпаривание, например, может вызвать все три типа ожога – термический, химический и физический, в зависимости от того, насколько горячая жидкость и как долго она остается в контакте с кожей.
Лечение после ожогов

Мазь или гель от ожога кипятком хорошо помогает при кухонных проблемах. Если были получены ожоги второй или третьей степени требуется стационарное лечение. Его следует проходить в клинике под присмотром врачей. Терапевт порекомендует, чем обработать ожог или как лечить ожог с волдырями.
Как лечить ожоги с волдырями в домашних условиях
- ни в коем случае не прокалывайте волдырь - это может привести к образованию инфекции;
- промыть ожог под прохладной проточной водой;
- нанесите противоожоговый крем или гель с обезболивающим эффектом тонким слоем;
- наложить бинт на место ожога после обработки;
- обрабатывать ожог с волдырем и менять повязку ежедневно.
Восстановление кожи после ожога
Что помогает от ожогов, так это точное соблюдение гигиены и регулярная обработка раны.
После получения травмы, на коже сразу же образуется волдырь, наполненный прозрачной плазмой, которая может просачиваться сквозь обожженные ткани. При правильной обработке можно избежать воспаления и нагноения, и регенерация пройдет быстрей.
Уже через несколько дней пузыри от ожогов начнут спадать и отшелушиваться, под волдырем начнет образовываться новая кожа. В это время раны могут чесаться, но прикасаться к пораженному участку нельзя - к концу первой недели зуд пройдет сам собой.
Если рану запустить в ней может развиться процесс нагноения. Он может сопровождаться повышением температуры, внезапной слабостью и ознобом. При таком анамнезе регенерация кожных покровов может затянуться на недели. В этом случае вероятно появление уплотненных наростов и валиков.
Как предотвратить появление рубцов после ожога?
Рубцы от ожогов появляются в зависимости от особенностей организма пострадавшего. В любом случае их появление можно предотвратить, своевременно используя противорубцовые гели и мази, а также специальные силиконовые покрытия для ран и увлажняющие кремы.
Лечение рубцов и шрамов после ожогов
Если вас интересует, как избавиться от внешних последствий ожога, нужно знать, что при серьезных нарушениях кожного покрова, шрам останется в любом случае. Здесь потребуется помощь косметолога, который поможет восстановить нормальный вид кожи.
Обычно для подобной операции используется методика иссечения рубца, после чего на ткани накладывается несколько косметических швов. Когда швы снимают, поврежденный участок обрабатывают мазями, которые препятствуют образованию новых шрамов на коже.
Для особо сложных случаев, например, при ожогах кипятком, используется методика лазерной шлифовки. Современное оборудование позволяет полностью удалить шрамы и достичь идеальной кожи. Если же сила ожога незначительна, рекомендуется химический пилинг с фруктовыми кислотами.
Средства от ожогов
Чем же лечить ожог, и какую оперативную помощь можно оказать самостоятельно в полевых или домашних условиях?

Использование кремов типа Левомиколя или Спасателя гарантированно помогает при незначительных повреждениях, таких как краткое прикосновения к горячей кастрюле. Декспантенол очень хорошо работает при ожогах первой степени. Если же степень повреждений более серьезна, кремы могут использоваться только как профилактическое средство и надеяться на них как не стоит.
Такие средства от ожогов, как спреи или гели - например, Гидрогель противоожоговый Burnshield, являются более эффективными, так они дисперсны и лучше впитываются кожей. Эти препараты сочетают в себе две функции – противовоспалительную и обезболивающую.
Есть еще один вид обработки – специальные противоожоговые повязки. Их рекомендуют, когда пациенту нужно быть на открытом воздухе. Такие повязки не допускают попадания в рану грязи и пыли.
Что нельзя использовать для лечения ожога
При получении ожога любой степени в лечебных целях не следует пользоваться:
- масло;
- мед и прополис;
- лед;
- зубная паста;
- химические вещества.
Чтобы снизить риск общих ожогов
В быту можно достаточно просто снизить риск ожогов, следует только соблюдать несколько рекомендаций:
- нельзя оставлять готовящуюся или уже приготовленную пищу на плите без присмотра;
- сковородки размещаются на плите рукоятками к ее задней части;
- любую горячую жидкость нужно размещать в недоступном для ребенка и животного месте – кипяток является частой причиной термического ожога;
- нельзя хранить электрические приборы рядом с водой;
- не стоит готовить в легковоспламеняющейся одежде;
- следует заблокировать ребенку доступ к электро- и газовым приборам;
- на розетки, которые не используются, нужно надеть защитные колпачки;
- не следует курить дома;
- датчики дыма требуют регулярного обслуживания и замены батареек;
- дом или квартиру нужно оснастить огнетушителем;
- причиной химических ожогов являются химикаты – их необходимо хранить в месте, которое недоступно для ребенка и животного.
Куда обратиться при ожоговых травмах?
У человека не всегда может получиться эффективно убрать волдыри от ожогов или оказать требуемую помощь дома, и тогда не нужно терять время и заниматься самолечением.
В случае осложнений следует незамедлительно обратиться к вашему лечащему терапевту. Специалист скажет, какие анализы требуется сделать, определит по признакам ожога степень и разработает курс лечения с учетом специальных средств.
Проведена клиническая оценка эффективности использования серебросодержащих кремов при обработке поверхностных дефектов кожных покровов. Изучены сроки окончательной эпителизации поверхностных ожоговых ран и частота их нагноения с учетом видов медикаментозных средств, используемых при нанесении на пораженные участки кожи. Установлено, что применение крема сульфатиазола серебра способствует сокращению сроков окончательной эпителизации дефектов тканей, по сравнению с использованием мазей, содержащих высокомолекулярные полиэтиленоксиды. Применение серебросодержащих кремов способствует снижению частоты нагноения поверхностных ожоговых ран на 28,6 %

1. Ryssel H. Dermal substitution with Matriderm in burns / H. Ryssel, G. Germann, O. Kloeters, E. Gazyakan, C.A. Radu // Burns. – 2010. – Vol.25, № 4. – P. 567.
2. Shupp J.W. A review of the local pathophysiologic bases of burn wound progression / J.W. Shupp, T.J. Nasabzadeh, D.S. Rosenthal, M.H. Jordan, P. Fidler, J.C. Jeng // J. Burn Care Res. – 2010. – Vol.31, № 6. – P. 849–873.
3. Hydrogen peroxide resolves neutrophilic inflammation in a model of antigen-induced arthritis in mice / F. Lopes, F.M. Coelho, V.V. Costa, E.L. Vieira, T.A. Silva, L.Q. Vieira, M.M. Teixeira, V. Pinho V. // Arthritis Rheum. – 2011. – Vol. 10, №2. – P. 169–172.
4. Zonies D. Verified centers, nonverified centers, or other facilities: a national analysis of burn patient treatment location / D. Zonies, C. Mack, B. Kramer, F. Rivara, M. Klein // J Am Coll Surg. – 2010. – Vol.21, № 3. – P. 299–305.
5. Use of gene-modified keratinocytes and fibroblasts to enhance regeneration in a full skin defect / J.A. Lohmeyer, F. Liu, S. Krüger, W. Lindenmaier, F. Siemers, H.G. Machens // Langenbecks Arch Surg. – 2011. – Vol.2, № 3. – P. 76–79.
6. Opasanon S. Clinical effectiveness of alginate silver dressing in outpatient management of partial-thickness burns / S. Opasanon, P. Muangman, N. Namviriyachote // Int Wound J. – 2010. – Vol.7, № 6. – P. 467–471.
Универсальные средства, использование которых возможно во всех фазах раневого процесса, пока еще не созданы [1]. При лечении пострадавших с ожоговой травмой дифференцированно, с учетом стадии и фазы течения раневого процесса последовательно используется множество лекарственных форм препаратов с разными механизмами действия [2]. В результате неадекватного неоперативного лечения пациентов с поверхностными ожоговыми поражениями могут образовываться рубцовые деформации и контрактуры [3].
Разработка и усовершенствование ранозаживляющих средств, используемых при хирургической обработке и туалете дефектов кожных покровов у пострадавших от ожогов, является одной из актуальных задач хирургии и комбустиологии [4]. Использование современных кремов создает оптимальную микросреду для течения процессов репаративной регенерации тканей [5]. Одним из перспективных методов усиления лечебного эффекта кремов при оказании медицинской помощи обожженным является включение в их состав солей серебра (сульфадиазин, сульфатиазол), обладающих противовоспалительным и антисептическим действиями (бактерицидный эффект по отношению к широкому спектру микроорганизмов, грибов, вирусов) и стимулирующих пролиферацию и дифференцировку кератиноцитов [6].
Цель исследования заключалась в оценке эффективности применения серебросодержащих кремов при обработке и туалете поверхностных ожоговых ран у пострадавших в сравнении с использованием других медикаментозных средств.
Материал и методы исследований
Оценены результаты оказания медицинской помощи 64 пострадавшим с поверхностными ожоговыми поражениями, находившимися на лечении в ожоговом центре ГУЗ «Ленинградская областная клиническая больница» (ЛОКБ) в 2007-2011 гг. Большинство (59 %) пациентов составили мужчины. Ожоги обусловливались пламенем или горячей водой (63 и 37 % случаев соответственно). Основной контингент пострадавших составили пациенты с ожогами средней степени тяжести.
Предпринято проспективное, рандомизированное, контролируемое исследование. Рандомизацию пациентов проводили по дню поступления (четный/нечетный) методом случайных чисел. Критерии включения в исследование: возраст пациентов от 18 до 60 лет; общая площадь поверхностных ожогов кожи (II-IIIa степени) более 10 % поверхности тела; адекватная противошоковая терапия на догоспитальном этапе, госпитализация в первые сутки после травмы. Критерии исключения из исследования: прогностически благоприятный или неблагоприятный исход ожоговой болезни (индекс тяжести поражения менее 30 и более 120 ед.); констатация у пациентов тяжелых соматических заболеваний; предшествующая гормонотерапия, химиотерапия; наркомания; иммунодефицит; комбинированные поражения; госпитализация спустя 24 ч после травмы. Ни одна из причин, по которой пациенты были исключены из исследования, не имела отношения к свойствам ранозаживляющих средств и ни в одном случае используемые лечебные средства не являлись причиной исключения из исследования.
В исследовании выделены две группы контроля (по 16 пострадавших в каждой). В этих группах при обработке ран использовали крем сульфадиазина (1 группа) и сульфатиазола серебра (2 группа). У обожженных, вошедших в две группы сравнения (также по 16 пациентов в каждой), для местного лечения пострадавших применяли многокомпонентные антибактериальные мази на гидрофильной основе из полиэтиленоксидов (левомеколь - 1 группа) или влажно-высыхающие повязки с водным раствором антисептика (хлоргексидин - 2 группа).
Обработку ожоговых поверхностей начинали непосредственно при поступлении пострадавших в стационар. Раны обрабатывались с применением изучаемых препаратов не позднее первых суток с момента получения травмы. При ожогах II степени удаляли обрывки эпидермиса и загрязняющие раны частицы. Пораженные участки кожи промывали раствором антисептика, после чего на раневые поверхности наносились крем или мазь. При ожогах пламенем IIIа степени с тонким струпом для механической очистки ран применяли 3 %-й раствор перекиси водорода, после чего ожоговые поверхности осушали салфетками и обрабатывали раствором антисептика (хлоргексидина). При ожогах кипятком IIIа степени обнаженную собственно кожу (дерму) перекисью водорода не обрабатывали, а использовали только раствор антисептика (в связи с опасностью химического повреждения глубоких слоев кожи).
Изучали сроки очищения ран от омертвевших тканей, длительность окончательной эпителизации пораженных участков кожи, а также частоту их нагноения. Во время перевязок, выполняемых через день, раны фотографировали. Проводили оценку ряда показателей лабораторных параметров общеклинического и биохимического анализов крови.
Данные исследования обрабатывали методами вариационной статистики.
Результаты исследований их обсуждение
Установлено, что сразу после обработки ран с использованием серебросодержащих кремов гипостезию и купирование болевых ощущений отмечали 27 из 32 пациентов. В 29 клинических наблюдениях отчетливое снижение болевых ощущений происходило уже через 30-40 минут после перевязки.
Среди 23 из 32 пациентов, у которых обработка ран осуществлялась с использованием мазей левомеколь или с раствором хлоргексидина, к 3-4 суткам после травмы на раневой поверхности отмечено формирование тонкой корочки поверхностного струпа светло-коричневого цвета, без признаков воспаления у 5 обожженных. В каждом четвертом случае ожогов II-IIIа степени на фоне применения мази левомеколь струп на протяжении первой недели после травмы оказался влажным, т.е. представлял собой колликвационный некроз. К 10-12 суткам при использовании мазевых повязок с левомеколем или влажно-высыхающих повязок с хлоргексидином отмечено развитие гнойного воспаления под струпом и его отторжение.
Использование кремов сульфадиазина или сульфатиазола серебра способствовало ускорению процессов репаративной регенерации поверхностных дефектов кожи. Об этом свидетельствуют следующие обстоятельства: уже к 4-5 суткам консервативного лечения серебросодержащими кремами констатировано купирование явлений перифокального воспаления в области ран у 27 из 32 пациентов. На фоне лечения пострадавших с ожогами II-IIIа степени повязками с серебросодержащими кремами струп образовался лишь в 7 (21,9 %) наблюдениях, при этом у 6 (18,8 %) пациентов он оставался во влажном состоянии. К 6-9 суткам лечения с использованием сульфадиазина и сульфатиазола серебра в 29 (90,6 %) наблюдениях отмечено быстрое расплавление и отторжение некроза. При обработке пораженных участков кожи серебросодержащими кремами у пострадавших с поверхностными ожогами срок очищения ран от струпа и обнажения жизнеспособных сосочков собственно кожи соответствовал 10-15 суткам после получения ожога.
При сравнительной оценке сроков очищения ожоговых ран II-IIIa степени с учетом глубины некрозов и эпителизации раневых поверхностей установлено, что их продолжительность зависит от методов лечения и глубины поражения тканей высокотемпературным агентом. Эпителизация участков ожога кожи II степени происходила в течение 5-9 суток. При ожогах собственно кожи сроки окончательной эпителизации раневой поверхности колебались от 15 до 30 суток, при этом в случаях поражения на уровне сосочков дермы раны заживали в течение 15-20 суток, а при поражении сетчатого слоя собственно кожи - 23-30 суток (табл. 1).
Как следует из данных табл. 1, продолжительность очищения ран от струпа и их эпителизация при использовании серебросодержащих кремов, несмотря на разные действующие вещества в их составе, происходили быстрее, чем при использовании для лечения препаратов сравнения. В частности, на фоне применения кремов сульфадиазина и сульфатиазола серебра у 29 (90,6 %) обожженных сроки отторжения струпа при поражениях на уровне сосочков дермы соответственно, составили 11,9 ± 1,2 и 12,1 ± 1,4 суток, что на 22,2 и 20,9 % меньше, чем при лечении мазью на основе полиэтиленоксидов, а также на 30,4 и 29,3 % короче по сравнению с результатами использования влажно-высыхающих повязок (p > 0,05).
Таблица 1
Сроки очищения от струпа и заживления ожоговых поверхностей IIIа степени
при применении ранозаживляющих средств с первых суток после травмы
Средние показатели продолжительности стадий раневого процесса (сутки) при границе некроза на уровне
Читайте также:

