Чем лечить ожог после татуировки хной
Обновлено: 18.04.2024
Сегодня лечение ожогов является актуальной проблемой. По данным госстата за 2018 год не менее 30000 людей подверглись термическим или химическим повреждениям. Это одна из самых распространенных бытовых травм. Однако часто ожог можно получить и на производстве, где не соблюдаются условия безопасности.
При возникновении ожогов надо суметь вовремя оказать правильную первую помощь. От того, как быстро вы окажете помощь себе или пострадавшему человеку, будет зависеть его дальнейшее состояние и скорость лечения.
Организм человека способен сам регенерировать и убирать легкие ожоги без серьезных последствий для здоровья. Более серьезные ожоги требуют неотложной медицинской помощи для предотвращения осложнений. За подобными ранами нужно следить, не допускать проникновения инфекции и регулярно обрабатывать противовоспалительными лекарствами или накладывать противоожоговые салфетки.
Если вы оказались рядом с обожженным, вам твердо нужно знать, как лечить ожог, иначе вы причините своими действиями больше вреда, чем пользы.
Причины ожогов
Ожог может произойти вследствие воздействия:
- огня;
- горячей жидкости или пара;
- горячего металла, стекла или других предметов;
- электрического тока;
- радиации (рентгеновское излучение или лучевая терапия);
- ультрафиолета (солнце или солярий);
- активных химических веществ.
Стоит отметить, что причины ожогов могут быть и иными, но все виды такого рода травм классифицируются в зависимости от степени нанесенного повреждения и симптоматики:
- Первая степень. Таким ожогом затрагивается только внешний слой кожных покровов. Травма характеризуется покраснением, отечностью и болевыми ощущениями. Пострадавшему оказывается первая помощь и назначается непродолжительный курс лечения.
- Вторая степень. Этот ожог ведет к поражению не только эпидермиса, но и подлежащего слоя – дермы. Повреждение характеризуется покраснением, побелением или пятнистостью кожи, болью и отечностью. Возможно развитие пузырей от ожогов и сильного болевого синдрома.
- Третья степень. При таком повреждении затрагивается жировой слой под кожными покровами. Обгоревшие участки тела обугливаются, чернеют или белеют. Часто ожогами третьей степени нарушается работа нервной и дыхательной системы.
Первые действия для нейтрализации термических ожогов
- как можно дальше убрать пострадавшего от источника тепла;
- если тлеет одежда или снаряжение, следует немедленно от нее избавиться. Если одежда прилипла к коже, надо аккуратно срезать ее или снять;
- к месту повреждений приложить сухой лед или использовать холодную воду;
- обработать поврежденные участки тела мазью от ожогов;
- в случае серьезных травм обратиться вызвать скорую.
Нейтрализация химических ожогов
- промыть пораженное место сильным потоком воды. Ни в коем случае не следует обрабатывать рану маслом.
- если получен ожог от негашеной извести или серной кислоты, его следует
- обработать сухой салфеткой, использование воды недопустимо;
- нанести стерильную антисептическую повязку.
Случаются ситуации, когда люди получают тяжелые ожоги. Лечение их вне стационара требует специальных знаний и навыков. Если человек ими не обладает - лучше немедленно обратиться к врачу.
Степень ожогов
Существует три основных степени ожогов: первая, вторая и третья. Оценка каждой степени основана на серьезности повреждения кожи: первая степень является самой незначительной, а третья - самой серьезной.
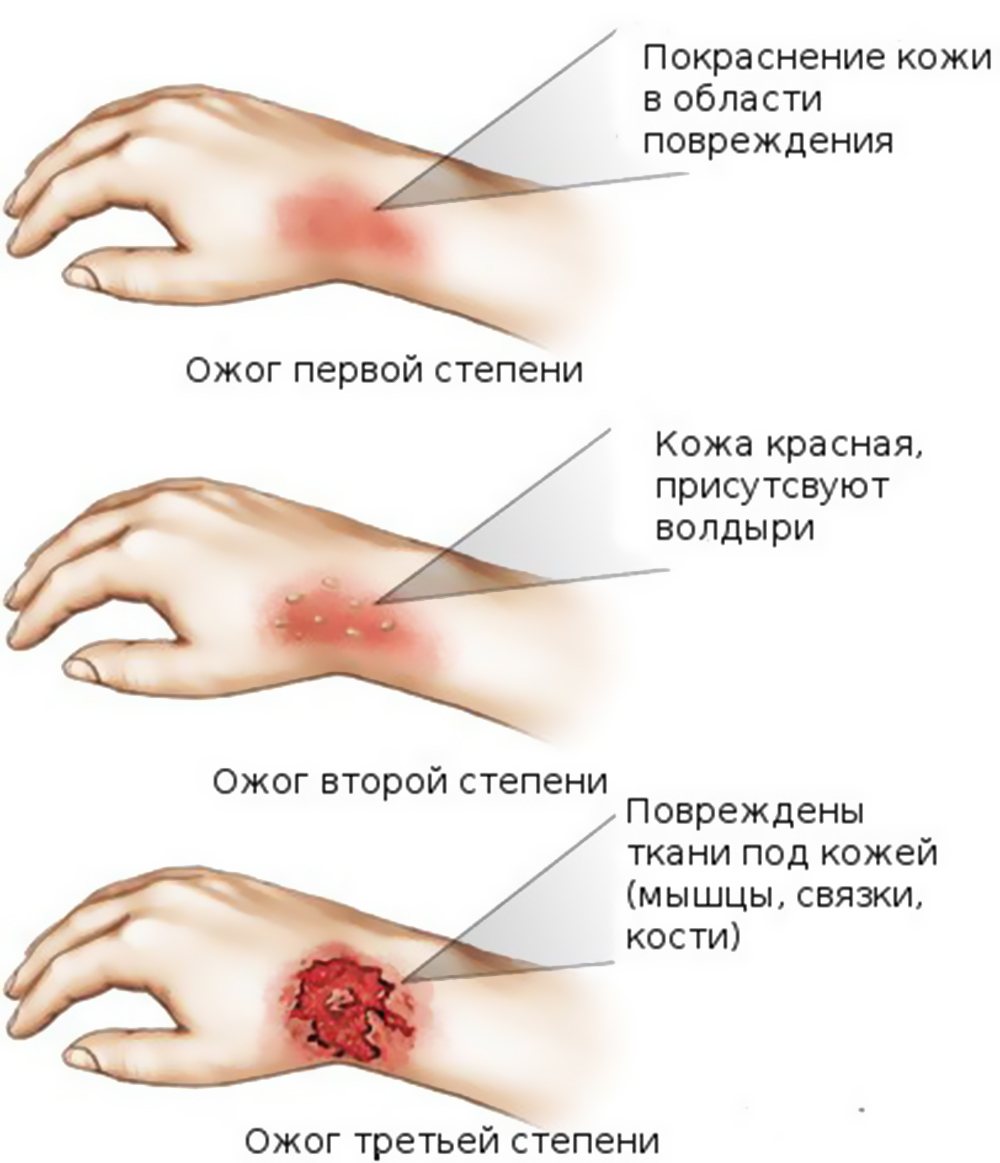
Признаки повреждений выглядят следующим образом:
- ожоги первой степени: происходит нарушение эпидермального слоя, кожа красная, чуть вздувшаяся;
- ожоги второй степени: появляются волдыри и наблюдается отслоение кожи;
- ожоги третьей степени: наблюдается некроз тканей, кожа становится белой, образуется корка;
Есть также ожоги четвертой степени. Эта степень включает в себя все симптомы ожога третьей степени. Повреждения проникают за пределы кожи и распространяются на сухожилия и кости. Именно в этом случае остаются шрамы после ожога.
Химические и электрические ожоги требуют немедленной медицинской помощи, поскольку они могут повлиять на внутренние органы, даже если внешние повреждения едва видимы.
Тип ожога не зависит от причины его возникновения. Ошпаривание, например, может вызвать все три типа ожога – термический, химический и физический, в зависимости от того, насколько горячая жидкость и как долго она остается в контакте с кожей.
Лечение после ожогов

Мазь или гель от ожога кипятком хорошо помогает при кухонных проблемах. Если были получены ожоги второй или третьей степени требуется стационарное лечение. Его следует проходить в клинике под присмотром врачей. Терапевт порекомендует, чем обработать ожог или как лечить ожог с волдырями.
Как лечить ожоги с волдырями в домашних условиях
- ни в коем случае не прокалывайте волдырь - это может привести к образованию инфекции;
- промыть ожог под прохладной проточной водой;
- нанесите противоожоговый крем или гель с обезболивающим эффектом тонким слоем;
- наложить бинт на место ожога после обработки;
- обрабатывать ожог с волдырем и менять повязку ежедневно.
Восстановление кожи после ожога
Что помогает от ожогов, так это точное соблюдение гигиены и регулярная обработка раны.
После получения травмы, на коже сразу же образуется волдырь, наполненный прозрачной плазмой, которая может просачиваться сквозь обожженные ткани. При правильной обработке можно избежать воспаления и нагноения, и регенерация пройдет быстрей.
Уже через несколько дней пузыри от ожогов начнут спадать и отшелушиваться, под волдырем начнет образовываться новая кожа. В это время раны могут чесаться, но прикасаться к пораженному участку нельзя - к концу первой недели зуд пройдет сам собой.
Если рану запустить в ней может развиться процесс нагноения. Он может сопровождаться повышением температуры, внезапной слабостью и ознобом. При таком анамнезе регенерация кожных покровов может затянуться на недели. В этом случае вероятно появление уплотненных наростов и валиков.
Как предотвратить появление рубцов после ожога?
Рубцы от ожогов появляются в зависимости от особенностей организма пострадавшего. В любом случае их появление можно предотвратить, своевременно используя противорубцовые гели и мази, а также специальные силиконовые покрытия для ран и увлажняющие кремы.
Лечение рубцов и шрамов после ожогов
Если вас интересует, как избавиться от внешних последствий ожога, нужно знать, что при серьезных нарушениях кожного покрова, шрам останется в любом случае. Здесь потребуется помощь косметолога, который поможет восстановить нормальный вид кожи.
Обычно для подобной операции используется методика иссечения рубца, после чего на ткани накладывается несколько косметических швов. Когда швы снимают, поврежденный участок обрабатывают мазями, которые препятствуют образованию новых шрамов на коже.
Для особо сложных случаев, например, при ожогах кипятком, используется методика лазерной шлифовки. Современное оборудование позволяет полностью удалить шрамы и достичь идеальной кожи. Если же сила ожога незначительна, рекомендуется химический пилинг с фруктовыми кислотами.
Средства от ожогов
Чем же лечить ожог, и какую оперативную помощь можно оказать самостоятельно в полевых или домашних условиях?

Использование кремов типа Левомиколя или Спасателя гарантированно помогает при незначительных повреждениях, таких как краткое прикосновения к горячей кастрюле. Декспантенол очень хорошо работает при ожогах первой степени. Если же степень повреждений более серьезна, кремы могут использоваться только как профилактическое средство и надеяться на них как не стоит.
Такие средства от ожогов, как спреи или гели - например, Гидрогель противоожоговый Burnshield, являются более эффективными, так они дисперсны и лучше впитываются кожей. Эти препараты сочетают в себе две функции – противовоспалительную и обезболивающую.
Есть еще один вид обработки – специальные противоожоговые повязки. Их рекомендуют, когда пациенту нужно быть на открытом воздухе. Такие повязки не допускают попадания в рану грязи и пыли.
Что нельзя использовать для лечения ожога
При получении ожога любой степени в лечебных целях не следует пользоваться:
- масло;
- мед и прополис;
- лед;
- зубная паста;
- химические вещества.
Чтобы снизить риск общих ожогов
В быту можно достаточно просто снизить риск ожогов, следует только соблюдать несколько рекомендаций:
- нельзя оставлять готовящуюся или уже приготовленную пищу на плите без присмотра;
- сковородки размещаются на плите рукоятками к ее задней части;
- любую горячую жидкость нужно размещать в недоступном для ребенка и животного месте – кипяток является частой причиной термического ожога;
- нельзя хранить электрические приборы рядом с водой;
- не стоит готовить в легковоспламеняющейся одежде;
- следует заблокировать ребенку доступ к электро- и газовым приборам;
- на розетки, которые не используются, нужно надеть защитные колпачки;
- не следует курить дома;
- датчики дыма требуют регулярного обслуживания и замены батареек;
- дом или квартиру нужно оснастить огнетушителем;
- причиной химических ожогов являются химикаты – их необходимо хранить в месте, которое недоступно для ребенка и животного.
Куда обратиться при ожоговых травмах?
У человека не всегда может получиться эффективно убрать волдыри от ожогов или оказать требуемую помощь дома, и тогда не нужно терять время и заниматься самолечением.
В случае осложнений следует незамедлительно обратиться к вашему лечащему терапевту. Специалист скажет, какие анализы требуется сделать, определит по признакам ожога степень и разработает курс лечения с учетом специальных средств.
Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения
ФГБОУ ВО «ВолгГМУ» Минздрава России, Волгоград, Россия
Пятигорский медико-фармацевтический институт — филиал ФГБОУ ВО «Волгоградский государственный медицинский университет» Минздрава России, Пятигорск, Россия
Классификация осложнений татуажа
Журнал: Клиническая дерматология и венерология. 2018;17(6): 98‑106
Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения
Имеются сведения о побочных эффектах татуажа, вызванных как травмированием кожных покровов, так и действием используемых красителей. Однако данные единичны и противоречивы, отсутствует классификация осложнений, что и обусловливает актуальность исследования. Цель исследования — на основе анализа литературы и собственных клинических данных систематизировать осложнения татуажа, разработать классификацию и наметить пути профилактики. Материал и методы. В качестве единиц анализа были выбраны публикации в PubMed (1997—2017), посвященные осложнениям после выполнения татуажа. Накоплена база клинических случаев пациентов с осложнениями после выполнения процедуры татуажа. Клинико-лабораторная диагностика включала сбор анамнеза, осмотр, дерматоскопию, проведение аллергологических проб, бактериологическое исследование, иммунофлюоресцентные тесты, твердофазный иммуноферментный анализ, гистологическое исследование биоптатов ткани татуировки. Результаты. В составе пигментов, используемых для татуировок, обнаружены соединения, обладающие выраженным токсическим, мутагенным и канцерогенным действием. Наиболее распространенным осложнением являются аллергические реакции, выражающиеся в анафилактической реакции (0,1%), крапивнице (3%), контактном дерматите (19,9%), экземе (7%). Отмечались случаи заражения ВИЧ (3%), гепатитом (8%). Вторичная инфекция присоединялась в 15% случаев. Побочные эффекты обладали выраженным полиморфизмом (гнойно-воспалительные, дегенеративные, некротические и опухолевые процессы). На основании проведенных исследований для систематизации имеющихся сведений о побочных эффектах татуировок нами предложена классификация осложнений татуировок. Заключение. Учитывая инвазивный характер процедуры и значительное число осложнений, необходимо разработать перечень противопоказаний для использования татуажа; ввести обязательную сертификацию вводимых красителей; разработать стандарт предварительных лабораторных исследований, предшествующих данной инвазивной процедуре; повысить требования к специалистам, выполняющим татуаж; осуществлять сертификацию рабочего места мастера татуажа с учетом соблюдения правил асептики и антисептики.
Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения
ФГБОУ ВО «ВолгГМУ» Минздрава России, Волгоград, Россия
Пятигорский медико-фармацевтический институт — филиал ФГБОУ ВО «Волгоградский государственный медицинский университет» Минздрава России, Пятигорск, Россия
Татуировкой называется искусственное нарушение целости кожных покровов с помощью колющих/режущих инструментов с последующим введением в кожу красящих веществ с целью получения стойких, не исчезающих рисунков или изображений. В настоящее время все большее распространение в популяции получает татуаж, выполненный различными техниками. Наиболее древним стилем считают полинезийский — этнический стиль тату, возникший на Полинезийских островах и признанный одним из древнейших образцов изобразительного искусства. Традиционный стиль, или стиль «старой школы» (traditional and old school), зародился в начале ХХ века в США и характеризуется минимализмом изображения. Кроме того, существуют техники тату в стиле реализма (realistic), точечный стиль дотворк (dotwork), геометрический (geometric), племенной стиль трайбл (tribal), японский стиль (Japanese). Тату, выполненные в стиле блэкворк (blackwork), представляют собой покрытие участка кожи масштабным одноцветным рисунком и, как правило, свидетельствуют о низком социальном статусе его обладателя [1]. Отдельно выделяют перманентный макияж, популярность которого ежегодно растет среди женщин разного возраста и социальной принадлежности [2, 3].
Однако у этого культурного феномена есть и обратная сторона в виде осложнений от процедуры, о которых мастера тату-салонов не информируют потребителей. Все красители, используемые для татуажа в Российской Федерации и за рубежом, не подлежат обязательной сертификации, а следовательно, безопасность их применения не гарантирована, увеличивается риск развития побочных эффектов [4]. Однотонные черные татуировки в своей основе содержат сажу, включающую полициклические ароматические углеводороды и фенол, которые являются признанными мутагенами и канцерогенами [5]. Кроме того, имеются сведения о том, что полициклические ароматические углеводороды под действием ультрафиолетового излучения способны генерировать цитотоксический синглетный кислород, который может влиять на целость кожных покровов [6].
Для выполнения цветных татуировок используют пигменты, большинство из которых производят для окрашивания одежды, и они часто не предназначены для иного употребления; часть пигментов разлагается от солнечного света, выделяя в качестве метаболитов ароматические амины, являющиеся канцерогенами [7].
В литературе [8, 9] имеются сведения о побочных эффектах татуажа, вызванных как травмированием кожных покровов, так и действием используемых красителей, однако данные единичны и противоречивы, отсутствует классификация осложнений, что и обусловливает актуальность исследования.
Цель исследования — на основе анализа данных литературы и собственных клинических наблюдений систематизировать осложнения татуажа, разработать классификацию и наметить пути профилактики.
Материал и методы
Исследование проводили по нескольким направлениям. На первом этапе в качестве единиц анализа мы выбрали публикации PubMed c 1997 по 2017 г., посвященные осложнениям после выполнения татуажа. Категории анализа объединяли ключевые слова, характеризующие возникновение осложнений, сопряженных с выполнением татуировок. В качестве ключевых слов были заявлены такие слова и словосочетания, как «татуаж», «татуировка», «неблагоприятные эффекты», «осложнения татуажа», «реакция на тату», а также различные диагнозы в сочетании со словом «татуировка».
Параллельно мы накопили базу пациентов в отделении лазеротерапии и других аппаратных методов лечения и диагностики «Московского научно-практического центра дерматовенерологии и косметологии» с осложнениями после выполнения процедуры татуажа.
Клинико-лабораторная диагностика включала сбор анамнеза, осмотр, дерматоскопию, аллергологические пробы, бактериологическое исследование, иммунофлюоресцентные тесты, твердофазный иммуноферментный анализ, в ряде случаев выполняли патоморфологическое исследование биоптатов ткани татуировки. Для этого материал помещали в 10% формалин на 24 ч с заливкой в парафиновые блоки и последующей стандартной проводкой, окрашиванием срезов гематоксилином и эозином и по Ван Гизону. Микрофотографии сделаны с использованием микроскопа Leiсa DM 100 с цифровой фотокамерой.
Статистическая обработка проведена общепринятыми для медико-биологических исследований методами с помощью программных пакетов Exсel 7.0 («Microsoft», США) и АРКАДА (Диалог-МГУ, Россия).
Результаты
При проведении анализа нами установлено, что для выполнения татуировок во всех салонах тату использовали несертифицированные пигменты, в которых обнаружен ряд примесей и загрязнений. Для выполнения татуировок используется широкая цветовая палитра, при этом химический состав пигментов, как правило, не указывается. Установлено, что цветные и черные пигменты имеют различный состав. При этом в составе черных красителей по-прежнему преобладает сажа, в то время как ингредиенты цветных красителей обладают значительным количеством примесей, что и обусловливает максимальное количество осложнений [10]. Имеются единичные исследования, посвященные изучению химических веществ, входящих в состав татуировочных пигментов различных цветов. Так, J. Sowden и D. Slater и соавт. [11, 12] при изучении красного пигмента с помощью световой и электронной микроскопии в сочетании с рентген-микроанализом установлено, что данный краситель включает алюминий, железо, титан, кремний, кальций, ртуть и кадмий, способные стать причиной различных осложнений.

Состав красителей в зависимости от цвета представлен в табл. 1 [13, Таблица 1. Состав татуировочных пигментов в зависимости от цветового спектра и возможные осложнения после процедуры татуажа 14].

Кроме токсичных веществ, входящих в состав пигментов, используемых для татуировок, ряд исследователей обнаружили соединения, обладающие выраженным мутагенным и канцерогенным действием (табл. 2). Таблица 2. Мутагенные и канцерогенные компоненты, входящие в состав пигментов для татуировок
При проведении анализа отмечено, что наиболее распространенным осложнением являются аллергические реакции, выражающиеся в крапивнице (3%), контактном дерматите (19,9%), экземе (7%), анафилактической реакции (0,1%). Кроме того, отмечались случаи заражения ВИЧ (3%), гепатитом (8%). Вторичная инфекция присоединялась в 15% случаев.
Побочные эффекты обладали выраженным полиморфизмом, включая гнойно-воспалительные, дегенеративные, некротические и опухолевые процессы.
Клинические случаи
В качестве примера приводим несколько клинических случаев, наблюдаемых нами в рамках разработки данной проблемы.
Пациентка А., 24 года, обратилась в Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения Москвы в марте 2016 г. с жалобами на бугристый вид татуировки, зуд, жжение, чувство стянутости кожи. Татуировка сделана за 6 мес до обращения к дерматологу, в течение 1—2 мес татуировка видоизменилась: приобрела неравномерно бугристый вид, покраснела. При первичном объективном исследовании состояние удовлетворительное, изменений со стороны органов и систем не выявлено. Status localis: на коже спины выявлен твердый покрасневший рубец в форме дракона с включениями сине-черного пигмента, с гладкой поверхностью, с возвышениями на протяжении. Рубец при пальпации плотный, безболезненный (рис. 1). Рис. 1. Татуировка в области лопатки, давность 6 мес, с явлениями келоидной трансформации. Выполнена пункционная биопсия, во всех образцах кожи отмечалось неравномерное распределение пигмента непосредственно под эпидермисом в сосочковом слое дермы, с большим диапазоном размера гранул: от отдельных хорошо различимых гранул пигмента до «пылевидных». В отдельных участках пигмент отсутствовал, однако наблюдалось изменение волокон соединительной ткани, которые имели утолщенный вид по сравнению с остальными волокнами дермы и были представлены гомогенными розовыми волокнистыми массами (рис. 2). Рис. 2. Фрагмент кожи, полученный при пункционной биопсии. Выраженная лимфоцитарная инфильтрация, гомогенизированные незрелые эозинофильные волокна. Деструктурированные волокна дермы. Окраска гематоксилином и эозином. Ув. 400.
Диагноз клинический заключительный: «келоидный рубец» (L91.0). При данном диагнозе лазерная терапия неэффективна, в связи с этим пациентке рекомендовано внутриочаговое введение дипроспана. На фоне проводимой терапии отмечено незначительное клиническое улучшение.
Пациентка Н., 23 лет, обратилась в мае 2017 г. в Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения Москвы с жалобами на изменение внешнего вида татуировки, шелушение на участках введения красного пигмента, кожный зуд. Появление заболевания отметила через 2 мес после процедуры, лечилась глюкокортикостероидными, антигистаминными средствами, без эффекта. При первичном объективном исследовании состояние удовлетворительное, изменений со стороны органов и систем не выявлено.

Status localis: в области участков кожи с красным пигментом и по периферии имеется сухость кожных покровов, в очаге — уплотнение кожи, на поверхности выявлено крупнопластинчатое шелушение, единичные крупные везикуло-буллезные элементы (рис. 3). Рис. 3. Декоративная татуировка на тыльной поверхности стопы. Изменение внешнего вида татуировки, уплотнение кожи в области красного пигмента, везикуло-буллезные элементы, пластинчатое шелушение.

При гистологическом исследовании на фоне выраженного гиперкератоза и акантоза обнаружены атрофические изменения в эпидермисе, сглаживание его выростов. Кроме того, визуализированы участки папилломатоза. В дерме диффузно расположены гранулы пигмента, при этом лимфогистиоцитарная инфильтрация отсутствовала. Выраженный отек обусловливал отслойку прилежащей дермы от эпидермиса на некоторых участках, при этом образовывались щели, что морфологически соответствует пемфигоидной форме красного плоского лишая (рис. 4). Рис. 4. Фрагмент кожи с массивным гиперкератозом на месте татуировки, акантозом, с участками папилломатоза. Диффузное распределение пигмента, выраженный отек. Окраска гематоксилином и эозином. Диагноз клинический заключительный: «другой красный плоский лишай» (L.43.8). Пациентке назначено лечение — внутриочаговое введение препарата дипроспан, топические кортикостероиды, редуцирующие средства. На фоне лечения регресс высыпания в течение 2 мес составил 70%.

Выявленные нами осложнения после процедуры татуажа были соотнесены с данными литературы и представлены в табл. 3. Таблица 3. Осложнения татуажа и частота встречаемости побочных реакций
В зависимости от этиологии осложнения татуажа могут быть разделены на инфекционные и асептические. При этом необходимо отметить, что данный побочный эффект не всегда обусловлен нарушением техники выполнения процедуры, но во многом определяется индивидуальной микрофлорой клиента, кожа которого может быть изначально колонизирована патогенными пиогенными микроорганизмами, проникающими в зону татуировки как в момент проведения манипуляции, так и после.
На основании проведенных исследований для систематизации имеющихся сведений о побочных эффектах татуировок мы предлагаем следующую классификацию осложнений татуировок.
Классификация осложнений татуировок
По распространенности
I. Системные — системный саркоидоз (D86), ВИЧ-инфекция (В20), гепатиты (В16), С, D (В17), красный плоский лишай (L43).
II. Местные — контактный дерматит (L25), келлоидный рубец (L91.0).
По времени возникновения
I. Срочные — возникшие в момент выполнения процедуры татуажа: анафилактический срок (Т78.2).
1) ранние осложнения татуажа — пиодермия (L08.0);
2) поздние осложнения татуажа — неспецифическое гранулематозное асептическое воспаление вокруг инородного тела (красителя) (L92.0—L92.9); новообразования, солнечная сенсибилизация.
По этиологии
1) бактериальные — пиодермия (L08.0), стафилококковое поражение кожи в виде ожегоподобных пузырей; пиогенная гранулема (L98);
2) вирусные — гепатиты группы В (В16), С, D (В17); ВИЧ-инфекция (В20); инфекции, передаваемые парентеральным путем;
3) грибковые (микозы);
II. Аллергические реакции:
1) крапивница (L50);
2) аллергический контактный дерматит (L23);
3) контактный дерматит неуточненный (L25);
4) анафилактический шок (Т78.2).
III. Гранулематозные реакции:
1) неспецифическое гранулематозное асептическое воспаление вокруг инородного тела (красителя) (L92.0—L92.9);
2) неспецифическое гранулематозное асептическое воспаление вокруг инородного тела (красителя) c поражением лимфатических узлов (L92.0—L92.9);
3) саркоидоз кожи (D86.3).
IV. Опухоли и опухолевидные образования:
2) дерматофиброма (D23);
3) пигментный (меланоцитарный) невус (D22).
Заключение
Таким образом, несмотря на отсутствие четко прописанных противопоказаний к проведению процедуры татуажа, в конкретных клинических случаях татуировки могут стать причиной возникновения серьезных заболеваний, что требует дальнейшего изучения данной проблемы для профилактики осложнений и оптимизации лечебной тактики.
Учитывая инвазивный характер процедуры и значительное число осложнений, необходимо:
1) разработать перечень противопоказаний для процедуры татуажа;
2) обозначить проблему для соответствующих государственных структур по обязательной сертификации красителей для татуажа и рабочего места мастера татуажа;
3) разработать стандарт предварительных лабораторных исследований, предшествующих данной инвазивной процедуре (аллергическая проба на вводимый краситель, бактериологический посев кожи на предполагаемом участке для татуирования и т. д.);
4) повысить требования к специалистам, выполняющим татуаж (медицинское образование, сертификат о прохождении первичной аккредитации специалистов с присвоением квалификационной категории «мастер татуажа»).
Сведения об авторах

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Данное натуральное средство является очень популярным, его часто используют для обеззараживания поверхности ран, лечении болезней кожи, а помимо этого для окраски ресниц, волос, бровей, ногтей, нанесения татуировок на кожу. Но немногим известно, что аллергия на это вещество является частым явлением, ожоги от хны могут быть даже довольно опасными для здоровья.

[1]
Код по МКБ-10
Причины ожога от хны
Раньше хну считали совершенно безвредной, но в наши дни называть её таковой можно с большой долей сомнения. Есть несколько причин этому:
- использование без соблюдения правил безопасности и дозировок различных химических компонентов (таких, как гербициды, пестициды и пр.) при выращивании продукции;
- общее ухудшение экологической ситуации в мире;
- ослабление человеческого иммунитета;
- добавление в рецепт приготовления компонентов, способных спровоцировать аллергию.
Важным фактором является цвет этой краски. Природный оттенок от хны – белый, оранжевый либо красный, и на эти цвета аллергическая реакция возникает в очень редких случаях. А вот чёрная хна может спровоцировать острую аллергическую реакцию, потому как в природе подобный оттенок не существует. Для получения такого цвета в неё добавляют разнообразные химические компоненты, наиболее вредным из которых является парафенилендиамин. Вследствие взаимодействия с данными веществами (в особенности в случае покраски ресниц) могут возникать очень сильные ожоги.
Симптомы ожога от хны
При ожоге хной может наблюдаться разнообразная симптоматика. В особенности это касается случаев с окраской бровей и ресниц. Нарастание интенсивности симптомов будет зависеть от индивидуальной чувствительности человека к элементам краски.
Чаще всего возникают такие симптомы:
- В случае окрашивания бровей, ресниц, а также волос может появляться одышка или спазматический кашель;
- Появляется местная либо общая краснота на коже, может наблюдаться отёк органов дыхания;
- Почти в любом случае покраснение кожи сопровождают сыпь и сильный зуд, часто также возникает шелушение, жжение и отек кожи;
- Может начаться конъюнктивит и аллергический насморк;
- По данным множества экспериментов стало также известно, что в случае длительного контакта с хной могут обостриться хронические болезни (например, экзема);
- Кроме того, активное применение хны для окраски волос либо нанесения тату ведёт к обострению проблем с органами пищеварения – начинается раздражение желудочных слизистых, повышается секреция соляной кислоты, из-за чего возникает изжога;
- Иногда развивается лишай;
- Также симптомами ожога хной могут быть сильные боли и хроническое неприятие ранее привычных элементов.
Ожог от татуировки хной
Тату хной наносится без болевых ощущений, она временная, смывается спустя, примерно, 1 мес. Но при этом уже было опровергнуто, что такие узоры не оказывают негативного влияния на кожу. Если используемая хна является натуральным продуктом, проблем действительно не возникнет, но обычно в таких случаях используются как раз смеси с различными добавками.
Поэтому врачам нередко приходится иметь дело с реакцией на так называемый парафенилен диамид, который добавляется в хну для придания краске стойкости. У многих людей на него возникает аллергия, вследствие чего на коже появляется ожог, который сильно чешется и покрывается небольшими пузырьками.

[2], [3]
Ожог от хны на бровях
В случае окрашивании бровей с помощью хны ожог в основном имеет локальное расположение и проявляется в виде красноты и сыпи на лице. Помимо этого данную реакцию сопровождает сильное жжение и зуд. Нужно помнить, что в случае повторного применения хны для окраски бровей спустя некоторое время аллергическая реакция может появиться снова, и иметь усиленную симптоматику.
Осложнения и последствия
Довольно часто после временных татуировок хной на теле надолго остаются пигментные пятна, а в отдельных случаях даже рубцы. Самыми опасными осложнениями от ожога хной являются ангионевротический отёк, а также анафилаксия. При этом развивается отёк органов дыхания с последующей асфиксией.

[4], [5]
Диагностика ожога от хны
Придя на осмотр к аллергологу, нужно дать ему максимально достоверную и полноценную информацию о своём здоровье, и развёрнуто ответить на его вопросы. При диагностике очень важно собрать точный анамнез – это также поможет и в дальнейшем лечении.
Далее выполняется анализ крови, чтобы определить уровень IgE – это иммуноглобулин, в большом количестве вырабатываемый организмом после попадания в него какого-либо аллергена.
Последним диагностическим этапом являются аллергические пробы. Когда на кожном покрове наблюдаются сильные повреждения, проба выполняется с использованием крови, взятой во время предыдущего обследования, так как повторное нанесение аллергена может спровоцировать ухудшение состояния пациента. А если на коже не наблюдается аллергических проявлений, выполняются кожные аллергические пробы, которые дают возможность чётко установить природу ожога.

[6], [7], [8], [9], [10], [11], [12]
Дифференциальная диагностика
В процессе диагностики важно дифференцировать ожог хной от возможного раздражения на коже, вызванного химическим ожогом от ПФДА и синтетических добавок.
К кому обратиться?
Лечение ожога от хны
В случае окрашивания волос, ожог хной может проявиться сразу же в процессе проведения данной процедуры. Заметив это, следует тут же прекратить покраску, необходимо быстро смыть остатки краски с волос проточной водой. После этого желательно посетить доктора, чтобы он назначил дальнейшее лечение.
Лекарства
В случае тяжёлой аллергической реакции на ожог хной назначаются антигистаминные средства – такие, как Супрастин, Зиртек или Задитен. Рекомендуется принимать препараты 2-го поколения, потому как они имеют меньше побочных эффектов.
Зиртек для взрослых и детей от 6-ти лет дозировки составляют: начальная – 5 мг (0,5 табл. либо 10 капл.) 1 р./сут., в случае необходимости разрешается увеличить её до 10 мг (1 табл. либо 20 капл.). Среди противопоказаний: гиперчувствительность к таким веществам, как гидроксизин, цетиризин и дериваты пиперазина, либо прочим элементам лекарства; период беременности и лактации; почечная недостаточность в терминальной стадии. Побочные эффекты: органы пищеварения – сухость в ротовой полости и иногда диспепсия; органы ЦНС – может появляться слабовыраженное, преходящее ощущение сонливости, утомляемости, а также боли, помимо этого иногда возникает возбуждение; аллергия – иногда отёк Квинке, сыпь на коже.
Помимо этого также назначаются разнообразные мази на основе гидрокортизона.
Чтобы более эффективно выводить токсины из организма, требуется соблюдать питьевой режим, а также употреблять энтеросорбенты – такие, как Полисорб, Энтеросгель или Полипефан и пр.
Энтеросгель принимают внутрь. Продолжительность лечения для каждого индивидуальна, в среднем составляет 7-14 дн. Если интоксикация сильно выражена, в первые 3 суток лечения можно увеличить дозировку в 2 раза. Лекарство принимают в промежутках между едой (через 2 ч после неё либо за 1,5-2 ч до), его нужно запивать водой. Дозировка в сутки для взрослых составляет 45 г, её делят на 3 приёма (за раз 15 г/1 ст.л.). Среди побочных эффектов: запоры на начальном этапе лечения (в особенности, если у больного есть склонность к запорам). Если начался запор, нужно сделать очистительную клизму (в первые 2 сут. использования препарата). Среди противопоказаний: нельзя употреблять в случае непроходимости кишечника в острой форме.
Также врачи иногда назначают вспомогательную терапию при помощи иммуномодуляторов, чтобы укрепить иммунитет пациента.
Витамины
В процессе лечения дополнительно назначается витаминотерапия с большим количеством витамина С.
Народное лечение
Существует несколько народных методов избавления от аллергических симптомов.
Аптечный ромашковый настой: данное средство эффективно устраняет краску, когда при окрашивании возникает отрицательная реакция. Нужно использовать свежие либо сухие цветы, из которых готовится отвар или настойка. Нужно залить кипятком (1 стак.) ингредиенты (1 ст.л.), настоять в течение 30 мин, затем отжать, довести объём настойки до 200-250 г при помощи кипячёной воды, а затем промывать поражённые участки кожи.
С помощью борной кислоты можно снять покраснение и сильный зуд при возникновении сыпи: нужно сделать 5%-ный раствор этой кислоты. Смочить им марлю, ватку либо бинт, после чего наложить такой компресс на место ожога и держать на протяжении 10 мин.
Кефир: компрессы, а также ополаскивание с использованием кефира либо простокваши помогают убрать остаточные аллергические проявления с кожного покрова. К тому же, это позволяет дополнительно увлажнить и напитать волосы.

[13], [14]

Почему необходимо ухаживать за татуировкой? Процесс нанесения тату представляет собой вбивание краски под кожу, которая сразу травмируется, и свежий рисунок первое время похож на одну сплошную рану. Поэтому до полного заживления требуется пройти период реабилитации, иначе могут быть серьезные осложнения. Решившись нанести на тело изображение, каждому человеку важно знать, как ухаживать за тату.
И чтобы рисунок оставался четким и ярким, уход за ним должен быть грамотным и правильным. Если ответственно подойти к процессу восстановления, то он пройдет без ущерба для здоровья, а татуировка будет радовать красотой долгие годы.
Точного ответа на вопрос, как долго заживает татуировка, быть не может, поскольку это зависит от структуры кожи и иммунитета организма.
Одним на восстановление достаточно несколько дней, а другим требуется гораздо больше времени.
Кроме того, имеет значение место набивания тату: например, на щиколотке процесс заживления длится дольше, чем на руке, но ухаживать за свежей татуировкой необходимо вне зависимости от ее нанесения.
Примерно через пару дней после сеанса на рисунке в результате образования сукровицы появляется корочка. Многие допускают ошибку и сдирают ее, чего делать категорически нельзя.
Да, травмированное место на коже чешется и шелушится, именно поэтому так важен уход за татуировкой. И если процесс заживления пройдет правильно, то корочка скоро исчезнет сама по себе.
В среднем на восстановление уходит от 7 до 10 дней. В зависимости от структуры кожи нередко требуется коррекция тату после заживления, и нужно быть готовым к тому, что время на реабилитацию увеличится.
И чтобы татуировка меньше чесалась, ее следует смазывать ее заживляющими средствами, которые уменьшат неприятные ощущения.
Кожа постепенно перестанет зудеть, краснота вокруг рисунка исчезнет, и стадии заживления татуировки пройдут с минимальным дискомфортом.

Общие рекомендации:
- После нанесения татуировки, необходимо исключить посещение бани, сауны и солярия (загар под солнцем) на 3 недели;
- Так же необходимо исключить занятие спортом и сильные физические нагрузки на 5 дней;
- Вовремя заживления в области татуировки может возникнуть зуд (это нормально) ЧЕСАТЬ НЕЛЬЗЯ! МОЖЕТ ГРОЗИТЬ ПОТЕРЕЙ ТАТУИРОВКИ И ЗАНЕСЕНИЕМ ИНФЕКЦИИ!
- Так же вовремя заживления татуировка может покрыться пленочкой, как при ожоге, после сильного загара (это нормально) СДИРАТЬ НЕЛЬЗЯ! МОЖЕТ ГРОЗИТЬ ПОТЕРЕЙ ТАТУИРОВКИ И ЗАНЕСЕНИЕМ ИНФЕКЦИИ!
- ПОМНИТЕ. Ультрафиолетовые лучи - первый враг для татуировки! Если хотите, чтобы Ваша татуировка как можно дольше сохраняла эстетический вид, то не забывайте защищать ее специализированными кремами.
Современный метод заживления, рекомендуемый тату-мастерами:
- После нанесения татуировки, мастер заклеит работу специализированной пленкой “Супрасорб Ф”
- С пленкой необходимо ходить 5 дней;
- Место под пленкой не должно потеть (исключить физические нагрузки и горячие ванны, только душ);
- Не нарушайте целостности пленки (не прокалывайте, ничем не обматывайте)!
- Первые сутки возможно накопление сукровицы(лимфы) и краски — это нормально.
- Через 5 дней после фиксации пленку необходимо снять (можно это сделать самостоятельно или обратится к мастеру)
- Подденьте край пленки, зацепите его и максимально оттяните в сторону, сохраняя пленку постоянно растянутой, продолжайте снимать;
- После удаления пленки промойте татуировку жидким мылом без использования мочалок и другого агрессивного воздействия.
- После удаления пленки, на протяжении 2 недель, не забывайте мазать татуировку специализирующей мазью с регенерирующими свойствами (“Doctor Pro”)
Традиционные метод заживления:
- Сразу после нанесения татуировки, мастер покрывает изображение одноразовой пеленкой или стрейч - пленкой, для избегания контакта с внешней средой. Некоторое время кожа вокруг рисунка может слегка саднить и оставаться красной, в первое время будет выделяться сукровица ЭТО НОРМАЛЬНО! Главное — не допустить попадание грязи и инфекции.
- Спустя 2-4 часа после наложения, повязка снимается, а татуировка тщательно промывается тёплой водой (аккуратными движениями) с мылом (желательно, без большого содержания отдушек и щелочей) до "скрипа". Ни в коем случае не допускается оттирать присохшие сгустки сукровицы мочалкой или пензой.
- Затем, бумажным полотенцем или салфеткой изображение аккуратно промакивается до полного высыхания.
- После этого нанести заживляющую мазь на основе декспантенола, лучше всего профессиональное средство для ухода за татуировками (“Doctor Pro”). Дайте татуировке подышать 5 -7 минут.
- Затем снова закрыть изображение защитной пелёнкой, закрепляя края рулонным мед. Пластырем или бумажным скотчем.
Данную процедуру (промывание, нанесение мази, заматывание) необходимо повторять каждые 4-5 часов на протяжении 4-5 дней.
После 4-5 дней заживляющую мазь необходимо еще мазать ~ 7 –10 дней.
Недопустимо в процессе заживления татуировки использовать спиртосодержащие средства!
ВНИМАНИЕ. При современном и традиционном методе заживления:

В последние годы возросла популярность временных татуировок, что, вероятно, было вызвано изменением взглядов общества, причем татуировки в целом стали более широко распространенными. Это растущее увлечение боди-артом привело к увеличению спроса на татуировки хной. К тому же хну начали применять для окрашивания бровей.
- Почему тату хной может быть опасно
- Отличия хны и «черной хны»
- Чем опасен парафенилендиамин
- Осложнения после использования «черной хны»
- Как лечить осложнения после татуировки хной
Почему тату хной может быть опасно
На первый взгляд, тату хной это целиком и полностью положительное явление, которое позволяет людям нанести татуировку на короткий срок. Однако с популяризацией этой методики связано усиление побочных реакций на хну.

«Черная хна», которая используется для создания временных татуировок и окрашивания бровей может содержать раздражающие красители, такие как парафенилендиамин (PPD), в концентрациях, которые могут привести к образованию пузырей, болезненным ожогам кожи и образованию рубцов.
Опрос, проведенный Британским фондом кожи в 2015 году, показал, что 40% дерматологов (244 респондента) сталкивались с негативными реакциями кожи на временные татуировки черной хной.
Отличия хны и «черной хны»
Хна - это природный пигмент, полученный из листьев Lawsonia inermis, небольшого дерева, произрастающего в Северной Африке, Южной Азии и северной Австралии. Активный ингредиент lawesone высвобождается из листьев в процессе сушки перед дальнейшей обработкой для получения пасты из хны. При нанесении паста хны концентрируется в эпидермисе кожи и окрашивается в оранжевый цвет при удалении. Через два-три дня он темнеет до красновато-коричневого цвета, и именно в этой форме хна использовалась для создания боди-арта с древних времен.
С другой стороны, «черная хна» - это синтетический пигмент, получаемый путем смешивания химикатов и красителей с хной, встречающейся в природе. Его составные химические вещества выбраны для получения темных, быстросохнущих чернил. Именно опасный парафенилендиамин (PPD) часто добавляют в черную хну для улучшения цвета и ускорения высыхания.
Чем опасен парафенилендиамин
Наконец была установлена причинно-следственная связь между PPD и аллергическим контактным дерматитом.
В настоящее время известно, что PPD является мощным стимулятором Т-лимфоцитов. После активации антигеном эти клетки высвобождают воспалительные цитокины и активируют другие подгруппы лимфоцитов, что приводит к замедленной реакции гиперчувствительности IV типа.
Читайте самые интересные статьи в Telegram!
Осложнения после использования «черной хны»
Реакции кожи на черную хну обычно являются реакциями гиперчувствительности IV типа, опосредованными Т-лимфоцитами. Эти реакции традиционно возникают в течение 10 дней после воздействия аллергена. Однако предварительная сенсибилизация может ускорить появление симптомов.
Первые признаки реакции на тату хной могут включать непреодолимый зуд или жжение, появление эритематозно-экзематозной сыпи.
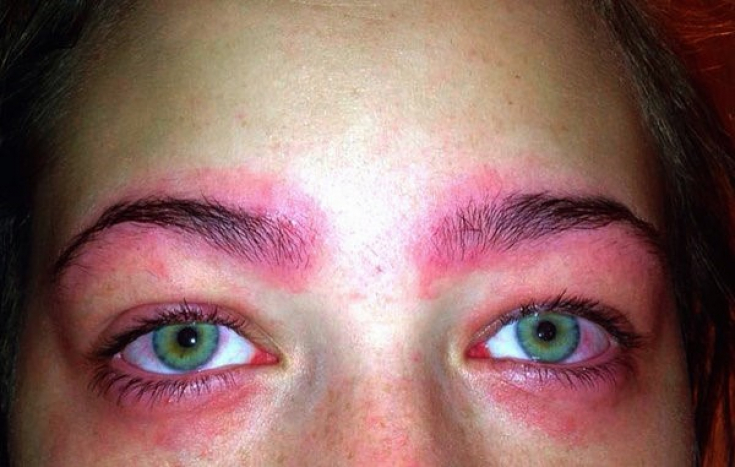
После сенсибилизации у пациентов возникает риск развития более обширных аллергических реакций, в том числе анафилаксии, если впоследствии они подвергаются воздействию PPD. Широкое использование PPD в красках для волос и текстиля означает, что у сенсибилизированных пациентов может развиться аллергический контактный дерматит на латекс натурального каучука, азокрасители, тиурамы, парааминосалициловую кислоту и бензокаин.
Как лечить осложнения после татуировки хной
В острой фазе лечение направлено на выключение воспалительного процесса и контроль симптомов. Актуальными являются кортикостероиды, активность которых выбирается в зависимости от места поражения. Для широко распространенных реакций могут рассматриваться системные стероиды.
В случае анафилаксии поле татуировки хной внутримышечно вводится адреналин с обязательной госпитализацией для наблюдения.
Как только острая фаза улеглась, образование рубцов может осложнить фазу выздоровления.
Лечение поствоспалительных рубцов представляет собой серьезную проблему. Существует множество подходов, которые можно использовать с разной степенью успеха.
Консервативные методы лечения включают использование окклюзионных повязок и компрессии.
- Считается, что анти-келоидные эффекты окклюзии происходят благодаря комбинации окклюзии и гидратации.
- Компрессионная терапия включает в себя использование давления, чтобы сгладить рубцы. Считается, что задействованные механорецепторы активируют клеточный апоптоз, а также ингибируют пролиферацию фибробластов.
Инъекции кортикостероидов вокруг места поражения являются основой лечения и снижают образование рубцов путем подавления синтеза коллагена, гликозаминогликана, медиаторов воспаления и пролиферации фибробластов.
Более инвазивные методы лечения включают криотерапию и хирургическое иссечение. Криотерапия влияет на микроциркуляторное русло, вызывая апоптоз через образование внутриклеточных кристаллов и аноксию.
Наконец, неабляционные и абляционные лазерные методы также использовались для лечения гипертрофических и келоидных рубцов с различной степенью успеха
Читайте также:

