Чем лечить ожог от неопалимой купины
Обновлено: 26.04.2024
В статье мы кратко рассмотрим признаки фитофотодермита, особенности дифференциации от других заболеваний, важнейшие аспекты лечения и представим несколько клинических случаев, иллюстрирующих, как может развиваться это поражение кожи.
Фитофотодерматит
Состояние, которое сейчас называется фитофотодерматитом, было впервые описано в 1942 году как кожная реакция на сочетание действия определенных растений и солнечного света.
Фитофотодермит развивается при 2 условиях:
- Кожа должна была контактировать с веществом растительного происхождения, повышающим чувствительность к ультрафиолетовому солнечному свету;
- Затем кожа попала под солнце.
Симптомы фитофотодерматита очень похожи на симптомы ожога.
В южных странах сок лайма — одна из самых частых причин заболевания летом. Вот почему врачи в этих странах часто называют такие случаи лаймовым дерматитом. Подобную реакцию могут вызвать лимоны, петрушка, сельдерей, морковь, инжир — эти продукты женщины часто используют для изготовления масок для лица и тела. В большинстве случаев ожоги легкие, но в крайних случаях могут быть очень серьезными, болезненными и потребовать длительного лечения.
Симптомы и диагностика фитофотодерматита
Аллергическая реакция развивается на участке кожи, затронутом фототоксичными веществами, при воздействии солнечных лучей. Фототоксические реакции возникают из-за образования свободных радикалов при контакте кожи с химическими веществами. Результатом этого процесса является повреждение клеточных структур и развитие острой воспалительной реакции.
В отличие от фотоаллергических реакций, которые развиваются у людей с уникальной предрасположенностью к аллергии на солнце, фототоксические реакции возникают у большинства людей, подвергающихся воздействию фототоксических веществ в сочетании с УФ-лучами.
Фототоксическая реакция возникает только на участке, пораженном вышеуказанными факторами. Как только причина сенсибилизации кожи устранена, кожа немедленно начинает заживать. На коже появляется сыпь сразу или вскоре после воздействия света (обычно через несколько часов).
Клинические симптомы фитофотодерматита похожи на солнечные ожоги:
Волдыри бывают большие и маленькие, кожа шелушится, намокает, чешется. Могут быть эрозии и корки. После острого периода высыпаний на коже могут оставаться участки пигментации, которые со временем исчезают. Иногда сохраняются хронические изменения кожи, похожие на красный плоский лишай или позднюю порфирию кожи.
Фототоксический дерматит — форма контактного дерматита, диагностируется на основании клинических симптомов и информации о том, что использовались соответствующие вещества. Так врач должен выяснить, контактировал ли пациент с растениями, фруктами; использовались ли лекарства, косметика, содержащие растительные масла. При сборе истории болезни пациентов необходимо узнать об их увлечениях и занятиях в свободное время; какую работу они делают; возможно, с использованием средств народной медицины и т. д.
Пациенты чаще жалуются на болезненное жжение, чем на зуд, который чаще встречается при аллергическом контактном дерматите. Гиперпигментация возникает через 1-2 недели и может длиться месяцами или даже годами. Иногда воспаление слабое, с заметной лишь гиперпигментацией.
Иногда фитофотодерматит обнаружить сложно. В медицинской литературе описывается исследование, в ходе которого был диагностирован фитофотодерматит у 19 детей, госпитализированных с различными типами кожных поражений. У 1 из пациентов фотодерматит был ошибочно принят за телесные повреждения, а у другого была ошибочно диагностирована инфекция простого герпеса.
Клинические случаи: 4 пациента с сыпью на предплечья
- Два пациента собирали петрушку на участке у фермера в солнечный день. Через день в области предплечья появились несколько болезненные необычные полосы и линейная эритематозная везикулярная сыпь с припухлостью на этом участке.
- Третий пациент работал барменом в летнем кафе, готовил различные коктейли, выжимал соки из свежих фруктов (в основном из цитрусовых). Он обратился к врачу с жалобой на появление эритематозного волдыря на внутренней поверхности локтя правой руки, вызывающего чувство жжения.
- Четвертый пациент приехал с жалобами на странную эритематозную, слегка увеличенную пигментную сыпь на предплечье. Он проплывал сорняки в огороде, и удалил куст ревеня. Пациент указал, что уже на следующий день в указанном месте (в области предплечья) появилась болезненная припухлость, волдыри. Состояние облегчено нанесением крема с ментолом и стероидами.
У этих пациентов был диагностирован фитофотодерматит — воспаление кожи, которое развивается из-за взаимодействия солнечного света и химических веществ растительного происхождения. УФ-лучи (особенно УФ-A 320–380 нм) активируют фурокумарины (псоралены) в растениях, которые вызывают повреждение кожи. Фототоксические реакции, вызванные лекарственными средствами или растениями, характеризуются зудом, покраснением и отеком кожи. На коже могут образовываться волдыри и эрозии.
Растения, вызывающие фитодерматит
В настоящее время идентифицировано около 100 растений, под влиянием которых появляются волдыри в месте прямого контакта кожи с растением и воздействия солнца. Утверждается, что фитодерматит обычно вызывают растения 4-х семейств:
- сельдерей или зонтичные;
- цитрусовые — апельсины, лимоны, грейпфруты и др.;
- шелковичные — фикус, фиговые деревья, шелковица;
- бобовые — фасоль, люпин, люцерна, горох, пажитник и т. д.
Сельдерей — одно из наиболее распространенных растений, с которым сталкивается наше население. Растение имеет зонтичные соцветия, сосредоточенные на верхушках стебля и ветвей. К этому же семейству относится хорошо известные нам петрушка, морковь, пастернак и сельдерей.
Не следует забывать, что мы подвергаемся воздействию таких веществ почти каждый день, потому что они содержатся в парфюмерии, кремах и другой косметике. Существует бесконечное количество лекарств, которые могут вызывать фототоксические или фотоаллергические реакции.
Особенно распространены и опасны:
- Антибиотики (сульфаниламиды, тетрациклины);
- Диуретики;
- Лекарства для снижения артериального давления;
- Нестероидные противовоспалительные препараты;
- Псоралены;
- Салициловая кислота;
- Аспирин;
- Оральные контрацептивы ;
- Некоторые антидепрессанты.
Дифференциальный диагноз
Это состояние следует отличать от расстройств, имеющих сходные симптомы. Для дифференциации обычно достаточно тщательно собранного анамнеза и медицинского осмотра.
При небходимости проводятся лабораторные исследования:
- анализ на концентрацию порфирина для исключения поздней порфирии кожи;
- фото аппликационные тесты для различения фототоксического и фотоаллергического дерматита;
- микробиологическое исследование содержимого пузырей (аспират);
- биопсия для гистологического исследования и т. д.
Детский фототоксический дерматит, для которого характерны высыпания, можно спутать со следами физического воздействия — касание рук с остатками сока растений может привести к появлению следов в форме пальцев или ладоней.
Выводы
Фитофотодерматит можно предотвратить с помощью соответствующих защитных мер.

Кровоизлияние на коже, в виде сыпи, в медицине называют петехией. С этим явлением сталкиваются люди разных возрастов. В большинстве случаев, нет причин для беспокойств. Кожа в местах появления точек, не болит и не воспаляется. Однако иногда, все же лучше пройти обследование, чтобы понять истинную природу такой реакции организма.
Что представляют собой мелкие кровоизлияния на коже
Кровоизлияние под кожей образуется при разрыве капилляров. По причине малого количества крови в самых тонких сосудах, пятна будут иметь размер в пределах миллиметров. Обычно происходит единичная локализация таких точек. Человек не чувствует ухудшения самочувствия, и даже может не знать о наличии петехии на коже.
Чтобы понять, что сыпь на коже это повреждение капилляров, а не аллергия, достаточно надавить на то место – пятна не меняют цвет и не исчезают. Через какое-то время образования посветлеют, а затем исчезнут.
Самая распространенная причина появления
Самой частой причиной кровоизлияния является травма кожи и мягких тканей.
Петехии появляются вследствие:
- повреждения мягких тканей;
- надавливания одежды и ее элементов (бретелек, пояса);
- натирания поверхности кожи.
При этом создается высокое давление, и стенки капилляров лопаются, высвобождая кровь, которая потом растекается под кожей. Такое состояние может быть вызвано и эмоциональным напряжением, во время плача или крика. С возрастом все ткани организма становятся менее прочными, поэтому случаи появления петехии учащаются.
Какие болезни провоцируют петехии
Болезни крови, такие как лейкоз и апластическая анемия, меняют ее состав, в частности, уменьшают образование тромбоцитов. При низкой свертываемости крови и слабости сосудов, происходит кровоизлияние, и раны заживают дольше. Петехии могут появиться на фоне и других болезней крови и органов, участвующих в кроветворении.
Еще одной причиной болезней сосудов могут быть аутоиммунные заболевания. Иммунная система, по неведомым причинам, начинает вести мнимую борьбу с клетками собственного организма. При длительной иммунной атаке начинается воспаление, которое разрушает сосуды.
Петехии могут возникнуть как следствие:
- спондилоартрита;
- геморрагического васкулита;
- системной красной волчанки;
- склеродермии.
Также, временно, кровоизлияние может появиться, при:
- ангине;
- цитомагаловирусной инфекции;
- мононуклеозе;
- скарлатине;
- эндокардите;
- энтеровирусной инфекции.
Дефицит витаминов С и К приводит к петехиальной сыпи под кожей. Тогда кровоподтеки возникают в небольших количествах. Со временем, когда организм восстанавливается после болезни и повышается уровень содержания питательных веществ в потребляемых продуктах, появление петехии снижается.
Опасным состояние считается, когда больной заметил сыпь на теле, в совокупности с другими симптомами:
- Повышение температуры тела.
- Боли при повороте головы.
- Головная боль.
- Трудности с координацией.
- Боли в мышцах.
- Затуманенное сознание.
- Боль в мелких или крупных суставах.
- Расстройство пищеварительной системы.
- Кровоточащие раны, десна.
- Синяки на теле.
Кровоизлияние под кожей не должно пугать человека, если оно появляется не часто, в небольшом количестве, и отсутствуют другие признаки серьезных заболеваний. В противном случае рекомендуется пройти обследование в медицинском учреждении.

Растения и растительные продукты вызывают множество различных типов кожных реакций, чаще всего контактный дерматит. Их негативное воздействие на кожу может быть связано с токсическим, аллергическим или раздражающим действием.
Эти типы реакций очень распространены у людей, занимающихся садоводством, они также составляют значительный процент профессиональных дерматозов, возникающих у садоводов, цветоводов, фермеров, ботаников и лесников. Поражения кожи могут появиться при контакте с различными элементами растений — стеблями, цветами, фруктами, пыльцой, корнями или листьями.
Побочные кожные реакции растительного происхождения могут принимать форму раздражающего контактного дерматита (механического или химического), аллергического контактного дерматита, крапивницы (аллергической и неаллергической) и фитофототоксических реакций. Кроме того, из-за наличия шипов или волосков на некоторых растениях механические повреждения кожи и вторичные бактериальные и грибковые инфекции, например споротрихоз.
Вызванные растениями аллергические реакции могут быть немедленными (иммунный ответ I типа) или замедленными (иммунный ответ IV типа). Ношение защитных перчаток и тщательное мытье кожи после работы с растениями может уменьшить возникновение некоторых кожных реакций 1-3.
Нежелательные кожные реакции растительного происхождения, вызванные раздражением
Контактный дерматит, вызванный раздражением, является наиболее распространенным дерматозом, вызываемым растениями. Большая доля профессиональных дерматозов встречается у садоводов, флористов, селекционеров, фермеров, продавцов овощей и фруктов.
Вызывать кожные реакции из-за раздражения могут и механические факторы, и химические соединения, содержащиеся в растениях. В зависимости от причинного фактора различают механический раздражающий контактный дерматит (MICD) и химический раздражающий контактный дерматит (CICD). Они могут стоять отдельно или накладываться друг на друга. Раздражающие факторы:
- колючки;
- шипы;
- колючие волоски (трихомы);
- заостренные листья на поверхности стеблей или листьев.
Клиническая картина раздражающего контактного дерматита разнообразна: от легкой хронической экземы пальцев рук, связанной с раздражением растительными волосками, до острых, токсичных, тяжелых реакций, вызванных, например, воздействием алкалоидов сока растений. Интенсивность симптомов зависит от индивидуального кожного барьера, а также от количества и продолжительности действия раздражающего фактора.
Механическое раздражение возникает в результате травмы, вызванной шипами или грубыми волосками, расположенными на поверхности листьев или стеблей или острым краем листьев. Примерами являются папулезные изменения с зудом, возникающие в комбайнах и сборщиках соломы в результате контакта с острыми волосками некоторых трав или злаков (например, ячменя, риса, проса, бамбука) или раздражающей экземы после контакта с травами огуречника, содержащими колючие волоски. Также волоски на стеблях и листьях томатов могут вызывать раздражение, жжение, зуд и парестезию.
Типичные механические травмы вызывают колючки многих видов тропических растений — кактусов и суккулентов. Особая форма — комковатая зудящая сыпь, часто ошибочно диагностируемая как чесотка, вызванная контактом с глохидиями (коротко,Opuntia spp.). Острые листья падуба (семейство Aquifoliaceae), агавы (семейство Agavaceae), шипов роз (семейство Rosaceae) или шипов бугенвилии (семейство Nyctaginaceae) также являются типичными примерами элементов растений, вызывающих механическое повреждение кожи.
Многие виды растений содержат сок с веществами, вызывающими химический контактный дерматит при раздражении. Соединения с высоким раздражающим потенциалом включают кристаллы оксалата кальция, присутствующие, например, в луковицах лука и чеснока (Allium), нарциссах (Narcissus), гиацинтах (Hyacinthus) и тюльпанах (Tulipa).
Контакт с луковицами нарциссов (Narcissus spp) вызывает наиболее частую форму контактного дерматита среди цветоводов (зуд нарциссов, лилийная сыпь) с легкими клиническими проявлениями сухости, отслаивающихся высыпаний и трещин.
В свою очередь тюльпаны из семейства Liliaceae помимо оксалата кальция также содержат аллерген тюлипалин А. Их луковицы имеют острую пленку, которая может вызвать механические травмы. Контакт с этими растениями может привести к наложению аллергического контактного дерматита с реакциями раздражения, и типичным клиническим симптомом. Например, у производителей образуются трещины, гиперкератоз на кончиках пальцев, паронихии и трофические изменения ногтей. В некоторых случаях возникают тяжелые экземы с прыщами на пальцах или руках.
Также вызывают сильное раздражение виды, принадлежащие к семейству молочайных (Euphorbiaceae) — тяжелый острый контактный дерматит с отеком век может возникнуть из-за действия сложных эфиров полигидроксида тиглиинового спирта в соке этих растений, а контакт с конъюнктивой может вызвать слепоту.
Для постановки диагноза необходимо определение растений, с которыми контактировал пациент. В легких случаях симптомы часто проходят самостоятельно. Если на коже есть шипы, волоски или другие фрагменты растений, необходимо их удалить.
Аллергический контактный дерматит
Помимо реакций раздражения кожи, некоторые виды растений также могут вызывать аллергический контактный дерматит. К наиболее важным аллергенам растений относятся, среди прочего, урушиол (присутствует в растениях семейства Anacardiaceae, включая виды рода Toxicodendron spp.), хиноны и абиетиновая кислота (содержится в смолах сосны или канифоли).
Высоким аллергенным потенциалом обладают токсикодендроны, ядовитый плющ, которые вызывают серьезные кожные реакции с тенденцией к генерализации. В тропическом климате вызывают частые аллергические реакции у производителей, сборщиков и переработчиков кешью и манговые деревья относятся к семейству кешью.
Также могут вызывать аллергический контактный дерматит представители хризантем, а виды семейства ромашковых (Compositae) могут вызывать воздушно-капельные реакции с появлением высыпаний на коже лица.
Наиболее частые клинические симптомы:
- эритема;
- отек с пузырьками;
- волдыри;
- зуд.
Иногда могут возникать серьезные системные аллергические реакции.
При появлении симптомов после контакта с растением необходимо промыть место воздействия или промыть все тело проточной водой. На ранней стадии реакции способствуют облегчению симптомов местные кортикостероиды. При тяжелых аллергических реакциях иногда необходимо применение общих глюкокортикостероидов.
Крапивница
Растения могут вызывать крапивницу по иммунному и, чаще, неиммунному (токсическому) механизму.
Иммунная крапивница, возникающая в результате IgE-опосредованной дегрануляции тучных клеток, обычно возникает у людей с хроническим постоянным контактом со свежими фруктами или овощами, часто с атопией в анамнезе.
В принципе, любое растение может быть триггером иммунной крапивницы — наиболее часто упоминаемые в литературе: сельдерей (Apium graveolens), картофель (Solanum tuberosum), горчица, овощная капуста (Brassica oleracea), перец, салат, клубника и бразильский каучук (Hevea brasiliensis), являющийся важнейшим сырьем для производства латекса.
В изделиях из латекса аллергенами являются поверхностные белки, которые недостаточно извлекаются из бразильского каучукового дерева, что может вызвать серьезную крапивницу. Люди с аллергией на латекс могут испытывать перекрестную реакцию на фрукты — бананы или яблоки. Также являются потенциальными триггерами другие фрукты (киви, ананас, персик, слива, манго, дыня, лимон), овощи (помидоры, лук, чеснок, морковь), травы, злаки и деревья.
Растения после термической обработки или глубокой заморозки характеризуются меньшим аллергенным потенциалом.
Клинические симптомы обычно появляются примерно через 30 минут после контакта с растением в виде кожного зуда, эритемы, крапивницы, жжения, иногда также появляются пузырьки и экссудат.
Иммунноконтактная крапивница является одним из профессиональных дерматозов у производителей и продавцов фруктов, овощей и специй (бобы, салат, горчица, перец), хлопководов, плотников, работающих с южной древесиной.
Более распространенная форма крапивницы на растительной основе — неиммунная крапивница. Обычно реакция происходит после контакта с крапивой (Urtica dioica) — наиболее частой причиной растительной крапивницы. На поверхности листьев этой группы растений есть острые жалящие и жалящие волоски, содержащие гистамин, серотонин и ацетилхолин.
Кожные поражения появляются у всех подвергшихся воздействию людей, а волдыри при крапивнице достигают максимального размера примерно через 3-5 минут после воздействия. Субъективные симптомы, такие как жжение и зуд, исчезают в течение 1-2 часов, а покалывание может сохраняться до 12 часов. Неиммунная крапивница также может быть вызвана многими другими видами растений.

Лечение крапивницы
Фитофотодерматоз
Такие реакции также известны как фитофотодерматиты, индуцированные растениями. Это группа кожных реакций, возникающих по неиммунному механизму после контакта кожи с растениями, содержащими фототоксичные вещества, и воздействия ультрафиолетового излучения.
Наиболее распространенные соединения, присутствующие в растениях, вызывающие фитофотодерматит — фуранокумарины (псоларены, ангелицины). Они присутствуют среди прочего в семействе сельдереевых (Apiaceae, зонтичные), которое включает, например, фенхель, петрушку, сельдерей, любисток, борщевик Сосновского. А также в семействе Rutaceae, включающем, цитрусовые, руту и бергамот.
Эти реакции часто возникают у людей, которые загорают на лугах, косят траву, и у детей, играющих в саду. Типичная клиническая картина — волдыри на эритематозном субстрате, хорошо отграниченные, с поражением открытых участков кожи (лицо, верхние и нижние конечности), с наличием характерной гиперпигментации.
Методы лечения
Тактика лечения зависит от степени поражения кожи и общего состояния пациента.
- В случае незначительных изменений обычно достаточно промыть место контакта с растением водой с мылом, желательно через 5-10 минут после воздействия, и симптомы исчезнут самопроизвольно.
- Чтобы уменьшить чувство жжения, жжения или боли, можно использовать прохладные влажные компрессы.
- Рекомендуется избегать воздействия солнечного излучения в течение как минимум 48 часов. и использование кремов с УФ-фильтром.
У пациентов с более тяжелыми поражениями кожи при реакциях раздражения, аллергическом контактном дерматите или фитофототоксических реакциях применяют местные глюкокортикостероиды. При бактериальной суперинфекции — с добавлением антибиотиков местного действия. Также полезны пероральные антигистаминные препараты.
В случае очень тяжелых реакций показано пероральное или парентеральное введение глюкокортикостероидов.
Профилактика
Профилактические действия очень важны, особенно для людей из групп повышенного риска кожных реакций, вызванных растениями.
При работе с растениями желательно использовать защитную одежду, а после работы с ними тщательно мыть руки. Также важно использовать кремы с УФ-фильтром и гидрофобные препараты местного действия, которые укрепляют липидный барьер эпидермиса.
Выводы
Кожные реакции, вызванные растениями, можно разделить на:
- раздражающий контактный дерматит (механический или химический);
- аллергический контактный дерматит;
- крапивницу (иммунную и неиммунную);
- фитофотодермит.
Клиническая картина разнообразна — от легких кожных симптомов в виде эритемы, кожного зуда до тяжелых токсических или аллергических реакций. Чтобы поставить правильный диагноз, следует провести тщательный опрос пациента, который позволит определить воздействие отдельных видов растений.
Важную роль играют профилактические меры: использование перчаток при работе с растениями и тщательное промывание кожи водой после контакта.
Лечение включает местные глюкокортикостероиды, пероральные антигистаминные препараты, а при тяжелых реакциях — общие глюкокортикостероиды.
Источники
Макговерн Т. Дерматозы, вызываемые растениями. Дерматология. Четвертое издание, 2017.

Ражева Валентина
Последнее обновление: 03.03.2021
В теплое время года помимо солнечных ожогов есть и другая опасность - это ожоги от растений. Если мы случайно задеваем ядовитое растение, то не думаем о лечении. Все начинает чесаться, щипать, и хочется сделать только одну вещь: избавиться от зуда.
Между тем, если сразу принять меры первой медицинской помощи, то они избавят и от зуда, и от красноты ожога, и от желания сорвать все растения в радиусе ста метров и сжечь их на заднем дворе дачи.
Первая помощь при ожоге крапивой
Почему появляется ожог: листики крапивы усеяны мелкими волосками, каждый из которых содержит соли кремния. Даже при легком прикосновении волоски ломаются и впиваются в кожу, под которую быстро проникается раздражающий кремниевый сок.
Как лечить ожог крапивой: самое быстродействующее средство при ожоге крапивой – паста из воды и соды, которую можно нанести на поврежденное место и смыть через пять минут.
Мочить обожженное место водой не рекомендуется: она не навредит, но и не поможет. Только на время снимет зуд.
Помощь при ожоге борщевиком
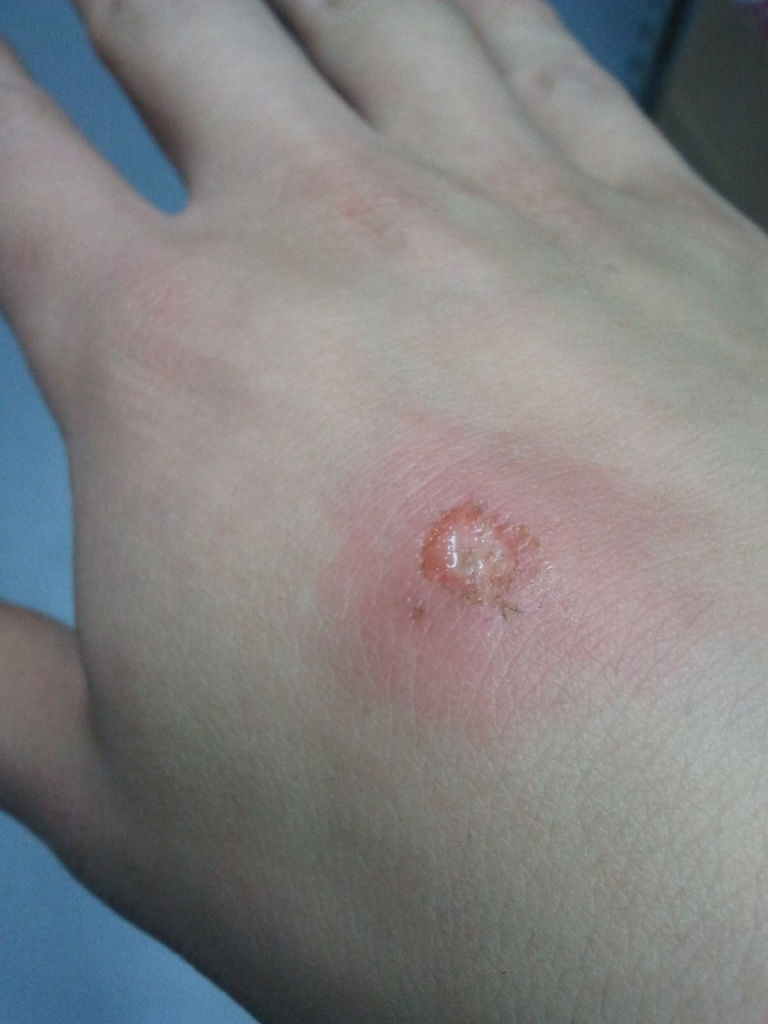
Почему появляется ожог: жжется не сам борщевик, а солнце, которое светит на пораженный растением участок. Сок борщевика делает кожу крайне чувствительной к ультрафиолету. Это явление называется фототоксичностью и вызывают его молекулы фототоксинов, которые присутствуют в сочных листьях растений.
Симптомы ожога проявляются только при нахождении на солнце: на коже вылезают огромные волдыри, наполненные мутной жидкостью.
Как лечить ожог:первое, что нужно сделать, если сок борщевика попал на кожу или одежду – спрятаться от солнца. Только потом можно предпринимать дальнейшие меры лечения: промойте пораженные участки прохладной водой. Обработайте ожог антисептиком.
Важно не подставлять пораженные участки под солнечные лучи как минимум пару дней. Тогда вам вообще не придется бороться с волдырями.
Помощь при ожоге ясенцем
Почему появляются ожоги: повреждения кожи вызывают токсины, которые содержатся в эфирных маслах растения (а их у него очень много). Волдыри и язвы появляются через сутки после контакта с цветком и очень медленно заживают. Могут достигать больших размеров.
Как лечить ожог: Сразу после соприкосновения с растением необходимо промыть кожу с обильным количеством воды. Если вы не смогли вовремя промыть кожу и обнаружили на следующий день огромные волдыри, лечите их как ожог второй степени – интенсивно смягчайте и питайте кожу пантенолом.
Старайтесь сделать так, чтобы пузыри не лопались как можно дольше – защищайте их повязками и одеждой. Так кожа под вздутой поверхностью успеет восстановиться. Если пузыри лопнули, а эпидермис еще не зажил, обработайте ранки антисептиком и наложите на них стерильную повязку.
При ожоге любым растением коже требуется интенсивное питание для быстрого восстановления. Воспользуйтесь кремом «Ла-Кри», который не вызывает раздражения и может быть использован даже для ухода за детской кожей: в нем нет аллергенов. Активные компоненты – это пантенол, экстракты и масла растений.
Клинические исследования
Проведенное компанией совместно с Союзом педиатров России клиническое исследование доказывает высокую эффективность, безопасность и переносимость продукции ТМ «Ла-Кри» для ежедневного ухода за кожей ребенка с легкой и средней формой атопического дерматита и в период ремиссии, сопровождающегося снижением качества жизни больных. В результате терапии отмечено снижение активности воспалительного процесса, уменьшение сухости, зуда и шелушения.
Доказано, что крем «Ла-Кри» для чувствительной кожи уменьшает зуд и раздражение, снимает покраснение кожи, увлажняет и бережно ухаживает за ней. Средство рекомендовано Союзом педиатров России.

В теплое время года увеличивается количество пострадавших от укусов животных и насекомых, от ожогов, вызываемых растениями и некоторыми животными. Причем, не где-нибудь на далекой Амазонке, а у нас в Петербурге и Ленобласти и в местах традиционного отдыха – в Крыму, Болгарии, на Средиземноморье.
Обыкновенная гадюка широко распространена в России, а также в Северной и Центральной Европе и в Северной Азии. Яд вызывает боль, опухоль в месте укуса, подъем температуры, может резко ухудшиться работа сердца, в тяжелых случаях возможна потеря сознания. Случаи смерти от укуса гадюки довольно редки. Однако у аллергиков может быть очень сильная реакция. Поэтому первое, что нужно сделать, – принять антигистаминное средство и поехать к врачу. Надо соблюдать покой, пить больше жидкости (но не алкоголя). Иногда рекомендуют отсасывать яд, если во рту нет поврежденных зубов, ссадин.
Степная гадюка обитает в Крыму, на Кавказе, в Европе, Казахстане и Китае. Ее укусы менее ядовиты, чем укусы обыкновенной гадюки. Случаи гибели людей от укусов степной гадюки не известны. А вот укусы крупных видов гадюк опасны для человека. Например, укус гюрзы, которая вводит около 50 мг яда. Обитает эта змея в Закавказье, Туркмении, Узбекистане, Казахстане, на севере Африки, в странах Восточного Средиземноморья и др.
Пчелы, осы, шмели
От укуса возникает кратковременная боль и жжение, а затем покраснение и отек. В большинстве случаев боль и зуд проходят через один-два дня. Опасно, если человека одновременно ужалят десятки или сотни пчел (смертельная доза – 100-500 укусов). Если укус насекомого пришелся на внутреннюю часть рта или горла, в глазное яблоко – в этих случаях надо срочно обратиться к врачу. Есть люди с повышенной чувствительностью к укусам перепончатокрылых. Тяжелая реакция у них может возникнуть, даже если их ужалило одно-два насекомых.
Для загородной прогулки лучше иметь одежду из светлой ткани, максимально закрывающую шею, руки и ноги. Яркие и темные тона больше привлекают насекомых. Если рядом с вами летает оса или пчела, не делайте резких, суетливых движений.
Если ужалила пчела, нужно осторожно удалить жало. Не рекомендуется выдавливать жало пальцами, так как это может привести к распространению яда. На место укуса положите ватку, смоченную слабым раствором марганцовки или водой с содой. Можно приложить лед. Аллергикам всегда нужно иметь с собой антигистаминные средства, рекомендованные им врачом.
Сколопендры
Кольчатая сколопендра в больших количествах встречается в Крыму, на Средиземноморье и в Закавказье. Укус опасен для человека, но не смертелен.
Сколопендры нередко заползают в палатки и дома. На нее можно наступить на пляже или случайно задеть рукой, собирая палатку или переворачивая камень.
В Австралии и в Южной Америке обитают более крупные виды сколопендр фиолетового, красного и желтого цвета. Всего известно около 600 видов сколопендр.
Скорпионы и пауки
Яд скорпионов оказывает токсическое действие на центральную нервную и сердечно-сосудистую системы. Наиболее опасен на территории бывшего СССР каракурт («черная вдова»). Каракурт встречается в пустынной и степной зоне Средней Азии, в Крыму, на Кавказе, на юге Европы и на севере Африки. Укусы самки могут быть смертельными для человека и таких животных, как верблюд или лошадь – яд каракурта в 15 раз сильнее яда гремучей змеи. На человека паук не нападает, если его не потревожат.
После укуса каракурта на коже появляется маленькое красное пятнышко, которое быстро бледнеет. Через 10-15 минут возникает острая боль в области живота, поясницы, груди, сильное беспокойство, возбуждение, страх смерти. У пострадавшего немеют ноги, затрудняется дыхание, появляются рвота, головная боль. Лицо приобретает синюшный оттенок. Частота сокращений сердца падает, пульс аритмичен. Необходимо введение противокаракуртовой сыворотки, поэтому больного нужно обязательно доставить в медучреждение.
Собаки, кошки, лисы, крысы
При укусах животных возможно заражение бешенством и столбняком. Бешенство – инфекционное заболевание нервной системы со 100%-ным летальным исходом. Пострадавшему назначают курс вакцинации против бешенства. Если за собакой можно установить наблюдение, то по истечении 10-дневного срока, при отсутствии заболевания бешенством собаки, прививки можно прекратить, во всех остальных случаях прививки продолжают до полного завершения курса.
Столбняк – еще одно опасное заболевание, передаваемое животными. Рекомендуется делать прививку от столбняка каждые 10 лет. Если со времени последней прививки прошло более пяти лет, а рана глубокая и опасная, необходимо в течение 48 часов с момента укуса провести повторную вакцинацию. Менее опасные, но гораздо более частые осложнения укусов животных – это инфицирование раны и развитие гнойника.
Избегайте контакта с неизвестными животными. Даже животные, которые кажутся дружелюбными, могут кусаться. Не кормите и не пытайтесь ловить или играть с дикими животными – белками, енотами, крысами. Не тревожьте животное, в то время когда оно ест или кормит потомство. И не просовывайте пальцы в клетки в зоопарке.
Морские ежи и медузы
Много людей страдает от уколов морских ежей. Они есть на дне у берегов Турции, Кипра, Черногории и др. Уколы очень болезненны и долго заживают. Маленькие осколки игл морского ежа очень часто остаются в ране. Удалить их не всегда просто – они очень хрупкие. Лучше не купаться там, где есть ежи, или заходить в воду в резиновых тапочках. Если же укола не удалось избежать, придется обратиться к врачу.
Не стоит шутить и с медузами. При касании медузы возникает ожог, иногда довольно сильный. Промывать поврежденное место нужно соленой водой, а не пресной, которая может усилить ожог. Хорошо приложить лед. У аллергиков может возникнуть сильная реакция, и в таких случаях надо срочно обратиться к врачу, а до этого принять антигистаминный препарат. Известны случаи анафилактических реакций на ожог обычных медуз, которые заканчивались трагически.
В Черном море чаще всего встречаются аурелия и корнерот, они мало опасны. В Средиземноморье обитают более агрессивные медузы – цианея («волосатая медуза»), пелагия («маленькое сиреневое жало»), хризаора («морская крапива») и др. Их ожоги сильнее, чем у черноморских, а аллергические реакции бывают чаще. Опаснее всего медузы в водах Австралии.
Опасные растения
Некоторые растения могут вызвать сильнейшие долго незаживающие ожоги.
Ясенец, или неопалимая купина, растение с очень красивыми цветами. Их нюхают, подносят к лицу, срывают… В момент прикосновения человек ничего не чувствует, но через 10-12 часов кожа на месте прикосновения краснеет, покрывается волдырями и образуется ожоги (до второй степени). Поражение кожи на большой поверхности опасно для жизни. Растет в Европе, Турции. Его можно встретить в Крыму и на Кавказе.
Борщевик распространен по всей европейской части России, в Эстонии. Достаточно непродолжительного облучения солнцем участка кожи, испачканного соком растения, и возникает ожог второй степени. Лечат их так же, как и обычные ожоги. Нужно запомнить, как выглядят эти растения и не прикасаться к ним, не вдыхать их аромат.
Лекарь-кровопийца и другие полезные твари
Оказывается, некоторые укусы и яды не только причиняют боль, но и приносят пользу.
Пиявок, пчел и змей врачи активно используют для лечения многих заболеваний. Пчелиным ядом лечат боли различного происхождения, хронические бронхиты и бронхиальную астму, последствия инсульта и др. Из змеиного яда делают лечебные препараты, оказывающие болеутоляющее и противовоспалительное действие.
Широко применяется в медицине и гирудотерапия – лечение пиявками. В слюне пиявок обнаружено 82 различных вещества. Ничтожно малое количество этого «лекарства» попадает в кровь пациента и там вершит свое благое дело. Пиявки помогают при лечении артрозов и артритов, язвенной болезни желудка и 12-перстной кишки, миопатии, нейродермите, бронхиальной астме.
Есть у лечения пиявками и противопоказания: гемофилия, врожденная несвертываемость крови, тяжелая анемия, геморрагические диатезы, беременность. Кроме того, пиявки не рекомендованы людям с устойчиво низким артериальным давлением, а также имеющим индивидуальную непереносимость какого-либо компонента из содержащихся в секрете слюнных желез этих полезных кольчатых червей.
Сам «укус» не больнее комариного: вонзаясь в кожу, пиявка впрыскивает особое вещество, оно-то и снимает отек и боль. Знаменитый хирург Николай Пирогов еще во время Русско-турецкой войны ставил по сто и более пиявок на обширные рваные раны. И этим спас сотни раненых от болевого шока и инфекций!
В нашу клинику нередко обращаются пациенты, получившие раны или повреждения от укусов животных или насекомых – собак, кошек, пчел, клещей и даже лис, игуан, попугаев и медуз.
Часто бывают непростые случаи, раны от укусов рваные, обширные, множественные, часто инфицированные. Ожоги медуз заживают трудно и длительно. Животные и насекомые могут быть переносчиками различных опасных инфекций. От яда насекомых при укусах особенно страдают аллергики, астматики, дети, люди пожилого возраста. Им нужно быть особенно внимательными и защищать себя, а если укуса избежать не удалось, то срочно обратиться к врачу. Собираясь даже на короткую прогулку в лес, нужно тщательно закрывать тело при любой погоде, даже жаркой. Нужно использовать средства, отпугивающие насекомых и клещей – сейчас в аптеках и магазинах большой выбор. Быть осторожными при общении с домашними питомцами и тем более с дикими животными. Обязательно иметь дома и брать с собой за город и на курорт небольшую аптечку, в которую положить бинт, йод, пластырь, небольшой флакон с перекисью водорода, порошок соды. Соду нужно развести водой и сделать повязку на укус – это один из простых и действенных методов оказания первой помощи. Людям с проявлениями аллергии обязательно иметь при себе антигистаминные средства, которые им рекомендовал лечащий врач.
Для профилактики клещевого энцефалита нужно сделать курс вакцинации.Собираясь выезжать в эпидемиологические районы, также надо заблаговременно сделать необходимые прививки. Все прививки, кроме прививки от бешенства, можно сделать в нашей клинике. Прививку от бешенства в Санкт-Петербурге делают только в Городском антирабическом центре на Кавалергардской ул., 26.
Читайте также:

