Чем лечить опрелости между пальцами ног народные средства
Обновлено: 28.04.2024
Мозоли возникают как следствие повреждения, возникающего от давления и трения инородного предмета на кожу. Кожа в тех местах, где происходит излишнее трение, становится более плотной и грубой. Но если бы этого не происходило, то на коже образовывались бы кровавые раны. Наиболее часто мозоли появляются в районе пятки и на пальцах ног.
Мозоли бывают нескольких видов:
- сухие мозоли. Они образуются при трении, выглядят как огрубевший слой кожи. Эти мозоли дают болевые ощущения и появляется желание от них избавиться побыстрее. Но не тут-то было! Сухие мозоли своим корнем уходят глубоко в кожу, поэтому освободиться от них трудно;
- мокрая мозоль. Похожа на пузырь, наполненный водой. На самом деле, внутри этого пузыря находится лимфатическая жидкость. Возникает также от трения. При этом повреждаются ткани кожи. Появление такой мозоли вы обнаружите сразу. Она даст вам о себе знать острой болью;
- кровавая мозоль. если сосуды в местах повреждения расположены близко к коже, то мокрая мозоль становится кровавой. В этом случае пузырь наполняется не лимфой, а кровью;
- подошвенные мозоли возникают преимущественно на подушечках пальцев. Образуются из-за постоянного давления веса тела и от давления обуви.
Как справляться с образовавшимися мозолями?
Мокрую мозоль не следует заклеивать обычным пластырем. Ранка в этом случае подживать не будет. Для этих целей лучше использовать специальный бактерицидный пластырь с мягкой марлевой подушечкой. Если пузырь с жидкостью проткнулся, то необходимо поврежденное место обработать каким-нибудь антисептиком.
Чтобы избавиться от сухой мозоли, придется немного больше потрудиться. Сначала нужно убедиться, что это действительно мозоль, а не бородавка, например. Бородавка состоит из живой ткани, повреждать её нельзя. Срезать сухие мозоли не рекомендуется. Мало того, что это неэффективно, так как мозоль снова может появиться, так ещё инфекцию можно занести.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бляшки на коже: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Бляшка – это патологический элемент с четкими краями, который возвышается над поверхностью кожи или сливается с ней, размером более 5 мм.
В дерматологии выделяют множество разновидностей бляшек - около 70 болезней протекают с образованием этих элементов, что делает бляшку одним из самых часто встречающихся высыпаний.
Разновидности бляшек
По форме бляшки бывают круглыми, овальными и неправильной формы. Со временем форма, поверхность и внешний вид этого элемента могут изменяться.
По причине возникновения бляшки могут быть как проявлением заболеваний кожи, так и симптомом болезней внутренних органов и систем (аутоиммунные реакции, болезни печени, онкологические процессы, аллергические реакции).
Бляшки бывают сухими, гладкими, красными, коричневыми, серо-белыми и пр.
Возможные причины появления бляшек
Сухие бляшки на коже у взрослых могут быть проявлением следующих заболеваний:
- Грибковое поражение кожи, сопровождающееся бляшками с выраженным зудом.
- Аллергические реакции характеризуются появлением на коже гладких сухих бляшек, пятен розового цвета, волдырей, которые сильно зудят и доставляют выраженный дискомфорт. Могут развиваться как при контакте кожи с аллергеном, так и при попадании его на слизистые (например, при крапивнице, поллинозе, пищевой и контактной аллергии).
- Псориаз – хроническое неинфекционное заболевание кожи, при котором образуются шелушащиеся сухие бляшки на локтях, коленях, волосистой части головы, склонные к слиянию и сопровождающиеся слабовыраженным зудом.
- Сухие бляшки формируются на коже, если она длительное время подвергается стрессовым воздействиям с потерей своих защитных функций.
- Заболевания пищеварительного тракта, сопровождающиеся синдромом мальабсорбции (нарушением всасывания витаминов и микроэлементов в тонкой кишке), хронические заболевания печени и других органов, при которых в дерме накапливаются вещества, в норме в ней не присутствующие, также ведут к появлению сухих бляшек.
- Солнечная кератома – предраковое состояние, для которого характерно наличие на коже множества светло-сероватых бляшек.
- Лекарственная токсидермия – аллергическая реакция, сопровождающаяся появлением на коже элементов в виде бляшек. В тяжелых случаях может развиться синдром Лайелла или Стивенса–Джонсона - токсического эпидермального некролиза.
- Дерматит Дюринга (герпетиформный) – хроническое заболевание кожи без установленной этиологии, для которого характерно рецидивирующее появление на коже сыпи различной морфологии, сопровождающейся сильным кожным зудом и жжением.
- Грибовидный микоз – первичная Т-клеточная лимфома кожи, злокачественное лимфоидное поражение, в первую очередь кожи. На коже появляются чешущиеся красные бляшки, напоминающие экзему. На начальных стадиях хорошо поддаются лечению гормональными мазями, однако само заболевание требует более сложной терапии.
- У детей появление красных пятен и бляшек на коже чаще всего связано с аллергической реакцией на пищевые продукты.
- Невус Беккера – аномалия развития дермы, когда на коже появляются темные бляшки с неровной поверхностью, на которых со временем могут начать расти волосы.
- Пигментный невус – «родимое пятно», может возвышаться над кожей, имеет коричневую или темную окраску.
- Меланома – самая злокачественная опухоль кожи, характеризующаяся стремительным метастазированием. Развивается преимущественно из невусов и родинок. При изменении характера поверхности, границ родинки, увеличении ее размеров, появлении кровоточивости необходимо незамедлительно обратиться к дерматологу или онкологу для исключения развития меланомы.
- Базальноклеточный рак кожи чаще локализуется на голове, лице, шее, не метастазирует, характеризуется медленным ростом.
- Сенильная кератома встречается у людей пожилого возраста, развивается, вероятнее всего, из-за недостатка витаминов, обилия потребляемых животных жиров, чувствительности кожи к ультрафиолету вследствие нарушения ее защитных функций. Типичная локализация – лицо, шея, открытые участки тела.
- Себорейная кератома – желтоватая бляшка на коже, которая со временем трансформируется в темно-коричневый нарост, который склонен шелушиться, сильно зудеть, покрываться трещинами, кровоточить и может служить входными воротами для инфекции.
При образовании на коже бляшек необходимо обратиться к дерматологу для установления причин появления данного элемента сыпи.
Диагностика и обследования при появлении бляшек
Для диагностики грибкового поражения кожи используется соскоб с пораженного участка для последующего микроскопического изучения.
Развитие аллергической реакции требует обращения за медицинской помощью для выявления аллергена, назначения антигистаминных, иногда – гормональных препаратов. В клинических случаях аллергии наряду с кожными пробами проводят анализы с использованием различных наборов распространенных аллергенов и триггеров: панель на респираторные аллергены, на пищевые аллергены и на их сочетание.
Синонимы: Комплексная панель тестов на респираторные аллергены; Respiratory allergens panel, Allergen respiratory profile, Allergy testing. Краткое описание исследования «Панель респираторные аллергены» Панель респираторные аллергены домашняя пыль (кле.

Раздражающий дерматит на гениталиях (ирритативный дерматит) — это сыпь или покраснение на гениталиях, возникающая у чувствительных людей после контакта с определенным раздражителем. Раздражителями могут быть любые препараты, наносимые на кожу половых органов. Наиболее распространенными являются мыло, моющие средства и презервативы.
Сыпь выглядит как покраснение полового члена или покраснение вульвы (наружных половых органов женщины), которое вызывает зуд половых органов у мужчин или зуд половых органов у женщин, дискомфорт и боль. После покраснения на половых органах появляются волдыри и струпья — места, где может развиться генитальная инфекция.
Лечение ирритативного дерматита на половых органах основано на распознавании раздражителя и его избегании. Снимают симптомы крема с кортикостероидами и прохладные ванны.
Раздражающий дерматит половых органов — причины
Раздражающий контактный дерматит половых органов — это воспаление кожи. Оно проявляется покраснением (генитальная сыпь) и легким отеком кожи, возникающим в результате неспецифической реакции на прямое химическое повреждение. Агент, который действует как сильный раздражитель, вызывает повреждение эпидермальных клеток кожи и воспалительную реакцию, приводящих к покраснению, отеку и изъязвлению кожи.
Химические вещества, удаляющие липидный слой кожи или повреждающие клеточную мембрану, вызывают раздражение.
- мыло и моющие средства;
- средства гигиены (например, тампоны, гигиенические прокладки, влажные салфетки);
- ванны, гель для душа, масла, духи;
- туалетная бумага;
- презервативы (латекс);
- слишком частое мытье половых органов;
- ношение синтетического и цветного белья.
Раздражающий дерматит половых органов — симптомы
Симптомы могут появиться через несколько минут или часов после воздействия раздражителя. В редких случаях симптомы могут появиться даже через несколько недель или месяцев (кумулятивном контактном дерматите). Такой тип дерматита обычно возникает после контакта с легкими раздражителями, например, моющими средствами в течение длительного периода времени.
Больные жалуются на покраснения, зуд, жжение, боль и дискомфорт в половых органах.
Выделяют несколько стадий:
- Эритематозная стадия — покраснение половых органов;
- Везикулярная стадия — образование волдырей на половых органах;
- эрозивная стадия — появление язвы на половых органах;
- плоскоклеточная стадия — образование более толстого рогового слоя.
Типичная картина раздражающего контактного дерматита включает диффузное покраснение пораженной кожи с образованием корок.
На поврежденной коже могут образовываться борозды, вызывающие боль в половых органах и зуд.
Поврежденная кожа половых органов — это место, где легко развиваются воспаление и инфекция.
У мужчин заболевания половых органов не редкость. Воспаление головки полового члена чаще всего вызвано инфекцией или хроническими изменениями кожи, возникающими из-за плохой гигиены и раздражения. Незалеченные заболевания, передающиеся половым путем, могут привести к баланиту (воспалению головки пениса).
Раздражение головки полового члена может быть вызвано недостаточным смыванием мыла после душа, использованием гелей для мытья, не подходящих для половых органов, или других неподходящих препаратов (лосьонов, ароматизаторов).
- покраснение на крайней плоти вокруг головки;
- покраснение на половом члене,
- зуд половых органов у мужчин;
- уплотнение крайней плоти;
- белые круглые бляшки на головке пениса;
- болезненная кожа на половом члене;
- затрудненное мочеиспускание.
Лечение воспаления головки полового члена зависит от вызвавшей его причины.
Воспаление вульвы (вульвит) и влагалища (вагинит)
Вульвит — это воспаление вульвы, то есть воспаление наружных женских половых органов. Если поражено и влагалище, то речь идет о вульвовагините.
Причины вульвита — инфекции, раздражители, лекарства и гормональные изменения. Плохая интимная гигиена может способствовать размножению грибков и бактерий, а также вызывать раздражение.
По причинам возникновения вагиниты можно разделить на несколько групп:
- неинфекционный вагинит — следствие контактного дерматита;
- атрофический вагинит — у женщин в период менопаузы из-за недостатка эстрогена влагалище истончается и становится восприимчивым к инфекциям;
- инфекционный вагинит — заражение микроорганизмами;
- бактериальный вагиноз — следствие дисбаланса бактериальной флоры влагалища;
- грибковая инфекция половых органов — кандидоз влагалища.
Наиболее частыми симптомами у женщин являются необычные выделения, раздражение и зуд половых органов. Кожа краснеет и опухает. Из влагалища распространяется неприятный вагинальный запах, а при мочеиспускании чувствуется жжение.
Диагноз очень легко поставить на основании анамнеза и клинической картины.
Необходимо отличать аллергический контактный дерматит от контактного дерматита, вызывающего раздражение, и для этого проводится кожный эпикутанный тест на аллергены.
При диагностике ирритативного дерматита кожная проба отрицательная.
Причины, которые следует исключить при постановке диагноза раздражающий дерматит:
- аллергический контактный дерматит;
- генитальный псориаз;
- генитальный грибок у мужчин (грибок полового члена);
- генитальный грибок у женщин (вагинальный кандидоз);
- генитальный герпес;
- сифилис;
- воспаление головки полового члена (баланит);
- воспаление крайней плоти (баланопостит);
- воспаление влагалища (вагинит);
- воспаление вульвы (вульвит);
- воспаленные сальные железы;
- волосяной фолликулит.
Раздражающий дерматит на половых органах — лечение
Самый важный шаг в лечении ирритативного дерматита на гениталиях — распознать раздражитель и избегать его применения.
Холодные компрессы и ванны могут помочь облегчить симптомы, а местные кортикостероиды в виде кремов можно использовать в краткосрочной перспективе.
Пациент должен сократить частое мытье половых органов ароматизированным мылом и прекратить носить тесную синтетическую одежду, которая может вызвать раздражение. Женщинам надо отказаться от использования влажных гигиенических салфеток, ежедневных прокладок, а также ароматной и цветной туалетной бумаги.
Пленочные, губчатые, гидроколлоидные, альгинатные. Рассказываем, какие виды повязок бывают и для чего они нужны
Время чтения: 7 мин.
Знаете ли вы, что первую специализированную повязку взамен обычной марлевой салфетки изобрели только в середине ХХ века? Чуть позже ученые доказали, что лечить хронические раны можно только путем сохранения влажной среды. Раньше их наоборот, старались «подсушить», но это не приводило к заживлению — раны оставались в сухом замершем виде.
Влажная среда дает ране возможность отторгнуть отмершие ткани и начать процесс заживления. Именно принцип сохранения влажной среды используется для разработки современных повязок.
Сегодня в аптеках можно увидеть огромное многообразие повязок. Мы поможем вам в них разобраться, вы узнаете их основные характеристики и сможете понимать назначение любой повязки независимо от ее торгового наименования.
Пленочные повязки
Названы так потому, что похожи на пленку или «вторую кожу» — их иногда так и называют. Состоят из тонкого листка полимера, покрытого с одной стороны полиакрилатным клеем.
- защиты мест на теле, которые подвергаются трению. Можно использовать при первой стадии пролежней, когда еще нет повреждения кожи, но есть покраснение или побеление и мы понимаем, что именно это место сдавливается.
- как крепеж для повязок, которые не имеют клеевого слоя;
- как крепление катетеров и других медицинских приспособлений, а также для изоляции места прокола кожи;
- закрытия свежих татуировок.
Из этой повязки делают небольшие пластыри с подушечкой, для маленьких бытовых ран
Такие повязки хоть и «дышат», но влагонепроницаемы.
Пленочные повязки имеют в составе клей, на который у некоторых пациентов может быть аллергия.
Пленочные повязки бывают в рулонах, что позволяет использовать их как крепление других повязок. Но они достаточно дороги, поэтому дешевле крепить повязку пластырями на нетканой основе
Торговые наименования:
- Suprasorb F
- Hydrofilm
- Tegaderm Diamond Film
- Medisorb F
- МЕДИТЕК

Пластыри для закрепления повязок
Не все специализированные повязки имеют по краю клеевой слой. Чтобы полностью закрыть повязкой большую рану, можно использовать рулонные пластыри из нетканого материала.


Правила использования противопролежневого матраса Какие противопролежневые матрасы бывают, как добиться эффекта от использования противопролежневых матрасов
Мазевые сетчатые повязки
Сетчатые повязки представляют собой сетку различной толщины, покрытую мазями с различным действием. Такие повязки не впитывают в себя экссудат (жидкость, которая выделяется из тканей), но могут отлично сохранить влажную среду. Это не дает ране высохнуть, защищает ее от прилипания. Повязки могут использоваться как самостоятельно, так и в комплекте с другими перевязочными средствами, например с простыми марлевыми повязками.
В этом случае на дно раны можно положить сетчатую повязку, а для впитывания отделяемого сверху использовать марлевые или другие повязки.
Чаще всего мазевые сетчатые повязки используют для лечения поверхностных ровных ран и пролежней 2 степени.








Гидроколлоидные повязки
- Granuflex;
- DuoDerm;
- Suprasorb H;
- Hydrocoll;
- Hydrocoll Sacral;
- Tegaderm Hydrocolloid;
- Comfeel Plus.
Основа покрытия гидроколлоидных повязок состоит из микрогранул натриевой соли, пектина и желатина. Такие повязки начали использовать в начале 80-х годов и они до сих пор одни из самых популярных.
Повязка может впитывать в себя небольшое количество отделяемого из раны, хорошо сохраняет влажную среду и преобразует лишнюю влагу в гель.
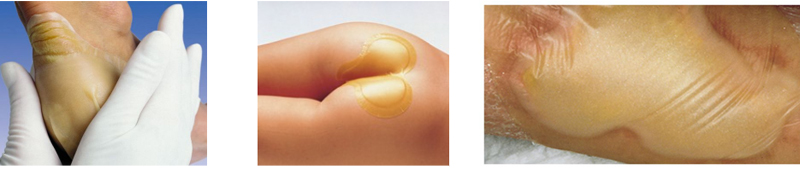
Превращаясь в гель, гидроколлоид приобретает характерный, не очень приятный запах и желтый цвет, который можно принять за гной. Поэтому такую повязку не следует применять на инфицированные, воспаленные раны и раны с большим количеством отделяемого. Она просто не справится с таким объемом жидкости и бактерий и быстро расплавится. А вот для поверхностных неглубоких ран с небольшим количеством отделяемого гидроколлоидные повязки прекрасно подойдут.
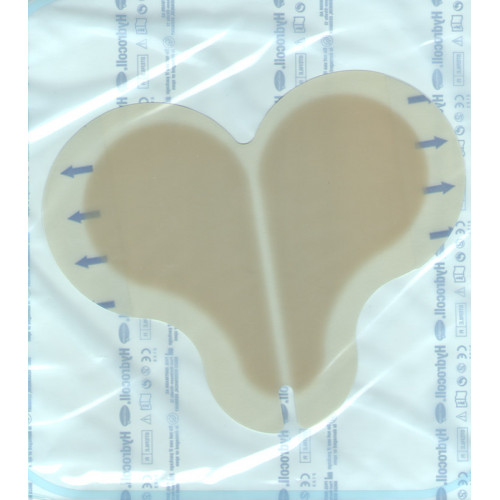
Некоторые повязки делают специальной формы чтобы удобнее было наклеивать на некоторые места образования пролежней (крестец, локти, колени и др.).
Средства по уходу за кожей больного человека: как выбрать? Помогаем разобраться в многообразии пенок, сухих шампуней, кремов и лосьонов для гигиены, в том числе в особых случаях - при пролежнях, установленной стоме, недержании мочи и кала
Губчатые повязки
Губчатые повязки сделаны из пенистого материала полиуретана с крупными порами. Они могут быстро впитать в себя большое количество отделяемого и удержать его в себе, что позволяет уменьшить раздражение тканей вокруг раны. Губчатые повязки бывают с клеевым краем (адгезивные) — они сами прилипают к телу и не требуют дополнительной фиксации пластырем. И не адгезивные — их надо дополнительно крепить пластырем или фиксирующей повязкой.
Применяется для неинфицировнных ран. При наличии воспаления и инфекции к ним добавляют повязки или мази с антибиотиком, антисептиком или на основе серебра. Сверху такие повязки покрыты паропроницаемым слоем, что позволяет ране «дышать», но защищает ее от внешнего воздействия.
Многие повязки дополнительно имеют раневое покрытие с силиконом или гидрогелем. Это нужно, чтобы они не прилипали к ране и лучше удерживали влагу.
- Coloplast Неадгезивные губчатые повязки с серебром Biatain®Ag
- Coloplast Адгезивные губчатые повязки Biatain® на пятку

- Самоклеящаяся губчатая повязка с гидрогелевым покрытием HydroTac Сomfort
- Повязка адгезивная Suprasorb P Silicone
- Повязка губчатая Mepilex Ag с серебром антибактериальная

- Повязка Permafoam comfort губчатая самоклеющаяся

- Askina Transorbent (стерильная губчатая повязка с гидрогелевым слоем)

Альгинатные повязки
Эти повязки производят из водорослей и по структуре они похожи на стекловату. В составе повязки имеют кальция или натрия альгинат, который при соприкосновении с жидкостью превращается в гель.
Альгинаты — природные полисахариды. Основной источник альгинатов в природе — морские водоросли рода ламинарий, где они содержатся в виде солей альгиновой кислоты, преимущественно альгината натрия.
Эти повязки подходят для закладывания в глубокие раны и карманы. Они отлично впитывают в себя большое количество жидкости и бактерий. В виде геля прекрасно справляются с размачиванием некрозов, фибрина и корками отмершей ткани. Именно поэтому такие повязки применяют для лечения пролежней и хронических ран 3-4 степени.
Опрелости и пролежни: как лечить на разных стадиях В каких местах образуются пролежни, а в каких опрелости, как их лечить в зависимости от стадии
Сейчас такие повязки делают с армированием. Это нужно, чтобы частички альгината не распадались и не оставались в ране. При использовании неармированной повязки рану можно промыть и смыть частички альгината. Альгинат не всасывается и быстро смывается физраствором.
Альгинатную повязку надо закреплять сверху другой повязкой. Это может быть пленочная повязка, гидрогелевая или губчатая. Также альгинатную повязку можно покрыть салфетками и закрепить самоклеящимся бинтом.
Если вы используете альгинатную повязку на очень влажную рану, но ее можно использовать в сухом виде. Если же рана сухая и покрыта некрозом, то альгинат предварительно смачивают физиологическим раствором. Это нужно для восстановления в ране влажной среды.


Гидроактивные повязки (повязки, активируемые растворами)
Покрытие этих повязок состоит из волокон натриевой соли и карбоксиметилцеллюлозы, которые при контакте с раневым секретом превращаются в прозрачный гель. Он создает на поверхности раны влажную среду и не прилипает к ране.

HydroClean plus — повязки с активным раствором Рингера
Повязка внутри содержит гель, впитавший раствор Рингера. Раствор Рингера — это солевой раствор, который «вытягивает» из раны отделяемое и гной. Она впитывает в себя экссудат, а раствор Рингера промывает рану. Отлично работает на сухих ранах с некрозами. Очищает раны с гноем и содержащие омертвевшие ткани.

HydroClean plus. Фото: prom.ua
Гидрогелевые повязки
Прозрачные гидрогелевые повязки обеспечивают продолжительное увлажнение раны благодаря высокому, около 60%, содержанию воды. Используют такие повязки для увлажнения ровных, сухих, неинфицированных ран с небольшим отделяемым.
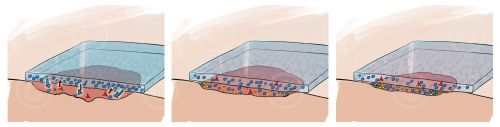
Гидрогель производят еще и в виде тюбика или шприца, из которого удобно выдавливать его в глубокие раны и карманы. Он заполняет рану, снабжает ее жидкостью, не дает высохнуть и отторгает отмершие ткани. Такой гель при перевязке можно легко смыть физраствором. Он может оставаться в ране до 4 дней. Гель используется только в тех ранах, где есть некроз и фибрин — черные и желтые сухие корки и пленки. На обычные чистые раны его не кладут, так как он сильно размягчает ткани, а в случае чистой раны это не нужно.

- Гидросорб Комфорт / Hydrosorb Comfort — самоклеющаяся гидрогелевая повязка.







Абсорбирующие повязки
- CARBONET (Карбонет) — абсорбирующая дезодорирующая неадгезивная повязка с активированным углем


Повязка впитывающая Mesorb. Фото: ukrmedshop.ua

Комбинированная повязка состоит из губчатого слоя, альгината и серебра. Хорошо впитывает экссудат, уменьшает запах, сохраняет влажную среду. Используется на инфицированных ранах, некрозах.

Пролежни на голове: профилактика и лечение Врачи Самарского хосписа рассказывают, как не допустить пролежней на голове у тяжелобольного человека и что делать если они появились
Пожалуйста помните, что, используя современные перевязочные средства для лечения пролежней, вы не решаете проблему. Пролежни могут успешно лечиться только, когда мы убираем причину их возникновения — долгое воздействие на ткани тела, когда человек лежит в одной позе более двух часов. Без постоянной смены позы и правильного позиционирования ни одна повязка не поможет вылечить пролежни.
Вам может быть интересно:
Варикоз: причины, осложнения, лечение. Как проявляется варикоз и что будет, если его не лечить.
Профилактика и лечение пролежней у детей. Чтобы у тяжелобольных детей не возникало пролежней, нужно соблюдать те же правила ухода, что и для взрослых. Но есть ряд особенностей.
Правила использования противопролежневого матраса. Какие противопролежневые матрасы бывают, как добиться эффекта от использования противопролежневых матрасов.
Диабетическая стопа: как вовремя заметить, лечить и не допустить ампутации. Как не допустить этого опасного осложнения диабета, как его лечить, как правильно подбирать обувь и ухаживать за стопами.
Кожа новорожденного ребенка чрезвычайно чувствительна, и наиболее подвержена раздражению область подгузника, которая недоступна для воздуха и к тому же постоянно влажная, а контакт с раздражающими химическими веществами в моче и стуле, а также трение подгузником о кожу становится предпосылкой появления опрелостей в области ягодиц ребенка.
Липидный защитный слой кожи у младенца еще не полностью сформирован, поэтому более вероятно возникновение раздражения, натирания и дерматита. Любое замеченное покраснение должно вызывать тревогу, так как оно может быстро перейти в опрелости или пеленочный дерматит.
Для пеленочного дерматита характерно возникновение кожных высыпаний в местах плотного прилегания подгузника — чаще всего это ягодицы, пах, область половых органов, низ живота. Первые симптомы — это эритема и шелушение эпидермиса, на последующих стадиях появляются красные пятна, папулы, пузырьки или эрозии. Ребенок становится раздражительным, плаксивым и нервным.
Опрелости у новорожденных и младенцев чаще всего появляются в результате влажной кожи под подгузником и чересчур длительного контакта кожи с мочой или фекалиями. Восприимчивая кожа раздражается аммиаком, образовывающимся при разложении бактерий. Когда кожа повреждена и воспаление развивается в результате раздражающих факторов, часто возникают вторичные грибковые (особенно дрожжевые) или бактериальные инфекции. Под действием бактерий моча становится более щелочной, что еще больше усиливает ее раздражающее действие на кожу, а повышение pH способствует дальнейшему развитию бактерий. Риск появления опрелостей у новорожденного выше, когда жарко в окружающей среде (летом). Кроме того, появлению опрелостей у детей способствует предрасположенность к аллергической реакции, например, на материал подгузника или некоторых веществ, используемых для ухода или лечения этой области, а также использование некачественных подгузников.
Факторы, способствующие образованию опрелостей
- недостаточно частая смена подгузника
- применение неподходящих средств по уходу за детской кожей
- использование излишнего количества кремов и присыпок
- редкое мытье и проветривание ягодиц малыша
- непригодные раздражающие средства, применяемые для стирки подгузников
- изменение состава стула из-за смены пищи или терапии антибиотиками
- высокая температура
- кожа предрасположена к аллергии
Как выглядят опрелости у младенцев?
Первое, что замечают родители при смене подгузника, — это покраснение кожи вокруг ануса, интимных зон или паха. Покраснение может сопровождаться отеком и выделением серозной жидкости. Кожа более теплая и очень чувствительная к прикосновениям. Младенец беспокоен, испытывает дискомфорт, жжение и боль.
Опрелости у детей могут привести к бактериальному и грибковому дерматиту. Всего за несколько часов, если ее не заметить или не позаботиться должным образом, опрелость может превратиться в дерматит. Его симптомы:
- отсутствие улучшения состояния кожных покровов ребенка
- сыпь увеличивается, «выходит» за пределы подгузника
- шелушение кожи
- повышение температуры
Проветривание — лучший способ избавиться от опрелостей. Необходимо снять подгузник и позволить ребенку полежать голышом как можно дольше (несколько часов в день, но более короткое время также пойдет на пользу). Конечно, эту процедуру легче выполнить, если ребенок еще не очень активно передвигается и не меняет положение самостоятельно, ведь такого малыша достаточно положить на гигиеническую прокладку или сложенный подгузник — благодаря этому можно не испачкать одеяло или постельное белье. Лучшее время для вентиляции ягодиц — это когда ребенок только что испражнялся.
Что ускорит борьбу с опрелостями?
Однозначно стоит использовать вместо салфеток воду — чистую, без мыла (а если без мыла не обойтись, по крайней мере, это должно быть мыло, предназначенное для младенцев). Слишком частое и агрессивное мытье кожи с мылом или надевание на ребенка слишком маленьких (или слишком плотно застегнутых) подгузников приводит к недостаточному притоку воздуха. В результате проблема только усугубляется.
Мазь от опрелостей для младенцев можно наносить на раздраженную кожу. К эффективным мазям, препятствующим проникновению мочевины в кожу, относятся: цинковая мазь, вазелин. Перед нанесением любого препарата важно хорошо очистить кожу, а затем высушить ее.
Картофельная мука также хороша для натираний. Еще у нее есть три дополнительных преимущества: во-первых, она полностью натуральна, не содержит никаких химических веществ, во-вторых, она дешевая, и в-третьих, легко доступна. Не рекомендуется использование порошков на основе талька.
Младенцы с аллергией, с наследственной склонностью к опрелости, с нарушенным балансом pH (неправильный баланс между кислотностью и щелочностью) или дети с повышенным, чем обычно, содержанием аммиака в моче, особенно склонны к рецидиву этого недуга. Однажды раздраженная и в то же время чрезвычайно чувствительная кожа ребенка более склонна к последующим рецидивам.
Читайте также:

