Чем лечить мужскую потницу
Обновлено: 07.05.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Эритема: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Эритема – это специфическое покраснение кожи или слизистой оболочки, либо сыпь на определенном участке тела, которые провоцируются сильным приливом крови к капиллярным сосудам. Этот симптом возникает как при психоэмоциональных состояниях здорового человека, так и в результате различных проблем со здоровьем.
Если на гиперемированное пятно надавить пальцем, оно исчезнет, но по окончании давления появится вновь.
Эритема может рассматриваться как:
- компонент клинического симптомокомплекса различных заболеваний кожи;
- физиологическая реакция организма на различные внутренние и внешние раздражители (механические, биологические, лучевые, температурные, химические, интоксикационные, лекарственные, психогенные и др.);
- симптом инфекционного поражения кожи, аллергической реакции, врожденной генетической патологии, токсического поражения, хронических заболеваний внутренних органов, системных аутоиммунных заболеваний;
- самостоятельная патология.
Разновидности эритемы
Эритема манифестирует в результате расширения кровеносных сосудов сосочкового слоя дермы. Выделяют активный и пассивный процесс:
- Активная эритема характерна для острой фазы воспалительного процесса. Активностью обладают и физиологические эритемы, но они кратковременные (то есть быстро проходят). Кожа в зоне активной эритемы горячая, ярко-красного цвета, может быть отечной. Эти изменения объясняются расширением сосудов кожи и усилением кровотока. Эритематозные пятна чаще имеют округлую форму, а при слиянии напоминают гирлянду.
- Пассивная эритема связана с расширением венозных сосудов дермы и стазом крови, в результате чего кожа приобретает синюшно-красный цвет с цианотичным оттенком. Пассивная эритема распространяется диффузно и имеет нечеткие границы.
Возможные причины возникновения эритемы
Неинфекционные эритемы
- Эмотивная эритема, как следует из названия, возникает на фоне сильных эмоций или стресса. Обычно локализуется на лице, шее и груди. Ярко-красный или пунцовый цвет пятен объясняется транзиторным (временным) расширением сосудов кожи.
- Солнечная эритема – сосудистая реакция на повреждающее воздействие ультрафиолетовых лучей (вплоть до ожога 1-й степени).
- Тепловая эритема возникает вследствие продолжительного либо регулярного теплового или инфракрасного воздействия (включая физиотерапевтические процедуры), которого недостаточно для полноценного ожога. Проявляется в виде красноватой сосудистой сетки. Локализация определяется зоной, на которую было оказано тепловое воздействие.
Холодовая эритема манифестирует под действием на кожу и слизистые оболочки низких температур. Проявляется сине-красной сыпью с локальными отеками и зудом.
К эритродермии относят атопический, контактный, себорейный дерматиты, псориаз, красный отрубевидный лишай, красный плоский лишай, розацеа, чесотку, лимфому кожи и т.д.
- Симптоматическая эритема характеризуется гиперемированными пятнами неправильной формы, возвышающимися над кожей, и является аллергической реакцией на некоторые лекарства либо развивается на фоне полиартрита.
- Стойкая возвышающая эритема – это признак аллергического васкулита.
- Пальмарная эритема («печеночные» ладони) проявляется малиновыми пятнами на ладонях и кончиках пальцев у больных циррозом печени. Схожие пятна могут наблюдаться во время беременности, а также при полиартрите, патологиях легких, подостром бактериальном эндокардите и т.п.
- Кольцевидная эритема представляет собой монетовидные, отечные пятна красного, ярко-розового или цианозного цвета на коже туловища и конечностей. Пятна могут увеличиваться в размере и сливать. Может наблюдаться повышение температуры тела. Выделяют несколько видов кольцевидной эритемы:
- центробежная эритема Дарье – относится к инфекционно-аллергическим проявлениям и чаще встречается у мужчин среднего возраста;
- маргинальная эритема (болезнь Лендорфф-Лейнера) – одно из проявлений острой ревматической лихорадки;
- круговидная мигрирующая эритема Гаммела – представляет собой концентрические высыпания, похожие на древесные волокна и ассоциированные с различными видами онкологических процессов.
- Пятнистая инфекционная эритема Розенберга – самостоятельное заболевание, которым болеют по большей части подростки и молодые люди до 25 лет. Проявляется асимметричной сыпью красного цвета на теле и слизистой оболочке полости рта, лихорадкой, сильной головной и суставной болью, бессонницей.
- Инфекционной эритемой Чамера, как правило, болеют дети. Возбудителем является парвовирус В19. Характеризуется внезапным началом – на лице появляется мелкая сыпь, которая по мере прогрессирования заболевания сливается в эритематозное пятно («синдром пощечины») с пятнисто-папулезной сыпью на туловище и руках.
- Узловатая эритема («красные шишки») характеризуется болезненными подкожными узелками красного или фиолетового цвета (отсюда и название), которые находятся преимущественно на передних поверхностях ног, на предплечьях и на бедрах. Узелки плотные и припухшие. Часто появляется на фоне тонзиллита, скарлатины, туберкулеза, сопровождает системные заболевания, включая стрептококковую инфекцию, ревматические заболевания, мононукулеоз, саркоидоз и воспалительное заболевание кишечника (неспецифический язвенный колит, болезнь Крона), болезни Бехчета, синдром Лефгрена. Провоцирующим фактором может стать прием противозачаточных и сульфаниламидных препаратов.
- Экссудативная многоформная эритема характеризуется симметрично расположенными отечными красно-розовыми пятнами на коже, кайме губ, слизистой оболочке рта, гениталиях. Поражения имеют вид мишени или радуги с центральной папулой и четкими границами пятен. Папулы, наполненные серозным или кровянистым содержимым, лопаются с образованием язвочек. Провоцировать такую эритему могут пульпит, гайморит, корь, герпес, скарлатина, обезьянья оспа и др. инфекционные заболевания, а также прием некоторых лекарственных препаратов.
- Синдром Стивенса-Джонсона – острое токсико-аллергическое заболевание, для которого характерно появление пузырей на слизистых оболочках рта, глаз, горла, половых органов. Заболевание обычно протекает хронически, с постоянными рецидивами.
- Скарлатиноподобная рецидивирующая эритема Фереоля-Бенье – остро протекающее рецидивирующее заболевание кожи аллергического генеза. Характеризуется доброкачественным течением и благоприятным прогнозом. Нередко развивается после лекарственных интоксикаций, переохлаждения, стресса, на фоне гриппозной и другой инфекции. Высыпания, склонные к слиянию, появляются в виде ярко-красных пятен различной величины – от точечных до крупных. После исчезновения сыпи кожа шелушится, на ладонях и подошвах роговой слой отходит в виде «перчаток» и «чулок».
- Мигрирующая эритема Липшютца – основное клиническое проявление начальной стадии болезни Лайма. Заболевание вызывает бактерия боррелия, которую переносят клещи. Эритема расположена по центру, окружена бледным кольцом и наружной воспаленной каймой.
- Высыпания в виде более крупных пузырьков (до двух миллиметров) с красными воспаленными венчиками. В этих пузырьках наблюдается содержимое мутного вида.
- Зуд, который может быть довольно сильным и беспокоить пациента неприятными ощущениями.
- Мокрые корочки. Если они появились, это означает, что к обычной болезни у взрослого присоединилась бактериальная инфекция — то есть возникло осложнение.
- Гипергидроз. У людей с повышенной потливостью болезнь может приобретать хронический характер.
- Серьезные нарушения обмена веществ. Поскольку пот — это часть обменных реакций, некоторые заболевания могут повлиять на его выделение и испарение.
- Отдельные эндокринные патологии — например, сахарный диабет, гипертиреоз, гипотиреоз.
- Некоторые болезни нервной системы.
- Лихорадка, повышенная температура в течение длительного времени. В таком состоянии пот всегда активно выделяется, поэтому на коже может возникнуть сыпь.
- Ожирение или просто избыточный вес. При лишних килограммах люди, как правило, потеют гораздо сильнее, что тоже может привести к раздражению кожных покровов.
- Малоподвижность, постоянный контакт кожи с кроватью. Такая потница у взрослых встречается у лежачих больных или у людей, которые в силу определенных болезней мало ходят, но много лежат или сидят.
- Жаркий, сухой климат, способствующий сильному потоотделению, а также повышенная влажность с высокой температурой.
- Активные и постоянные занятия спортом, при которых человек много потеет и сам пот постоянно находится на коже.
- Работа, связанная с интенсивной физической нагрузкой или с нахождением в жарких помещениях. Например, люди сильно потеют, если работают на заводах возле раскаленных печей.
- Плохо подобранная обувь. Если она сильно пережимает стопу и не обеспечивает достаточное количество воздуха, может развиться потница на коже ног.
- Применение неправильной косметики: сильно плотных и питательных кремов, когда коже жарко. Например, сыпь на лице может появиться из-за того, что в летнюю жару женщина наносит очень плотный тональный крем.
- Несоблюдение всех правил гигиены, когда пот, смешанный с пылью и загрязнениями, подолгу остается на коже.
- Слишком частый и длительный загар, который может повредить кожные покровы и сделать их более восприимчивыми к любым негативным факторам.
- Разные методики лечения гипергидроза. Например, это лазерное лечение, инъекции ботулотоксина, операция на нервных волокнах, удаление потовых желез. Чем серьезнее операция, тем реже она применяется, поскольку важно, чтобы ее риски перекрывались полученным эффектом.
- Физиотерапия. Пациентам могут назначать рефлексо- и иглорефлексотерапию.
- Фитотерапия. В ряде ситуаций врач может предложить использовать отвары на основе разных полезных трав. Но это далеко не всегда обязательно, так как есть много уже готовых средств с более выраженным и быстрым эффектом.
- центробежную эритему Дарье – наиболее часто поражающую мужчин среднего возраста, реже – детей и пожилых людей, относящуюся к инфекционно-аллергическим проявлениям;
- мигрирующую – заболевание инфекционной природы, возникающее вследствие укуса клеща, зараженного боррелией;
- ревматическую, или кольцевидную анулярную эритему – один из симптомов, сопровождающих ревматизм, характерных для детей и подростков.
- в шелушащейся форме – с облущиванием отмершей кожи по краям или всей поверхности пятен;
- в везикулярной форме – с появлением небольших заполненных жидкостью пузырьков по краю или всей поверхности пятен;
- в гирляндообразной форме – с наиболее легким течением, для которого характерны бледно-розовые пятна, располагающиеся цепями или гирляндами и исчезающие спустя несколько суток;
- в микрогирляндообразной форме – с небольшими, до 1 см в диаметре пятнами, иногда сопровождающимися шелушением или образованием пузырьков, с длительным течением.
- накопления в организме токсинов;
- ревматизма;
- грибковых, вирусных или бактериальных инфекций;
- хронических воспалительных заболеваний;
- нарушений функции эндокринной железы;
- туберкулеза;
- боррелиоза;
- снижения защитной функции иммунной системы;
- аллергической реакции;
- онкозаболевания;
- глистной инвазии;
- приема некоторых лекарственных препаратов.
- анализ соскоба кожи на грибок; ;
- тестирование на трепонематоз; кожи для гистологического анализа;
- серологическое исследование крови;
- аллергические тесты.
- антибиотики, противовирусные средства для лечения инфекции;
- противоаллергические и гипосенсибилизирующие средства;
- цитостатики;
- противогельминтозные средства;
- глюкокортикоиды.
- высокая температура окружающей среды, повышенная температура тела;
- повышенная влажность в помещении, где находится ребенок;
- пренебрежение гигиеническими требованиями по уходу за кожей ребенка.
- кристаллическая потница,
- красная потница,
- белая потница,
- желтая потница.
Возникают в результате попадания инфекции (бактерий, вирусов, простейших, гельминтов) в капилляры кожи. К группе инфекционных эритем относятся:
Диагностику эритемы проводит врач-дерматолог, дерматовенеролог или аллерголог . Первичный прием может осуществить терапевт или врачу общей практики. Возможно, впоследствии понадобится консультация ревматолога, пульмонолога, эндокринолога , фтизиатра и инфекциониста. При появлении эритемы у ребенка следует обратиться к врачу-педиатру или детскому дерматологу.
Диагностика и обследования при эритеме
Диагноз обычно основывается на характерной клинической картине с учетом возраста пациента и прицельной дифференциальной диагностики с крапивницей, корью, краснухой, энтеровирусной экзантемой, сифилисом, лепрой и др. Для исключения прочих патологий подбираются методы комплексной диагностики, в том числе:
-
анализ крови общий. При эритеме выявляют лейкопению, палочкоядерный сдвиг влево, эозинофилию, ускорение СОЭ;
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.

Потница — это раздражение кожи, которое возникает из-за того, что у человека сильно выделяется пот и при этом он медленно испаряется. В результате потовые железы закупориваются — и начинается раздражение. Чаще всего такое заболевание встречается у детей, но и у взрослых оно тоже иногда наблюдается — поэтому о нем нужно знать.
Симптомы
Говоря о симптомах потницы, необходимо сразу затронуть такой момент, как виды раздражения, потому что у каждого типа свои проявления.
Наиболее простой и безопасной формой является кристаллическая потница. Она проявляется небольшими (до миллиметра) безболезненными высыпаниями — это мелкие пузырьки, которые расположены рядом друг с другом и могут сливаться. Локализуются такие высыпания на шее, лице, лбу, туловище, а также в местах сгиба ног, рук. Часто эта потница возникает ненадолго и быстро исчезает при соблюдении привычной гигиены.
Более опасен такой вид потницы, как красная (воспалительная). Ее признаки, следующие:
Обычно красная разновидность недуга локализуется подмышками, на животе и коже между ягодицами, а также на сгибах локтя, предплечьях. У людей, страдающих ожирением, она часто появляется в паху. В отличие от предыдущего варианта, этот не проходит самостоятельно и всегда требует целенаправленного лечения.

Если течение красной потницы осложняется, может развиться так называемая папулезная форма с острым воспалением. Тут уже появляются не только зуд, но и симптомы интоксикации. Кожа болезненная, состояние больного сложное. Вылечить такое заболевание можно только специально подобранными медикаментами — в ряде случаев для этого требуется не один месяц.
Еще один вариант потницы у взрослых — апокринная. Она связана с работой специальных желез, которые находятся на ареоле соска, в области анального отверстия, подмышками, а также у женщин в области больших половых губ. В этих местах появляется мелкая сыпь, а также специфические скопления в области желез. Эти образования часто лопаются прямо внутри кожи и к ним присоединяется инфекционный процесс. В данном случае также требуется помощь специалистов.
Причины
Причины потницы у взрослых людей выглядят так:
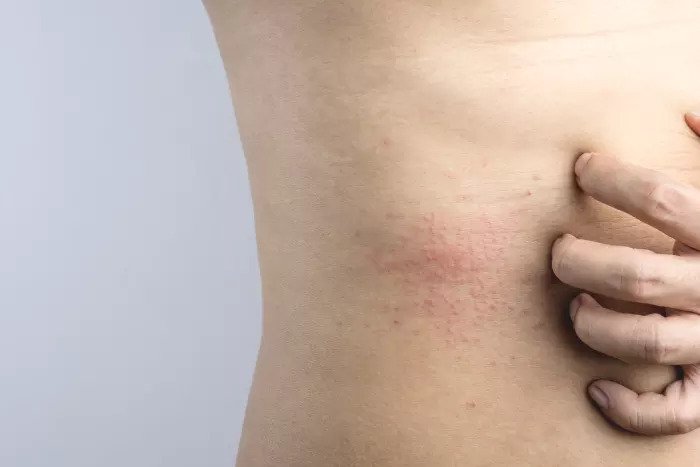
Все это причины, которые можно отнести к патологическим — то есть они уже сами по себе связаны с каким-то негативным состоянием организма или заболеванием. Но есть еще и так называемые провоцирующие факторы — их можно назвать внешними причинами. Сюда отнесем:
Вызвать проблему может как одна причина, так и совокупность нескольких — все зависит от конкретного организма.
Диагностика
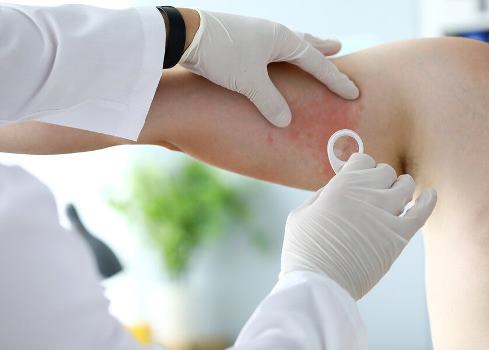
Как правило, диагностика потницы не требует сложных манипуляций — врач-дерматолог или терапевт может определить заболевание чисто визуально, по его внешним признакам. Но в ряде случаев нужно обследовать клетки пораженных участков, а также сдать общие анализы. Особенно это актуально при сложных случаях, когда вместе с первичной проблемой необходимо выявить вторичную инфекцию.
Лечение
Если речь о простой форме, лечение потницы будет заключаться в том, чтобы устранить негативный фактор (например, перегревание), соблюдать гигиену и обрабатывать пострадавшие участки кожи антисептическими средствами.
В сложных случаях пациентам выписывают антигистаминные препараты, антибиотики (не всегда), антибактериальные, противовоспалительные и подсушивающие средства.

Также в план лечения могут включаться:
Сложные случаи требуют обязательной консультации у врача, в такой ситуации самостоятельное лечение потницы у взрослых невозможно. Если у вас возникла подобная проблема, мы рекомендуем незамедлительно обратиться в АО «Медицина». В нашей клинике вы получите квалифицированную помощь опытных дерматологов и сможете избавиться от недуга настолько быстро, насколько это возможно.
Профилактика
Чтобы понять, какая профилактика нужна в данном случае, нужно обратиться к причинам потницы и исключить все негативные факторы. Важно поддерживать тело в оптимальной температуре, носить хорошую дышащую одежду, постоянно следить за здоровьем организма, поддерживать оптимальный вес. Обязательным условием является правильное и регулярное соблюдение личной гигиены.
Вопросы-ответы
Чешется ли потница?
В том случае, если к ней присоединяется дополнительная инфекция и речь идет уже об осложненном состоянии, могут наблюдаться зуд и неприятные ощущения.
Можно ли заразиться потницей?
Нет. Это заболевание не передается бытовым или другим путем.
Как избавиться от потницы?
Простая форма может пройти сама, а в остальных случаях требуется помощь специалистов, которые подберут специальные таблетки, мази и процедуры, необходимые конкретному пациенту.

Кольцевидная эритема – многоформное поражение кожного покрова, характерной особенностью которого служит появление на коже пятен и высыпаний кольцеобразной формы. Цвет кожи пораженных участков изменяется и приобретает красный, ярко-розовый либо синюшный оттенок. В зависимости от причин, вызвавших заболевание, могут наблюдаться отек, местное повышение температуры и другие проявления болезни. Изменение цвета кожи возникает из-за расширения просвета кровеносных капилляров, пронизывающих соединительную ткань, и связанного с ним застоя крови.
Разновидности патологии
Медики выделяют несколько видов кольцевидной эритемы, в зависимости от причин, вызывающих заболевание:
По внешним признакам кольцевая эритема может протекать:
Медицинская литература упоминает и о других, очень редких видах кольцевидной эритемы – телеангиэктатической, пурпурозной или уплотненной.
Симптоматика
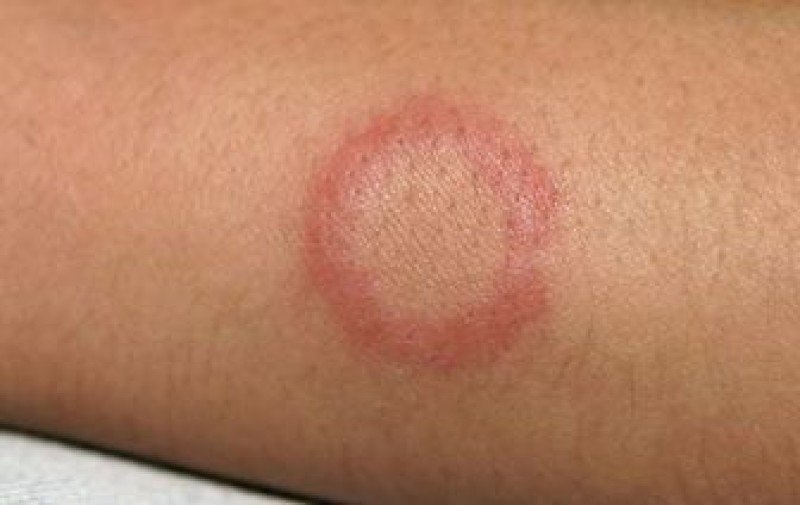
Основным проявлением заболевания служит появление на коже характерных высыпаний в форме неправильных колец с яркой каймой, приподнятой над поверхностью кожи. При центробежной эритеме Дардье они появляются, как правило, на участках кожи, обычно прикрытых одеждой, – на спине, животе и груди, предплечьях. Кольцевидная эритема после укуса мошки представляет собой единичное пятно, распространяющееся от места проникновения инфекции, причем в окончательном виде оно может достигать 20-25 см в диаметре. Пятна могут сопровождаться зудом или жжением. При ревматической форме патологии неприятные ощущения отсутствуют.
Причины заболевания
Существует множество заболеваний и состояний, которые могут стать причиной кольцевидной эритемы, так как она не является самостоятельным заболеванием и всегда возникает на фоне какого-либо патологического процесса. Кожные проявления наиболее часто развиваются на фоне:
Кроме того, во многих случаях кольцевидная эритема Дарье возникает без видимых причин у совершенно здоровых людей.
Диагностика
При появлении кольцевидной эритемы диагностика базируется на данных дерматологического осмотра и сборе анамнеза. Основной задачей обследования становится определение причины, вызвавшей патологические изменения кожи. Для этого пациенту назначают:
По полученным результатам могут быть назначены специфические исследования, чтобы определить состояние тех или иных органов и выявить исходное заболевание.
Лечение
Основной принцип лечения кольцевидной эритемы заключается в прекращении действия фактора, провоцирующего патологию. В зависимости от результатов диагностики пациенту могут быть назначены препараты для приема внутрь:
Кроме того, могут быть полезны наружные средства – антигистаминные, стероидные либо цинкосодержащие мази для снижения неприятных ощущений, уменьшения симптоматики. При кольцевидной эритеме клинические рекомендации могут включать ограничение определенных продуктов, вызывающих аллергическую реакцию: кондитерские изделия, грибы, орехи, консервы, копчености, цитрусовые и т. д. Следует быть готовым к тому, что процесс лечения будет длиться несколько месяцев, а также к возможности рецидивов.
Диагностика и лечение кольцевой эритемы в Москве
Клиника АО «Медицина» проводит эффективную диагностику и лечение кольцевой эритемы в Москве. Мы обладаем мощной лабораторно-диагностической базой, позволяющей выполнять наиболее современные и информативные виды анализов и диагностических процедур. Консультации ведут опытные врачи высшей категории. Запишитесь на прием онлайн или по телефону в удобное для вас время.
Вопросы и ответы
Какой врач лечит кольцевидную эритему?
При подозрении на кольцевую эритему необходимо безотлагательно обратиться к дерматологу, который проведет соответствующую диагностику и назначит лечение по ее результатам. В дальнейшем могут понадобиться консультации аллерголога, ревматолога, онколога либо других специалистов, в зависимости от причины, вызвавшей появление красных пятен на коже.
Кольцевая эритема – заразна ли она?
Нет, эта патология не передается другим людям даже в тех случаях, когда ее причиной является инфекционное заболевание.
Насколько опасна кольцевидная эритема?
Сама по себе кольцевая эритема не представляет большой опасности. При своевременно начатом адекватном лечении пациент гарантированно выздоравливает. Однако пренебрежительно относиться к ней не стоит: при отсутствии лечения заболевание переходит в хроническую форму с постоянными рецидивами. Кожные проявления свидетельствуют о наличии проблем со здоровьем, поэтому при их появлении необходимо, не откладывая, обратиться к квалифицированному дерматологу.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Потница: причины появления, симптомы, диагностика и способы лечения.
Определение
Потница – это дерматологическое заболевание потовых протоков эккриновых желез, которое наблюдается по большей части у младенцев и маленьких детей, но может встречаться в любом возрасте, становясь реакцией на перегревание.
Потница наблюдается примерно у 15% новорожденных и обычно возникает при высокой температуре воздуха и повышенной влажности.
Причины появления потницы
Кожа человека состоит из эпидермиса, дермы и подкожной жировой клетчатки. Потовые железы, состоящие из секреторного клубочка и выводного протока, выделяют влагу и продукты метаболизма. Потовые железы бывают двух типов. Эккриновые железы располагаются на всех участках кожи, функционируют с рождения и участвуют в терморегуляции. Апокриновые потовые железы функционируют с начала периода полового созревания; располагаются на ладонях, подмышечных впадинах, в паху и не участвуют в терморегуляции.
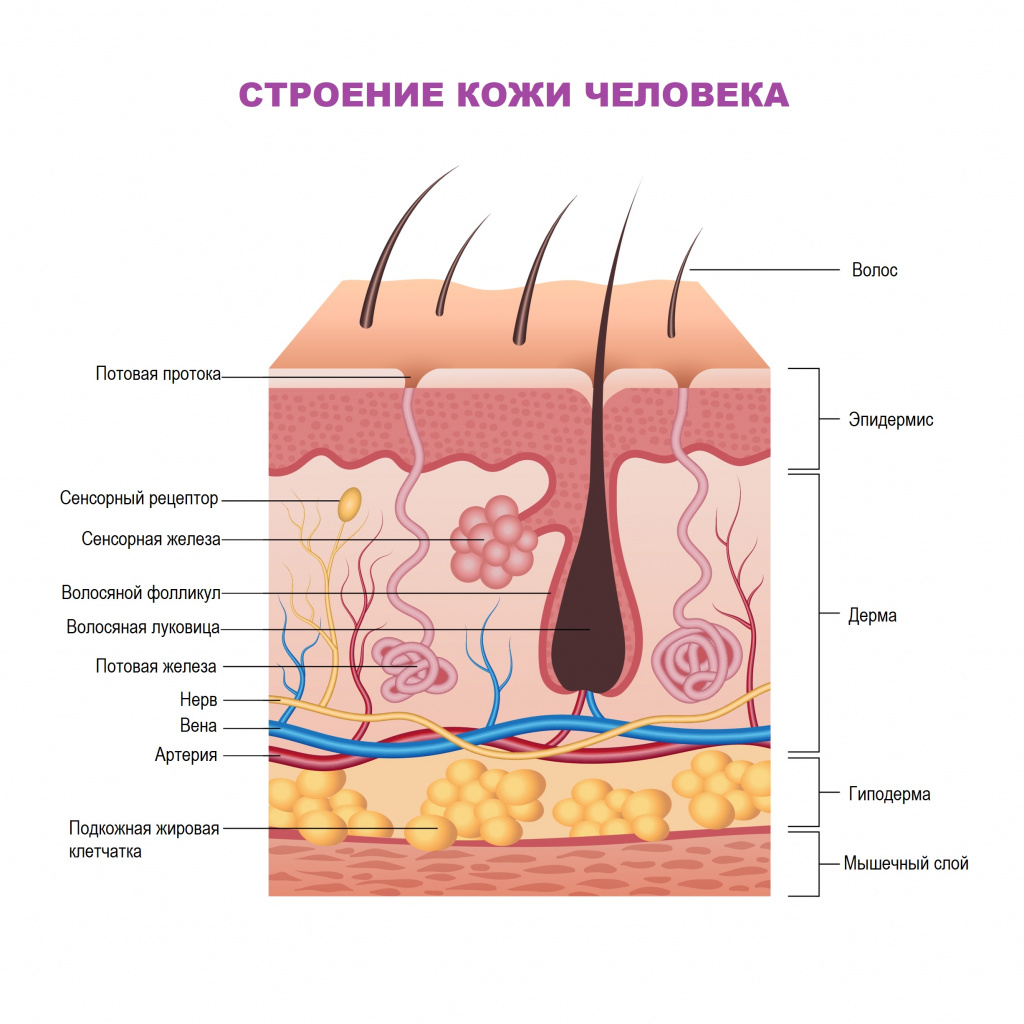
Кожа у новорожденных и грудных детей тоньше, чем у взрослых, хорошо впитывает влагу, ее сосочковый слой еще не вполне оформлен (за исключением ладоней и подошв), связь между клетками рогового слоя еще слабая. Поскольку потовых желез у новорожденных в 12 раз больше, чем у взрослых, а роговые пластинки легко отторгаются, нередко потовые железы закупориваются кератиновыми пробками (кератиноциты – обновляющиеся клетки кожи, которые, достигая рогового слоя эпидермиса, отмирают, слущиваются и заменяются новыми).
Если кожа младенцев испытывает негативное влияние окружающей среды или травмируется, то нарушается ее барьерная функция, в результате чего наблюдается повышенная потеря влаги и гиперчувствительность.
Состав липидов и структура соединительно-тканных волокон обусловливают упругость и бархатистость кожи; обилие расширенных капилляров придают коже ярко-розовую окраску; большое количество функционально лабильных лимфатических канальцев формируют пастозность и легко возникающие отеки.
В связи с перечисленными особенностями кожи у новорожденного могут появляться различные пограничные состояния (то есть не требующие активного вмешательства), включая потницу.
Таким образом, к факторам, способствующим появлению потницы у детей, относятся:
Ориентируясь на гистологическую и клиническую картины, различают следующие формы заболевания:
В результате усиленного потоотделения на туловище, лице, шее, волосистой части головы и конечностях появляется большое количество изолированных или сгруппированных маленьких просвечивающихся пузырьков, диаметр которых составляет 1–2 мм. Ребенок испытывает зуд и жжение в местах локализации потницы. После подсыхания пузырьков кожа шелушится.
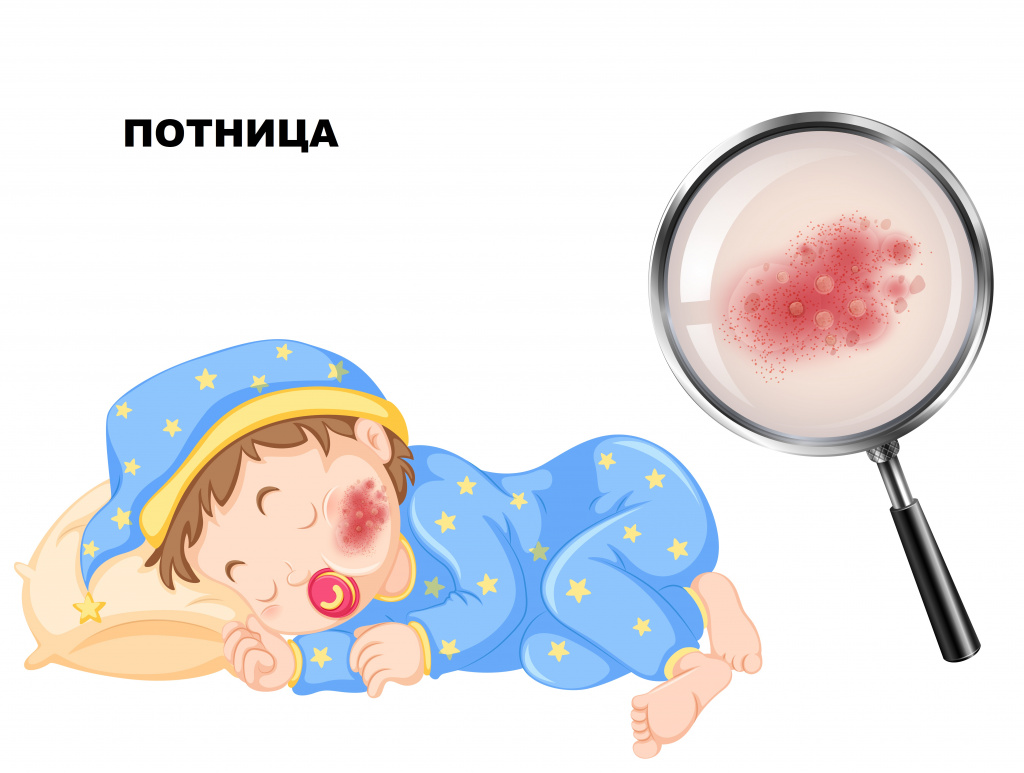
При кристаллической потнице на коже туловища и конечностей появляются мельчайшие пузырьки около 1 мм с прозрачным содержимым. Через несколько дней пузырьки подсыхают с образованием чешуек и корочек.
Красная потница обычно возникает при перегреве ребенка вследствие высокой температуры окружающей среды или в период лихорадки при детских инфекциях чаще всего на закрытых одеждой участках кожи (туловище, в подмышечных и паховых областях). Появляются красные узелки с гнойным содержимым, окруженные воспалительным венчиком.
При белой потнице пузырьки имеют молочно-белый цвет в результате вторичного инфицирования кокковой флорой. При желтой потнице на коже образуются пузырьки с гнойным содержимым желтого цвета.
Диагностика потницы
Диагноз потницы выставляется на основании типичной клинической картины и данных истории болезни. Потница имеет сезонное течение, появляется обычно после перегревания, характеризуется наличием характерных пузырьков.
Лабораторная диагностика применяется с целью исследования гнойного содержимого пузырьков:
-
микроскопическое (бактериоскопическое) исследование мазка, окрашенного по Граму.
Краткая характеристика Микроскопического исследования мазка, окрашенного по Граму Бактериоскопия (от лат. «скопео» – смотрю) – лабораторный метод исследования бактерий под микроскопом. Метод широко используется врачами разных специальностей при подозрении на инфекционный п.
Потницей называют сыпь, которая появляется вследствие потения и раздражения от пота кожи. Известно, что через пот наша кожа выводит множество токсинов и вредных веществ, но иногда потовые железы от этого закупориваются и начинаются проблемы.
Признаки и симптомы потницы у взрослых
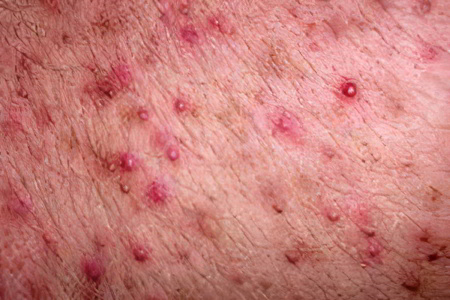
Во взрослом возрасте потница проявляет себя различным образом и доставляет хлопот в разной степени, в зависимости от своего типа.
Потница кристаллическая считается наиболее безобидной разновидностью потницы. Представляет собой мелкую перламутровую сыпь в виде пузырьков диаметром один-два миллиметра. Появляется она в результате активной физической деятельности. Для неё характерен небольшой зуд или отсутствие его вовсе. Иногда она начинает шелушиться и не более того.
Потница красная относится к более интенсивной форме. Выглядит она как многочисленные точечные образования, которые сливаются в обширные участки. Чаще всего она возникает в зоне подмышек, пахе, а у представительниц слабого пола ещё и в грудной области под железами. Человек чувствует заметный зуд. Такая разновидность излечивается в течение нескольких недель.
Потница глубокая (папулезная). Третья стадия, проявляющаяся на фоне возникновения первых двух. Ей подвержены люди, переехавшие в области с жарким климатом, и которые не приспособились сразу к интенсивному переувлажнению.
Обильное потоотделение может вызвать набухание эпидермиса кожи и закупорку наружных протоков потовых желёз. При этом выводные каналы могут существенно растягиваться либо даже разрываться. Возникающие узелки подсыхают с образованием неприятной корочки. При тяжёлых формах, кожа становится сухой. В результате может развиться инфекция, которая переходит в экзему. Такая форма потницы требует продолжительного лечения, которое растягивается на несколько месяцев, а то и лет, в зависимости от продолжительности воздействия неблагоприятных факторов, её вызывающих.
Потницу часто путают с другими дефектами кожного покрова, в связи, с чем точный диагноз может поставить только врач дерматолог.
Причины появления потницы
Основными симптомами проявления потницы являются покраснения и высыпания на различных участках кожи, где влага задерживается надолго. Помимо ранее перечисленных, к таким участкам относятся места сгибов конечностей, области шеи и спины. У маленьких деток часто появляются симптомы потнички на попке. Зачастую такие высыпания проявляются в виде маленьких пузырьков с прозрачной жидкостью внутри, которые затем лопаются, вызывая шелушение кожи и её излишнюю сухость.
Как правило, потницу сопровождают неблагоприятные внешние факторы, провоцирующие обильное потоотделение и возникает она главным образом на закрытых участках тела, где кожа долгое время остается влажной. Такими факторами могут быть:
длительное пребывание в жарких условиях окружающей среды;
интенсивные физические нагрузки (обычно это касается в первую очередь подростков);
эмоциональные переживания, приводящие к стрессам;
нарушения деятельности нервной системы;
различные отклонения в функционировании эндокринной системы;
излишнее использование косметических средств, препятствующих естественному воздухообмену на поверхности кожи;
ношение головных уборов, которые в жаркую погоду не дают коже быстро высыхать;
заболевания, вызывающие повышенную температуру и, как следствие, обильное потоотделение;
несоблюдение правил личной гигиены;
Надо отметить, что детская потничка, как правило, не сопровождается каким-либо запахом. А вот у взрослых её появление зачастую вызывает неприятные запахи, создающие человеку дополнительный дискомфорт. По этим причинам, своевременное лечение этого расстройства кожного покрова способствует не только обретению хорошей физической формы, но и помогает человеку в психологическом отношении.
Лечение потницы у взрослых
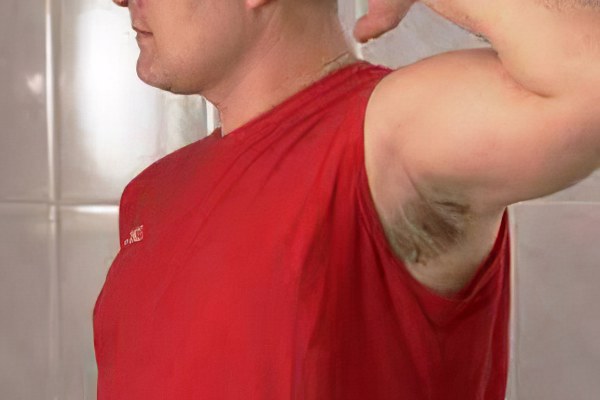
Для того чтобы избавиться от потницы взрослому человеку необходимо прежде всего сосредоточить внимание на общем физическом состоянии и попытаться избавится от слишком интенсивного потоотделения. Добиться уменьшения потливости помогает применение наружных средств, таких как формалин, всевозможные присыпки, гигиенические гели.
В лечебных учреждениях больным предлагаются различные варианты рефлексотерапии, а также физиотерапевтические процедуры. Особое внимание следует уделить психологическому состоянию пациента. При сильных переживаниях и стрессах человек гораздо интенсивнее потеет, тем самым провоцируя появление потницы. В таких ситуациях врачи обычно прописывают эффективные успокаивающие средства.
Сейчас модным стало применение ботокса. Однако его инъекции хотя и способствуют улучшению внешнего вида, но при этом могут парализовать нервные клетки, отвечающие за правильное функционирование потовых желёз. В этом случае, если обильная потливость доставляет слишком много неприятностей, имеется возможность прибегнуть к хирургическому вмешательству. В ходе операции пересекается нерв, связанный с потовыми железами, что приводит к исчезновению потливости.
Важно помнить при лечении потницы, что её нельзя прижигать, используя, например, настойки с высоким содержанием спирта. Такие процедуры приводят к формированию многочисленных мелких ранок, которые при этом кровоточат. Излечить такое состояние значительно сложнее.
Профилактика потницы у взрослых
Имеющие склонность к образованию потницы люди, в значительной степени могут самостоятельно предотвратить её рецидивы, если будут придерживаться определённых правил:
по возможности избавиться от излишних килограммов веса;
в жаркую погоду носить легкую одежду на основе натуральных воздухопроницаемых тканей;
при этом одежда не должна плотно облегать тело;
избегать излишнего физического напряжения, особенно в чрезмерно жаркую погоду;
чаще менять одежду на чистую и сухую;
хотя бы дважды в сутки принимать водные процедуры, после которых тщательно протираться;
ограничить солнечные ванны, сужающие споры и увеличивающие вероятность появления потницы;
следить за регулярным проветриванием помещений, не допуская повышенной влажности и духоты.
Позаботившись о нормальном состоянии кожи, вы также способствуете более комфортному физическому микроклимату. Ведь свежая чистая одежда, вентиляция помещения в жару, отсутствие излишнего веса – все это позитивные компоненты комфортной жизни.
Хотя потница, как правило, создает лишь малозначительные неприятности, проявляясь скорее чисто внешне, тем не менее, желательно избегать её проявления вовсе, нежели тратить усилия и время на последующее лечение, и борьбу с возможными рецидивами.

Автор статьи: Алексеева Мария Юрьевна | Терапевт
Образование: С 2010 по 2016 гг. практикующий врач терапевтического стационара центральной медико-санитарной части №21, город электросталь. С 2016 года работает в диагностическом центре №3.
Наши авторы
Читайте также:

