Чем лечить крапивницу после укуса
Обновлено: 18.04.2024
Крапивница может протекать в острой и хронической форме. Острая крапивница – это мгновенно возникшая сыпь на небольшом участке кожи или с распространением по всему телу, обычно с покраснениями вокруг волдырей и зудом. Высыпания могут быть точечными или крупноочаговыми, но проходят обычно довольно быстро – от 2-3 до 36 часов. Хроническая крапивница может затянуться на долгое время или возникать периодически в течение нескольких месяцев или недель. Крапивница может прогрессировать: в патологический процесс вовлекаются глубоко расположенные сосуды, волдыри становятся крупными – это так называемая «гигантская» крапивница, или ангионевротический отек.
Причины крапивницы
Вследствие аллергической реакции в коже выделяется гистамин – активное химическое вещество, повышающее проницаемость стенок кровеносных сосудов. Гистамин провоцирует избыточное поступление жидкости из крови в окружающие ткани. Избыток жидкости приводит к волдырям и отекам затронутых болезнью участков тела: рук, суставов, глаз, губ и др.
Чаще всего причиной крапивницы становится аллергическая реакция организма. Острая крапивница возникает из-за пищевой аллергии, а также может быть следствием укусов насекомых или заражения паразитами, стресса, приема некоторых лекарственных препаратов, реже крапивница проявляется вследствие токсической аллергии (на пыль, пыльцу цветов), как реакция на жару, холод или длительное ультрафиолетовое облучение. Хроническая крапивница может быть вызвана всеми перечисленными выше причинами, но также может сигнализировать о заболеваниях внутренних органов или наличии инфекции в организме. В таком случае точный диагноз ставится при тщательном обследовании. При невозможности выявить причину реакции, крапивницу называют идиопатической.
Лечение крапивницы
Острая крапивница нередко проходит сама собой, без лечения и консультации дерматолога. Хроническая крапивница требует тщательного обследования организма, и без консультации дерматолога лечение крапивницы невозможно. Традиционное лечение крапивницы – это антигистаминные препараты, в тяжелых случаях могут применяться кортикостероиды.
Если отек распространяется на большие участки тела и захватывает слизистые оболочки тела, создавая угрозу жизни, то врачи используют экстренные меры – введение больших доз активных стероидов и эпинефрина.
Кроме приема лекарственных средств, главное и наиболее эффективное средство лечения крапивницы – выявление и устранение аллергена.
Начать следует с питания. Если вам достоверно известно, что некоторые продукты для вас являются аллергенами, строго исключите их из рациона. Если вы устранили пищевой аллерген, острая крапивница обычно исчезает очень быстро.
Распространенными пищевыми аллергенами являются морепродукты, свинина, цитрусовые, яйца, помидоры, орехи, ягоды.
В ресторане необходимо спрашивать о составе сложных продуктов и предупреждать о возможной аллергической реакции. Если вы не можете получить подробную информацию, следует отказаться от удовольствия попробовать новое блюдо.
Существует также вещества, называемые гистаминолибераторами – продукты, которые сами по себе не являются аллергенами, но могут вызвать крапивницу, так как стимулируют выброс гистамина из тучных клеток. В отличие от аллергии, в эту реакцию не вовлекаются специфические антитела. К таким продуктам относятся: шоколад, кофе, морепродукты, копчености, уксус, горчица, майонез, хрен, редис, редька, томаты, баклаэаны, клубника, земляника, дыня, ананас, алкогольные напитки, специи, мед, пищевые добавки, консерванты, усилители вкуса, красители.
Если крапивница вызвана пищевой аллергией или реакцией на гистаминолибераторы, врач рекомендует список разрешенных продуктов Задача пациента – тщательно соблюдать его и вести «пищевой» дневник для точного выявления всех продуктов, которые вызывают крапивницу.
Температурная крапивница - это крапивница, возникающая при воздействии низкой и высокой температур, выделяют холодовую и тепловую крапивницу. Если у вас холодовая аллергия, необходимо ограничить пребывание на холодной улице, теплее одеваться, не употреблять холодные напитки и пищевые продукты, не купаться в холодной воде. Если тепловая (холинергическая) – избегайте всех условий, приводящих к повышению температуры тела. Не следует также заниматься активными видами спорта (бег, лыжи и проч.)
При дермографической крапивнице откажитесь от тесной и синтетической одежды, выбирайте более свободную одежду из хлопка и льна. При замедленной крапивнице от давления приносят облегчение такие простые мероприятия, как расширение лямок рюкзака, сумки для уменьшения силы давления на площадь поверхности кожи.
При солнечной крапивнице необходимо ограничить время пребывания на солнце, носить головные уборы и закрытую одежду, а также использовать солнцезащитные косметические средства.
Вибрационная крапивница исключает возможность работы с отбойным молотком или миксером.
При крапивнице, вызванной приемом лекарственных средств, необходимо установить, какой именно препарат вызывает аллергию. Чаще всего аллергенами являются антибиотики, сульфаниламиды, нестероидные противовоспалительные средства (аспирин, ибупрофен и другие), опиаты, некоторые витамины (в особенности, содержащие группу В), белковые препараты (препараты крови, инсулин), рентгеноконтрастные йодсодержащие препараты, миорелаксанты, ингибиторы ангиотензин-превращающего фермента и др.
Что такое крапивница? Причины возникновения, диагностику и методы лечения разберем в статье доктора Меркуловой Ирины Юрьевны, аллерголога со стажем в 12 лет.
Над статьей доктора Меркуловой Ирины Юрьевны работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Крапивница — одно из распространённых заболеваний в мире, характеризующееся кожными высыпаниями в виде волдырей. Иногда крапивница сопровождается ангионевротическим отёком (отёком Квинке — частным случаем крапивницы, т. н. гигантская крапивница). [1] Крапивница — самостоятельное заболевание, и её следует отличать от тех случаев, когда волдыри могут служить только симптомом других состояний, которые к ней не относятся: острой анафилактической реакции, при проведении кожных скарификационных проб и т. д . [2]
Причинами возникновения крапивницы могут служить:
- лекарственные препараты (антибиотики, витамины, НПВС, иАПФ, рентгеноконтрастные вещества);
- продукты питания (рыба, ракообразные, орехи, молоко, мёд, пищевые добавки, фрукты, специи при перекрёстной аллергии у пациентов с сезонными и круглогодичными аллергическими ринитами, аллергией на латекс);
- укусы насекомых;
- паразиты (простейшие, гельминты);
- аэроаллергены (пыльца деревьев и трав, шерсть и выделения животных, бытовая или книжная пыль, плесень),
- вирусные, бактериальные, грибковые инфекции (ЛОР-органов, мочеполовой системы, пищеварительной системы, в т.ч. хеликобактерная);
- химические вещества (соли, краски, строительные и ремонтные смеси, косметика);
- латекс (часто у медицинских работников, а также тех, кто вынужден часто пользоваться изделиями из латекса по роду своей деятельности);
- психогенные факторы;
- физическая нагрузка (в т.ч. профессиональный спорт);
- аутоиммунные заболевания (если есть системная красная волчанка, аутоиммунный тиреоидит, ревматоидный артрит и т. д.);
- новообразования;
- генетические факторы;
- УФ-излучение;
- температура (высокая и низкая);
- давление (при сдавлении кожи тугой одеждой, сумками/ранцами, ремнями, в т. ч. у профессиональных спортсменов);
- вибрация (часто у тех, кто по профессиональной необходимости вынужден иметь дело с вибрацией);
- обычная вода. [2]
Если причина не может быть идентифицирована даже после детального сбора анамнеза и проведения аллергологических тестов, то такую крапивницу называют идиопатической. Хроническая идиопатическая крапивница может быть связана с заболеваниями щитовидной железы, гормональным дисбалансом и в очень редких случаях с раковой опухолью. Даже если крапивница хроническая, она, скорее всего, пройдёт со временем.
Что такое нервная крапивница
Психогенные факторы, такие как стресс и яркие эмоции, могут провоцировать развитие острой крапивницы. Также они могут приводить к обострению хронической формы заболевания.
При таком многообразии провоцирующих факторов у трети пациентов причины крапивницы остаются неизвестными. Это связано с несовершенством диагностических возможностей и является предметом научного поиска для учёных по всему миру. [1]
Заразна ли крапивница
Крапивница не заразна и от человека к человеку не передаётся.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы крапивницы
Основные симптомы крапивницы:
- кожный зуд;
- высыпания на коже в виде волдырей.
Зуд кожи бывает разной интенсивности — от незначительного зуда до нестерпимого, особенно вечером и ночью. Волдыри могут быть различной формы, сливаться между собой, быть абсолютно любого диаметра (от нескольких миллиметров до нескольких десятков сантиметров), и появляться на любом участке кожи и иногда слизистых. Чаще бледные в центре с покраснением по периферии. В местах скопления большого количества рыхлой подкожно-жировой клетчатки (веки, уши, губы, пальцы, половые органы) крапивница может проявляться в своей гигантской форме — в виде отека Квинке. [2]

Главное отличие высыпаний — это их мономорфность, т. е. сыпь на коже при крапивнице всегда представлена только волдырём. Волдырь — это локальный отёк кожи (мини-отёк Квинке), который бледнеет при надавливании на него. Следующая отличительная черта высыпаний при крапивнице — это то, что волдыри бесследно исчезают в течение 1-2 суток. Это главные отличительные диагностические черты, которые не позволяют перепутать крапивницу с любыми другими заболеваниями, сопровождающимися высыпаниями на коже. Редко интенсивные высыпания могут сопровождаться незначительным повышением температуры тела, снижением давления, слабостью, болями в области эпигастрия или живота схваткообразного характера, жидким стулом. [1]


Крапивница у детей
По приблизительным данным, заболевание встречается у 0,3 − 7 % детей [11] . Симптомы крапивницы у них одинаковы со взрослыми.
Патогенез крапивницы
В основе любой крапивницы лежит активация тучных клеток с их дальнейшей дегрануляцией и высвобождением медиаторов.

К активации тучных клеток приводят различные механизмы:
1. иммунные (с участием иммунной системы) с вовлечением медиаторов — гистамина, лейкотриенов, брадикинина, простогландинов, ФАТ и т. д. В зависимости от антигена (провоцирующего фактора) развивается крапивница:
- аллергическая (атопическая) при контакте с пищевыми и аэроаллергенами;
- инфекционно-аллергическая при наличии вирусной, грибковой или бактериальной инфекции;
- аутоиммунная при наличии аутоиммунного тиреоидита, системных заболеваний.
2. псевдоаллергические, неиммунные (реализуемые без участия иммунной системы) под влиянием лекарственных препаратов, продуктов-гистаминлибераторов (шоколад, кофе, клубника, копчёности), физического воздействия (высокие и низкие температуры, давление, инсоляция, вибрация и т. д.), ядов насекомых, химических веществ, воды и т. д. [2]

Тучных клеток, т. е. тех, которые реализуют клинические проявления болезни, при хронической крапивнице в организме больного человека в 10 раз больше по сравнению со здоровым. И они чересчур «отзывчивы» к провоцирующему фактору даже при его минимальной активности. Это состояние называется «феномен преходящей гиперреактивности» тучных клеток. [1]

Классификация и стадии развития крапивницы
Выделяют иммунные (в т. ч. IgE-опосредованные), неиммунные, аутоиммунные и смешанные механизмы развития крапивницы.
IgE-опосредованная крапивница связана с выработкой иммуноглобулинов, специфических к аллергену. Такой механизм характерен для острой аллергической крапивницы и встречается чаще всего.
Не-IgE-опосредованная крапивница возникает без выработки специфических иммуноглобулинов. Предполагается, что при этом происходит стимуляция Т-лимфоцитов (клеток иммунной системы) и выработка цитокинов — сигнальных белков, усиливающих иммунный ответ и воспалительную реакцию.
Механизм развития крапивницы при воздействии физических факторов, например тепловых, связан с нарушением нейроиммунной регуляции.
Виды крапивницы по длительности течения:
- острая крапивница (менее 6 недель);
- острая рецидивирующая (длительность ремиссии больше длительности обострения, длительность обострения менее 6 недель);
- хроническая крапивница (более 6 недель). [2]
По степени активности крапивница бывает: [2]
Кроме того, крапивница может быть проявлением ряда заболеваний: наследственного ангионевротического отёка, уртикарного васкулита, пигментной крапивницы (мастоцитоз), семейной холодовой крапивницы (васкулита) и т. д. [2]
Осложнения крапивницы
- отёк Кивнке, или ангионевротический отёк в области гортани с риском развития асфиксии;
- анафилактический шок и другие варианты анафилактической реакции;
- тяжёлые формы крапивницы и ангионевротического отёка, устойчивые к лечению в амбулаторных условиях. [1]
Диагностика крапивницы
Чтобы диагностировать крапивницу, не требуется специфической лабораторной диагностики, в то время как выявление причин заболевания может этого потребовать. [3]
В первую очередь нужно как можно раньше обратиться к врачу аллергологу-иммунологу. Если на время визита высыпаний нет — постараться предоставить врачу фотографии высыпаний/отёков для наибольшей информативности (при условии, что клинические проявления не были тяжёлыми и не требовали экстренной помощи во время фотофиксации).
Врач аллерголог-иммунолог во время приёма соберет подробный анамнез заболевания, анамнез жизни, аллергоанамнез, проведёт физикальное обследование (осмотр, измерение АД, ЧСС, ЧДД, температуры тела, послушает сердце и лёгкие, пропальпирует периферические лимфоузлы, живот). В большинстве случаев этого комплекса диагностики будет достаточно для постановки диагноза и подбора терапии. [2]
Более чем в 90% случаев острая крапивница купируется в течение двух недель и не требует специального обследования, за исключением тех случаев, когда провоцирующий агент установлен. [1]
Какие анализы сдают при крапивнице
Если наблюдаются частые рецидивы острой крапивницы или есть хроническое заболевание, потребуются:
- общий анализ крови с лейкоцитарной формулой и подсчётом СОЭ;
- исследование некоторых биохимических показателей крови;
- обследование на наличие вирусных гепатитов В, С;
- проведение провокационных тестов (кубик льда при подозрении на холодовую крапивницу, горячая грелка при тепловой, водный компресс при аквагенной, тест с физической нагрузкой при подозрении на холинергическую крапивницу и т. д.);
- определение показателей антител к тиреоидной пероксидазе и тиреоглобулину с проведением внутрикожной пробы с аутологичной сывороткой;
- скарификационные пробы с неинфекционными аллергенами и/или наличие специфического иммуноглобулина Е в крови к какому-либо аллергену. [2]
При необходимости дальнейшего диагностического поиска будет целесообразным проведение:
- УЗИ внутренних органов (щитовидная железа, брюшная полость, малый таз);
- ФГДС или рентгеноскопии желудка;
- рентгенологического исследования органов грудной клетки и придаточных пазух носа;
- вирусологического или бактериологического обследования на наличие инфекционных агентов;
- анализа уровня антител к белку Cag A хеликобактера, лямблиям, гельминтам;
- ревмопробы (АНФ, АТ к ДНК, СРБ);
- исследования компонентов комплемента С3, С4 и т. д. [3]
Важным диагностическим тестом у пациентов с крапивницей являются кожные пробы. [9] Они информативны у пациентов с атопической крапивницей и отрицательны у пациентов с псевдоаллергической (при соблюдении сроков проведения тестов и сопутствующей подготовки к тестированию). [5] Также информативен билирубиновый тест на фоне элиминационной пробы (проводят в стационаре, назначается лечебный голод с приёмом только воды, душем и очистительными клизмами). При положительном результате элиминации, уменьшении или купировании симптомов подтверждают аллергический генез крапивницы. У пациентов с аллергической крапивницей уровень билирубина снижен или в пределах нормы, у пациентов с псевдоаллергической крапивницей — повышен. [4]
Лечение крапивницы
Лечение крапивницы состоит из нескольких этапов:
- Элиминация или устранение провоцирующих факторов, триггеров (отменить или заменить лекарственные препараты, избегать перегрева, переохлаждения, инсоляции, отказаться от тесной одежды и не носить тяжести, минимизировать физическую нагрузку и т. п.);
- Выявление и лечение очагов хронической инфекции у профильного специалиста;
- Соблюдение гипоаллергенной диеты (при устранении продукта-аллергена улучшение наступает через 1-2 суток при атопической крапивнице и через 2-3 недели при псевдоаллергической);
- Медикаментозное лечение крапивницы в соответствии с четырьмя линиями терапии в зависимости от эффекта (блокаторы Н1-гистаминовых рецепторов, антилейкотриеновые препараты, анти-IgE-препараты, и т. д.); [10] Лекарства назначает лечащий врач в зависимости от симптомов пациента. Антигистаминные средства бывают двух поколений:
- препараты первого поколения для лечения крапивницы не используются;
- препараты второго поколения — основный метод лечения крапивницы, к ним относятся, например, дезлоратадин и левоцетиризин;
- препараты третьего поколения не существуют, упоминание о них — это маркетинговый ход.
- Вспомогательная терапия, при неэффективности классической — блокаторы Н2-гистаминовых рецепторов, антидепрессанты, стабилизаторы мембран тучных клеток, системные ГКС, иммунодепрессанты, фотодесенсибилизаторы, гистаглобулин, плазмаферез и т. д.; [6]
- Глюкокортикоиды применяют при тяжёлом течении крапивницы. Например при развитии ангионевротического отёка может быть назначен преднизолон.
- Аллерген-специфическая иммунотерапия при подтверждённом аллергическом генезе крапивницы — наиболее эффективный метод лечения;
- Если развивается асфиксия на фоне ангионевротического отёка гортани, может потребоваться экстренная интубация или трахеостомия. [3]
- Энтеросорбенты — убедительных данных об их эффективности при крапивнице нет, в клинических рекомендациях и международных стандартах они не упоминаются.
Стоит помнить, что любая местная терапия в виде крема или мази при крапивнице неэффективна и применяться не должна.
Как снять зуд от крапивницы
Уменьшить зуд можно при помощи антигистаминных препаратов второго поколения, антилейкотриеновых и анксиолитических средств, например "Атаракса". Все препараты применяют только по назначению врача и по рекомендованным схемам. Лечение крапивницы народными средствами бесполезно и опасно.
Нужно ли при крапивнице вызывать скорую помощь
Немедленная медицинская помощь и госпитализация потребуются:
- При тяжёлых формах острой крапивницы и ангионевротического отёка в области гортани с риском удушья. В таких случаях пациент теряет голос, его дыхание становится свистящим и прерывистым.
- При развитии анафилаксии — острой, угрожающей жизни аллергической реакции. Её симптомы включают хрипы, одышку и снижение артериального давления.
Также госпитализация необходима при обострениях хронической крапивницы и ангионевротического отёка, устойчивых к амбулаторному лечению.
Неотложная помощь при отёке Квинке
При отёке Квинке следует:
- немедленно прекратить контакт с предполагаемым провоцирующим агентом;
- вызвать скорую;
- принять одну таблетку антигистаминного препарата второго поколения.
Особенности питания и образа жизни при хронической крапивнице
Рекомендуется не употреблять подтверждённые и предполагаемые аллергены, пищевые добавки и неизвестные ароматизаторы.
Больным с доказанной непереносимостью ацетилсалициловой кислоты следует исключить приём нестероидных противовоспалительных препаратов (НПВП). Остальным пациентам с крапивницей нельзя принимать ацетилсалициловую кислоту и НПВП при обострении заболевания.
Рекомендуется отказаться от тесной одежды и подъёма тяжестей, избегать длительных пеших походов.
Также важно исключить факторы, способствующие переохлаждению: одежду не по сезону, холодные пищу и напитки, длительное пребывание на морозе.
При солнечной крапивнице нужно избегать прямого воздействия солнца, ношения открытой одежды и отказаться от отдыха в южных регионах.
Можно ли принимать ванную или душ при крапивнице
Ограничений на водные гигиенические процедуры при крапивнице нет.
Прогноз. Профилактика
Прогноз при острой крапивнице, как правило, благоприятный. На исход заболевания влияют такие факторы как возраст, пол, длительность болезни, сочетание с ангионевротическими отёками, наличие провоцирующих факторов, ответ на медикаментозную терапию и элиминационные мероприятия. [8] При осложнении крапивницы асфиксией, вызванной отёком гортани, тяжёлыми анафилактическими реакциями, устойчивостью тяжёлых форм крапивницы и ангионевротического отёка к терапии прогноз может быть неблагоприятным (вплоть до смертельного исхода). Это особенно опасно, если медицинская помощь недоступна, невозможно быстро начать экстренные лечебные мероприятия и т. д. [4]
За какое время можно вылечить крапивницу
В течение 6 недель острая крапивница купируется более чем у 75 % пациентов. В хроническую форму болезнь переходит у четверти пациентов [7] . Такая форма крапивницы длится дольше 6 недель, иногда несколько лет, с периодами ремиссии или без них.
С целью профилактики неблагоприятных исходов крапивницы (при наличии соответствующих симптомов) необходимо:
- незамедлительно обратиться к врачу (первичного звена, врачу аллергологу-иммунологу, в экстренных ситуациях — вызвать скорую помощь);
- соблюдать рекомендации по диете, организации быта, образу жизни;
- неукоснительно соблюдать рекомендации врача по лечению, не бросать принимать препараты при первых признаках улучшения, не менять схему, кратность и дозу препаратов, рекомендованных врачом;
- иметь в домашней и автомобильной аптечке, в сумочке препараты для экстренного купирования симптомов, особенно если крапивница сопровождается ангионевротическим отёком, приобрела тяжёлую форму, не получается полностью исключить провоцирующий фактор;
- предупредить родственников/близких/друзей о вашем заболевании и принципах помощи, пока скорая будет спешить на помощь. [2]
Можно ли делать прививки, если у ребёнка крапивница
Хроническая крапивница — не причина отказываться от прививок. При её обострении и острой форме болезни следует дождаться ослабления симптомов и потом вакцинироваться.

Уртикарии от укусов насекомых – это иммуно-опосредованная реакция на укусы насекомых, которая клинически проявляется образованием зудящих волдырей в местах укусов.
Синонимы
папулёзная крапивница, дерматит (уртикарный) от укусов насекомых.
Эпидемиология
Возраст: чаще болеют дети. Пол: не имеет значения.
Анамнез
В местах укусов насекомых, которых пациенты могут даже не замечать, через несколько минут, часов или дней развиваются зудящие волдыри красного цвета, иногда присутствует более или менее выраженный отёк мягких тканей. Элементы сыпи сохраняются около 1-2 недель, затем, как правило, бесследно разрешаются. Реакции на укусы насекомых при первичном воздействии, как правило, слабо выражены, при повторном же укусе они становятся более манифестными и иногда могут приводить к анафилактическому шоку. С возрастом реакция на укусы насекомых становится менее выраженной.
Течение
острое начало с последующим самостоятельным разрешением в течение нескольких недель.
Этиология
укусы вызывают насекомые, к которым относятся: двукрылые – комары, москиты, мошки, слепни, оводы; клопы – постельные и триатомовые; перепончатокрылые – муравьи, пчёлы, шмели, осы, шершни; чешуекрылые – гусеницы бабочек; блохи – кошачья, крысиная, человеческая; гамазовые клещи.
Предрасполагающие факторы
- укусы насекомых;
- весенне-летнее время года;
- работа в сельском хозяйстве (на открытом воздухе);
- служба в армии (пребывание в другом организованном коллективе);
- контакт с кошками и собаками;
- ношение чужой одежды и обуви, пребыванием в чужой постели;
Жалобы
Постоянный или периодический зуд (жжение) кожи в местах высыпаний (укусов насекомых), иногда отёк мягких тканей в месте укусов.
Дерматологический статус
процесс поражения кожи носит распространённый или ограниченный характер, элементы сыпи, как правило, не сливаются, располагаясь изолированно, иногда группируются вдоль воображаемой линии, реже встречается одиночный элемент.
Элементы сыпи на коже
- серопапула(-ы) (первичный морфологический элемент кожной сыпи, представляющий собой папулу, расположенную на волдыре и увенчанную пузырьком (везикулой)) розового или красного цвета, около 0,5 см в диаметре, содержимое пузырька, как правило, серозное;
- волдыри красного цвета с центрально расположенной точечной геморрагией (бурой корочкой), около 1 см в диаметре, волдыри существуют несколько суток, в дальнейшем бесследно разрешаются, иногда в центре волдыря формируется пузырёк;
- корки бурого цвета, расположенные на поверхности папул (серопапул) или неизмененной кожи;
- экскориации округлой или линейной формы, разрешающиеся бесследно или с образованием рубцов;
Элементы сыпи на слизистых
Придатки кожи
Локализация
любая, наиболее часто – открытые участки тела (на лице, на шее, груди (декольте), на верхних и нижних конечностях, реже – на спине и пояснице).
Дифференциальный диагноз
Крапивница, строфулюс (почесуха), полиморфная экссудативная эритема.
Сопутствующие заболевания
Диагноз
Достаточно клинической картины и данных Анамнеза.
Патогенез
Наиболее часто в коже развиваются местные аллергические реакции немедленного типа (I тип аллергических реакций по Геллу-Кумбсу) у ранее сенсибилизированного пациента, воспалительная реакция в месте укуса также обусловлена действием токсинов и ядов, содержащихся в слюне или специальных «устройствах доставки» насекомого.
Материал подготовил: Раводин Роман Анатольевич, дерматовенеролог, дерматоонколог, дерматокосметолог. Доктор медицинских наук, доцент

Крапивница — это разнородное по причинным факторам заболевание, основным клиническим проявлением которого является кожная сыпь в виде распространенных или ограниченных волдырей, исчезающих самопроизвольно или под влиянием соответствующего лечения.
Патология встречается в среднем у 20% населения, у 25% из которых она носит хронический характер течения. Среди детей заболевание встречается реже, чем у взрослых, а у женщин чаще, по сравнению с мужчинами. Максимальная частота случаев приходится на 20 – 40-летний возраст.
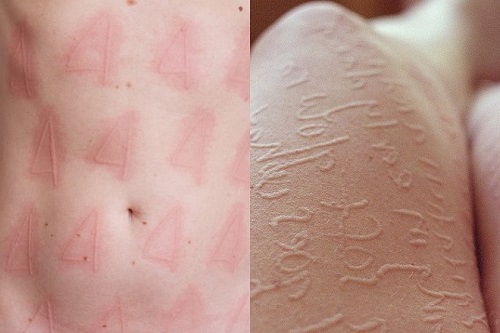
Что это такое?
Крапивница — название группы заболеваний, характеризующихся появлением остро-зудящих, воспаленных высыпаний на коже, слизистых. По данным Минзравсоцразвития РФ, почти 25% населения страны хотя бы раз в жизни сталкивается с симптомами крапивницы.
Классификация
В клинической практике аллергологи и дерматологи в основном используют две классификации крапивницы. По патогенетическому принципу уртикария подразделяется на:
- Псевдоаллергическую (анафилактоидную). Она отличается тем, что медиаторы воспаления начинают выделяться под воздействием аллергена напрямую, то есть в развитии крапивницы иммунная система не участвует. Причины псевдоаллергической уртикарии также различны, а предшествовать аллергии могут перенесенные интоксикации, гельминтозы, повышенная чувствительность к ряду лекарственных средств.
- Аллергическую (иммунную). В основе этого вида крапивницы лежит сбой в работе иммунной системы. Аллергическая крапивница может быть пищевой, лекарственной, инсектной (развивающейся после укуса насекомого). Сюда также относят реакции организма на введение донорских элементов крови и иммуноглобулинов.
- Физическую. Данный вид крапивницы развивается как следствие воздействия на кожу практически любых физических факторов. Это может быть механическое раздражение, действие низких или высоких температур, влияние воды, ультрафиолетового излучения.
В отдельную категорию выделяют холинергическую крапивницу. Она проявляется мелкими высыпаниями и незначительным повышением температуры, эти симптомы возникают на фоне эмоциональных перегрузок и при длительных стрессах.
Сколько длится болезнь? В большинстве клинических классификаций в соответствии с длительностью патологического процесса различают следующие виды крапивницы:
- Острую, которая может длиться от нескольких минут до 6 недель. Она встречается значительно чаще и диагностируется в среднем в 75% всех случаев крапивницы.
- Хроническую. Ее длительность составляет более 6 недель. Хроническая форма с рецидивами встречается в 25%. Эта форма заболевания при естественном течении может длиться, в основном, до 10 лет (у 20% больных).
Среди детей до 2-х лет развивается, как правило, только острая ее форма, после 2-х лет и до 12 лет — острая и хроническая формы, но с преобладанием первой, после 12лет чаще встречается крапивница с хроническим течением. Хроническая крапивница наиболее характерна для лиц 20 – 40-летнего возраста.
Отмечена закономерность — если хронический процесс длится на протяжении 3-х месяцев, то половина таких людей затем болеют еще не меньше 3-х лет, а при предварительной длительности уже более полугода 40% больных страдают ее симптоматикой последующие еще 10 лет.
Ремиссия при хронической крапивнице может происходить самопроизвольно, независимо от того, как лечить эту патологию. У половины больных она наступает в течение первого полугодия от начала заболевания, у 20% — в течение 3-х лет, еще у 20% — 5-и лет и у 2% — 25 лет. К тому же, хотя бы 1 рецидив развивается у каждого 2-го больного, страдающего хроническим течением с самопроизвольной ремиссией.
Причины крапивницы
Выделяют две категории факторов, вызывающих крапивницу:
- внешние — физические, механические, химические;
- внутренние — нарушения функций нервной системы, патологии внутренних органов.
Спровоцировать приступ крапивницы могут самые разнообразные обстоятельства:
- УФ,
- укус насекомого,
- заболевания печени, почек и других органов,
- инфекции,
- наследственность,
- продукты питания,
- лекарственные препараты,
- пыльца растений,
- резкое охлаждение или перегрев,
- токсикоз беременных,
- стресс и т. д.
Иногда выявить причину крапивницы бывает затруднительно или даже невозможно.

Крапивница при беременности
В период беременности в организме женщины происходит выработка большого количества женских половых гормонов (эстрогенов), что по сути является одним из факторов риска развития крапивницы. Характерные черты крапивницы у беременных – ярко выраженный зуд кожи, расчес на коже, бессонница, раздражительность.
Если появилась сыпь, ее необходимо обязательно показать дерматологу, так как у беременных крапивница может быть дифференцирована с дерматитом. Хотелось бы отметить, что в большинстве случаев крапивница при беременности лечение имеет такое же, как и лечение у большинства взрослых людей.
Симптомы крапивницы у взрослых
Все симптомы крапивницы (см. фото) возникают вследствие того, что попадающие в кожу аллергены или медиаторы воспаления повышают проницаемость мелких сосудов. Это приводит к тому, что жидкость из сосудов начинает переходить в межклеточное пространство и на теле появляются отечные бляшки – волдыри.
Типичные симптомы крапивницы на теле показаны на фото, но как будет проявляться заболевание, зависит от активности аллергической реакции.
Остро развивающая уртикария проявляется следующей симптоматикой:
- Общей слабостью и диспепсическими расстройствами. Эти симптомы не являются специфическими, но часто сопровождают крапивницу с большим количеством высыпаний и температурой.
- Высыпаниями на теле. Обычно первые элементы появляются на животе, ягодицах, затем они переходят на руки, грудь, спину. Увеличивающиеся в размерах волдыри на шее, в области губ и век считаются опасным признаком, отечность может перейти на ротовую полость и горло, что вызовет удушье, такое состояние называют отеком Квинке.
- Зудом. Сильный зуд возникает как по всему телу, так и на отдельных его участках. Зуд предшествует появлению сыпи.
Внешний вид элементов сыпи при крапивной лихорадке различный. Это могу быть как небольшие в размерах пятнышки, так и гигантские пузыри до 15-20 см в диаметре. К общим признакам волдырей при крапивнице относят:
- Неправильную форму.
- Их небольшое возвышение над телом.
- Наличие небольшого покраснения вокруг основного элемента.
- Способность к слиянию. Отдельные элементы могут сливаться между собой, образуя большие по площади участки измененной кожи.
- Розоватую и ярко-красную окраску. Обычно яркость цвета держится первые часы, затем волдыри бледнеют.
При огромном количестве высыпаний и слиянии сыпи между собой у человека нередко возникает озноб, головная боль и повышается температура тела.
Отек Квинке считается одной из форм крапивницы. Отечность распространяется на веке, щеки, губы, наиболее опасна отечность ротовой полости, переходящая на горло. При таком развитии крапивной лихорадки сначала ухудшается дыхание, появляется одышка и постепенно развивается удушье.
Диагностика
Чаще всего врачи назначают пациентам с крапивницей (как правило, при хронической форме заболевания, чтобы выявить его причины) следующие анализы и исследования:
- Исследование функции щитовидной железы. При этом может обнаруживаться гипертиреоз – избыточная функция, либо гипотиреоз – недостаточная функция.
- Анализы кала на наличие паразитов. Гельминты в кишечнике вызывают аллергические реакции, одним из проявлений которых может быть крапивница.
- Общий анализ крови. Помогает выявить анемию (снижение количества эритроцитов и гемоглобина), изменение скорости оседания эритроцитов (СОЭ), которое может говорить о наличии воспалительного процесса в организме и о нарушении работы иммунной системы.
- Функциональные пробы печени. Помогают разобраться, имеются ли нарушения работы органа.

Последствия
Острое течение заболевания может осложниться состоянием, опасным для жизни человека – анафилактическим шоком. Также возможен острый отек гортани и развитие дыхательной недостаточности. Такие состояния требуют экстренных реанимационных действий. Следовательно, уже при первых симптомах крапивницы следует немедленно обратиться к врачу для проведения адекватного лечения этого заболевания.
Хроническое течение крапивницы часто сопровождается заметным снижением качества больного и возникновением у него различных психоневрологических расстройств. Они связаны, в основном, с изнуряющим постоянным чувством зуда элементов крапивницы на теле, а также эстетической стороной проблемы.
Как лечить крапивницу?
Лечение крапивницы начинается с определения и устранения тех факторов, которые спровоцировали ее развитие, и в дальнейшем вызывают обострения заболевания. Борьба с этой болезнью также предполагает проведение мероприятий, направленных на уменьшение симптомов и укрепление иммунитета пациента.
При крапивнице актуальны следующие методы лечения:
- прием фармакологических средств (уколы, таблетки);
- использование лекарств местного действия (мази и крема);
- диетотерапия;
- физиотерапевтические процедуры.
При крапивнице используется широкий спектр препаратов, которые назначаются как в таблетированной форме, так и в виде уколов. Таблетки, как правило, используются при лечении хронических форм крапивницы, а также когда миновал острый период. Уколы же чаще всего назначаются во время оказания первичной помощи и в острый период болезни.

Препараты при крапивнице для быстрого лечения
В подострый период заболевания препараты от крапивницы чаще всего назначаются в виде таблеток. Как правило, это препараты из группы антигистаминов.
Таблетками, назначаемыми при крапивнице, являются:
- тавегил – по одной таблетке внутрь три раза в день;
- диазолин – по одной таблетке от двух до трех раз в сутки (в зависимости от выраженности симптомов);
- кларитин – однократно, внутрь, одну таблетку в день;
- зиртек – одну таблетку в день, однократно;
- трексил – по одной таблетке два раза в день.
Уколами, назначаемыми при крапивнице, являются:
- Адреналин – ставится исключительно как первая помощь при крапивнице, которая является проявлением анафилактического шока. По одному миллилитру внутримышечно, можно повторить через 5 – 10 минут.
- Димедрол – применяется и как первая помощь и как пролонгированное (длительное) лечение. Назначается внутримышечно по одной ампуле, как правило, в вечерние часы. Оказывает такие побочные эффекты как сонливость, седативное действие на центральную нервную систему. Несмотря на то, что является антигистаминным препаратом всего лишь первого поколения, оказывает выраженное противоаллергическое действие.
- Супрастин – назначается, как правило, в подострый период заболевания. Рекомендуемая доза равняется по одному миллилитру внутримышечно от двух до трех раз в день.
- Фенкарол – рекомендуется при крапивнице, отеке Квинке и других аллергических реакциях. Назначается по два миллилитра дважды в день на протяжении 5 суток.
Основной группой препаратов, которые назначаются при крапивнице, являются антигистаминные средства, которые тормозят высвобождение гистамина. В результате применения таких лекарств симптомы заболевания проявляются слабее и быстрее исчезают.
На сегодняшний день существует три поколения антигистаминных препаратов, отличающихся между собой по спектру действия. Самым старым представителем этой группы препаратов является димедрол. Он обладает выраженным противоаллергическим действием, но, к сожалению, провоцирует большую сонливость.
- диазолин;
- димедрол;
- супрастин;
- тавегил.
- лоратадин;
- ломилан;
- кларитин;
- зиртек.
При крапивнице и других аллергических заболеваниях антибиотики не назначаются. Более того, нередко антибиотики сами провоцируют аллергические реакции. Чаще всего крапивницу могут вызывать антибиотики пенициллинового ряда, а именно пенициллин и ампициллин. Также причиной крапивницы могут быть сульфаниламидные препараты бисептол и бактрим.

Питание
Основная задача при крапивнице – минимизировать реакции организма на аллергены. В таком случае в рационе должны присутствовать такие продукты:
- Некоторые виды фруктов (яблоки, бананы, слива).
- Кисломолочные продукты, если они нормально воспринимаются организмом.
- Тушенные или приготовленные на пару овощи. Но отдавать предпочтение стоит тем, которые зеленого цвета. Это связано с тем, что они крайне редко вызывают аллергические реакции.
А вот такие маринованные продукты и полуфабрикаты стоит исключить из меню. После того как проявления крапивной лихорадки перестали беспокоить, можно вернуться к привычному режиму питания. Но делать это необходимо постепенно. Идеально вводить в свое меню по одному запрещённому продукту за несколько дней. Но вот от аллергена стоит навсегда отказаться, чтобы не возникло рецидива и тяжелых осложнений.
Молочные продукты стоит употреблять хотя бы, потому что они способствуют укреплению стенок сосудов.
Сколько длится крапивница?
Сыпь может исчезнуть и за один день, но это еще не значит, что организм полностью победил болезнь. Высыпание может снова появиться на иных участках кожи.
Иногда крапивница может сопровождаться отеком Квинке, при котором крайне быстро и резко развивается отек кожи и подкожной жировой клетчатки. Отечность гортани может привести к фатальному развитию событий, а появление крапивницы на глазу может вызвать ухудшение зрения. В подобных случаях не стоит заниматься самолечением, следует в срочном порядке обратиться к специалисту, который подскажет как лечить крапивницу, – врачу-аллергологу.

Профилактика
Специальных мер, помогающих предотвратить развитие крапивницы, не существует. Но можно снизить риск возникновения кожной реакции, если следовать некоторым советам:
Держите под рукой антигистаминные препараты, например лоратадин (кларитин) или цетиризин (зиртек). Они помогут быстро снять симптомы, облегчить кожный зуд.
Крапивница – аллергическое заболевание, причины которого у детей и взрослых могут быть самыми разными. Основной симптом болезни – появление на коже высыпаний в виде волдырей, которые сильно зудят и напоминают ожог крапивой.
По данным статистики, 25% всего населения планеты хотя бы раз в жизни сталкивалось с этой патологией, в основном, это дети, женщины в возрасте до 40 лет. При постоянном контакте с аллергеном заболевание переходит в хроническое, а в половине всех случаев сопровождается отеком Квинке.
Причины развития крапивницы
Крапивница никогда не развивается сама по себе, для этого обязательно есть причина. В некоторых случаях выявить ее не составляет труда, но иногда сделать это оказывается затруднительно.
Чаще всего крапивница у детей проявляется после использования в лечении каких-то препаратов или употребления в пищу определенных продуктов питания. Самыми аллергенными для малышей считаются мед, орехи, рыба, пищевые добавки в продуктах, специи, колбасные изделия, полуфабрикаты. Поэтому их не рекомендуется давать детям до 3 лет.
- укусы насекомых;
- присутствие в организме паразитов;
- пыльцу растений;
- плесень;
- химические вещества, в том числе из разряда домашней химии;
- латекс;
- ультрафиолетовое излучение;
- вибрацию.
Симптомы крапивницы
Основное проявление – появление на коже пятен красного или розового цвета, самой разной формы, и волдырей, размер которых может достигать нескольких сантиметров. Может появиться небольшой отек, который постепенно исчезает на протяжении суток, редко двух.
Если отечность затрагивает более глубокие слои кожи или слизистые, может получиться отек Квинке – опасное для жизни состояние, требующее немедленного медицинского вмешательства.
Сыпь при аллергической крапивнице всегда сопровождается нестерпимым зудом, а некоторые пациенты описывают его как невыносимое жжение. Яростное расчесывание таких участков может привести к инфицированию эпидермиса с дальнейшим осложнением в виде гнойничков и ран.
- головную боль;
- повышенную температуру;
- расстройство сна;
- беспокойство;
- нарушение аппетита.
Острая крапивница диагностируется чаще всего. Волдыри и отечность кожи при этой форме появляются совершенно внезапно, порой на фоне прекрасного самочувствия человека. Чаще всего вызывается какими-то внешними причинами, продуктами питания. Бывает и после использования лекарств, особенно при самолечении. Симптомы проходят самостоятельно в срок от нескольких дней до нескольких недель.
Хроническая крапивница – состояние, при котором симптомы продолжают сохраняться на протяжении более чем 6 недель от момента первых высыпаний на коже. Для этого варианта характерно волнообразное течение, когда периоды полного отсутствия симптомов (выздоровление) резко сменяются обострениями с появлением новой порции пятен и волдырей. Это сопровождается невыносимым зудом и быстрым развитием отека Квинке. Появившиеся элементы сыпи могут сливаться друг с другом, охватывая все новые и новые участки кожи.
Иногда периоды полного благополучия без симптомов могут протекать длительно – до 10 лет.
Детская крапивница – это аллергическое заболевание кожи, которое чаще всего развивается на фоне уже имеющегося экссудативного диатеза и появляется из-за продуктов питания, введенных в качестве прикорма.
Замечено, что этот вид аллергии в основном развивается у малышей, которые находятся на искусственном вскармливании или питаются продуктами, не соответствующими их возрасту.
Осложнения крапивницы
Важно знать, как выглядит крапивница, и уметь правильно оказывать первую помощь. Это поможет предупредить развитие тяжелых осложнений, которые могут привести к летальному исходу.
Часто крапивница сопровождается отеком Квинке, который еще называют ангионевротическим. Особенно опасно его развитие в области гортани, так как он может сдавить трахею и нарушить дыхание.
Еще одно серьезное осложнение – анафилактический шок. Это опасная для жизни аллергическая реакция немедленного типа, которая возникает при повышенной чувствительности организма человека к тому или иному аллергену. Обычно развивается при повторном контакте с аллергеном и требует немедленной медицинской помощи.
Диагностика крапивницы
Перед началом лечения важно понять, на что именно у человека такая сильная аллергическая реакция. Только удалив из привычной жизни этот провоцирующий фактор, можно не бояться, что симптомы крапивницы появятся снова, а такое возможно даже после проведенной правильной терапии.
Первая помощь при крапивнице
Важно, чтобы в домашней аптечке всегда лежали препараты от аллергии, так как крапивница у взрослых, да и у ребенка тоже, может появиться в любой момент. Препараты от аллергии могут быть в форме капель или таблеток. Современные средства не вызывают сонливости и у них практически нет побочных эффектов.
Важно принять лекарство при первых же симптомах, не дожидаясь ухудшения общего состояния. Если через 20 минут от момента приема не произошло улучшений, следует вызвать «Скорую помощь».
Лечение крапивницы
Единственный способ избавиться от заболевания – не допускать контакта с аллергеном, который предварительно выявляется лабораторными тестами. Если же тестирование не выявило провоцирующий фактор, а крапивница имеет эпизодический характер, то прием антигистаминных препаратов быстро устранит симптомы.
Во время лечения рекомендуется соблюдать диету, которая при крапивнице поможет предотвратить повторное появление заболевания. В меню следует включать только гипоаллергенные продукты: нежирное отварное мясо, супы на вторичном мясном бульоне или вегетарианские. Из круп лучше выбирать рис, гречку, овсянку. Рекомендуются нежирный творог, натуральный йогурт, яблоки, компот из сухофруктов, за исключением изюма, цельнозерновой хлеб.
Из меню на время лечения следует исключить цитрусовые, орехи, рыбу и все морепродукты, шоколадные изделия, копчености, кофе, яйца, мед, покупную сдобу.
Лечение проводится врачом-дерматологом и аллергологом-иммунологом. Для местного нанесения эффективными будут мази от крапивницы, которые не только снимают зуд, но и устраняют отек, покраснение и чувство жжение на коже. Одним из самых эффективных считается гель Диметинден, который надо наносить тонким слоем на пораженный участок кожи до 4-х раз в сутки.
В виде таблеток назначается курс антигистаминных препаратов. Также врач может назначить от крапивницы препараты глюконата кальция или кальция хлорида. Они помогают уменьшить проявления аллергии, однако вводить их следует только под контролем врача в процедурном кабинете.
Если антигистаминные препараты не дают желаемого эффекта быстро, а также при тяжелых формах крапивницы, используются кортикостероиды, которые можно наносить на кожу или принимать в форме таблеток или инъекций.
За какое время можно вылечить крапивницу
В течение 4-6 недель острая крапивница проходит практически у всех пациентов с этим диагнозом. Однако иногда острая форма может перейти в хроническую, и тогда заболевание становится неизлечимым, с периодами обострения и полной ремиссии с отсутствием симптомов, которые чередуются между собой.
Читайте также:

