Чем лечить интертригинозный грибок стопы
Обновлено: 25.04.2024
Дерматофития (грибок) стоп. Диагностика и лечение
Везикулезная дерматофития стоп с пузырями, которые являются следствием воспалительной реакции на дерматофитию Реакция аутосенсибилизации при воспалительной дерматофитии стоп на коже кисти. Для реакции аутосенсибилизации, которая известна также как ID-реакция, характерны везикулы между пальцами
б) Распространенность (эпидемиология):
• Дерматофития стоп считается самым распространеннным в мире дерматофитозом.
• 70% населения в различные периоды жизни инфицируются возбудителем дерматофитии стоп.
• Мужчины болеют чаще, чем женщины.
• До подросткового периода заболевание встречается редко, с возрастом распространенность инфекции увеличивается.
в) Этиология (причины), патогенез (патология):
• Данную кожную грибковую инфекцию чаще всего вызывает Trichophyton rubrum.
• Следующими по частоте возбудителями являются Trichophyton mentagrophytes и Epiderrnophyton floccosum.
• Большинство случаев дерматофитии стоп и онихомикоза вызвано T. rubrum.
Выделяют три клинических формы дерматофитии стоп:
• Межпальцевая - наиболее распространенная.
• Мокасиновая.
• Воспалительная/везикулезная - наиболее редкая.
Некоторые авторы описывают также язвенную форму.
Дерматофития стоп в промежутке между 4 и 5 пальцами стопы. Это самый распространенный участок локализации дерматофитии на стопах Дерматофития стоп с локализацией по типу мокасин Мокасиновый вид дерматофитии стоп с распространением кверху Язвенная дерматофития стоп с распространяющимися везикулами - результат бактериальной суперинфекции. Пациенту были назначены противогрибковые препараты и антибиотики Микроскопия соскобов со ступни пациента с нераспознанной дерматофитией. После пролиферации гифы хорошо заметны при 40-кратном увеличении и окрашивании по Swartz-Lamkins
г) Клиника грибка стоп:
• Межпальцевая форма: в межпальцевых промежутках наблюдается рост грибов, проявляющийся белым или зеленоватым цветом кожи, эритродермой, мацерацией, мелкими и глубокими трещинами, особенно между 4 и 5 пальцами стоп. При сухом типе заболевания преобладает шелушение, а при влажном - мацерация.
• Мокасиновая форма: чешуйки располагаются на боковых поверхностях и подошвах стоп.
• Везикулезная форма проявляется везикулами и пузырями на стопах.
• Для язвенной дерматофитии стоп характерно быстрое распространение везикулезно-пустулезных очагов, язв и эрозий, в типичных случаях расположенных в межпальцевых промежутках. Заболевание сопровождается вторичной бактериальной инфекцией. Это может привести к целлюлиту или лимфангиту.
• Аутосенцибилизация (или ID-реакция) представляет собой гиперчувствительный ответ па грибковую инфекцию, в результате которого возникают папулы на кистях.
• Необходимо осмотреть ноги на наличие онихомикоза. Грибковая инфекция ногтей может включать подногтевой кератоз, желтую или белую пигментацию и деформацию ногтей.
• Пациента необходимо осмотреть для исключения целлюлита, который может проявляться эритемой, отеком, болезненностью и красными полосами, идущими от стопы вверх по голени.
д) Типичная локализация на теле. Между пальцами ног, на подошвах и боковых поверхностях стоп.
е) Анализы при заболевании. Диагноз часто устанавливается на основании клинической картины, при этом помогает микроскопическое исследование кожных соскобов, обработанных КОН и грибковым красителем.
В случае нераспознанной дерматофитии на стопе и голени пациента врачи были введены в заблуждение признаками системной красной волчанки. Исследование кожных соскобов показало наличие дерматофитии, а не волчанки, и пациент получил необходимое лечение.
Кожные соскобы с культуральным анализом помогают установить окончательный диагноз, но эта процедура дорогостоящая, а для выращивания культуры может потребоваться до двух недель.
Нераспознанная дерматофития на стопе 63-летнего темнокожего пациента с красной волчанкой. Пациент применял местные стероиды, не мешающих дерматофиту расти и распространяться Точечный кератолиз с неприятным запахом на ступне, который иногда принимают за дерматофитию стоп. При внимательном осмотре выявляются мелкие точечные углубления на подъеме свода стопы Контактный дерматит, вызванный теннисными туфлями, с типичной локализацией, переходящей на дорсальную поверхность стопы Климактерическая кератодермия, которая началась у пациентки в менопаузе Дисгидротическая экзема с везикулами на стопе, напоминающими зерна тапиоки, и шелушением кожи на втором пальце. Такие же везикулы наблюдаются у пациента в межпальцевых промежутках Подошвенный псориаз у пациента с очагами псориаза на других участках туловища
ж) Дифференциальный диагноз грибка стоп:
• Точечный кератолиз проявляется четко отграниченными углублениями или эрозиями на подошвах стоп, которые вызываются бактериями.
• Контактный дерматит обычно локализуется на дорсальной стороне и боковых поверхностях стопы.
• Для кератодермии характерно утолщение кожи по дошв, которое может быть вызвано целым рядом причин, включая менопаузу. Эти заболевания похожи на мокасиновую форму дерматофитии стоп.
• Для дисгидротической экземы характерно шелушение и мелкие везикулы по типу шариков тапиоки на кистях и стопах.
• Пузыри от трения возникают па стопах у людей, занимающихся легкоатлетическими видами спорта.
• Псориаз может имитировать дерматофитию стоп, но при этом очаги псориаза могут отмечаться и на других участках тела.
з) Лечение дерматофитии (грибка) стоп:
1. Местное лечение:
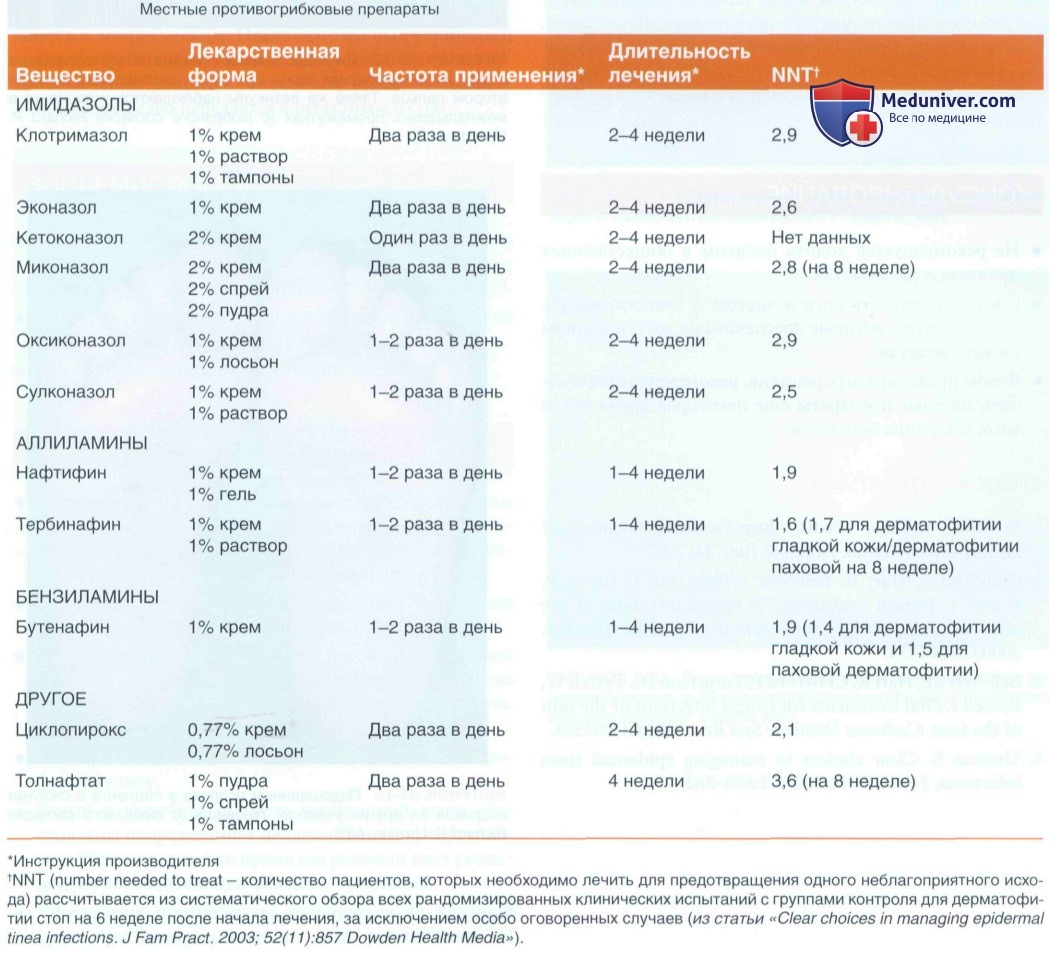
• Систематический обзор 70 клинических испытаний местных противогрибковых препаратов показал хо ротную эффективность (в сравнении с плацебо) следующих препаратаов:
- Аллиламинов (нафтифина, тербинафина, бутенафина).
- Азолов (клотримазола, миконазола, эконазола).
- Аллиламины немного эффективнее, чем азолы, но более дорогие.
- Разницы в эффективности между отдельными препаратами внутри группы аллиламинов и группы азолов не выявлено.

2. Системное лечение:
• Систематический обзор 12 клинических испытаний с участием 700 человек: системный тербенафин в течение двух недель излечивал на 52% больше пациентов, чем системный гризеофульвин.
• Тербинафин и итраканазол равны по клинической эффективности.
• Не обнаружено существенной разницы при сравнении ряда системных противогрибковых препаратов.
3. Дозировка при дерматофитии стоп, требующая системной терапии:
• Итраконазол две таблетки по 100 мг ежедневно в течение недели.
• Тербинафин 250 мг перорально ежедневно в течение 1-2 недель.
У пациентов с онихомикозом возможны рецидивы кожной инфекции в связи с грибком, оставшимся в ногтях, поэтому для достижения лучшего результата может потребоваться системная терапия в течение трех месяцев.
Местные препараты мочевины (кармол, кералак) могут помочь в уменьшении шелушения у пациентов с гиперкератозом подошв. Препараты имеются в концентрациях 30% и 40%.
и) Консультирование врачом пациента:
• Не рекомендуется ходить босиком в общественных душевых и раздевалках.
• Следует содержать ноги в чистоте и сухости, носить носки и обувь, которые обеспечивают доступ к ногам свежего воздуха.
• Чтобы предотвратить рецидив, рекомендуется применять местные препараты еще некоторое время после того, как стопы очистятся.
Редактор: Искандер Милевски. Дата обновления публикации: 1.4.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
На эрозии 1-2 раза в день применяют примочки (влажно-высыхающие повязки) с противовоспалительными средствами (10% раствором ихтиола, раствором 1:6000 перманганата калия, раствором риванола 1:1000, раствором фурациллина 1:5000, 1% раствором резорцина, жидкостью Алибура (разведенной в 3-4 раза)), после процедуры эрозии обрабатывают раствором фукорцина; В дальнейшем при стихании воспалительных явлений применяют противовоспалительные пасты (5% борно-нафталановая, 2% ихтиоловая). Затем переходят на анилиновые красители (фукорцин) в сочетании противогрибковыми средствами (кетоконазол (низорал) крем или мазь, или тербинафин (ламизил, фунготербин) крем (спрей), или эконазол крем и др.). Противогрибковые средства применяют обычно 2 раза в сутки в течение 4 недель, нанося на очаг поражения и окружающую неизменённую кожу (захватывая не менее 3 см).
При присоединении бактериальной инфекции показаны антибиотики внутрь (доксициклин) или в составе наружной терапии (тридерм, фуцидин). При микотическом поражении ногтевых пластинок назначают противогрибковые антибиотики (тербинафин, итраконазол) внутрь в стандартных дозировках (см. раздел онихомикоз).
Обязательно проводится дезинфекция обуви 1 раз в месяц (можно чаще) до разрешения высыпаний на коже и/или отрастания здоровых ногтей с использованием в качестве дезинфектантов:
- 2%-3% раствора «Самаровка» или,
- 1% раствора хлоргексидина биглюконата или,
- 25% раствора формалина или,
- 40% раствора уксусной кислоты или,
- Аппарата для обуви «Тимсон» 1 раз в неделю.
Критерии эффективности лечения
Клиническое и микологическое излечение оценивается по разрешению высыпаний и отрицательным результатам микроскопического исследования (три анализа с 3-дневными перерывами).
Показания для госпитализации
Распространённая форма заболевания, отсутствие эффекта от амбулаторного лечения, наличие осложнений.
Профилактика
- Первичная профилактика: соблюдение мер личной гигиены;
- Вторичная профилактика: дезинфекция обуви и белья.
Материал подготовил: Раводин Роман Анатольевич, дерматовенеролог, дерматоонколог, дерматокосметолог. Доктор медицинских наук, доцент
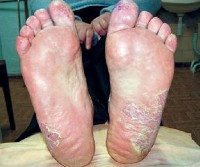
Сквамозная эпидермофития – одна из форм грибкового поражения ладоней или стоп, вызываемая грибком Trichophyton mentagrophytes и характеризующаяся умеренным воспалением с признаками гиперкератоза. Симптомами этого заболевания являются образование на коже стоп или ладоней бляшек размером 1-4 сантиметра, гиперкератоз и умеренный зуд. В некоторых случаях бляшки могут отсутствовать, единственными проявлениями патологии выступают зуд и шелушение. Диагностика сквамозной эпидермофитии основывается на результатах дерматологического осмотра и микроскопического изучения соскобов с очагов поражения. Лечение заболевания проводится аналогично терапии других микозов стоп или ладоней, но имеет выраженную этапность.
Общие сведения
Сквамозная эпидермофития (сквамозно-гиперкератотическая эпидермофития) – разновидность ладонно-стопного дерматомикоза, при которой наблюдаются нарушение процессов ороговения кожи в виде шелушения и гиперкератоза. Само по себе заражение Trichophyton mentagrophytes кожи стоп и (в меньшей степени) ладоней является очень распространенным состоянием, наблюдающимся у огромного количества людей по всей планете. При этом доля именно сквамозной эпидермофитии в общей структуре данного заболевания точно неизвестна, выяснение осложняется еще и тем, что различные формы патологии (включая сквамозно-гиперкератотическую) могут переходить друг в друга. Данный тип стопного микоза считается в дерматологии наиболее контагиозным, так как на обильно выделяющихся чешуйках кожи длительное время может сохраняться возбудитель, что увеличивает вероятность заражения других лиц. Заразность сквамозной эпидермофитии значительно повышается при стертых формах заболевания, когда выраженных клинических симптомов не наблюдается, и больной может, сам того не зная, инфицировать огромное количество людей.

Причины сквамозной эпидермофитии
Как уже было сказано выше, причиной сквамозной эпидермофитии является заражение кожи микроскопическим сапрофитным грибком Trichophyton mentagrophytes, который внедряется через микроповреждения тканей. Инфицирование обычно происходит при ношении обуви больного, в местах общественного пользования с повышенной температурой и влажностью (бани, сауны, бассейны). В некоторых случаях грибок может жить на поверхности кожи на протяжении многих лет в составе сапрофитной флоры, не вызывая заболевания, но при появлении провоцирующих факторов (ношение неудобной обуви, снижение иммунитета, нарушение микроциркуляции в тканях кожи) приводить к выраженным клиническим проявлениям.
Сквамозная эпидермофития редко развивается в результате первичного заражения грибком, обычно ей предшествует другая форма патологии, например, дисгидротическая или эпидермофития ногтей. Причины, по которым в ходе жизнедеятельности грибка развивается гиперкератотическая реакция кожи, достоверно неизвестны – дерматологи предполагают, что свою роль играют реактивность организма, уровень метаболизма и микроциркуляции в тканях кожи, генетические факторы. Нарушение процессов ороговения при сквамозной эпидермофитии отражается на подходах к лечению данного микоза, так как значительная доля возбудителя защищена утолщенным роговым слоем как от системно используемых противогрибковых препаратов, так и от наружно применяемых средств.
Симптомы сквамозной эпидермофитии
В подавляющем большинстве случаев сквамозная эпидермофития развивается на коже стоп – описаны случаи ее возникновения на ладонях, но некоторые исследователи полагают, что такая форма возможна только на фоне выраженного иммунодефицита. Обычно поражаются подошвы и боковые поверхности стоп, развитию заболевания могут предшествовать другие формы микозов – поражение ногтей, иные типы эпидермофитии. Собственно очаг поражения выглядит как бляшка неправильной формы красноватого, реже багрового цвета, не возвышающаяся над окружающей кожей. Поверхность элемента покрыта крупными грязно-серыми чешуйками. При длительно протекающих случаях сквамозной эпидермофитии вокруг очагов формируются выраженные гиперкератотические наслоения. Субъективные симптомы на этом этапе обычно ограничиваются умеренным зудом и иногда болезненностью.
Гиперкератоз значительно ухудшает эластические свойства кожи, поэтому вокруг очагов микоза нередко формируются болезненные трещины, которые могут стать входными воротами для вторичной инфекции. Течение сквамозной эпидермофитии очень длительное, порой занимает многие месяцы и годы. Иногда данная разновидность заболевания трансформируется в дисгидротическую эпидермофитию. Самопроизвольно или на фоне недостаточного лечения сквамозно-гиперкератотическая форма микоза может переходить в стертую, которая проявляется преходящим зудом и шелушением кожи. Сквамозная эпидермофития такого типа наиболее опасна в плане заразности больного. Иногда к симптомам этого состояния присоединяются проявления заболеваний, провоцирующих микоз кожи стопы, – сахарного диабета, трофических нарушений, плоскостопия и ряда других.
Диагностика сквамозной эпидермофитии
Для определения сквамозной эпидермофитии применяют метод дерматологического осмотра пораженных участков кожи и соскоб с последующей микроскопией. В ряде случаев для идентификации возбудителя производят посев образцов соскоба на патогенные грибы в селективные питательные среды. Осмотр лучше всего выполнять при помощи лампы Вуда, которая позволяет определить границы грибкового поражения. Также можно использовать метод простой дерматоскопии. При расспросе больного сквамозной эпидермофитией выясняется, что заболевание протекает длительно, зуд умеренный, при наличии трещин гиперкератотических участков кожи определяется выраженная болезненность. В ходе осмотра можно произвести измерение рН кожи, которое при сквамозной эпидермофитии (как и при любой другой форме этого состояния), будет смещено в щелочную сторону.
Соскоб и его последующая микроскопия осуществляются микологом или дерматологом для подтверждения диагноза микоза и последующих более точных методов диагностики. При микроскопии в случае наличия сквамозной эпидермофитии помимо клеток эпителия и ороговевших чешуек определяются нити мицелия или споры грибка. Однако точная идентификация типа или вида возбудителя при этом практически невозможна, поэтому для дифференциального диагноза эпидермофитии от других микозов (кокцидиомикоза, трихофитии, кандидоза) применяют метод посева соскоба на селективные питательные среды. Дифференциальную диагностику сквамозной эпидермофитии, помимо других микозов, следует производить также с псориазом и некоторыми типами лишая.
Лечение сквамозной эпидермофитии
Особенностью лечения сквамозной эпидермофитии является его проведение в несколько этапов, поскольку простое использование противогрибковых средств, как системных, так и местных, неспособно уничтожить возбудителя. Первоначально необходимо уменьшить выраженность гиперкератоза и его наслоений, так как грибок может располагаться среди роговых масс, будучи надежно защищен от кровотока (то есть, от системно использующихся препаратов) и от местно назначаемых лекарств. Для устранения роговых наслоений при сквамозной эпидермофитии применяют компрессы из растворов молочной, салициловой или фруктовой кислот, механическое удаление. После этого можно приступать к этиотропной (противогрибковой) терапии заболевания.
В ряде случаев лечение сквамозной эпидермофитии может быть ограничено длительным (до 6-ти недель) назначением местных противогрибковых препаратов – фунгицидных мазей и растворов (тербинафин, клотримазол), регулярными ножными ваннами, поддержанием гигиены кожи стоп. При рецидиве после ранее проведенного местного лечения или при тяжелом течении заболевания могут использоваться системно действующие противогрибковые средства. В тех случаях, когда сквамозная эпидермофития осложняется вторичной инфекцией, в программу терапии могут быть добавлены антибиотики из группы пенициллинов или макролидов.
Прогноз и профилактика сквамозной эпидермофитии
Сквамозная эпидермофития характеризуется длительным течением и склонностью к частому рецидивированию, однако прогноз относительно выздоровления при правильном и упорном лечении обычно благоприятный. Для того чтобы снизить вероятность рецидива, помимо вышеуказанных терапевтических мер необходимо обработать изнутри всю обувь больного (и, желательно, обувь членов семьи) слабым раствором формальдегида. Обувь должна носиться по сезону, чрезмерно теплые или тесные туфли и ботинки могут спровоцировать развитие сквамозной эпидермофитии.
Нужно избегать ношения чужой обуви, посещения общественных бань, саун и бассейнов. Администрации подобных заведений также следует производить регулярную санитарную обработку полов, предметов мебели и принадлежностей для купания, выявлять среди рабочих (банщиков, тренеров в бассейне) больных с эпидермофитией. Крайне важна правильная гигиена ног: ежедневные ножные ванны (желательно с использованием хозяйственного мыла), замена носков или чулок. Если сквамозная эпидермофития возникла на фоне общего провоцирующего заболевания, его своевременная терапия будет способствовать излечению кожной патологии.
К трихофитии относится группа заболеваний с тремя формами. Это поверхностная, хроническая трихофития и инфильтративно-нагноительная, или зоофильная трихофития. Каждая из этих форм поражает какой-то один придаток кожи или саму кожу (например, только гладкую кожу или только волосистую часть головы). Но достаточно часто имеются сочетанные поражения, т. е. поражается волосистая часть головы, гладкая кожа и ногтевые пластинки.
Что провоцирует / Причины Трихофитий:
Возбудителями заболевания являются те же антропофильные грибы, что и при поверхностной трихофитии.
Заражение происходит при непосредственном контакте с больными или через предметы, которые имели соприкосновение с больными трихофитией. Такими предметами могут быть: расчески, машинки для стрижки в парикмахерских, косынки, шапки, наволочки, игрушки и т. д. Зооантропо-фильными грибами можно заразиться как от больных, пораженных этим видом грибов, так и от животных (при уходе за домашним скотом), а также через волосы и чешуйки кожи, которые животные оставляют на сене, соломе и т. д.
Патогенез (что происходит?) во время Трихофитий:
Два вида трихофитии - поверхностная и хроническая - вызываются одними и теми же возбудителями, которые называются антропофильными грибами. Они паразитируют только на коже и ее придатках у человека. Поражая волосы, они располагаются внутри них, вызывая нерезко выраженные воспалительные изменения кожи. Третья форма - инфильтративно-нагноительная, или зоофильная, трихофития вызывается зооантропофильными грибами. Этот вид грибов поражает и животных, и человека. Из животных поражаются крысы, мыши, кролики, морские свинки, телята, лошади, коровы и др. Если поражаются волосы, то грибы располагаются снаружи волоса и вызывают на коже нерезко выраженную или бурную воспалительную реакцию, иногда с вовлечением в патологический процесс подкожной клетчатки.
Различают две разновидности гриба: мелкоспоровую и крупноспоровую. Носителями мелкоспоровой разновидности являются полевые и домовые мыши, морские свинки. Для крупноспоровых грибов хозяевами служат крупные домашние животные (телята, реже - коровы, лошади).
Симптомы Трихофитий:
Различают три формы: поверхностную трихофитию волосистой части головы, гладкой кожи и ногтей.
Встречается в любом возрасте. Дети в половине случаев заражаются от взрослых. Эту инфекцию считают "семейной".
Существует хроническая трихофития волосистой части головы, гладкой кожи и ногтей
- Поверхностная трихофития волосистой части головы
Существуют мелкоочаговая и крупноочаговая разновидности, которые отличаются только размерами очагов, которые имеют неровные и нечеткие границы, неправильную форму, без резких воспалительных явлений. Они покрыты белесоватыми отрубевидными чешуйками. Иногда по их периферии имеются пузырьки, пустулы и корочки. В очагах волосы поражаются не все, а имеет место как бы поредение волос. Некоторые из волос коротко обламываются, их называют "пеньками". Особых жалоб больные не предъявляют. При отсутствии лечения заболевание длится годами. У женщин оно может переходить в хроническую форму, а у мужчин может самоизлечиваться.
- Поверхностная трихофития гладкой кожи
При этой форме очаги чаще располагаются на коже лица, шеи, предплечий и тела. Очаги четко очерчены, приподняты над уровнем кожи, имеют овальное или округлое очертание с небольшим валиком по краям, на котором могут быть мелкие пузырьки и корочки. Центр очага обычно бледного цвета с шелушением. При слиянии между собой образуется причудливый рисунок. Иногда в очаге может быть зуд. В процесс могут вовлекаться пушковые волоски, что затягивает лечение. Болеют преимущественно дети.
Трихофития хроническая обычно начинается в детском возрасте, но со временем у девочек формируется хроническая (так называемая "черноточная") трихофития, а у подавляющего большинства мальчиков к пубертатному периоду происходит спонтанное излечение болезни. На развитие патологии оказывают влияние нарушения функции эндокринной системы (заболевания половых желез, болезнь Иценко-Кушинга), вегетативной нервной системы (явления акроцианоза), недостаточность витамина А и т. д. В большинстве случаев (до 80%) болеют женщины.
- Хроническая трихофития гладкой кожи
Хроническая трихофития гладкой кожи имеет вялое и длительное течение. Это связано со сниженной реактивностью организма. В очагах поражаются пушковые волосы, и часто имеется сочетанное поражение волосистой части головы и ногтей. Бывает легкий зуд, но чаще жалоб нет. При хронической трихофитии кожи ладоней и подошв отмечается гиперкератоз с пластинчатым шелушением в виде сухого дисгидроза с частым поражением ногтевых пластинок. Воспалительные явления умеренные. Поражение ногтей проявляется утолщением ногтевых пластинок. Они становятся бугристыми, грязно-серого цвета, свободный край ногтя отстает от ногтевого ложа, ногти легко ломаются и крошатся.
Это заболевание по многим признакам значительно отличается от поверхностной трихофитии. Очаги располагаются в основном на коже голеней, ягодиц, коленных суставов, предплечий, реже всего - на лице и туловище. Очаги имеют застойно синюшный цвет, без резких границ, могут быть покрыты чешуйками, чем напоминают очаги хронической экземы.
- Хроническая трихофития волосистой части головы
Местами локализации патологических очагов являются затылочная и височные области. Очажки небольшие, бледно-красноватого цвета с синюшным оттенком. Характерны также мелкоочаговое или распространенное шелушение и атрофические плешинки. Пораженные волосы обломаны на одном уровне с гладкой кожей и напоминают черные точки, так называемые комедоны. Эти черные точки являются очень показательным признаком заболевания, поэтому хроническую трихофитию волосистой части головы называют еще черноточечной трихофитией. Заболевание может проявляться наличием всего нескольких "черных точек", обнаружить которые бывает очень трудно, особенно у женщин с густыми волосами. Поэтому болезнь может быть нераспознанной длительное время, а сами больные в эпидемиологическом отношении опасны для окружения, особенно для детей.
Начинается со свободного края ногтевой пластинки, за несколько месяцев распространяется на весь ноготь, который утолщается, становится рыхлым, легко крошится. Ногтевая пластинка приобретает грязно-серый цвет, развивается подногтевой гиперкератоз. Часто поражаются сразу несколько ногтевых пластинок. Заболевание протекает длительно, без лечения - годами.
- Инфильтративно-нагноительная, или зоофильная трихофития
Существует несколько форм заболевания. Это инфильтративно-нагноительная трихофития волосистой части головы, области бороды и усов, гладкой кожи.
- Инфильтративно-нагноительная трихофития волосистой части головы
Представлена единичными крупными очагами поражения красного цвета с резкими границами, покрытыми большим количеством гнойных корок. Под корками гной выделяется из каждого фолликула в отдельности, поэтому это заболевание еще называют фолликулярным абсцессом. Выделяемый гной напоминает мед, который сочится из медовых сот. Из-за этого данная форма имеет и третье название - медовые соты Цельзия.
- Инфильтративно-нагноительная трихофития области бороды и усов
Характеризуется образованием множественных, но не таких крупных, как на голове, очагов поражения, но другие клинические признаки у этой формы такие же, как и при поражении головы.
- Инфильтративно-нагноительная трихофития гладкой кожи
Элементом является бляшка красного цвета, резко очерченная, округлой формы, покрытая пластинчатыми чешуйками с большим количеством фолликулярных пустул и гнойных корочек. Бляшка способна увеличиваться по периферии, достигая крупных размеров (до 5 см и более в диаметре). Через несколько недель бляшка исчезает, но на ее месте остается пигментированное пятно, а иногда и рубец.
- Инфильтративно-нагноительная, или зоофильная трихофития
Болезнь передается от животных (домашний скот, крысы, мыши и т. д.). Кроме того, в передаче инфекции играют роль и насекомые (например, кузнечики), также грибы-возбудители могут развиваться в соломе, кукурузных стеблях. В цикле развития грибов большое значение имеет почва.
Диагностика Трихофитий:
Дифференцируется с микроспорией и фавусом волосистой части головы, себорейной экземой и себореей кожи головы. Трихофитию ногтей дифференцируют с рубромикозом, фавусом и другими заболеваниями ногтей.
Микроскопическое исследование
Поверхностная и хроническая трихофития. С очагов поверхностной и хронической трихофитии на гладкой коже соскабливают тупым скальпелем чешуйки и "пеньки" обломанных пушковых волос. При поражении волосистой части головы предпочтительно производить забор патологического материала в периферических зонах очагов, так как здесь больше элементов гриба. Обломанные волосы удаляют пинцетом. Поскольку при черноточечной трихофитии пораженные волосы обломаны очень низко, для их удаления необходимо соскоблить наслоения чешуек, тем самым оголив "пеньки". При формах трихофитии, при которых нет обломанных волос, для исследования следует брать измененные в цвете (тусклые) волосы.
Микроскопически в чешуйках из очагов на гладкой коже обнаруживаются извитые нити септированного мицелия. Возбудители поверхностной и хронической трихофитии - антропофильные грибы Trichophyton tonsurans и Trichophyton violaceum поражают волосы однотипно - они являются эндотриксами, то есть располагаются внутри волоса. При микроскопическом исследовании под большим увеличением пораженный волос имеет четкие границы и заполнен крупными спорами гриба, располагающимися параллельными продольными цепочками. Подтвердить поражение волоса по типу endothrix может несложный вспомогательный прием: на покровное стекло препарата следует надавить шпателем или пинцетом - в месте разрыва оболочки волоса споры высыпаются кучкой наружу. Таким образом, однотипное поражение волоса возбудителями антропофильной трихофитии не позволяет идентифицировать, какой именно гриб - Trichophyton tonsurans или Trichophyton violaceum является причиной заболевания. Вместе с тем, если нет необходимости в точном определении возбудителя (при помощи культуральной диагностики), оценка характера поражения волоса может вполне удовлетворить практического врача.
Инфильтративно-нагноительная трихофития. Поражение волоса грибами Trichophyton gypseum и Trichophyton verrucosum происходит по типу ectothrix. Споры обоих возбудителей располагаются в виде чехла продольными цепочками снаружи волоса, вследствие чего его границы выглядят размытыми. Споры гриба Trichophyton gypseum крупные (ectothrix megasporon), у Trichophyton verrucosum - мелкие (ectothrix microides). Таким образом, характер поражения волоса и морфологические особенности вызвавших его зоофильных грибов позволяют четко определить, какой возбудитель является причиной инфильтративно-нагноительной трихофитии.
Лечение Трихофитий:
При лечении трихофитии гладкой кожи без поражения пушковых волос применяют наружные антимикотические препараты. На очаги микоза утром наносят 2-5-проц. настойку йода, а вечером смазывают противогрибковой мазью. Назначаются 10-20-проц. серную, 10-проц. серно-3-проц. салициловую или 10-проц. серно-дегтярную мази. Широко используются современные противогрибковые мази - ламизил, микоспор, экзодерил, клотримазол и др. При явлениях значительного воспаления применяют комбинированные препараты, содержащие помимо антимикотиков кортикостероидные гормоны.
При множественных очагах на коже, особенно с вовлечением в патологический процесс пушковых волос, а также при поражении волосистой части головы необходима системная противогрибковая терапия. Основным антимикотиком, применяемым при лечении трихофитии, является гризеофульвин. Суточная доза препарата составляет 18 мг/кг массы тела. Гризеофульвин принимают ежедневно до первого отрицательного анализа, после чего в течение 2 недель через день, а затем еще 2 недели с интервалом 3 дня. В течение терапии волосы сбривают.
Ламизил применяется при лечении трихофитии в дозировках, аналогичных таковым при микроспории: при весе меньше 20 кг в дозе 62,5 мг в сутки; от 20 до 40 кг - 125 мг; более 40 кг - 250 мг.Одновременно с приемом системного антимикотика проводится местная противогрибковая терапия. При поражении пушковых волос проводится эпиляция с предварительной отслойкой рогового слоя эпидермиса. Для отслойки применяется молочно-салицилово-резорциновый коллодий (Ac. lactici, Ac. salicylici, Resorcini аа 15,0, Kolodii 55,0). При хронической трихофитии волосистой части головы для удаления "черных точек" отслойку рогового слоя осуществляют по методу Ариевича: на 2 дня под компресс накладывается молочно-салициловая мазь (Ac. lactici 6,0; Ac. salicylici 12,0; Vaselini ad 100,0), затем повязка снимается и также под компресс накладывается 2-5-проц. салициловая мазь. Тупым скальпелем удаляют роговой слой эпидермиса, а при помощи пинцета - "черные точки". Отслойку проводят 2-3 раза.
При инфильтративно-нагноительной трихофитии проводится удаление корок при помощи 2-3-проц. салициловой мази. Используются дезинфицирующие растворы (фурацилин, риванол, калия перманганат, раствор ихтиола), а также рассасывающие мази, в частности серно-дегтярная (Sulfuris рр 5,0; Picis liquidae (Ol. Rusci) 1,5; Vaselini ad 50,0).
Профилактика Трихофитий:
Профилактика трихофитии, так же как микроспории, заключается в своевременном выявлении, изоляции и лечении больных этим заболеванием. Необходимы периодические медосмотры в детских учреждениях. Обязательно обследуются родственники и контактировавшие с больным лица. При зоонозной трихофитии особое внимание следует уделять домашним животным (коровы, телята), поскольку именно они часто служат источником инфекции.
К каким докторам следует обращаться если у Вас Трихофитии:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Трихофитий, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .

Грибковая инфекция часто поражает стопы ног. Группа таких заболеваний в соответствии с медицинской терминологией называется микозы. Провоцируют развитие патологий вредоносные микроорганизмы – грибки.
Причины и симптомы
Грибковые поражения часто возникают на фоне пониженного иммунитета и наличии аутоимунных заболеваний. Практически сразу после инфицирования возникает зуд, который приводит к образованию трещин и язвочек. Со временем зона поражения увеличивается, кожные покровы огрубевают и возникают муковидные отслоения.
Спровоцировать микоз могут следующие патологии:
Хронические болезни эндокринной системы.
Увеличиваются риски заражения грибковой инфекцией при несоблюдении правил гигиены, а также при повышенной активности сальных желез и сильном потоотделении. Важно носить удобную обувь из качественных материалов, чтобы исключить возникновение натертостей и мозолей.
Лечение мазями
На начальной стадии развития заболевания гарантируют успешное лечение современные противогрибковые мази. Правильный подбор средства возможен только на основании проведения анализа соскоба. Благодаря ему определяют вид патогенного микроорганизма, который спровоцировал развитие заболевания.
Все противогрибковые мази имеют противопоказания, поэтому применять их необходимо исключительно по назначению врача. Применять средства необходимо в соответствии с инструкцией по применению. Основные правила:
Перед нанесением мази ноги нужно следует вымыть теплой водой с антибактериальным мылом и просушить салфеткой.
Наносить мазь необходимо тонким слоем легкими втирающими движениями на всю пораженную грибком поверхность.
После обработки рекомендуется надеть чистые носки.
Сегодня фармакология предлагает огромное количество эффективных мазей для лечения микоза. Они разрушительно воздействуют на грибки и убирают неприятные симптомы. После их применения происходит быстрое восстановление кожных покровов.
Для терапии микоза производятся следующие виды препаратов:
Мази на базе азола. Они отличаются узконаправленным действием и позволяют успешно бороться с определенными видами грибков.
Мази на базе аллиламинов. Эти средства характеризуются широким спектром действия.
Комбинированные средства. В них, обычно, добавляют антибактериальные, противовоспалительные и восстанавливающие кожный покров компонентов.
Лучшие противогрибковые средства
Популярной и эффективной противогрибковой мазью с широким спектром действия является «Ламизил». Основное действующее вещество в ней – тербинафин. Препарат способен разрушать грибки в короткое время. Как правило, избавиться от симптомов болезни с помощью мази удается в течение 3-6 дней, но при этом для полного устранения инфекции лечение должно проводиться в течение двух недель. Ламизил редко вызывает побочные эффекты, при соблюдении рекомендаций по использованию. Но при этом имеются противопоказания, которые обязательно необходимо учитывать.
Известным противогрибковым препаратом для лечения микоза является мазь «Клотримазол». Ее особенностью является отсутствие вредного влияния на организм. Это связано с тем, что действующее вещество тербинафин не проникает в кровяной поток, а работает исключительно в кожных покровах. Длительность лечения грибковой инфекции Клотримазолом составляет приблизительно 6 недель при использовании 2-3 раза в сутки. При этом побочные эффекты при отсутствии передозировки встречаются очень редко. Основными противопоказаниями к применению является период беременности и детский возраст.
Другие эффективные и популярные мази от грибка ног:
"Экзодерил". Действуещее вещество - нафтифина гидрохлорида. Препарат способен быстро впитываться в кожные покровы и обеспечивать высокую скорость воздействия на вредоносные микроорганизмы. Нужный эффект достигается в течение не более 2-4 недель. При его использовании удается быстро устранить неприятные симптомы.
"Кетоконазол". Мазь является эффективной только на начальной стадии развития заболевания. В запущенных случаях требуется применять дополнительные противогрибковые средства. Плюсом препарата является минимальное количество возможных побочных эффектов.
Антисептические и подсушивающие мази
В тяжелых случаях при комплексном лечении грибковой инфекции применяются антисептические и подсушивающие мази. Они улучшают клиническую картину и способны ускорять эффективность терапии.
Недорогим эффективным средством является серная мазь. Ее особенность – активность против некоторых видов грибов. Единственное противопоказание – индивидуальная непереносимость средства. Серную мазь разрешается применять в период беременности и в детском возрасте. Определенные неудобства в применении возникают из-за того, что после использовании на белье могут оставаться следы, которые не отстирываются.
Другим результативным антисептическим средством является салициловая мазь. Она изготавливается на основе салициловой кислоты и обладает противогрибковым воздействием. Важно перед применением средства убедиться в отсутствии аллергических реакций на него. Длительность лечения не должна превышать трех недель. Более высокой результативностью обладает серно-салициловая мазь. В таком препарате салициловая кислота усиливает противогрибковое воздействие серы, что усиливает лечебный эффект.
После проведения противомикозной терапии с применением специальных препаратов, следует принимать профилактические меры, чтобы повторно не заразиться грибком. Важно соблюдать гигиену ног и не пользоваться обувью других людей. Дополнительно для ухода за стопами рекомендуется пользоваться специальными профилактическими противогрибковыми кремами.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Читайте также:

