Чем лечить дерматит от йода
Обновлено: 18.04.2024
Йод – важный микроэлемент, который необходим, в частности, для производства гормона тироксина, который вырабатывает щитовидная железа. Наш организм получает йод по большей части из морепродуктов: рыбы, моллюсков, водорослей, креветок, но также этот микроэлемент содержится в яйцах, молоке и говяжьей печени. Некоторые даже специально покупают йодированную соль, чтобы восполнить недостаток йода в организме. Так разве может быть йодовая аллергия? Давайте разбираться вместе с нашими специалистами.
Бывает ли аллергическая реакция на йод?
Этот вопрос часто задают пациенты, которым предстоит пройти компьютерную томографию (КТ). Все дело в том, что при проведении КТ и ряда других рентгенологических исследований требуется введение в организм пациента контрастного йодсодержащего вещества – оно поможет специалисту лучше рассмотреть изменения тканей и органов при обследовании, “подсветить” имеющиеся новообразования и очаги поражения. Вопрос о наличии аллергической реакции на содержащие йод препараты и морепродукты задают также и врачи перед введением внутривенно йодсодержащего контрастного вещества. А если даже врачи об этом спрашивают, значит аллергия на йод существует? Это не совсем корректное утверждение.
Учитывая механизм развития реакции, это реакция гиперчувствительности к йодсодержащим препаратам. Она может быть немедленной (развиться в течение нескольких часов) или отсроченной (развивается от 2-3 суток до 2-х недель после введения препарата). Отсроченные реакции проявляются кожными реакциями различного типа.
Однако аллергия на йод, как форма лекарственной непереносимости, все же существует, но встречается достаточно редко. Когда же идет речь об опасном воздействии йода на организм, в большинстве случаев, речь идет о передозировке лекарств и составов с содержанием этого микроэлемента. Усугубиться токсичное воздействие вещества может и из-за наличия у пациента хронического заболевания.
Йодосодержащие аллергены
Сам по себе йод не может вызвать аллергию, он является гаптеном – низкомолекулярным соединением. Чтобы вызвать реакцию организма, ему необходимо соединиться с белками – высокомолекулярными соединениями. Такое вещество уже может вызвать реакцию гиперчувствительности.
Например, реакция может возникнуть на растворы, медикаменты и другие препараты, имеющие в составе йод. При этом бывают ситуации, когда причиной реакции может быть и не йод, а другое вещество, которое входит в состав лекарств и имеет подобные йоду свойства, – бромид, фторид.
Реакция на йодсодержащие препараты может проявиться в виде:
Контактного дерматита, то есть зуда, который может возникнуть как через несколько часов или суток после воздействия йода
Анафилактического шока и/или анафилаксии, которые требуют срочной медицинской помощи
С особой осторожностью необходимо относиться к контрастным веществам для КТ, поскольку вводятся они внутривенно и в них высокая концентрация йода, которая может вызвать реакции гиперчувствительности. В редких случаях возникает иммунная (аллергическая) реакция, в результате которой образуются специфические IgE. Существуют неионные контрастные йодсодержащие препараты, на них реже развиваются реакции гиперчувствительности, чем на ионные йодсодержащие препараты.
Важно: если пациент знает о своей повышенной чувствительности к йоду, он должен обязательно рассказать об этом врачу, назначившему исследование с йодконтрастным веществом.
Как узнать, есть ли гиперчувствительность к йоду?
В интернете и от знакомых можно узнать разные способы – как проверить, есть ли у вас аллергия на йод. Мы этого делать не рекомендуем. Запомните, что все пробы с возможными аллергенами должны проводится только под присмотром врача. Только в таких условиях существует реальная возможность оказать неотложную помощь.
В медицинском центре «АллергоСити» ежедневно ведут прием врачи-аллергологи, которые помогут установить точную причину аллергии и назначат лечение. Все необходимые анализы можно сдать в клинике сразу после приема, результаты по готовности будут отправлены на электронную почту. Записаться на прием к специалисту можно по телефону или через форму обратной связи на сайте.

Рассматривая, какие мази применяют при дерматите, стоит сразу сказать, что они делятся на две большие группы: гормональные и негормональные. Они отличаются не только составом, но также степенью эффективности и безопасности.
Мазь считают лучшей от дерматита на коже у конкретного пациента, если она отвечает ряду требований:
- эффективно снимает жжение и зуд;
- купирует острые и хронические воспалительные процессы;
- увлажняет кожу;
- снижает выраженность болевых ощущений;
- препятствует проникновению в очаги воспалений вирусов, грибков и бактерий (об этом говорит отсутствие вторичных присоединившихся инфекций).
Какими негормональными мазями можно лечить дерматит
Негормональные мази считают более безопасными, поскольку они имеют относительно натуральный состав. Это позволяет использовать наружное средство в течение длительного времени без какого-либо вреда для здоровья.
Именно негормональные мази считают лучшими при атопическом дерматите у ребенка. У взрослых в большинстве случаев в начале лечения врачи тоже стараются назначать именно такие мази. По принципу действия они делятся на несколько групп:
- Антисептические. Действие направлено на то, чтобы обеззаразить кожу и исключить проникновение бактерий через образующиеся язвочки.
- Противовоспалительные. Направлены на снятие зуда и раздражения, устранение воспалительных процессов.
- Увлажняющие. Косвенно способствуют выздоровлению за счет восстановления водного баланса кожи.
- Регенерирующие. Их основное действие – стимуляция процессов заживления за счет активации естественной регенерации кожного покрова.
Поскольку средства с одним основным веществом могут снимать только один симптом, врачи часто назначают комбинированные мази. Они за счет нескольких активных компонентов могут оказывать не одно, а несколько эффектов. Примеры негормональных препаратов, претендующих на роль самой хорошей мази от дерматита:
- Бепантен,
- Пантенол,
- Цинковая мазь,
- Радевит,
- Видестим,
- Левосин,
- Фенистил,
- Топикрем.
Из плюсов негормональных мазей особое значение имеет минимум побочных эффектов. Еще большинство из них разрешены к применению у детей, беременных и кормящих женщин.
Главным минусом негормональных мазей часто выступает недостаточная эффективность. Из-за этого лечение может затянуться на несколько недель, месяц и даже дольше. При этом курс нельзя прерывать, иначе предыдущая терапия может оказаться неэффективной. В результате врачу все-таки приходится назначать более сильные гормональные средства.
Выбирая, какая мазь лучше от дерматита, нельзя игнорировать и другие недостатки негормональных мазей:
- могут вызывать аллергию у людей, склонных к аллергическим проявлениям;
- проявляют свое действие не при всех видах дерматита, чаще при контактном и аллергическом.
То есть при длительном лечении мазь вызывает аллергию, но при этом может не давать нужного эффекта.
Гормональные мази
Когда отсутствует положительная динамика от применения негормональных мазей, специалисты прибегают к гормональным препаратам. В их составе основным компонентом выступают глюкокорстикостероиды – гормоны, которые в теле человека вырабатываются надпочечниками. В основе механизма действия таких препаратов лежит влияние на обмен белков и углеводов. Гормональные мази восстанавливают уровень кортизона, при недостатке которого организм становится неспособен справляться с воспалительными процессами.
В зависимости от степени воздействия на кожу гормональные мази делятся на несколько категорий:
- слабые,
- средние,
- сильные,
- очень сильные.
Последние используют только при самых тяжелых формах дерматита, поэтому первыми их никогда не назначают. Примеры гормональных мазей:
- Гидрокортизоновая,
- Целестодерм,
- Акридерм,
- Адвантан,
- Элоком,
- Дермовейт,
- Фуцикорт.
Главные недостатки гормональных мазей при лечении дерматита:
- Привыкание. Самый главный минус, который заключается в том, что со временем мазь перестает быть эффективной для лечения конкретного пациента. Одни и те же активные компоненты гормональных мазей вызывают привыкание.
- Побочные эффекты. Ввиду гормональной природы такие мази имеют множество неприятных побочных действий. Они проявляются при неправильном или слишком долгом применении. В тяжелых случаях может развиться атрофия кожи и даже недостаточность надпочечников.
- Наличие синдрома отмены. Как и в случае с негормональным, при использовании гормональных мазей нельзя прерывать курс и пропускать нанесение. Особенно сильно синдром отмены проявляется при резком отказе от гормонального средства. Это проявляется в том, что симптомы дерматита могут внезапно вернуться. По этой причине гормональные средства отменяют постепенно, уменьшая дозу и количество нанесений.
- венерические заболевания;
- туберкулез;
- беременность и лактацию;
- герпес;
- бактериальные или грибковые поражения кожи.
Какую же мазь использовать
Как видно из обзора мазей от дерматита, и гормональные, и негормональные средства нельзя назвать идеальными для лечения такого заболевания. Клиника «ПсорМак» предлагает в качестве альтернативы и эффективную, и безопасную мазь. Она создана по собственной рецептуре и показывает свою эффективность уже в течение более 25 лет.

В составе мази отсутствуют гормоны. Вместо них только натуральные природные компоненты, которые делают мазь безопасной для детей, беременных и кормящих. Мазь не вызывает побочных эффектов, не приводит к аллергии и обострению симптомов.
Кроме того, мы комплексно подходим к лечению заболевания, прибегая к всесторонней работе с пациентом путем психотерапии, игло- и гирудотерапии. Еще мы разрабатываем для пациентов индивидуальную диету. Такой подход позволяет добиться стойкой ремиссии до 6 лет, что подтверждают отзывы и результаты лечения наших пациентов.
Йододерма – одна из форм медикаментозной токсикодермии, обусловленная повышенным поступлением в организм йода или его соединений либо наличием у больного идиосинкразии к ним. Симптомами этого состояния является развитие на коже лица, туловища, конечностей высыпаний различного типа в зависимости от формы заболевания. Диагностика йододермы включает в себя выявление источника поступления йода в организм (изучение истории болезни и анамнеза пациента), гистологическое исследование тканей из патологических очагов. Лечение сводится к отмене использования препаратов йода, ускорению его выведения из организма, профилактике вторичных инфекционных поражений кожных покровов.
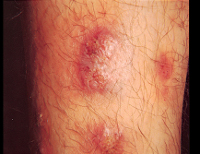
Общие сведения
Йододерма – дерматологическое состояние, вызванное неконтролируемым чрезмерным использованием препаратов йода или наличием повышенной чувствительности к его соединениям. Это состояние известно в медицине давно, но лишь в конце XIX века удалось достоверно связать характерные кожные поражения с использованием препаратов йода. Этот химический элемент-галоген используется в медицине в чистом виде (спиртовой антисептический раствор) и в виде соединений для лечения заболеваний щитовидной железы, атеросклероза. Кроме того, он входит в состав многочисленных рентгеноконтрастных препаратов. Подмечено, что наиболее часто развитие йододермы наблюдается после использования йодида калия. Заболевание чаще встречается у мужчин. Предрасполагающими факторами к его появлению выступают поражения сердца, почек, некоторые эндокринные заболевания и иммунологические нарушения.

Причины йододермы
При употреблении повышенных доз соединений йода происходит его накопление (кумуляция) в различных тканях, в том числе и в кожных покровах. Йододерма развивается в тех случаях, когда имеется более или менее выраженная чувствительность к этому элементу – гистологические исследования подтверждают развитие лейкоцитарной инфильтрации кожи при данном состоянии. В результате развивается иммунологическое асептическое воспаление, которое и является основным фактором повреждения тканей. Точный механизм патогенеза йододермы на сегодняшний день неизвестен, имеется несколько основных теорий на этот счет, однако ни одна из них не дает всеобъемлющего объяснения всех проявлений и форм этого заболевания. Поэтому некоторые дерматологи предполагают наличие нескольких вариантов развития таких нарушений.
Большинство случаев йододермы возникает на фоне длительного приема препаратов йода, частого использования йодсодержащих контрастов при рентгенологических исследованиях. В этой ситуации, по всей видимости, действительно имеют место процессы кумуляции этого элемента в тканях кожи с последующим развитием воспаления. При других, более редких вариантах йододермы, развитие симптомов может наступить после однократного использования контраста или приема препаратов йода и даже из-за его нанесения на поверхность кожи при антисептической обработке. В этом случае, вероятно, имеется сильная гиперчувствительность к йоду, и механизм развития нарушений должен быть совсем иной.
Симптомы йододермы
По своим проявлениям йододерма схожа со многими другими медикаментозными токсикодермиями, в частности, с бромодермой. На фоне приема препаратов йода у больного появляются высыпания различной структуры с преимущественной локализацией на коже лица, ушных раковин, шеи, верхних конечностей. В зависимости от клинической формы йододермы высыпания могут быть представлены эритемой, папулами, везикулами, пустулами, эрозиями и язвами. Иногда кожные проявления заболевания могут принимать характер крапивницы и сопровождаться сильным кожным зудом. В некоторых случаях йододермы высыпания на разных участках тела могут иметь неодинаковый характер. В дерматологии выделяют четыре разновидности клинических проявлений этого заболевания: простая, буллезная, туберозная йододерма и йодистые угри.
Простая йододерма характеризуется развитием высыпаний на лице, шее и конечностях различного характера – эритематозного, папулезного, в форме крапивницы. Чаще всего такая форма заболевания возникает после использования йодсодержащих рентгеноконтрастных препаратов или однократного приема значительной дозы йодида калия и других соединений этого элемента. Высыпания сопровождаются выраженным зудом, однако через несколько часов или дней при отсутствии повторного поступления провоцирующих веществ самопроизвольно разрешаются без всяких следов.
Йодистое акне, или йодистые угри – более выраженная форма йододермы, причиной которой является длительная терапия лекарственными средствами на основе этого элемента. Характеризуется появлением на лице и шее узелков и пустул диаметром до 5 миллиметров, окруженных выраженным воспалительным валиком. При продолжении приема препаратов йода возможно развитие новых высыпаний или возникновение более тяжелых форм йододермы. После заживления пустул на их месте могут оставаться рубцы красного цвета.
Буллезная йододерма – достаточно серьезная форма заболевания, которая характеризуется развитием на коже лица или шеи напряженных пузырей диаметром 4-12 миллиметров, наполненных серозным или геморрагическим содержимым. Они могут срастаться между собой, формируя бугристые очаги неправильной формы. При дальнейшем развитии буллезной йододермы происходит вскрытие пузырей, на месте которых формируется глубокая язва, в ее центре начинает формироваться плотный узелок, который со временем размягчается и нагнаивается. Заживление таких поражений кожи происходит очень долго и оставляет после себя заметные шрамы.
Туберозная йододерма – наиболее тяжелая, но редкая форма заболевания, при которой на поверхности кожи сначала формируется небольшой пузырек, быстро превращающийся в пустулу. Она также не сохраняется на длительный срок и трансформируется в опухоль или резко воспаленную бляшку диаметром до 5 сантиметров. Вокруг этого очага туберозной йододермы наблюдаются многочисленные пузырьки с геморрагическим или гнойным содержимым. Консистенция опухоли или бляшки мягкая, в дальнейшем они могут изъязвляться, заживление занимает очень много времени. На месте патологического очага йододермы формируется заметный рубец.
В некоторых случаях развитию кожных симптомов йододермы может предшествовать лихорадка, рвота, разбитое и усталое состояние. В случае развития таких неспецифических проявлений на фоне приема препаратов йода следует незамедлительно прекратить их применение для предотвращения кожного поражения. Частым осложнением йододермы является вторичная бактериальная инфекция кожи.
Диагностика йододермы
Йододерма диагностируется путем выявления источника поступления соединений йода в организм (изучение амбулаторной карты больного, расспрос), осмотра кожных проявлений, в некоторых случаях производят биопсию кожи и гистологическое изучение пораженных тканей. Как правило, в анамнезе пациента определяются заболевания, для лечения которых применяют йодистые соединения (поражения щитовидной железы, например), рентгеноконтрастные исследования, случаи более ранних необычных реакций на йод. Все это свидетельствует о наличии у пациента гиперчувствительности к этому элементу, а развитие дерматологических симптомов после приема средств на его основе указывает на йододерму.
Гистологическая картина кожи при простой йододерме может сводиться к расширению кровеносных сосудов и незначительной нейтрофильной инфильтрации тканей. При буллезной и туберозной форме на первоначальных этапах наблюдается выраженная лейкоцитарная инфильтрация (представленная в основном нейтрофилами), участки некроза дермы, иногда внутриэпидермальные абсцессы. В дальнейшем в очаге йододермы появляются лимфоциты и гистиоциты, возможна гиперплазия тканей кожи, внешне напоминающая картину карциномы. Дифференциальную диагностику заболевания следует проводить с аллергической крапивницей (простая йододерма), бромодермой, туберкулезными и сифилитическими поражениями кожи, злокачественными новообразованиями.
Лечение йододермы
Все лечение йододермы направлено на уменьшение чувствительности организма к соединениям йода, ускорение его выведения и профилактику осложнений. Обязательным условием начала терапии является полное прекращение приема препаратов йода и запрет на рентгеноконтрастные исследования с их использованием. Десенсибилизирующая терапия включает в себя применение антигистаминных средств (например, хлоропирамин) и хлорида кальция, однако она эффективна далеко не во всех случаях йододермы. Лучше всего антигистаминные средства проявляют себя в устранении симптомов простой формы этого заболевания.
Для ускорения выведения йода из организма назначают капельные вливания физиологического раствора, в рацион вводят повышенные количества поваренной соли (до 10-20 грамм в сутки), иногда используют мочегонные средства. Для профилактики инфекционных осложнений йододермы со стороны кожи местно используют антисептические мази и растворы, накладывают стерильные повязки. В тяжелых случаях необходимо применение кортикостероидных средств, а при симптомах бактериальной инфекции – антибиотиков и противомикробных средств. Ультрафиолетовое облучение пораженных участков кожи также оказывает при йододерме благотворный эффект.
Прогноз и профилактика йододермы
В большинстве случаев прогноз йододермы относительно выздоровления благоприятный, отмена препаратов йода, десенсибилизирующая терапия и выведение этого элемента из организма способствуют быстрому исчезновению симптомов. Однако в тяжелых случаях, особенно при буллезной и туберозной формах заболевания, на коже могут оставаться заметные рубцы. Учитывая, что излюбленной локализацией подобных высыпаний является лицо, шрамы способны стать значительным косметическим дефектом. Для профилактики йододермы не следует использовать препараты йода без рекомендации врача, а при необходимости их длительного применения предусматривать в курсе периоды отмены для детоксикации организма.

Экзема — один из распространенных видов дерматоза (заболевания кожи) наряду с дерматитом и псориазом. Бывает острой или хронической (рецидивирующей). В последнем случае болезнь протекает со сменой периодов обострения и ремиссии (облегчения), когда симптомы ослабевают или исчезают почти полностью.
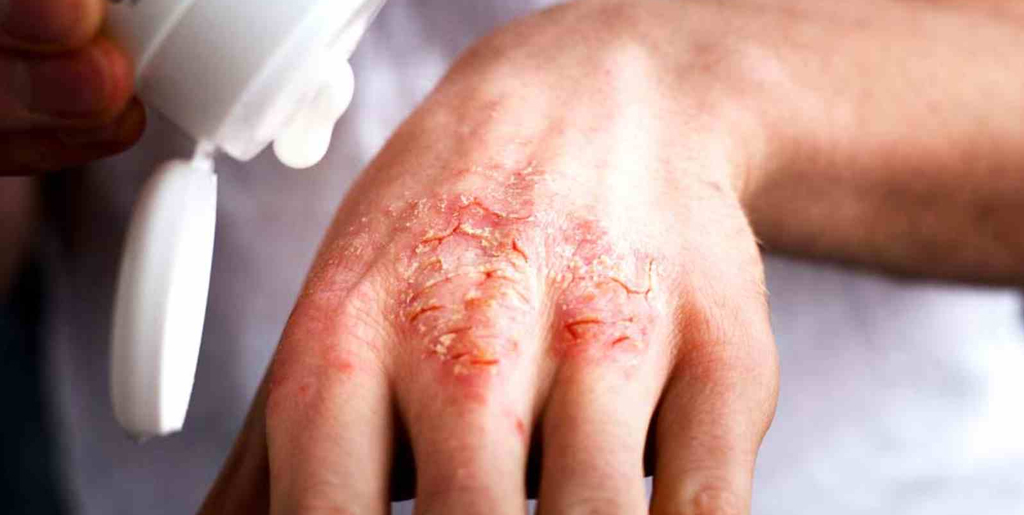
Почему экзема становится хронической
Хроническая экзема развивается, если долгое время не лечить острую стадию заболевания. Другой причиной выступает постоянное влияние на человека аллергенов. Из-за этого острая форма не поддается лечению и переходит в хроническую. К этому приводят аллергены, попадающие в организм через органы дыхания, пищеварительную систему, а также контактные аллергены, которые негативно влияют на кожу. Также хроническое воспаление поддерживают:
- долгий контакт с водой, особенно горячей;
- хронические бактериальные, грибковые инфекции;
- постоянный стресс, эмоциональное перенапряжение и недостаток сна;
- воздействие на кожу горячего, сухого или холодного воздуха.
Это основные причины хронической экземы. Кроме того, рецидивирующее течение свойственно ряду определенных форм заболевания:
- Дисгидротической экземы. Для заболевания характерно сезонное обострение, т. е. усиление симптомов при смене двух контрастных сезонов — жаркого лета и холодной зимы.
- Нуммулярной экземы. Ее можно распознать по высыпаниям, которые по форме напоминают монеты. Без лечения болезнь длится неделями и месяцами, усугубляясь со временем. И даже после лечения болезнь легко может вернуться, т. е. пациент вновь сталкивается с обострениями.
- Варикозной экземы. Возникает при хронической недостаточности вен ног, при которой замедляется кровообращение. Экзема встречается у 2,7-10% пациентов с таким диагнозом. Болезнь имеет хроническое, рецидивирующее течение и склонность к прогрессированию.
- Себорейной экземы. Еще одна хроническая форма, причиной которой выступает неправильная работа сальных желез. Из-за этого на волосистой части головы, лбу и крыльях носа возникают розовые зудящие пятна.
Особенности протекания хронической экземы и отличия от острой
О хронизации процесса можно говорить, если впервые возникшие симптомы не прошли за 2 месяца. Экзема хронического течения, в отличие от острой, протекает в 2 стадии, такие как обострение и ремиссия, которые сменяют друг друга. Рецидивы обычно происходят в холодное время года, а в теплое можно заметить улучшение. Кроме низкой температуры обострение могут спровоцировать:
- повышенная потливость;
- контакт с аллергенами, например, цветочной пыльцой;
- стрессы и переживания;
- ослабление иммунитета;
- прием некоторых лекарств;
- употребление аллергенных продуктов.
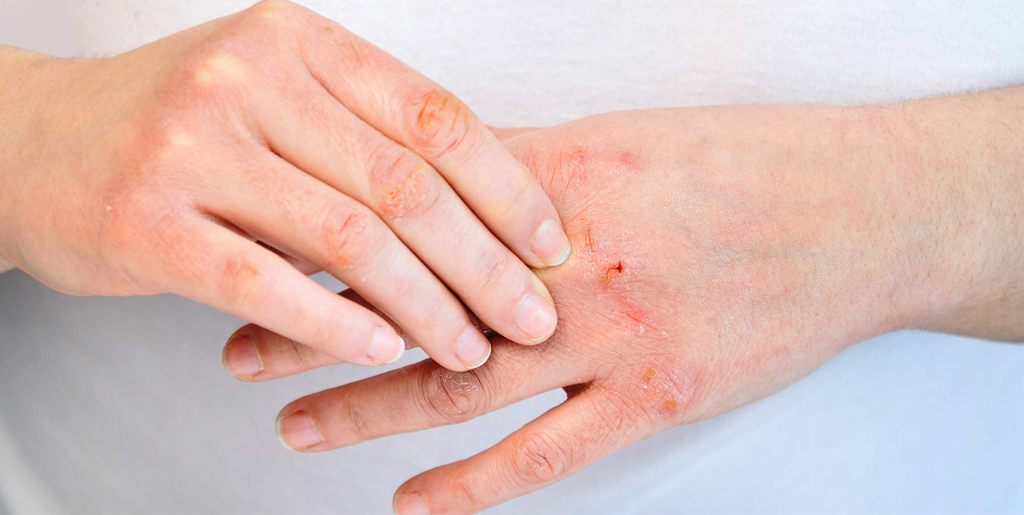
При хронической стадии экземы всегда есть сыпь и зуд. Причем зуд обычно предшествует появлению высыпаний и по нему можно определить, что скоро произойдет обострение. При хронической экземе на коже больше сухих корок, чем мокнущих высыпаний, из-за чего такую форму заболевания иногда называют сухой. Корки трескаются, сильно зудят, вызывая дискомфорт и даже бессонницу.
При обострении признаки хронической экземы усиливаются. Рядом с сухими корками появляются новые мокнущие высыпания, но из них выходит меньше экссудата, чем при острой форме. К другим характерным симптомам относятся:
- сильное шелушение кожи;
- нарушение пигментации кожи, развитие пигментных пятен;
- выраженный линейный рисунок на коже;
- чрезмерное уплотнение и огрубение очагов высыпания;
- расчесы и трещинки на участках утолщения.
Хроническая экзема в стадии ремиссии проявляется постоянным шелушением очагов поражения. Кожа на этих местах рубцуется, поэтому становится плотной, может приобретать сине-красный оттенок у смуглых людей и бледно-розовый или бежевый у светлокожих.
Как лечить хроническую экзему
Острая и хроническая экзема имеют несколько разные принципы лечения. Это обусловлено тем, что рецидивирующая форма заболевания сложно поддается терапии, обострения все равно часто происходят. Поэтому важно обратиться к врачу как можно раньше, чтобы не затягивать процесс.

Основные принципы борьбы с хронической экземой:
- Исключить провоцирующие факторы. Необходимо прекратить влияние негативных факторов на организм. Если это аллерген, нужно его устранить, исключить контакт с кожей, если стресс — избавиться от переживаний, если прием лекарств — обратиться к врачу за назначением аналогов.
- Снять зуд. Чтобы человек перестал травмировать кожу расчесыванием и усугублять процесс, необходимо избавить его от зуда. Для этих целей применяют антигистаминные препараты.
- Устранить сухость кожи. В этом помогают отшелушивающие эмульсии и влажные компрессы, которые кроме увлажнения кожи уменьшают зуд.
Главное в лечении — остановить воспаление. Здесь необходима эффективная мазь от хронической зудящей экземы, которая обладает нужным противовоспалительным действием, но не является для кожи провоцирующим фактором и не имеет большое количество побочных эффектов. В клинике «ПсорМак» для этих целей применяется особая мазь на растительных компонентах, разработанная по собственному рецепту. В отличие от гормональных средств она не вызывает обострений и не усугубляет течение болезни.
Лечение экземы всегда назначается индивидуально. Поэтому, если вы столкнулись с заболеванием и вам кажется или вы уверены, что оно перешло в хроническую стадию — обратитесь к дерматологу клиники «ПсорМак». В рамках консультации специалист поставит предварительный диагноз, назначит дополнительные исследования, на основе которых пропишет действенные препараты и даст другие рекомендации для достижения ремиссии заболевания.

Возникновение на коже сомнительных пятен, которые порой зудят и шелушатся, – серьезный повод обратиться к врачу и проверить наличие дерматологических заболеваний.
Розовый лишай (болезнь Жибера, розеола шелушащаяся, питириаз, питиаз) – острое кожное заболевание со специфичными высыпаниями, своеобразным течением и склонностью к сезонным рецидивам. Проявляется образованием на коже груди, спины, конечностей и других участков тела розовых пятен, расположенных по линиям максимальной растяжимости (линии Лангера). Со временем высыпания становятся похожи на крупные медальоны. С момента обнаружения первой материнской бляшки (крупного пятна) до полного исчезновения симптомов заболевания проходит 30-45 дней.
Причины питириаза
Несмотря на то, что болезнь Жибера встречается очень часто, механизм заболевания изучен не до конца. Предполагают, что первоначальную роль играют следующие факторы:
- Воздействие вирусов (герпевирус 7типа и пр.), бактерий и других инфекционных агентов. Это подтверждается тестами, доказывающими присутствие в организме возбудителей. Очень часто кожное заболевание появляется на фоне гриппа, ОРЗ и других инфекций.
- Присоединение аллергических реакций.
- Укусы клопов, вшей и других кровососущих насекомых.
- Сниженная иммунная защита.
- Частые переохлаждения и стрессы.
- Нарушение ЖКТ-функций и обмена веществ.
- Введение вакцин.
Симптомы питириаза

Клинические проявления розового лишая обусловлены воздействием инфекционных возбудителей и развитием аллергических реакций. Кожное заболевание проявляется следующими симптомами:
- Общая слабость, увеличение лимфоузлов, повышенная температура тела.
- Образование на теле небольших розоватых, а также розовато-лиловых пятен, имеющих симметричную форму и проступающих по линиям Лангера. Высыпания появляются на спине, конечностях, на груди, на шее, в паху и на других участках тела.
- Появление на коже 2-3 ярко-красных материнских бляшек (их диаметр - 4 см), усеянных чешуйками. Через неделю из этих больших пятен образуются небольшие высыпания-отсевы розового оттенка.
- Пятна-отсевы распространяются по всему телу и увеличиваются в размерах (их диаметр – 1-2 см), могут шелушиться, по форме напоминают медальоны.
- Сильный кожный зуд.
- Повышенная раздражительность.
При грамотной терапии симптомы питириаза пропадают через 5-8 недель, пациент полностью выздоравливает. Более продолжительная терапия требуется, если высыпания имеют плотные узелки, волдыри или папулы. В исключительных случаях розовый лишай переходит в экзему, развиваются гнойные воспаления кожи, фолликулиты, стрептококковые инфекции и пр. Развитию осложнений способствует чрезмерная потливость пациента, склонность к аллергии, постоянное трение кожи и неправильное лечение.
Диагностика питириаза
При обнаружении на кожных покровах подозрительных пятнышек необходимо своевременно обратиться к дерматологу. При визуальном осмотре врач оценивает характер высыпаний, их форму, размеры, расположение на теле и способен поставить правильный диагноз. После дерматоскопии дополнительно проводятся следующие исследования – биохимические анализы крови и мочи, РМП (реакции микропреципитации с антигенами), кожные соскобы с травмированных участков.
Более сложная диагностика проводится, если кожное заболевание длится более шести недель. В этих случаях отделяемое из пораженных очагов отправляют на бакпосев. Поставить правильный диагноз поможет проведение биопсии и последующие гистологические исследования. С целью отличить болезнь Жибера от других типов лишая, токсидермии, псориаза, осложненного сифилиса и других патологий проводится люминесцентная диагностика, проверка соскоба на наличие патогенных грибков, делаются RPR-тесты на сифилис и пр.
Читайте также:

