Букки при гипертрофических рубцах
Обновлено: 17.04.2024
Келоидный рубец – это результат избыточного разрастания рубцовой ткани. Выглядит он как твердый, гладкий, жесткий, узелковый нарост, часто – различных оттенков красного цвета. Многие ошибочно называет его термином «коллоидный рубец», что является грамматически неверным названием.
Келоидные рубцы (келоиды) могут начать формироваться как сразу после получения травмы, так и спустя несколько месяцев. Они могут быть значительно большего размера, чем сама первоначальная рана. В отличие от других типов шрамов – этот тип рубцов/шрамов никогда не светлеет и не становится незаметным со временем.
Келоидный рубец: фото
Возникают они на любой части тела, где было повреждение кожи, однако наиболее подвержены образованию келоидов следующие части тела: грудь, плечи, шея, колени, лодыжки, мочки ушей.
Келоидный рубец и гипертрофический рубец – в чем отличие?
Обычно, после полученной травмы организм запускает процесс заживления, в результате чего на поверхности кожи (на месте бывшей раны) образуется обычный плоский шрам. По неизвестным пока науке причинам шрам может внезапно начать утолщаться, т.е. возникает гипертрофия рубцовой ткани. Гипертрофия может быть двух типов, и в зависимости от ее типа – возникает либо гипертрофический рубец, либо келоидный.
-
Гипертрофический рубец (рис.7-9) –
образуется, если гипертрофия ограничивается площадью и размерами самой раны. Чаще всего гипертрофические рубцы начинают развиваться в течение первых двух месяцев после травмы, и при этом быстро краснеют. Разрастание происходит сроком до 6 месяцев, после чего обычно происходит спонтанная регрессия (останавливается в росте или даже немного уменьшается).
Весь этот процесс, как правило, занимает 1 год, не более. Своевременное лечение (инъекции кортизона или стероидов) может ускорить процесс регрессии.
Другие симптомы келоидных рубцов –
Келоидные рубцы могут быть как телесного цвета, так и красного, розового и более темных цветов. Они могут быть гладкими, узловатыми или шаровидными, или просто выступать над кожей кусками. Если в первый год образования келоида на него попали солнечные лучи, то рубец может навсегда стать темнее окружающей кожи. Иногда келоидный рубец вызывает зуд, раздражение или боль (причем эти симптомы могут ухудшаться от трения одежды).
Келоидные рубцы: причины возникновения
В процессе заживления раны фибробласты начинают активно синтезировать коллаген. Иногда, по какой-то причине фибробласты начинают производить коллагена больше, чем это необходимо для нормального процесса заживления раны. В этом случае рубец начинает разрастаться, образуя келоид. Согласно исследованиям, в келоидных рубцах синтез коллагена в 20 раз выше, чем в нормальных рубцах и шрамах.
Келоиды могут развиваться от различных повреждений кожи, включая –
→ хирургические разрезы,
→ раны на коже после травм,
→ уколы при вакцинации,
→ при акне (угрях и прыщах), ветрянке,
→ при пирсинге различных частей тела (включая проколы мочек ушей).
Хирургическое удаление рубцов и шрамов –
Гораздо легче предотвратить появление келоидных рубцов, используя для этого специальные мази или силиконовые пластыри, чем лечить уже появившиеся рубцы. Хирургическое лечение заключается в иссечении келоидного рубца при помощи скальпеля или хирургического лазера. Хирургическое удаление рубцов и шрамов лазером не стоит путать с процедурой лазерной шлифовки рубцов. Последняя является консервативной нехирургической процедурой.
Однако, для келоидных рубцов хирургические методы лечения достаточно рискованны, т.к. операция может вызвать образование аналогичного или даже большего по размеру келоида на месте прежнего. Поэтому, если все же иссечение применяется, то сразу после операции используются все возможные превентивные меры во избежание рецидива –
→ специальные мази от рубцов,
→ кортикостероидные препараты,
→ длительное ношение давящей повязки или компрессионного белья после операции.
Иссечение келоида при помощи хирургического лазера: видео
Не хирургические методы лечения келоидов –
Помимо хирургического метода лечения, существуют другие варианты лечения, которые позволяют значительно уменьшить размер келоида, а также сделать его более светлым.
1. Лазерная шлифовка рубцов –
Это один из распространенных методов борьбы с рубцами, причем не только келоидными, но и гипертрофическими. Обычно для этого используются фракционные лазеры, аргонный лазер, неодимовый лазер (YAG), СО2-лазеры (углекислотные), импульсные лазеры на красителе. Лазерная шлифовка рубцов помогает сделать рубцы более плоскими и менее красными. Лечение является безопасным и не слишком болезненным, но обычно требуется несколько сеансов.
На первом видео представлена лазерная шлифовка рубцов: фото до и после
На втором – лазерная шлифовка келоидных рубцов, комбинированная с инъекциями стероидов.
2. Инъекции кортикостероидов –
Кортикостероиды уменьшают чрезмерное рубцевание за счет следующих эффектов:
→ они снижают пролиферацию и активность фибробластов,
→ уменьшают синтез коллагена,
→ уменьшают синтез глюкозаминогликанов,
→ сокращают синтез медиаторов воспаления.
Чаще всего в качестве кортикостероида используется «триамцинолон ацетонид» (ТАС) в концентрации от 10 до 40мг. Для лучшей эффективности кортикостероиды используются в комбинации с другими методами удаления рубцов (особенно с криотерапией), что снижает риск рецидивов на 50-100%.
3. Криотерапия –
Жидкий азот вызывает повреждение клеток. Обычно, для достижения желаемого эффекта проводят 1, 2 или 3 цикла замораживания-оттаивания, продолжительностью 10-30 секунд каждый. Может потребоваться повторные процедуры каждые 20-30 дней. Исследования показали, что эффективность этого метода составляет 51-74% без рецидивов в течение 30 месяцев наблюдения.
Возможные побочные эффекты –
→ боль,
→ постоянная депигментация кожи в месте воздействия.
Криотерапия, комбинированная с инъекциями стероидов: видео
4. Прессотерапия (давящие повязки) –
Издавна известно, что давление оказывает истончающее воздействие на кожу. Снижение количества коллагеновых волокон в гипертрофических и келоидных рубцах под давящими повязками было доказано с помощью данных электронной микроскопии.
Компрессионные методы лечения включают в себя точечную (кнопочную) компрессию, давящие повязки, эластичные бинты, специальные пластыри на основе силикона… Исследования показали, что если использовать пластыри с силиконом (Mepiform, Spenco) с самого начала, то это улучшает состояние рубцов у 60% пациентов. Однако, такие пластыри нужно носить носить 24 часа в течение нескольких месяцев, что сложно выдержать.
5. Мазь от рубцов или крем от рубцов –
Практически любая современная мазь для рассасывания рубцов и шрамов содержит силикон, который (по недавним исследованиям) создает воздухонепроницаемую пленку, чем отлично увлажняет рубцы, придает им эластичность и мягкость. А это, в свою очередь, является хорошим фактором для нормального заживления и формирования малозаметного плоского шрама.
Пример наружных средств от рубцов –
-
(силикон + диоксид кремния) – на рис.10,
- Кело-Кот (содержит силикон + полисилоксан) – на рис.11,
- Зерадерм ультра (силикон + витамины Е и К + коэнзим Q10 + UV-фильтр 15)
- Скаргард (силикон + гидрокортизон + витамин Е), (содержит коллагеназу животного происхождения). (содержит гепарин натрия + экстракт лука + аллантоин),
- силиконовые пластыри Мепиформ, Дерматикс и др. (рис.12).
Мазь от рубцов после операции необходимо начать использовать только после заживления шва, то есть полного отпадания корочек. До этого времени корочки можно смазывать Пантенолом, Д-Пантенолом, Декспантенолом или другими подобными средствами. Имейте в виду, что ни в коем случае нельзя отковыривать корочки самостоятельно, они должны отпасть сами!
Мазь для рассасывания рубцов и шрамов: отзывы
Использовать или не использовать мазь или крем от рубцов и шрамов – отзывы показали противоречащие результаты. Анализ показал, что склонность к образованию рубцов полностью зависит от самого организма и его предрасположенности к келоидам на клеточном уровне.
Нам встречались отзывы, когда люди мазали рубцы всеми возможными дорогими и не очень дорогими мазями и кремами от рубцов, и все равно у них образовывались келоиды. А некоторые отзывы наоборот, отмечали, что совершенно ничего не делали со своими рубцами и со временем они превращались в едва заметные белые ниточки шрамов. Хуже от того, что вы будете использовать какую-нибудь мазь для рассасывания рубцов и шрамов – точно не будет, и в любом случае использование этих средств все же снижает риск образования грубых шрамов и келоидов.
6. Интерферон –
Недавние исследования показали, что применение интерферонов может помочь в уменьшении размера келоида, хотя пока нет точных данных о продолжительности эффекта такой терапии. В настоящее время медики часто рекомендуют этот метод как вспомогательный метод лечения. Лечение проводится путем использования кремов, содержащих «имиквимод 5%» (препараты «Aldara», «Zyclara»).
7. Лучевая терапия –
Ее стараются применять только в исключительных случаях, из-за риска возникновения рака.
8. Перспективные методы –
В настоящее время проводятся исследования других методов лечения келоидных рубцов. Направление исследований:
→ использование экстракта лука,
→ использование препарата «фторурацил» (5-ФУ),
→ внутренняя криотерапия (замораживание рубцовой ткани изнутри самого келоида).
9. Коллагеновый гель Коллост от рубцов: отзывы
На рынке в последнее время появляются и другие средства, обещающие улучшить состояние кожи и рубцов. Например, коллагеновый гель Коллост от рубцов – отзывы об эффективности препарата для лечения именно рубцов как таковые отсутствуют, но мы проанализировали состав и механизм действия препарата, чтобы определить саму возможность лечения этим препаратом.
Препарат состоит из гиалуроновой кислоты или коллагена животного происхождения, и сделан в форме 7 и 15% гелей, которые вводят инъекционно. Согласно составу и самой инструкции, препарат наоборот помогает выработке кожей собственного коллагена. Следовательно препарат может быть показан только для лечения атрофических рубцов, но никак не келоидных или гипертрофических, при которых коллагена вырабатывается и так в 20-30 раз больше, чем нужно.
Надеемся, что наша статья оказалась Вам полезной!
Автор: врач Каменских Кирилл Валерьевич , челюстно-лицевой хирург, имеющий повышение квалификации в сфере эстетической косметологии (мезотерапия, ботулотоксины, контурная пластика, нитевой лифтинг, пилинги и др.)
Избавиться от таких рубцов и шрамов можно разными способами, но один из самых эффективных – букки-терапия.
Для начала важно понять, каким может получиться рубец и отчего зависит его внешний вид. Формально все рубцы делятся на два вида - полученные в результате хирургического разреза и травмы. Хирургические разрезы как правило ушивают. И здесь важно, какую технику и шовный материал использовал доктор. При внутрикожном косметическом шве, рубец получается тонким и деликатным, при узловом, поперечном разрезу, на месте шва могут остаться белые полоски, которые специалисты называют «железнодорожным полотном». Если же рана получена в результате травмы и кожные края не совмещались, рубец чаще всего получается еще более широким и грубым.
Своим названием букки-терапия обязана американскому ученому немецкого происхождения Гренцу Букки, сумевшему получить «ультрамягкий» диапазон рентгеновского излучения.
Иногда даже качественно ушитый разрез и небольшая царапина заживают не так, как хотелось бы. Через несколько месяцев почти сформировавшийся шрам внезапно начинает утолщаться, расти вверх и в стороны, появляются неприятные ощущения – покалывание, зуд, и даже боль, которая может стать постоянной и усиливаться при малейшем прикосновении к рубцу. Так формируются гипертрофические или келоидные рубцы. Граница между ними условна: в основе обоих лежит обильное разрастание соединительной ткани в зоне рубца, чаще всего обусловленное генетически. Врачи чаще называют увеличивающийся рубец гипертрофическим, а растущий дальше, зудящий и болящий – келоидным. Не исключено, что это лишь стадии одного процесса.
Причина образования грубых рубцов окончательно не выяснена. Безусловно играет роль наследственность: если один из родителей страдал от келоидов, велик шанс что это передастся и вам. Есть материалы, свидетельствующие о том, что появление рубцов может зависеть от функции надпочечников
Кроме лечения грубых рубцов, букки-терапия применяется при:
-Акне, в том числе подростковых и лекарственных
-Хроническом кожном зуде.
А еще существуют участки тела, которые облюбовали келоиды, прежде всего это лицо, шея, грудь и спина. Увеличение рубца можно спровоцировать, так, гипертрофические рубцы часто формируется на груди у женщин после операций. Поскольку нормальному заживлению рубца в этом случае препятствует постоянное растягивание кожи молочными железами. Чтобы избежать проблем, нужно с первого дня после операции носить специальный фиксирующий бюстгальтер и предпринимать весь комплекс мер профилактики.
Как же избежать появления келоида?
Многое зависит от хирурга: хорошо сопоставленные края разреза заживают быстрее и шрам выглядит лучше, а косметический шов лучше любого другого. Не менее важен период заживления. Необходимо своевременно посещать перевязки и, если использовался нерассасывающийся шовный материал, вовремя снять швы. С 3-4 недели после операции или травмы можно начать использовать специальный крем, задача которого затормозить разрастание соединительной ткани. По данным ряда исследование, применение местных средств может замедлить, а в ряде случаев - остановить пролиферацию рубца. Если же признаки разрастания соединительной ткани в рубце все-таки появились, наиболее эффективным будет курс букки-терапии.
В основе этого метода лежит рентгеновское излучение, но настолько «мягкое», что по своим характеристиками оно находится на границе между рентгеновским и ультрафиолетовым. Отличительной его чертой является сверхкороткая длина луча, не проникающего глубже подкожной клетчатки. По данным клинических исследований, 88% от всего излучения действует поверхностно, и лишь 12% проникают в дерму. Для воздействия на кожные рубцы большего и не требуется. В разы меньшая лучевая нагрузка отличает букки-терапию от лучевой терапии онкологических заболеваний - метода родственного, но значительно более серьезного. Дерматологи уверяют, что никаких рисков, связанных с облучением, при правильном применении букки-терапии нет.
Основной механизм лечебного воздействия букки-лучей на гипертрофические и келоидные рубцы - фибринолитическая и цитостатическая активность. Первое означает разрушение лишней соединительной ткани, второе- торможение деления клеток, формирующих келоид. Однако, келоидные рубцы обладают высокой радиочувствительностью только в процессе своего созревания. Поэтому, застарелые, давно созревшие келоиды поддаются букки-терапии значительно хуже только формирующихся. Поэтому, если вы заметили, что ваш рубец проявляет признаки активности: краснеет, набухает, зудит и чешется, не откладывая посетите дерматолога, возможно, самое время начать букки-терапию.
К образованию келоидов склонны:
- Женщины и мужчины в возрасте от 10 до 35 лет
-Страдающие сахарным диабетом, туберкулезом, нарушением работы щитовидной железы.
-Люди с нарушением работы надпочечников и сниженным уровнем глюкокортикоидов в крови.
-Темноволосые, кареглазые, со смуглой кожей.
На ранней стадии формирования рубца зачастую бывает достаточно одного сеанса, чтобы рубец «замер» и больше не беспокоил. Одного сеанса достаточно и в случае, когда у пациента семейный келоидный анамнез или келоиды уже были раньше, а значит облучение раны нужно провести сразу же после снятия швов. Что и делают многие пластические хирурги. При застарелом келоиде, наиболее эффективный способ лечения - хирургическое удаление рубца с дальнейшим проведением одного или нескольких сеансов букки. Наиболее эффективными и безопасными считаются 4-5 сеансов с разницей в 1-1,5 месяца. Эффективность букки-терапии при свежих келоидных рубцах достигает 98%, а лучевая нагрузка одного сеанса не превышает 1,5% от рентгеновского исследования.
Журнал "Здоровье"№5 2017
Журнальный заголовок: "ПО АЗ-БУККИ УДАЛЕНИЯ ШРАМОВ "
Гипертрофический рубец – это избыточное разрастание фиброзной соединительной ткани при патологическом заживлении кожной раны. Косметический дефект образуется при обширных поражениях кожи с неровными краями, врожденной предрасположенности, неадекватной хирургической помощи и чрезмерном натяжении тканей. Рубец выступает на несколько миллиметров над кожей, имеет багровый или розовый цвет, по форме и размерам соответствует ране. Диагностика проводится путем осмотра, в сомнительных ситуациях назначается патоморфологическое исследование. Коррекцию гипертрофических шрамов выполняют инъекциями, методами крио- и лазерной деструкции, пластической хирургии.
МКБ-10
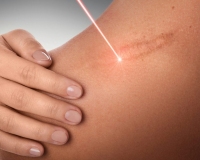


Общие сведения
Физиологическая регенерация должна завершаться образованием нормотрофического рубца, который не выступает над уровнем кожи и со временем становится почти незаметным. Однако у многих пациентов наблюдаются нарушения регенераторных процессов, поэтому гипертрофические рубцы – серьезная проблема для всех направлений современной хирургии. Видимый эстетический недостаток и сложности в коррекции объясняют высокую актуальность гипертрофических шрамов, требуют от врачей разработки новых методов их эффективной маскировки и удаления.

Причины
Характер рубцевания и внешний вид зажившей раны во многом определяется этиологией кожного повреждения. По причинам появления рубцы бывают посттравматические, послеоперационные, образовавшиеся на месте патологических кожных элементов или вследствие лучевой терапии. Формированию патологического гипертрофического шрама на месте раны способствуют следующие факторы:
- Характер повреждения. Патологические рубцы чаще возникают при рваных, разможженных и укушенных ранах, когда травматизация кожи не соответствует линиям Лангера. Предрасполагающим фактором является заживление вторичным натяжением, нагноение и воспаление места травмы.
- Избыточное натяжение тканей. Такая ситуация встречается при ушивании и пластической коррекции рубца без пересадки кожи, когда собственные ткани пациента стягиваются для закрытия дефекта. В месте натяжения нарушается образование структурной соединительной ткани, возникают гипертрофические явления.
- Опасная локализация. Патологические рубцы в основном образуются по передней поверхности шеи, в области мочки уха. Это объясняется различными механическими свойствами кожи на разных участках тела, что оказывает значимую роль на процессы регенерации.
- Склонность к патологическому рубцеванию. Доказаны генетические и иммунные варианты предрасположенности к образованию гипертрофических и келоидных рубцов. У таких пациентов патологические шрамы образуются даже при отсутствии других провоцирующих факторов.
Патогенез
Классическое заживление раны длится до 1 года, завершается образованием рубца. В первые 10 суток наблюдается острое воспаление, которое в последующий месяц приводит к активному фибринолизу и образованию рыхлой соединительной ткани. На протяжении 2-3 месяцев после кожного повреждения ткани уплотняются, образуется прочный шрам. Окончательная перестройка рубца происходит 4-12 месяцев, именно в этот период появляются гипертрофические изменения.
При гипертрофическом процессе незрелая соединительная ткань располагается в субэпидермальном слое. Патоморфологически она представлена тонкими пучками коллагена, отдельными эластиновыми волокнами, избыточным количеством внеклеточного матрикса. Наблюдается большое число плазматических клеток, однако гигантские фибробласты отсутствуют. Сверху образование покрыто ровным слоем эпидермиса.

Классификация
Гипертрофический рубец – один из классических вариантов шрамов, согласно клинико-морфологической систематизации. В практической дерматологии используются и другие виды классификации, чтобы наиболее точно описать особенности кожной регенерации и подобрать методы коррекции патологических случаев. Существует несколько критериев систематизации рубцовых изменений:
- По возрасту: незрелые (до 3 месяцев), умеренно зрелые (3-12 месяцев), зрелые (старше 1 года).
- По конфигурации: линейные, дугообразные, зигзагообразные, звездчатые и другие варианты неправильной формы.
- По цвету: розовые, багрово-красные, цианотичные, белесоватые, пигментированные.
- По размеру: малые (до 1 см), средние (1-2 см), крупные (до 4,5 см), обширные (более 4,5 см).
Симптомы гипертрофического рубца
Такой тип шрама начинает расти спустя 3-4 недели после травмы, его увеличение в размерах продолжается в среднем 5-6 месяцев. Гипертрофический рубец имеет красноватый или синюшный оттенок, по размеру и форме соответствует границам раны, возвышается над поверхностью здоровой кожи не более чем на 4 мм. Со временем образование приобретает светло-розовый или телесный оттенок, спустя 12-18 месяцев возможна его частичная спонтанная регрессия.
Поверхность гипертрофического рубца неровная с выступающими участками, кожа над ним матовая. Его контуры четко очерчены, однако края плавно переходят на окружающие кожные покровы и постепенно сливаются с ними. В местах постоянного трения шрам покрывается ороговевшими наслоениями и небольшими язвами. При этом пациента беспокоит болезненность, сильный зуд, мокнутие или выделение сукровицы.
Осложнения
Гипертрофические рубцы не угрожают жизни и здоровью человека. Их основной проблемой является косметический дефект, особенно при локализации на лице и открытых участках тела. Крупные и заметные шрамы сказываются на психологическом состоянии пациентов, вызывают проблемы с социализацией, становятся препятствием для построения отношений с противоположным полом.
Неприятные последствия наблюдаются при расположении рубца в месте постоянной травматизации. Вследствие механического трения на его возвышающейся поверхности возникают раны и язвы, которые могут инфицироваться с развитием вторичных бактериальных осложнений. Также возникают явления гиперкератоза, которые усугубляют неэстетичный вид рубцовой ткани.
Диагностика
При образовании гипертрофических рубцов показано обследование у врача-дерматолога и хирурга. В большинстве ситуаций диагноз устанавливают на основании физикального осмотра: определяются внешние характеристики шрама, условия его появления, наличие субъективной симптоматики. При согласии пациента проводится фотографирование пораженной области тела для отслеживания динамики изменений. Дополнительные методы диагностики:
- УЗИ мягких тканей. Сонография назначается, чтобы оценить толщину и глубину залегания рубцовой ткани, исследовать характер и полноту заживления раны, исключить осложнения.
- Патоморфологическое исследование. Для изучения структуры гипертрофического рубца проводится световая и электронная микроскопия, микроскопическая морфометрия. Исследования необходимы при трудностях дифференцировки разных видов шрамов, необходимости исключить другие кожные патологии.
Дифференциальная диагностика
В клинической практике необходимо отличать гипертрофические и келоидные рубцы, которые имеют большое внешнее сходство и патоморфологические признаки. На келоидный тип шрама указывает распространение соединительной ткани за пределы повреждения, продолжающийся рост в течение многих месяцев и даже лет, интенсивные субъективные ощущения (зуд, жжение, болезненность). Патоморфологически келоид характеризуется атипичными гигантскими фибробластами.

Лечение гипертрофического рубца
Консервативная терапия
Не существует общепринятого протокола коррекции патологической рубцовой ткани. Программа лечения подбирается индивидуально для каждого пациента, основываясь на клинических особенностях, локализации, давности образования и других характеристиках гипертрофического рубца. Небольшие образования удается скорректировать нехирургическими методиками, самые эффективные из которых:
- Локальная компрессионная терапия. Давящие силиконовые пластины и эластичные бинты замедляют разрастание рубцовых тканей, способствуют образованию шрамов нормотрофического типа.
- Инъекции кортикостероидов. При маленьких свежих шрамах гормоны угнетают чрезмерное образование фибробластов и коллагена, замедляют темпы роста соединительной ткани. Уколы глюкокортикоидов проводятся, пока рубец не сравняется по высоте с поверхностью кожи.
- Физиотерапия. Для сокращения объема соединительнотканных волокон применяются фибринолитические ферменты (лидаза, коллагеназа), которые вводятся методами электрофореза и ультрафонофореза.
- Криодеструкция. Для неинвазивного удаления гипертрофического рубца применяется жидкий азот, который наносится на очаг поражения, замораживает патологические ткани и разрушает их. Для достижения хорошего косметического эффекта проводится несколько сеансов.
- Лазерная шлифовка. Коррекция гипертрофических разрастаний выполняется абляционными лазерами, которые удаляют неструктурную соединительную ткань и сглаживают контуры шрама. В основном применяется фракционный метод лазерной шлифовки, который отличается коротким периодом реабилитации.
Хирургическое лечение
Оперативная коррекция рубцовых тканей показана при неэффективности лекарственных и малоинвазивных методов лечения. Хирургическое вмешательство направлено на иссечение патологических разрастаний соединительной ткани, ликвидацию чрезмерного натяжения кожи. Вторичные раневые дефекты закрываются с помощью местных или перемещенных кожных лоскутов, дермотензии с применением тканевых эспандеров.
Прогноз и профилактика
Небольшие по размеру гипертрофические рубцы успешно корректируются инъекционными, аппаратными или хирургическими методиками. При крупных шрамах и генетической склонности к патологической регенерации прогноз менее благоприятный: комплексная терапия уменьшает размеры и бугристость рубца, однако достичь нормотрофии и полностью скрыть дефект зачастую не удается.
Профилактика патологического рубцевания заключается в своевременной и квалифицированной помощи хирургов при серьезных травмах, адекватной иммобилизации в раннем периоде заживления, соблюдении этапности хирургического лечения. При обширных повреждениях кожного покрова с самого начала лечения требуется консультация пластического хирурга для выбора оптимального метода закрытия дефектов, чтобы минимизировать формирование шрамов.
3. Лечение гипертрофических и келоидных рубцов/ Г.Э. Карапетян// Фундаментальные исследования. – 2013. – №3.
4. Применение ферментов при лечении больных с гипертрофическими рубцами/ Б.А. Парамонов, И.И. Турковский, С.В. Бондарев// Вестник хирургии. – 2007.
Келоидный рубец – это ограниченное доброкачественное разрастание соединительной ткани, чаще возникающее после травм, термических и химических ожогов кожи, акне. Клиническая картина характеризуется образованием плотного, красного рубцового валика, наличие которого иногда сопровождается зудом, жжением, локальным повышением температуры. Диагностика основывается на клинической картине, анамнезе заболевания и дифференциации с гипертрофическими рубцами. Лечение келоидов включает глюкокортикоиды в различных формах, крио- и лазеротерапию, массаж, компрессионные повязки, интерфероны, хирургическое иссечение.
МКБ-10
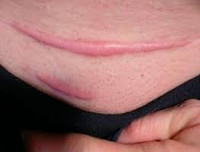
Общие сведения
Келоидный рубец – одна из разновидностей патологических рубцов, относится к группе псевдоопухолевых фиброматозов. Из всех видов рубцов келоид занимает второе место по распространённости (после гипертрофического рубца) среди европейцев и первое место среди населения южно-африканских стран. Точных статистических данных нет. Это связано с низким количеством обращений пациентов к врачу при отсутствии прогрессивного разрастания и выраженной клинической картины. К образованию келоидных рубцов более склонны мужчины, что связано с повышенной частотой получения травм, а также лица с гормональными нарушениями.

Причины
Этиологические факторы возникновения келоидов разнообразны. Основными причинами являются хирургические вмешательства, ожоги, однако триггером возникновения рубца у предрасположенных лиц может послужить даже микротравма. Развитию келоидов также способствуют некоторые кожные заболевания (прежде всего, акне), протекающие с воспалением глубоких слоев кожи и грубым рубцеванием. Нередко рубцовая ткань формируется в местах инъекций, татуировок, пирсинга, особенно в случае их осложнения нагноительным процессом. Среди предрасполагающих факторов наибольшее значение играют:
Патогенез
Механизм келоидного рубцевания достоверно не установлен, однако известно, что келоид является результатом нарушения процесса нормальной регенерации кожи. Для келоидного рубца характерно разрастание плотной соединительной ткани шире первоначальных границ раны. По всей видимости, это обусловлено избыточной выработкой фибробластами коллагена I типа и его чрезмерным сосредоточением в зоне рубца. При патоморфологическом исследовании в рубцовой ткани обнаруживаются широкие гиалинизированные пучки коллагена тускло-розового цвета. Существует ряд исследований, которые доказывают наличие взаимосвязи нервно–эндокринной нарушений и частоты возникновения келоидных рубцов. В норме по мере созревания рубцовой ткани происходит уменьшение ангиогенеза, но в келоидах идет постоянное образование неососудов, что обусловливает их гиперемию.
Классификация
Все рубцы разделяют на нормотрофические, гипертрофические, атрофические и келоидные. Для первых трёх типов характерно стадийное формирование, светлый цвет при окончательной трансформации (цвет нормальной кожи), положительный и хороший ответ на терапию. Келоидный рубец отличается от остальных патогенезом, быстрым и неконтролируемым ростом, трудностями в лечении. В клинической дерматологии келоиды делятся на:
- Истинные (спонтанные). Образуются без видимых причин, однако, считается, что им может предшествовать микротравма, разрешившиеся гнойничковые высыпания. Излюбленная локализация – лицо и грудь. Истинные келоиды часто имеют причудливую форму с ветвящимися отростками, отходящими от основного рубца.
- Ложные (рубцовые). Возникают на месте поврежденной кожи после операций, порезов, ожогов, фурункулов, акне. Не имеют определенной локализации. Форма ложных рубцов линейная, кожа над ними склонная к изъязвлению.
- Келоидный фолликулит (келоид акне). Встречается у мужчин. Представляет собой фолликулярный дерматит волосистой части головы. Высыпания (папулы и пустулы) обычно располагаются в области затылка.
По стадии развития келоиды подразделяются на активные (растущие) и неактивные. Активный келоид находится в процессе роста и вызывает такие симптомы, как зуд, иногда переходящую в боль, онемение, гиперемию. Неактивный келоид не растёт и не беспокоит. По сроку давности рубцы классифицируют на молодые и старые. Молодым рубцам менее 5 лет, они имеют красный цвет и блестящую поверхность. Старые рубцы старше пяти лет, их окраска приближается к цвету кожи, а поверхность неровная.
Симптомы келоидных рубцов
В области предшествующей травмы или спонтанно возникает чётко ограниченное, плотное, бугристое разрастание келоидной ткани. Рубец синюшно-красного цвета, толстый, зудящий. Покрывающая келоид кожа атрофически истончена, не содержит потовых и сальных желёз, волосяных фолликулов и пигментных клеток, т. е. этот участок кожи никогда не загорает, на нем не растут волосы. Иногда наблюдаются телеангиэктатически расширенные сосуды.
Келоиды отличаются неудержимым ростом и распространением на здоровые участки кожи. Их рост начинается после 10–12 недели заживления, площадь распространения рубцовой ткани намного больше, чем полученная рана. Спонтанные келоиды особенно часто локализуются на лице шее, верхней части туловища, в частности, в области грудины. Наиболее типичные жалобы пациентов с келоидами ‒ неприятные ощущения в области рубца: боль при надавливании, повышенная чувствительность к различным раздражителям, назойливый зуд, иногда переходящий в невропатическую боль.
Осложнения
По мере увеличения глубины и размера рубца возрастает вероятность развития системных нарушений из-за гипертрофии соединительной ткани. На месте некоторых ран впоследствии образуются выраженные контрактуры, имеющие значительные функциональные и эстетические последствия. При наличии предрасположенности к патологическому рубцеванию на месте удаленного келоидного рубца может образовываться новый келоид, который быстро увеличивается в размерах и занимает ещё большую площадь.
Диагностика
Постановка диагноза не представляет особых трудностей и опирается на клинику и анамнез заболевания. Из базовых лабораторных данных исследуют гормональный статус и липидный профиль, которые могут быть изменены. Келоидные рубцы следует отличать от гипертрофических: последние обычно толстые, плотные, белые, с бугристой поверхностью, нередко с поперечными трещинами, возникаю при отсутствии генетической предрасположенности после травм или операций, в отличие от келоидных, не выходят за пределы первичного дефекта. Важным отличием гипертрофических рубцов является их отклик на лечение: хирургическая эксцизия даёт стойкий удовлетворительный косметический результат.
Лечение келоидных рубцов
Келоиды трудно поддаются терапии. Для того чтобы определить глубину, распространённость и способ лечения, необходима консультация хирурга и дерматолога. Грамотный план действий, включающий правильный выбор терапевтической тактики, учет предрасполагающих этиофакторов и эмоциональную поддержку, способствует оптимальным результатам. В отношении келоидов используются следующие виды лечения:
- Местная медикаментозная терапия. До образования корки на рубце можно использовать заживляющие мази и крема на основе пантенола. После формирования келоида в течение нескольких недель или месяцев наносится силиконовый крем или накладывается силиконовый пластырь. Силикон создаёт воздухопроницаемую мембрану, которая благоприятна для регенерации кожи. В случае свежих келоидов достигнуть ремиссии можно, применяя местно глюкокортикоиды либо в форме мазей под окклюзией, либо (что эффективнее) в форме внутриочаговых инъекций кристаллической суспензии.
- Физические методы. Широко используемым безопасным и безболезненным методом является лазерная шлифовка рубца. Лазерная терапия уменьшает размер рубца, снимает красноту и предотвращает повторный рост. При удобном анатомическом расположении келоида можно достичь некоторого регресса с помощью компрессионной повязки. Криотерапия используется только при лечении небольших рубцов на закрытых участках тела, поскольку достаточно болезненна и вызывает депигментацию кожи. Лечение жидким азотом проводится в несколько циклов (до 5 сеансов), чаще применяется в комбинации с другими методами.
- Массаж рубца. Ограниченные плотные келоидные тяжи можно размягчить регулярным массажем. Наиболее актуален данный вид лечения в районе суставов: как только рубец становится стабильным (через 3-4 недели), необходимо противодействовать укорачиванию рубцовой ткани массажем. Не используется в случае инфицирования и при прогрессивном росте рубца (более 1 см в неделю).
- Хирургическое лечение. От хирургических вмешательств рекомендуется воздержаться, после иссечения рубца чаще всего следует образование нового келоида, особенно, если во время операции затрагивают здоровую ткань. Поэтому следует проводить только частичные эксцизии, а затем инъекции глюкокортикоидов или криотерапию, иногда рентгеновское облучение.
- Особые методы лечения. В дерматологии лечение интерферонами и лучевой терапией используют в редких случаях из-за системного воздействия на организм. Несмотря на то, что при применении интерферона келоид уменьшается в размере, нет сведений о продолжительности эффекта. Лучевая терапия используется исключительно при крайней необходимости, т. к. увеличивает риск возникновения злокачественных новообразований.
Прогноз и профилактика
Прогноз зависит от объёма и местоположения рубца, состояния организма (наличия патологий со стороны эндокринной и нервной системы), предрасположенности к распространению, быстрой диагностики и грамотной комбинации различных видов терапии. Профилактика включает в себя предотвращение ожогов, грамотное и раннее лечение угревой болезни, щадящие хирургические разрезы, возможное ограничение инъекций и пирсинга. При наличии данной патологии у родственников стоит исключать вышеперечисленные факторы и защищать себя от всевозможных микротравм, которые могут послужить пусковыми механизмами в развитии рубцов келоидного типа.
1. Профилактика и лечение келоидных рубцов/ Левин И.И., Саркисян В.М.// Здоровье и образование в XXI веке. – 2007 - №12.
2. Федеральные клинические рекомендации по ведению больных с келоидными и гипертрофическими рубцами. – 2015.
3. Профилактика и лечение патологических рубцов в хирургической практике/ Черняков А.В. // Русский медицинский журнал. – 2017 - №28.

После удаления родинок, ожогов и других травмирующих действий на кожу остаются некрасивые рубцы. Они разные по форме, внешнему виду и причинам появления, но сегодня мы поговорим о самом неприятном из них — о келоидном рубце.
Что такое келоидный рубец и как он выглядит
Келоидный рубец представляет собой разрастание соединительной ткани на травмированном месте кожи. Это грубый рельефный шрам красного цвета, который со временем увеличивается, зудит, чешется и значительно превышает размеры первоначальной раны.
Чаще всего келоидные рубцы образуются в зоне декольте, на спине, шее, лице и на мочках ушей.
Причины появления келоидных рубцов
Есть люди, генетически предрасположенные к рубцам: это связано с повышенным синтезом коллагена при травмировании кожи. В месте заживления раны коллагеновых волокон образуется слишком много, поэтому быстро растет выпуклый рубец. Замечено, что темнокожие люди и люди с азиатской внешностью чаще других имеют склонность к образованию келоидных рубцов.
Некоторые специалисты считают, что кожа, склонная к келоидным рубцам, чаще встречается у людей, имеющих определенные пищевые привычки. Потребление мяса большими порциями и протеина (спортивное питание) способствует активной выработке коллагена.
Чтобы уберечь себя от образования келоидного рубца, важно знать несколько важных правил.
Рассмотрим факторы, которые влияют на заживление раны, а значит, и на формирование шрама. Они бывают локальные и общие.
- Кровоснабжение. Чем лучше кровь поступает к поврежденным тканям, тем быстрее идет процесс заживления.
- Направление раны. Если разрез располагается параллельно частым движениям конечностей (например, рана на лодыжке неизбежно задевается при ходьбе), то риск образования келоида увеличивается.
- Попадание грязи или инфекции.
- Гематома.
- Количество и качество хирургической нити, с помощью которой накладывались швы.
- Возраст. В детстве и юности организм вырабатывает достаточно коллагена и эластина, чтобы раны затягивались быстро и практически без следов. В зрелые годы необходимые вещества вырабатываются с нарушениями в сторону дефицита либо переизбытка, последнее фактически означает склонность к образованию рубцов.
- Иммунитет. При травме иммунная система уничтожает инородные микроорганизмы. Слабая защита способствует инфицированию поврежденного участка.
- Истощение и дефицит витаминов приводят к нарушению обменных процессов и затрудняют нормальное заживление ран, так как организму требуются источники энергии и материал для формирования новых тканей. Кожа, склонная к образованию рубцов, как правило, заметно истощена либо отличается повышенной жирностью и угревыми высыпаниями.
- Ряд заболеваний, например, сахарный диабет и почечная недостаточность. При них нарушается углеводный обмен в тканях, снижается иммунитет, и вследствие этого появляется предрасположенность к келоидным рубцам.
- Онкологические заболевания, гормональные нарушения и необходимость проведения химиотерапии или лучевой терапии.
Виды келоидных рубцов
Келоиды — самые трудные в лечении шрамы. Они отличаются патологически высокой выработкой коллагена и способностью разрастаться со временем, поражая здоровые участки кожи.
Выделяют несколько типов келоидов:
- Истинные (спонтанные). Видимых причин для их возникновения, как правило, нет. Специалисты считают, что склонность к рубцам возникает из-за микротравм. Чаще всего истинные келоиды наблюдаются на лице и груди. Шрамы имеют причудливую форму с ветвящимися отростками, отходящими от основного шрама.
- Ложные (рубцовые). Ложный келоид образуется после операций, порезов, ожогов, фурункулеза и акне. Линейный, может появиться на любом участке тела. Такой рубец может образоваться после выдавливания воспалительного элемента (прыщика) и даже от небольшой царапины.
- Келоидные акне. Обычно встречаются у мужчин. Представляет собой фолликулярный дерматит волосистой части головы. Высыпания (папулы и пустулы) обычно располагаются на затылке.
Также по времени и развитию рубцы классифицируются на активные (растущие) и неактивные.
Активный келоид увеличивается и вызывает зуд, боль, онемение, гиперемию.
Неактивный не беспокоит и находится в стабильном состоянии.
Келоиды классифицируют и по возрасту. Молодым рубцам менее 5 лет, они имеют красный цвет и блестящую поверхность. Старые рубцы образовались более 5 лет назад, их окраска приближается к цвету кожи, а поверхность неровная.

Профилактика келоидных рубцов
Предсказать поведение рубца после травмы невозможно, но можно сократить риски появления келоидных рубцов. В этом помогут силиконовые гели и пластыри, за счет давления на поврежденную область они препятствуют росту рубцовой ткани. Данный метод эффективен только в начале формирования рубца (первые полгода). Силиконовые средства улучшают гидратацию в рубцово-измененной коже и создают кислородное голодание, благодаря которому сосуды в рубце уменьшаются.
Начинать профилактику образования рубца рекомендуется через 3 — 4 недели, когда от ранки полностью отойдут корочки. Заживающее место надо держать в чистоте, мыть с мылом и ни в коем случае не снимать ороговевший слой с ранки — так вы занесете инфекцию, а это верный путь к образованию келоидного рубца!
Возможные методы лечения келоидных рубцов
Несмотря на обилие советов в интернете, народными средствами не избавиться от келоидных рубцов, они могут применяться лишь в комплексе с медикаментами, физиотерапией или косметологией.

Самые популярные способы избавления от келоидных рубцов — это медикаментозное лечение, то есть использование гелей, мазей, кремов и инъекций в сочетании с физиотерапией, например, с ультрафонофорезом или электрофорезом и введение под кожу гормонов-кортикостероидов. Также эффективна мезотерапия — инъекции в ткань рубца витаминных комплексов и лечебных веществ, рассасывающих избыточный коллаген и избыточную гиалуроновую кислоту.
Если консервативные методы не дают ожидаемого результата, то прибегают к хирургии.
Медикаментозное лечение

Аптечные и косметические средства бывают разных направлений:
- содержат интерферон;
- кортикостероиды;
- ферменты или ферментосодержащие препараты.
Содержащие интерферон средства затормаживают выработку коллагена. Иными словами, рубец перестает расти в размерах, однако, он остается на той стадии, до которой дорос сейчас. К подобному способу лечения келоидного рубца прибегают после хирургического вмешательства в виде инъекций альфа- и бета-интерферона.
Уколы делают через сантиметр по всей длине рубца, продолжительность курса длится 4 месяца.
Кортикостероиды могут вводиться как сами по себе, так и комплексно с другими веществами и какой-либо терапией. Их вводят не в сам келоидный рубец, а ближайшее место рядом с ним. Это оберегает от дальнейшего уплотнения шрама, и, несмотря на курс лечения – 5 недель, у 20–30% пациентов наблюдаются рецидивы.
В качестве профилактики повторного образования рубца терапию дополняют лазерным или хирургическим удалением шрама. Данные методы являются очень болезненными и не исключают рецидив (повторное образование рубца). Лазерная шлифовка требует длительного периода восстановления.
Ферментосодержащие препараты расщепляют избыточный коллаген и избыточную гиалуроновую кислоту – основные составляющие рубцовой ткани. За счет этого восстанавливается рельеф и цвет кожи. Рубец становится эластичным, предотвращается его активный рост.
Прессотерапия

Способ, скорее близкий к профилактике, чем к лечению, но некоторые специалисты отмечают положительный эффект.
На проблемное место накладывают различные силиконовые повязки, бинты и пластины. Считается, что постоянно сдавливаемый рубец уменьшается в размерах. К средствам прессотерапии причисляют:
- хлопчатобумажное белье и специальные бандажи (рекомендовано носить полгода, делаются по индивидуальным меркам);
- силиконовые и гелевые давящие пластины;
- жидкости на основе геля — коллодий с полисиликоном или силиконом.
Все это можно найти в любом ортопедическом салоне или аптеке, но данный способ сам по себе не сможет полностью убрать келоидный рубец. Метод прессотерапии эффективен только в комплексном терапии в сочетании с другими способами коррекции рубца.
Микротоковая физиотерапия
Во время процедуры на организм ведется воздействие слабым током, из-за чего стимулируются обменные процессы в тканях эпидермиса, келоид уменьшается в размере и разглаживается.
Этапы проведения терапии:
- обработка шрама антисептиком;
- нанесение препарата, разрушающего рубец;
- подключение прибора, воздействие на рубец током;
- удаление оставшегося лекарства салфеткой.
Процедура не сложная по исполнению, однако, к ней есть противопоказания:
- обостренные вирусные заболевания;
- плохая свертываемость крови;
- патологии с сердцем;
- обострение хронических заболеваний;
- неврологические отклонения от нормы.
Эта процедура считается малоэффективной, по сравнению с другими видами физиотерапии. К тому же она стоит недешево.
Лучевое воздействие
Подразумевает регулируемое рентгеновское излучение, разрушающее фибробласты внутри рубцовых тканей. Интенсивность лучей назначается исходя из серьезности проблемы: ведь 90% от всего потока поглотит эпидермис, и только 10% достигнут глубинных слоев кожи.
Однако терапия проводится лишь в комплексе с другим лечением, иначе риск рецидива повышается на 50%.
Противопоказания к применению:
- шрамы на лице, шее и груди;
- онкология;
- заболевания почек;
- нарушенное кровообращение.
Обычная доза облучения 15–20 Гр. Процедуру повторяют раз в 2 месяца, но не более 6 раз.
Однако лучевое воздействие считается одним из самых эффективных методов в борьбе с рубцами, независимо от причины их появления.
Удаление келоида лазером

Бывает нескольких видов лизерной шлифовки: аргоновая, углеродная и дермабразия. Цель процедуры состоит в выпаривании жидкости из соединительных тканей шрама, из-за чего он высыхает и уменьшается в размере. Мертвые клетки убирают хирургическим путем, а сама лазерная процедура проводится под местной анестезией.
Достоинства лазерного удаления:
- во время первого сеанса исчезает до 70% шрама, что говорит о быстром видимом результате;
- длительность терапии от 20 минут до полутора часов, в зависимости от сложности проблемы.
Процедура достаточно болезненная и требует длительного периода реабилитации.
Чтобы избежать рецидива, врачи советуют сочетать лазер с другими видами лечения келоидных рубцов: применение противорубцовых гелей станет отличным помощником на пути к здоровой коже.
Криометодика
Влияние на келоид жидким азотом. Он выжигает клетки рубцовой ткани, на месте которых образуется здоровая кожа. Время соприкасания рубца с азотом 10–30 секунд, при передозировке возможна пигментация, также велик риск заработать атрофический рубец. Нужно быть крайне осторожным с данным методом коррекции!
Видимый эффект достигается за 1–3 сеанса, но для лучшего результата криотерапию совмещают с гормональными уколами с глюкокортикостероидами.
Однако при больших шрамах прижигание азотом лучше совместить с хирургией. Главным недостатком метода является болезненность.
Косметология

Сделать рубец менее заметным помогут косметические процедуры. Полностью избавиться от рубца с их помощью не получится, но в сочетанной терапии эти методы очень даже эффективны:
- дермабразия;
- пилинг;
- мезотерапия.
Пилинг. С помощью пилингов можно отшлифовать рубец, выровнять рельеф кожи и устранить пигментацию. В результате кожа становится более гладкой, а рубец более эластичным.
Глубокая дермабразия — отшелушивание рогового слоя эпидермиса. Процедура чувствительная, предполагает использование аппаратной техники. Как глубоко и долго проводить сеанс, решает косметолог.
Мезотерапия — инъекции гепарина, иммуномодулятора или витаминного комплекса в проблемный участок. Оказывает противовоспалительный и смягчающий эффект.
При небольшом шраме рекомендована дермабразия или мезотерапия, а большие и застарелые келоиды удаляются в комплексе с медикаментозной терапией.
Хирургия
Назначается в крайнем случае когда другие терапии недостаточно эффективны. Иссечение келоида проводят через пару лет после его образования и в несколько этапов:
- небольшой надрез скальпелем на шраме под местным наркозом;
- края рубца сшиваются косметическими стежками для лучшего срастания надреза;
- после рассасывания швов — гормональные инъекции и ферментативная терапия.
После операции показана профилактика против рецидива, ведь свежий рубец лучше поддается коррекции. Во время реабилитационного периода часто прописывают лучевую терапию, инъекции с иммуномодуляторами и гормонами, а также наружные средства в виде гелей и мазей.
Лечение с Ферменколом

Вся продукция линейки Ферменкол содержит комплекс из 9 ферментов коллагеназы — вещества, расщепляющего избыточный коллаген и избыточную гиалуроновую кислоту до простейших элементов.
Ферменкол используют в виде аппликаций (просто мазать), а также в сочетании с физиотерапией. Так, гель Ферменкол подходит для процедур фонофореза, а Ферменкол в виде раствора — для электрофореза.
Чем быстрее вы начнете лечение келоидного рубца, тем проще и дешевле от него будет избавиться! Не упускайте возможность вернуть красивую кожу, как можно скорее.
Получить бесплатную консультацию по своей проблеме можно, задав вопрос специалисту. Вам ответят в ближайшие два дня и подскажут оптимальный метод коррекции келоидного рубца.
Помните! Молодые рубцы быстрее и проще поддаются коррекции, чем застарелые. Не упускайте время, начните заботиться о себе уже сегодня!
Читайте также:

