Будет ли зарастать кожа
Обновлено: 30.04.2024
3. Makoto Takeo, Wei Chin Chou, Qi Sun, Wendy Lee, Piul Rabbani, Cynthia Loomis Wnt activation in nail epithelium couples nail growth to digit regeneration. Published online 2013 Jun 12. doi: 10.1038/nature12214 [PubMed]
5. Yingzi Yang Wnt signaling in development and disease. Published online 2012 Apr 20. doi: 10.1186/2045-3701-2-14 [PubMed].
6. Zhang, Y. et al. Activation of b-catenin signaling programs embryonic epidermis to hair follicle fate. Development 135, 2161-2172 (2008) doi:10.1242/dev.017459 [PubMed]
Вероятно, что каждый человек, который видел в детстве ящерицу, задавался вопросом, почему оторванный хвост вырастает? А люди не обладают такими свойствами: как рост отрезанных конечностей- рук и ног, и даже пальцев. Для того чтобы найти ответ на данный вопрос понадобилось несколько десятков лет.
Раньше считалось, что у людей пальцы не регенерируют. После ампутации делали культю и применяли протезы. Но в 1972 году в результате врачебной ошибки мальчику, после ампутированного пальца рану не зашили лоскутом кожи. Спустя 3 дня хирург Синтия Иллингвор обнаружила, что кончик пальца начал регенерировать. Клинические исследования врачей подтвердили, что пальцы регенерируют при потери дистальной фаланги до определенного уровня.
Ученые провели множество исследований на мышах, которые позволили сделать несколько выводов: первый, есть популяция стволовых клеток под ногтевой пластинкой; второй, Wnt играет ключевую роль в регенерации кончика пальца.
В данной статье мы опишем последние исследования по вопросу регенерации дистальной фаланги пальца и ногтя, и современные подходы по ведению таких больных.
Кончики пальцев млекопитающих могут восстанавливаться после ампутации, как и у амфибий. Но неизвестно, почему эта способность ограничена областью, связанной с ногтем. Стволовые клетки ногтей NSC находятся в проксимальной матрице и механизмы, определяющие дифференциацию NSC, напрямую связаны с их способностью координировать регенерацию пальцев. NSC подвергаются Wnt-зависимой дифференцировке ноготь. После ампутации эта активация Wnt требуется для регенерации ногтей, а также для привлечения нервов, которые способствуют мезенхимальному росту бластемы, что в конечном счет приводит к регенерации кости, мышц и отпечатков пальца (остаются прежними) [5].
После ампутации кончика пальца недифференцированные мезенхимальные клетки, в том числе судьбы-ограниченные клетки-предшественники накапливаются под раневым эпителием и образуют «бластему». Было выдвинуто несколько гипотез для объяснения механизмов, способствующих регенерации, и образования бластемы.
Одна гипотеза гласит о том, что гематопоэтические стволовые клетки, могут проникать в поврежденные ткани и трансдифференцироваться в потерянные типы клеток.
Другая концепция заключается в том, что остаточные локальные зрелые клетки различных типы могут дедифференцироваться, в плюрипотентный класс клеток.
Третья идея состоит в том, что гомеостаз ткани и регенерация происходит из видов тканеспецифических стволовых клеток, которые первоначально отвечали за их эмбриональное развитие.
На протяжении десятилетий предполагалось бластема образуется из недифференцированной популяция плюрипотентных клеток, которые, как полагают, были получены из зрелых клеток посредством дедифференцировки. Однако последние исследования показывают, что широкий диапазон клеток способствует восстановлению дистальной фаланги мыши. Трансплантация гематопоэтических стволовых клеток и клеток, участвующих в ангиогенезе подтвердил, что стволовые клетки предшественники находятся в живых тканях. Эти результаты в совокупности демонстрируют, что бластему образуют тканевые стволовые клетки, а не плюрипотентные клетки, которые первоначально отвечали за их эмбриональное развитие [4].
Рост и дифференцировка этих мезенхимальных клеток приводит к регенерации пальца. Однако, если ампутация произведена проксимальнее ногтя, то регенерация ни ногтя, ни пальца не возможна, и неизвестно, почему это ограничение существует.
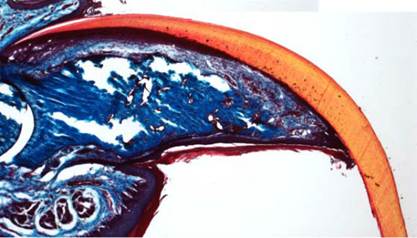
Рис.1. Микрофотография: через пять недель после ампутации кончика пальца мышиный организм отращивает его заново.
Предыдущие исследования показали, что трансплантация ногтей после ампутации на средней фаланге может вызвать эктопическую дифференцировку кости. Это приводит к гипотезе о том, что эпителий ногтей имеет специальную функцию в регенерации пальцев. Изучение этой гипотезы может дать ответы на вопросы: почему регенерация ограничена и связана с ногтевой частью пальца, и как эпителиальные клетки могут влиять на мезенхимальные клетки, участвующие в регенерации пальцев.
Существует гипотеза, что NSC подвергаются Wnt-зависимой дифференцировке ноготь. После ампутации эта активация Wnt требуется для регенерации ногтей, а также для привлечения нервов, которые способствуют мезенхимальному росту бластемы. Чтобы проверить роль активации Wnt в регенерации эпителия ногтей, ученые удалили b-catenin, который является важным медиатором передачи сигналов Wnt. Ученые ждали 2 месяца, но восстановление ногтя не произошло. Это подтверждает важную роль передачи сигналов Wnt в дифференцирующий ноготь.
Потом, чтобы определить, как дифференциация ногтя связана с регенерацией пальцев, ученые лечили мышей тамоксифеном. У контрольных мышей ноготь и кость возобновили свою первоначальную структуру через 5 недель после ампутации.
Под Wnt-активной регенерирующей матрицей мезенхимальные клетки активно пролифирируют. Они определили, что большинство этих клеток экспрессируют Runx2, маркер приверженец остеобласта.
Кроме того, нервы, которые жизненно необходимы для регенерации расположены в пролиферативной мезенхиме Runx2 рядом с Wnt-активным эпителием [6]. Они приравниваются к паракринному фактору, который воздействует на Wnt. Чтобы доказать это, были удалены нервы до ампутации, затем было обнаружено подавление роста бластемы в них. Через 3 недели после ампутации в денериврованных пальцах была значительно снижена сигнализация фибробластного фактора роста (FGF), тогда как в иннервированных пальцах бластема продолжала расти.
Вышеприведенные результаты показывают, что активация Wnt в эпителии ногтя выполняет двойные функции: регенерации ногтей и рост мезенхимных клеток, через его способность индуцировать нервно-зависимую FGF2.
Почему же пальцы не восстанавливаются после ампутации, проксимальнее ногтя? Исследование ампутированных пальцев показало, что ампутации проксимальнее ногтя не смогли активировать эпителиальную сигнализацию Wnt, о чем свидетельствует отсутствие ядерной экспрессии b-catenina и TCF1, что приводит к неспособности регенерировать ноготь и палец.
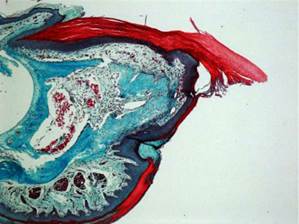
Рис.2. Если ампутирован слишком крупный кусок пальца, то восстановления не произойдёт в силу повреждения эпителиального слоя.
Двойная функция передачи сигналов Wnt является ключевым механизмом в регенерации наконечника пальца. Дальнейшие исследования механизмов, регулирующие НСК, и их взаимодействие с мезенхимными клетками могут привести к новым путям лечения пациентов с ампутацией [3].
В настоящее время консервативным лечением ампутированного кончика пальца у людей является применение окклюзионной повязки, которая обеспечивает герметичную изоляцию пострадавшего участка тела для предотвращения контакта с водой и воздухом. Таким образом, она участвует в создании микроокружения, которое играет важную роль в предоставлении сигналов, которые инициируют регенерацию. После повреждения пальца у людей происходит немедленное высвобождение различных факторов роста, цитокинов и хемокинов, которые запускают и контролируют последовательные стадии восстановления раны.
В восстановлении микроокружения ран важную роль играют следующие факторы:
· тромбоцитарный фактор роста (PDGF)- вызывает миграцию клеток в рану, усиление пролиферации фибробластов и производство внеклеточного матрикса.
· эпидермального фактора роста (EGF) играет важную роль реэпителизации и васкуляризация при восстановлении раны.
· фактор роста эндотелия сосудов (VEGF) и другие факторы роста- им принадлежит решающая роль в ангиогенезе раны, которые затем влияют на общие процессы восстановления.
У трех пациентов в регенерирующей раневой жидкости были найдены все эти факторы роста.

Для дальнейшего исследования были выбраны 5 мужчин (средний возраст 50 ± 15 лет). Окклюзионную повязку применяли при поступлении и меняли один раз в неделю без ополаскивания раны в течение 5 недель. У пациентов было 9 консультаций в течение первых 6 месяцев. Клиническая и морфологическая оценка проводилась через три месяца после травмы.
Рис.3. Репрезентативные изображения ампутированных пальцев. а) при поступлении и до применения окклюзионной повязки; (б) Три месяца после травмы и при клинико-морфологической оценке.
По общему мнению, способность регенерировать кончики пальцев теряется или уменьшается у человека по возрасту. Здесь мы показываем, что у всех наших взрослых пациентов (средний возраст 50 лет) кончики пальцев прошли регенерацию с удовлетворительным клиническим исходом. По определению, повторный рост клеток или тканей во время регенерации заменяет как форму, так и функцию в поврежденных органах. Действительно, клиническая оценка регенерированных кончиков пальцев у наших пациентов показала, что они имеют сопоставимые морфологические и функциональные характеристики с не поврежденными кончиками пальцев. Однако мы наблюдали ключевые механические изменения в регенерированных кончиках пальцев. Увеличение эластичности сопровождалось высокой васкуляризацией в регенерированных кончиках пальцев, что указывало на то, что повышенная сосудистая структура во время регенерации влияет на эластичность этих тканей. Тем не менее, долгосрочные исследования необходимы для подтверждения того, связаны ли эти события и сохраняются ли они во времени после завершения процесса регенерации [2].
В настоящее время в РФ применяют:
· Гильотинный способ-это наиболее простой и быстрый способ: все мягкие ткани пересекают на одном уровне с костью. Раневая поверхность в результате сокращения мышц и кожи приобретает конусовидную форму, отток раневого отделяемого не затруднен. Однако способ имеет явные недостатки. Обширная раневая поверхность обнажена, происходит длительное заживление с краев с исходом в рубцевание.
· Лоскутный способ- это общепринятый способ для создания функциональной культи конечности. Он позволяет использовать здоровые участки кожи, расположенные в зоне поражения конечности, и, таким образом, произвести ампутацию на более низком уровне. Послеоперационный рубец, как правило, подвижен, безболезнен, не препятствует протезированию. Обычно выкраивают два лоскута (передний и задний), причем соотношение их длины может быть различным. Исходя из конкретных условий, допустимо также выкраивать боковые и другие, так называемые атипичные, лоскуты. Если рубец подвижен и безболезнен, его «неправильное» расположение не влияет на функциональные качества культи. Образованные лоскуты должны иметь широкое основание и содержать подкожную клетчатку с фасцией или без нее. Иногда в состав лоскута включают подлежащие мышцы.
Ученые провели серию экспериментов на мышах, которые позволили сделать два важных вывода. Во-первых, была обнаружена популяция стволовых клеток под ногтевой пластиной: отвечающая за формирование новых тканей на месте утраченных и локализованная в эпителии, а не более глубоких слоях. Во-вторых, ученым удалось доказать важность своевременной активации определенного гена: кодирующего белок с кодовым обозначением Wnt.
Этот белок не является новым, открытым только в ходе описываемого исследования. Он достаточно давно изучается как важный элемент системы регуляции активности стволовых клеток и эмбрионального развития. Мыши, у которых в стволовых клетках этот белок не работал, так и не смогли отрастить себе новые кончики пальцев вместо утраченных.
У людей регенерация кончиков пальцев возможна при применении окклюзионной повязки, если ампутация была произведена дистальнее ногтевой матрицы. Дальнейшее исследование этой темы поможет найти новые пути лечения пациентов.

В медицинской практике, к сожалению, нередки случаи получения серьезных травм, при которых пересадка кожи на поврежденном участке необходима. Чтобы избежать осложнений после операции, за травмированным местом требуется особый уход и наблюдение у врача. Однако процесс реабилитации не всегда проходит гладко — после пересадки кожи может начаться образование рубцов. Как ухаживать за прооперированной раной, чтобы после полного заживления не осталось следов от несчастного случая? Читайте в этой статье.
Общая информация

Хирургическое вмешательство путем пересадки кожи называется дерматопластикой. Операцию назначают при лечении ожогов и ран большой площади пострадавшим любого возраста, а также в ряде других случаев:
- ожоги;
- раны, в том числе после хирургического вмешательства;
- диабетическая стопа, сопровождаемая язвенными дефектами, которые плохо поддаются консервативным методам лечения;
- операции, связанные с дефектами конечностей, а также слоновостью.
Кожная пластика противопоказана при повышенной температуре, инфицировании раны и при наличии декомпенсации соматических болезней. Материал для пересадки кожи может быть взят из 3 источников:
- кожа самого пациента или донора;
- кожный покров животных, после специальной подготовки;
- искусственные материалы из биологических полимеров и клеточных покрытий.
Материал подбирается исходя из клинических показаний и его доступности. По классификации операций дерматопластики выделяют следующие разновидности хирургического вмешательства:
Предполагает использование собственной кожи пациента. Проводится, если дефекты кожи занимают не более 35–50% от всего тела. Со здоровой части спины или ноги срезают тонкий слой кожного покрова и пересаживают его на травмированную область.
В этом способе особенно сложен процесс реабилитации. Согласно исследованиям, после устранения аутодермопластикой до 10% ожогов первой степени, от 55 до 62% ожогов второй степени и от 30 до 40% ожогов третьей степени развиваются келоидные и гипертрофические рубцы.
Именно они являются самыми проблемными и чувствительными из возможных шрамов, поскольку в процессе развития доставляют неудобство человеку: эстетически портят внешний вид, вызывают зуд, покраснение, повышенную температуру в месте травмы. А гипертрофический рубец со временем еще и разрастается в размерах, захватывая здоровые участки кожи.
Назначается, если поврежденная кожа составляет более 50% от всего тела или при наличии противопоказаний к проведению аутодермопластики. При этом используется донорский, животный или синтетический кожный покров.
Проводится в немногих медицинских центрах, имеющих крупные научные подразделения. Для операции используется биологический материал, взятый у самого больного.
По срокам проведения и реабилитации дерматопластику разделяют на первичную и вторичную. Первичная проводится при госпитализации пациента, не дожидаясь регенеративных процессов в дерме. Вторичная трансплантация проводится через неделю, когда начинает формироваться грануляционная ткань из незрелых соединительных тканей.
Кроме этого, в хирургии существуют понятия свободной и несвободной пересадки кожи. В первом случае лоскут кожи полностью переносят на поверхность раны, а во втором — участок кожи имеет питательную ножку, обеспечивающую лучший заживляющий эффект.
При тяжелых ожогах и обширной площади поражения необходимо обращение к комбустиологу. Этот врач занимается лечением сложных травм и тесно сотрудничает с рентгенологом, анестезиологом, трансплантологом и другими специалистами.
Комбустиологи используют следующие методы работы:
- Лечение под повязкой. Ожог обрабатывают антисептиком и назначенными медикаментами, накладывают повязку. Бинты должны быть стерильны, обязательно менять их каждый оговоренный промежуток времени.
- Терапия в безбактериальной среде. Пострадавший с открытыми ожогами находится в специальном стерильном боксе. Этот метод применяется в случаях, когда невозможно наложить повязку либо по причине больших площадей раны, либо ее трудной доступности (промежность, лицо).
- Некроэктомия и работа со струпом. Гнойники и мертвые клетки удаляются с помощью хирургического вмешательства.
- Пересадка кожи. Ее принято считать завершающим этапом терапии. Проводится при больших площадях поражения, когда естественная регенерация клеток невозможна.
Эксперт в области хирургии знает десятки операций по трансплантации кожи. Однако во всех случаях за прооперированной частью тела необходимо тщательно ухаживать, чтобы избежать возникновения раны после пересадки кожи.

Уход после пересадки кожи
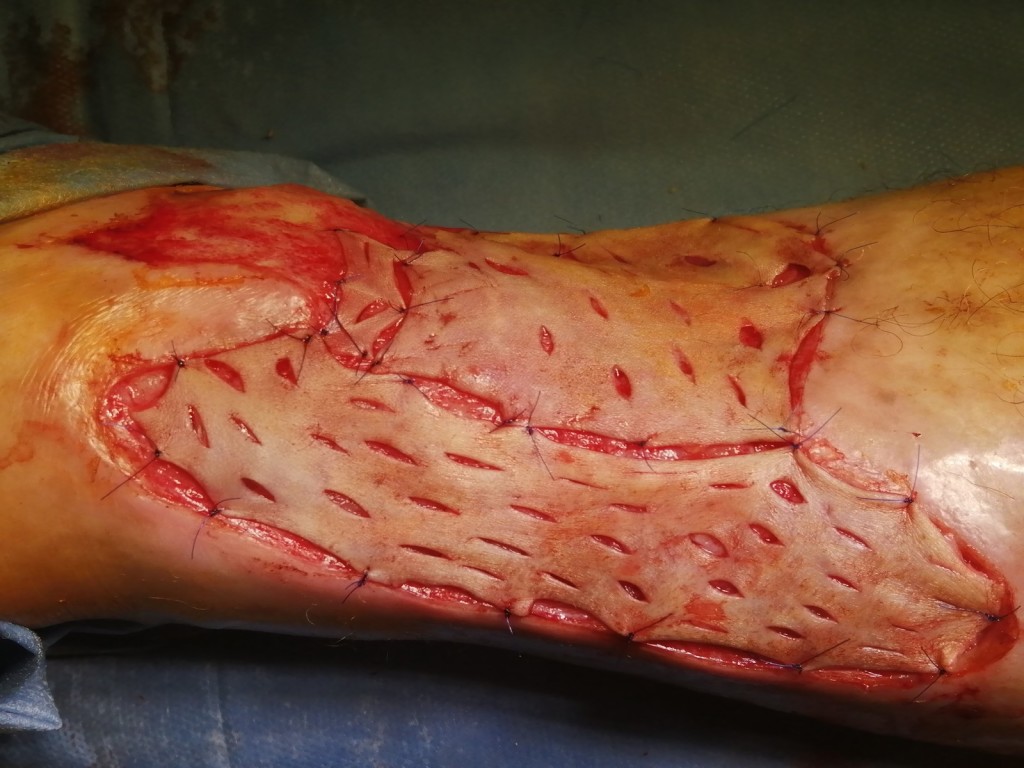
Скорость заживления после операции зависит от того, насколько точно вы будете следовать рекомендациям врача. Сам процесс регенерации проходит в три этапа:
- Адаптивные изменения в пересаженной коже. Инородный фрагмент адаптируется к новым условиям и начинает взаимодействовать с организмом. Этот процесс протекает за 2–3 дня.
- Период регенерации (заживления). Проходит полная адаптация пересаженной кожи, донорские клетки полностью заменяются на новые, синтезируются белки соединительной ткани. Процесс проходит за 3 месяца.
- Стабилизация. Восстанавливается нормальная структура кожи, пересаженные участки становятся идентичны «родной» коже. Этап проходит за 6–18 месяцев.
После проведения операции пересаженная кожа прирастает к телу за 7–10 дней. Менять повязку рекомендуется на 2–3 день, причем снимать старый бинт послойно: нижние слои прилипают к незажившей ране и при неосторожном движении есть риск ее открыть вновь. Далее повязку следует менять ежедневно при помощи медсестры или врача. Для ускоренного заживления и профилактики инфицирования рану обрабатывают антисептиками и делают аппликации медикаментозными препаратами, которые назначает врач. Помимо перевязок, существует ряд рекомендаций, которые следует соблюдать прооперированному пациенту:
- исключить термическое и механическое воздействие на поврежденную область — не носить колючую, синтетическую и ограничивающую движения одежду;
- не мочить прооперированное место, при соблюдении личной гигиены закрывать его полиэтиленом или другим водоотталкивающим материалом;
- не снимать самостоятельно повязку;
- пить много жидкости, для взрослого — порядка 2-2,5 л воды в сутки;
- исключить из рациона острые, соленые и копченые продукты, добавить витамины, макроэлементы и белковую пищу;
- отказаться от употребления алкоголя и курения.
После снятия повязки врач назначает обезболивающие препараты, а также противовоспалительные и противорубцовые средства. С этими задачами успешно справляется гель Ферменкол — уникальный ферментный комплекс природного происхождения на основе коллагеназы камчатского краба. Данный гель применяется для устранения гипертрофических и келоидных рубцов после операции, ожога, травмы, а также в комплексной терапии контрактур. Почему Ферменкол используется в качестве мази после пересадки кожи:
- обновляет кожу до 90%;
- охлаждает, снимает чувство стягивания и зуда;
- выравнивает рельеф, нормализует окраску, повышает эластичность кожи;
- не содержит гормонов, в составе только натуральные ингредиенты и зеленый консервант;
- можно применять во время беременности, лактации и детям с 0 лет;
- действует местно, не затрагивая интактные (здоровые) ткани.
Гель Ферменкол наносят аппликационно (мажут тонким слоем 2–3 раза в день на чистую сухую кожу) несколько раз в сутки. Это способствует формированию нормотрофического мягкого рубца, который исчезает самостоятельно спустя несколько месяцев. Курс применения в этом случае длится 30–40 дней.
Для достижения максимального эффекта специалисты рекомендуют совмещать Ферменкол с физиотерапией: электрофорез, фонофорез, микротоки. Если прооперированное место имеет большую площадь, специалисты могут назначить курс фонофореза с гелем Ферменкол (воздействие ультразвуком).
В случае застарелых грубых рубцов — электрофорез с набором Ферменкол (воздействие электрическим током). Физиотерапия с Ферменкол существенно ускоряет процесс обновления кожи за счет положительного воздействия самих процедур и более глубокого проникновения активных компонентов в дерму. Данный метод зарекомендовал себя более эффективно, чем аппликации (накожное применение).
Так, для прохождения курса электрофореза Ферменкол применяется в виде специального раствора, который можно приобрести как отдельно, так и в комплекте с портативным аппаратом для домашних процедур. Для курса фонофореза подойдет гель Ферменкол, его также возможно приобрести как отдельно, так и в комплекте с аппаратом для фонофореза, который пригодится в каждой домашней аптечке.
Какие могут быть осложнения при заживлении рубца после пересадки кожи
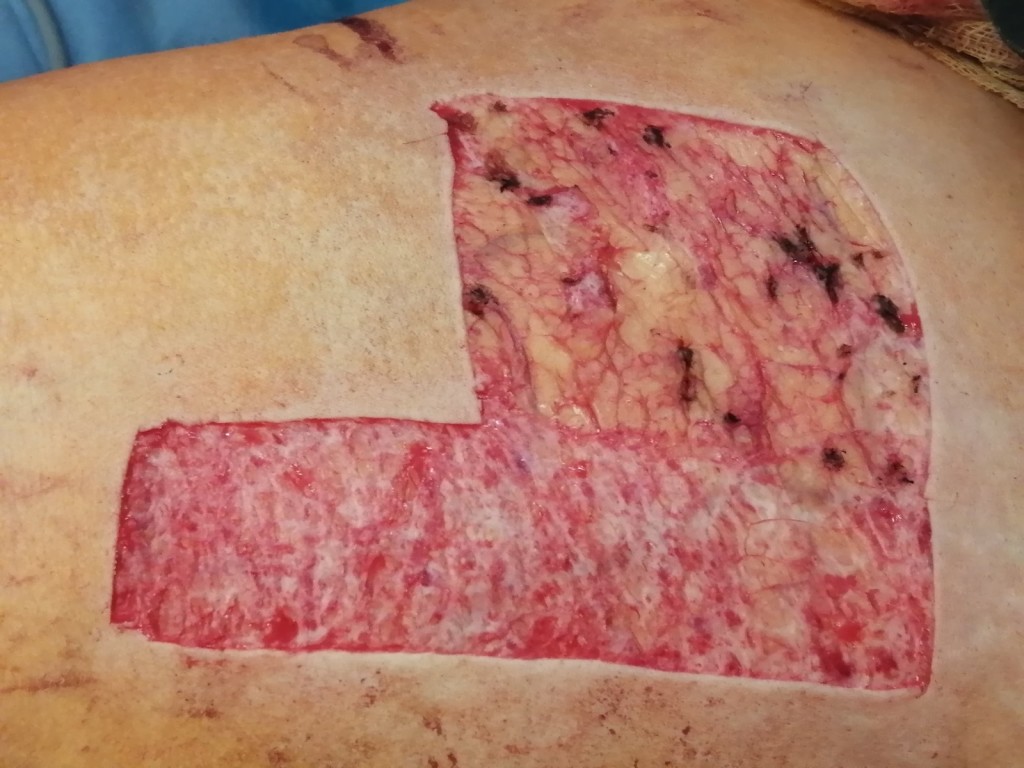
Если в реабилитационном периоде была занесена инфекция или рана подвергалась травмированию, возможно формирование грубого келоидного или гипертрофического рубца. Эти виды шрамов не исчезают самостоятельно, в случае с келоидным — наоборот, способны увеличиваться со временем, затрагивая здоровые соседние ткани.
Стоит учитывать, что у взрослых и у детей процесс развития шрамов протекает с разной скоростью. Детская кожа реактивно реагирует на ожоги 3А и 3Б степени бурным ростом послеожоговых рубцов, причем активный рост наблюдается даже на донорских участках. Если у взрослого человека рубцы созревают и начинают регрессировать в течение года, то у маленьких детей этот процесс может занять 2–3 года.
Применение Ферменкола при послеожоговых рубцах целесообразно, так как входящая в его состав коллагеназа избирательно разрушает избыточный патологический коллаген — основную составляющую рубцовой ткани. На сегодняшний день аналогов Ферменколу по силе проявления активности к патологическому коллагену не существует. При выборе способа коррекции следует учитывать множество факторов. Чтобы достичь максимального эффекта при коррекции именно послеожоговых рубцов, одного геля недостаточно. При таких рубцах детям показан электрофорез с набором для энзимной коррекции (2–3 курса по 10–15 процедур в год), а аппликации гелем Ферменкол показаны в перерывах между курсами физиопроцедур.
Также после пересадки новой кожи могут образоваться келоидные рубцы в области суставов, препятствующие нормальному функционированию конечности и способные привести к необратимым деформациям. Чем раньше начнется лечение, тем быстрее кожа приобретет эстетически приятный, здоровый вид! Купить продукцию Ферменкол вы можете на официальном сайте или в аптеке вашего города. Будьте здоровы!
Многие по молодости прокалывали брови, нос, пупок и мало ли что еще… Тогда это было популярно, носило дух бунтарства и свободы. С возрастом окружение меняется, мы становимся серьезными, ответственными карьеристами и семьянинами. Но это не мешает по-прежнему самовыражаться и экспериментировать.
Увы, шрам после пирсинга остается у большинства людей. У кого-то он выглядит как незаметная белая полоска, у кого-то как глубокая точка черного цвета (след от серебряной серьги), а вот некоторым везет меньше — образуется страшный келоидный рубец после пирсинга. Это, конечно, исключение из правил, такие последствия от прокола — редкость, но к ним тоже нужно быть готовым.
Редакция сайта «Ферменкол» делится опытом читателей и объясняет, как убрать шрам от пирсинга.
Какие могут быть осложнения после прокола?
Так как пирсинг — поверхностное повреждение кожи, то риск развития шрама ниже, чем при серьезных операциях и ожогах, когда задействуется дерма. Прокол на лице не защитить стерильной повязкой: он открыт ветру, пыли, выхлопным газам большого города и различным инфекциям, поэтому после процедуры пирсинга так важен уход за раной.
Среди осложнений после процедуры наиболее часто встречаются:
- аллергические реакции на серьги и медикаменты;
- нагноение и, как следствие, сепсис;
- попадание инфекции и воспалительный процесс;
- шишка в месте прокола;
- потеря чувствительности в зоне пирсинга;
- гранулемы;
- келоидный рубец.
Пирсинг не стоит делать, если у вас замечена предрасположенность к патологическим рубцам или слабый иммунитет. Хорошая альтернатива без вреда для здоровья — клипсы и каффы.
Если прокол хочется сделать несмотря ни на что, стоит быть готовым к ряду последствий.
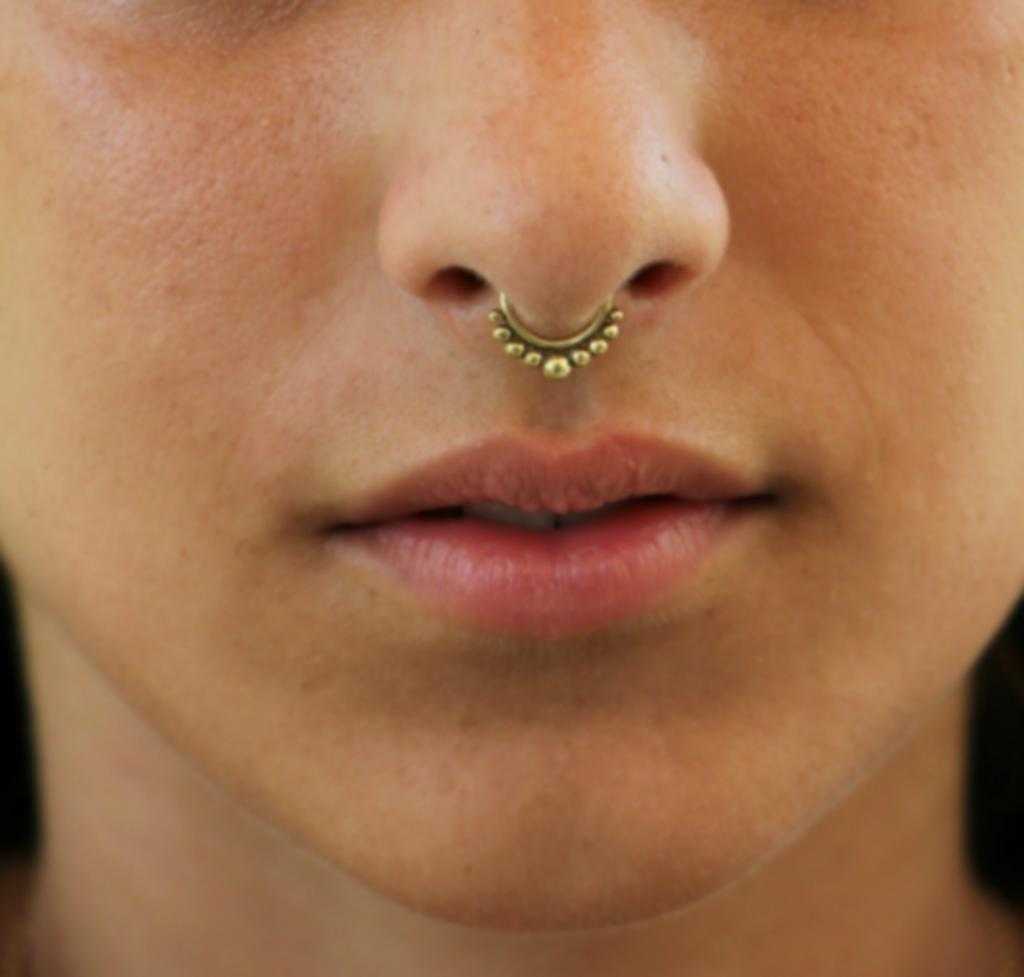
Пирсинг носа — наименее безопасный вид прокола, однако и в этом случае могут быть осложнения: инфицирование раны, травмоопасность (элементарно, сережку можно чем-то задеть и порвать ткань). Обыкновенный насморк может стать причиной воспалительного процесса. Будьте готовы к тому, что придется активно пользоваться ватными палочками, поэтому в случае ринитов лучше воздержаться от такого вида пирсинга.
Шрам после пирсинга носа затягивается в зависимости от возраста прокола. Если пирсинг свежий, то дырка полностью зарастет через 7–10 дней, если пирсинг носили несколько лет — потребуется от 3 до 5 лет, иногда дольше.
Обычно шрам от пирсинга носа выглядит как углубление — это атрофический рубец. Визуально уменьшить выраженность таких дефектов можно, но нужно запастись терпением, так как процесс восстановления кожи небыстрый.
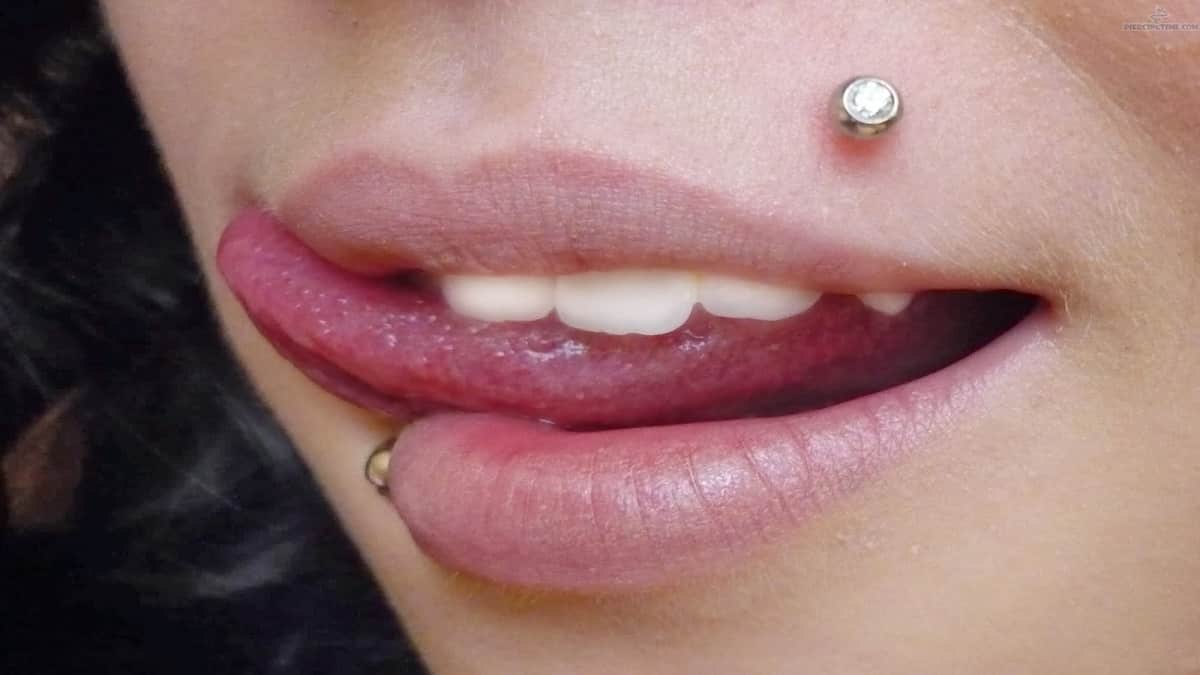
Прокол губы — в большинстве случаев шрамы гарантированы. Это связано с инфицированием, которого очень сложно избежать: фрагменты пищи, пыль, слюна, пот — все попадает на слизистую и препятствует нормальному заживлению раны. Свежий пирсинг доставляет много неудобств, среди которых боль, проблемы с дикцией и ощущение присутствия чего-то инородного во рту.
Шрам на губе от пирсинга будет наименее заметен, если снять серьгу при первых признаках отторжения. Если этого не сделать, след будет похож на родинку, которую можно скрыть только татуажем. Такие рубцы называются гипертрофическими и представлены патологическим коллагеном. Шрам после травматизации кожи — это естественная реакция организма на внешние воздействия, пугаться этого не нужно, но и пускать на самотек обработку раны после пирсинга тоже ни в коем случае нельзя.
Подробнее, как убрать шрам после прокола губы, рассказано в отдельной статье.
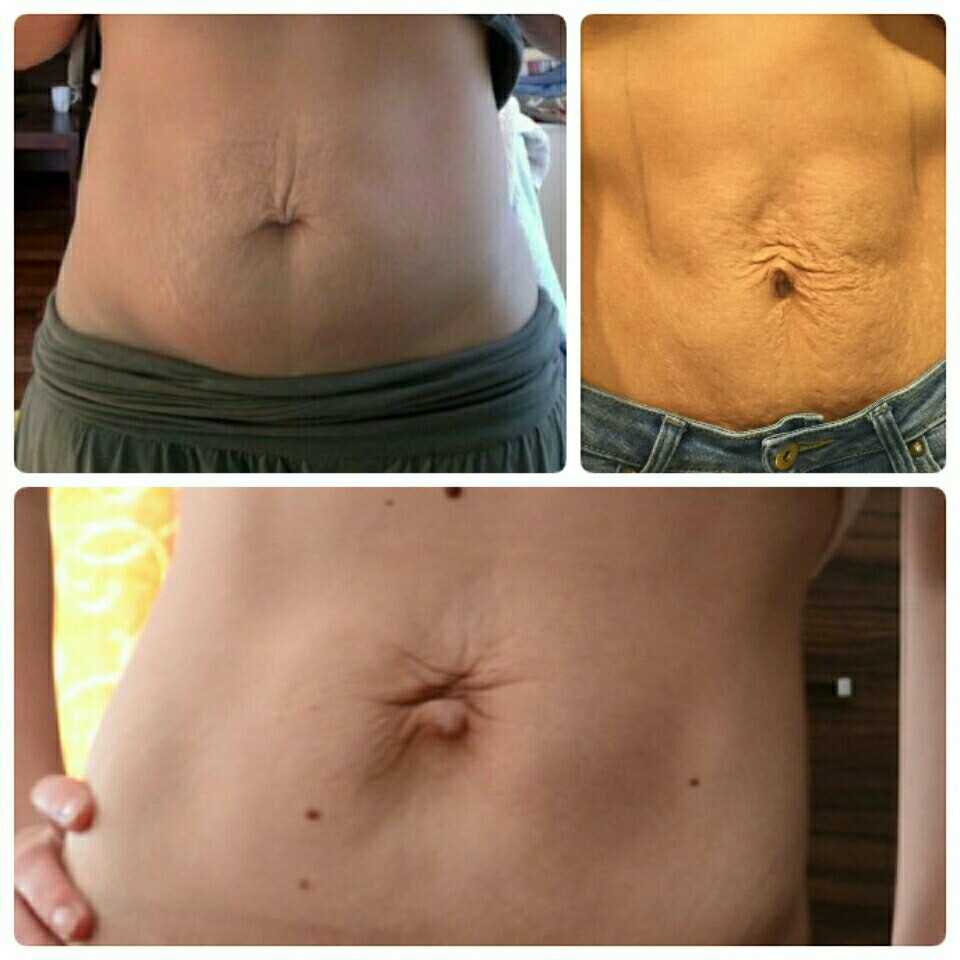
Пирсинг пупка. Часто в этих случаях организм не принимает чужеродный предмет и старается вытолкнуть его из раны. Кроме того, шрам от пирсинга пупка может быть следствием механических повреждений — зацепились одеждой и порвали края раны, пошло раздражение от белья или материала сережки, а если отверстие прокола слишком маленькое и находится близко к краю, возможно растяжение кожи под весом украшения.

Пирсинг бровей. В этой области находятся важные нервы — глазной и лицевой. Если при проколе их задеть, то может ухудшиться зрение или возникнуть паралич лица. Ближе к переносице прокалывать опаснее всего, поэтому перед походом в салон внимательно выбирайте мастера, читайте отзывы, смотрите обзоры. Ваше здоровье — это в первую очередь ваша ответственность.
Само собой, шрам после пирсинга брови наиболее заметен для окружающих. Такая рана заживает некрасиво и с видимыми возвышающимися краями. Нередки и атрофические шрамы, которые выглядят как ямки. Такие рубцы бликуют на солнце, их сложно скрыть макияжем и татуажем.

Пирсинг щек. Риски те же, что и при проколе губы. Однако в области щек размещается слюновыделительная железа, ее повреждение крайне опасно. При зарастании может остаться выпуклый рубчик с гноем, а если были установлены лабреты — ямочка, реже белые полоски. Место очень заметное и спрятать шрам не всегда возможно, поэтому хорошо подумайте перед тем, как прокалывать щеку.
Профилактика
Чтобы рубец после пирсинга зажил успешно, надо соблюдать следующие правила:
- Внимательно выбирать мастера. Неопытный, пользующийся нестерильными инструментами в сомнительной каморке едва ли выполнит работу хорошо. В рану не только попадет грязь, но и прокол может оказаться неаккуратно пробитым, слишком близко к краю или заденет важный нерв (особенно, на лице).
- Соблюдать все рекомендации мастера. Многие делают пирсинг спонтанно и не готовятся к последствиям. Между тем рана заживает несколько месяцев, и чтобы процедура принесла желаемый предсказуемый результат, необходимо держать место прокола в чистоте, отказаться на несколько дней от косметики, бани, сауны, бассейна и солярия. Отступление от правил ухода грозит образованием грубого патологического рубца.
Как понять, что заживление идет неправильно?
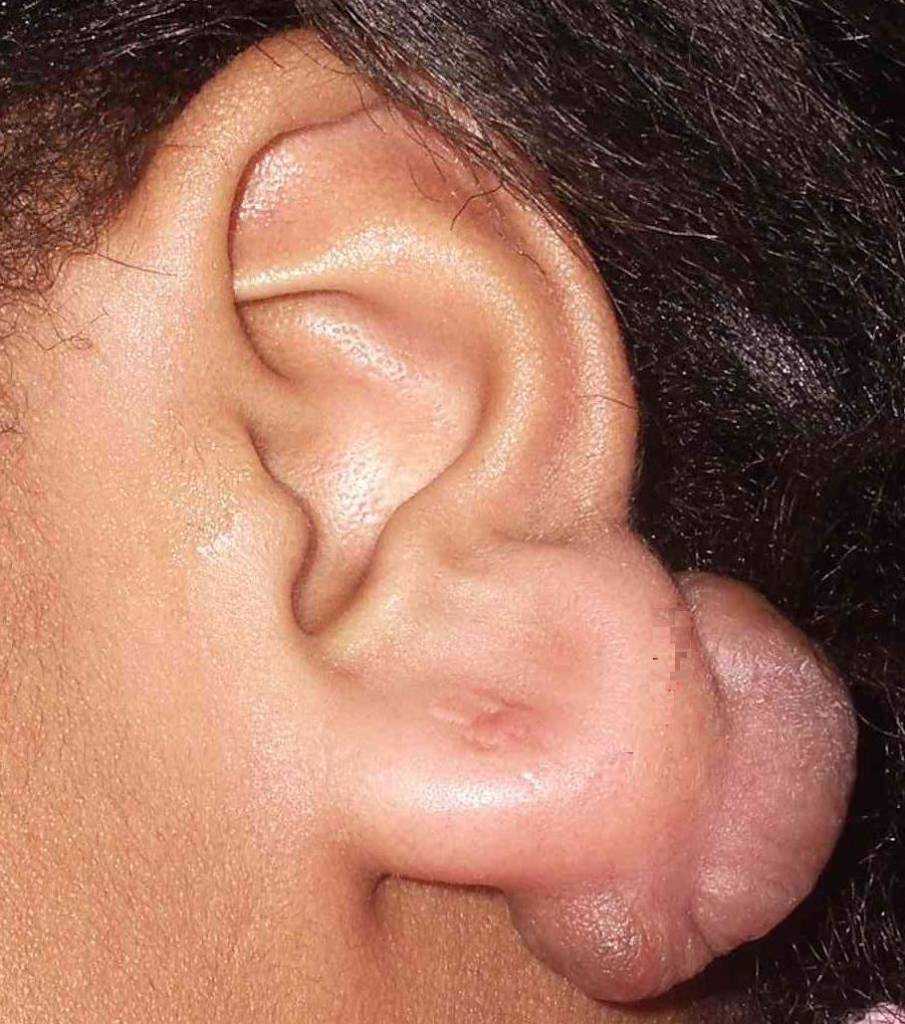
После повреждения ткани возникает рубец — это естественный процесс. При здоровом заживлении характер шрама нормотрофический, он плоский, белый и имеет свойство самостоятельно исчезать. Однако при попадании инфекции либо других осложнениях рана затягивается неправильно, и может развиться келоидный рубец.
Келоид разрастается вследствие избыточного синтеза волокон коллагена (строительного материала кожи) и оказывает давление на кровеносные сосуды. В результате шрам находится выше рельефа здоровой кожи, имеет ярко-красный цвет или синюшный цвет, увеличивается со временем, превышая изначальные размеры раны. При этом в месте рубца возникает зуд, чувство жжения.
Выглядит непривлекательно, имеет тенденцию к росту, поэтому избавляться от таких шрамов нужно как можно скорее, заметив первые признаки их формирования. Понять, что есть проблема можно по следующим симптомам:
- зона в области прокола слишком сильно покраснела;
- появился зуд и боль при пальпации;
- из раны идут гнойные выделения;
- в месте прокола ощущается жар, поднимается температура.
Если вы заметили что-то из перечисленного, лучше сразу снять серьгу и обратиться к врачу.
Кроме этого, рекомендуется пользоваться противорубцовой косметикой, как только затянулась рана. Это будет служить отличной профилактикой образования патологических рубцов и поможет избавиться от уже существующих дефектов при повторном пирсинге, например.

Как убрать шрамы от пирсинга
Избавиться от шрама после пирсинга можно с помощью косметолога или домашних манипуляций — все зависит от масштаба проблемы. Рассмотрим оба варианта.
У косметолога

Среди самых популярных процедур для борьбы с рубцами выделяют лазерную шлифовку, инъекционную терапию (уколы глюкокортикостероидов и гиалуронидазы), а также хирургическое иссечение.
Лазерная шлифовка — с помощью луча удаляется верхний слой кожи, стимулируется выработка свежего коллагена и эластина, благодаря чему выравнивается рельеф.
При инъекциях вводят противорубцовые препараты, которые, проникая в глубокие слои кожи, влияют на составляющие рубца, угнетая их и расщепляя. Инъекционные методики успешно применяются в комплексной терапии келоидных и атрофических рубцов. В случае с последними ямка заполняется коллагеном либо гиалуроновой кислотой с высокой степенью плотности.
Хирургическое иссечение применяется спустя год после пирсинга и в самых крайних случаях, когда шрам слишком большой, доставляет существенные неудобства и влияет не только на внешность, но и на качество жизни. Важно помнить, что после операции накладывают шов, это стимулирует повторное формирование шрама, поэтому во избежание рецидива лучше всего использовать противорубцовые гели наружного применения в качестве профилактики.
Домашние методы
При свежих небольших шрамах достаточно вовремя пройти курс с противорубцовыми средствами. Перед применением обязательно проконсультируйтесь с врачом!
Подобные кремы и мази легко найти в любой аптеке. Вот какими свойствами должно обладать хорошее средство для удаления шрама от пирсинга:
- снимать зуд и жжение;
- убирать отеки;
- уменьшать объем рубца и останавливать его рост;
- придавать эластичность коже;
- устранять покраснение и выравнивать тон кожи;
- действовать на основу шрама, препятствуя разрастанию.
Этими свойствами обладает гель Ферменкол. Прозрачное средство на основе коллагеназы — фермента, который влияет на основу рубца, действуя прицельно, как скальпель или лазерная шлифовка. Разница в том, что это происходит безболезненно, а первые симптомы уходят уже через 2 недели регулярного применения. Таким образом, с гелем Ферменкол можно добиться быстрого и выраженного противорубцового эффекта за короткий отрезок времени.

В результате применения Ферменкол рельеф кожи выравнивается, сам шрам разглаживается, становится менее заметным, начинает загорать на солнце, перестает бросаться в глаза. После прохождения курса аппликаций с гелем Ферменкол кожа восстанавливается на 90%. Наши пациенты охотно поделились своими отзывами после применения.
Не откладывайте на завтра то, о чем можете пожалеть в будущем! Устраните келоидные рубцы после пирсинга, не дожидаясь удачного случая. Когда, если не сейчас?
Что такое очаговая алопеция? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ерёминой Татьяны Александровны, дерматолога со стажем в 14 лет.
Над статьей доктора Ерёминой Татьяны Александровны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Выпадение волос (алопеция) — это патология, которая характеризуется воспалением в волосяных фолликулах и иногда ногтевых пластинах, а также стойкой или временной нерубцовой потерей волос.
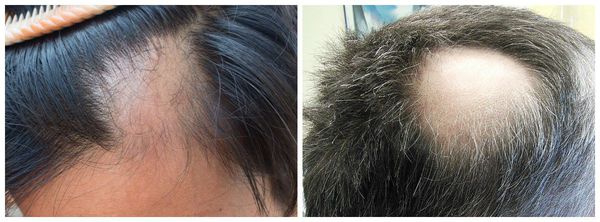
Алопеция по актуальности не уступает многим дерматологическим проблемам. Волосы — придаток кожи, они придают человеку определённый эстетический вид, из-за отсутствия волос возникает косметический дефект, который влечёт за собой снижение качества жизни пациента и проблемы с социальной адаптацией.
Выпадение волос бывает врождённым и приобретённым. Наиболее часто регистрируется приобретённая форма выпадения волос — очаговая, или гнёздная, алопеция (ГА). Гнёздная алопеция также известна как частичное или точечное облысение, волосы могут выпадать не только на голове, но и на теле, бровях и ресницах [1] . Как правило, она возникает спонтанно на фоне полного здоровья.

Алопеция развивается у обоих полов. Определённая роль в развитии патологии отводится факторам риска, к ним относятся:
- заболевания пищеварительного тракта: синдром нарушенного кишечного всасывания, хронический гастрит, ассоциированный с бактерией Helicobacter pylori ;
- инфекции: ОРВИ, грипп, кишечные инфекции и т. д.;
- приём медикаментов: антибиотиков, противовирусных препаратов, нестероидных противовоспалительных препаратов, витаминов группы В и т. д.);
- наследственность, хронические патологии (хронический синусит, тонзиллит, гайморит, хронический кариес и т. д.);
- вредные привычки, недостаток витаминов и микроэлементов (цинка, селена, меди, железа, молибдена и т. д);
- стрессы, депрессия, изменение в мочеполовой системе (воспалительные гинекологические заболевания, приводящие к изменению гормонального обмена): эндометриоз, поликистоз яичников, мультифолликулярные яичники;
- плохое питание, аутоиммунные заболевания (эутериоз, аутоиммунный токсический зоб, заболевания соединительной ткани) [2] .
Очаговая алопеция не заразна. Семейные случаи возможны, если у кого-то из первой линии родства было данное заболевание [6] . Убедительные доказательства взаимосвязи генетики и повышенного риска развития генёздной алопеции были найдены при изучении семей, где двое или более родственников страдали от выпадения волос. Это исследование выявило, по крайней мере, четыре области в геноме, которые, вероятно, содержат эти гены [7] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы очаговой алопеции
Клиническая картина специфична и имеет непосредственную связь с клиническими разновидностями форм очаговой алопеции. Типичными первыми симптомами являются небольшие залысины в виде одного или нескольких чётко очерченных очагов, которые чаще появляются в затылочной области. Количество очагов и их величина могут быть самыми различными (от одного небольшого очага до полной потери волос). На поредевших участках кожа не повреждена и внешне выглядит здоровой. Пятна могут быть различной формы, обычно они круглые или овальные [8] .
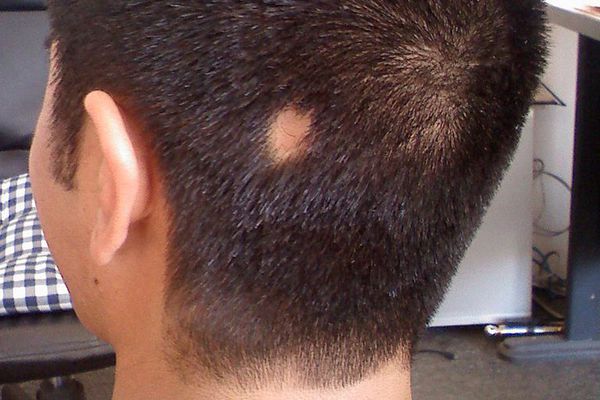
Следующие очаги возникают в отдалении от первого и нередко носят симметричный характер. Они имеют склонность к периферическому росту (увеличению очага по краям), очаги сливаются и образуют большие участки облысения. Выпадение чаще всего наблюдается на коже головы и бороды, но может возникать на любой части тела с волосами [9] .
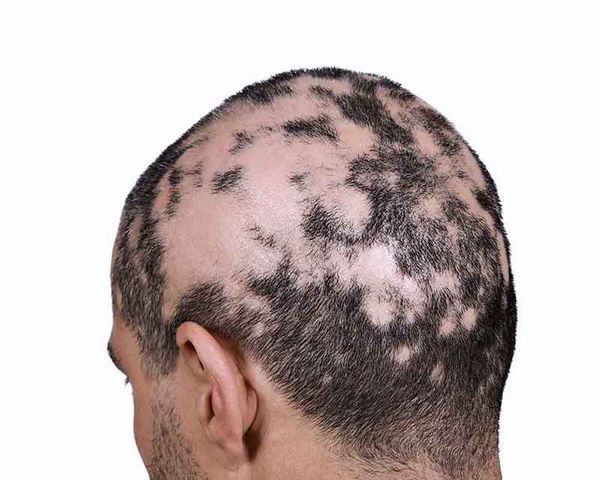
Область выпадения волос иногда сопровождается субъективными симптомами: покалыванием или болезненностью [10] . Волосы обычно выпадают в течение короткого периода времени, причём обычно с одной стороны выпадает больше волос, чем с другой. В очагах часто присутствуют так называемые "конические волоски" с более узким стержнем у корня, этот трихоскопический симптом еще называют "восклицательный знак" [9] . Такие волосы очень короткие (3-4 мм) и могут находиться вокруг проплешин [10] .
Болезнь может перейти в ремиссию на некоторое время или может быть постоянной. Патология имеет доброкачественное волнообразное течение (обратимый характер), волосы, как правило, отрастают на фоне лечения. Но при длительном существовании очагов без терапии волосяные фолликулы (луковицы) атрофируются и процесс приобретает злокачественную затяжную форму (необратимый характер). Зачастую выпадение волос появляется в тандеме с дистрофическими изменениями ногтевых пластин и носит название "трахионихия".
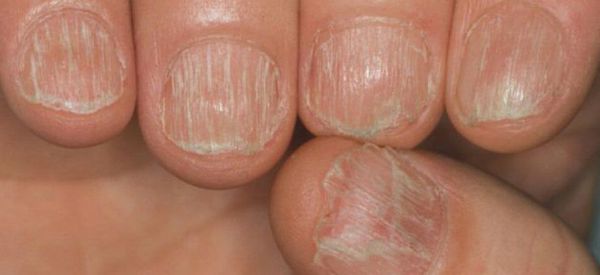
Патогенез очаговой алопеции
Основной механизм патогенеза очаговой алопеции включает разрушение луковиц волоса собственными иммунными клетками [2] . Организм ошибочно атакует собственные анагенные (находящиеся в фазе роста) волосяные фолликулы и подавляет или останавливает рост волос [9] . Например, Т-клеточные лимфоциты (клетки, отвечающие за защитную функцию организма) скапливаются вокруг поражённых фолликулов и в дерме, вызывая воспаление и последующее выпадение волос.
Запускается каскад цепных реакций: нарушение процессов кератинизации (шелушения), деструкция и гибель стержней волос, истощение репаративного (восстановительного) потенциала, затем при длительном течении алопеции (более двух лет) процесс репарации волосяного фолликула сопровождается его атрофией с развитием склеротических изменений (заменой нормальной ткани на соединительную) и склерозированием микрососудов. Было высказано предположение, что волосяные фолликулы в здоровом состоянии защищены от иммунной системы так называемой "иммунной привилегией" [4] [19] .
Развитие алопеции также связано с нарушением усвоения организмом серосодержащих соединений, которые изменяют процесс кератинизации волос и приводят к патологическим изменениям в их структуре [11] .
Классификация и стадии развития очаговой алопеции
Как правило, гнёздная потеря волос включает в себя следующие клинические разновидности:
- Локальная (ограниченная) форма описывает облысение только в одном месте [9][12] . Это может произойти на любом участке волосистой части головы.
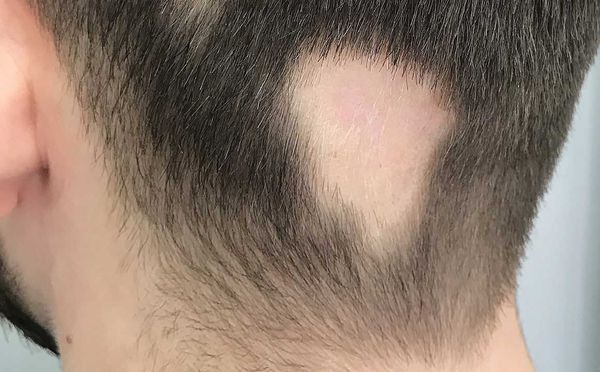
- Субтотальная форма — на голове отсутствует более 40 % волос. При офиазисе (отсутствии волос полностью по краевой зоне роста волос) очаги имеют лентовидную форму, затрагивают всю краевую зону роста волос в затылочных и височных областях по форме волны. При инверсном офиазисе очаги лентовидной формы распространяются на лобно-теменную и затылочные области.
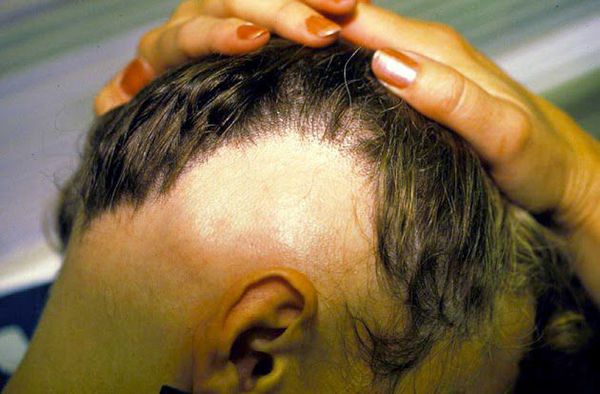
- Диффузная алопеция — волосы выпадают более рассеянно, рассредоточено по всей коже головы [9] .
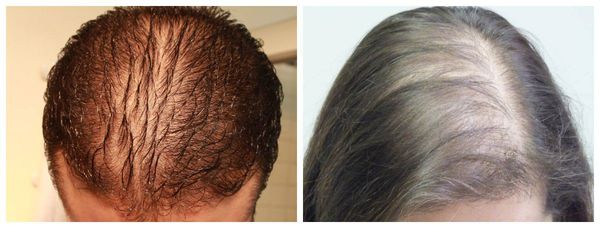
- Alopecia areata barbae — форма заболевания, при которой выпадение волос ограничивается только бородой [9] .

- Тотальная алопеция (areata totalis, или облысение) — характеризуется полной потерей терминальных (тёмных, жёстких и длинных) волос на волосистой части головы [2] .

- Alopecia areata universalis (универсальная) — такой диагноз ставится, если выпадают все волосы на теле, включая лобковые волосы [2] .
Тотальная и универсальная формы встречаются редко [13] .
Заболевание имеет несколько стадий.
- Активная стадия (проградиентная, прогрессирующая). Во время активной стадии типичные очаги поредения представляют собой участки нерубцового облысения округлой или овальной формы с неизменённым цветом кожи. Для оценки состояния волос проводится тест на натяжение волос. Н еобходимо захватить небольшой пучок волос (50-60 волос) между большим и указательным пальцами и с некоторым усилием, но не очень резко, потянуть волосы. Если в руках остаётся больше 10 % волос (более 6 волос), тест свидетельствует о наличии патологического выпадения волос (положительный тест). Меньшее количество извлечённых волос (до 2 шт.) свидетельствует о физиологическом выпадении волос. Процедуру следует провести в 4 зонах: в теменной области слева и справа, в лобной и затылочной области. В активной фазе заболевания на границах поражений тест на натяжение волос может быть положительным — это зона "расшатанных волос" . На начальном этапе выпадение не затрагивает седые волосы.
- Стационарная стадия — просуществовав 4–6 месяцев, процесс слияния мелких очагов в крупные приостанавливается.
- Стадия регресса — в очагах облысения восстанавливается нормальный рост волос.
Осложнения очаговой алопеции
На сегодняшний день гнёздная алопеция имеет доброкачественное течение. Она не влечёт за собой потерю работоспособности, нарушения общего состояния, инвалидизацию, не требует длительного нахождения в стационарах, но значительно сказывается на качестве жизни и психоэмоциональном состоянии пациентов. Необходимо понимать, что процесс обратим, так как волосяные фолликулы остаются жизнеспособными [15] .
Чаще всего врач трихолог-дерматолог сталкивается с нозогенными реакциями (психогенными расстройствами) своих пациентов: людей с алопецией беспокоит изменение своего внешнего вида и потеря собственной привлекательности, жалость в глазах окружающих; пациенты часто страдают депрессивными, тревожными, социофобическими расстройствами и сенситивными (фобическими) идеями. Чаще всего депрессивные расстройства у пациентов с алопецией проявляются лёгкими формами. Кроме того, у больных могут наблюдаться тревожные расстройства с опасениями возможного прогрессирования облысения и суицидальными наклонностями [16] . Все эти состояния не зависят напрямую от степени выраженности облысения, однако они заслуживают внимания специалистов.
Диагностика очаговой алопеции
Очаговая алопеция обычно диагностируется на основании клинических признаков.
Трихоскопия (исследование волос при помощи трихоскопа, который многократно увеличивает волосы) является основным методом установления данного диагноза. Трихоскопия показывает регулярно распределённые "жёлтые точки" (гиперкератотические пробки), небольшие "восклицательные знаки" и "чёрные точки" (поражённые волоски в отверстии волосяного фолликула) [17] . Для клинической диагностики ГА часто достаточно клинических проявлений в виде очагов выпадения волос и наличия волос, обломанных по типу "восклицательных знаков". Иногда в области облысения может появиться покраснение кожи (эритема) [5] . При эффективном лечении и возобновлении роста волос появляются пушковые волосы.

В редких случаях для постановки диагноза и помощи в лечении облысения требуется биопсия. Она применяется в спорных ситуациях для дифференциальной диагностики с другими заболеваниями и когда лечение не приносит результата. Биопсия позволяет определиться с тактикой лечения и прогнозом заболевания.
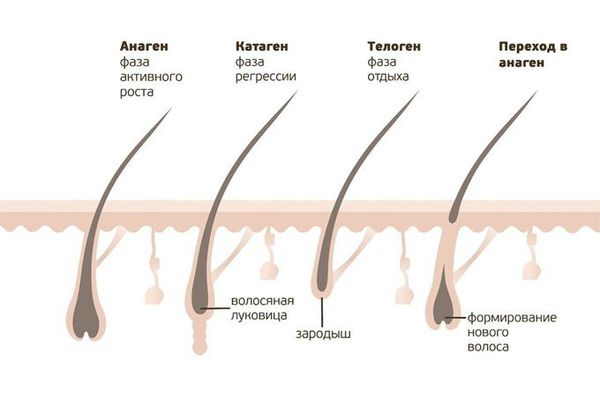
Результаты гистологических исследований показывают наличие перибульбарного лимфоцитарного инфильтрата (скопления лимфоцитов) по типу "рой пчёл". Иногда в неактивных зонах облысения воспалительные инфильтраты не обнаруживаются. Ещё одним характерным признаком является недержание пигмента в луковице волоса и фолликулярных стелах (анатомической структуре волосяного фолликула), а также сдвиг в соотношении анаген-телоген в сторону телогена (стадии выпадения волос).
Определённая роль отводится клиническим лабораторным и инструментальным методам исследования. Клинический минимум должен содержать:
- Общий анализ мочи.
- Биохимический анализ крови (АЛТ, АСТ, ГГТ, щелочная фосфатаза, глюкоза, билирубин общий, билирубин прямой, общий белок, холестерин (ЛПВН, ЛПНП), триглецириды, мочевина, креатинин, мочевая кислота, коэфициент атерогенности, гликированный гемоглобин, С-реактивный белок, ревматоидный фактор, С-пептид).
- Определение антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека.
- Определение антигена HBsAg (позволяет выявить гепатит Б).
- Определение антител классов M, G к вирусу гепатита С.
- Проведение реакции Вассермана (анализ крови на сифилис).
- Анализ крови на волчаночный антикоагулянт (специфический маркер такого заболевания, как дискоидная красная волчанка).
- Определение антинуклеарных антител.
- Анализ крови на железо, ферритин, трансферрин, гомоцистеин, фолиевую кислоту, цинк, селен, медь, магний, витамин В12, витамин Д.
- Анализ крови на гормоны: инсулин, гормоны щитовидной железы (ТТГ, Т3 свободный, Т4 свободный, антитела к тиреопераксидазе, антитела к тиреоглобулину).
Такой большой список показателей нужен для того, чтобы разобраться, что именно вызывает потерю волос. Необходимо исследовать каждый обмен веществ: липидный, углеводный, гормональный, белковый и исключить все метаболические нарушения.
По показаниям проводятся:
- Трихологический генетический тест (делается соскоб эпителиальных клеток слизистой полости рта с области щеки в специальную пробирку, где анализируется геном).
- Спектральный анализ волоса на микроэлементы (производится забор волоса с области затылка и отправляется в лабораторию на исследование нехватки или переизбытка микроэлементов).
- Соскоб на грибы с кожи волосистой части головы.
- УЗИ щитовидной железы.
- УЗИ сосудов шеи.
- МРТ головного мозга.
По мере необходимости для исключения очагов хронической инфекции пациент направляется на консультации к смежным специалистам [14] .
Лечение очаговой алопеции
При отсутствии на голове более 25 % волос необходимо осматривать состояние волосяного покрова на туловище и конечностях. Если в данных областях тоже наблюдается выпадение, это необходимо учитывать при выборе метода лечения. Также выбор терапии формируется с учётом формы, стадии, длительности процесса и возраста больного.
Сложность патологии в том, что ни один из существующих терапевтических вариантов не является на 100 % эффективным [18] , но если назначена адекватная терапия, то волосы во многих случаях могут самопроизвольно отрасти.
В некоторых случаях выпадения волос успеха можно достичь при помощи стероидных препаратов (кортикостероидов) в виде крема, мази, лосьона клобетазол, мометазон фуроат и инъекций кортикостероидов. Применение только кортикостероидных кремов на коже в области выпадения не так эффективно и требует больше времени для получения результатов. Стероидные вещества топического (местного) применения обычно используются на небольших зонах выпадения волос. Раствор биматопроста 0,03 % применяется только для бровей и ресниц. Препарат хорошо переносятся, он безопасен и эффективен при выпадении бровей и ресниц [20] [21] .
У применения кортикостероидов есть и недостатки: они часто не могут проникнуть в кожу достаточно глубоко, чтобы повлиять на луковицы волоса [7] . Пероральные кортикостероиды могут уменьшить выпадение волос, но только на период, в течение которого они принимаются, кроме того, эти препараты могут вызвать серьёзные побочные эффекты [7] .
При выпадении волос применяют также миноксидил, различные раздражители (пентоксифиллин, раствор никотиовой кислоты, красный перец), пептидные комплексы, средства стимулирующие рост волос, но только не в прогрессирующую стадию. В более тяжёлых случаях и при отсутствии эффективности лечения топическими стероидами назначают иммунотерапию циклоспорином и/или метотрексатом, иногда их применяют в различных комбинациях.
Физиотерапевтические методы лечения имеют определённую роль в лечении гнёздной алопеции, их применяют для лучшего проникновения лекарственных препаратов к волосяному сосочку. С этой целью назначают электрофорез (лечение микротоками), лазерную терапию, узкополосную фототерапию (лечение узкополосным светом).
Необходимо отметить, что ни одно лечение не является эффективным во всех случаях, и иногда ответа на лечение вообще может не быть. С чем это связано неизвестно.
Прогноз. Профилактика
В большинстве случаев, когда болезнь начинается с небольшого количества участков выпадения волос, волосы отрастают через несколько месяцев, иногда в течение года [8] . Если поражения более обширные, волосы либо отрастают в ответ на лечение, либо продолжают выпадать, вплоть до тотальной или, в редких случаях, универсальной алопеции [8] .
Особенность патологии в том, что спустя какое-то время после успешного лечения, волосы снова могут выпадать. У 85 % больных отмечается более одного эпизода заболевания, периоды ремиссии различны. Эпизоды очаговой алопеции до наступления полового созревания предрасполагают к хроническому течению заболевания [7] . Алопеция иногда становится причиной психологического стресса. Поскольку выпадение волос может привести к значительным изменениям во внешности, люди могут испытывать социальную фобию, тревогу и депрессию. Пациенты с выпадением волос требуют немедленного назначения лечения.
Специфической профилактики алопеции не существует. Рекомендуется вести здоровый образ жизни, правильно питаться, своевременно лечить хронические заболевания. По показаниям следует принимать витаминно-минеральные комплексы. Важно подобрать качественные средства для ухода за волосами, также в качестве метода профилактики можно посоветовать отказаться от плетения тугих косичек.
Шрамы перестали быть предметом гордости давным-давно, они не украшают ни мужчин, ни женщин. Если раньше дамы считали, что рубцы делают представителей сильного пола более брутальными, то сегодня эпоха бритёров осталась в прошлом, а современные войны становятся всё менее «контактными» и победы в схватках одерживают, скорее, хитрые умы, нежели крепкие мышцы. Поэтому абсолютно ясно, что шрамы непривлекательны и их нужно лечить.
Миф № 1. После угревой болезни редко образуются рубцы.
Очень часто. Причин появления рубцов всего две. Первая — сильно запущенная угревая болезнь, при которой поры забиваются секретом сальных желез, создается среда для размножения бактерий, и тем самым поддерживается процесс воспаления, мешающий нормальному процессу эпителизации кожи. И вторая — механическое выдавливание прыща, которое в последующем зачастую приводит к нарушению восстановления целостности кожи. Все зависит от состояния здоровья в целом и кожи в частности. Самый безобидный — атрофический рубец — выглядит как ямка, и (если его не лечить) не меняется с годами. А вот с гипертрофическими рубцами ситуация обстоит куда сложнее. Они заметно возвышаются над поверхностью здоровой кожи. Чтобы уменьшить рубец, важно прицельно воздействовать на его основу.
Миф №2. Рубцы исчезают сами по себе.
Рубцы не исчезают сами по себе. Их необходимо лечить или корректировать. Для этого существует множество различных хирургических и консервативных методик.
Существует несколько стадий формирования рубца:
- I стадия — воспаление и эпителизация (7-10 сутки после травмы). Посттравматическое воспаление кожи постепенно уменьшается. Края раны соединяются друг с другом непрочной грануляционной тканью, рубца как такового ещё нет. Этот период очень важен для формирования в будущем тонкого и эластичного рубца — важно не допускать нагноения и расхождения краёв раны.
- II стадия — образование «молодого» рубца (10-30 сутки после травмы). В грануляционной ткани начинают формироваться волокна коллагена и эластина. Сохраняется повышенное кровоснабжение области травмы — рубец ярко-розового цвета. В этот период нельзя допускать повторной внешней травматизации и чрезмерных физических усилий.
- III стадия — образование «зрелого» рубца (до 1 года).
Количество сосудов уменьшается — рубец уплотняется и становится бледным. Разрешается физическая активность в привычном объёме. До 1 года происходит окончательная трансформация рубца. Рубцовые ткани медленно созревают — из них полностью исчезают сосуды, волокна коллагена выстраиваются вдоль линий наибольшего натяжения.
Миф № 3. Последствия угревой болезни — это чисто эстетический дефект.
Не только. Рубцы, которые образуются после акне, оказывают неблагоприятное воздействие и на здоровье кожи, нарушая ее защитную функцию за счет замедления обмена веществ в тканях. В результате возникает порочный круг: чем дольше мы миримся с последствиями угревой болезни, тем больше у нас шансов получить повторное обострение заболевания. А в качестве бонуса — сухость, покраснение и шелушение, неизменные спутники постакне. Страдает еще и качество жизни: обладатели «некрасивого» лица считают себя менее успешными в учебе, карьере, личной жизни.
Миф № 4. Солнце маскирует последствия угревой болезни.
Пытаться спрятать последствия угревой болезни с помощью загара — очень опасная идея. Ценой такой «маскировки» могут стать пигментные пятна. А если помимо последствий акне на коже есть еще и недолеченные прыщики, возрастает риск обострения заболевания. Солнце нарушает работу сальных желез, поэтому невинное желание «подсушить» несовершенство и спрятать постакне может обернуться серьезными дерматологическими проблемами.
Миф №5. От рубца можно избавиться только при помощи операций.
Рубцы могут возникнуть вследствие различных травм, в разных обстоятельствах. Выбор оптимального способа лечения зависит от характеристик рубца и осуществляется исключительно врачом. Например, если у пациента большие по площади и серьёзные по степени поражения рубцы, то нередко требуется оперативное вмешательство. А если рубец небольшой и не ограничивает физические возможности человека, то косметическую коррекцию можно осуществить с помощью консервативных методик.
Консервативное лечение:
- Пилинг;
- использование кремов и мазей;
- силиконовые препараты;
- использование специального компрессионного белья;
- физиопроцедуры.
Оперативное лечение:
- Иссечение хирургическим путем;
- лазерная коррекция (шлифовка);
- кожная пластика с возможностью пересадки участков эпидермиса.
Миф №6. Результат операционного удаления родинки, фурункула, папилломы или татуировки — безупречная гладкая кожа.
К сожалению, не совсем так. На месте удаленного образования или татуировки обычно остается пятнышко, покраснение или рубчик, которые могут долго напоминать о перенесенной операции. Кроме того, после лечения кожа может какое-то время оставаться сухой и покрасневшей. Все это поводы к использованию специализированного крема. Существуют также народные средства: например, витамин Е, однако бесконтрольное его применение может привести к побочным эффектам. Эффективность оливкового масла, масла камелии, соков алоэ и лимона, экстракта лаванды или розовой воды, которые также нередко применяют при борьбе с рубцами, не подтверждена экспериментально и совсем не факт, что «хуже не будет», так как все перечисленные средства способны вызвать аллергическую реакцию. Идеальный вариант — если в составе продукта содержатся ингредиенты, эффект которых доказан практикующими косметологами и другими врачами, а их безопасность подтверждена многочисленными исследованиями.
Миф 7. Средства от рубцов опасны для здоровья.
Прежде чем начинать применение того или иного средства для лечения рубцов, необходимо проконсультироваться со специалистом и изучить инструкцию.
Если в инструкции указано, что компоненты препарата не всасываются в кровь, а действуют только местно, то, вероятно, они безопасны для большинства категорий людей. С особой осторожностью следует относиться к препаратам, содержащим клюкокортикоидные гормоны, так как они имеют серьёзный ряд противопоказаний и побочных эффектов. Средства на основе коллагеназы в большинстве своём действуют местно и не попадают в кровоток. Например, компоненты геля Ферменкол воздействуют непосредственно на рубцовую ткань и не оказывают действия на метаболизм, функции клеток, органов или систем организма.
В любом случае, перед применением противорубцовых средств необходимо обязательно проконсультироваться с врачом!
Миф 8. Если рубец чешется, значит он уменьшается.
Причины зуда свежих или застарелых шрамов бывают абсолютно разными, но ни одна из них не является показателем уменьшения в размере или рассасывания рубца. Наоборот, если зуд и жжение ощущаются в области зрелого, полностью сформировавшегося шрама, то это скорее всего свидетельствует о его росте.
К причинам зуда рубцов относятся:
- Нитки, которыми сшивали рану. Несмотря на то, что современная медицина отдает предпочтение специальным саморассасывающимся нитям, частенько случается, что отдельные их частички могут длительное время сохраняться внутри шва. Потом в определенный момент организм начинает их отторгать. Зуд из-за нитей может возникать на 1 и начале 2 стадии формирования рубца.
- Видоизменение гипертрофического рубца в келоид. Если сильно чешется вокруг шрама, а сам он явно видоизменился, то это может указывать на то, что он переродился в келоидный рубец. Зуд, жжение и увеличение размеров – основные симптомы.
- Травмирование рубца одеждой или украшениями.
- Слишком сухая кожа. Одна из самый распространенных причин зуда. Очень сухая кожа даже при отсутствии шрама будет чесаться.
- Некоторые виды лечения. Некоторые варианты лечения также могут вызывать зуд – в качестве сопутствующего лечению симптома или в качестве побочного эффекта.
Если ощущение зуда и жжения приносит серьёзный дискомфорт, то следует обратиться к специалисту, чтобы разобраться в причине и при необходимости назначить лечение. Большинство противорубцовых препаратов имеют в своём составе компоненты, помогающие уменьшить или прекратить зуд.
Миф № 9. Острая стадия угревой болезни не препятствие для лечения рубцов.
Препятствие — и еще какое! Если на коже есть хоть один воспалившийся элемент, любые косметические процедуры противопоказаны. Это правило касается и специализированных мазей и кремов для лечения шрамов. Сначала устраняем воспаление, затем используем средство от рубцов либо наносим точечно непосредственно на рубчики.
Миф 10. Старые рубцы не поддаются коррекции.
Старый шрам невозможно удалить совсем, но совершенно реально сделать его почти незаметным.
Чем старше рубец, тем сложнее с ним бороться. Многие прибегают к быстрым относительно срока лечения, но болезненным оперативным вмешательствам, которые помимо прочего требуют дополнительного периода реабилитации. Небольшой шрам после операции останется в любом случае, но он будет аккуратным и при положительном ходе заживления и лечения станет практически незаметным.
Помимо оперативных, существуют консервативные методы борьбы с рубцами. Они требуют больше времени на лечение, но являются менее болезненными и не столь дорогостоящими. Для ускорения процесса коррекции рубца консервативные методы часто применяют в комплексе с различными процедурами или физиотерапией.
Мы рассмотрели распространённые заблуждения относительно лечения рубцов, но далеко не все. Необходимо быть внимательными к себе и своему здоровью, поэтому если есть основания считать, что после травмы начинает формироваться патологический рубец, то нужно обратиться к специалисту.
Читайте также:

