Брови стали как ожоги
Обновлено: 16.04.2024
Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения
ФГБОУ ВО «ВолгГМУ» Минздрава России, Волгоград, Россия
Пятигорский медико-фармацевтический институт — филиал ФГБОУ ВО «Волгоградский государственный медицинский университет» Минздрава России, Пятигорск, Россия
Классификация осложнений татуажа
Журнал: Клиническая дерматология и венерология. 2018;17(6): 98‑106
Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения
Имеются сведения о побочных эффектах татуажа, вызванных как травмированием кожных покровов, так и действием используемых красителей. Однако данные единичны и противоречивы, отсутствует классификация осложнений, что и обусловливает актуальность исследования. Цель исследования — на основе анализа литературы и собственных клинических данных систематизировать осложнения татуажа, разработать классификацию и наметить пути профилактики. Материал и методы. В качестве единиц анализа были выбраны публикации в PubMed (1997—2017), посвященные осложнениям после выполнения татуажа. Накоплена база клинических случаев пациентов с осложнениями после выполнения процедуры татуажа. Клинико-лабораторная диагностика включала сбор анамнеза, осмотр, дерматоскопию, проведение аллергологических проб, бактериологическое исследование, иммунофлюоресцентные тесты, твердофазный иммуноферментный анализ, гистологическое исследование биоптатов ткани татуировки. Результаты. В составе пигментов, используемых для татуировок, обнаружены соединения, обладающие выраженным токсическим, мутагенным и канцерогенным действием. Наиболее распространенным осложнением являются аллергические реакции, выражающиеся в анафилактической реакции (0,1%), крапивнице (3%), контактном дерматите (19,9%), экземе (7%). Отмечались случаи заражения ВИЧ (3%), гепатитом (8%). Вторичная инфекция присоединялась в 15% случаев. Побочные эффекты обладали выраженным полиморфизмом (гнойно-воспалительные, дегенеративные, некротические и опухолевые процессы). На основании проведенных исследований для систематизации имеющихся сведений о побочных эффектах татуировок нами предложена классификация осложнений татуировок. Заключение. Учитывая инвазивный характер процедуры и значительное число осложнений, необходимо разработать перечень противопоказаний для использования татуажа; ввести обязательную сертификацию вводимых красителей; разработать стандарт предварительных лабораторных исследований, предшествующих данной инвазивной процедуре; повысить требования к специалистам, выполняющим татуаж; осуществлять сертификацию рабочего места мастера татуажа с учетом соблюдения правил асептики и антисептики.
Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения
ФГБОУ ВО «ВолгГМУ» Минздрава России, Волгоград, Россия
Пятигорский медико-фармацевтический институт — филиал ФГБОУ ВО «Волгоградский государственный медицинский университет» Минздрава России, Пятигорск, Россия
Татуировкой называется искусственное нарушение целости кожных покровов с помощью колющих/режущих инструментов с последующим введением в кожу красящих веществ с целью получения стойких, не исчезающих рисунков или изображений. В настоящее время все большее распространение в популяции получает татуаж, выполненный различными техниками. Наиболее древним стилем считают полинезийский — этнический стиль тату, возникший на Полинезийских островах и признанный одним из древнейших образцов изобразительного искусства. Традиционный стиль, или стиль «старой школы» (traditional and old school), зародился в начале ХХ века в США и характеризуется минимализмом изображения. Кроме того, существуют техники тату в стиле реализма (realistic), точечный стиль дотворк (dotwork), геометрический (geometric), племенной стиль трайбл (tribal), японский стиль (Japanese). Тату, выполненные в стиле блэкворк (blackwork), представляют собой покрытие участка кожи масштабным одноцветным рисунком и, как правило, свидетельствуют о низком социальном статусе его обладателя [1]. Отдельно выделяют перманентный макияж, популярность которого ежегодно растет среди женщин разного возраста и социальной принадлежности [2, 3].
Однако у этого культурного феномена есть и обратная сторона в виде осложнений от процедуры, о которых мастера тату-салонов не информируют потребителей. Все красители, используемые для татуажа в Российской Федерации и за рубежом, не подлежат обязательной сертификации, а следовательно, безопасность их применения не гарантирована, увеличивается риск развития побочных эффектов [4]. Однотонные черные татуировки в своей основе содержат сажу, включающую полициклические ароматические углеводороды и фенол, которые являются признанными мутагенами и канцерогенами [5]. Кроме того, имеются сведения о том, что полициклические ароматические углеводороды под действием ультрафиолетового излучения способны генерировать цитотоксический синглетный кислород, который может влиять на целость кожных покровов [6].
Для выполнения цветных татуировок используют пигменты, большинство из которых производят для окрашивания одежды, и они часто не предназначены для иного употребления; часть пигментов разлагается от солнечного света, выделяя в качестве метаболитов ароматические амины, являющиеся канцерогенами [7].
В литературе [8, 9] имеются сведения о побочных эффектах татуажа, вызванных как травмированием кожных покровов, так и действием используемых красителей, однако данные единичны и противоречивы, отсутствует классификация осложнений, что и обусловливает актуальность исследования.
Цель исследования — на основе анализа данных литературы и собственных клинических наблюдений систематизировать осложнения татуажа, разработать классификацию и наметить пути профилактики.
Материал и методы
Исследование проводили по нескольким направлениям. На первом этапе в качестве единиц анализа мы выбрали публикации PubMed c 1997 по 2017 г., посвященные осложнениям после выполнения татуажа. Категории анализа объединяли ключевые слова, характеризующие возникновение осложнений, сопряженных с выполнением татуировок. В качестве ключевых слов были заявлены такие слова и словосочетания, как «татуаж», «татуировка», «неблагоприятные эффекты», «осложнения татуажа», «реакция на тату», а также различные диагнозы в сочетании со словом «татуировка».
Параллельно мы накопили базу пациентов в отделении лазеротерапии и других аппаратных методов лечения и диагностики «Московского научно-практического центра дерматовенерологии и косметологии» с осложнениями после выполнения процедуры татуажа.
Клинико-лабораторная диагностика включала сбор анамнеза, осмотр, дерматоскопию, аллергологические пробы, бактериологическое исследование, иммунофлюоресцентные тесты, твердофазный иммуноферментный анализ, в ряде случаев выполняли патоморфологическое исследование биоптатов ткани татуировки. Для этого материал помещали в 10% формалин на 24 ч с заливкой в парафиновые блоки и последующей стандартной проводкой, окрашиванием срезов гематоксилином и эозином и по Ван Гизону. Микрофотографии сделаны с использованием микроскопа Leiсa DM 100 с цифровой фотокамерой.
Статистическая обработка проведена общепринятыми для медико-биологических исследований методами с помощью программных пакетов Exсel 7.0 («Microsoft», США) и АРКАДА (Диалог-МГУ, Россия).
Результаты
При проведении анализа нами установлено, что для выполнения татуировок во всех салонах тату использовали несертифицированные пигменты, в которых обнаружен ряд примесей и загрязнений. Для выполнения татуировок используется широкая цветовая палитра, при этом химический состав пигментов, как правило, не указывается. Установлено, что цветные и черные пигменты имеют различный состав. При этом в составе черных красителей по-прежнему преобладает сажа, в то время как ингредиенты цветных красителей обладают значительным количеством примесей, что и обусловливает максимальное количество осложнений [10]. Имеются единичные исследования, посвященные изучению химических веществ, входящих в состав татуировочных пигментов различных цветов. Так, J. Sowden и D. Slater и соавт. [11, 12] при изучении красного пигмента с помощью световой и электронной микроскопии в сочетании с рентген-микроанализом установлено, что данный краситель включает алюминий, железо, титан, кремний, кальций, ртуть и кадмий, способные стать причиной различных осложнений.

Состав красителей в зависимости от цвета представлен в табл. 1 [13, Таблица 1. Состав татуировочных пигментов в зависимости от цветового спектра и возможные осложнения после процедуры татуажа 14].

Кроме токсичных веществ, входящих в состав пигментов, используемых для татуировок, ряд исследователей обнаружили соединения, обладающие выраженным мутагенным и канцерогенным действием (табл. 2). Таблица 2. Мутагенные и канцерогенные компоненты, входящие в состав пигментов для татуировок
При проведении анализа отмечено, что наиболее распространенным осложнением являются аллергические реакции, выражающиеся в крапивнице (3%), контактном дерматите (19,9%), экземе (7%), анафилактической реакции (0,1%). Кроме того, отмечались случаи заражения ВИЧ (3%), гепатитом (8%). Вторичная инфекция присоединялась в 15% случаев.
Побочные эффекты обладали выраженным полиморфизмом, включая гнойно-воспалительные, дегенеративные, некротические и опухолевые процессы.
Клинические случаи
В качестве примера приводим несколько клинических случаев, наблюдаемых нами в рамках разработки данной проблемы.
Пациентка А., 24 года, обратилась в Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения Москвы в марте 2016 г. с жалобами на бугристый вид татуировки, зуд, жжение, чувство стянутости кожи. Татуировка сделана за 6 мес до обращения к дерматологу, в течение 1—2 мес татуировка видоизменилась: приобрела неравномерно бугристый вид, покраснела. При первичном объективном исследовании состояние удовлетворительное, изменений со стороны органов и систем не выявлено. Status localis: на коже спины выявлен твердый покрасневший рубец в форме дракона с включениями сине-черного пигмента, с гладкой поверхностью, с возвышениями на протяжении. Рубец при пальпации плотный, безболезненный (рис. 1). Рис. 1. Татуировка в области лопатки, давность 6 мес, с явлениями келоидной трансформации. Выполнена пункционная биопсия, во всех образцах кожи отмечалось неравномерное распределение пигмента непосредственно под эпидермисом в сосочковом слое дермы, с большим диапазоном размера гранул: от отдельных хорошо различимых гранул пигмента до «пылевидных». В отдельных участках пигмент отсутствовал, однако наблюдалось изменение волокон соединительной ткани, которые имели утолщенный вид по сравнению с остальными волокнами дермы и были представлены гомогенными розовыми волокнистыми массами (рис. 2). Рис. 2. Фрагмент кожи, полученный при пункционной биопсии. Выраженная лимфоцитарная инфильтрация, гомогенизированные незрелые эозинофильные волокна. Деструктурированные волокна дермы. Окраска гематоксилином и эозином. Ув. 400.
Диагноз клинический заключительный: «келоидный рубец» (L91.0). При данном диагнозе лазерная терапия неэффективна, в связи с этим пациентке рекомендовано внутриочаговое введение дипроспана. На фоне проводимой терапии отмечено незначительное клиническое улучшение.
Пациентка Н., 23 лет, обратилась в мае 2017 г. в Московский научно-практический центр дерматовенерологии и косметологии Департамента здравоохранения Москвы с жалобами на изменение внешнего вида татуировки, шелушение на участках введения красного пигмента, кожный зуд. Появление заболевания отметила через 2 мес после процедуры, лечилась глюкокортикостероидными, антигистаминными средствами, без эффекта. При первичном объективном исследовании состояние удовлетворительное, изменений со стороны органов и систем не выявлено.

Status localis: в области участков кожи с красным пигментом и по периферии имеется сухость кожных покровов, в очаге — уплотнение кожи, на поверхности выявлено крупнопластинчатое шелушение, единичные крупные везикуло-буллезные элементы (рис. 3). Рис. 3. Декоративная татуировка на тыльной поверхности стопы. Изменение внешнего вида татуировки, уплотнение кожи в области красного пигмента, везикуло-буллезные элементы, пластинчатое шелушение.

При гистологическом исследовании на фоне выраженного гиперкератоза и акантоза обнаружены атрофические изменения в эпидермисе, сглаживание его выростов. Кроме того, визуализированы участки папилломатоза. В дерме диффузно расположены гранулы пигмента, при этом лимфогистиоцитарная инфильтрация отсутствовала. Выраженный отек обусловливал отслойку прилежащей дермы от эпидермиса на некоторых участках, при этом образовывались щели, что морфологически соответствует пемфигоидной форме красного плоского лишая (рис. 4). Рис. 4. Фрагмент кожи с массивным гиперкератозом на месте татуировки, акантозом, с участками папилломатоза. Диффузное распределение пигмента, выраженный отек. Окраска гематоксилином и эозином. Диагноз клинический заключительный: «другой красный плоский лишай» (L.43.8). Пациентке назначено лечение — внутриочаговое введение препарата дипроспан, топические кортикостероиды, редуцирующие средства. На фоне лечения регресс высыпания в течение 2 мес составил 70%.

Выявленные нами осложнения после процедуры татуажа были соотнесены с данными литературы и представлены в табл. 3. Таблица 3. Осложнения татуажа и частота встречаемости побочных реакций
В зависимости от этиологии осложнения татуажа могут быть разделены на инфекционные и асептические. При этом необходимо отметить, что данный побочный эффект не всегда обусловлен нарушением техники выполнения процедуры, но во многом определяется индивидуальной микрофлорой клиента, кожа которого может быть изначально колонизирована патогенными пиогенными микроорганизмами, проникающими в зону татуировки как в момент проведения манипуляции, так и после.
На основании проведенных исследований для систематизации имеющихся сведений о побочных эффектах татуировок мы предлагаем следующую классификацию осложнений татуировок.
Классификация осложнений татуировок
По распространенности
I. Системные — системный саркоидоз (D86), ВИЧ-инфекция (В20), гепатиты (В16), С, D (В17), красный плоский лишай (L43).
II. Местные — контактный дерматит (L25), келлоидный рубец (L91.0).
По времени возникновения
I. Срочные — возникшие в момент выполнения процедуры татуажа: анафилактический срок (Т78.2).
1) ранние осложнения татуажа — пиодермия (L08.0);
2) поздние осложнения татуажа — неспецифическое гранулематозное асептическое воспаление вокруг инородного тела (красителя) (L92.0—L92.9); новообразования, солнечная сенсибилизация.
По этиологии
1) бактериальные — пиодермия (L08.0), стафилококковое поражение кожи в виде ожегоподобных пузырей; пиогенная гранулема (L98);
2) вирусные — гепатиты группы В (В16), С, D (В17); ВИЧ-инфекция (В20); инфекции, передаваемые парентеральным путем;
3) грибковые (микозы);
II. Аллергические реакции:
1) крапивница (L50);
2) аллергический контактный дерматит (L23);
3) контактный дерматит неуточненный (L25);
4) анафилактический шок (Т78.2).
III. Гранулематозные реакции:
1) неспецифическое гранулематозное асептическое воспаление вокруг инородного тела (красителя) (L92.0—L92.9);
2) неспецифическое гранулематозное асептическое воспаление вокруг инородного тела (красителя) c поражением лимфатических узлов (L92.0—L92.9);
3) саркоидоз кожи (D86.3).
IV. Опухоли и опухолевидные образования:
2) дерматофиброма (D23);
3) пигментный (меланоцитарный) невус (D22).
Заключение
Таким образом, несмотря на отсутствие четко прописанных противопоказаний к проведению процедуры татуажа, в конкретных клинических случаях татуировки могут стать причиной возникновения серьезных заболеваний, что требует дальнейшего изучения данной проблемы для профилактики осложнений и оптимизации лечебной тактики.
Учитывая инвазивный характер процедуры и значительное число осложнений, необходимо:
1) разработать перечень противопоказаний для процедуры татуажа;
2) обозначить проблему для соответствующих государственных структур по обязательной сертификации красителей для татуажа и рабочего места мастера татуажа;
3) разработать стандарт предварительных лабораторных исследований, предшествующих данной инвазивной процедуре (аллергическая проба на вводимый краситель, бактериологический посев кожи на предполагаемом участке для татуирования и т. д.);
4) повысить требования к специалистам, выполняющим татуаж (медицинское образование, сертификат о прохождении первичной аккредитации специалистов с присвоением квалификационной категории «мастер татуажа»).
Сведения об авторах
Сегодня лечение ожогов является актуальной проблемой. По данным госстата за 2018 год не менее 30000 людей подверглись термическим или химическим повреждениям. Это одна из самых распространенных бытовых травм. Однако часто ожог можно получить и на производстве, где не соблюдаются условия безопасности.
При возникновении ожогов надо суметь вовремя оказать правильную первую помощь. От того, как быстро вы окажете помощь себе или пострадавшему человеку, будет зависеть его дальнейшее состояние и скорость лечения.
Организм человека способен сам регенерировать и убирать легкие ожоги без серьезных последствий для здоровья. Более серьезные ожоги требуют неотложной медицинской помощи для предотвращения осложнений. За подобными ранами нужно следить, не допускать проникновения инфекции и регулярно обрабатывать противовоспалительными лекарствами или накладывать противоожоговые салфетки.
Если вы оказались рядом с обожженным, вам твердо нужно знать, как лечить ожог, иначе вы причините своими действиями больше вреда, чем пользы.
Причины ожогов
Ожог может произойти вследствие воздействия:
- огня;
- горячей жидкости или пара;
- горячего металла, стекла или других предметов;
- электрического тока;
- радиации (рентгеновское излучение или лучевая терапия);
- ультрафиолета (солнце или солярий);
- активных химических веществ.
Стоит отметить, что причины ожогов могут быть и иными, но все виды такого рода травм классифицируются в зависимости от степени нанесенного повреждения и симптоматики:
- Первая степень. Таким ожогом затрагивается только внешний слой кожных покровов. Травма характеризуется покраснением, отечностью и болевыми ощущениями. Пострадавшему оказывается первая помощь и назначается непродолжительный курс лечения.
- Вторая степень. Этот ожог ведет к поражению не только эпидермиса, но и подлежащего слоя – дермы. Повреждение характеризуется покраснением, побелением или пятнистостью кожи, болью и отечностью. Возможно развитие пузырей от ожогов и сильного болевого синдрома.
- Третья степень. При таком повреждении затрагивается жировой слой под кожными покровами. Обгоревшие участки тела обугливаются, чернеют или белеют. Часто ожогами третьей степени нарушается работа нервной и дыхательной системы.
Первые действия для нейтрализации термических ожогов
- как можно дальше убрать пострадавшего от источника тепла;
- если тлеет одежда или снаряжение, следует немедленно от нее избавиться. Если одежда прилипла к коже, надо аккуратно срезать ее или снять;
- к месту повреждений приложить сухой лед или использовать холодную воду;
- обработать поврежденные участки тела мазью от ожогов;
- в случае серьезных травм обратиться вызвать скорую.
Нейтрализация химических ожогов
- промыть пораженное место сильным потоком воды. Ни в коем случае не следует обрабатывать рану маслом.
- если получен ожог от негашеной извести или серной кислоты, его следует
- обработать сухой салфеткой, использование воды недопустимо;
- нанести стерильную антисептическую повязку.
Случаются ситуации, когда люди получают тяжелые ожоги. Лечение их вне стационара требует специальных знаний и навыков. Если человек ими не обладает - лучше немедленно обратиться к врачу.
Степень ожогов
Существует три основных степени ожогов: первая, вторая и третья. Оценка каждой степени основана на серьезности повреждения кожи: первая степень является самой незначительной, а третья - самой серьезной.
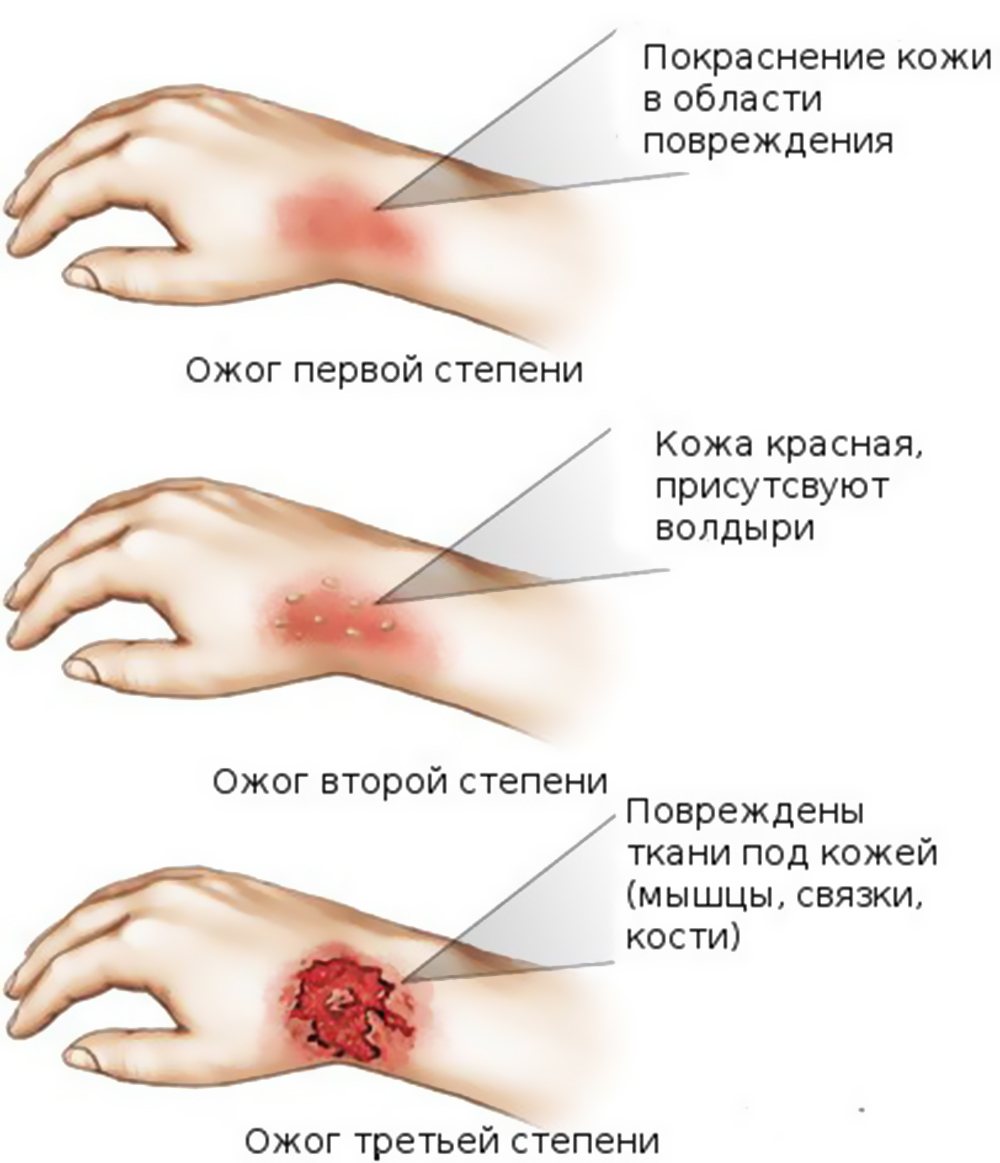
Признаки повреждений выглядят следующим образом:
- ожоги первой степени: происходит нарушение эпидермального слоя, кожа красная, чуть вздувшаяся;
- ожоги второй степени: появляются волдыри и наблюдается отслоение кожи;
- ожоги третьей степени: наблюдается некроз тканей, кожа становится белой, образуется корка;
Есть также ожоги четвертой степени. Эта степень включает в себя все симптомы ожога третьей степени. Повреждения проникают за пределы кожи и распространяются на сухожилия и кости. Именно в этом случае остаются шрамы после ожога.
Химические и электрические ожоги требуют немедленной медицинской помощи, поскольку они могут повлиять на внутренние органы, даже если внешние повреждения едва видимы.
Тип ожога не зависит от причины его возникновения. Ошпаривание, например, может вызвать все три типа ожога – термический, химический и физический, в зависимости от того, насколько горячая жидкость и как долго она остается в контакте с кожей.
Лечение после ожогов

Мазь или гель от ожога кипятком хорошо помогает при кухонных проблемах. Если были получены ожоги второй или третьей степени требуется стационарное лечение. Его следует проходить в клинике под присмотром врачей. Терапевт порекомендует, чем обработать ожог или как лечить ожог с волдырями.
Как лечить ожоги с волдырями в домашних условиях
- ни в коем случае не прокалывайте волдырь - это может привести к образованию инфекции;
- промыть ожог под прохладной проточной водой;
- нанесите противоожоговый крем или гель с обезболивающим эффектом тонким слоем;
- наложить бинт на место ожога после обработки;
- обрабатывать ожог с волдырем и менять повязку ежедневно.
Восстановление кожи после ожога
Что помогает от ожогов, так это точное соблюдение гигиены и регулярная обработка раны.
После получения травмы, на коже сразу же образуется волдырь, наполненный прозрачной плазмой, которая может просачиваться сквозь обожженные ткани. При правильной обработке можно избежать воспаления и нагноения, и регенерация пройдет быстрей.
Уже через несколько дней пузыри от ожогов начнут спадать и отшелушиваться, под волдырем начнет образовываться новая кожа. В это время раны могут чесаться, но прикасаться к пораженному участку нельзя - к концу первой недели зуд пройдет сам собой.
Если рану запустить в ней может развиться процесс нагноения. Он может сопровождаться повышением температуры, внезапной слабостью и ознобом. При таком анамнезе регенерация кожных покровов может затянуться на недели. В этом случае вероятно появление уплотненных наростов и валиков.
Как предотвратить появление рубцов после ожога?
Рубцы от ожогов появляются в зависимости от особенностей организма пострадавшего. В любом случае их появление можно предотвратить, своевременно используя противорубцовые гели и мази, а также специальные силиконовые покрытия для ран и увлажняющие кремы.
Лечение рубцов и шрамов после ожогов
Если вас интересует, как избавиться от внешних последствий ожога, нужно знать, что при серьезных нарушениях кожного покрова, шрам останется в любом случае. Здесь потребуется помощь косметолога, который поможет восстановить нормальный вид кожи.
Обычно для подобной операции используется методика иссечения рубца, после чего на ткани накладывается несколько косметических швов. Когда швы снимают, поврежденный участок обрабатывают мазями, которые препятствуют образованию новых шрамов на коже.
Для особо сложных случаев, например, при ожогах кипятком, используется методика лазерной шлифовки. Современное оборудование позволяет полностью удалить шрамы и достичь идеальной кожи. Если же сила ожога незначительна, рекомендуется химический пилинг с фруктовыми кислотами.
Средства от ожогов
Чем же лечить ожог, и какую оперативную помощь можно оказать самостоятельно в полевых или домашних условиях?

Использование кремов типа Левомиколя или Спасателя гарантированно помогает при незначительных повреждениях, таких как краткое прикосновения к горячей кастрюле. Декспантенол очень хорошо работает при ожогах первой степени. Если же степень повреждений более серьезна, кремы могут использоваться только как профилактическое средство и надеяться на них как не стоит.
Такие средства от ожогов, как спреи или гели - например, Гидрогель противоожоговый Burnshield, являются более эффективными, так они дисперсны и лучше впитываются кожей. Эти препараты сочетают в себе две функции – противовоспалительную и обезболивающую.
Есть еще один вид обработки – специальные противоожоговые повязки. Их рекомендуют, когда пациенту нужно быть на открытом воздухе. Такие повязки не допускают попадания в рану грязи и пыли.
Что нельзя использовать для лечения ожога
При получении ожога любой степени в лечебных целях не следует пользоваться:
- масло;
- мед и прополис;
- лед;
- зубная паста;
- химические вещества.
Чтобы снизить риск общих ожогов
В быту можно достаточно просто снизить риск ожогов, следует только соблюдать несколько рекомендаций:
- нельзя оставлять готовящуюся или уже приготовленную пищу на плите без присмотра;
- сковородки размещаются на плите рукоятками к ее задней части;
- любую горячую жидкость нужно размещать в недоступном для ребенка и животного месте – кипяток является частой причиной термического ожога;
- нельзя хранить электрические приборы рядом с водой;
- не стоит готовить в легковоспламеняющейся одежде;
- следует заблокировать ребенку доступ к электро- и газовым приборам;
- на розетки, которые не используются, нужно надеть защитные колпачки;
- не следует курить дома;
- датчики дыма требуют регулярного обслуживания и замены батареек;
- дом или квартиру нужно оснастить огнетушителем;
- причиной химических ожогов являются химикаты – их необходимо хранить в месте, которое недоступно для ребенка и животного.
Куда обратиться при ожоговых травмах?
У человека не всегда может получиться эффективно убрать волдыри от ожогов или оказать требуемую помощь дома, и тогда не нужно терять время и заниматься самолечением.
В случае осложнений следует незамедлительно обратиться к вашему лечащему терапевту. Специалист скажет, какие анализы требуется сделать, определит по признакам ожога степень и разработает курс лечения с учетом специальных средств.
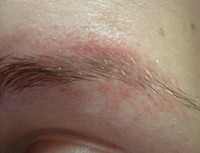
Надбровная ульэритема (надбровная рубцующаяся эритема) – хронический дерматоз, являющийся представителем группы кератозов (их эссенциальной разновидности). Патологический процесс локализуется на лице, характеризуется скоплением в устьях волосяных фолликулов узелковых элементов и роговых чешуек, создающих при поглаживании феномен тёрки. Перекрытие роговыми массами устья волосяного фолликула вызывает скручивание волос, их атрофию и выпадение. Узелки разрешаются атрофическим рубцеванием. Надбровная ульэритема диагностируется дерматологом на основании анамнеза и клинического осмотра. В лечении доминирует витаминотерапия, наружно назначают смягчающие кожу мази.
Общие сведения
Надбровная ульэритема – редкое перифолликулярное поражение кожи. Гендерные и расовые различия в частоте надбровной ульэритемы отсутствуют. Дерматоз чаще начинается в детском возрасте, проявления эритемы усиливаются в зимний период и смягчаются летом, что, по всей вероятности, связано с инсоляцией и усиленной работой потовых желёз. Эндемичности патологии не отмечено.
Первое описание надбровной ульэритемы появилось в 1889 году и принадлежит немецкому дерматологу П. Тенцеру, который, исследуя морфологию заболевания, предложил новый метод окраски нативных препаратов. Детально изучил патологический процесс соратник П. Тенцера – П. Унна в 1891 году. Он же модифицировал и ввел в практику предложенную методику окраски коллагеновых волокон орсеином. Методика Тенцера-Унны при патоморфологическом исследовании надбровной ульэритемы применяется в дерматологии и сегодня. Актуальность проблемы связана со снижением качества жизни пациентов после появления косметических дефектов.

Причины надбровной ульэритемы
Причины заболевания точно не выяснены. Предполагается возможность аутосомно-доминантного типа наследования надбровной ульэритемы. Некоторые специалисты указывают на возможную связь с эндокринными нарушениями, туберкулезной инфекцией и рядом факторов, негативно влияющих на состояние кожных покровов. В норме клетки эпидермиса, начиная с базальных кератиноцитов и вплоть до образования роговых чешуек, наполненных кератином, обеспечивают физиологический процесс ороговения. Растущие молодые клетки замещают старые, которые располагаются сверху, мягко кератинизируются и через два дня отшелушиваются с поверхности кожи в виде роговых чешуек.
Под влиянием экзо- и эндогенных причин, в том числе и генетически обусловленных, нарушается кератинизация эпителия. Кератин меняет структуру, становится более вязким и плотным. Кератиноциты увеличивают скорость перемещения от базального слоя к роговому, клетки рогового слоя приобретают тесную связь друг с другом и замедляют своё отторжение с поверхности эпидермиса. Параллельно в эпителии происходят дистрофические изменения. В верхних слоях эпидермиса формируются внутриклеточные вакуоли, роговой слой утолщается. Нарушается образование гранул филаггрина – белка, отвечающего за «упаковку» кератина в клетках, и NMF – ключевого фактора, определяющего увлажнённость рогового слоя.
Следствием перечисленных нарушений становится избыточная потеря влаги, сухость кожи и её шелушение. Капилляры кожи рефлекторно расширяются, кровоток в них замедляется, часть плазмы выходит в дерму, способствуя появлению эритемы. За плазмой в кожу мигрируют Т-лимфоциты, стимулирующие процессы пролиферации дермы. Результатом пролиферации дермальных клеток становятся папулёзно-узловатые элементы на поверхности эритемы.
Локализация надбровной ульэритемы вероятно обусловлена генетическим фактором. Заболевание в первую очередь поражает область бровей. Роговые массы перекрывают просвет волосяных фолликулов и препятствуют выходу стержня волоса наружу, заставляя спирально скручиваться. Со временем волосы атрофируются и выпадают, а узелки разрешаются атрофическим рубцеванием.
Симптомы надбровной ульэритемы
Клиническая картина заболевания характеризуется симметричными высыпаниями эритем, на поверхности которых располагаются фолликулярные узелки величиной с просяное зерно. Процесс локализуется в области наружной части бровей. Кожа при прикосновении напоминает поверхность тёрки. Нередко отмечается мелкое отрубевидное шелушение в области эритемы. Из-за того, что устья волосяных отверстий перекрыты кератотическими чешуйками, стержни волос не имеют открытого доступа наружу, волосы завиваются стружкой. С течением времени волосяной мешок атрофируется, волосы выпадают, брови редеют. Регресс узелковых элементов приводит к рубцевидной фолликулярной атрофии, отличительным признаком которой является сетчатый рисунок на коже.
Субъективные ощущения при надбровной ульэритеме отсутствуют. Иногда высыпания сопровождаются ощущением жжения кожи, зудом. Патологический процесс может распространяться на область лба, висков, щёк. При этом узелки никогда не сливаются между собой. Надбровная ульэритема может сосуществовать с другими формами кератозов. После стабилизации патологического процесса на коже остаётся визитная карточка заболевания – слегка заметные участки сетчатой атрофии.
Диагностика и лечение надбровной ульэритемы
Диагноз ставит дерматолог, основываясь на характерных клинических проявлениях надбровной ульэритемы. Дифференцируют заболевание с другими разновидностями ульэритемы, прочими фолликулярными кератозами, дискератозом Дарье, красной волчанкой, сикозом и акне. Терапия надбровной ульэритемы малоэффективна, приоритет отдаётся большим дозам витаминотерапии. Наружно применяются смягчающие и питающие кожу мази. Прогноз относительно благоприятный с учётом эстетической составляющей патологии.
Химические ожоги – это повреждения кожи, подлежащих тканей, глаз, внутренних органов (желудка, пищевода), возникающие в результате контакта с едкими веществами. В зависимости от типа химического агента возможно образование колликвационного или коагуляционного некроза. На фоне всасывания некоторых агентов наблюдается токсическое поражение внутренних органов. Патология диагностируется на основании данных анамнеза, физикального обследования. При внутренних повреждениях показаны фарингоскопия, рентгеноскопия, эзофагогастроскопия. Лечение – антибиотики, перевязки, хирургические вмешательства, инфузионная терапия.
МКБ-10



Общие сведения
Химические ожоги встречаются реже термических. Как правило, наблюдаются на небольшом участке тела. С учетом глубины и площади поражения оцениваются так же, как термические, но отличаются от них по характеру разрушения тканей и длительности воздействия. Поражающее действие продолжается до тех пор, пока агент не будет нейтрализован, разбавлен либо инактивирован. Из-за возможных нарушений зрения, перфорации полых органов особую опасность представляют травмы глаз и ЖКТ.

Причины
Причиной развития становится контакт кожи или слизистых оболочек с едкими жидкостями, концентрированными щелочами, кислотами, окислителями, солями некоторых металлов, фосфором, рядом газов. Повреждение, в отличие от всех прочих видов ожогов, возникает не под влиянием внешней энергии, а вследствие физико-химических реакций, возникающих в месте травмы.
Разрушение тканей продолжается до того момента, пока агрессивное вещество не будет удалено, разбавлено или иным образом инактивировано, что обуславливает усугубление поражения с течением времени. Углублению ожога может способствовать оставление агента на коже или слизистой, не снятая одежда, пропитанная химикатом. Иногда причиной дополнительного поражения становится неправильно оказанная первая помощь, провоцирующая вторичные разрушительные химические реакции.
В клинической практике чаще встречаются химические ожоги кистей рук и глаз, развившиеся в результате производственных травм при нарушении техники безопасности, возникновении аварийной ситуации. Другие части тела поражаются гораздо реже. Травмы пищевода, желудка, полости рта у взрослых почти в половине случаев являются следствием попытки самоубийства. У детей, психически больных людей, пациентов, находящихся в состоянии алкогольного или наркотического опьянения, повреждение может стать результатом несчастного случая (ошибочного приема едкой жидкости, перепутанной с безопасным продуктом питания).
Патогенез
Тяжесть повреждения определяется пятью факторами: силой и количеством химического агента, способом и продолжительностью контакта, а также степенью проникновения агрессивного вещества. Сила агента зависит от его химических характеристик, количество – от концентрации, объема соединения. Чем дольше и сильнее агент контактирует с тканями, тем глубже поражение.
Механизм действия вещества связан со способом денатурации белка. Перманганат калия, гипохлорид натрия, хромовая кислота обладают выраженным окисляющим эффектом, нарушают работу энзимов и, как следствие, быстро вызывают гибель клеток. Такие коррозивы, как гидроксид натрия, дихроматы, белый фосфор, фенол мгновенно разрушают все клеточные структуры.
Под воздействием щавелевой, гидрохлорной, серной кислоты происходит массивная дегидратация, лизис клеток. При контакте с бензином, горчичным газом, метилбромидом наблюдается расслоение тканей, высвобождение тканевых аминов. Аммиак, уксусная, муравьиная, дубильная, серносалициловая, некоторые другие кислоты связывают белок или катионы путем образования солей.
Классификация
С учетом характера поражающего агента выделяют следующие разновидности химических ожогов:
- Кислотой. Тяжелые повреждения выявляются при действии сильных кислот (pH менее 2). Соединения вызывают сворачивание (коагуляцию) белка, образуется сухой кожный струп, препятствующий проникновению агента вглубь тканей, поэтому травмы обычно неглубокие.
- Щелочью. Сильными щелочами, провоцирующими тяжелые ожоговые поражения, считаются вещества с pH более 11,5. Соединения разжижают участки некроза. Ткани ослабляются, что позволяет веществу проникать в подлежащие слои, вызывая глубокие поражения.
- Солями тяжелых металлов. Имеют меньшее значение по сравнению с предыдущими группами, поскольку травма, как правило, ограничивается поверхностными слоями кожи.
Разделение химических ожогов по глубине несколько различается в традиционной российской и международной классификациях. В соответствии с МКБ-10 выделяют следующие виды травм:
- 1 степень. Соответствует 1 степени в российской систематизации. Повреждается только эпидермис.
- 2 степень. Соответствует 2 и 3А степеням в отечественной классификации. Поражается эпидермис, верхний слой дермы.
- 3 степень. Соответствует 3Б и 4 степеням в классической систематизации. Характеризуется тотальным некрозом дермы, возможно – с подлежащими тканями (мышцами, связками, костями).
Симптомы
Химические ожоги кожи
Появляется резкая боль. Внешний вид зоны повреждения определяется типом химического агента, глубиной ожога. Под действием кислот образуется сухой твердый струп. Граница между пораженным участком и окружающей здоровой кожей хорошо просматривается, благодаря четко отграниченному краю корки, образующейся в области некроза. При ожогах щелочами формируется рыхлый, мягкий, беловатый струп, который без четкой границы переходит в окружающие ткани.

После взаимодействия с серной кислотой кожа вначале становится белой, затем приобретает коричневый либо серый оттенок. Разрушение азотной кислотой придает кожным покровам желто-коричневую либо светло-желто-зеленую окраску. Ожоги уксусной кислотой грязно-беловатые, соляной – желтые, карболовой – сначала белые, потом бурые. Под действием концентрированной перекиси водорода ткани становятся сероватыми.
Поскольку повреждение тканей продолжается какое-то время после травмы, достоверное определение степени ожога возможно только через 5-7 дней.
- Для 1 степени характерны гиперемия, отечность, умеренная болезненность.
- 2 степень проявляется образованием прозрачных пузырьков на отечных, покрасневших кожных покровах.
- Ожоги 3 степени сопровождаются образованием пузырей с кровянистым или мутным содержимым, область поражения становится нечувствительной, безболезненной.
- При 4 степени определяются участки некроза, распространяющиеся на различную глубину.
Среди химических ожогов преобладают повреждения 3-4 степени.
Дальнейшее течение болезни определяется глубиной поражения. Поверхностные ожоги заживают самостоятельно. После разрушения всего слоя дермы самостоятельное восстановление невозможно. Участки сухого (коагуляционного) некроза отторгаются, оставляя после себя рану, которая постепенно заполняется грануляциями. При влажном (колликвационном) некрозе отмечается тенденция к распространению нагноения на окружающие ткани, что приводит к утяжелению состояния больного, образованию обширных дефектов.
Большая площадь повреждения, активное всасывание химического агента чреваты общетоксическим воздействием на организм с развитием полиорганной недостаточности. Выявляются лихорадка, выраженная слабость, тошнота, нарушения сердечной деятельности, расстройства сознания. Чаще всего страдают печень и почки. При поражении печени возможны пожелтение кожи, потемнение мочи, обесцвечивание кала, боли в правом подреберье. Вовлечение почек проявляется уменьшением количества отделяемой мочи, отеками, запахом ацетона изо рта.
Ожоги верхних отделов ЖКТ
Чаще всего наблюдаются ожоги концентрированной уксусной кислотой. Несколько реже встречаются поражения другими кислотами (серной, соляной), щелочами (едким натром, каустической содой, гидроокисью натрия). В число прочих химических агентов входят марганцовка, ацетон, силикатный лей, лизол, нашатырь, йод, фенол, этил, перекись водорода, растворы электролитов.
В момент приема агрессивного агента возникает резкая боль во рту, распространяющаяся за грудину, в эпигастральную область. Отекают губы, язык, затем отек охватывает глотку, верхние отделы желудочно-кишечного тракта. Отмечается дисфагия, потом появляется рвота желудочным содержимым с примесью крови, участков слизистой. Глубокие ожоги осложняются профузными кровотечениями, расстройствами дыхания. Развивается интоксикация с признаками нарушения функций внутренних органов. Выраженность общих проявлений определяется видом, объемом, концентрацией принятого химического вещества.
Через несколько дней выраженность отека снижается, начинается формирование грануляций. Боли и явления дисфагии уменьшаются, пациенты перестают отказываться от еды. Через некоторое время грануляции трансформируются в рубцы, что вызывает уменьшение просвета пищевода, повторное развитие нарушений глотания. Стриктуры формируются на протяжении 2 месяцев после травмы, без лечения образуются у 70% больных.
Химические ожоги глаз
В 40% случаев травма возникает вследствие контакта со щелочами. Причиной чаще становятся едкий натр, гашеная известь, каустическая сода, аммиак. У 10% больных поражение глаз развивается из-за попадания соляной, серной, уксусной, других кислот. Половина случаев обусловлена воздействием бытовых аэрозолей, гербицидов, инсектицидов, красок для ресниц, строительных лаков, а также химических веществ, используемых в средствах для самообороны.

Как и при поражении кожи, ожоги щелочами опаснее контакта с кислотами. После повреждения щелочью возникает колликвационный некроз, который распространяется за пределы зоны воздействия агрессивного вещества. Установить тяжесть травмы достоверно можно только через 2-3 суток. При поражении кислотой наблюдается коагуляционный некроз с образованием струпа.
Если пациенту удалось быстро сомкнуть ресницы, возможно только поражение век. Непосредственное воздействие на ткани глаза становится причиной некроза конъюнктивы с образованием язвенного дефекта, формированием сращений между глазным яблоком и веком. Ожоги роговицы сопровождаются светобоязнью, блефароспазмом, слезотечением, иногда – помутнением роговицы, нейротрофическим кератитом. При вовлечении радужки развивается ирит.
Исходом нередко становится снижение зрения, которое может варьироваться от незначительного ухудшения до полной слепоты. Вторичное инфицирование характеризуется развитием панофтальмита, эндофтальмита. В отдаленные сроки после глубоких химических ожогов может выявляться вторичная глаукома. Тяжелые поражения приводят к разрушению тканей, требуют удаления глаза.
Диагностика
Диагноз выставляется на основании анамнестических данных, результатов внешнего осмотра. Для определения площади ожогов кожи используют стандартные методы (правило девяток, специальные таблицы, сетки с маркировкой). Для уточнения глубины оценивают цвет кожи, степень поражения эпидермиса, состояние дермы, наличие пузырей, струпов. Учитывают, что истинная тяжесть химического ожога становится очевидной лишь спустя несколько дней, особенно – при действии щелочей.
При травмах ЖКТ проводят осмотр полости рта, фарингоскопию, непрямую ларингоскопию. Из-за опасности перфорации стенки полых органов другие инвазивные методы в остром периоде не применяют, диагноз выставляют на основании анамнеза и клинических симптомов, решение о необходимости экстренных оперативных вмешательств принимают при появлении признаков нарушения целостности желудка или пищевода. В последующем производят эзофагогастроскопию, рентгеноскопию.
Ожоги глаз также диагностируются по данным анамнеза, жалоб, внешнего осмотра. Офтальмологические исследования при поступлении не показаны, рекомендовано немедленно начинать неотложную помощь. В последующем для уточнения тяжести травмы выполняют визометрию, офтальмоскопию, измерение ВГД, биомикроскопию, другие процедуры. Перечень методик определяется индивидуально с учетом имеющихся нарушений.
Лечение
Первая помощь
Первоочередной задачей является минимизация контакта тканей с агрессивным веществом. Оказание первой помощи должно начинаться как можно скорее, оптимально – прямо на месте. Загрязненную одежду необходимо снять. Порошкообразные агенты следует стряхнуть. В большинстве случаев для удаления химиката рекомендовано обильное промывание водой. Исключением является поражение негашеной содой – в этом случае вода вызывает бурную химическую реакцию, усугубляющую тяжесть травмы, поэтому соединение нужно удалять с помощью растительного масла.
При точно определенном повреждающем агенте возможно использование специальных средств. Так, при ожогах фтористоводородной кислотой применяют 10% раствор глюконата кальция, избегая нанесения слишком большого количества средства, чтобы не спровоцировать нежелательную тканевую реакцию. Обработка этиловым спиртом или полиэтиленгликолем позволяет повысить растворимость фенола, который после этого лучше смывается водой.

Удаление фосфора осуществляется с помощью небольшого количества 1% раствора сульфата меди. Обильное орошение может привести к всасыванию деактивирующего средства, обладающего гепатотоксическим действием. При ожогах белым фосфором, цементом промывания водой нужно проводить как можно дольше. В первом случае это помогает устранить опасность спонтанного самовозгорания фосфора, во втором – обеспечивает достаточную дезактивацию щелочи, содержащейся в цементе.
Если специфические нейтрализаторы отсутствуют, для промывания ожогов кислотой можно использовать слабый раствор питьевой соды, ожогов щелочью – слабый раствор лимонной кислоты. Необходимо тщательно следить за тем, чтобы на поврежденные ткани не попали слишком концентрированные деактиваторы, поскольку это может усугубить травму. Для уменьшения болевого синдрома применяют анальгетики. Обезвоживание предупреждают путем обильного питья. Пациента укутывают.
При ожогах глаз производят обильное струйное промывание водой или физраствором. Нанесение нейтрализующих составов не рекомендовано из-за риска возникновения непредсказуемых реакций с образованием агрессивных продуктов и их последующим разрушающим действием на нежную конъюнктиву. При химических ожогах ЖКТ нужно обильно промыть ротовую полость водой. Вызывать рвоту нельзя, так как это может спровоцировать разрыв пищевода.
Местное лечение
Ожоговую поверхность обрабатывают. С кожи удаляют химическое вещество и инородные тела, закрывают рану асептической повязкой, придают конечности возвышенное положение. Струпы сохраняют до их самостоятельного отхождения. Для стимуляции отторжения применяют протеолитические ферменты. После отхождения некроза наносят мази. Точечные глубокие ожоги (например, при попадании брызг кислоты или щелочи) могут закрываться самостоятельно. При значительной площади раневой поверхности после очищения раны требуется кожная пластика.
Больным с химическими ожогами пищевода при поступлении в стационар устанавливают желудочный зонд после местного обезболивания рта и глотки. Удаляют содержимое желудка, инактивируют химический агент. После приема щелочи осуществляют промывание маслом либо слабым раствором уксусной кислоты. После употребления кислоты применяют некрепкий раствор соды.
При невозможности определения агрессивного агента используют воду, молоко. В последующем назначают парентеральное питание, выполняют бужирование. Больным с перфорацией необходимо экстренное вмешательство с наложением гастростомы или эзофагостомы. В случае формирования стеноза показано стентирование, рассечение стриктуры, пластика пищевода.
При легких химических ожогах глаз применяют местные средства с антибиотиками. Для уменьшения дискомфорта выполняют циклоплегию. Для ускорения заживления рекомендованы глазные капли из плазмы, обогащенной эритроцитами. Пациентам с химическим иритом эффективна длительная циклоплегия. Кортикостероиды с осторожностью используют при тяжелых повреждениях, поскольку они могут вызвать перфорацию роговицы. Хирургическая тактика определяется характером поражения. Возможны витрэктомия, кератопластика, коррекция выворота или заворота века.
Общие мероприятия
Для устранения болей применяют анальгетики. Антибиотики подбирают с учетом чувствительности возбудителя. С профилактической целью антибактериальные препараты не назначают, поскольку это провоцирует развитие антибиотикоустойчивых штаммов. При обширных повреждениях проводят инфузионную терапию. Вводят питательные растворы, глюкозу, лекарства для восстановления кислотно-щелочного равновесия.
При всасывании щавелевой и фтороводородной кислоты может потребоваться коррекция гипокальциемии. При ожогах фосфором, некоторыми кислотами необходим контроль функций печени и почек, по показаниям – мероприятия по коррекции острой почечной или печеночной недостаточности. Пациентам с системными эффектами от воздействия лизола требуется гемодиализ.
Прогноз
Исход определяется локализацией, тяжестью, распространенностью повреждения, временем начала медицинских мероприятий, общим состоянием больного, другими факторами. При небольшой площади поражения кожи, отсутствии токсического влияния на внутренние органы прогноз благоприятный даже у больных с глубокими ожогами. При травмах пищевода 3 степени летальность достигает 60%, в остальных случаях смертельные исходы наблюдаются редко, проходимость органа восстанавливается у 90% больных. У пациентов с тяжелыми ожогами глаз в исходе формируются энтропион, бельмо, атрофия глазного яблока, отмечается выраженное снижение зрения.
Профилактика
Основной мерой по предупреждению повреждений кожи и глаз является соблюдение техники безопасности при работе с агрессивными химическими веществами в быту и на производстве. Профилактика травм пищевода заключается в соблюдении правил хранения едких веществ: использовании промаркированных емкостей, выделении отдельных шкафов или полок, расположенных в недоступных для детей местах.
4. Современные принципы диагностики, лечения химических ожогов пищевода и желудка/ Белькова Т.Ю.// Сибирский медицинский журнал – 2001- №5
Джанни Версаче, Кристиан Диор, Кельвин Кляйн, Нина Риччи — ведущие модные дома диктуют моду на естественную красоту. Натуральные цвет волос, форма губ и бровей — тренд сегодняшнего дня. Ушли в прошлое времена, когда идеалом женской красоты считались максимально выщипанные, тонкие брови-ниточки. Последние пару лет популярностью пользуются естественные брови — густые и широкие.

Однако многие женщины и девушки успели окунуться в сомнительную российскую моду 1990-2000-х и испытать на себе все «прелести» татуажа бровей. А теперь мучаются в попытках отрастить их и вернуть густоту. Как восстановить брови после татуажа? Об этом и поговорим.
Что такое татуаж бровей?
Татуаж — это введение краски в верхние слои эпидермиса (на глубину до 0,8 см). Метод используется как для создания, так и для коррекции бровей. Многим женщинам татуаж бровей кажется отличным способом стать красивее, ведь эффект от процедуры длится от нескольких месяцев до нескольких лет, а значит — не придется каждое утро подкрашивать бровки, придавая им более насыщенный оттенок и желаемую форму. Однако минусов у этой процедуры гораздо больше чем плюсов:
- Неестественный вид. Даже если татуаж выполнит опытный мастер, брови не будут выглядеть естественными. Женщины делают перманентный макияж, думая, что окружающие посчитают его выглядящим натурально. Но это то же самое, что надеть бюстгальтер с прозрачными бретельками, рассчитывая, что никто их не заметит. Не обманывайте себя — заметит.
- Татуаж выглядит старомодно и старит. Представьте женщину с тонкими нарисованными бровями. С кем она у вас ассоциируется? С пожилой дамой или с продавщицей с рынка? Посмотрите фото голливудских звезд — у них густые натуральные брови. Делать татуаж советуем разве что поклонникам Анастасии Волочковой. Кроме того, даже выполненный настоящим профессионалом татуаж бровей (как впрочем, и век, и губ) состарит вас лет на 5.
- Вред для здоровья. Прежде всего татуаж провоцирует возникновение герпеса. Также внесение краски под кожу может вызвать аллергические реакции. Татуаж — это не безобидные проколы — это микрошрамы по всей зоне распределения краски и безвозвратное разрушение волосяных луковиц.
- Риск получить неудовлетворительный результат. Частые жалобы жертв татуажа — нанесение чересчур яркого пигмента и ассиметричная форма бровей. В таких случаях женщинам предлагают процедуру осветления бровей и коррекции формы при помощи лазера — процедура болезненная, требует 4–5 сеансов, каждый из которых вам придется оплатить. Не забывайте, что с возрастом растягиваются коллагеновые волокна и красивые брови вразлет могут превратиться в брови Пьеро.
- Долгий процесс восстановления. В процессе татуажа брови частично или полностью выщипывают, а затем наносят краску. После такой процедуры бывает сложно отрастить сильные длинные волоски. Они плохо растут, редеют, истончаются. Разрушенные фолликулы погибают навсегда, и волоски из них больше не вырастут. Уже вскоре вы обнаружите, что местами в области бровей отсутствуют волоски, а иногда речь идет о половине или целой брови.
Как же усилить рост волос и восстановить брови после татуажа?
Методы восстановление бровей после татуажа
В первую очередь следует позаботиться о состоянии волосяных луковиц, для этого нужно регулярно наносить на брови питательные маски. Это могут быть средства на основе настоя ромашки, растительных масел (оливковое, касторовое, миндальное), применяют также огуречные и глицериновые маски.
Эффективная маска из морковного сока с витамином А
Смешайте витамин А со свежевыжатым морковным соком. Полученной смесью промокните ватный тампон и приложите его на 20 минут к бровям. Затем умойтесь теплой водой.
Сегодня в аптеках и магазинах косметики вы можете найти множество средств для роста ресниц. Их же можно использовать для восстановления бровей после татуажа. Такие средства продлевают фазу роста волоса, делают его крепче и постепенно возвращают в исходное состояние.
Более действенным способом придать бровям густой вид является полуперманентное восстановление. На кожу наносится специальный состав для реконструкции бровей. Он гипоаллергенный, воссоздает бровь на тех участках, где волоски отсутствуют.
Но если волосков практически нет или они отсутствуют вовсе, маски, специальные средства и полуперманентное восстановление едва ли смогут помочь. В таком случае рекомендуют прибегнуть к трансплантации бровей. Это довольно кропотливая процедура, и выполнять ее должен специалист с внушительным опытом работы.
К примеру, услуги трансплантации волос высочайшего уровня предлагает клиника Hair For Ever. Специалисты используют уникальный метод HFE (Hand Follicle Extraction) — это бесшовная, безоперационная технология, после которой не остается никаких шрамов. Процедура не требует подготовительных этапов. Волосяные фолликулы пациента пересаживаются с помощью микроинструментов-иголочек из зоны висков и затылка в область роста бровей. Сразу после трансплантации бровей видны незначительные проколы и небольшое покраснение. В некоторых случаях в течение нескольких дней могут быть отеки и синяки. Нормальный процесс ранозаживления — 3–5дней, синяки же рассасываются в обычном режиме. Пересаженные волосы будут расти постепенно. В полной мере оценить эффект можно будет только 7 месяцев спустя. Но это стоит того! Ведь в итоге пациент получает красивые натуральные брови, которые выглядят несравненно лучше, чем татуаж.
Читайте также:

