Бородавка на сосуде может ли
Обновлено: 24.04.2024
Изучены клиническая эффективность и безопасность комбинированной терапии плоских бородавок у детей, включающей в себя иммуномодулирующий препарат с противовирусным действием и криодеструкцию жидким азотом.
The authors studied clinical efficacy and safety of combined therapy of flat warts in children, including the immunomodulatory drug with antiviral effect and cryotherapy with liquid nitrogen.
В своей клинической практике врачам разных специальностей нередко приходится встречаться с вирусом папилломы человека (ВПЧ) — ассоциированными заболеваниями кожи и слизистых. Резкий рост инфицированности населения, разнообразие клинических картин, особенностей течения данных состояний вызывают интерес и активную дискуссию о тактике ведения таких пациентов среди большого числа клиницистов. Актуальность проблемы ВПЧ-инфекции, наряду с негативной тенденцией распространения, связана с существенно выраженным отрицательным влиянием вируса на иммунную систему, что приводит к его длительной персистенции, торпидности к терапии и частому рецидивированию заболевания.
Папилломавирусы были выделены в отдельное семейство Papovaviridae, состоящее, согласно современным представлениям, из 16 родов, представители пяти из которых патогенны для человека [1, 2]. Вирионы не имеют оболочки, диаметр их равен 50–55 мм. Капсид имеет форму икосаэдра и состоит из 72 капсомеров. Геном представлен двуспиральной кольцевидно скрученной ДНК, включает около 8000 оснований пар [3]. В процессе репликационного цикла геном вируса экспрессирует от 8 до 10 белковых продуктов. Ранние белки, контролирующие репликацию вируса, транскрипцию и клеточную трансформацию, представлены онкопротеинами Е6 и Е7. Белки Е1 и Е2 регулируют репликацию вирусной ДНК и экспрессию генов. Поздние белки L1 и L2 — это структурные белки вириона. Белок L1 формирует капсомеры [4]. Инвазия вируса происходит через микроповреждения кожи и слизистых с инфицированием преимущественно незрелых, делящихся клеток базального слоя, далее происходит репликация вируса и сборка вирусных частиц в дифференцированных клетках поверхностного слоя эпидермиса/эпителия. Весь цикл развития инфекционного процесса тесно сопряжен с делением клеток покровного эпителия кожи и слизистых оболочек и не сопровождается признаками воспаления. При этом ВПЧ могут оказывать на эпителий продуктивное или трансформирующее воздействие. При продуктивном воздействии возникают доброкачественные новообразования — папилломы, бородавки и кондиломы кожи и слизистых оболочек. Результатом трансформирующего воздействия являются дисплазии различной степени тяжести, прогрессирующее развитие которых приводит к раку [5].
В настоящее время идентифицировано более 100 видов ВПЧ, способных поражать кожу и слизистые оболочки и провоцировать развитие изменений, характеризующихся папилломатозными разрастаниями. Вирус папилломы человека обладает тканевой специфичностью — способностью определенных типов ВПЧ поражать свойственную для их локализации ткань. При этом тип вируса определяет клинические особенности инфекционного процесса.
Одной из наиболее частых патологий, возникающих в результате инфицирования кожи и слизистых оболочек папилломавирусами, являются бородавки, представляющие собой эпителиальные доброкачественные опухоли.
Групповое распространение бородавок, в результате прямого и непрямого контакта с больными, характеризует высокий уровень заболеваемости, составляя у взрослых 7–12%, а у детей школьного возраста — до 10–20% [1]. Инкубационный период варьирует от 1 до 6 месяцев, однако может быть свыше трех лет. В течение двух лет до 40–65% бородавок самостоятельно регрессируют. В остальных случаях они продолжают увеличиваться в размере и со временем могут стать более резистентными к лечебному воздействию [1, 6].
Наиболее часто в клинической практике встречаются вульгарные и плоские бородавки. Вульгарные бородавки, которые преимущественно вызывают ВПЧ 2-го и 4-го типов, клинически представляют собой множественные безболезненные плотные округлые серые папулы диаметром 0,2–0,5 см с неровной, ороговевшей поверхностью телесного или желто-бурового цвета, чаще всего расположенные на тыльной поверхности кистей рук. Однако высыпания могут располагаться и на других участках кожного покрова [7].
Плоские бородавки, локализующиеся чаще всего на тыле кистей, предплечий, лице и слизистых оболочках, клинически представлены мелкими множественными папулами цвета нормальной кожи. Встречаются в любой возрастной категории, но особенно часто у детей и подростков.
В настоящее время существует достаточно много методов для лечения бородавок, их подразделяют на деструктивные, химические, иммунотропные. В зависимости от конкретной клинической ситуации предпочтение отдается определенному методу терапии.
Наиболее распространенными методами удаления бородавок являются применение препаратов салициловой кислоты и криотерапии жидким азотом. В руководстве J. Sterling и соавт. салициловая кислота названа препаратом выбора при лечении плоских бородавок на лице, а также плоских и обычных бородавок на руках. Безрецептурные лекарственные средства содержат менее 20% салициловой кислоты, в то время как препараты, отпускаемые по рецепту врача, могут содержать до 70% данного вещества. При этом 15–20% салициловой кислоты обычно достаточно для излечения бородавки. Использование препаратов салициловой кислоты относится к терапии первой линии при лечении обыкновенных не генитальных бородавок [1]. Отмечается достаточно высокая эффективность такого воздействия, излечение наблюдается у 70–80% пациентов [1, 8].
Учитывая способность ретиноидов влиять на процессы кератинизации, ускоряя удаление бородавки, некоторыми авторами рекомендуется их использование перорально и местно в качестве второй линии при лечении плоских бородавок [6, 9].
Из деструктивных методов в практике наиболее широко применяется криотерапия с применением аппликаций жидкого азота. В основе метода лежит быстрое замораживание внутри- и внеклеточной жидкости, сопровождающееся в последующем гибелью и лизисом клеток при размораживании. Большинство исследователей оценивают ее эффективность на уровне 70–75% и рекомендуют использовать при лечении плоских и простых бородавок в качестве терапии первой линии. Метод не требует анестезии и специального оборудования, больших материальных затрат, достаточно прост в исполнении, что значительно облегчает его использование.
Лазеротерапия, приводящая к некротизации участка ткани с бородавкой в результате коагуляции кровеносных сосудов, по данным ряда авторов, приводит к положительному результату до 50–80% случаев, однако уровень рецидивирования при этом достаточно высок и составляет 4–22% [10]. Вместе с тем следует помнить, что длительно незаживающие раны чреваты присоединением вторичной инфекции и образованием рубцов на месте удаления. Поэтому использовать лазер при подошвенных бородавках рекомендуется в качестве терапии второй, а при обыкновенных и плоских бородавках — третьей линии [9].
Способность к персистенции ВПЧ в организме человека и формирование вторичного иммунодефицита делает целесообразным включение в комплекс лечения больных препаратов, нарушающих репликацию вируса и улучшающих регенерацию. Поэтому в мировой практике для лечения бородавок широко используют местные средства с противовирусным и иммуномодулирующим эффектом, эффективность которых значительно повышается при последовательном или параллельном использовании их в сочетании с методами деструкции.
Вместе с тем при, казалось бы, широком разнообразии методов терапии бородавок, ни один из них не дает стопроцентной гарантии полного излечения больного. До сих пор, несмотря на фундаментальные открытия и достижения современной медицины, при папилломавирусной инфекции в отличие от других вирусных поражений кожи и слизистых не существует специфических методов лечения с практически полным отсутствуем системной терапии. С каждым годом статистика ВПЧ-обусловленных болезней неуклонно ухудшается, частота рецидивирования патологического процесса остается высокой, что диктует необходимость поиска лекарственных средств и новых методик, повышающих эффективность терапии. Особую актуальность данная проблема приобретает, если дело касается маленьких пациентов, где необходимо максимально исключить риск нежелательных лекарственных реакций и осложнений. Согласно многим исследованиям, наиболее эффективным методом лечения ВПЧ-индуцированных новообразований кожи является комбинированный, сочетающий одновременное либо поэтапное применение местного деструктивного воздействия и системного использования противовирусных и иммунопротективных средств. Так как только деструкция, по данным ряда авторов, дает высокий процент рецидивов уже в течение полугода, причем бородавки в большинстве случаев возникают на тех же участках кожи, что и ранее. Это, вероятно, объясняется как стадиями жизненного цикла ВПЧ, ДНК которого могут выявляться на расстоянии до 1 см от видимых границ опухоли, так и нарушением общего и местного иммунитета [4].
Целью настоящего исследования было оценить эффективность и безопасность комбинированной терапии плоских бородавок у детей, включающей в себя препарат интерферона — Генферон лайт и криодеструкцию жидким азотом.
Материал и методы исследования
Под нашим наблюдением находились 73 ребенка в возрасте от 2 до 9 лет с установленным диагнозом «папилломавирусная инфекция кожи, с клиническими проявлениями в виде ВПЧ-индуцированных плоских бородавок». Длительность заболевания варьировала от двух месяцев до 2,5 лет. Почти 90% детей (65 пациентов) ранее проходили лечение по поводу данного заболевания местными противовирусными препаратами в течение 2–3 месяцев, без эффекта. Бородавки локализовывались преимущественно на лице, тыльной поверхности кистей. Количество элементов на коже составляло от 2 до 9. Все пациенты были условно разделены на две группы, по 35 и 38 детей в первой и второй соответственно.
В первой группе у пациентов применялся деструктивный метод жидким азотом в виде криомассажа. Аппликатор с ватным тампоном располагался параллельно поверхности кожи и перемещался быстрыми вращательными движениями при небольшом давлении по обрабатываемому участку до легкого побледнения кожи. Процедура повторялась 3–5 раз в зависимости от реакции кожи пациента с короткими интервалами (в 1–2 минуты). Более выраженные, выпуклые бородавки замораживались дополнительно, при этом аппликатор располагался перпендикулярно к образованию, без давления в течение 10–15 секунд, не затрагивая окружающей кожи. Количество процедур варьировало от 4 до 5–6. Повторный сеанс проводился по исчезновении реакции (гиперемии), вызванной процедурой. Интервал между процедурами составлял 3–4 дня.
Во второй группе помимо криомассажа (криодеструкции) одновременно назначался иммуномодулирующий препарат с противовирусным действием Генферон лайт по следующей схеме: по 1 суппозитории ректально 2 раза в день с 12-часовым перерывом в течение 10 дней до деструкции и в течение 10 дней после деструкции, в соответствующих возрасту дозах (разовая доза для детей до 7 лет составляла 125 000 МЕ, для детей старше 7 лет — 250 000 МЕ). Генферон лайт, специально созданный для особой категории пациентов (беременных и детей), содержит в своем составе сниженную дозу действующих веществ (интерферона α-2b (ИФНα-2b) в дозе 250 000 МЕ и таурина в дозе 0,005 г). ИФНα-2 обладает выраженной противовирусной, иммуномодулирующей и противовоспалительной активностью. Аминокислота таурин обладает антиоксидантными и мембраностабилизирующими свойствами, что значительно повышает биологическую активность ИФНα. Всем пациентам в качестве ухода за кожей в период лечения рекомендовалось протирание ее 2% раствором салицилового спирта. Для профилактики возникновения гиперпигментации на месте удаленных бородавок рекомендовалось в течение 5–6 месяцев избегать активной инсоляции и использовать солнцезащитный крем. Эффективность проводимого лечения оценивалась по отсутствию клинических проявлений заболевания в течение года.
Результаты
По окончании терапии полное отсутствие высыпаний на коже (в результате отшелушивания рогового слоя кожи вместе с бородавками) в первой группе наблюдалось у 23 детей, что составило 65,7%. У 2 (5,7%) пациентов этой группы плоские бородавки сохранились частично, у 6 (17,1%) детей отмечался рецидив в течение 1–2 месяцев, у 4 (11,5%) — рецидив в течение полугода, что потребовало в дальнейшем дополнительного назначения терапии в варианте сочетания криодеструкции с иммуномодулирующим препаратом Генферон лайт.
У пациентов второй группы, получивших кроме криомассажа препарат Генферон лайт, эффективность терапии составила 92,1% (35 детей), рецидив был зафиксирован у 3 (7,9%) детей к концу года клинического наблюдения, при этом нельзя было исключить реинфекцию.
Переносимость Генферон лайт у всех детей была хорошей. Побочных эффектов от проводимой терапии зафиксировано не было.
Таким образом, включение в состав комплексного лечения плоских бородавок у детей иммуномодулирующего препарата с противовирусным действием Генферон лайт позволяет значительно повысить эффективность терапии, избежать осложнений и нежелательных лекарственных реакций, что крайне важно у данной категории пациентов.
Литература
- Хлебников А. Н., Селезнева Е. В., Дорохина О. В. // Вестник дерматологии и венерологии. 2015. № 1. С. 122–128.
- Manykin A. A. Papillomavirusa // Medical virology under editions Lvova D. K. 2008. P. 269–276.
- Кунгуров Н. В., Кузнецова Ю. Н., Горбунов А. П., Толстая А. И. Комбинированный метод лечения ладонно-подошвенных бородавок // Фармакотерапия в дерматовенерологии. 2011. № 2. C. 62–69.
- Молочков А. В., Хлебникова А. Н., Лавров Д. В., Гуреева М. А. Генитальная папилломавирусная инфекция. Учебное пособие. 2010. 10 с.
- Роговская С. И. Папилломавирусная инфекция у женщин и патология шейки матки. М.: ГЭОТАР-Медиа, 2005. С. 15–17.
- Беляев В. В., Мясников Л. Л. Подошвенные, плоские, вульгарные бородавки: современные подходы к лечению // Клиническая дерматология и венерология. 2012. № 6. С. 55–58.
- Штиршнайдер Ю. Ю., Волнухин В. А. // Вест. дерматологии и венерологии. 2013. С. 65–70.
- Cockayne S., Hewitt C., Hicks K. et al. EVerT Team. Cryotherapy versus salicylic acid for the treatment of plantar warts (verrucae): a randomized controlled trial // Br. Med. J. 2011: 342: d3271.
- Bacelieri R., Johnson S. Cutaneous Warts: An Evidence-Based Approach to Therapy // Am Fam Physician. 2005, Aug 15; 72 (4): 647–652.
- Мавров Г. И., Щербакова Ю. В., Чинов Г. П., Нагорный А. Е. Методы диагностики и лечения поражений кожи, вызванных вирусом папилломы человека // Дерматология и венерология. 2010. № 2. С. 49–60.
Е. И. Юнусова 1 , кандидат медицинских наук
Л. А. Юсупова, доктор медицинских наук, профессор
Г. И. Мавлютова, кандидат медицинских наук
З. Ш. Гараева, кандидат медицинских наук

Варшавская

Краснопресненская

Аннино

Цветной бульвар
Пн–Пт: с 9:00 до 18:00,
Сб: с 10:00 до 16:00,
Вс: выходной

Вокруг бородавок в последнее время ходит много мифов. Одни говорят, что их лучше вообще не трогать — сами пройдут, другие что любая бородавка — это предраковое заболевание, которое нужно в срочном порядке лечить у онколога. Так ли это на самом деле? Спросим специалиста.
Не так давно мы писали подробную статью о типах бородавок и методах их лечения, вы можете ознакомиться по ссылке. В сегодняшней статье мы разберем мифы о бородавках и спросим Олега Владимировича Демченко из московской МЦ «Здоровье» о том, какие из них могут привести к раку.
— Олег Владимирович, правда ли, что бородавки — это предрак?
Нет, это неправда, и подобный вопрос никогда не стоял перед медиками. Подобную информацию распространяют в интернете без углубления в детали, зачастую чтобы продать человеку чудодейственные мази. В действительности мы знаем, что бородавки, или папилломы вызваны разными штаммами вирусами папилломы человека — одни из них обладают высоким онкогенным риском, другие — практически нулевым.
— То есть, если у человека ВПЧ, то он в зоне риска?
ВПЧ заражено более половины населения планеты. Некоторые люди всю жизнь проживают, даже не замечая этого, потому что иммунитет подавляет вирус. Но если иммунитет снижается, у человека появляются те самые пресловутые бородавки в разных частях тела. Если у вас они появились, есть смысл обратиться к врачу и сдать анализ на штаммы ВПЧ. Существует ряд самых опасных штаммов — 16, 18, 30, 31, 33, 39, 40, 42, 43, 52, 55, 57–59, 61, 62 и 67–70. У них крайне высокий онкогенный риск. Например, 90% злокачественных опухолей ротоглотки, шейки матки и анального канала вызвано штаммами 16 и 18.
— А бывает так, что штамм низкоонкогенный, а опухоль образовалась — злокачественная?
Такое случается, но очень редко. В любом случае, бородавка — это повод записаться к врачу и провериться.
— Существуют ли виды бородавок, которые говорят об онкологии? Пусть даже косвенно.
Да, это папилломы в области носоглотки, молочных желез, половых органов и анального канала. С такими бородавками медлить нельзя. Необходимо как можно скорее пройти обследование, исключить риск озлокачествления и удалить образовавшиеся папилломы.
— Может, легче купить мазь и вылечиться дома?
Впервые слышу, чтобы мази снижали риск онкологии. А вот про развитие опухолей в результате использования всевозможных сомнительных спреев, мазей и кремов медицине известно. Рисковать не стоит.
— Говорят, бородавки могут и сами пройти…
Такое и правда бывает, если вспышка ВПЧ была просто спровоцирована снижением иммунитета у человека. Бородавки на руках и ногах иногда исчезают в результате повышения иммунитета и уровня гигиены. У детей так, например, бывает часто. Организм возвращается к стабильной работе, сильный иммунитет подавляет вирус. Но предсказать этого нельзя. Если у вас появились папилломы, вы не можете быть уверены в том, исчезнут ли они со временем или начнут распространяться и расти с большой скоростью. У нас люди не любят обращаться в больницу, ждут, когда само пройдет, поэтому мы — врачи — иногда сталкивается с запущенными случаями. Пациенты приходят уже тогда, когда папилломы мешают им ходить (в случае разрастания на стопах) или жить полноценной половой жизнью (в случае развития остроконечных кондилом на половых органах).
— Вы можете порекомендовать меры профилактики?
В первую очередь, здоровый образ жизни и поддержание иммунитета во все времена года. Забота о гигиене тела, контрацепция во время половых актов. И, конечно, своевременное обращение к врачу в случае возникновения папиллом. Нужно преодолеть страх перед больницами и врачами. Здоровье должно быть на первом месте!
Не каждая бородавка станет онкологией, поэтому не стоит верить громким заголовкам и покупать сомнительные препараты и мази в интернете. В последнее время в мире развивается канцерофобия — боязнь развития онкологических заболеваний. Люди начинают видеть рак во любом симптоме, что приводит скорее к развитию неврозов, чем к онкологии.
Прислушивайтесь к советам врачей, проходите полное ежегодное обследование, чтобы исключить развитие хронических заболеваний и онкологии в том числе. В сети московских МЦ «Здоровье» вас готовы принять врачи — терапевты, гинекологи, урологи, хирурги, физиотерапевты, кардиологи, стоматологи и другие специалисты. Вы можете сдать анализы и пройти полное обследование в случае возникновения волнующих вас симптомов.
Администратор поможет вам выбрать ближайший медицинский центр нашей сети, запишет к нужному специалисту, уточнит дату и время приема.
Главной причиной возникновения подошвенной (роговой бородавки) является вирус папилломы человека. Шипицы появляются на ладонях и стопах: желтые, ороговевшие, округлые выступы, покрытые черными точками — закупоренными сосудами. Разрастаясь, они причиняют боль, особенно при ходьбе. Обычно их удаляют радиоволнами или жидким азотом.
Подошвенная бородавка — одно из проявлений вируса папилломы человека. Является наиболее заразной разновидностью бородавок.
Почему возникают подошвенные бородавки?
Причиной появления подобных проблем является вирусное заражение, происходящее в общественных местах. Использование общих тапочек в бассейне или сауне, недостаточно тщательное мытьё ног — всё это является факторами риска для данной патологии.
Симптомы подошвенной бородавки
На нижней поверхности стопы или между пальцами появляются бляшки диаметром до нескольких сантиметров. Они могут быть как единичными, так и множественными, по цвету не отличаются от остальной кожи, но не имеют характерного кожного рисунка.
Под роговым налётом просматриваются чёрные точки — это капилляры с тромбами. Такие точки являются характерным признаком, позволяющим отличить подошвенную бородавку от обычных мозолей. Обычно бородавки являются болезненными, поскольку они постоянно подвергаются давлению при ходьбе.
Удаление подошвенной бородавки
Самостоятельное удаление бородавок — это практически бесполезное и однозначно вредное занятие. Скорее всего, Вы не сможете удалить бородавочную ткань целиком, а значит, некоторое время спустя будет рецидив. Учитывайте, что бородавки заразны и склонны к распространению по подошве: если вы уже заразились, то вскоре есть риск обнаружить бородавки на стопах других членов семьи.
Дерматологи сети МЦ «Здоровье» помогут вам вылечить бородавки, сведя риск рецидива и образования рубцов к минимуму. Мы используем сочетание хирургических и химических (обработка бородавок специальными мазями) методов, что позволяет гарантировать быстрое и эффективное удаление нежелательных новообразований.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бородавки – это доброкачественные новообразования кожи, вызываемые вирусами папилломы человека. Представляют собой одиночные или множественные некрупные выпуклые уплотнения на коже или слизистых оболочках, иногда сопровождаемые болевыми ощущениями при надавливании.
Наличие благоприятных факторов (повреждение кожи или слизистых, снижение иммунитета) способствует проникновению вируса в организм и его активации.
К одному из видов папиллом относятся аногенитальные (локализующиеся в области гениталий и заднего прохода) бородавки, которые сопровождаются зудом, болезненностью и кровоточивостью во время дефекации, половых актов или при мочеиспускании.
Разновидности бородавок
- Вульгарные (обыкновенные) бородавки – множественные и безболезненные, чаще всего локализуются на тыльной стороне кистей.
- Подошвенные бородавки – плотные, часто болезненные округлые бляшки, возникающие на коже подошв стоп.
- Мозаичные бородавки – очаги утолщения кожи, локализующиеся в области переднего отдела стопы, покрытые глубокими трещинами.
- Кистозные бородавки – образования в виде мягких узелков с трещинками на поверхности, при вскрытии которых выделяется бело-желтое творожистое содержимое; локализуются на внутренней стороне стопы.
- Плоские бородавки – мелкие множественные выпячивания, локализующиеся на тыльной стороне кистей, предплечий, на лице и слизистых оболочках.
- Нитевидные бородавки – тонкие выросты, локализующиеся вокруг рта, носа и глаз.
- «Бородавки мясников» – бородавчатые разрастания, по форме напоминающие цветную капусту и локализующиеся на тыльной стороне кистей и на пальцах у людей, имеющих профессиональный контакт с мясом.
- Фокальная эпителиальная гиперплазия – доброкачественная очаговая опухоль рта, представленная светлыми разрастаниями слизистой оболочки полости рта, десен, нёба, щек и языка.
- Верруциформная эпидермодисплазия – наследственное заболевание, проявляется множественными пигментными пятнами и плоскими бородавками, которые имеют тенденцию к слиянию и распространяются по поверхности тыльной стороны кистей, предплечий, голеней, реже – лица.
- Аногенитальные (венерические) бородавки – папулы или узелки, локализующиеся в области внутреннего листка крайней плоти, наружного отверстия мочеиспускательного канала, в промежности и анальной области.
Каждое пигментное новообразование на коже должно быть исследовано для дифференциальной диагностики с меланомой (рак кожи).
К каким врачам обращаться?
Выбор специалиста с целью диагностики и лечения новообразований зависит от места расположения бородавок. При появлении бородавок на коже нужно обратиться к врачу-дерматологу. Если бородавки локализованы в области промежности, то женщинам необходима консультация врача- гинеколога , а мужчинам – врача- уролога . Консультация врача-проктолога потребуется при наличии бородавок в анальной области. Всем пациентам рекомендованы консультации врача-иммунолога и врача-инфекциониста.
Диагностика
- Определение вируса папилломы человека в соскобе эпителиальных клеток урогенитального тракта, ротоглотки, прямой кишки.
Суммарное выявление ДНК вируса папилломы человека 14 типов высокого онкогенного риска (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68) в соскобе эпителиальных клеток урогенитального тракта методом ПЦР с детекцией в режиме «реального времени». Вирус папилломы ч.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вирус папилломы человека: причины появления, симптомы, диагностика и способы лечения.
Определение
Вирусы папилломы человека (ВПЧ) — это группа чрезвычайно распространенных и генетически разнородных ДНК-содержащих вирусов, поражающих эпителий кожных покровов и слизистых оболочек. Вирус папилломы человека относится к семейству папилломавирусов. Было выявлено и описано более 190 типов ВПЧ. Каждый тип отличается более чем на 10% от ближайшего родственного штамма. Из их числа более 30 типов ВПЧ могут инфицировать эпителиальный слой урогенитального тракта. В зависимости от онкогенного потенциала выделяют вирусы высокого (типы 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59) и низкого (типы 6, 11, 42, 43, 44) онкогенного риска.
На долю двух высокоонкогенных типов ВПЧ (16 и 18) приходится до 70% случаев рака шейки матки, 80% рака вульвы и влагалища, 92% анального рака, 95% рака ротовой полости, 89% рака ротоглотки, 63% рака полового члена.
При этом 16-й тип имеет самый высокий канцерогенный потенциал. Генотипы ВПЧ 6 и 11 вызывают практически все виды аногенитальных бородавок и большинство случаев рецидивирующего респираторного папилломатоза, который наблюдается в основном у детей младше 5 лет или у лиц 20-30 лет.
Причины появления ВПЧ
Заболевания, вызванные вирусом папилломы человека (ВПЧ), относятся к болезням с латентным началом, хроническим персистирующим течением и проявляются доброкачественными и злокачественными новообразованиями в зоне входных ворот инфекции.
Источником возбудителя инфекции является больной человек или носитель. ВПЧ передается от человека к человеку при оральном, генитальном и анальном половых контактах, а также контактно-бытовым и вертикальным (от матери к ребенку) путями.
Вирус папилломы человека — единственный вирус, который не проникает в кровь, вследствие чего инфекционный процесс протекает без развития воспалительной реакции. В процессе инфицирования вирус папилломы человека поражает незрелые клетки, чаще базального слоя, которые затем становятся постоянным источником инфицирования эпителиальных клеток. Инфицированию способствует наличие микротравм и воспалительных процессов кожи и слизистых оболочек, приводящих к снижению местного иммунитета.
Вирус способен персистировать (хронически присутствовать) в месте проникновения как угодно долго. Инкубационный период заболевания может длиться от нескольких месяцев до нескольких лет. Среднее время между инфицированием ВПЧ и развитием аногенитальных бородавок составляет от 3 месяцев у женщин и до 11 месяцев у мужчин. Инфицирование человека может происходить как одним, так и несколькими типами ВПЧ.
Интервал между инфицированием ВПЧ и прогрессированием до инвазивного рака составляет, как правило, 10 лет или более.
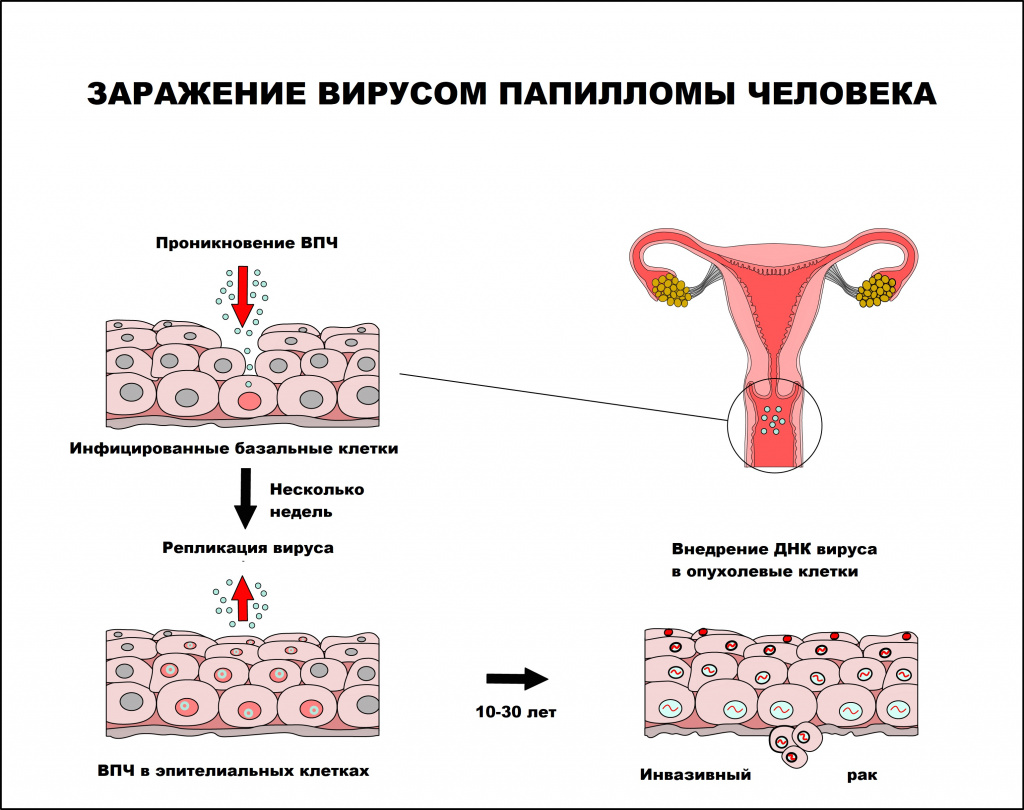
Папилломавирусная инфекция чаще регистрируется у лиц молодого возраста, имеющих большое число половых партнеров. По данным ВОЗ, 50-80% населения инфицировано ВПЧ, но лишь 5-10% инфицированных лиц имеют клинические проявления заболевания.
Классификация заболевания
Общепринятой классификации аногенитальных (венерических) бородавок не существует. Однако выделяют несколько их клинических разновидностей:
- остроконечные кондиломы;
- бородавки в виде папул;
- поражения в виде пятен;
- внутриэпителиальная неоплазия;
- бовеноидный папулез и болезнь Боуэна;
- гигантская кондилома Бушке-Левенштайна (карциномоподобная остроконечная кондилома).
Симптомы ВПЧ
- наличие одиночных или множественных образований в виде папул, папиллом, пятен на кожных покровах и слизистых оболочках половых органов;
- зуд и парестезии (расстройство чувствительности) в области поражения; болезненность во время половых контактов (диспареуния);
- при локализации высыпаний в области уретры наблюдается зуд, жжение, болезненность при мочеиспускании (дизурия); при обширных поражениях в области уретры – затрудненное мочеиспускание;
- болезненные трещины и кровоточивость кожных покровов и слизистых оболочек в местах поражения.
Бородавки в виде папул – папулезные высыпания без пальцеобразных выпячиваний, локализующиеся на кератинизированном эпителии половых органов.
Поражения в виде пятен – серовато-белые, розовато-красные или красновато-коричневые пятна на коже и/или слизистой оболочке половых органов;
Бовеноидный папулез и болезнь Боуэна – папулы и пятна с гладкой или бархатистой поверхностью; цвет элементов в местах поражения слизистой оболочки – бурый или оранжево-красный, а поражений на коже – пепельно-серый или коричневато-черный.
Гигантская кондилома Бушке-Левенштайна – мелкие бородавчатоподобные папилломы, сливающиеся между собой и образующие очаг поражения с широким основанием.
Респираторный папилломатоз – заболевание, при котором папилломы формируются в дыхательных путях, ведущих от носа и полости рта в легкие.
Диагностика ВПЧ
Латентно протекающая инфекция диагностируется только с помощью молекулярно-биологических методов исследования. Субклиническая инфекция диагностируется при молекулярно-биологическом, кольпоскопическом, цитологическом и морфологическом исследовании.
Для улучшения визуализации аногенитальных бородавок может быть проведена проба с 3-5% раствором уксусной кислоты. Тест считается отрицательным, если после обработки уксусной кислотой на поверхности шейки матки нет белых участков. И положительным при выявлении на шейке матки участков белого цвета (ацетобелых участков), отличных от остальной поверхности шейки матки.
Изменения эпителия шейки матки, вызванные ВПЧ, могут быть выявлены цитологическим методом микроскопии слущенных клеток с окраской по Папаниколау (Пап-тест).
Метод окрашивания по Папаниколау - специально разработанный метод, позволяющий с наибольшей степенью достоверности выявить ранние предраковые заболевания шейки матки. Рак шейки матки в структуре злокачественных новообразований репродуктивной системы занимает третье место. До 1992 г. заб.
Читайте также:

