Бородавка на сиське чем удалить
Обновлено: 05.05.2024
Чаще всего (до 70% всех случаев) пациенты сообщают о беспокоящих их бородавках, причем большинство пациентов — дети школьного возраста. Также бородавки обнаруживаются у 20% студентов. Подошвенные бородавки чаще встречаются у взрослых (34% случаев), в отличие от плоских бородавок, которые, опять же, чаще встречаются у детей (4% всех бородавок).
Опытный дерматолог без труда определит тип бородавки на консультации. Однако в редких случаях, особенно если бородавка травмирована, ее сложно диагностировать только при обследовании, и тогда врач может провести биопсию производного и гистологическое исследование.
Могут ли бородавки вызвать осложнения?
Бородавки обычно не вызывают осложнений, если они не растут, не становятся болезненными при ходьбе, а также вызывают психологический дискомфорт по эстетическим причинам. В редких случаях при травмах они могут распространяться на соседние участки.
Пациенты со значительным дефектом иммунной системы (например, иммунодефицитом различного происхождения) сохраняют теоретическую вероятность злокачественного образования простой бородавки, хотя в повседневной практике этого не происходит. В отличие от остроконечных кондилом, которые также могут быть вызваны онкогенными типами вируса папилломы человека (ВПЧ). Таким образом, чтобы избежать перечисленных выше осложнений, во всех случаях рекомендуется радикальное удаление бородавок.
Удаление бородавок
Хотя научная литература предполагает, что при хорошей иммунной системе бородавки могут исчезнуть сами по себе в течение нескольких лет, медицинская практика показывает обратное. Основная проблема с лечением бородавок заключается в том, что в настоящее время не существует метода или лекарства для удаления самого вируса, поэтому врач не может гарантировать 100% излечение. Все лечение направлено на удаление самой бородавки, но не предотвращает рецидив ВПЧ.
- Лазер;
- Криодеструкция жидким азотом;
- Лекарства;
- Удаление бородавок хирургическим путем.
В идеале удаление бородавки должен проводить опытный дерматолог, так как неправильно назначенное лечение может не только не помочь, но и ухудшить ситуацию. Бородавки лечат только радикальным удалением, которое, как уже говорилось, можно проводить хирургическим лазером, жидким азотом или специальными препаратами.
В нашем центре используются любые из вышеперечисленных методов удаления бородавок. В каждом случае метод лечения подбирается индивидуально.
Лазерное удаление бородавок
Процедура проводится под местной анестезией, после того, как врач ввел обезболивающие. В зависимости от размера производной удаление бородавок лазером занимает до 15 минут. После процедуры накладывается повязка и назначаются лекарства для смазывания раны по мере ее заживления.

Лазерное удаление бородавок
Главное преимущество лазерного удаления бородавок в том, что достаточно всего одной процедуры, чтобы беспокоящая вас бородавка исчезла навсегда. Кроме того, этот метод лечения является наиболее распространенным среди пациентов и имеет наилучшие отзывы, поскольку лазерные бородавки удаляются с:
Удаление бородавок азотом
Это альтернатива лазерному удалению бородавок. Метод тоже довольно популярен, но обычно требует нескольких процедур, они достаточно болезненный, и после криодеструкции жидким азотом образуется болезненный пузырь. Поэтому удаление кондилом жидким азотом рекомендуется только детям старшего возраста и взрослым.

Удаление бородавок азотом
Криодеструкцию повторяют каждые 2-3 недели до окончательного исчезновения кондилом. Обычно достаточно 6 сеансов обработки жидким азотом, но если бородавка все еще сохраняется, рассматриваются другие варианты лечения. Кроме того, разрушение жидким азотом не подходит в случаях, когда бородавкой поражается область пальцев, бедер.
Удаление бородавок с помощью лекарств
Разрушающие кислоты, например, салициловая кислота, трихлоруксусная кислота, мочевина и другие специальные лекарства — также средство для удаления бородавок. В любой аптеке представлен достаточно широкий выбор таких препаратов.
Салициловая кислота, мочевина смягчает верхний слой бородавки, кроме того, стимулирует местный иммунный ответ, а значит, и исчезновение бородавки. Но выбирая лечение бородавок медикаментами, нужно запастись терпением, ведь даже если применять средство в строгом соответствии с инструкцией, эффект становится заметен только через несколько месяцев.

Удаление бородавок с помощью лекарств
Кроме того, требуется постоянное применение препарата по особой схеме с соблюдением определенных правил ухода за кожей. Иногда это вызывает дискомфорт у пациента, а также у лекарства есть побочные эффекты, такие как раздражение кожи, покраснение и т. д.
Поэтому многие пациенты принимают более правильное решение — обратиться к дерматологу и удалить бородавки более быстрыми и безопасными способами.
Профилактика бородавок
Стоит отметить, что после удаления бородавки еще есть шанс заразиться, так как это болезнь вирусного происхождения. Поэтому при лечении бородавок не менее важна их профилактика. Так что же делать, чтобы предотвратить появление бородавок?
- Укреплять иммунную систему.
- Проводить соответствующее лечение других кожных заболеваний (например, экземы, гипергидроза и т. д.).
- Лечить сопутствующие внутренние заболевания (например, ВИЧ-инфекцию, диабет, заболевание почек).
- Надевать защитные перчатки при работе с мясом, птицей, рыбой.
- Не ходить босиком в бассейнах, саунах, спортивных клубах, применять дезинфицирующие средства.
Для защиты от остроконечных кондилом рекомендуется:
- Использовать защитные средства (презервативы) во время полового акта.
- Вакцинация против инфекции вируса папилломы человека (ВПЧ).

Поэтому на ней с комфортом размещаются новообразования различных видов — начиная от родинок и заканчивая папилломами. Некоторые там с рождения, другие появляются позже.
Как раз на новые наросты люди обычно реагируют с подозрением.
Не удивительно. Ведь кто знает, почему на груди выскочила непонятная бородавка.
Так что дальше мы расскажем:
- Почему образуются папилломы
- На какие виды делятся новообразования
- Чем опасны бородавки
Итак, папилломы — это доброкачественные наросты, которые растут на коже и слизистых оболочках. То есть они вылезают не только на шее, под мышками и на ступнях. Некоторые формируются внутри тела. Например, отдельные наросты появляются в горле и брюшной полости.
Новообразования вырастают из верхнего слоя кожи.
Здоровые клетки всегда развиваются по заданной программе, но при заражении вирусом они мутируют. А потом растут бесконтрольно.
Именно поэтому на теле поселяются наросты в форме сосочков. Впрочем, не все они выглядят именно так.
Виды папиллом
Врачи используют несколько классификаций новообразований. Иногда их делят по месту появления. В других случаях — по тканям, на которых они растут.
Вот основные типы наростов:
Формируется внутри протоков молочных желёз. Порой появляется только одно новообразование — обычно в крупных протоках соска. Множественные папилломы в основном растут чуть в стороне от него.
Так называется новообразование с затвердевшей поверхностью.
Порой клетки слизистой оболочки пищевода превращаются в вирусные наросты. Это происходит редко. Врачам известно менее 200 случаев.
Тонкие вытянутые новообразования. Формируются под грудью, на шее, под мышкам и в паху.
Поскольку вы не всегда можете определить тип наростов по внешнему виду, мы рекомендуем сходить на обследование и проверить новые папилломы у дерматолога.
Иногда недостаточно даже осмотра.
В таких случаях врач возьмёт часть новообразования на анализ и изучит его под микроскопом. Это называется биопсией. Она — самый надёжный способ проверки бородавок под грудью или на других участках тела.
Также вы можете задать доктору вопросы о папилломах. Например, о причинах их появления.
Почему вырастают папилломы?
Новообразования не появляются сами по себе — они формируются из-за вируса папилломы человека или ВПЧ. Сейчас известно свыше 100 его типов.
Записаться на прием к дерматологу
Вирус распространяется разными путями. Чаще всего люди заражаются при прямом контакте — половой акт и даже обычное прикосновение позволяет ВПЧ проникнуть в кожу.
Возможно и непрямое заражение. Порой вирус попадает сначала на полотенце и другие предметы личной гигиены, а уже потом добирается до другого человека.
ВПЧ довольно долго обустраивается на новом месте. Инкубационный период продолжается до трёх месяцев, так что быстро выявить заражение не получится.
Помимо основной причины появления папиллом на груди, важно учитывать и то, при каких условиях это происходит.
Вирус выращивает новообразования не у каждого человека. Некоторые остаются здоровыми. Даже при многократном заражении.
Наш организм следит за чужеродными организмами и борется с ними. Да, не всегда эффективно. Но при сильном иммунитете наросты на коже формируются гораздо реже.
Ещё один момент — на заражение влияет целостность кожи. Вирусу сложно пробраться через неповреждённые кожные покровы, а вот царапины и другие раны позволяют прошмыгнуть внутрь. Это подтверждают исследования врачей. У многих пациентов колонии папиллом нередко появляются рядом с травмированной кожей.
Итак, о ВПЧ мы поговорили.
Перейдём к внешнему виду новообразований.
Как распознать папилломы?
Многие из этих наростов похожи на вытянутые сосочки, но форма и размеры папиллом могут быть и другими.
Различается и цвет новообразований.
Большинство порождений ВПЧ имеет телесную окраску. Бледные или темные наросты встречаются реже.
Количество папиллом зависит от состояния иммунитета — на ослабленном организме нередко скапливаются пригоршни опухолей.
Все папилломы заразны. Так что из-за частых прикосновений они быстро колонизируют кожу по всему телу.
В домашних условиях почти невозможно узнать происхождение тех или иных новообразований. Многие их разновидности имеют схожие приметы.
Поэтому точный диагноз поставит только врач.
Позднее мы подробнее расскажем о диагностике папиллом на груди в других местах, а пока поговорим о последствиях заражения ВПЧ.
В чём опасность папиллом?
Непонятные опухоли на коже обычно вызывают беспокойство. Это естественно.
Но на самом деле большинство наростов, которые появились из-за ВПЧ, безвредны. Просто небольшие бугорки на коже.
Однако и они иногда мешают, по нескольким причинам:
Некоторые новообразования трутся об одежду и травмируются из-за сильного давления. Рана может воспалиться. Поэтому врачи рекомендуют устранять папилломы в неудобных местах.
Порой наросты вызывают болезненные ощущения. Например, если они слишком разрастаются и давят на соседние ткани — удаление опухоли решает проблему.
Стресс и заниженная самооценка нередко встречаются у людей с папилломами на видных местах.
Отдельные виды ВПЧ порождают опасные генитальные бородавки. Они иногда превращаются в рак. В основном с этой проблемой сталкиваются женщины, хотя и у мужчин может выскочить злокачественная опухоль.
Папилломы в горле также способны испортить пациенту жизнь. Они затрудняют дыхание. Обычно у детей.
В целом наросты опасны для здоровья лишь в редких случаях.
Но мы всё равно рекомендуем проверять их у врача — так вы быстро убедитесь, что у вас поселились безвредные новообразования, а не убийственные опухоли.
На этом заканчиваем общее описание рисков от папиллом. Дальше обсудим наросты, которые беспокоят в первую очередь прекрасную половину человечества.
Чем опасны папилломы для женщин?
Мужчины почти никогда не сталкиваются с интрадуктальнымили или внутрипотоковыми новообразованиями. А вот у женщин они вырастают чаще. Особенно в возрасте с 35 до 55 лет.
Внутрипотоковые папилломы — небольшие доброкачественные наросты в молочных железах. Это не раковые опухоли. Хотя признаки у них схожи.
Одиночные новообразования обычно закрепляются ближе к соску, поскольку именно там находятся крупные молочные железы. Множественные опухоли формируются в мелких протоках.
Насколько они опасны?
Сами наросты не перерождаются в рак, но немного повышают риск его появления.
Внутрипотоковые папилломы молочной железы заметны по припухлости рядом с соском. Также из-за них появляются выделения. Иногда чистая жидкость. В некоторых случаях с кровью, что хорошо заметно во время кормления ребёнка.
Поскольку признаки этих новообразований схожи с симптомами рака груди, то их необходимо показать врачу. Дома вы не сможете поставить точный диагноз.
Впрочем, любые папилломы лучше проверять у дерматолога. Просто на всякий случай.
Диагностика папиллом
Кожные новообразования врач сначала осматривает. У многих пациентов опухоли имеют характерные признаки, так что доктор быстро определяет их вид.
Конечно, бывают и сложные случаи.
Некоторые наросты похожи на другие и потому проводятся дополнительные исследования. Нередко врач назначает биопсию. Он отрезает кусочек новообразования и изучает под микроскопом.
Что если папиллома растёт в груди?
Для обнаружения внутрипротоковых опухолей проводится:
Так называется рентгеновское сканирование груди.
Врач посылает звуковые волны в грудь, а после их отражения получает изображение молочных желёз.
Доктор выявляет опухоль по неправильному наполнению молочных протоков. Процедура определяет местоположение папилломы. Также врач видит размер нароста.
Иногда доктор берёт образец новообразования с помощью полой иглы. Обычно после этого он получает достаточно информации, чтобы поставить диагноз.
А дальше дело за пациентом.
Он должен решить судьбу опухоли — оставить или устранить.
Как лечить папилломы и бородавки?
Пока что врачи не научились лечить вирусные новообразования.
Но не отчаивайтесь.
Хотя опухоли нельзя вылечить, их можно удалить.
Всё просто — папилломы появляются из-за ВПЧ, а значит бороться нужно именно с вирусом, не с симптомами. Современная медицина здесь не поможет, так что положитесь на иммунитет. Со временем он расправился с вирусом.
Сами наросты иногда лучше оставить в покое. Просто не трогайте их.
Но если папилломы повреждаются и болят, то их нужно показать врачу. Он проверит новообразования и определит, каким способом их лучше устранить.
Сейчас дерматологи удаляют бородавки разными методами. У них почти нет ограничений. Поэтому вы легко распрощаетесь с раздражающими опухолями. Порой даже за один сеанс.
Способы удаления бородавок и папиллом
Для устранения новообразования доктора проводят операции:
Врач отрезает верхнюю часть опухоли высокочастотным током, а потом соскребает остатки кюретажем.
Дерматолог использует скальпель или другой острый инструмент. Он вырезает нарост. Доктор убирает не только папиллому, но и тонкий слой кожи вокруг неё. Это снижает риск рецидива.
Врач замораживает верхнюю часть новообразования. Обычно жидким азотом. Ткани нароста медленно отмирают, а затем опухоль отваливается.
Доктор отсекает верхушку папилломы мощным лучом света. Потом выжигает корни. На этом месте остаётся небольшая воспалённая рана, которая затягивается защитной корочкой. Она держится примерно три недели, а под ней вырастает новая кожа.
Можно ли удалить папиллому в груди?
Новообразования внутри тела немного сложнее устранить — малотравматичные методы для этого не подходят. Поэтому опухоль убирают хирургически.
Грудь разрезают возле ареолы. В этом случае следы от процедуры почти не видны, а форма и размер молочных желёз не меняются.
Напомним — операции убирают лишь внешние проявления ВПЧ. Так что врачи не гарантируют окончательное устранение папиллом. Всегда есть риск рецидива.
Но мы не рекомендуем удалять новообразования в сомнительных косметических салонах, пусть и по низкой цене. Качество терапии влияет на скорость заживления кожи. Да и на следы от лечения.
Выбирайте подходящий медицинский центр внимательно.
Дерматологи клиники «Лазерсвит» — избавим от маленьких папиллом за 60 секунд
Когда будете искать место для лечения, обязательно почитайте отзывы о докторах выбранной клиники. Врачи с многолетним опытом лучше разбираются в разных формах наростов. А значит, они легко их уберут.
Именно такие дерматологи работают у нас — в клинике «Лазерсвит».
Мы удаляем новообразования не первый год. Многие наши доктора лечат болезни кожи свыше 14 лет, и осмотрели за это время более 50 000 пациентов.
В диагностике мы полагаемся не только на опыт. Нам помогает дерматоскоп Delta 20 T, которым мы проверяем самые сложные опухоли. Аппарат увеличивает изображение в 16 раз. Так что с его помощью мы легко выявляем даже небольшие признаки перерождения родинок и других новообразований.
У нас можно удалить лазером:
- Родинки
- Бородавки
- Папилломы
- Кондиломы
- Сосудистые звёздочки
- Татуировки
- Пигментные пятна
- Жировики
- Липомы
- Базалиомы
И это ещё не полный список.
Приходите в «Лазерсвит» и избавьтесь от неприятных и опасных новообразований без боли, шрамов и кровотечения.

Вскоре на лице, руках или других участках выстраивается целая демонстрация из неизвестных новообразований.
Обычно это плоские бородавки.
Такие образования — маленькие гладкие наросты диаметром до трёх миллиметров. Они почти незаметны и редко болят.
Врачи называют их юношескими бородавками, поскольку новообразования поражают в первую очередь детей и подростков.
Наростов всегда много. Обычно появляется от 20 до 200 образований, которые сгруппированы на одном участке. Одиночная бородавка почти не отличается от кожи. Большая группа новообразований выделяется гораздо больше и нередко становится косметической проблемой.
Почему они вырастают?
Из-за вируса папилломы человека или ВПЧ. Учёные выделяют свыше 100 типов болезни, а плоские бородавки вызывают 3, 18, 28 и 49-й тип. Эти разновидности вируса доброкачественны, в отличие от других типов, которые повышают риск развития рака матки и половых органов.
Вероятность появления наростов повышает:
- Прямой контакт с носителями бородавок
- Царапины и другие повреждения
- Прикосновение к заражённому предмету
- Плохая гигиена
- Ослабленный иммунитет из-за болезней или лечения
В большинстве случаев колония бородавок окружает царапины и раны. Нередко вирус проникает в организм именно через повреждения, так что новообразования вырастают по соседству.
Не генитальные типы ВПЧ поражают до 10% населения Земли. Большая часть — подростки 12-16 лет. Эти наросты не зря называют юношескими бородавками, ведь дети чаще заражаются и распространяют вирус папилломы человека.
У них новообразования растут на разных частях тела.
Разновидности плоских бородавок
Все юношеские бородавки почти одинаковы. Они имеют телесную или коричневую окраску и лишь слегка приподняты над кожей. Поэтому их сложно обнаружить.
По местоположению наросты делят на:
- Плоские подошвенные бородавки
- Плоские бородавки на лице
- Плоские бородавки на теле
Наибольшие проблемы доставляют новообразования на лице. Да, наросты телесного цвета даже в больших количествах почти незаметны, но с другой окраской они выделяются на коже. В основном пациенты хотят удалить именно бородавки на лице.
Образования на ногах и руках не так бросаются в глаза. В то же время новообразования на руках увеличивают риск заражения людей, с которыми вы контактируете.
Нужно ли их удалять?
Сложно сказать. Эти бородавки полностью безопасны и никогда не превращаются в злокачественные образования. Да, они заразны. Но нет угрозы для здоровья и жизни.
Почему появляются плоские бородавки
Об этом мы уже говорили. Такие новообразования возникают из-за вируса папилломы человека.
ВПЧ проникает в организм. В основном через царапины или порезы, но может и через не повреждённую кожу. Вирус влияет на клетки кожи и они мутируют — разрастаются больше обычного и формируют бородавки.
ВПЧ передаётся не только от человека к человеку. Он распространяется и в пределах одного тела. Например, подросток трогает и чешет наросты на лице, а потом дотрагивается пальцами до шеи. Теперь очаг заражения может возникнуть и там.
Или другой пример — на пальцах появились плоские бородавки. Человек вытер руки полотенцем, а спустя небольшое время вытер ещё и лицо — так вирус перебрался с пальцев на щёки или лоб.
Запомните причину появления плоских бородавок. Это поможет Вам эффективно лечить новообразования и предотвратить их возвращение.
Когда стоит обратиться к врачу с плоскими бородавками
Мы рекомендуем в любом случае записаться на приём к дерматологу. Да, диагностировать наросты просто. У плоских бородавок характерные признаки и Вы без труда определите вид новообразований. Однако бывают и сложные случаи.
Записаться на прием к дерматологу
Иногда наросты не похожи на типичные плоские бородавки. В таких ситуациях без помощи доктора не обойтись, ведь дерматолог гораздо лучше разбирается в новообразованиях. Ещё он может провести дерматоскопию. Так называется исследование образования с помощью специального аппарата - дерматоскопа.
Итак, доктор помогает с диагностикой.
А что насчёт лечения бородавок?
Оно не обязательно — у большинства пациентов образования исчезают самостоятельно. Да, не сразу. Учёные проводили исследование на эту тему и выяснили примерный срок жизни плоских новообразований. До 23% бородавок исчезает за два месяца. До 73% — за два года. То есть за пару лет большинство образований пропадёт.
Когда нужно выводить плоские бородавки?
Лечение потребуется, если наросты:
- Кровоточат
- Растут
- Меняют цвет
Это тревожные признаки, при которых лучше всего сходить на осмотр к дерматологу. Врач определит степень опасности образований. Иногда их нужно удалять. Обычно — нет.
Так что операции часто проводятся по желанию пациентов, а не по врачебной необходимости.
Лечение плоских бородавок
Хотя эти новообразования рано или поздно исчезают, не все люди готовы ждать радостного момента месяцами. Они хотят ускорить этот процесс.
Например, с помощью подручных средств — весьма популярна салициловая кислота, которая постепенно разрушает ткани бородавок.
К сожалению, сейчас этот способ не изучен должным образом. Исследования не проводились.
Врачи не рекомендуют применять салициловую кислоту, поскольку от неё на коже могут остаться шрамы и ожоги. Для лечения плоских бородавок лучше использовать проверенные методы. Один из вариантов — дерматологи выписывают специальные кремы, раздражающие верхний слой наростов. После обработки новообразование просто отрывают.
Кремы не всегда эффективны. Порой избавиться от плоских бородавок можно лишь оперативными методами.
Как удалить плоские бородавки
Сейчас врачи убирают новообразования разными методами.
Важно отметить — в редких случаях после операции появляются новые наросты. Поэтому обязательно проконсультируйтесь с дерматологом насчёт лечения и его возможных последствий.
Процедуры по удалению плоских бородавок:
Раньше этот метод был широко распространён, а сейчас пациенты чаще выбирают более технологичные способы. Доктор вырезает бородавку скальпелем. Также он удаляет тонкий слой кожи вокруг опухоли, что предотвращает возвращение новообразования. На месте бородавки остаётся ранка. При заживлении появляется шрам.
Дерматолог замораживает нарост жидким азотом. Бородавка постепенно отмирает и отваливается — на её месте образуется рана, которая заживает за несколько недель.
Доктор выжигает новообразование. Ткани образования полностью уничтожаются, а соседние сосуды запекаются. Рана покрывается защитной корочкой и заживает за три недели.
Выбор подходящей терапии зависит от местоположения плоских бородавок, поскольку есть риск появления шрамов. Размер образования и здоровье пациента влияют на скорость заживления.
Не записывайтесь на операцию без консультации с дерматологом. Он подскажет, чем удалить плоские бородавки, и как сохранить здоровую кожу, без шрамов и рубцов.
Лазерная терапия очень популярна. Многие люди предпочитают ликвидировать новообразования именно этим методом.
Просто лазерная операция превосходит другие процедуры по некоторым параметрам.
Удаление плоских бородавок лазером
Методы борьбы с новообразованиями постоянно совершенствуются. Ещё относительно недавно их удаляли только скальпелем, а сейчас лазерная коагуляция остаётся самым популярным способом.
Главные преимущества удаления плоских бородавок лазером:
Операция не вызывает тяжёлых осложнений. Лазерный луч разрушает клетки образования, убивает бактерии и предотвращает заражение раны.
Скорость удаления наростов зависит от их размера. Поскольку плоские бородавки очень малы, каждую из них доктора убирают всего за минуту, а несколько десятков образований за полчаса.
Лазерный луч нагревает сосуды рядом с бородавкой настолько сильно, что они запаиваются и не пропускают кровь. Никаких кровопотерь при лечении.
Импульсы лазерного луча очень короткие и пациент не успевает почувствовать боль. Крупные наросты удаляют с анестезией. Иногда врач охлаждает ткани рядом с наростами.
После удаления бородавки появляется маленькая ранка, которая через несколько дней покрывается корочкой. Эта хрупкая защита держится около трёх недель, а потом отпадает. Остаётся молодая кожа.
Врач оперирует тонким лучом света и поражает лишь образование. Соседняя кожа остаётся целой. При правильном уходе рана полностью заживает и рубцовая ткань не образуется.
Чтобы получить все преимущества лазерной терапии важно пройти лечение в хорошо оборудованной клинике у опытных врачей.
Да, в косметических салонах тоже проводятся такие процедуры. Однако косметологи порой ошибаются. Тогда требуется повторная операция, а цена удаления бородавки повышается вдвое.
В клинике «Лазерсвит» эти проблемы не возникают.
У нас работают дерматологи первой и высшей категории, которые накопили большой опыт диагностики и лечения различных новообразований. Не только бородавок и папиллом. Но также родинок, липом и многих других.
Наши врачи проводят лазерные операции у взрослых и детей. Детские дерматологи быстро и безболезненно устраняют новообразования у маленьких пациентов. На теле, на руках, и даже на лице.
При необходимости доктора проверяют наросты дерматоскопом. Этот прибор увеличивает изображение в 16 раз и помогает обнаружить признаки злокачественного перерождения.
Запишитесь на приём в клинику «Лазерсвит» и удалите как безобидные плоские бородавки, так и опасные новообразования, способные превратиться в рак кожи.
Папилломы представляют собой доброкачественные наросты на коже. Поскольку они имеют неагрессивную природу, то не распространяются по всему телу, хотя и могут локализоваться в одной области – например, на груди. Несмотря на то, что они не представляют угрозу для жизни и здоровья человека, необходимо убедиться в их доброкачественной природе. Делается это с помощью визуального осмотра врачом или биопсии.
Папилломы формируются на определенных типах тканей. В народе такие наросты называют бородавками. Редко они формируются на поверхности слизистых, выстилающих внутренние органы – например, в кишечнике, в бронхах или легких. Но в нашей статье пойдет речь о папилломах на груди.
Место локализации такого нароста – это подмышечная впадина, область соска и ореолы, под грудью и в молочных протоках.
Папиллома представляет собой нарост чаще телесного, реже желтого или коричневого цвета. Бородавки состоят из сосудов и клеток кожи. Перед тем, как появиться на коже, папилломы «дают о себе знать» следующими симптомами – зудом, кожным раздражением, чувством жжения. Скрытый период заболевания составляет от 30 дней до полугода. Заболевание может сопровождать человека всю жизнь.
Если у вас есть такой нарост на груди или под грудью, волноваться не стоит. Но все же рекомендуется обратиться к врачу, а заодно сдать анализ крови на ВПЧ – вирус папилломы человека. Дело в том, что нарост могут спровоцировать штаммы такого вируса. ВПЧ — это опасное состояние, которое может вызывать онкологические болезни.
Причины возникновения папиллом
Чтобы наросты стали развивается в области груди, достаточно общего снижения иммунной защиты организма. Как известно, это может быть вызвано различными состояниями – например:
- заболеваниями репродуктивной системы – например, дисфункцией яичников;
- стрессами, нервным перенапряжением, синдромом хронической усталости;
- беременностью, абортом, бесплодием;
- периодом менопаузы или полового созревания;
- длительные временем приема антибиотиков;
- нарушением обмена веществ, которое сопровождается ожирением, избыточной массой тела, повышенным потоотделением.
К развитию папиллом часто приводят и внешние причины, не связанные со снижением иммунитета. Речь идет о вредных привычках – табакокурении, алкогольной или наркотической зависимости. Плохая гигиена также может стать причиной образования наростов: когда под грудью скапливается пот, он служит благоприятной средой для развития папиллом. Наконец, ношением неправильно подобранного белья, например, слишком тесного, может провоцировать рост доброкачественных образований на коже. Развитие папиллом может происходить на фоне микротравм, порезов, трещин на коже.
Заражение вирусом папилломы человека может происходит разными способами:
- При бытовом контакте – например, через рукопожатие, использование чужих гигиенических средств (дезодоранта, полотенца, многоразовых салфеток);
- Половым путем: вирус проникает внутрь при нарушении целостности кожных покровов и слизистых оболочек;
- При прохождении по родовым путям матери: так передается ВПЧ ребенку.
Стоит ли удалять папилломы?
В большинстве случаев папилломы неопасны, не требуют удаления, однако их нужно контролировать, а при подозрении на патологический рост или травмирование обращаться к врачу-дерматологу.
Папилломы на груди часто повреждаются. Если нарост развивается в неудобном месте, это может снижать качество жизни и доставлять неудобство таким пациентам. В этом случае показано удаление папиллом.
Заниматься самостоятельным удалением папиллом не следует. Это стоит делать под врачебным контролем, ведь специалисты должны убедиться в доброкачественной природе нароста. Для удаления сегодня используют различные медицинские манипуляции:
- прижигание жидким азотом;
- кюретаж – хирургический метод, позволяющий удалить кожный нарост с помощью специального приспособления – кюретки; один из самых травматичных методов, который мало подходит для удаления папиллом в области груди;
- хирургическое иссечение, при котором врач удаляет папиллому под местной анестезией; , которая является самым безопасным и эффективным методом .
Лазерный метод удаление папиллом
Технология основана на удалении кожных наростов с помощью лазерной обработки кожи. Методика считается одной из самых безопасных – манипуляция выполняется быстро, а после нее не остается шрамов и других следов. Восстановительный период занимает немного времени, а операция абсолютно безболезненна и не связана с развитием неприятных побочных эффектов.
Аппаратура позволяет воздействовать на тело нароста, не повреждая окружающие ткани. Этот метод подходит для удаления папиллом даже в труднодоступных местах. Он также применяется, если нужно удалить целую группу наростов.
Что такое внутрипротоковая папиллома молочной железы? Причины возникновения, диагностику и методы лечения разберем в статье доктора Степыко Станислава Борисовича, маммолога со стажем в 17 лет.
Над статьей доктора Степыко Станислава Борисовича работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
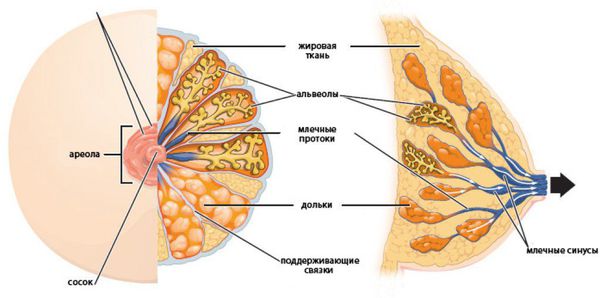
Внутрипротоковая папиллома молочной железы — это доброкачественная папиллярная опухоль, которая развивается в расширенном протоке молочной железы. Синонимы заболевания — болезнь Шиммельбуша, цистаденопапиллома, кровоточащая молочная железа и болезнь Минца.
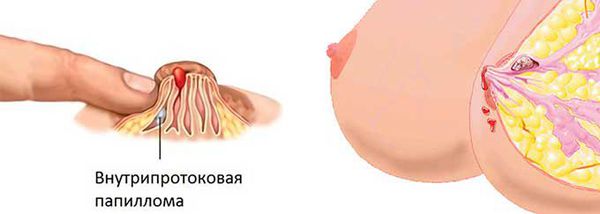
Папиллома может появиться в отдаленных участках протоков, но чаще всего формируется под ареолой, недалеко от соска. Млечный проток при этом расширяется и приобретает форму кисты. Среди остальных доброкачественных опухолей цистоаденома встречается примерно в 1 % случаев [9] .
Новообразования могут диагностироваться в любом возрасте. Их обнаруживают как у подростков, так и у женщин после наступления климакса. Но в зависимости от возраста опухоли отличаются по строению и риску развития злокачественных форм.
Внутрипротоковые папилломы считают одной из форм мастопатии. Грудные железы — это гормонально чувствительный орган, поэтому любые внешние или внутренние влияния на эндокринную систему могут стать провоцирующим фактором. Основные причины развития опухоли:
- дисфункция яичников — нарушения в работе яичников, которое сопровождается сбоем менструального цикла, приводит к нарушению баланса гормонов и преобладающему влиянию эстрогенов;
- гиперпластические заболевания репродуктивных органов (миома, эндометриоз, гиперплазия эндометрия) являются как следствием избытка этрогенов, так и сами участвуют в поддержании патологической секреции гормонов [6] ;
- воспалительные процессы в яичниках — при хроническом инфекционном поражении придатков нарушается гормональная функция, увеличивается риск развития новообразований в грудной железе;
- многократные искусственный аборты — при прерывании беременности нарушается ритмическая секреция гормонов, страдает гипоталамо-гипофизарная система, что приводит к развитию гиперпластических процессов [2] ;
- отсутствие грудного вскармливания, беременностей, завершившихся родами, период лактации менее 1 месяца или больше 1 года — во время кормления происходит окончательное созревание и функциональная перестройка тканей молочной железы, и если у женщины не было достаточной лактации, повышается вероятность развития пролиферативных заболеваний (связанных с избыточным разрастанием тканей);
- синдром поликистозных яичников — при этой патологии в яичниках не созревают яйцеклетки, наблюдается хроническая ановуляция, поэтому организм страдает от дефицита прогестерона.
Внутрипротоковая папиллома может развиваться на фоне диффузной или узловой мастопатии. Гиперплазия стромы в грудных железах ведет к сдавлению протоков, их расширению, а дисгормональное расстройство способствует пролиферации эпителия.
Риск развития эпителиальных новообразований повышается в следующих случаях:
-
, болезни щитовидной железы;
- раннее начало менархе, поздний климакс; или избыточная масса тела;
- неправильное применение гормональной контрацепции [6] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы внутрипротоковой папилломы молочной железы
Цистаденомы небольшого размера могут долгое время не обнаруживаться. Они расположены под ареолой или соском достаточно поверхностно, но связи с соском не имеют, поэтому первые симптомы женщина замечает после сдавления или небольшого повреждения груди. Из соска выделяется небольшое количество капель крови, но болезненные ощущения отсутствуют.
Признаки новообразования можно определить при самообследовании молочных желез. Оптимальный срок для диагностики — первые дни после окончания менструации. В это время грудь не находится под влиянием гормонов, поэтому остается мягкой и эластичной. Если проводить пальпацию во второй фазе цикла, можно принять за новообразование небольшую отёчность [5] .
При осмотре груди может определяться тяжистость (ощущается как натянутые плотные волокна, тяжи ткани). Если папиллома сочетается с узловой формой мастопатии, у пациентки будет пальпироваться очаговое уплотнение. Но в большинстве случаев при самообследовании можно определить кровянистые выделения из соска, а под ареолой — небольшой подвижный узел до 1 см в диаметре. Его сдавление может сопровождаться болью [7] . Иногда уплотнение имеет веретенообразную форму.
В запущенных случаях, когда женщина не проводит ежемесячный осмотр груди, она замечает первые симптомы по красно-коричневым выделениям, которые пачкают бюстгалтер. Иногда на сосках остаются корочки свернувшейся крови [5] .
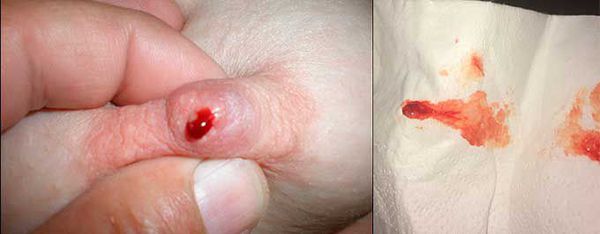
В норме на соске открывается 3-5 протоков груди, но при внутрипротоковой папилломе, расположенной поверхностно, выделения наблюдаются только из одной точки. Если новообразование находится глубоко в тканях, то кровит из нескольких протоков.
Патогенез внутрипротоковой папилломы молочной железы
Механизм развития внутрипротоковой гиперплазии схож с другими гиперпластическими процессам в молочной железе. Этот орган чувствителен к концентрации половых гормонов. Основное влияние на грудь оказывают эстрогены. После начала полового созревания под их влиянием в первую фазу менструального цикла активируются пролиферативные процессы. Они уравновешиваются прогестероном, который повышается после овуляции. У женщин с нарушениями менструального цикла этого не происходит [6] .
Под нескомпенсированным влиянием эстрогенов в ткани груди происходят следующие процессы:
- активируется деление эпителиальных клеток;
- усиливается выработка факторов роста;
- увеличивается активность фибробластов;
- вырабатываются протоонкогены.
Но не у всех женщин с гормональными нарушениями развивается внутрипротоковая папиллома. Для этого необходимо нарушение иммунных механизмов, снижение апоптоза — запрограммированной гибели клеток. Патологические клетки получают возможность делиться, поэтому в очаге появляются атипичные структуры.
Зависимость от эстрогенов подтверждается иммуногистохимическими анализами. В участках атипической и типичной гиперплазии наблюдается увеличение количества рецепторов к эстрогенам [8] .
Классификация и стадии развития внутрипротоковой папилломы молочной железы
Внутрипротоковые папилломы классифицируют в зависимости от их количества:
- одиночные — одно новообразование, которое часто расположено в конечных отделах протоков, характерно для женщин в период климакса;
- множественные — не имеют строгой локализации, могут обнаруживаться в разных отделах молочной железы, в глубине тканей и поверхностно, характерны для женщин репродуктивного возраста [5] .
Отдельно выделяют юношеский тип внутрипротоковых папиллом, которые формируются в подростковом возрасте.
Существует гистологическая классификация новообразования, согласно которой выделяют два типа папиллом:
- Типичная протоковая гиперплазия — доброкачественная пролиферация эпителия протоков, для которой характерно увеличение количества слоёв клеток, вплоть до полной облитерации просвета.
- Атипичная протоковая гиперплазия — в этом случае происходит увеличение слоёв клеток, которые отличаются цитологической атипией [9] .
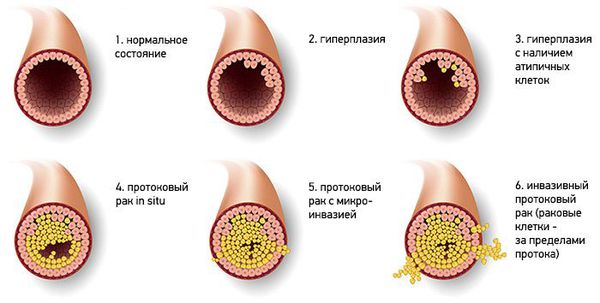
Типичная протоковая гиперплазия может быть нескольких вариантов:
- папиллярная, или слабовыраженная;
- фестончатая (криброзная), имеющая многочисленные выросты, или умеренная;
- солидная, или выраженная.
Типичная гиперплазия представлена гетерогенной клеточной популяцией. Клетки имеют разную форму и размер, ориентированы беспорядочно. Просвет между фестончатыми краями отличается по диаметру и контурам. Исследования показывают, что в новообразовании много рецепторов к эстрогенам.
При атипической протоковой гиперплазии популяция клеток мономорфная. Они одного размера и формы, с округлыми ядрами и имеют чёткие границы. Такой тип называют люминальными атипическими клетками [8] .
При внутрипротоковой папилломе с типичной гиперплазией чаще поражается одна молочная железа. Если у женщины атипическая гиперплазия, то в 50 % случаев поражение будет двусторонним [10] .
Осложнения внутрипротоковой папилломы молочной железы
Основная опасность внутрипротоковой папилломы молочной железы — риск перерождения в злокачественную опухоль. Он зависит от нескольких факторов. У женщин после 45 лет папиллома из-за гормональных особенностей способна перерождаться в рак. Этому способствуют ановуляторные циклы, когда не происходит созревания яйцеклеток и не формируется жёлтое тело, выделяющее прогестерон. В молодом возрасте вероятность озлокачествления ниже.
Если при гистологическом исследовании обнаружена типичная протоковая гиперплазия, риск развития рака в 2 раза выше, чем при других доброкачественных пролиферативных процессах, например, мастопатии [11] . При атипической гиперплазии риски повышаются в 3-5 раз [10] .
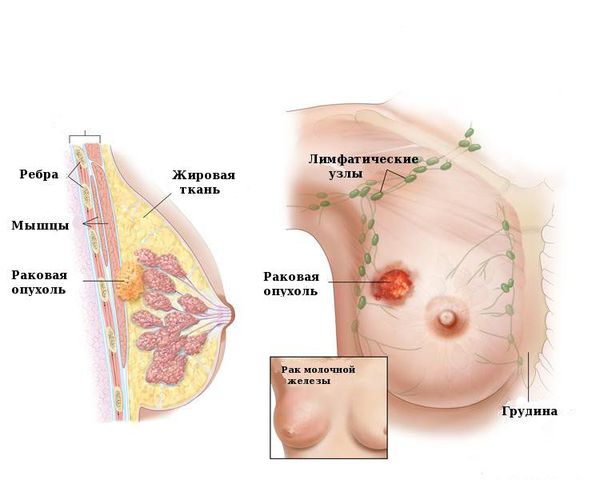
Врач может предположить риски на начальном этапе диагностики. Онконастороженность должна присутствовать при обращении за помощью женщин старше 45-50 лет, у которых папиллома хорошо пальпируется, имеются выраженные выделения из сосков. По данным УЗИ в новообразованиях, склонных к переходу в рак, имеются кальцинаты — плотные структуры с отложением солей кальция. Такие доброкачественные опухоли хорошо заметны при маммографии [5] .
При множественных внутрипротоковых папилломах молочных желез после хирургического удаления часто возникает рецидив [9] .
Диагностика внутрипротоковой папилломы молочной железы
При появлении жалоб женщина должна обратиться на консультацию к маммологу. Первым этапом диагностики является сбор анамнеза и осмотр. Врач фиксирует сопутствующие заболевания и факторы, которые могли спровоцировать развитие внутрипротоковой папилломы, отмечает время появления симптомов.
Осмотр проводится в двух положениях:
- стоя с опущенными руками: маммолог оценивает симметричность груди, наличие локальных изменений, пальпирует грудь;
- лежа с заведенными за голову руками: прощупывается глубокий слой тканей.
Обязательно оценивают выделения из молочной железы. Врач аккуратно надавливает на сосок и берёт отпечаток для цитологического исследования. По его результату можно сделать первые выводы о характере новообразования [7] .
В качестве скринингового метода на начальном этапе диагностики может применяться радиотермометрия и электроимпедансная маммография . При радиотермометрии груди через кожу специальным датчиком измеряется электромагнитное излучение тканей и выстраивается температурный график. Опухоли выглядят более горячими, чем здоровые ткани. Электроимпедансная маммография основана на изучении электропроводности, которая изменяется в опухолевых очагах. Эти способы эффективны для выявления пролиферативных процессов и позволяют отличить внутрипротоковые папилломы и рак молочной железы от фиброаденомы или мастопатии.
Методика основана на том, что при активном клеточном делении, которое происходит при гиперпластических заболеваниях, усиливается кровенаполнение и питание тканей. Это вызывает повышение температуры и электропроводности. При внутрипротоковой папилломе радиотермометрия информативна в 83 % случаев, специфична в 90 %.

Для электроимпедансной маммографии при цистаденоме гипоимпедансные очаги определяются в 70 % случаев, а если этот показатель достигает 100 %, то диагностируют рак [1] .
УЗИ молочной железы проводится для поиска объёмных образований, но при внутрипротоковой папилломе этот метод недостаточно эффективный. Косвенным признаком патологии являются:
- эктазия, или расширение, протоков;
- мягкотканное образование недалеко от соска;
- гипоэхогенный характер образования (на мониторе темнее окружающих тканей);
- четкие контуры опухоли [3] .
У женщин старше 45 лет УЗИ не используется из-за физиологических изменений молочной железы. А маммография также не покажет патологию протоков, если только опухоль не начнёт прорастать в окружающие ткани.
Выявить локализацию процесса помогает дуктография. Это рентгенологический метод диагностики, при котором в млечные протоки вводится контрастное вещество. Она назначается при патологических выделениях из грудных желез, но не во всех случаях. Нет показаний для проведения дуктографии если:
- по цвету выделения молочные, прозрачные, жёлто-зелёные или коричневые;
- нерожавшая женщина принимает препараты, которые влияют на функцию гипофиза;
- пациентка недавно родила или закончила кормить грудью [5] .
Специальная подготовка к дуктографии не требуется. Женщину нужно предупредить, что выдавливать кровь из соска перед процедурой нельзя. Обследование занимает около 30 минут. Специальным инструментом в протоки водится тонкий катетер, по которому нагнетается рентгеноконтрастный раствор. После этого выполняется стандартный снимок, как при маммографии.
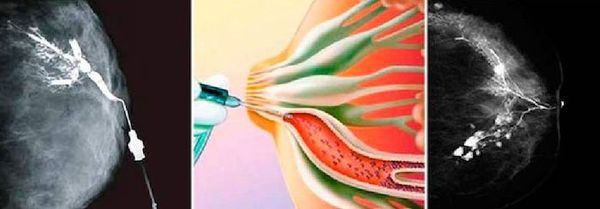
Результат снимка оценивается в тот же день. Обычно внутрипротоковая папиллома не позволяет пройти раствору в дистальные отделы протока, поэтому на снимке появляется дефект наполнения. Дуктография — это безопасный метод диагностики патологии млечных протоков. Он безболезненный, но некоторые пациентки ощущают дискомфорт. По результатам исследования врач получает точное представление о локализации патологического образования, чтобы взять образец тканей для гистологической диагностики [5] .
Подтвердить или опровергнуть злокачественный процесс помогают морфологические методы [reference:4:
- трепан-биопсия — аппаратом со специальной иглой берут фрагмент тканей из патологического очага. Но по некоторым исследованиям, методика недостаточно информативна при внутрипротоковых папилломах, т.к. в этом типе новообразования клетки гетерогенны, а во время забора материала можно захватить только доброкачественный участок. Поэтому есть риск ложного диагноза;
- вакуумная аспирационная биопсия — через толстую иглу берётся фрагмент тканей, который больше, чем при трепан-биопсии. Метод позволяет точно определить доброкачественный и злокачественный процесс [9] .
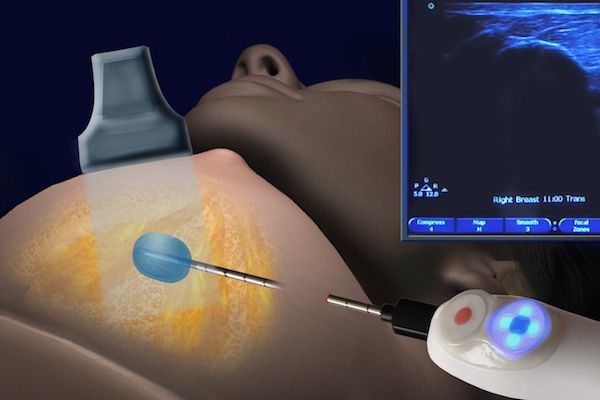
Сравнение результатов гистологии, полученной после вакуумной аспирационной биопсии и изучения тканей, удалённых во время операции, показывает, что диагнозы в большинстве случаев совпадают.
Лечение внутрипротоковой папилломы молочной железы
Консервативная терапия при внутрипротоковой папилломе не применяется. Основной метод лечения — хирургическое удаление, для которого используются разные подходы.
У молодых женщин и подростков с типичной протоковой гипреплазией, которую подтвердили при помощи вакуумной аспирационной биопсии, допускается выжидательная тактика. Но большинство исследователей считают, что папилломы, особенно множественные, нужно удалять [5] .
При атипической протоковой гиперплазии вне зависимости от возраста проводится секторальная резекция молочной железы. Техника операции отличается от той, которая применяется при фиброаденоме. Хирургическое вмешательство проводят под наркозом. Сначала в проток вводят красящее вещество, чтобы точно локализовать новообразование.
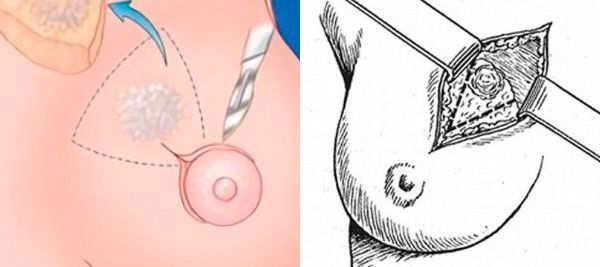
Разрез выполняют по краю ареолы. В ране за соском находят прокрашенный проток, его аккуратно выделяют из окружающих тканей и пересекают. Молочную железу ушивают внутрикожными швами и накладывают стерильную повязку [4] .
Полученные ткани отправляют на гистологическое исследование, чтобы верифицировать тип новообразования. В 15 % случаев послеоперационная диагностика подтверждает, что в очаге не гиперплазия, а инвазивный рак [12] .
Прогноз. Профилактика
Прогноз благоприятный при своевременном обнаружении единичной внутрипротоковой папилломы и её адекватном лечении. Чем младше женщина, тем ниже вероятность, что у неё обнаружится злокачественное новообразование. Но при множественных папилломах существует риск рецидива после секторальной резекции.
Профилактика внутрипротоковой папилломы проводится путем коррекции образа жизни. Защитным действием на молочные железы обладает лактация. Но женщина должна полноценно кормить ребёнка грудью на протяжении не менее 1 месяца. Лактация, которая сохраняется больше года, может иметь негативные последствия [7] .
Гормональные контрацептивы имеют профилактический эффект на молочные железы, но только при их непрерывном использовании на протяжении года и более. Лечение антагонистом эстрогена тамоксифеном и аналогичными препаратами наоборот увеличивает вероятность гиперпластических процессов в грудных железах.
Для профилактики внутрипротоковой папилломы необходимо своевременно диагностировать и лечить гинекологические заболевания. Опасность представляют миома, эндометриоз, кисты яичников, хронические воспалительные процессы [2] .
Рекомендуется избегать искусственных абортов. Они наносят вред гипоталамо-гипофизарной системе, ведут к гормональному сбою и увеличивают риски новообразований молочных желез. Поэтому женщинам, не планирующим беременность, необходимо подбирать эффективный метод контрацепции.
Но главный метод профилактики — регулярное посещение врача и самодиагностика после окончания менструации. Женщинам после удаления внутрипротоковой папилломы груди необходимо 1-2 раза в год приходить на осмотр, чтобы вовремя обнаружить рецидив.
Читайте также:

