Болит в колене при нажатии пальцами как синяк
Обновлено: 24.04.2024
Многие люди в молодом возрасте испытывают боли в коленном суставе. Это один из главных симптомов пателлофеморального артроза. Данная статья расскажет, как проходит лечение этого заболевания и дают ли врачи положительный прогноз.
Пателлофеморальный артроз коленного сустава – что это такое
Пателлофеморальный артроз коленного сустава– это дегенеративные процессы в хрящевой ткани надколенника (коленной чашки) и бедренной кости. Они сопровождаются воспалением и болью в местах сочленения.
В норме пателла (надколенник) не контактирует с костью, а ограждена от нее хрящом. При его разрушении чашка и костная ткань начинают соприкасаться. Трение суставных поверхностей друг о друга вызывает воспалительные процессы и микротравмы.
Артроз пателлофеморального сочленения встречается у молодых людей с активным образом жизни. Чаще всего поражается одна коленная чашка.
В МКБ пателлофеморальному артрозу присвоен код 10.
Причины пателлофеморального артроза
Ключевая причина патологии – чрезмерная нагрузка на коленный сустав.
Также развитие пателлофеморального артроза вызывают:
- врожденные или приобретенные патологии нижних конечностей (плоскостопие, косолапость, разная длина ног);
- нарушение метаболизма;
- перенесенные травмы колена;
- ожирение или избыточный вес;
- хондроматоз;
- эндокринные заболевания;
- ревматоидный или инфекционный артрит;
- использование неподходящей обуви (выбор слишком большого или маленького ее размера).
Пателлофеморальный синдром коленного сустава часто диагностируют у спортсменов после длительного бега или прыжков. Вероятность его развития повышена у парикмахеров, военных, полицейских. Это связано с тем, что представители этих профессий большую часть времени проводят стоя. Также в группе риска находятся грузчики. Из-за ношения тяжестей их коленные суставы испытывают повышенную нагрузку.
Женщины подвергаются пателлофеморальному артрозу чаще мужчин. Это связано с их менее стабильным гормональным фоном.
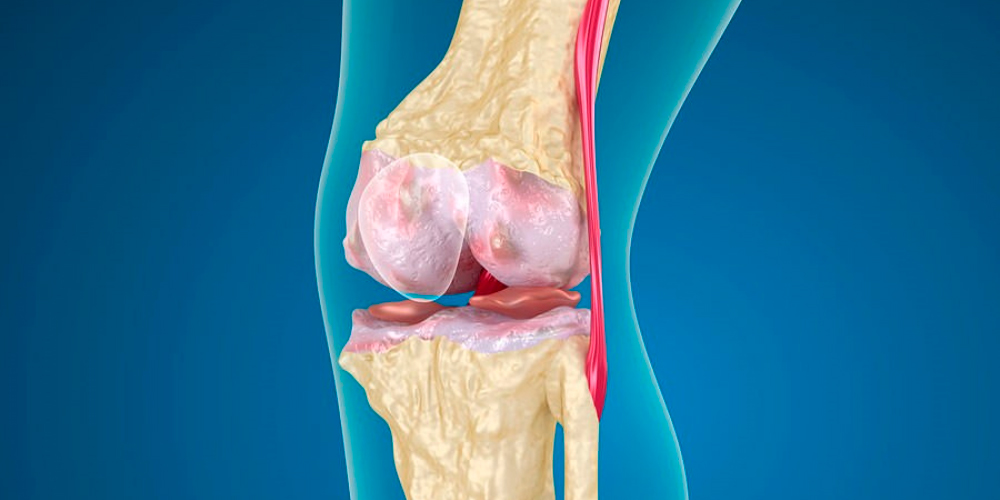
Истощение хрящевой ткани при пателлофеморальном артрозе
Симптомы
Основными симптомами пателлофеморального артроза выступают боль, скованность и хруст в области сочленения суставов. Болевой синдром возникает из-за воспалительного процесса в тканях. Она ощущается в переднем участке колена и усиливается во время нагрузки на него.
Первым признаком пателлофеморального артроза выступает небольшая усталость в одном или обоих коленах при физической нагрузке. Явным симптомом патологии считается боль в суставе. Наличие болевого синдрома даже при незначительных нагрузках – опасный признак запущенного заболевания.
Чем опасно заболевание
Из-за болевого синдрома при артрозе у больного заметно снижается качество жизни. Ему становится тяжело передвигаться. Человек постоянно пребывает в подавленном или раздраженном эмоциональном состоянии из-за испытываемой им боли.
У спортсменов при пателлофеморальном артрозе коленного сустава снижаются показатели. Заболевание может помешать спортивной карьере.
Степени пателлофеморального артроза
- Человек чувствует небольшой дискомфорт в коленной области, который проходит после кратковременного перерыва. Боли либо отсутствуют, либо проявляются слабо. На начальной стадии они легко устраняются обезболивающими мазями. Размер хрящевой прослойки составляет более 3 мм. Метаморфозы в тканях на начальной стадии отсутствуют, поэтому болезнь может быть не выявлена во время обследования.
- Человека начинает беспокоить боль в колене при приседаниях, ходьбе по ступенькам, вставании со стула или кресла. Но она не мешает ночному сну и уходит после отдыха. На 2 стадии начинается деструкция (разрушение) хряща. Промежуток между пателлой и надколенником уменьшается. Он составляет от 1 до 2,9 мм.
- В суставе происходят необратимые изменения. Человек начинает хромать во время ходьбы. Конечность с больным коленом становится тоньше из-за уменьшения мышечной массы. На коже появляются припухлости и покраснения, вызванные хроническим воспалительным процессом. В суставе слышен хруст. Хрящевая ткань сильно истончена или полностью отсутствует.
- Пателла срастается с бедренной костью. Это происходит из-за отсутствия хрящевого барьера.
Любая локализация и форма артроза имеет серьезные осложнения, поэтому не стоит затягивать с лечением.
Возможные осложнения
При отсутствии терапевтических мер пателлофеморальный артроз грозит следующими осложнениями:
- срастание пателлы с костью;
- заболевания психики и нервной системы;
- невозможность самостоятельного передвижения;
- инвалидизация;
- инфицирование сустава; ;
- полная потеря подвижности сустава (анкилоз);
- разрыв мениска;
- остеопороз;
- нарушение целостности связок.
Обострения
Боль при заболевании усиливается в холодную погоду с высокой влажностью.
Для снятия симптомов обострения артроза нужно:
- Выпить любой анальгетик (подойдет Анальгин, Парацетамол, Ибупрофен).
- Нанести на колено обезболивающий гель (Пенталгин, Фастум-гель, Вольтарен).
- Дать колену отдых и по возможности зафиксировать его.
Далее нужно записаться на прием к доктору. Использование обезболивающих снимет дискомфорт, но заболевание продолжит разрушать сустав.
Медицинские эксперты нашей клиники лечат пателлофеморальный артроз комплексно. Они успешно находят подход к каждому пациенту.
Боли при пателлофеморальном артрозе усиливаются в холодную погоду с высокой влажностью
Диагностика артроза пателлофеморального сустава
На приеме доктор проверит уровень подвижности и стабильности коленного сустава, осмотрит его на наличие повышенной температуры или отека, обратит внимание на наличие или отсутствие хромоты. Далее специалист посмотрит на движение колена при сгибании сустава.
Также врач собирает анамнез. Для этого доктор задаст несколько вопросов:
- о перенесенных травмах и повреждениях колена;
- о наличии отеков в течение дня;
- о подвижности колена утром после пробуждения;
- об ощущениях в суставе во время передвижения;
- о характере работы и о том, как давно беспокоит дискомфорт в колене.
Для подтверждения диагноза врач направляет пациента на дополнительные обследования:
- Рентген колена. Врач сделает снимок сустава в согнутом и разогнутом положении. Процедура позволит увидеть состояние хрящей и костей.
- МРТ (магнитно-резонансная томография). Одно из наиболее информативных исследований. Оно поможет изучить состояние синовиальной жидкости, менисков, воспалительные и опухолевые заболевания колена.
- КТ (компьютерная томография). Даст возможность изучить степень повреждения костных и мягких тканей.
- Анализ мочи и крови (общий и биохимический). Необходимо для определения уровня кальция и других важных микроэлементов в крови.
- Артроскопия. Делают 2 микропрокола в колене и вводят через них артроскоп и стерильный физраствор. Далее через камеру артроскопа врач осматривает коленные структуры.
- УЗИ сустава. Позволяет изучить состояние тканей вокруг пораженного сустава. Исследование способно выявить болезнь на ранней стадии.
Прохождение процедур обязательно. Они позволят исключить другие диагнозы и увидеть более полную картину заболевания.
В домашних условиях можно заподозрить наличие острого артроза. Окончательный диагноз ставит врач после осмотра и обследования.
Лечение пателлофеморального артроза
Лечение пателлофеморального артроза основано на коррекции нагрузки на колено. Терапия направлена либо на остановку разрушения хряща, либо на замедление деструктивного процесса.
Хруст в суставах - когда стоит беспокоиться
Внутрисуставные инъекции гиалуроновой кислоты
Медикаментозное
На начальной стадии пациенту выписывают прием нестероидных противовоспалительных препаратов (Ибупрофен, Анальгин, Диклофенак) или других обезболивающих. Средства устраняют отек и позволяют сохранить нормальную подвижность колена.
При пателлофеморальном артрозе 2 степени человеку назначают инъекции кортикостероидов (гормональных препаратов) в пораженный сустав. Это Бетаметазон, Преднизолон, Дипроспан и т.д. Они быстро снимают боль, но имеют побочные эффекты. Кортикостероиды негативно сказываются на состоянии кожи и функционировании внутренних органов. Поэтому курс их инъекций проводят не более 2-3 раз в год.
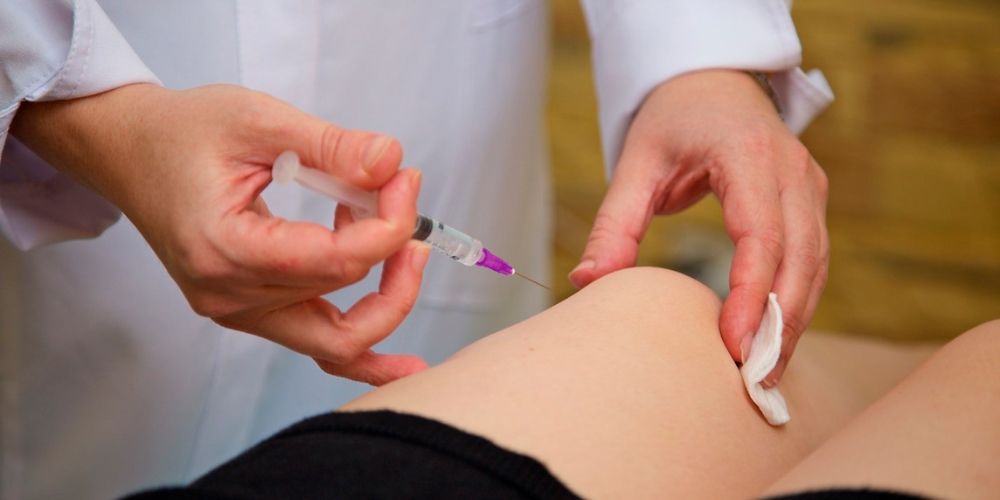
Инъекции в сустав при артрозе колена
Миорелаксанты назначают для устранения спазмов в мышцах бедра, которые появляются на фоне воспалительного процесса. К таким препаратам относят Дротаверин, Спазмомен, Адифенин.
При недостатке синовиальной жидкости в суставе прописывают гиалуроновую кислоту. Она играет роль смазки для суставных элементов, поддерживает амортизационные свойства хряща и усиливает его трофику.
На 3 стадии пателлофеморального артроза выписывают инъекции хондропротекторов (Остенил, Синвиск, Синокром). Их используют после устранения воспалительного процесса. Такие препараты защищают хрящ от дальнейшего разрушения, способствуют его регенерации и устраняют боль.
На любой стадии пателлофеморального артроза пациенту могут выписать витаминные добавки с кальцием и витамины группы В. Первые необходимы для укрепления костной массы, а вторые – для устранения болевого синдрома и восстановления нервной системы.
Немедикаментозное лечение
Среди немедикаментозных способов лечения пателлофеморального артроза коленного сустава выделяют:
- Ношение повязки, бандажа или ортеза. Эти аксессуары используются на начальных стадиях болезни.
- Наколенники. Фиксируют сустав в нужном положении. Чем выше его нестабильность, тем жестче должен быть аксессуар.
- Тейпирование. Больному фиксируют колено в нужном положении при помощи клейкой ленты. Подробнее об этом в данной статье.
- Массаж. Улучшает отток лимфы и устраняет отеки. Но массаж запрещается проводить при воспалительном процессе. В противном случае он усилится и распространится на соседние ткани.
- Гирудотерапия. Слюнной секрет пиявок содержит фермент, который расщепляет некротизированные ткани. Он способствует очищению суставной полости. Также фермент слюны медицинской пиявки расширяет кровеносные сосуды и улучшает метаболические процессы в суставе. Это ускоряет регенерацию тканей разрушенного хряща.
- Лечебная физкультура. Комплекс лечебной физкультуры помогает восстановить нормальную подвижность коленного сустава и устранить скованность. Сеансы ЛФК должны проходить ежедневно. В первое время они делаются под руководством инструктора. Упражнения необходимо выполнять в комфортном для себя темпе. Движения во время занятий должны быть плавными, чтобы избежать травм. При усилении болей выполнение упражнения нужно прекратить.
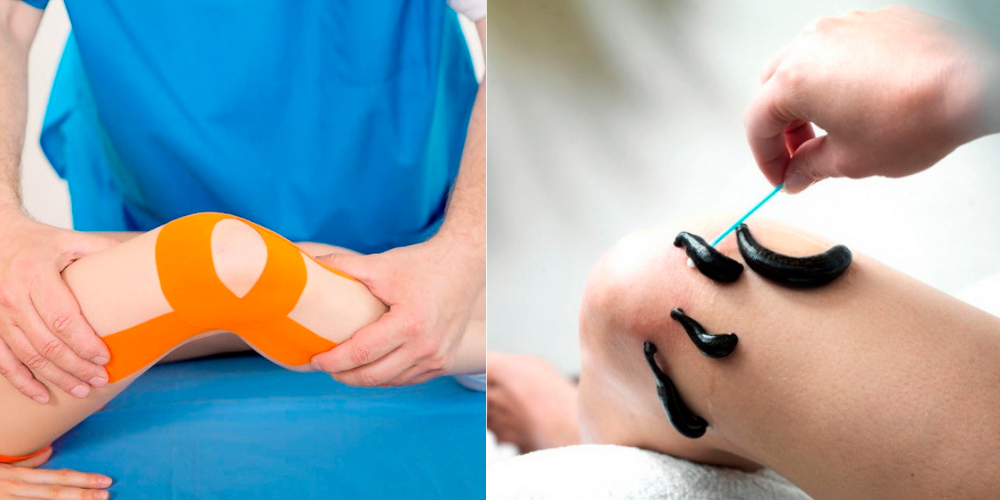
Немедикаментозные способы - часть комплексного лечения. Они не могут быть заменой приему медикаментов.
Хирургическое
Хирургическое вмешательство показано на 3-4 стадии пателлофеморального артроза.
Среди оперативных способов лечения заболевания выделяют эндоскопию сустава, остеотомию и эндопротезирование. В первом случае хирург очищает больной сустав от поврежденных тканей. Во время процедуры он использует эндоскоп с камерой, поэтому вероятность повреждений и осложнений низка. Но данное вмешательство не проводится при хроническом воспалении сустава.
При остеотомии пациенту иссекают часть кости для коррекции нагрузки на пораженное колено. Это необходимо, чтобы замедлить его разрушение.
Эндопротезирование предусматривает полную или частичную замену сустава на титановый. Срок службы протеза около 20 лет. Чаще всего такая операция проводится пациентам пожилого возраста.
Физиопроцедуры
Аппаратные процедуры помогают снять воспалительный процесс и ускорить восстановление тканей коленного сустава. Они замедляют течение болезни и облегчают самочувствие человека.
Боль в суставах при пальпации – симптом различных заболеваний опорно-двигательного аппарата и травм. Согласно статистике, он встречается у 30% населения земного шара. Боль при пальпации сустава возникает при сильных физических нагрузках, растяжении сухожильно-связочного, поражении синовиальной оболочки, сосудистых расстройствах и заболеваниях позвоночника.
Боль в суставах при пальпации возникает на ранних стадиях заболеваний и воспалительных процессов, а также после незначительных и застарелых травм. Болезненность при надавливании характерна для остеоартроза, спондилоартрита, ревматоидного, реактивного, псориатического артрита, подагры и других недугов, которые недавно поразили суставы и привели к пока незначительным патологическим изменениям. Если вы заметили болезненные ощущения при надавливании на область сустава и ткани вокруг, посетите ортопеда.
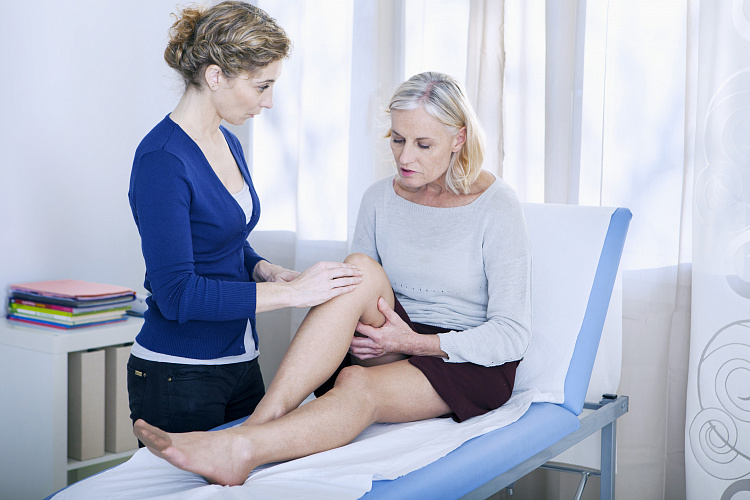
Симптомы боли в суставах при пальпации
Болевой синдром в суставах сопровождается следующими симптомами:
- нарушение подвижности суставов;
- воспалительный процесс;
- хруст в суставах при движении;
- деформация сустава и его обездвиживание;
- сужение суставной щели;
- появление костных разрастаний;
- синовит.
В редких случаях пациент жалуется на ухудшение зрения, головокружение, тошноту и рвоту. Когда костные ткани сильно разрастаются, то они могут сдавливать пищевод. Это приводит к затруднению при проглатывании пищи.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Причины боли в суставах при пальпации
Болевые ощущения в суставах при пальпации возникают на фоне таких причин:
- чрезмерная физическая активность;
- травмы;
- остеоартроз;
- пожилой возраст;
- метаболические нарушения;
- гормональные изменения;
- инфекционные заболевания;
- гиподинамия;
- остеохондроз;
- послеоперационный период после вмешательства на связочном аппарате.
Остеоартроз встречается у людей после 50 лет. Процесс старения вызывает потерю организмом влаги, которая важна для поддержания эластичности хрящей. Клетки хрящей начинают медленнее работать, вызывая разрушения хрящевой ткани. Также остеоартроз развивается при малоподвижном образе жизни вследствие нарушенного обмена веществ. Наличие избыточного веса негативно отражается на тазобедренных и коленных суставах. При слабости соединительной ткани остеоартроз могут выявить уже в молодом возрасте. Для болезни характерна чрезмерная подвижность суставов, повышенная нагрузка на них, что приводит к быстрому изнашиванию.
Диагностика
Для выявления заболеваний суставов, повреждений сухожилий и связок, врач осматривает пациента и назначает дополнительные исследования:
- рентгенография – помогает обнаружить сужение суставной щели и костные разрастания;
- УЗИ суставов – необходимо для изучения состояния хрущей, мягких тканей, определения наличия жидкости в суставной полости;
- артроскопия – требуется для взятия биопсии из сустава;
- МРТ – наиболее информативный метод, позволяющий выявить малейшие изменения в суставах.
При подозрении на деформирующий остеоартроз дополнительно проводят компьютерную томографию позвоночника.
Для диагностики боли в суставах при пальпации в сети клиник ЦМРТ применяют ряд методов:

МРТ (магнитно-резонансная томография)

УЗИ (ультразвуковое исследование)

Дуплексное сканирование

Компьютерная топография позвоночника Diers

Чек-ап (комплексное обследование организма)

КТ (компьютерная томография)
К какому врачу обратиться
Посетите ортопеда, а если боль при надавливании стала беспокоить после удара или падения, запишитесь к травматологу. Врач назначит лечение, а при необходимости привлечёт хирурга и специалистов по реабилитации — по лечебной физкультуре, мануальной терапии.

Ключкина Екатерина Николаевна

Хачатрян Игорь Самвелович

Шехбулатов Арслан Висрадиевич

Тремаскин Аркадий Федорович

Ефремов Михаил Михайлович

Шантырь Виктор Викторович

Шайдулин Роман Вадимович

Саргсян Арцрун Оганесович

Ливанов Александр Владимирович

Соловьев Игорь Валерьевич

Кученков Александр Викторович

Барктабасов Самат Тургунбекович

Яровский Ярослав Иванович

Славин Дмитрий Вячеславович

Громов Алексей Вячеславович
Лечение боли в суставах при пальпации
Для лечения болезней суставов врач назначают нестероидные противовоспалительные препараты. Они помогают уменьшить болевой синдром и снять воспалительный процесс. Чтобы остановить разрушение хрящевой ткани сустава, применяют хондропротекторы. Одним из современных методов лечения остеоартроза считается введение в сустав препаратов гиалуроновой кислоты. Это вещество предназначено для удержания в хряще воды. Пораженный сустав получает меньшую нагрузку, что существенно облегчает состояние больного. В отягощенных случаях в поврежденный сустав вводят гормоны-кортикостероиды. При полном разрушении сустава потребуется эндопротезирование. В ходе операции хирург устанавливает искусственный сустав, выполненный из полимеров и металла.
Хорошо себя зарекомендовали в борьбе с деформирующим остеоартрозом физиотерапевтические процедуры – парафиновые аппликации и озокеритолечение, электрофорез, высокочастотная электротерапия, лазерное лечение и магнитотерапия. Также пациент должен выполнять лечебную гимнастику, чтобы укрепить мышечно-связочные структуры и восстановить полноценную двигательную активность суставов.
Если боль при пальпации возникает при периартрите коленного сустава, необходимо принимать обезболивающие препараты, витамины и хондропротекторы. В периоды обострения следует максимально ограничить движения больного сустава. С этой целью используют бандаж или наколенник. Когда болевой синдром устранен, полезно проводить такие физиопроцедуры, как иглоукалывание, точечный массаж, гирудотерапия и криотерапия.
При разрыве связок коленного сустава курс лечения направлен на уменьшение боли и отечности. К пораженному месту следует прикладывать холод. Больному следует обеспечить полный покой и дать обезболивающее средство. Если у пациента вывих надколенника, то при пальпации ощущается смещенный в сторону надколенник. Врач под местной анестезией проводит вправление вывиха, затем накладывает гипсовую лонгету или бандаж сроком до 1 месяца.
Для лечения боли в суставах при пальпации в сети клиник ЦМРТ используют разные методы:
Боль в коленях — распространенный симптом, который хотя бы раз возникал у каждого человека. Может носить разовый характер и возникать после перенесённых травм, перегрузок или неудачных движений. Реже бывает патологическим, обусловленным воспалительными, дегенеративными и дистрофическими процессами в коленном суставе, связках колена, прилегающих костях или окружающих мягких тканях.
Интенсивность и характер болезненных ощущений могут отличаться: от незначительного дискомфорта до изматывающей ноющей, жгучей, острой или режущей боли. Зачастую болезненность сопровождается дополнительными симптомами — отечностью мягких тканей, локальным повышением температуры кожи, покраснением и припухлостью. Если боль в области колена беспокоит вас периодически или дольше 1-2 дней, не игнорируйте симптом и обратитесь за помощью к врачу. Ортопед или травматолог проведет диагностику, установит причины болевых ощущений и подберет соответствующий курс лечения.
Причины боли в коленях
- Ушибы после падений на колени или ударов, при которых вне суставной капсулы или в ней накапливается экссудат, а кожа быстро приобретает характерный красновато-синий оттенок;
- растяжение, обусловленное чрезмерным напряжением — с поражением мышц, связок, синовиальной сумки, подколенной мышцы — сопровождается накоплением экссудата и зачастую нестабильностью в коленном суставе;
- частичный отрыв или полный разрыв связок в результате сильного воздействия извне, который сопровождается длительной потерей стабильности и значительными функциональными ограничениями в конечности
- разрыв мениска — следствие одновременного сгибания и скручивания колена, когда менис частично или полностью отрывается от большеберцовой кости;
- разрыв крестообразных связок, чаще всего возникающий при тормозящих движениях;
- первичный остеоартрит — патологический износ суставного хряща, который теряет эластичность и провоцирует повышенное трение в суставе и постоянные боли в области колена;
- ревматоидный артрит — аутоиммунное заболевание, при котором клетки иммунитета атакуют синовиальную оболочку, постепенно разрушают суставный хрящ и соединительную ткань;
- пателлофеморальный болевой синдром — боль в суставе колена, в передней его части, которая развивается вследствие чрезмерных нагрузок и не сопровождается какими-либо структурными изменениями.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 24 Июня 2022 года
Содержание статьи
Типы боли в коленях
Болезненные ощущения в коленях разделяют на несколько групп по следующим критериям:
По причине возникновения
- Физиологические — естественная реакция организма на долгое нахождение в положении стоя, сидя или пребывание в неудобной позе;
- травматические — результат перенесённых повреждений самого коленного сустава и прилегающих тканей;
- патологические — следствие воспаления коленного сустава, дистрофических или дегенеративных процессов в нем.
По периодичности
- Разовые — чаще всего носят физиологический характер, неинтенсивные и проходят сами по себе в течение нескольких минут или часов;
- периодические — связаны с регулярно повторяющимися нагрузками, например, у профессиональных спортсменов или рецидивирующими заболеваниями вроде ревматоидного артрита;
- хронические — беспокоят человека постоянно, чаще всего возникают при патологиях сустава и могут усиливаться по мере прогрессирования болезни.
По времени возникновения
- Возникающие только после нагрузок, например, при ходьбе или приседаниях;
- усиливающиеся после попытки наступить на ногу;
- беспокоящие постоянно, вне зависимости от физической активности и нагрузок на повреждённую ногу.
Методы диагностики
Когда пациент обращается с жалобами на болезненные ощущения в коленях, врач записывает симптомы, уточняет, когда появилась боль, какие травмы и другие факторы предшествовали её развитию. Чтобы ограничить перечень предполагаемых поражений и заболеваний суставов, проводит осмотр с пальпацией, проверяет подвижность в ходе тестов. Точный диагноз специалист ставит после анализов крови и аппаратной диагностики, например, рентгенографии или магнитно-резонансной томографии:
В клинике ЦМРТ выявляют, почему болит колено, при помощи следующих анализов и аппаратных обследований:
Колени больше остальных суставов подвержены травмированию и различным заболеваниям. На сильную боль в колене жалуется значительная часть пациентов ортопеда-травматолога и ревматолога. Из этой статьи вы узнаете, что делать, если вдруг появилась сильная боль. Она лечится, главное – вовремя обратиться со своими проблемами за медицинской помощью. Вам всегда помогут в медицинском центре «Парамита» (Москва).
Что именно болит в колене
Коленный сустав – это самый сложный сустав, так как он несет основную нагрузку. Строение: три кости (бедренная, большеберцовая и надколенник образуют единый блоковидный сустав, состоящий из двух взаимосвязанных сочленений: бедренно-большеберцового (тибиофеморального) и бедренно-надколенникового (пателлофеморального).
Надколенник – это плоская сесамовидная (дополнительная в суставе) кость, прикрепляющаяся к головке бедренной кости, скользящая в ее вогнутом желобе и выполняющая роль блока. Особенности строения: передняя поверхность надколенника покрыта надкостницей, задняя, соединяющаяся в бедренной костью, - гиалиновым хрящом. Надколенник укреплен связками: основной и боковыми – вертикальными (верхней и нижней) и горизонтальными (боковыми – внутренней и внешней).
О передает силу четырехглавой мышцы бедра костно-мышечным образованиям голени, обеспечивая разгибание голени в коленном суставе. Поверхность суставообразующих костей покрыта хрящом, выполняющим роль амортизатора. Дополнительные амортизаторы, защищающие сустав от травмирования – два серповидных хрящевых мениска, расположенных между бедренной и большеберцовой костью. В правильном положении сустав удерживается связками, сухожилиями и окружающей его капсулой.
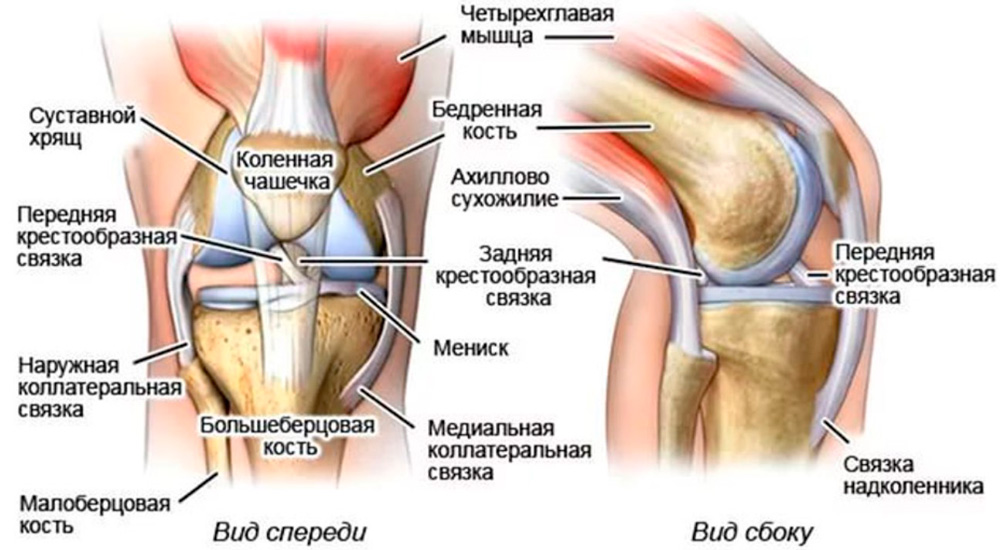
Строение коленного сустава
При травмах и заболеваниях поражаются различные ткани сустава. Не все они могут болеть. Так, хрящевая ткань не имеет нервных окончаний и поэтому может незаметно безболезненно разрушаться. А вот связки и синовиальная оболочка имеют множество нервных окончаний и при травмах, воспалительных процессах сразу же начинают реагировать, что проявляется в виде выраженного болевого синдрома. При значительном разрушении суставного хряща боль может быть связана с вовлечением в процесс надкостницы – наружного слоя кости, имеющего хорошую иннервацию.
Что делать при сильной боли в колене
Интенсивная боль в колене может появиться внезапно или развиваться постепенно. В любом случае она часто становится невыносимой. При появлении сильного болевого синдрома нужно успокоиться и сразу же обратиться за медицинской помощью. Все это лечится, специалисты смогут помочь даже при запущенном заболевании. Если возможности обратиться к врачу на данный момент нет, можно временно облегчить боль самостоятельно.
Но следует помнить, что при боли в суставе колена это временная мера, за медицинской помощью обращаться все равно нужно, без этого не обойтись. И лучше не затягивать.
Чем лечить боли в колене и ногах дома
Чтобы облегчить свое состояние при сильных болях в суставе колена, можно принять следующие экстренные меры:
- Провести обезболивание при помощи таблеток:
- Найз (нимесулид) – при сильной боли принимать 1 таблетку 100 мг; эффективное современное лекарство, относится к группе нестероидных противовоспалительных средств (НПВС) последнего поколения и имеет минимум побочек, в том числе не оказывает отрицательного воздействия на желудочно-кишечный тракт (ЖКТ); при остром воспалительном процессе он снимет не только боль, но и лихорадку, а также уменьшит отечность тканей, если опухло колено;
- Анальгин – одноразово можно принимать таблетку 500 мг; также снимает воспаление, отек и боль. Злоупотреблять этим препаратом не стоит, так как при частом применении он может вызывать тяжелые нарушения со стороны крови.
- Пенталгин – комбинированное обезболивающее средство, в состав которого входят два противовоспалительных обезболивающих средства (парацетамол и напроксен), средство, снимающее спазм сосудов (дротаверин) и антигистаминное средство фенирамин – он поможет, если опухло колено. Пить по одной таблетке (не более 3 – 4 таблеток в сутки).
- Использовать обезболивающие наружные средства (мази, гели). Наиболее эффективные:
- эмульгель Вольтарен, активное действующее вещество – диклофенак; особенности препарата в том, что благодаря своей структуре, он моментально всасывается в кожу, проникает в ее глубокие слои, снимает воспаление, отек и боль; эффект держится несколько часов; мазь наносят на кожу в области колена дважды в сутки и слегка втирают;
- Меновазин - спиртовой раствор для наружного применения с комбинированным составом; бензокаин и прокаин оказывают местное обезболивающее действие, ментол усиливает этот эффект за счет расширения кожных сосудов и ощущения приятного холода, снимающего воспаление и жар; раствор втирают в воспаленные ткани, что сразу же вызывает облегчение;
- гель Димексид – обезболивающее и противовоспалительное средство, которое наносится на кожу 1 – 2 раза в день; особенностью геля является быстрый лечебный эффект; кроме того, он подавляет внутрисуставное разрастание соединительной ткани, препятствуя тем самым развитию неподвижности конечности; имеет противопоказания: тяжелые заболевания почек, печени, сердечно-сосудистой системы, беременность, кормление ребенка грудью.
- Уколы. При отсутствии эффекта от таблеток и наружных средств лекарство вводят в виде внутримышечной или подкожной инъекции:
- Диклофенак в растворе для инъекций – выпускается в ампулах по 3 мл (25 мг в 1 мл); всего в ампуле 75 мг - одноразовая доза для внутримышечного введения; препарат очень эффективный, быстро помогает, если болит и опухло колено, но имеет побочные эффекты, поэтому противопоказан при эрозивно-язвенных поражениях желудочно-кишечного тракта;
- Анальгин в растворе для инъекций – выпускается в ампулах по 2 мл (250 мг в 1 мл); всего в ампуле 500 мг – разовая доза для взрослого человека; часто применять не рекомендуется, так как имеет достаточно много побочных эффектов.
Все перечисленные препараты можно купить в аптеке без рецепта.
При хронических болях в суставах колена, когда нет выраженного воспаления, можно выполнять физические упражнения, укрепляющие мышечно-связочный аппарат, улучшающие кровообращение и обмен веществ. Систематические тренировки приводят к постепенному уменьшению болезненности, несмотря на то, что ноги при этом изрядно хрустят.
Примерный комплекс упражнений при болях в коленях:
- Фиксированное колено. Лечь на спину, согнуть одну ногу в колене, поднять ее и держать в таком состоянии минуту; вторая нога в это время неподвижна; очень медленно провести выпрямление и опустить ногу, отдохнуть 10 секунд и повторить упражнение с другой ногой; повторить 10 раз;
- Двойное сгибание ног с фиксацией коленей около лица. Лечь на спину, согнуть ноги в бедрах и коленках, зафиксировать последние у лица и держать так в течение минуты. Затем медленно провести выпрямление и опустить ноги, отдохнуть 10 секунд и все повторить; сделать 5 – 6 подходов, постепенно наращивая нагрузку.
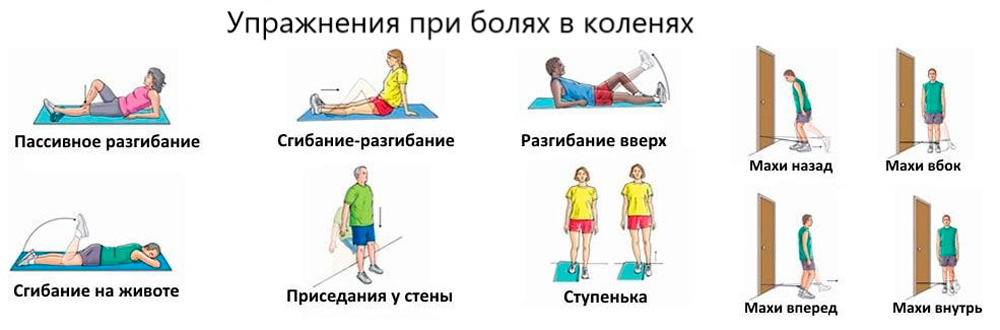
Упражнения при болях в коленях
Острая боль в колене требует состояние покоя, все физические нагрузки и тренировки при ней противопоказаны.
При острых болях в суставе колена, сопровождающихся отеком и покраснением кожи, нарушением общего состояния, лихорадкой двигать ногой нельзя, ее нужно держать в покое. И только после того, как воспаление начинает стихать можно переходить сначала к пассивным (выполняются помощником), а затем к активным упражнениям (выполняются самим больным).
Что нельзя делать при болевом синдроме
При хронических болях нельзя допускать:
- ушиба коленки – избежать этого можно, обустроив свою жизнь так, чтобы свести риск травмирования к минимуму;
- лишнего веса тела – это дополнительная нагрузка на колени, особенно, у пожилых;
- тяжелых физических нагрузок, прыжков, занятий силовыми видами спорта; не стоит также бегать;
- любой интоксикации, поэтому нужно избавиться от вредных привычек (курения, злоупотребления спиртным), пролечить все хронические заболевания и очаги инфекции;
- ношения неудобной тесной обуви, обуви на высоких каблуках;
- стрессов, недосыпания;
- малоподвижного образа жизни – необходимо заставлять себя двигаться через определенные промежутки времени.
Нельзя также без назначения врача делать согревающие компрессы: при гнойных и геморрагических (с внутрисуставным кровотечением) процессах они могут нанести непоправимый вред.
Когда к врачу нужно обращаться срочно
Если заболела коленка, срочное обращение за медицинской помощью требуется при появлении следующих симптомов:
- отека, покраснения и болезненности в колене в сочетании с лихорадкой и общим недомоганием;
- выраженных болевых ощущений в коленке сразу после ушиба или через некоторое время после него;
- постепенном нарастании интенсивности болевого синдрома;
- периодически появляющейся болезненности после физических нагрузок, длительного нахождения в положении стоя, резкого выпрямления ноги;
- ночных болях и связанной с ними бессоннице;
- если боль в колене очень сильная, постоянная, ощущение, что болит внутренняя сторона надколенника.
В любом случае болевые ощущения в коленке должны стать поводом для обращения к врачу. Лечиться самостоятельно нет никакого смысла: это может временно уменьшить или даже убрать болевой синдром, но не остановить прогрессирования заболевания и разрушение сустава. Лечение нужно доверить специалисту.
Что делать при сильных болях в колене различного характера
Болезненные ощущения в колене у людей могут иметь разный характер и продолжительность. Они могут быть постоянными ноющими или развиваться только при определенных нагрузках, ночью и т.д. Например, для одних патологических процессов характерна боль в колене при сгибании, для других - боль в колене при ходьбе и т.д. Разобраться, что именно и почему болит, как помочь больному может только специалист.
Боль в колене при коронавирусе и других вирусных заболеваниях
Вирусные инфекции могут вызывать суставные воспалительные процессы. Как правило, эти заболевания развиваются на фоне уже имеющейся инфекции и проходят без каких-либо последствий после ее окончания. Так, при гриппе и других острых респираторных вирусных инфекциях с острой лихорадкой могут появляться, как кратковременные суставные и мышечные боли, так и острые артриты с воспалением и отеком коленных суставов. Течение их благоприятное.
Коронавирусная инфекция имеет свои особенности: у каждого больного она протекает по-разному. Почему это происходит, неизвестно. Во время заболевания иногда появляются ноющие суставные боли, припухлость и покраснение – признак острого артрита, но затем они проходят.
Опаснее артриты, которые начинаются приблизительно через месяц после коронавирусной инфекции. Дело в том, что она оказывает значительное воздействие на иммунитет. Сбои в работе иммунной системы приводят к развитию аутоиммунных процессов. Особенно опасно это для лиц, имеющих близких родственников, страдающих хроническими артритами. Специалисты отмечают высокий риск развития у таких пациентов ревматоидного артрита (РА). Первый признак РА – скованность движений по утрам (коленку трудно сгибать).
При появлении артрита после выздоровления от вирусной инфекции нужно немедленно обращаться к ревматологу.
Сильная боль под коленом
Это может быть признаком развития кисты Бейкера – растянутой синовиальной сумки с жидкостью, расположенной в подколенной области. Киста и связанная с ней боль под коленом появляются из-за того, что она соединена с полостью коленного сустава и наполняется синовиальной жидкостью. При этом обратный ток жидкости затруднен по разным причинам. Чаще всего киста развивается на фоне ушибов, артрозов и артритов коленки.
Небольшая киста может годами протекать незаметно. Но при ее значительных размерах начинают сдавливаться окружающие ткани, тянет боль под коленом, усиливающаяся при физических нагрузках, в том числе, при ходьбе и беге. Болеют чаще женщины. Иногда киста исчезает самостоятельно, но часто она прогрессирует, увеличивается в объеме, что может привести к разрыву или нагноению.
Если тянет боль под коленом, лучше, как можно раньше обращаться к врачу. Проводится консервативное (удаление жидкости из кисты, введение в нее глюкокортикоидов) и оперативное (удаление кисты) лечение.
Сильная боль левом или правом колене
Выраженный болевой синдром в сочетании с отеком и покраснением кожи над правым или левым коленом обычно говорит о развитии острого воспалительного процесса. Это может быть острый неспецифический артрит (процесс может перейти в гнойный), реактивный артрит, начинающийся через несколько дней после перенесенной урогенительной или кишечной инфекции. Оба заболевания протекают с похожими симптомами, установить правильный диагноз можно только после полноценного обследования.
Правое или левое колено может пострадать при микротравмах, например, у спортсменов или работников определенных профессий, больше эксплуатирующих одну (чаще правую) коленку.
Важно именно на ранней стадии не использовать народные средства, а провести правильное лечение, это позволит полностью вылечиться и навсегда забыть о болях. Но даже при запущенных заболеваниях специалист всегда сможет оказать помощь и убрать боль.
На боль в коленном суставе при ходьбе могут жаловаться люди любых возрастов и различного образа жизни, хотя чаще всего данный симптом возникает у пожилых лиц и профессиональных спортсменов. К причинам появления болевого синдрома в коленном суставе относят как незначительные травмы, так и серьезные заболевания. При движении у здоровых людей, как правило, не возникает болезненных ощущений, их появление может быть обусловлено ежедневным износом суставов, чрезмерными физическими нагрузками либо травмами. При этом возникновение дискомфорта и нарушения подвижности может ощущаться во время спортивных занятий, отдыха, выполнения домашних дел или рабочих задач.
array(6) < ["ID"]=>string(5) "29126" ["WIDTH"]=> int(1000) ["HEIGHT"]=> int(667) ["SRC"]=> string(86) "/upload/sprint.editor/d6a/img-1653220452-8904-217-331f697296765857aa114fc8b4c8dac2.jpg" ["ORIGIN_SRC"]=> string(86) "/upload/sprint.editor/d6a/img-1653220452-8904-217-331f697296765857aa114fc8b4c8dac2.jpg" ["DESCRIPTION"]=> string(0) "" >
Боль в коленном суставе: причины
Боль в суставе колена может возникать при наличии следующих заболеваний:
артроза коленного сустава (гонартроза)
повреждений менисков (менископатии)
артритов (воспалений суставов)
артроза тазобедренного сустава (коксартроза)
нарушения кровообращения коленного сустава
воспаления коленных сухожилий (периартрита сумки «гусиной лапки»)
Боль в коленном суставе при гонартрозе
От 30 до 40% случаев возникновения болей в коленном суставе приходится на долю гонартроза. Артроз коленного сустава чаще всего диагностируется у людей старше 40-45 лет. Патологический процесс может развиться как в одном, так и в обоих коленных суставах. Сначала интенсивность болей слабо выражена, возникновение дискомфорта наблюдается только после долгой ходьбы. По мере развития заболевания отмечаются сильные боли в коленном суставе, беспокоящие человека при ходьбе даже на короткие расстояния.
Больному становится тяжело подниматься со стула, вставать с корточек, спускаться и подниматься по ступенькам. Больное колено не беспокоит его в состоянии покоя, в ночные часы, за исключением случаев чрезмерной нагрузки на колено накануне.
На следующих стадиях гонартроза болевые ощущения дополняются хрустом в колене (в процессе ходьбы) и деформацией сустава. Данная симптоматика с каждым годом становится все более выраженной.
array(6) < ["ID"]=>string(5) "29127" ["WIDTH"]=> int(1110) ["HEIGHT"]=> int(740) ["SRC"]=> string(104) "/upload/sprint.editor/db0/img-1653220590-2392-512-bol-v-kolennom-sustave-mozhet-byt-vyzvana-mnozhest.jpg" ["ORIGIN_SRC"]=> string(104) "/upload/sprint.editor/db0/img-1653220590-2392-512-bol-v-kolennom-sustave-mozhet-byt-vyzvana-mnozhest.jpg" ["DESCRIPTION"]=> string(0) "" >
Боль в коленном суставе при менископатии
Менископатия (повреждение менисков) наряду с гонартрозом также является распространенной причиной возникновения болей в коленном суставе (до 40% случаев).
Мениски колена могут повреждаться в любом возрасте, одинаково часто как у женщин, так и у мужчин. Преимущественно наблюдается повреждение одного коленного сустава.
Менископатию можно отнести к травмам, однако нередко она может возникнуть на, казалось бы, ровном месте. Характерной чертой повреждения менисков колена, в отличии от гонартроза, является стремительное и часто довольно неожиданное развитие, которое провоцируется неудачным движением при беге, ходьбы, прыжках, катании на лыжах и т.д.
Повреждение сопровождается хрустом в колене, ощущением острой боли в коленном суставе, интенсивность которой настолько высока, что пострадавший не может двигаться. После легкого ослабления острой боли, что происходит, как правило, через 10-15 минут, способность к движению у больного восстанавливается. Однако на следующие сутки либо через сутки болевой синдром снова усиливается, колено сильно опухает. На этой стадии клиническая картина менископатии дополняется характерным отличительным признаком защемления мениска – прокалыванием в колено при ходьбе, ощущением «вбитого гвоздя» в колене или возможного надлома колена при ходьбе.
Продолжительность острого периода заболевания составляет, как правило, от двух до трех недель, после чего у больного наступает облегчение. При отсутствии грамотной терапии заболевание переходит в хроническую форму. Болевые ощущения стихают, затем какие-либо обстоятельства (сильные нагрузки, приседания, неудачные резкие движения) провоцируют их повторное возникновение.
Менископатия, в отличии от гонартроза, крайне редко сопровождается деформацией костей коленного сустава, что может происходить только при развитии артроза колена, связанным с повреждением мениска.
Остались вопросы? Мы вам перезвоним
Мы с радостью проконсультируем вас и ответим на все интересующие вопросы.
Боль в коленном суставе при артритах
Боль в коленном суставе в 5-10% случаев связана с артритом. Данное заболевание свойственно людям любого возраста, однако чаще всего оно начинает развиваться в молодости. Воспалительный процесс при артрите может обнаруживаться как в одном, так и в обоих коленях.
Поражение коленных суставов может быть обусловлено не только артрозом и менископатией, но и одним из видов артрита, который бывает ревматоидным, реактивным, псориатическим. Кроме того, к артритам относятся и такие заболевания, как подагра, болезнь Бехтерева, суставный ревматизм.
Артрическое воспаление коленного сустава характеризуется быстрым началом (за 1-3 суток), которому сопутствуют явный отек и опухание колена, а также усиление болевого синдрома в пораженном суставе в ночные часы. Выраженность болевых ощущений при артрите может быть сильнее в состоянии покоя, чем при движении, что отличает заболевание от артроза и менископатии, имеющих сходный симптом - боль в коленном суставе. Лечение противовоспалительными препаратами при артрите позволяет уменьшить болевой синдром, снять воспаление.
Боль в коленном суставе при коксартрозе
Коксартрозом (артрозом тазобедренного сустава) страдают от 3 до 7% людей, которые обращаются к врачу по поводу болей в коленном суставе. Заболевание проявляется тем, что несмотря на сохранение подвижности колена, отсутствие сложностей с его безболезненным сгибанием и разгибанием, больному с коксартрозом сложно развести ноги в стороны, вращать ногами «от бедра».
Боль в коленном суставе при нарушении кровообращения
Сосудистые боли в коленях, связанные с нарушением кровообращения, составляют от 5 до 10% случаев обращений к врачу по поводу проблем с коленями.
Ухудшение кровообращения коленных суставов, сопровождающееся возникновением болей, знакомо многим. Как правило, впервые эти дискомфортные ощущения появляются в подростковом возрасте, так как скорость развития сосудов в период активного роста ребенка иногда гораздо ниже, чем скорость роста костей.
В случае возникновения сосудистых болей однажды, необходимо быть готовым, что они будут появляться в течение всей жизни. Однако степень их интенсивности чаще всего снижается после 19-20 лет.
Боли при сосудистых нарушениях обычно бывают симметричными, т.е. их выраженность в левом и правом колене одинакова. Возникновение болевого синдрома связано с переменой погоды, изменением температуры воздуха, простудами и физическими нагрузками. Для лечения подобных болей используются согревающие мази, массажи, самомассаж (энергичное растирание коленей), а также препараты сосудорасширяющего действия. Специальное лечение при данных состояниях не требуется.
Боль в коленном суставе при воспалении коленных сухожилий
Приблизительно 10-15% случаев болей в коленном суставе связано с воспалением коленных сухожилий (периартритом «гусиной лапки»). Чаще всего данная патология встречается у женской половины, преимущественно после 40 лет. Болевой синдром возникает при ходьбе вниз по ступенькам и при ношении тяжестей. Спокойная ходьба по ровной поверхности при воспалении коленных суставов крайне редко сопровождается появлением болевых ощущений.
Боли, обусловленные периартритом, не распространяются на все колено, а локализуются только на внутренних поверхностях коленей, на 3-5см ниже точки соприкосновения коленей при сведении их вместе. Периартрит сумки «гусиной лавки» в отличии от артрита, артроза и менископатии не сопровождается ограничением подвижности коленного сустава. Сгибание и разгибание колена не нарушено, деформация и опухоль колена отсутствуют.
Читайте также:

