Боли в голове и сухость губ чего это признаки
Обновлено: 26.04.2024
Не уверены в правильности поставленного вам диагноза? Прочь сомнения! Приходите в «МедикСити» и бесплатно проконсультируйтесь у н.
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Консультация ЛОРа со скидкой 20%!
Замучил хронический гайморит? Страдаете от постоянного насморка? Уже потеряли всякую надежду вздохнуть свободно? Воспалительные процессы в окол.
Скидки для друзей из социальных сетей!
Эта акция - для наших друзей в "Одноклассниках", "ВКонтакте", "Яндекс.Дзене", YouTube и Telegram! Если вы являетесь другом или подписчиком стр.
Балашова Юлия Вячеславовна
Варнель Ольга Леонидовна
Высшая квалификационная категория, заведующая отделением оториноларингологии
Капустина Анна Александровна
Пономарева Лариса Викторовна
Высшая квалификационная категория
Пышный Дмитрий Владимирович
Высшая квалификационная категория, кандидат медицинских наук
Рамазанова Гюнай Альнияз-кызы
Кандидат медицинских наук
«Лечение хронического фарингита»
Мы в Telegram и "Одноклассниках"
"МИР. Мнение", ТВ-программа, телеканал "МИР" (июль 2021г.)
"Men's Health. Советы экспертов", медицинский блог (ноябрь 2015г.)
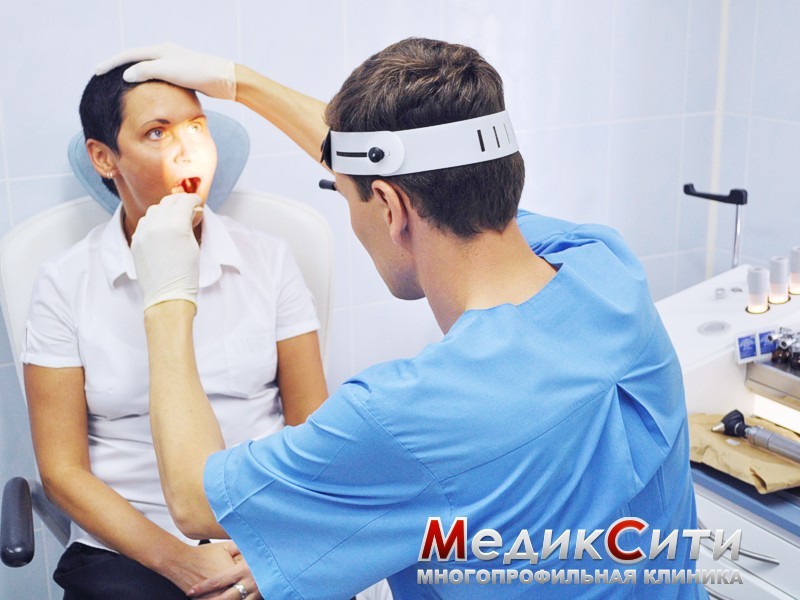
Если у Вас боль, сухость, першение, ощущение «комка» в горле, болезненное глотание, то, скорее всего, это воспаление слизистой оболочки задней стенки глотки - фарингит. Горло при фарингите красное, воспаленное.
Лечение данного заболевания необходимо начать как можно раньше, при появлении первых же симптомов. Это поможет избежать тяжелых осложнений. В нашей клинике ежедневно ведут прием опытные врачи-отоларингологи, кандидаты и доктора медицинских наук.
Чем опасен фарингит
Несвоевременное лечение фарингита опасно переходом заболевания в хроническую форму и серьезными осложнениями, среди которых гайморит, синусит, отит, воспаление почек (гломерулонефрит) и др. Но самые грозные из возможных последствий – это ревматические поражения сердца и суставов.

Диагностика фарингита в МедикСити
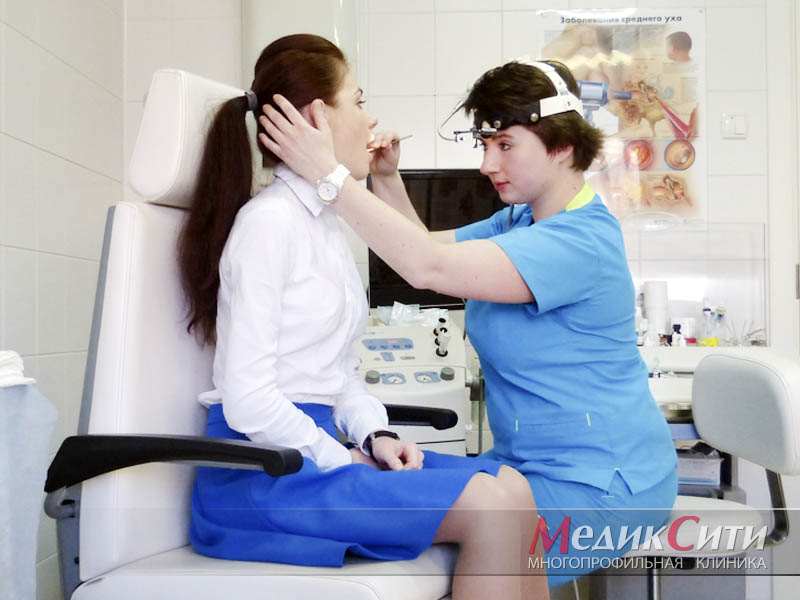
Диагностика фарингита в МедикСити

Диагностика фарингита в МедикСити
Лечение фарингита должно проводиться только под контролем ЛОР-врача! Острый фарингит может быть первым проявлением инфекционных заболеваний (корь, краснуха, скарлатина), требующих иной схемы лечения, нежели при фарингите.
Хронический фарингит может являться не самостоятельным заболеванием, а проявлением хронического гастрита, холецистита, панкреатита и другой патологии ЖКТ. При гастроэзофагальной рефлюксной болезни, например, нередко возникает попадание кислого желудочного содержимого в глотку во время сна, что вызывает развитие хронического катарального фарингита. До устранения основной причины заболевания местное лечение в данном случае не даст результатов.
Причины развития заболевания
Распространенные причины фарингита - это вдыхание холодного или загрязненного воздуха, влияние химических раздражений (спирт, табак).
Инфекционный фарингит может быть вызван различными микробами (стрепто-, стафило-, пневмококки), вирусами (грипп, аденовирус) и грибками (кандида). Заболевание может также развиться вследствие распространения инфекции из какого-либо близлежащего очага воспаления (например, синусит, ринит, кариес зубов).
Затрудненное носовое дыхание, злоупотребление сосудосуживающими каплями также могут спровоцировать фарингит.
Симптомы фарингита могут присутствовать при так называемом постназальном синдроме (англоязычный термин – «postnasal drip»), когда постоянное стекание патологического секрета из полости носа или околоносовых пазух по задней стенке глотки вызывает дискомфорт, першение в горле. Это состояние может сопровождаться свистящими хрипами, поэтому необходимо провести дифференциальную диагностику с бронхиальной астмой.
Классификация фарингита
Заболевание может протекать в острой и хронической форме.
Острый фарингит развивается в результате воздействия на слизистую оболочку глотки агрессивного фактора (инфекция, химические вещества и др.). Течение заболевания благоприятное.
Хронический фарингит может развиться как последствие недолеченного острого фарингита или быть самостоятельным заболеванием, возникшим в результате длительного раздражения слизистой оболочки глотки. Течение хронического фарингита характеризуется фазами обострения и ремиссии.
Инсульт – внезапное нарушение кровообращения мозга, закупорка или разрыв какого-либо сосуда головного мозга. При закупорке сосудов возникает ишемический инсульт, при разрыве — геморрагический инсульт. Его принято считать самым распространенным заболеванием головного мозга у взрослого населения. Причем с возрастом риск возникновения инсульта значительно возрастает. По статистике в год инсультом поражает 0,1 — 0,4 % населения в зависимости от страны проживания. Инсульт является лидером среди причин инвалидности человека и занимает 3 место среди причин смертности населения.
Научные исследования доказали, что раньше инсульт поражает мужчин, но и женская половина человечества немало страдает от этого заболевания. Поэтому каждому нужно обязательно знать первые признаки инсульта, чтобы своевременно оказать помощь больному человеку, ведь промедление в этом случае недопустимо.

Инсульт – острое нарушение мозгового кровообращения
Еще до активного развития инсульта у больного могут появляться признаки переходящего нарушения кровообращения мозга .
Предвестники инсульта:
- человек ощущает внезапную и ничем не объяснимую головную боль. Она появляется не из-за стресса или каких-то иных объяснимых причин;
- появляется головокружение, теряется координация движений или равновесие;
- может онеметь какая-то часть тела: язык, лицо, рука или нога, туловище. Такое явление присутствует на одной стороне тела – на правой или на левой и сопровождается слабостью;
- неожиданное ухудшается зрение. Больному становится плохо видеть, как одним, так и двумя глазами;
- нарушается сознание и ориентация в окружающей обстановке;
- может быть расстройство речи.
Вышеописанные ощущения появляются резко и пропадают через несколько минут или часов. И если такие атаки повторяются регулярно, то у человека за год развивается инсульт разной степени тяжести. Не нужно ждать, что все скоро закончится, следует сразу же вызвать «скорую помощь».
До приезда бригады «скорой помощи» нужно сделать следующее:
- успокоить больного и уложить его в постель. Желательно, чтобы он повернул голову набок. Если человек возбужден, постоянно уговаривайте его, чтобы он успокоился. До приезда медиков его нельзя перемещать в другое место;
- на голову пострадавшего от инсульта положите намоченное в холодной воде полотенце. Подойдет и пакет со льдом или любые замороженные продукты;
- измерить артериальное давление. Если оно высокое, нужно дать больному препарат, который понижает давление, но препарат должен быть тем, который обычно принимает больной;
- создать доступ свежего воздуха в помещение. Нужно сразу же убрать больного из душного, особенно накуренного помещения. Обязательно откройте окна, расстегните стесняющую дыхание одежду – нужно как можно больше воздуха.
Чтобы проверить, что это признаки инсульта можно провести несложный тест: попросите улыбнуться, если половина лица остается неподвижной – это инсульт. Попросите удержать руки поднятыми вверх, при слабости мышц это не удастся сделать, попросите повторить простую фразу, если вслед за вами повторить не удается, значит есть проблемы с артикуляцией и это острый приступ нарушения кровообращения. Попросите высунуть язык — его кончик отклоняется в сторону очага в головном мозге, если есть инсульт. Если такие симптомы возникают - это ишемический инсульт, симптомы которого однозначны и позволяют предположить нарушение кровообращения мозга. Чем раньше будет оказана экстренная медицинская помощь, тем более благоприятным будет прогноз столь тяжелого заболевания. Оптимально, если обратиться за помощью в течение 2-3 часов после начала приступа.

Отличие инсульта и его причин у женщин, от инсульта у мужчин.
Женщин инсульт поражает в основном после 60 лет, у мужчин же риск появляется уже после 40 лет. Ранее считалось, что инсульт удел пожилых людей и женщин инсульт поражает реже, чем мужчин, а также что после 60 лет риск одинаков как у мужчин, так и у женщин. Однако, в возрасте 18 — 40 лет у женщин инсульт стал происходить чаще, чем у мужчин. У беременных тоже выше вероятность инсульта. Молодые женщины зачастую игнорируют симптомы преходящей ишемии. Женщины переносят инсульт тяжелее, чем мужчины. Смертность у женщин от инсульта выше, чем у мужчин. Меньший процент женщин способны вернуться к прежнему ритму жизни после инсульта, мужчины лучше справляются с этим. «Нетрадиционные» ранние первые признаки инсульта у женщин могут отмечаться чаще, чем у мужчин. К общеизвестным факторам риска у женщин добавляются — прием оральных контрацептивов, патологическое течение беременности, мигренозные боли, у женщин выше предрасположенность к тромбозам и сосудистым осложнениям. Женщины, с частыми перепадами настроения, не стрессоустойчивые, не уравновешенные, со склонностью к зацикливаниям на проблемах, больше подвержены инсульту головного мозга. У курящих женщин после 30 лет, и принимающих противозачаточные средства, на 22 процента увеличивается риск инсульта. В последние десятилетия очень часты случаи тяжелых ишемических инсультов, связанных с популярностью такого метода контрацепции, как оральные контрацептивы.
Признаки инсульта у женщин.
Симптомы заболевания, как у женщин, так и у мужчин, прежде всего, будут зависеть от той части мозга, которая подверглась атаке недуга. Если поражена его правая часть, то симптомы болезни появляются в левой половине тела и, наоборот – при поражении левой части головного мозга изменения ощущаются на органах, которые находятся справа.
Основные симптомы инсульта у женщин бывают следующие:
- невыносимая головная боль без веских на то причин;
- лицо начинает неметь, присутствует слабость мимических мышц;
- немеет по одной стороне тела нога и рука;
- женщина неспособна жестикулировать;
- нарушается речь, больная не может сказать ни слова или говорит невнятно, также она не может понять, что говорят ей;
- нарушается зрение, вплоть до его потери, это актуально особенно для одного глаза. Может двоиться в глазах;
- нарушается координация движений;
- может быть резкая потеря равновесия, в ногах, руках или другой половине тела появляются судороги;
- больная может упасть, так как появляется ничем не объяснимое головокружение;
- при инсульте возможно развитие депрессии и женщина не может управлять своими эмоциями – плачет или смеется без причины;
- появляется тошнота, вплоть до рвоты, икота, повышается температура, нарушаются глотательные функции;
- на небольшой промежуток времени может быть потеря сознания. Перед этим лицо у женщины становится красное, она начинает часто и глубоко дышать, пульс понижается, а зрачки перестают реагировать на свет.
Признаки инсульта у мужчин.
Главные симптомы заболевания у представителей мужского пола практически такие, как и у женщин и к ним относятся:
- невыносимая внезапно появляющаяся головная боль, которая сопровождается головокружением;
- появляется резкая слабость, которую ничем не объяснить;
- начинает неметь пораженная недугом часть тела. Если инсульт левосторонний, то боль и онемение ощущается в правой части тела, а если болезнь задела правую сторону – то онемение с болевыми ощущениями присутствуют слева;
- может быть ухудшение зрения и расстройство речи;
- очень часто бывают судороги, тошнота, переходящая в рвоту, повышение температуры тела, потеря сознания и даже кома.
Также специалистами были выявлены атипичные симптомы. К ним относят сухость во рту, боль в грудине, психические нарушения. По отдельности они не вызывают подозрений на апоплексический удар, но в комплексе с типичными дают серьезные основания для немедленного обращения к врачу.
Симптомы геморрагического инсульта у молодых людей.
Эта болезнь поражает не только людей зрелого возраста, она развивается и у молодежи. На это влияет разрыв аневризмы церебрального сосуда, такое явление чаще всего наблюдается в молодом возрасте. В оболочку головного мозга происходит кровоизлияние и появляется такая сильная головная боль, что человек кричит от невыносимых болевых ощущений. Дальше начинается рвота и потеря сознания, но потом больной приходит в сознание. Такие больные чувствуют постоянную сонливость и заторможенность, которые не покидают их несколько дней подряд, при этом сильно болит голова, возможна рвота, но параличей нет.
Предотвратить инсульт поможет правильное питание и здоровый образ жизни
Ни один человек на планете не застрахован от страшных болезней или преждевременной смерти. Но у каждого есть возможность предотвратить беду. В случае с инсультом у женщин, особенно молодых, специалисты рекомендуют придерживаться следующих рекомендаций. Некоторые из этих полезных советов помогут предотвратить инсульт не только у женщин, но и мужчин любого возраста:
- сократить употребление соленой и жирной пищи;
- воздержаться от курения и одновременного принятия гормональных противозачаточных средств;
- в случае заболевания сахарным диабетом необходимо тщательным образом контролировать уровень сахара в крови;
- не злоупотреблять алкогольными и энергетическими напитками;
- заниматься спортом или ежедневно делать зарядку;
- следить за режимом сна — недосыпание также может привести к нарушению кровообращения в сосудах головного мозга;
- следить за весом — лишние килограммы подталкивают организм ко множеству заболеваний;
Боль в губе наблюдается при различных видах хейлита, герпесе, травматических повреждениях, атипичной форме красного плоского лишая полости рта, невралгии тройничного нерва, раке губы. При отсутствии значимых кожных дефектов зачастую жгучая, нередко сочетается с зудом, при появлении трещин – саднящая, при неврологической патологии – крайне интенсивная, простреливающая. Причину устанавливают на основании данных осмотра, инструментальных и лабораторных методик. Лечение включает противовоспалительные, противоаллергические, противозудные местные средства, иммуномодуляторы, стимуляторы регенерации, другие препараты общего действия, физиотерапевтические методики. Иногда рекомендованы операции.
Почему болит губа
Хейлит
Хейлиты – обширная группа воспалительных болезней слизистой и кожи губ. Возникают первично либо развиваются на фоне других патологий. Типичными признаками считаются боль и жжение в губах при приеме пищи, открывании рта, шелушение, гиперемия, появление трещин, корочек, кровоточащих язвочек. Симптом может провоцироваться следующими видами хейлита:
- Эксфолиативный. Формируется на фоне невротических расстройств, чаще выявляется у женщин. Поражает красную кайму без вовлечения слизистой, уголков рта, участков, прилегающих к коже подбородка и носогубного треугольника. Проявляется жжением, сухостью губ, образованием чешуек. Боль сильнее выражена при экссудативной форме, также сопровождающейся отеком губ.
- Гландулярный. Диагностируется у людей с пороками развития и приобретенными заболеваниями малых слюнных желез, кариесом, болезнями пародонта. Чаще страдает нижняя губа. Вначале обнаруживается незначительная сухость, которая в последующем сменяется болезненными эрозиями, глубокими кровоточащими и мокнущими трещинами.
- Контактный аллергический. Потенцируется косметическими средствами, формируется при привычке держать во рту различные предметы, развивается у людей некоторых профессий (например, у музыкантов, играющих на духовых инструментах). Превалируют сильный зуд, покраснение, отек губ. Образующиеся пузырьки вскрываются с формированием болезненных эрозий и трещин.
- Метеорологический. Возникает под воздействием солнечных лучей, реже – ветра и холода. Экссудативная форма сопровождается жжением, зудом, появлением мелких пузырьков, на месте которых остаются болезненные эрозии. Для сухой формы наличие эрозивных дефектов нехарактерно, боль появляется на фоне жжения, сухости губ. Существует опасность развития предраковых заболеваний, озлокачествления.
- Атопический. Диагностируется у больных нейродермитом и атопическим дерматитом. Беспокоят гиперемия, шелушение, зуд. Боль возникает при образовании трещин в уголках рта. Перечисленные проявления дополняются шелушением, сухостью лица.
- Гиповитаминозный. Провоцируется недостатком витаминов группы В, особенно – В2. Кожа губ сухая, гиперемированная, покрытая мелкими вертикальными трещинками, которые болят и кровоточат. Слизистая покрасневшая, незначительно отечная. Язык увеличен.
Герпес
Красная кайма губ и уголки рта – излюбленные локализации простого герпеса. Пациент чувствует жжение, покалывание, распирание. В зоне поражения образуются высыпания, представляющие собой скопление мелких пузырьков. По мере прогрессирования изменений неприятные симптомы нарастают, к ним присоединяется болевой синдром. Затем пузырьки вскрываются по отдельности либо предварительно слившись в один или несколько многокамерных пузырей. На их месте появляются эрозии неправильной формы, болезненные при прикосновении, движениях губ.
Красный плоский лишай полости рта
Вовлечение губы (преимущественно – верхней) характерно для редкой атипичной формы заболевания. На коже и слизистой обнаруживаются папулы, бляшки или язвы, эрозивные дефекты неправильной конфигурации, покрытые фибринозным налетом. Болевой синдром наиболее выражен при наличии язв, сопровождается жжением. Несколько форм красного плоского лишая нередко сочетаются между собой или трансформируются одна в другую, поэтому участки поражения могут присутствовать не только на губах, но и на деснах, языке, слизистой рта.

Травматические повреждения
Острое повреждение слизистой либо кожи губы возникает в результате ранения посторонними предметами, прикусывания. Встречается достаточно редко. Проявляется образованием гематомы либо эрозивного дефекта. Боль сохраняется в течение 1-3 дней. При вторичном инфицировании эрозия трансформируется в язвочку, окружающие ткани отекают, болезненность усиливается.
Хроническая травматизация возможна при повреждении острыми краями передних кариозных зубов. Протекает с припухлостью, незначительной болезненностью, ощущением дискомфорта. При длительном травмировании образуется язвочка. Возможно развитие локального или распространенного воспалительного процесса с усилением болей, отечностью, появлением гнойного отделяемого.
Ушибы губы, как правило, становятся следствием драк. У детей нередко развиваются в результате падений. Характеризуются быстро нарастающим отеком, могут сопровождаться ссадинами слизистой вследствие резкого контакта с зубами. Болевые ощущения ярко выражены в первые минуты после травмы, в последующем постепенно стихают. Выздоровление наступает спустя 1-2 недели. Раны губы чаще рваные, проявляются острой саднящей болью, кровотечением.
Невралгия тройничного нерва
Многократные простреливающие интенсивные болевые импульсы, напоминающие удар тока, отмечаются при вовлечении 2 ветви тригеминального нерва. Боль распространяется на верхнюю губу, верхнюю часть щеки, верхнюю челюсть. При поражении 3 ветви аналогичные ощущения возникают в зоне нижней губы, подбородка, нижней челюсти, нижней части щеки. Продолжительность приступа невралгии колеблется от нескольких секунд до 2 минут.
Рак губы
На начальном этапе рака губы симптом отсутствует. На губе (чаще нижней) образуется безболезненная, иногда зудящая язвочка или участок уплотнения. Боль появляется при прорастании близлежащих тканей. Становится постоянной, прогрессирует, достигает значительной интенсивности. При осмотре выявляются язва с неровными краями либо узел в виде бородавки или соцветия цветной капусты, покрытый трещинами и язвочками.
Диагностика
Причину симптома устанавливает врач-стоматолог или челюстно-лицевой хирург. При невропатическом характере боли требуется консультация невролога, при подозрении на злокачественную неоплазию – осмотр онколога. При хейлитах, простом герпесе и травматических повреждениях основу диагностики составляют жалобы и данные осмотра, дополнительные исследования не назначаются либо проводятся в минимальном объеме. Невралгию подтверждают на основании клинической картины, результатов пальпации триггерных точек. С учетом характера заболевания в план обследования включают:
- Цитологическое или гистологическое исследование. Является базовым способом верификации диагноза при раке губы, красном плоском лишае. Пациентам с хейлитом по показаниям выполняется для дифференцировки с иными патологиями. При простом герпесе проводится в случае необходимости выявления вируса.
- Другие лабораторные анализы. Больным хейлитом назначают биохимический анализ крови для выявления обменных нарушений и возможных провоцирующих заболеваний. При герпесе производят ПЦР, РИФ, ИФА. У пациентов с плоским лишаем обнаруживают скопление иммуноглобулинов М методом прямой иммунофлуоресценции.
- Визуализационные методики. О наличии лишая свидетельствует желтовато-оранжевое свечение при исследовании мазков-отпечатков под лампой Вуда. Больным с раком показаны УЗИ губы, рентгенография нижней челюсти. При признаках метастазирования проводят расширенное обследование, включающее УЗИ ОБП, рентгеновские снимки грудной клетки.

Лечение
Консервативная терапия
Перечень лечебных мероприятий определяют с учетом особенностей патологии, вызывающей боль в губе:
- Хейлиты. Исключают либо минимизируют провоцирующие факторы (стоматологические патологии, метеорологические воздействия, контакт с косметикой), проводят лечение невротических расстройств. Применяют противовоспалительные, противозудные, противоаллергические мази (в том числе – гормональные), защитные крема, иммунокорректоры, противовирусные средства общего действия.
- Герпес. Склонность к рецидивированию обуславливает необходимость комплексной терапии, направленной на восстановление иммунитета. Противовирусные препараты используют в первые 5-7 дней болезни, в последующем назначают иммуномодуляторы, рекомбинантные альфа-интерфероны. Через 1-2 месяца рекомендуют провести вакцинацию.
- Плоский лишай. Для устранения воспаления и болевого синдрома при язвенных дефектах показаны топические кортикостероиды, обезболивание местными анестетиками, лекарства для стимуляции регенерации. Для профилактики грибковых поражений при лечении стероидами перорально назначают антимикотические средства. При невротических расстройствах требуется седативная, при аллергологической предрасположенности – гипосенсибилизирующая, при иммунодефицитах – иммуномодулирующая терапия.
- Травмы. Больным с хроническими повреждениями необходимо лечение кариозных зубов для устранения травмирующего фактора. В остальных случаях при отсутствии ран, требующих хирургической обработки, советуют щадящую диету, холод для уменьшения отека, затем – сухое тепло для ускорения рассасывания.
- Невралгия тригеминального нерва. Терапия осуществляется с использованием противосудорожных препаратов, спазмолитиков, антигистаминных средств. Эффективны лечебные блокады с глюкокортикоидами, физиотерапевтические процедуры: ультрафонофорез с гидрокортизоном, гальванизация с новокаином.
- Рак губы. При 1 стадии в некоторых случаях радиотерапия применяется в качестве основного метода лечения. Пациентам с поздними стадиями радиотерапию и химиотерапию назначают в пред- и послеоперационном периоде либо проводят в рамках паллиативного лечения.
Хирургическое лечение
Оперативные методики при болях в губе применяются нечасто. Исключениями являются открытые травмы, онкологические заболевания. При свежих ранениях необходима ПХО раны челюстно-лицевой области. Новообразования иссекают, по показаниям проводят операцию Ванаха, операцию Крайля, другие вмешательства, предусматривающие удаление регионарных лимфоузлов. Больным с поражением ветвей тройничного нерва при упорном течении невралгии могут быть рекомендованы методы стереотаксической радиохирургии, чрескожная радиочастотная деструкция.
1. Клиника, диагностика и лечение заболеваний слизистой оболочки рта и губ/ Анисимова И.В., Недосеко В.Б., Ломиашвили Л.М. – 2008.
2. Заболевания слизистой оболочки полости рта и губ/ под ред. Боровского Е.В., Машкиллейсона А.Л. – 2001.
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Скидки для друзей из социальных сетей!
Эта акция - для наших друзей в "Одноклассниках", "ВКонтакте", "Яндекс.Дзене", YouTube и Telegram! Если вы являетесь другом или подписчиком стр.
Гуляев Сергей Викторович
Врач-ревматолог, терапевт, нефролог
Кандидат медицинских наук
Мы в Telegram и "Одноклассниках"
Болезнь или синдром Шёгрена - системное аутоиммунное заболевание, известное также как «сухой синдром». Болезнь Шёгрена получила свое название в честь шведского офтальмолога Генриха Съогрена. В 1929 году он обследовал и лечил пациента, которого сильно тревожили сухость в глазах, во рту и боль в суставах.
У женщин болезнь Шёгрена встречается намного чаще, чем у мужчин (в 9 из 10 случаев), причем, как правило, это касается женщин после менопаузы. Однако в целом заболевание поражает людей любого пола и возраста. Общемировой статистики нет, но в развитых странах, включая Россию, заболеваемость оценивается в миллионах, болезнь Шёгрена - одно из самых распространённых ревматических заболеваний.
При болезни Шёгрена иммунитет человека воспринимает клетки собственного организма как чужие и начинает их медленно и планомерно уничтожать. Клетки иммунной системы попадают в ткани желез внешней секреции (слезные, слюнные, бартолиниевы железы влагалища), поражают их, и те начинают выделять меньше соответствующего секрета (слюны, слез и т.д.).
Кроме того, болезнь нередко затрагивает и иные органы, провоцируя артралгии, боли в суставах, мышцах (полимиозит), одышку и т.д.
Есть также синдром Шёгрена (вторичное воспаление слюнных и слезных желез), который сопутствует ревматоидному артриту, диффузным болезням соединительной ткани, заболеваниям желчевыводящей системы и другим аутоиммунным заболеваниям.

Диагностика болезни Шёгрена
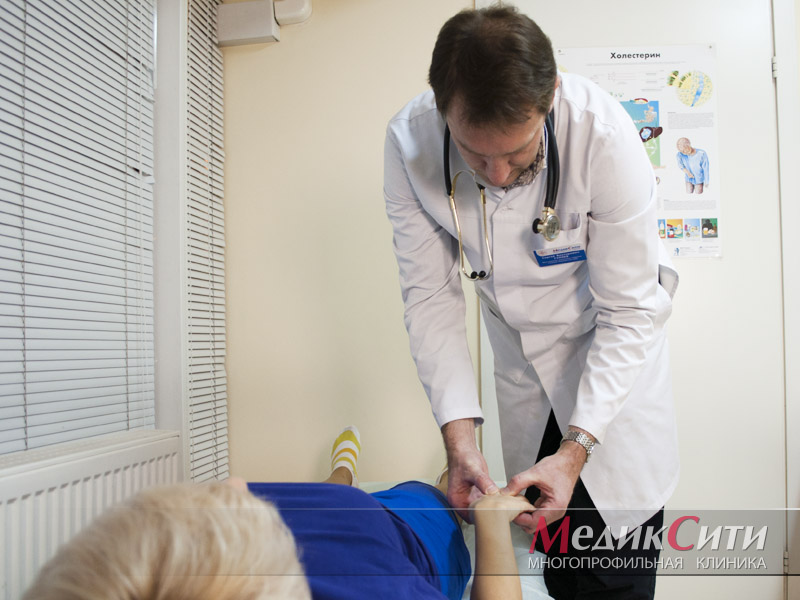

Важно обратиться к врачу при первых симптомах, так как «запущенная» болезнь Шёгрена может принять неблагоприятный характер и затронуть жизненно важные органы, что нередко приводит к осложнениям, в редких случаях - к летальному исходу.
Причины развития
Одним из главных факторов, «запускающих» болезнь, является аутоиммунный сбой. При данном нарушении иммунная система начинает уничтожать клетки желез внешней секреции человека. Почему это происходит? Этот механизм при болезни Шёгрена еще нуждается в уточнении.
Другим фактором появления заболевания является генетическая предрасположенность. Иногда, если эта болезнь есть у матери, то она может быть выявлена и у дочери. Изменения в гормональном фоне женщины тоже могут спровоцировать болезнь.
Синдром Шёгрена обычно развивается на фоне других системных заболеваний (напр., при ревматоидном артрите и системной красной волчанке).
Клиническая картина болезни Шёгрена
Все симптомы болезни Шёгрена можно условно разделить на железистые и внежелезистые.
Железистые симптомы болезни Шёгрена
Железистые симптомы болезни проявляются в снижении выработки секретов желез.
Одним из основных признаков болезни Шёгрена является воспаление глаз, связанное с уменьшением секреции глазной жидкости. Больных беспокоит чувство дискомфорта: жжение, царапанье, «песок» в глазах. Вместе с этим люди часто ощущают отек век, покраснение, скопление в углах глаз белой вязкой жидкости. На следующем этапе заболевания пациенты начинают жаловаться на светобоязнь, ухудшение остроты зрения.
Второй постоянный признак болезни Шёгрена - воспаление слюнных желез, которое переходит в хроническую форму. Больной жалуется на сухость во рту и увеличение слюнных желез. В начале болезни отмечается небольшая или непостоянная сухость во рту, которая появляется только в результате волнения или физической нагрузки. Затем сухость во рту становится постоянной, слизистая оболочка и язык чрезмерно сохнут, приобретают ярко розовый цвет и часто воспаляются, быстро прогрессирует зубной кариес.
Иногда до появления этих признаков у больного может появиться «беспричинное» увеличение лимфатических узлов.
Поздняя стадия болезни характеризуется сильной сухостью во рту, человеку становится очень сложно разговаривать, проглатывать твердую пищу, не запивая ее водой. На губах появляются трещины. Может появиться хронический атрофический гастрит с недостаточностью секреции, которая сопровождается отрыжкой, тошнотой, снижением аппетита. У каждого третьего больного на поздней стадии отмечается увеличение околоушных желез.
Наблюдается поражение желчных путей (холецистит), печени (гепатит), поджелудочной железы (панкреатит).
На поздней стадии заболевания становится очень сухой носоглотка, в носу образуются сухие корочки, может развиться отит и снижение слуха. Из-за сухости в гортани появляется осиплость голоса.
Появляются вторичные инфекции: часто рецидивирующие синуситы, трахеобронхиты, пневмонии. У каждой третьей больной наблюдается воспаление половых органов. Слизистая оболочка красная, воспаленная.
Сухость во рту – это неприятное ощущение, которое может быть симптомом серьёзных заболеваний. При постоянно или часто возникающей сухости во рту необходимо разобраться в причине, ее вызывающей, и, если необходимо, начать лечение. Устранение сухости во рту, как правило, достигается только в результате лечения заболевания-причины, которое и должно быть истинной целью. В любом случае, ощущение сухости во рту – еще один повод обратить внимание на состояние своего здоровья.
Сухость во рту объясняется недостаточным увлажнением слизистой рта, по большей части, вследствие недостаточной выработки слюны. В медицине сухость во рту, вызванная прекращением или уменьшением выработки слюны, называется ксеростомией.
Довольно часто сухость во рту наблюдается утром или ночью (то есть после сна).
Симптомы, сопутствующие сухости во рту

- «вязкость» или «липкость» во рту;
- жажда;
- раздражение слизистой рта (жжение и зуд), появление яркой каймы губ, трещин на губах и в углах рта;
- сухость языка. Язык краснеет, становится шершавым. Становится более трудно говорить, жевать и глотать. Снижается вкусовое восприятие;
- сухость в горле. Голос становится осиплым и более хриплым;
- появляется неприятный запах изо рта.
Причины сухости во рту, не являющиеся патологией
В некоторых случаях сухость во рту не связана с заболеванием. Например:
сухость во рту может наблюдаться утром и ночью по причине интоксикации. Это – типичная ситуация после злоупотребления алкоголем накануне вечером.
При нарушенном носовом дыхании человек дышит во сне ртом. Рот оказывается приоткрытым, и слизистая ротовой полости быстрее высушивается. Носовое дыхание может быть нарушено вследствие насморка, носовых полипов, искривления носовой перегородки. Аналогичная ситуация наблюдается при храпе. Причиной храпа в большинстве случаев является снижение тонуса мягкого нёба. Ослабление мышц развивается с возрастом. Именно поэтому пожилые люди чаще храпят, и слизистая их ротовой полости оказывается пересушенной. Эта причина объясняет сухость во рту по утрам в пожилом возрасте в большинстве случаев.
При недостаточном потреблении жидкости в жаркую погоду удивляться сухости во рту не приходится. Подобный эффект может быть вызван употреблением сильносолёной пищи.
Сухость во рту могут вызывать многие лекарственные препараты.
Курение – ещё одна распространённая причина сухости во рту.
Сухость во рту может быть одним из проявлений климактерического периода.
Заболевания, которые могут быть причиной сухости во рту
Сухость во рту может быть вызвана высокой температурой и интоксикацией при различных инфекционных заболеваниях (грипп, ангина и т.п.). Заболевания, связанные с большой потерей жидкости в результате рвоты или диареи (холера, дизентерия), также могут быть причиной сухости во рту. В подобных случаях сухость во рту является одним из многих симптомов и не обращает на себя отдельного внимания.
Если сухость во рту сочетается с поносом, метеоризмом, отрыжкой, тошнотой и болью в левой части живота, то это может говорить о панкреатите.
Сухость во рту в сочетании с горьким привкусом, изжогой, белым или желтым налетом на языке может говорить о таких заболеваниях желудочно-кишечного тракта как гастрит, дуоденит, холецистит.
Также сухость во рту может наблюдаться при:
заболеваниях слюнных желёз;
эндокринных заболеваниях (сахарный диабет, тиреотоксикоз);
новообразованиях ротовой полости (доброкачественных и злокачественных);
повреждении нервных окончаний, способствующих работе слюнных желез;
системных заболеваниях (склеродермия, болезнь Шегрена, муковисцидоз).
Устранение сухости во рту
Если сухость во рту вызвана приемом алкоголя и курением, то устранить ее можно, только избавившись от вредной привычки. Рекомендуется уменьшить употребление солёной и сладкой пищи. Обратите внимание, как Вы дышите – носом или ртом. Если носовое дыхание затруднено, надо диагностировать причину и восстановить носовое дыхание. Для этого Вам придется обратиться к врачу. Важно также следить за влажностью воздуха в помещении.
Сухость во рту может быть первым симптомом многих заболеваний. Поэтому при частом появлении ощущения сухости во рту необходимо разобраться в его природе, определить причину и при необходимости обратиться к врачу и начать лечение вызвавшего этот симптом заболевания.
Оставьте телефон –
и мы Вам перезвоним
К какому врачу обращаться при сухости во рту
Скорее всего, потребуется сдать различные анализы (общий анализ крови, общий анализ мочи, анализ крови на гормоны щитовидной железы, биохимический анализ крови, серологический анализ), а также при необходимости пройти некоторые инструментальные исследования (УЗИ, рентгенографию, компьютерную томографию).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Читайте также:

