Боли при герпесе в области сердца
Обновлено: 27.04.2024
Купирование боли при опоясывающем лишае. Профилактика опоясывающего герпеса
Важное место в лечении больных занимает борьба с болевым синдромом. Боль изнуряет больных, нарушается сон. Применяется широкий арсенал болеутоляющих средств (ридол, анальгин, тегретол, седалгин, баралгин, солпадеин и др.). При очень сильной боли возможно кратковременное применение пробона, промедола, фортрала и др.
Показаны седативные и снотворные средства. В последнее время для снятия болевого синдрома с успехом стала применяться иглотерапия.
В тяжелых случаях при выраженной интоксикации назначается дезинтоксикационная терапия, осуществляемая внутривенным введением физиологического раствора, компенсана, неокомпенсана, гемодеза и др. общим объемом до 1,5-2 л в сутки.
При лечении опоясывающего герпеса антибиотики неэффективны. Антибиотикотерапию следует применять только для лечения осложнений. Ни один из известных ныне антибиотиков не действует на вирус опоясывающего герпеса и не предотвращает развитие бактериальных осложнений. Назначение антибиотиков показано только в случае уже появившегося гнойного содержимого в везикулах, лихорадки и особенно если заболевание протекает на фоне тяжелой сопутствующей патологии (болезней крови, иммунодепрессивных состояний). Хорошо зарекомендовал себя для лечения таких больных цепорекс по 0,5 4 раза в день в течение 5-7 дней. Возможно назначение и других антибиотиков непродолжительным циклом с учетом их переносимости.
Опоясывающий герпес приводит иногда к стойкому снижению работоспособности, длительно сохраняются невралгия, церебрастения. Такие больные не только в остром периоде, но и в стадиях реконвалесценции и отдаленных последствий должны находиться под наблюдением инфекциониста и невропатолога. Часть больных нуждается в длительном лечении неврологических осложнений с применением физиотерапевтических методов, ЛФК, бальнеотерапии.
По современным воззрениям, лечение больных опоясывающим герпесом как потенциальных источников ветряной оспы в семьях, где имеются дети, должно проводиться в инфекционных отделениях. В других ситуациях госпитализация осуществляется по клиническим показаниям.
Прогноз при опоясывающем герпесе в большинстве случаев благоприятный.
Заболевают лица, раннее перенесшие ветряную оспу, поэтому заболеваемость смещается в сторону старших возрастных групп. Гораздо реже опоясывающим герпесом болеют молодые люди. Относительная редкость заболевания ветряной оспой лиц, контактировавших с больными опоясывающим герпесом, объясняется тем, что в их слюне и мокроте обычно не содержится возбудитель. Вероятно, поэтому опоясывающий герпес менее заразителен, чем ветряная оспа. С другой стороны, чаще описывают заболевания опоясывающим герпесом взрослых при контакте их с детьми, больными ветряной оспой, заболевание развивается обычно через 2-3 недели после контакта. Имеются наблюдения, показывающие, что с увеличением заболеваемости ветряной оспой возрастает число больных опоясывающим герпесом.
Профилактические мероприятия не проводятся. Однако в гематологических и онкологических отделениях, где больные получают лучевую терапию, которая сопровождается иммуносупрессией, проводят заключительную дезинфекцию.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

15 декабря 2018 года к дежурному врачу-терапевту городской поликлиники Рязани обратилась женщина 43 лет с жалобами на сильные боли в области спины, беспокоящие её второй день.
Жалобы
Болезненные ощущения в спине отдавали в грудную клетку справа. Также пациентка жаловалась на общую слабость,головную боль и потливость.
Анамнез
Заболела накануне вечером, когда отметила появление болей в области спины и грудной клетки справа жгучего характера. 15 декабря была осмотрена терапевтом: кожные покровы чистые; пальпация грудного отдела позвоночника болезненная; температура тела 36,6°C; катаральных явления нет. Тоны сердца ясные, ритмичные. Артериальное давление 120/80 мм рт.ст. ЧСС 78 в минуту. Дыхание в лёгких везикулярное, хрипов нет. Поставлен диагноз "дорсопатия грудного отдела позвоночника". Назначено противовоспалительное лечение, рекомендована консультация невролога, врача-физотерапевта и лфк, явка к участковому врачу. Выдан больничный лист. Вечером 17 декабря пациентка отметила появление пузырьков в подлопаточной области с сильным зудом и болью, температура повысилась до 38,7°C. Утром, обратившись в регистратуру, попала на приём к инфекционисту.
В анамнезе перенесла ветряную оспу в 12 лет. На данный момент в семье все здоровы. Работает инженером на заводе. Две недели назад на ногах перенесла ОРВИ, лечилась самостоятельно. Отмечает переохлаждение пять дней назад по дороге с работы домой.
Обследование
На приёме у инфекциониста жаловалась на слабость, головную боль, повышение температуры тела, высыпания на спине и груди с сильной жгучей болью. Во время осмотра кожные покровы влажные, с пузырьковыми высыпаниями в подлопаточной области справа, переходом на правую молочную железу, отёком и гиперемией (покраснением). Температура тела 37,5°C. Дыхание в лёгких везикулярное, хрипов нет. ЧДД 20 в минут. Тоны сердца ясные, ритм правильный. Артериальное давление 120/80 мм рт.ст. ЧСС 88 в минуту. Живот мягкий, безболезненный. Стул и мочеиспускание в норме.
Назначены обследования: ⠀•⠀Развёрнутый общий клинический анализ крови: лейкоцитоз — повышение уровня лейкоцитов до 13,5*10^9/литре; СОЭ 20 мм/ч; лимфоцитоз — повышенный уровень лимфоцитов в крови; гемоглобин 125 г/л. ⠀•⠀Общий анализ мочи: лейкоциты 2-3; белок 0; плоский эпителий 1-2; плотность 1022. ⠀•⠀Анализы на сифилис, антитела к ВИЧ и гепатитам В и С: отрицательные.
Диагноз
Лечение
Назначено медикаментозное лечение: 1. Противовирусное средство "Циклоферон" 0,25 г 10 инъекций внутримышечно через день. 2. Витамины группы В "Комбилипен" 2,0 мл 10 инъекций внутримышечно в течение 10 дней. 3. Обезболивающее "Кеторол" по одной таблетке 2-3 раза в день. 4. Обработка высыпаний раствором фукорцина два раза в день до подсушивания всех высыпаний.
На фоне проводимой терапии после первых трёх инъекций регрессировала большая часть высыпаний, боли уменьшились, температура нормализовалась. После семи инъекций высыпания исчезли полностью, но сохранялись боли по ходу высыпаний, поэтому к лечению был добавлен "Конвалис" по схеме. Данный препарат убрал симптомы нейропатии и дал положительный результат.
Лечение длилось 30 дней до полного клинического выздоровления пациентки. На месте высыпаний осталась пигментация, боли не беспокоили. Общий анализ крови нормализовался.
Заключение
Данный случай показывает, под какими клиническими масками может начинаться такое заболевание, как опоясывающий лишай. Неоспоримую роль в генезе заболевания играют снижение иммунитета на фоне банальной для многих людей простуды и переохлаждения. Заметно повышение заболеваемости в осенне-зимний период. Необходимо проводить грамотную дифференциальную диагностику с другими заболеваниями.
Клиника опоясывающего герпеса. Боль при опоясывающем герпесе
Заболевание чаще начинается после короткого (2-4 дня) продромального периода и только у небольшого числа больных остро без предшествующей продромы. Выражены симптомы общей интоксикации, познабливание или озноб, головная боль, слабость, недомогание, снижение аппетита, нарушение сна.
По различным данным, у 65-90% больных отмечается субфебрильная, реже фебрильная лихорадка неправильного типа, достигающая 39°С.
Лихорадка наблюдается, как правило, в первые дни заболевания и продолжается в среднем 7-10 дней и только у небольшого числа больных может быть до 2 недель. В ряде случаев, соответственно локализации процесса, отмечается увеличение регионарных лимфатических узлов. Наиболее часты поражения кожи в зоне иннервации I ветви тройничного нерва (по нашим наблюдениям у 32%) и грудных сегментов (27%).
Они могут наблюдаться и в других зонах, включая поясничные и крестцовые сегменты, а также могут быть изолированные поражения ушной раковины (аурикулярный герпес). Чаще всего высыпаниям предшествует боль или зуд в пораженных сегментах, и только изредка высыпания появляются одновременно с болью или даже предшествует ей. В отдельных случаях боль присоединяется позже, в период угасания островоспалительных изменений в коже.
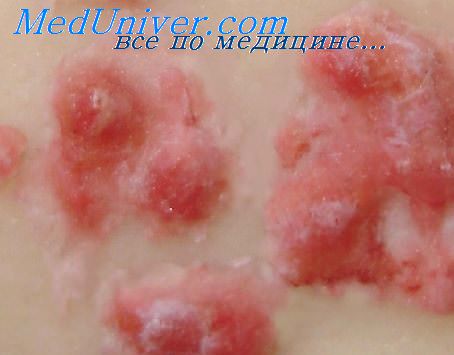
Распространенность герпетических высыпаний может быть различной: от нескольких пузырьков или небольшой группы их (обычно в пределах 2-3 сегментов), нескольких групп или множества единичных, иногда сливных пузырьков; до диффузного распространения на область 4 сегментов и более. В отдельных случаях, обычно у гематологических больных, наблюдается поражение всего кожного покрова.

Опоясывающий герпес шеи и плеча
У больных с локализованными формами иногда отмечается разброс отдельных элементов сыпи за пределы основного очага поражения. Период высыпания у большинства больных продолжается от 2 до 5-6 дней, затягиваясь порой до 2-3 недель. Содержимое герпетических пузырьков в первые 1-3 дня после их появления серозное, затем становится мутным и в небольшом числе наблюдений геморрагическим.
В этом случае опоясывающий герпес протекает тяжело с высокой лихорадкой и упорным болевым синдромом, высыпания носят буллезный характер. Регресс везикул - подсыхание и образование корок, отпадение их - при умеренно выраженных и ограниченных поражениях продолжается от 1,5 до 3 недель; при распространенных формах - в течение 3-4 недель. На местах геморрагических высыпаний при тяжелом течении болезни с выраженным ганглионитом остаются пигментация и рубцовые изменения («оспины»). Следует иметь в виду, что в редких случаях возможно сегментарное поражение нервной системы герпетическим вирусом без высыпаний, но с изменениями кожной чувствительности, парестезиями и болью в соответствующих сегментах.
Болевой синдром у большинства больных возникает за несколько дней до высыпаний. В этот период диагностика заболевания затруднена. Боли могут быть жгучими, режущими, колющими, дергающими, ноющими, опоясывающего характера. Особенно они выражены при ганглионитах гассерова узла и при множественных поражениях межпозвоночных узлов. Боль распространяется в пределах пораженных сегментов, но интенсивнее всего выражена на участках кожи, где впоследствии появляются высыпания.
Боли чаще постоянные, иногда приступообразные. Они сочетаются с гиперестезиями и парестезиями. Движения, прикосновения одежды обостряют боль, тепло уменьшает, а холод усиливает ее. В ряде случаев болезненные ощущения распространяются на противоположную сторону, захватывая сегменты, симметричные пораженным, но лишенные герпетических высыпаний. Столь значительная иррадиация боли объясняется, вероятно, не только поражением клеток задних рогов спинного мозга, но и вовлечением в процесс пограничных симпатических ганглиев.
Выраженность болевого синдрома, его длительность и иррадиация не всегда соответствуют кожным проявлениям болезни. Иногда при минимальных высыпаниях наблюдаются жгучая, резкая, длительная боль и, наоборот, боль может быть слабо выражены при обширных высыпаниях. Только у 1/3 больных боль постепенно уменьшается по мере регресса кожных высыпаний и совершенно проходит после их исчезновения. У 2/3 больных болевой синдром сохраняется довольно длительное время после полной инволюции кожных высыпаний. Иногда опоясывающий герпес может протекать без болевого синдрома. Подобная форма в последнее время чаще стала встречаться в повседневной практике.
Нарушения поверхностной чувствительности отмечаются в зоне пораженных сегментов и в меньшей степени в пределах 1-2 соседних Чувствительность восстанавливается после инволюции герпетических высыпаний только у половины больных, а у другой части еще в течение нескольких недель и даже месяцев остаются зоны гиперестезии или гипостезии. У некоторых больных в местах поражения отмечается зуд, который появляется одновременно с герпетическими высыпаниями либо, что наблюдается реже, вместе с болевым синдромом и еще реже в период инволюции кожных высыпаний.
Зуд обычно постоянный, нередко усиливается в ночное время. У ряда больных он бывает очень сильным, по выражению больных «невыносимым», «как после солнечного ожога». Иногда зуд кожи в области поражения настолько мучителен, что приводит к невротическим срывам. Зуд обычно проходит вместе с исчезновением герпетических высыпаний и болевого синдрома, в некоторых же случаях он остается и после ликвидации их в течение нескольких недель.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Формы опоясывающего герпеса. Синдром Ханта
При многообразии поражений, наблюдаемых при опоясывающем герпесе, может быть несколько клинических форм:
1) абортивная - образования пузырьков не наступает, а на фоне розового отечного пятна появляются лишь небольшие сгруппированные папулы, которые быстро исчезают;
2) буллезная - тесно сгруппированные пузырьки сливаются, образуя пузыри, иногда значительной величины, с неровными фестончатыми краями;
3) геморрагическая - содержимое пузырьков принимает геморрагический характер и после заживления обычно остаются поверхностные рубчики;
4) гангренозная - наиболее тяжелая, на месте пузырьков образуются струны, после отторжения которых остаются изъязвления, заживающие с образованием рубцов; течение наиболее длительное до 6-8 недель;
5) генерализованная - помимо сегментарных поражений, появляются высыпания пузырьков на различных участках тела, напоминающих везикулы при ветряной оспе.
Критерием определения тяжести заболевания служит выраженность общих нарушений (характер и тяжесть общеинфекционного и общемозгового синдромов, наличие признаков поражения центральной нервной системы) и местных проявлений (массивность высыпаний, их локализация, интенсивность болевого синдрома).

Опоясывающий герпес грудной клетки
В течении опоясывающего герпеса различают три стадии: прегерпетической невралгии; герпетических высыпаний; реконвалесценции (после исчезновения высыпаний).
При абортивной форме болезнь продолжается не более 7-10 дней, при острой - до 3 недель, при затяжной - более 3 недель.
Своеобразной формой опоясывающего герпеса является синдром Ханта, обусловленный поражением коленчатого узла и характеризующийся сильной невралгической болью в области уха, невритом ушного и лицевого нервов, герпетической сыпью на коже ушной раковины, наружного слухового прохода, иногда на слизистой оболочке полости рта. При данной локализации нередко развивается менингоэнцефалит.
У большинства больных в остром периоде отмечаются умеренно выраженные общемозговые симптомы в виде нарушения сознания, сонливости, адинамии, диффузной головной боли, головокружения, тошноты. Помимо общеинфекционного синдрома, у значительной части больных выявляются отчетливые симптомы серозного менингита с лимфоцитарным плеоцитозом в пределах 2-3-значных цифр. Плеоци-тоз обнаруживается нередко и при отсутствии менингеальных знаков. Ликвор санируется чаще всего к концу 6-й недели болезни.
У небольшой части больных обнаруживаются различные признаки очагового поражения центральной нервной системы, иногда с гемипарезами, рефлекторными асимметриями и другие неврологическими нарушениями. Весьма редко (у 0,3%) наблюдаются изменения миелитического характера. Поражения периферической нервной системы при опоясывающем герпесе наблюдаются почти постоянно - это корешковые боли, парестезии, сегментарные нарушения поверхностной чувствительности, выходящие за пределы зоны высыпаний.
Среди периферических нервов наиболее часто поражаются лицевой, тройничный, реже - слуховой, глазодвигательный, добавочный, блуждающий и подъязычный. В отдельных случаях в патологический процесс вовлекаются корешки шейного и поясничного отделов спинного мозга.
Существуют формы опоясывающего герпеса, при которых поражаются и внутренние органы: сердце, легкие, печень, почки. Нередко, особенно при поражении I ветви тройничного нерва, наблюдаются конъюнктивиты, эписклериты, поверхностные и глубокие кератиты, реже-иридоциклиты.
В пожилом возрасте возможны осложнения - пиодермии, суперинфекции, обострение сопутствующих хронических заболеваний. При опоясывающем герпесе рецидивы, как правило, отсутствуют. Опоясывающим герпесом болеют в основном лица старше 50 лет и несколько чаще женщины. Повышенная заболеваемость наблюдается в осенний и весенний периоды.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Жжение в грудной клетке является клиническим проявлением целого ряда патологических состояний. Грудная клетка (или, как её ещё называют, грудь) является частью туловища, содержащей в себе всю грудную полость и верхнюю составляющую брюшины. Они — «вместилище» для жизненно важных органов человека. Дискомфорт в них нередко сигнализирует о наличии патологий сердца, печени, органов ЖКТ или лёгких.
Навсегда избавиться от этого симптома можно лишь определив его инициирующий фактор. Для этого нужно обратиться за профессиональной консультацией. Специалист, к которому Вы запишетесь на консультацию, проведёт осмотр и назначит соответствующие диагностические исследования, благодаря которым можно будет точно поставить диагноз, определить стратегию лечения и приступить к её реализации.
Наши врачи





Куда обращаться при жжении в груди?
Являетесь жителем или гостем столицы и столкнулись с подобной проблемой? Обращайтесь в ЦЭЛТ. Наша клиника многопрофильна и располагает отделения различной специализации. Вы можете записаться на консультацию к кардиологу, терапевту, неврологу или гастроэнтерологу и получить необходимую помощь.
Наше диагностическое отделение предлагает широкие возможности для правильной постановки диагноза и выявления патологических состояний на начальных стадиях развития. Наш штат укомплектован высококвалифицированными специалистами: врачами высшей категории, кандидатами и докторами наук, имеющими за плечами десятилетия медицинской практики.
Физиологические причины жжения в груди
Специалисты выделяют ряд инициирующих факторов такого явления, как чувство жжения в грудной клетке. Наиболее распространённым из них является неправильное питание, включающее в себя жирную, острую, солёную пищу, газированную воду и fast-food, наряду с частым перееданием или потреблением еды перед сном.
Вышеперечисленное приводит к тому, что содержимое желудка попадает в пищевод, где раздражает слизистую, чем и вызывает дискомфортные ощущения. Они сопровождаются подташниванием, изжогой и отрыжкой, а также вздутием живота. Для того, чтобы исключить подобное, достаточно изменить рацион питания, минимизировав вышеперечисленные продукты, оптимизировав размеры порций и исключив потребление пищи перед сном.
То же самое можно сказать и о чрезмерном потреблении кофе и спиртных напитков, а также о курении. Все они способны стать причиной жжения в грудной клетке, которое прекратится как только их потребление будет сведено в рамки разумного. Важно понимать, что оно не является нормой и его появление — повод для визита к врачу.
Ряд причин связан с заболеваниями сердечно-сосудистой системы, характеризующихся неспособностью сосудов обеспечить сердце достаточным объёмом кислорода. Такое происходит при ишемии, проявляющейся местным снижением кровоснабжения вследствие сужений или закупорки артерий, из-за чего страдает самый важный орган человеческого организма.
Не стоит забывать о факторах неврологического характера, когда жжение возникает из-за компрессии или поражения нервного окончании или в стрессовых ситуациях, при нервно-психических расстройствах. Помимо этого, его могут вызвать патологические состояния, характеризующиеся поражением бронхиальной слизистой или трахеи.
Заболевания, провоцирующие жжение в грудной клетке
Только врач, располагающий всем необходимым для диагностики, можно выявить причину жжения в грудной клетке посередине, справа или слева. Не стоит заниматься самодиагностикой, поскольку она чревата риском осложнений.
Резкая боль и жжение в грудной клетке в области сердца может быть признаком его тяжёлого состояния, которое требует немедленного оказания медицинской помощи. Подобное возникает при следующих заболеваниях:
- Стенокардия — клинический синдром, развивающийся во время стресса или физических нагрузок (нередко — после приёма пищи). Характеризуется болевой симптоматикой, отдающей в нижнечелюстную, шейную, плечевую и лопаточную область. Приступ длится около десяти‒пятнадцати минут и исчезает после приёма фармакологических препаратов, содержащих тринитрат глицерина. Они известны под названием «нитроглицерин»;
- Инфаркт миокарда — одна из форм ишемического некроза сердечной мышцы, развивающаяся по причине дефицита её кровоснабжения. Помимо жжения характеризуется болевой симптоматикой жгучего характера, иррадиирущей в левую верхнюю конечность, лопаточную область, нижнюю челюсть, а также холодным потом, ощущением страха;
- Миокардит — воспалительные процессы сердечной мышечной оболочки инфекционного, аллергического или ревматического характера. Проявляется одышкой, отёками ног, увеличением вен на шее, болевой симптоматикой в сердце, аритмией.
Специалисты выделяют ряд заболеваний печени и желчевыводящих путей, симптоматика которых проявляется ощущением жжения в грудине. К ним относят:
- Невоспалительные болезни печени, характеризующиеся нарушением обменных процессов и некрозом печёночных клеток — гепатоз;
- Диффузными воспалениями печёночной ткани вследствие воздействия токсинов или инфекций — гепатит;
- Хроническим патологическим состоянием, при котором паренхиматозная ткань печени перерождается в фиброзную, — цирроз.
Другие клинические проявления при вышеперечисленных болезнях заключаются в следующем:
- Тупая боль, которая не изменяется при движениях тела и не усиливается при изменении его положения;
- Жжение с правой стороны грудины и иррадиация боли в лопаточную и шейную области;
- Жёлтый налёт на языке и привкус горечи во рту.
Такое явление, как изжога, всегда приводит к ощущению жжения и болевой симптоматике из-за раздражения стенок пищевода желудочным соком. Что касается заболеваний, одним из симптомов которых является жжение в груди, то они следующие:
- Эзофагит — характеризуется воспалительными процессами стенок пищевода, которое может быть острым и хроническим. Помимо жжения проявляется чувствительностью пищевода к горячей и холодной пище, ярко проявленной болевой симптоматикой, отдающей в область шеи и спины, расстройством функции глотания из-за боли и изжогой;
- Кишечная колика — спазмы стенок кишечника, отличающиеся серьёзной болевой симптоматикой. Проявляется сильной режущей или колющей болью;
- Язвенная болезнь желудка — хроническое заболевание с частыми рецидивами, характеризующееся язвами желудочных стенок. Протекает с ремиссиями и обострениями, характеризуется болевой симптоматикой и жжением в эпигастральной области под мечевидным отростком. Боли локализуются с левой стороны от центра, иногда — справа, отдавая в лопаточную, поясничную и грудную области с правой стороны;
- Гастрит — одно из наиболее распространённых заболеваний органов ЖКТ, характеризующееся воспалительными процессами желудочной слизистой. Его признаки отличаются внезапным появлением при приёме НПВС, ошибок в диете. Они проявляются жжением, отрыжкой, тошнотой, рвотой, учащением стула;
- Панкреатит — воспалительные процессы поджелудочной железы. Могут быть острыми и хроническими, проявляются нестерпимыми болями, в подрёберье со стороны поражения; иногда боль опоясывает туловище.
Является болевым синдромом, развивающимся вследствие поражения межрёберных нервов вследствие различных причин, начиная с компрессии и заканчивая инфицированием или интоксикацией. Этот синдром является признаком того, что у пациента имеются заболевания органов грудной стенки, средостения, спинного мозга. Клинические проявления следующие:
- Боль острого пронизывающего характера, локализующаяся в грудине и опоясывающая торс пациента — прострел;
- Её иррадиация в лопаточную, сердечную и эпигастральную область;
- Бледность или гиперемия кожных покровов;
- Болевые приступы продолжительностью не более трёх минут;
- Усиление жжения при кашлях, наклонах или вдохах.
Острое воспалительное инфекционное поражение лёгких, которое может быть крупозным или очаговым. Симптоматика первого заключается в наличии кашля, резкого повышения температуры, жжения и боли в грудине, слабости. Что касается второго, то его начало мало заметно, появляется после перенесённых острых респираторных заболеваний. Клинические проявления помимо болей на вдохе, одышка, цианоз, мокрый кашель.
Стойкое искривление позвоночного столба вбок относительно своей оси. Жжение в груди возникает из-за того, что при этом заболевании происходит истирание межпозвонковых дисков и компрессия нервных окончаний, что и провоцирует серьёзный дискомфорт.
Воспалительные процессы скелетных мышц, расположенных между рёбрами. При пальпации болевая симптоматика проявляется по ходу всего межрёберного промежутка. Специалисты выделяют три болевые точки: позвоночный столб, грудина и её боковая поверхность. Помимо этого, бывают отёки поражённой части, покраснение или, наоборот, побледнений кожи, воспаления горла, кашель и головная боль.
К какому врачу обратиться при жжении в груди?
Регулярные повторы данного симптома — повод для обращения к терапевту. Он проведёт осмотр, осуществит сбор анамнеза, задаст интересующие его вопросы — и либо назначит лечение, либо направит к:
- гастроэнтерологу — при подозрении на заболевания ЖКТ;
- ортопеду — при подозрении на остеохондроз;
- неврологу — при подозрении на остеохондроз;
- кардиологу — при подозрении на заболевания сердечно-сосудистой системы.
Они, в свою очередь, назначат диагностические исследования, позволяющие точно поставить диагноз.
Как проходит диагностика?
Для того, чтобы диагностировать симптом, врачу достаточно провести опрос и услышать жалобы больного. Диагностировать заболевание, вследствие которого он возникает, можно проведя комплексные исследования. Прежде всего проводятся осмотр пациента и сбор анамнеза, после чего назначают лабораторные исследования крови и урины, развёрнутый анализ крови, определение гормонального фона. Помимо этого, назначают аппаратные исследования, подбор которых осуществляют исходя из предварительных исследований. Это может быть:
- Рентгенография грудины;
- УЗ-сканирование внутренних органов грудной полости;
- Электрокардиография;
- Гастроэнтерологические исследования.
Профилактические мероприятия
Для того, чтобы исключить развитие этого неприятного симптома, нужно предпринимать ряд мер:
- Своевременно и правильно лечить воспалительные процессы;
- Правильно питаться, минимизировать потребление солёной, острой, чрезмерно жирной пищи;
- Вести активный образ жизни;
- Избегать стрессовых ситуаций;
- Соблюдать режим дня, отвести достаточное количество времени на сон;
- Регулярно проходить профилактические осмотры.
Не забывайте: жжение в грудине может быть признаком серьёзных заболеваний. Его возникновение — повод для обращения за профессиональной медицинской помощью!
Читайте также:

