Боль под глазом на скуле что это может быть
Обновлено: 01.05.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Онемение лица: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Онемение лица происходит при нарушении чувствительности рецепторов кожи и мышц к воздействию различных импульсов. Этот симптом может развиваться постепенно или появиться внезапно. Нарушение чувствительности лица описывают как жжение, покалывание, иногда боль, а в некоторых случаях как полное отсутствие ощущений. При онемении лица может поменяться цвет кожи над пораженным участком в виде бледности или покраснения.
В тяжелых случаях нарушение чувствительности сопровождается снижением двигательной функции мышц лица.
Разновидности онемения лица
Любое внешнее воздействие, будь то тепло или холод, легкое прикосновение или сильное нажатие, ведет к активации рецепторов кожи и мышечных структур. Каждый рецептор связан с определенным типом нервных волокон, передающих конкретный вид чувствительности (ощущение давления на кожу, вибрации, растяжения кожи, а также температурная чувствительность). В рецепторе образуется импульс, который по нервным волокнам с высокой скоростью направляется в нервные узлы, представляющие собой совокупность чувствительных нейронов. Здесь происходит первичная обработка информации для активации жизненно важных рефлексов. В дальнейшем импульс идет в головной мозг, где в специальных нервных центрах обрабатывается, и человек чувствует боль, давление, вибрацию и т.д. Таким образом, мы можем говорить о следующих разновидностях нарушения чувствительности:
- Нарушение поверхностной чувствительности возникает при поражении рецепторов (температурных, тактильных, болевых и т.д.) и нервных волокон кожи лица.
- Нарушение глубокой чувствительности возникает при поражении рецепторов и нервных волокон мышц лица.
- Нарушение сложных видов чувствительности. Подобный вид нарушения возникает при поражении коры головного мозга. Отсутствует узнавание двух различных раздражителей, которые одновременно воздействуют на кожу, или человек не может определить место прикосновения.
Это происходит из-за сдавливания нервных волокон и временного нарушения проводимости импульса. Появляется ощущение жжения и покалывания в пораженной области. Частичная потеря чувствительности наблюдается при длительном нахождении на холоде из-за спазма сосудов. После постепенного согревания кожи чувствительность восстанавливается.
Однако онемение лица может быть симптомом серьезного заболевания.
Острое нарушение мозгового кровообращение, или инсульт – частая причина внезапного онемения лица в сочетании с нарушением мимической активности. Происходит кровоизлияние или закупорка тромбом (кровяным сгустком) сосудов головного мозга, развивается острый дефицит кислорода и повреждение нейронов с нарушением их функций. Симптомы развиваются неожиданно, иногда сопровождаются головной болью.
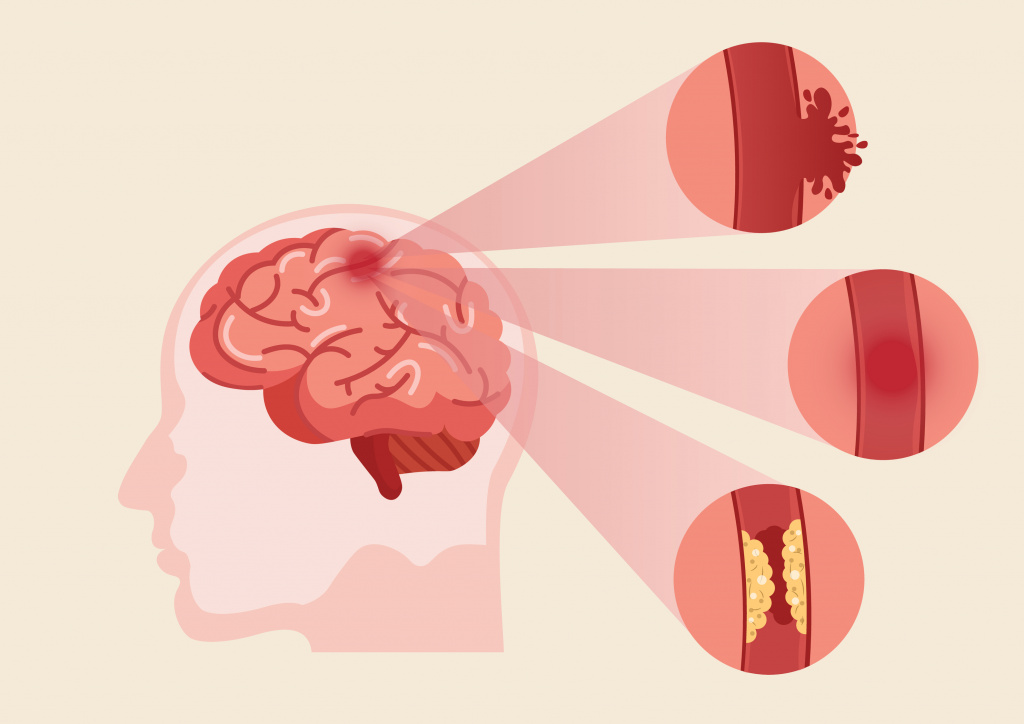
Основными признаками инсульта являются: онемение лица, конечностей с одной или двух сторон, внезапная слабость, нарушение речи (невозможность четко выговорить слова), опущение уголка / уголков рта, раскоординация движений. При появлении этих симптомов необходимо срочно обратиться за медицинской помощью.
Аневризма сосудов головного мозга может быть причиной онемения лица при сдавлении нервных волокон и чувствительных центров головного мозга. Обычно развивается постепенно, в дебюте заболевания симптомы могут вовсе отсутствовать. Онемение сначала затрагивает одну область лица (например, периоральную), а при дальнейшем росте аневризмы площадь поражения постепенно расширяется. Также могут изменяться ощущения: от покалывания, жжения вначале – до полного отсутствия ощущений впоследствии.
Существует опасность разрыва аневризмы сосуда головного мозга, в этом случае симптомы схожи с признаками инсульта и появляются быстро.
Неврит тройничного нерва часто сопровождает воспалительные заболевания полости рта (кариес, пародонтит), уха (отиты), околоносовых придаточных пазух носа (гайморит, фронтит, этмоидит), околоушных желез (паротит). Происходит раздражение ветвей тройничного нерва, которое чревато онемением соответствующих зон лица.
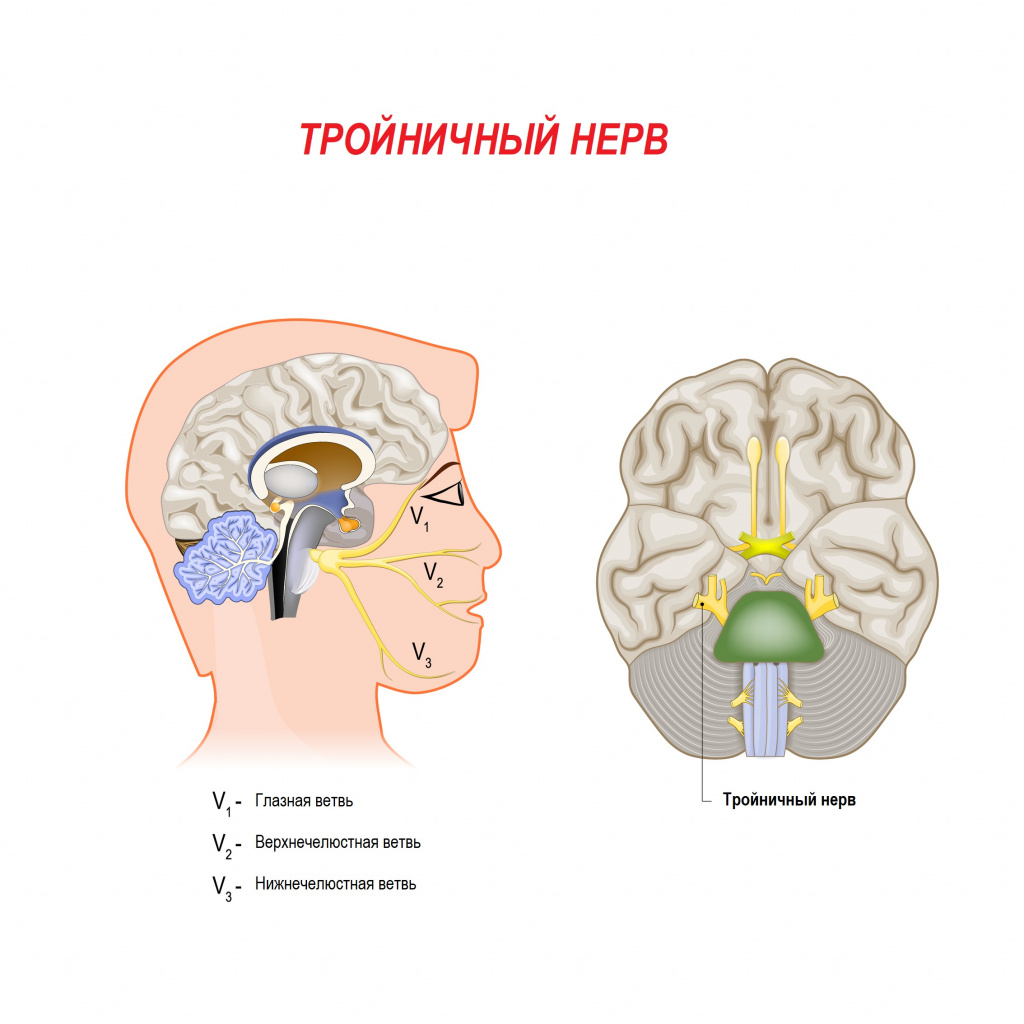
Нарушение чувствительности при повышенном тонусе жевательных мышц возникает из-за сдавления ветвей тройничного нерва мышечными волокнами. Гипертонус жевательных мышц характерен для поражения височно-нижнечелюстного сустава при артритах и артрозах, неправильно подобранных брекетах, некоторых заболеваниях глотки, например при паратонзиллярном абсцессе.
Сахарный диабет – при этом заболевании нарушается процесс утилизации глюкозы из крови, что приводит к повреждению сосудистой стенки и нарушению питания нервных пучков. При отсутствии поддерживающей терапии может наблюдаться покалывание и частичная потеря чувствительности тех зон, где нарушено кровоснабжение.
Онемение лица при рассеянном склерозе возникает вследствие демиелинизации (исчезновения наружной оболочки) нервных волокон тройничного нерва. Часто онемению предшествует выраженная боль не только в области лица, но и в конечностях.
Опухоли головного мозга и его оболочек приводят к нарушению чувствительности в области лица вследствие сдавления сосудисто-нервных пучков или прорастания в них опухоли.
К каким врачам обращаться при онемении лица?
При онемении лица следует обратиться к неврологу или терапевту. В некоторых случаях может потребоваться консультация отоларинголога, эндокринолога, стоматолога.
Диагностика и обследования при онемении лица
В зависимости от предполагаемой причины, вызвавшей онемение лица, могут потребоваться следующие лабораторно-инструментальные исследования:
-
клинический анализ крови;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боли в области лица (лицевые боли) - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Лицевые боли могут иметь в своей основе заболевания различных органов или систем или возникать из-за поражения нервных волокон (в первую очередь черепно-мозговых нервов).
Отдельно от этих двух групп рассматривают боли, четкую причину которых иногда выявить не удается. Они носят название персистирующих идиопатических, или атипичных, болей.
Диагностируют лицевые боли, вызванные поражением ветвей черепных нервов (нейрогенные), и боли, вызванные заболеваниями органов или систем (соматогенные).

при которой поражаются ветви тройничного нерва, характеризуется жгучей болью, которая носит приступообразный характер и усиливается при любых движениях рта (жевании, открывании), напряжении мимических мышц (улыбка, гримаса). Наиболее часто она концентрируется в точках выхода ветвей тройничного нерва (в области бровей и крыльев носа) и может сопровождаться тиком. Часто отмечается усиленное слезотечение. В области болевой точки возникает чувство жжения, распирания, кожа краснеет или бледнеет. Приступ можно спровоцировать надавливанием на определенные точки. Иногда на лице выявляются участки с повышенной или пониженной чувствительностью.
Считается, что чаще всего такие боли возникают из-за компрессии ветвей тройничного нерва в узких костных каналах черепа сосудами, образующими петли вокруг нерва. В ряде случаев сжатие нерва в небольших костных каналах верхней челюсти происходит из-за отека окружающих тканей вследствие частых ринитов или хронического воспаления в области зуба. Нерв может сдавливать разрастающаяся опухоль. Иногда болевой синдром развивается на фоне герпетического поражения.
При сжатии нерва в области подглазничного канала боль может возникать в области глазниц и бровей. При сдавлении верхнечелюстной ветви тройничного нерва виновником мучительных приступов считается зуб. Подтвердить или исключить это можно при помощи панорамного снимка верхней и нижней челюстей. Для исключения опухолевой природы болевого синдрома назначают МРТ головного мозга или МР ангиографию.
Безопасное и информативное сканирование структур головного мозга для диагностики его патологий.
Боль в скуле наблюдается при травматических повреждениях, остеомиелите, невралгиях, бруксизме, миофасциальном синдроме, стоматологических и отоларингологических заболеваниях, некоторых вариантах головной и лицевой боли. Бывает тупой, острой, кратковременной, продолжительной, ноющей, распирающей, дергающей, стреляющей. Нередко возникает вследствие иррадиации, сочетается с болями в соседних анатомических структурах. Причину симптома устанавливают по данным опроса, стоматологического и отоларингологического осмотра, дополнительных исследований. Лечебные мероприятия включают обезболивание, этиопатогенетическую терапию, оперативные вмешательства.
Почему болит скула
Травматические повреждения
Самой частой травмой скуловой области является ушиб. Возникает в драках, реже – при падении или ударе о твердую поверхность (например, дверной косяк). Боль умеренная, быстро утихает. Наблюдаются локальный отек и гиперемия, возможны ссадины. Открывание рта не затруднено, речь не изменена. Все симптомы исчезают в течение нескольких дней или 1-2 недель.
При переломе скуловой кости боль очень острая, интенсивная. Выявляются кровоподтеки, отечность быстро распространяется на прилежащие отделы лица. Отмечаются боли при попытке открыть рот, онемение части щеки, крыла носа и верхней губы, иногда – диплопия. При нарушении целостности гайморовой пазухи развиваются носовые кровотечения, возможна подкожная эмфизема. При смещении отломков в области скулы прощупывается ступенька.
Скуловая кость участвует в образовании стенки орбиты. При повреждении костной стенки глазницы наряду с перечисленной выше симптоматикой обнаруживается ограничение подвижности глазного яблока, нарушения зрения, подкожная эмфизема, экзофтальм или эндофтальм. Травмы орбиты также могут сопровождаться двоением в глазах, косоглазием, в тяжелых случаях – слепотой.
Остеомиелит
Сильная дергающая, пульсирующая боль в скуле может быть следствием посттравматического остеомиелита. Заболевание развивается после открытого перелома, операции на скуловой кости и близлежащих тканях. Рана становится отечной, ее края краснеют. Наблюдаются гноетечение, интоксикация, общая гипертермия. После вскрытия гнойника боли и воспаление стихают, в зоне раны образуется свищевой ход.
Невралгии
Жгучие, стреляющие боли в скуле, напоминающие электрический разряд, характерны для поражения второй ветви тройничного нерва. Болевые ощущения распространяются от боковой части лица к центру, захватывают верхнюю часть щеки, верхнюю челюсть, верхнюю губу, слизистую носа. Приступы невралгии длятся до 2 минут, неоднократно повторяются, заставляя пациентов замирать на месте.
У больных ганглионитом крылонебного узла преобладают интенсивные прозопалгии в зоне скулы, глаза, твердого неба и основания носа, но симптом никогда не бывает четко локализованным, поскольку большое количество нервных ветвей обуславливает распространение болезненности на соседние отделы лица, десны, зубы, иногда – затылок, шею, висок и ухо. Отличительной особенностью патологии является выраженная вегетативная симптоматика: слезотечение, гиперсаливация, гиперемия и отечность половины лица.
Иногда причиной иррадиирующей боли в скуле становится ганглионит коленчатого узла, хотя для этого варианта ганглионеврита более типична боль в ухе с иррадиацией в затылок, лицо и шею. Болевые ощущения носят приступообразный характер, у ряда пациентов сочетаются с невритом лицевого нерва.

Поражение мышц
У больных бруксизмом двухсторонние ноющие боли в скулах обусловлены перенапряжением жевательных мышц во время повторяющихся ночных эпизодов скрежетания зубами. Возможны сонливость, головная и зубная боль, болезненность в области челюстей. Часто наблюдаются сколы, трещины, гиперестезия и патологическая стираемость зубов. При миофасциальном синдроме боли нарастают постепенно, являются следствием постоянного напряжения мышц при сжимании челюстей на фоне перегрузок, стрессовых ситуаций, невротических расстройств.
Стоматологические патологии
Иррадиация в скулу отмечается при поражении верхних премоляров и моляров с соответствующей стороны. В отдельных случаях боль в скуле настолько ярко выражена, что превалирует над болевыми ощущениями в области зубов. Симптом может наблюдаться после удаления зуба, при альвеолите, пульпите, периодонтите. При глубоком кариесе самопроизвольно не возникает, связан с попаданием пищи в кариозную полость.
Отоларингологические заболевания
Гайморова пазуха расположена в теле верхнечелюстной кости. Ее стенка граничит со скуловой костью, что обуславливает распространение болей на скулу при поражении данного синуса. Симптом появляется при следующих заболеваниях:
- Острый гайморит. Наблюдаются распирающие боли в проекции пазухи, скулы, корня носа и области лба, усиливающиеся при ощупывании. Выявляются интоксикационный синдром, повышение температуры, заложенность носа.
- Аэросинусит. Аналогичная локализация болезненных ощущений отмечается при аэросинусите (в случае, если поражается верхнечелюстная пазуха), но гипертермия и интоксикация присоединяются только при вторичном инфицировании.
- Острый пансинусит. Характерна яркая клиническая картина. Возникают ознобы, фебрильная температура, выраженная интоксикация. Общее состояние тяжелое. Боли со щеки и скулы распространяются на надбровья, орбиты, темя и затылок, иногда отдают в нижнюю челюсть, сочетаются с постоянной разлитой головной болью, при продолжительном течении дополняются прогрессирующими неврологическими расстройствами (бессонницей, слабостью, парестезиями).
Кроме того, острые распирающие болевые ощущения в скуле типичны для одного из орбитальных осложнений синусита – остеопериостита глазницы. Распространение воспалительного процесса на нижненаружную стенку глазницы обуславливает вовлечение скуловой кости. Наряду с симптомами гайморита обнаруживаются значительный отек периорбитальной клетчатки, экзофтальм, смещение и ограничение подвижности глаза.
Другие причины
Головные боли с возможной иррадиацией в скулу наблюдаются при заболеваниях с окончательно не выясненной этиологией – кластерной головной боли и пароксизмальной гемикрании. Иногда эпицентр болезненных ощущений в скуле с распространением на другие участки отмечается при атипичной лицевой боли. Болевой синдром психогенного генеза на фоне стрессов или переутомления формируется у эмоционально неустойчивых, мнительных людей. В ряде случаев симптом обнаруживается у пациентов с ипохондрией, возникает при бредовых и галлюцинаторных расстройствах.
Диагностика
Причину болей в скуле определяет челюстно-лицевой хирург. По показаниям пациента направляют к отоларингологу, неврологу, другим специалистам. В ходе опроса устанавливают время и обстоятельства появления симптома, динамику его развития, наличие других проявлений, указывающих на характер и локализацию патологического процесса. В рамках стоматологического осмотра исключают болезни зубов.
При определении этиологии невропатических болей важную роль играют исследование триггерных точек, специальные пробы (например, с дикаином и адреналином при ганглионите крылонебного узла). Для уточнения диагноза назначают следующие процедуры:
- Рентгенография. Рентгенологическое исследование скуловой кости, орбиты или гайморовой пазухи применяется при травмах, остеомиелите, гайморите, пансинусите. Позволяет установить вид и тяжесть патологии, определить необходимость назначения дополнительных методик или тактику лечения.
- Другие методы визуализации. Используются на заключительном этапе обследования при неоднозначных данных рентгенографии. Предоставляют детальную информацию о локализации, особенностях и распространенности патологического очага.
- Отоларингологическое обследование. Показано при ЛОР-заболеваниях. Может включать переднюю риноскопию, диагностическую пункцию и зондирование гайморовой пазухи.
- Лабораторные анализы. Для воспаления характерен лейкоцитоз со сдвигом влево, повышение СОЭ. При гнойных процессах по результатам посева материала на питательные среды определяется возбудитель, устанавливается антибиотикочувствительность.

Лечение
Консервативная терапия
Для устранения интенсивного болевого синдрома применяют анальгетики. Перечень других лечебных мероприятий определяют в зависимости от особенностей патологического процесса:
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль в области виска: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Боль в области виска является одной из наиболее распространенных жалоб, которая приводит пациентов к врачу.
В костных структурах черепа и тканях головного мозга болевая чувствительность незначительная, поэтому основными источниками боли являются сосуды, мозговые оболочки и черепно-мозговые нервы.
Разновидности боли в области виска
Согласно Международной классификации головной боли 3 (2013 г.), все головные боли подразделяются:
- на первичные боли, не связанные с заболеваниями головного мозга и других структур головы и шеи;
- вторичные боли, связанные с другими заболеваниями;
- болевые краниальные невропатии, другие лицевые и головные боли.
Артериальная гипертензия является одной из частых причин головной боли в области затылка и висков. При повышении давления возникают приступы головной боли, которые могут сопровождаться тошнотой, рвотой, «мушками» перед глазами.
Головная боль напряжения – одна из распространенных причин обращения к неврологу и терапевту. Пациенты характеризуют ее как сжимающую, давящую.
Головная боль напряжения нарушает качество жизни и работоспособность, несмотря на то, что считается доброкачественной и не несет за собой тяжелых последствий.
Для мигрени характерна локализация боли в височно-лобно-глазничной области и приступообразный характер течения.
Если боль не приступообразная, то это не мигрень. Приступы могут быть как с одной стороны головы, так и с обеих, а также менять свою локализацию (справа-слева).
Приступ головной боли может возникнуть в любое время суток, чаще – во время ночного сна под утро или после пробуждения. Боль носит пульсирующий, распирающий характер, с постепенным нарастанием интенсивности в течение нескольких часов. Перед началом приступа возможна так называемая аура (предвестники боли, они индивидуальны, однако часто описываются как нарушение зрения, речи, головокружения). Боль усиливается при ярком свете, от громких звуков и других раздражителей вплоть до изменения положения головы. Приступ может длиться до нескольких суток.

Периодическая мигренозная невралгия Гарриса – характеризуется внезапным появлением боли в области глаза с одной стороны и распространением на височную, лобную и скуловую области, а иногда даже на шею.
Боль жгучая, режущая, распирающая, сопровождается покраснением глаза и слезотечением с болезненной стороны. Некоторые пациенты испытывают ощущение «выпирания глаза из орбиты». Для всех этих приступов характерна определенная сезонность или периодичность. При этом продолжительность приступа составляет от 6–8 недель до 3 месяцев.
Боль в области виска может возникать сразу после употребления холодной воды или мороженого вследствие спазма артерий. В этом случае боль ломящая, сжимающая, иногда пульсирующая.
Холодовая боль возникает у лиц с повышенной чувствительностью к холодовому раздражителю и с высокой реактивностью организма.
«Сосисочная» головная боль (у англоязычных авторов – hot dogs headache) возникает при употреблении в пищу продуктов, содержащих пищевые добавки типа нитрата натрия. В процессе химической реакции в организме нитрат превращается в нитрит, который обладает вазомоторным действием (контролирующим процесс сокращения и расслабления мышечной оболочки стенок кровеносных сосудов, а, следовательно, и просвета кровеносных сосудов), и чувствительные люди могут ощущать боль в лобно-височной области.
Похожий эффект иногда проявляется при употреблении блюд китайской кухни («головная боль китайского ресторана»), где достаточно часто применяют мононатрия глутамат.
Гигантоклеточный артериит является самым распространенным в мире системным васкулитом, поражающим крупные сосуды. Излюбленная локализация этого заболевания – височная артерия. Чаще всего боль интенсивная, сопровождается ограничением функции соответствующего височно-нижнечелюстного сустава, нарушением зрения с постепенным его снижением, определяется уплотненная артерия в области виска.
При воспалительных заболеваниях уха возможны боли в височной и околоушной области, которые сопровождаются повышением температуры, покраснением, отеком в области уха, гнойным отделяемым из уха.
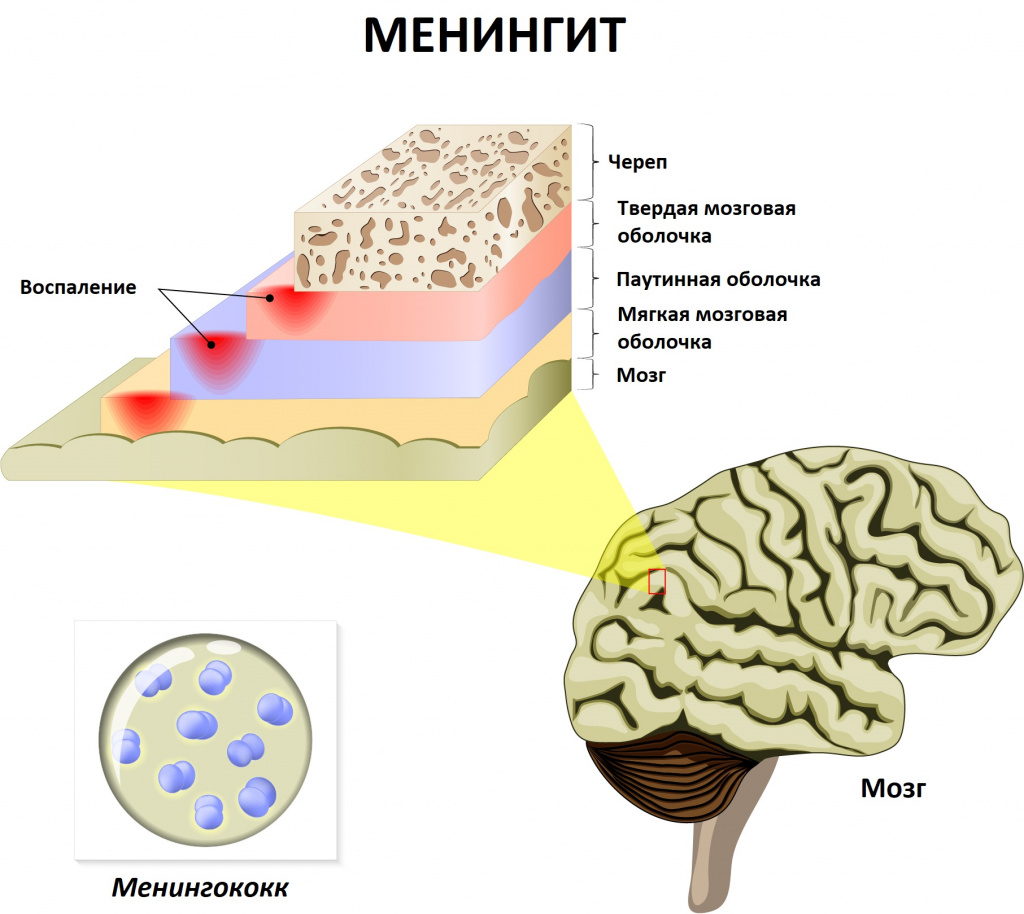
Менингит развивается при попадании инфекционного агента в оболочки мозга с последующим воспалительным процессом.
Головная боль внезапная, резкая, диффузная, преобладает в лобно-височных областях, иногда сопровождается рвотой.
Невралгия ушно-височного нерва часто возникает после воспалительного процесса или травматического поражения околоушной железы. Для нее характерна жгучая, пульсирующая боль в области наружного слухового прохода, виска, височно-нижнечелюстного сустава, отдающая в нижнюю челюсть. Боль сопровождается повышенным слюноотделением, покраснением кожи над пораженным участком. Приступы провоцируются едой и курением.
Невралгия ушного узла проявляется приступами жгучих болей в височной области продолжительностью от нескольких минут до часа. Может сопровождаться заложенностью уха и повышенным слюнотечением.
При высотной (горной) болезни происходит изменение тонуса артерий в связи со сниженным давлением кислорода и изменением барометрического давления. Головная боль сопровождается одышкой, сердцебиением, нарушением зрения.
Боль уменьшается при прикладывании к вискам холода и употреблении прохладной воды.
Травматическое поражение височной области может быть причиной болей. Сюда входит широкая группа патологий: перелом височной кости, вывих височно-нижнечелюстного сустава, ушиб мягких тканей.
Субарахноидальное кровоизлияние возникает по разным причинам, например, в результате разрыва аневризмы сосудов мозга человек ощущает как бы сильный удар в голову, разливание в голове горячей жидкости, сильное стягивание, а потом распирание. Боль может вначале локализоваться в соответствующем отделе головы – в височной области при разрыве аневризмы внутренней сонной артерии.
Поражение височно-нижнечелюстного сустава (как воспалительное – артрит, так и не воспалительное – артроз, нарушение прикуса) может сопровождаться болью в околоушной и височной области. При движении нижней челюсти могут возникать хруст и пощелкивание в суставе, боль усиливается при жевании и во время разговора.
К каким врачам обращаться при появлении болей в висках?
При появлении интенсивных и повторяющихся болей в висках необходимо обратиться за консультацией к специалисту.
Если боль сохраняется после приема обезболивающих или другого симптоматического лечения, ранее назначенного врачом (например, для снижения артериального давления), и нет признаков травмы, то следует обратиться к врачу-терапевту или педиатру . В зависимости от сопутствующих симптомов может понадобиться консультация невролога, ревматолога, отоларинголога, офтальмолога. В случае предшествующей травмы необходимо обратиться к травматологу или хирургу для исключения тяжелой травмы.
Диагностика и обследования при болях в висках
Список обследований назначает врач в зависимости от показаний. Примерный перечень исследований, который может быть назначен:
-
компьютерная томография головы;
Сканирование головного мозга, черепа и окружающих их тканей, позволяющее диагностировать различные патологии.
Челюсть может болеть возле уха справа или слева, обычно пациентам больно жевать и говорить, иногда патология сопровождается повышением температуры тела. Боль может возникать только при нажатии или в состоянии покоя, быть жгучей или ноющей. Комбинаций болевого синдрома много, и каждый указывает на специфическое поражение. Поэтому врачи сперва проводят детальный опрос больного, а уже после него назначают дополнительные клинические и лабораторные исследования – МРТ, рентгенографию, общий анализ крови.

К какому врачу обратиться, если болит челюсть возле уха
При появлении неприятных ощущений и боли в районе уха, скулы и челюсти нужно определить, к какому врачу следует обратиться за консультацией. Заболевание, вызвавшее болевой синдром в зоне челюсти, может лечиться отоларингологом, хирургом либо стоматологом:
- Лечением боли, вызванной заболеванием мягких тканей лица, занимается хирург.
- Если болевой синдром возник вследствие воспаления лимфоузлов, ушей, носовых пазух, гортани или миндалин, инфекционных заболеваний, нужно обратиться к отоларингологу.
- Если боль в челюсти около уха, проявляющаяся при жевании, вызвана воспалительным процессом в деснах или зубах, избавиться от патологии поможет стоматолог.
- На лечении заболеваний височно-челюстного сустава, зубочелюстного аппарата, флегмон и абсцессов специализируются челюстно-лицевые хирурги и хирурги-стоматологи.
- Болевую симптоматику в лицевой области могут вызывать болезни периферической нервной системы. Для выявления воспаления или патологии нервных волокон следует обратиться к неврологу.
Самостоятельно определить, что стало причиной болевого синдрома, сложно. Следует записаться на прием к терапевту, который изучит клиническую картину и перенаправит пациента к нужному доктору.
Если челюсть заболела резко и очень сильно, необходимо незамедлительно вызывать скорую помощь. Такая симптоматика может указывать на вывих или даже перелом.
Почему может болеть челюсть возле уха в зависимости от локализации боли
Боль, локализованная в области верхней челюсти, может быть спровоцирована гайморитом. Недуг развивается на фоне травм черепа и носа, длительного переохлаждения, пульпита и пародонтита. Определить гайморит можно по следующим признакам: заложенность носа (обычно одной ноздри), отделение густой слизи или гноя при сморкании, гнусавый голос, повышенная температура тела.

Зона максимальной болевой чувствительности обычно располагается возле носа, но в запущенных случаях боль может распространиться на все лицо. Иногда болезнь поражает придаточные пазухи с обеих сторон, но чаще всего носит односторонний характер. Если у пациента болит челюсть только возле уха слева, и ему не больно жевать на правой стороне, значит, воспаление развивается в пазухах, расположенных слева.
И в верхней, и в нижней челюсти боль возникает по таким причинам:

- Остеомиелит – воспаление челюсти. Развивается вследствие непрофессионального лечения гайморита, удаления зубов, установки импланта либо проведения синус-лифтинга. Недуг сопровождается повышением температуры, боль может незначительно отдавать в левую или правую нижнюю челюсть.
- Гингивит – воспалительный процесс в мягких тканях десен. Для этой болезни характерны ноющая боль и кровоточивость десен. Дополнительными симптомами являются незначительное повышение температуры и появление неприятного запаха изо рта.
- Альвеолит – воспаление зубной лунки после удаления зуба. Зона болевой иннервации небольшая, температура повышена.
- Поднижнечелюстной абсцесс, флегмона.
Боль в челюсти, возникающая при жевании и сопровождающаяся дискомфортом возле уха, может указывать на такие проблемы:
- Каротидиния. Синдром может развиться вследствие расслоения височной артерии и опухолей мягких тканей, раздражающих нервные окончания, расположенные рядом с сонной артерией. Болевые ощущения приступообразны, максимально интенсивная боль выражена в верхней челюсти, отдает в область уха, шеи и полости рта. При нажатии на боковую часть шеи и участок под кадыком возникает резкая острая боль.
- Невралгия ушного узла. Может развиться вследствие перенесенной ангины, гайморита и переохлаждения. Болезнь можно распознать по жгучей, приступообразной боли, которая зарождается в области виска, проходит через ухо и распространяется вплоть до нижней челюсти и области подбородка. Сильнее всего челюсть болит при нажатии под ухом, болевых ощущений внутри ротовой полости практически нет. Характерными симптомами недуга являются щелчки в ухе и повышение слюноотделения.
- Синдром эритрооталгии. Может возникать в результате шейного спондилеза, функциональных нарушений в работе височно-нижнечелюстного сустава и поражения таламуса. При синдроме сильно болит ухо с левой стороны или справа, челюсть ноет слабее. Нередко болевой синдром затрагивает затылок и лобную зону.
Описание болезней, вызывающих боль в области челюсти и уха при жевании
Болевые ощущения в челюсти возле уха могут возникать по причинам стоматологического, хирургического и неврологического характера. Лечение назначается с учетом провоцирующего фактора, локализации и характера боли, сопутствующих симптомов.
Стоматологические заболевания
Ноющая боль в скулах и челюсти может появиться после стоматологических манипуляций. Часто причиной боли становится некачественное удаление зуба мудрости, лечение кариеса либо сами запущенные кариозные процессы и протезирование. Челюстная боль такого происхождения обычно сопровождается отеком и воспалением в месте операции. Если она не проходит в течение нескольких дней с момента вмешательства, следует обратиться к более квалифицированному стоматологу для устранения врачебной ошибки.
Исключением, не требующим лечения, является ноющая челюстная боль слева и справа, вызванная ношением брекетов для исправления прикуса. Такую боль вызывает постоянное давление на челюстные кости, она является нормой и устраняется с помощью обезболивающих препаратов.
Боль, вызванная стоматологическими заболеваниями и патологиями, обычно носит пульсирующий характер и усиливается ближе к ночи. На фоне дентальных патологий может сильно опухнуть щека. Для устранения неприятной симптоматики необходимо избавиться от источника болезненных ощущений.
Боль при ОРВИ
Основным осложнением респираторных заболеваний является распространение инфекции по всему организму. Воспалительный процесс, как осложнение ОРВИ, может начаться в любой части тела – легких, кишечнике, коленях, боку, ротовой полости. Вот почему скулы и челюсть могут болеть при насморке и обычной простуде.
Если максимальная болезненность наблюдается между верхнечелюстной и нижнечелюстной дугой, причина чаще всего кроется в том, что из-за притока бактерий и вирусов воспалился суставной мешок. При данной патологии челюсть болит возле уха и не во время жевания, а постоянно.
При воспалении ушной раковины может болеть скула возле уха. Обычно более интенсивно болит именно ухо, а в челюсть боль только отдает. Такое воспаление часто сопровождается общим недомоганием и повышением температуры до 37,5–38 °C. На лечении людей с осложнениями респираторных заболеваний специализируются врачи-отоларингологи.
Болевые ощущения в результате лицевых травм
- Ушиб мягких тканей. Даже несильный ушиб мягких тканей без затрагивания костей сопровождается острым болевым приступом, отечностью и гематомой. Чтобы исключить вероятность перелома, который может не пальпироваться из-за того, что опухла щека, необходимо сделать рентген-снимок. Лечить последствия такой травмы следует в том случае, если симптомы не исчезли в течение нескольких дней.
- Вывих. Вывих может возникнуть не только из-за удара, но и из-за резкого открывания рта. При сильном вывихе даже простое жевательное и глотательное движение дается с большим трудом. После того как хирург визуально установит вывих, он сделает контрольный снимок, чтобы исключить перелом, а затем вправит его. Вывихи характерны только для нижней челюсти, поэтому и боль проявляется снизу.
- Перелом. При переломе возникает нестерпимая боль вокруг места травмы, распространяющаяся на все лицо. Пострадавшему требуется немедленная медицинская помощь в лечебном учреждении.
Опухоли
Ухо и челюсть с одной стороны могут болеть при формировании костной опухоли – как доброкачественной, так и рака. До появления специфической симптоматики наблюдается онемение в мышцах, слабовыраженные отеки, припухлости и дискомфорт в суставах. При наличии опухоли под тем же ухом, в области которого ноет челюсть, высока вероятность развития атеромы – доброкачественного новообразования. Атерому можно вылечить.
Дисфункция ВНЧС
Для заболеваний височно-нижнечелюстного сустава не характерен спонтанный болевой синдром, болевые ощущения проявляются только при надавливании или оказании нагрузки на сустав. При дисфункции ВНЧС человеку больно пережевывать пищу, говорить, зевать. Но диагностируют болезнь по более явным признакам – щелчкам и хрусту сустава при пережевывании и разговоре, шуму в ушах.

Для суставных патологий характерно поражение одной стороны лица. Если при надавливании боль возникла в левом ухе и левой стороне челюсти, значит, заболевание развивается там же.
Как лечить болезнь и что можно сделать в домашних условиях
Устранить острую боль помогут анальгетики, но их прием не решит проблему, а лишь отсрочит повторное проявление симптома. Можно принять такие препараты: Анальгин, Кетанов, Димексид, Доларен.
Помимо медикаментозного лечения, показано применение народных средств, к примеру, при стоматологических заболеваниях можно полоскать рот содовым раствором (1 ч. л. соды на 1 стакан воды), а при воспалении – прикладывать к пораженной области теплые (не горячие) компрессы с ромашкой. Но перед применением любого народного средства нужно проконсультироваться с врачом, так как боль в челюсти может свидетельствовать об очень серьезной патологии, неправильное лечение которой может привести не только к осложнениям, но и к летальному исходу.
Варианты лечения в клинике:
- Вывих. Специалист вправит челюсть и наложит фиксирующую повязку.
- Ушиб. Врач назначит рентген для исключения перелома и наложит повязку.
- Перелом. Проводится шинирование, межчелюстная фиксация или остеосинтез титановыми платинами (при открытом переломе).
- Остеомиелит. Стоматолог удаляет больной зуб, вскрывает гнойные очаги и назначает медикаментозную терапию.
- Дисфункция ВНЧС. Лечение пациентов, у которых болит сустав челюсти около уха, не предусматривает хирургического вмешательства. Такую патологию можно эффективно лечить с помощью электрических импульсов. Для этого применяется специальный прибор – миостимулятор. Одна терапевтическая процедура длится около 40 минут. Помимо этого, назначаются медикаментозные препараты, массаж и иные мероприятия по усмотрению врача.
- Болезни ЛОР-органов. Проводится терапия с применением противовирусных, обезболивающих, антисептических препаратов.
- Воспаление суставного мешка, зубного нерва, невралгия. Показаны растирания, медикаментозная терапия, прикладывание компрессов на проблемную зону. Зубной нерв обычно удаляют, а каналы пломбируют.
Установить истинную причину болевого синдрома и назначить соответствующее лечение может только врач. Теоретические знания о возможных причинах и признаках заболеваний, провоцирующих дискомфортные болевые ощущения, могут лишь помочь пациенту правильно определить, к какому врачу необходимо идти.
Полезное видео о том, как снять болевой приступ и что делать, если болит челюсть возле уха:
Читайте также:

