Бледное лицо при загаре
Обновлено: 19.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бледность кожи: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Бледностью называют такое состояние, когда кожа человека становится светлее, чем обычно. Так называемое побледнение кожных покровов может быть как физиологической реакцией на стресс или погодные условия, так и симптомом развития тех или иных патологических процессов в организме.
Бледность кожи, сопровождающаяся быстрой утомляемостью, слабостью, головокружением, потерей аппетита и снижением веса, - весомый повод для обращения за медицинской помощью.
Разновидности бледности кожи
Общепринятой классификации бледности кожи не существует, поэтому специалисты ориентируются на причины, вызывающие данное состояние.
Возможные причины бледности кожи
Кожа может бледнеть под влиянием ряда факторов.
- Стресс. У некоторых людей психоэмоциональное напряжение, сильное волнение вызывает побледнение кожных покровов, что объясняется спазмом сосудов.
- Климат. Недостаток солнца чреват снижением выработки меланина и дефицитом витамина Д, которые не в последнюю очередь влияют на здоровье кожи.
- Возраст. С возрастом снижается эластичность кожи и сосудов, ухудшается кровоснабжение кожных покровов, и они бледнеют.
- Малоподвижный образ жизни вызывает замедление кровотока, в результате чего все органы, включая кожу, испытывают недостаток кислорода.
- Анемия – снижение уровня гемоглобина и количества эритроцитов, красных кровяных телец.
В группе риска - вегетарианцы, люди, придерживающиеся строгой диеты или злоупотребляющие алкоголем, беременные, пожилые люди, пациенты после операции на кишечнике.
Бледность кожных покровов – один из основных симптомов анемии, кроме того, пациенты отмечают ломкость волос и ногтей, сухость кожи, слабость, головокружение.
- Анемия может наблюдаться при хронической кровопотере у больных с язвенной болезнью и гинекологическими патологиями. По сути, любой воспалительный процесс в желудочно-кишечном тракте приводит к нарушению всасывания питательных веществ, что, в свою очередь, становится причиной анемии и авитаминоза.
- Болезни сердечно-сосудистой системы приводят к нарушению кровообращения в органах и тканях и снижению тонуса сосудов, в результате чего наблюдается бледность кожи.
- Снижение гормональной активности щитовидной железы влияет на всасывание железа в кишечнике, что вызывает анемию и бледность кожи.
- Интоксикация организма на фоне инфекционных заболеваний может вызывать побледнение кожных покровов.
- Онкологические заболевания часто сопровождаются бледностью кожи вследствие анемии. Опухоль может вызывать кровотечение или увеличивать потребление организмом железа и витаминов. Онкологические заболевания крови часто начинаются c анемии и выраженной бледности вследствие вытеснения нормальных клеток крови, в том числе эритроцитов, раковыми клетками.
- анемия;
- гастрит, язвенная болезнь желудка;
- болезни кишечника (колит, болезнь Крона, состояние после удаления части кишечника, болезнь Уиппла);
- хронические болезни почек;
- сердечно-сосудистые заболевания;
- цирроз печени;
- гипотиреоз;
- миома матки, эндометриоз, нарушения менструального цикла;
- геморрой;
- лейкоз.
Диагностика и обследования при бледности кожи
Тщательный сбор анамнеза с учетом всех жалоб пациента, осмотр и проведение дополнительной диагностики помогут установить точную причину бледности кожи.
-
Клинический анализ крови с развернутой лейкоцитарной формулой (для диагностики анемии).
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Депигментация кожи - причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Депигментация – это нарушение обмена меланина, при котором появляются участки неравномерно окрашенной кожи.
Меланин – это пигментное вещество, содержащееся в клетках кожи (меланоцитах), которое защищает организм от воздействия ультрафиолетовых лучей.
Основная проблема людей, страдающих депигментацией, – психологический дискомфорт, связанный с видом и локализацией белых пятен. Однако при выраженном недостатке меланина даже небольшое воздействие солнечных лучей может привести к ожогам.
Меланин придает окраску волосам, коже, радужной оболочке глаз. Различают ахромию – полное отсутствие меланина в коже и гипохромию – уменьшение количества меланина в меланоцитах.
Депигментация может быть врожденной. В таком случае речь идет об альбинизме, при котором меланин практически отсутствует в клетках кожи, ее производных и в радужной оболочке глаз.

Например, депигментация участков кожи после травм, термических и химических ожогов. Витилиго является еще одной разновидностью потери цвета кожи. Витилиго – это заболевание, которое характеризуется появлением участков депигментации разных форм и размеров. Они могут быть как единичными, так и множественными, чаще молочно-белого цвета. Очаги могут возникнуть на любом участке кожи, но чаще локализуются на коже век, периорбитальных областях, шее, в подмышечных впадинах, в области суставов. У части пациентов отмечают обесцвечивание волос в зонах депигментации. Редко появление пятен сопровождается зудом и шелушением.

Приобретенные депигментированные пятна в течение жизни могут оставаться одного размера, могут увеличиваться и сливаться друг с другом, некоторые могут исчезать, при этом появляются новые на других участках тела.
Чаще всего причиной депигментированных пятен на коже являются наследственные нарушения пигментного обмена.
К ненаследственным факторам возникновения белых пятен относятся: эндокринологические нарушения, аутоиммунные поражения, различные дерматологические заболевания, длительная стероидная терапия, посттравматическая депигментация, воспалительные процессы, дефицит железа и витамина В 12 .
Депигментация может быть единственным симптомом, а может быть следствием перенесенного кожного заболевания или травмы.
- альбинизм;
- витилиго;
- псориаз;
- аллергические реакции кожи;
- системные заболевания (например, системная красная волчанка);
- депигментация при меланоме;
- поствоспалительная депигментация;
- грибковые заболевания кожи;
- депигментация на фоне приема некоторых лекарственных препаратов.
При обнаружении участков кожи с недостаточным окрашиванием следует проконсультироваться с дерматологом. Депигментации могут сопутствовать различные неврологические нарушения, в таком случае потребуется консультация невролога и терапевта ( педиатра , если нарушения пигментации кожи возникли в детском и подростковом возрасте). По показаниям назначают консультации других специалистов.
В зависимости от типа нарушения пигментации и сопутствующих симптомов врач может назначить различные методы обследования.
Иногда достаточно визуального осмотра дерматологом и использования лампы Вуда (люминисцентной). Лампа необходима для дифференциальной диагностики депигментации с грибковыми поражениями кожного покрова. При дерматологических заболеваниях проводят соскоб с кожи.
Исследование используется в диагностике грибковых заболеваний кожи и ногтей. Особенности инфекции. Грибковые заболевания (микозы) кожи и ногтей – заразные заболевания, передающиеся от человека к человеку. Передача инфекции может произойти при непосредственном контакте с активным о.
При подозрении на более тяжелую патологию врач может назначить биопсию депигментированных участков кожи с гистологическим и цитологическим исследованием, когда изучают структуру кожи, определяют количество меланоцитов на участке гипопигментации, проводят поиск патологических элементов кожи.
При наличии показаний может быть назначен анализ крови для оценки гормонального фона. Исследуют уровень гормонов в крови: адренокортикотропного гормона (АКТГ) , тироксина – Т4 , трийодтиронина – Т3 , тиреотропного гормона – ТТГ , определяют в сыворотке крови уровень антител к тиреопероксидазе и антител к тиреоглобулину . Для поиска сопутствующей патологии исследуют уровень глюкозы крови натощак, функцию печени и почек (печеночных ферментов – АЛТ , АСТ , уровень билирубина , белка крови , уровень креатинина , мочевины ), проводят клинический анализ крови для исключения анемической гипопигментации. Для выявления сопутствующей аутоиммунной патологии целесообразно исследование на содержание в сыворотке крови антинуклеарных антител , антител к париетальным клеткам желудка .
Возможно назначение компьютерной томографии и магнитно-резонансной томографии для поиска опухолевидных образований головного мозга, приведших к нарушению пигментного обмена.
Безопасное и информативное сканирование структур головного мозга для диагностики его патологий.
При подозрении на аллергическую природу нарушения пигментации кожи проводят тесты для выявления аллергии и типа аллергена .
При сочетании депигментации с кожными новообразованиями требуется осмотр дерматологом для исключения злокачественного перерождения опухолей.
Целью лечения депигментированных пятен является улучшение качества жизни и психологического комфорта пациента.
Часто эти люди страдают из-за особенностей внешности и несоответствия стандартам красоты. Для решения этой проблемы необходимо замедлить прогрессирование заболевания или уменьшить активность патологического процесса. С этой целью при витилиго используют топические (местные, наружные) медикаментозные средства. В случае отсутствия эффекта назначают ультрафиолетовую терапию или облучение ультрафиолетовым эксимерным светом. Взрослым пациентам при неэффективности терапии могут назначить ПУВА-терапию с применением фотосенсибилизатора. При этом на тело наносят специальный препарат и затем проводят длинноволновое ультрафиолетовое облучение. Комплексная терапия помогает восстановить пигментацию в очагах витилиго и уменьшить площадь депигментированных участков.
На сегодняшний день эффективных методов терапии альбинизма не существует. Людям с этой патологией необходимо контролировать состояние кожи и зрения. Необходимо защищать кожу от солнечных ожогов и соблюдать рекомендации офтальмолога по защите глаз от солнечных лучей. Если депигментированные пятна возникли вследствие грибковой инфекции (например, лишая), необходимо провести полную дезинфекцию помещения и предметов, находящихся в пользовании больного, соблюдать правила гигиены. Врач в этом случае может назначить антимикотики (противогрибковые препараты), которые сокращают срок лечения и предотвращают рецидив.
При аллергической природе депигментации исключают аллерген, назначают гипоаллергенную диету и используют местные препараты для лечения кожной аллергии.
Лечение депигментации – долгий и кропотливый процесс.
Правильную терапию может назначить только дерматолог. Самостоятельное лечение чаще всего неэффективно, т. к. без определения истинной причины появления белых пятен на коже невозможно подобрать верную тактику лечения.
Динамику изменения формы и размера пятен можно фиксировать с помощью фотографирования. Оценку цвета и размеров пятен проводит лечащий врач. Во избежание возникновения депигментации, при солнечной погоде для защиты кожи следует использовать специальные крема с показателями фотозащиты SPF (Sun Protection Factor) от 30 и выше.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гиперпигментация кожи: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Гиперпигментация кожи – это различное по локализации, форме и размеру избыточное отложение пигмента меланина, приводящее к изменению цвета кожных покровов различной интенсивности.
Поверхностный слой кожи (эпидермис) представляет собой многослойный (пять слоев) эпителий. Наибольшее количество меланоцитов, главная функция которых - продукция меланина, находятся в базальном слое кожи (базальной мембране)
Формирование пигментных пятен во многом зависит от состояния базальной мембраны.

Разновидности гиперпигментации кожи
По механизму возникновения различают следующие виды гиперпигментации кожи:
- меланоцитарные – пигментация возникает за счет увеличения числа клеток меланоцитов;
- меланиновые – пигментация вызвана увеличением выработки и накопления меланина или снижением скорости обновления рогового слоя эпидермиса.
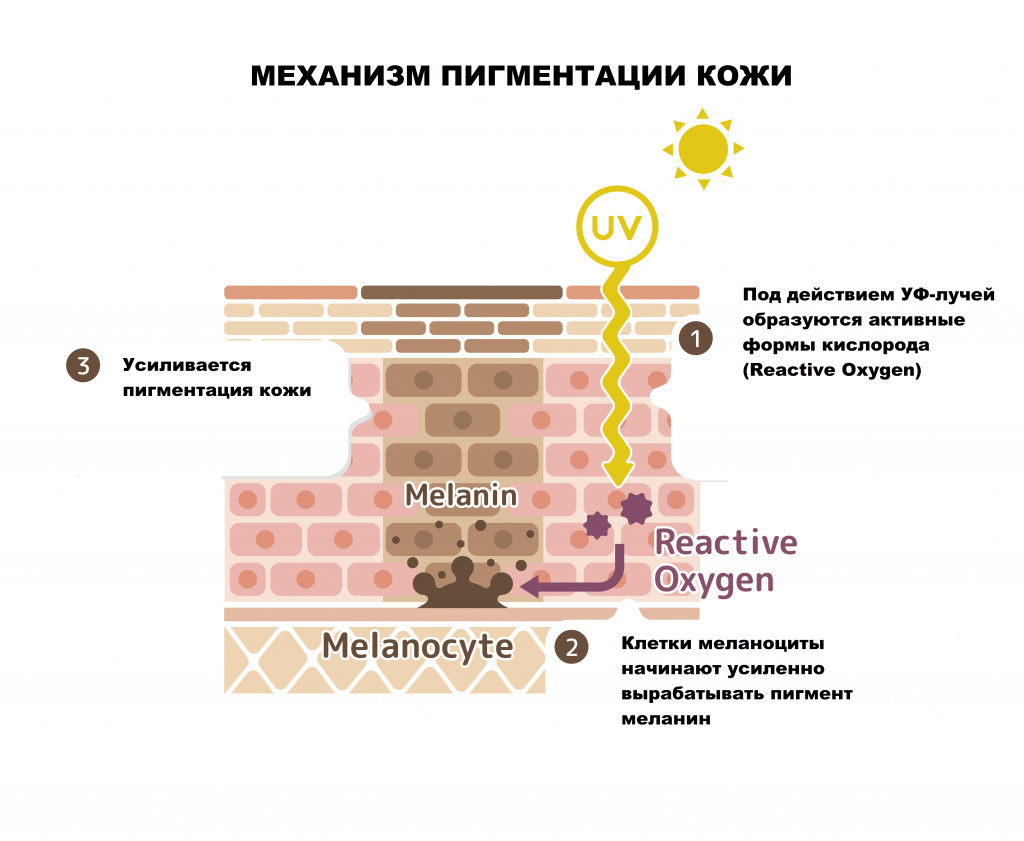
Возможные причины гиперпигментации кожи
Ученые выделяют несколько основных причин гиперпигментации кожи:
- генетическая предрасположенность;
- воздействие ультрафиолета (изолированно или в комбинации с другими причинами);
- ожоги (термические, химические, электрические);
- воспалительные процессы;
- инфекционные заболевания, в том числе паразитарные;
- эндокринные нарушения;
- метаболические нарушения;
- использование веществ растительного происхождения и лекарственных препаратов с фотосенсибилизирующим действием
Привычные для людей веснушки (эфелиды) являются ярким примером реализованной генетической предрасположенности, в основе которой лежит увеличение образования меланина.
При каких заболеваниях возникает гиперпигментации кожи
В группу меланоцитарных пигментаций входят различного вида лентиго.
Простое лентиго возникает в любом возрасте как одиночное (или множественное) образование размером до 5 мм, коричневого цвета. С течением времени не меняется.
При пигментной ксеродерме лентиго возникает в возрасте до 2 лет на участках кожи, подверженных воздействию солнца (на лице, шее, тыльной стороне кистей рук), затем распространяется по телу. Часто сочетается с кератозом – утолщением и шелушением кожи.
Солнечное лентиго появляется, как правило, после 40 лет на участках кожи, ранее подвергавшихся солнечным ожогам. Выглядит как пятна размером от 1 до 3 см, их цвет может варьироваться от светло-желтого до темно-коричневого.

Сетчатое лентиго напоминает черную кляксу и считается разновидностью солнечного лентиго. Чаще всего встречается у лиц с I и II фототипами кожи, у которых были в анамнезе сильные солнечные ожоги с образованием пузырей.
Реже встречаются другие виды лентиго, возникающие изолированно под воздействием ламп соляриев, лекарственной терапии (ПУВА-лентиго) или в составе синдромов с поражением других внутренних органов (например, при синдроме Пейтца–Егерса лентиго слизистой оболочки ротовой полости сочетается с полипами кишечника).
Гиперпигментация кожи может возникать при гормональном дисбалансе.
Например, во время беременности повышается уровень эстрогенов, и на фоне воздействия ультрафиолета может сформироваться хлоазма – округлые пятна разного размера и цвета на лице.
На поздних сроках беременности могут потемнеть имеющиеся родинки, веснушки, соски и ареолы грудных желез, белая линия живота, кожа вокруг пупка. Нередко хлоазма наблюдается у женщин, принимающих гормональные контрацептивы, а также с воспалительными или опухолевыми патологиями яичников. Редко хлоазма регистрируется у мужчин - как правило, у них обнаруживают повышенный уровень лютеинизирующего гормона и сниженный уровень тестостерона.
Гиперпигментация кожи по всему телу с более темными участками, открытыми для солнечных лучей, наблюдается при первичной или вторичной хронической недостаточности надпочечников (болезнь или синдром Аддисона) из-за низкого уровня гормона кортизола.
В результате избыточной функции щитовидной железы (тиреотоксикоза) возникает вторичная недостаточность коры надпочечников, при этом пигментация может быть диффузной или ограниченной в виде хлоазмы.
При заболеваниях, сопровождающихся крайней степенью истощения (кахексией), кожа шеи, живота, половых органов окрашивается в грязно-коричневый цвет.
Пигмент может накопиться в местах термического, химического или электрического ожога, травм с повреждением кожных покровов. Пигмент часто остается после разрешившихся фурункулов, карбункулов, крапивницы, красного плоского лишая, псориаза, а также после чесотки и педикулеза.
При меланозе Риля на тыльной стороне кистей и предплечья появляется синевато-коричневая сетчатая пигментация, то же происходит при контакте с синтетической одеждой, резиновыми изделиями или углеводородом, подкрепленном воздействием ультрафиолета.
Некоторые растения (бобовые, инжир, петрушка, цитрусовые) содержат фотосенсибилизирующие вещества – псоралены.
Присутствуя в пище, они увеличивают фоточувствительность кожи. Такие растения могут входить в состав косметических средств, - если нанести их на кожу, а затем выйти на солнце, то на месте нанесения возникнет гиперпигментация. Фотосенсибилизирующим действие обладают и некоторые лекарства: сульфаниламиды, тетрациклины, нейролептики и др. Прием цитостатиков замедляет скорость обновления эпидермиса, поэтому пигмент выводится медленнее.
К каким врачам обращаться при гиперпигментации
При возникновении гиперпигментации следует обратиться к врачу-дерматологу. Если в результате обследования выявятся патологии внутренних органов, может потребоваться консультация эндокринолога, терапевта, гинеколога, уролога и других специалистов, а если есть риск озлокачествления процесса – врача-онколога.
Диагностика и обследования при гиперпигментации кожи
Диагностика гиперпигментаций проводится на основании данных клинического осмотра и опроса пациента.
При необходимости врач может удалить пигментированное образование (например, сетчатое лентиго) с последующим гистологическим исследованием для подтверждения его доброкачественности.
Взятие биоматериала оплачивается отдельно. Согласно требованиям п. 17 Правил проведения патолого-анатомических исследований, утв. Приказом Минздрава России от 24.03.2016 № 179н, в целях уточнения диагноза заболевания (состояния) с учетом требований стандартов медицинской помощи и кл.
Вопреки повальному увлечению загаром и смуглым цветом кожи, не желаете, чтобы ваша кожа становилась темнее. Это похвально и отличный способ выделяться из толпы! А еще часто нежелание загорать продиктовано склонностью к пигментации.
Как сохранить природный цвет лица и не обзавестись пигментными пятнами? Это просто! Соблюдением 5 основных правил!

На первый взгляд, рекомендации просты и давно известны. Но есть нюансы, и в частности, строгое соблюдение нижеперечисленных рекомендаций.
1. СОЛНЦЕЗАЩИТНЫЙ КРЕМ
Ежедневно утром перед выходом на улицу.
Доказано, что даже 5-ти минутное пребывание на солнце достаточно для поддержания пигментных клеток в состоянии повышенной продукции меланина.
При склонности к пигментации, даже минимальное воздействие УФ-лучей моментально активизирует меланоциты на гиперпродукцию меланина.
Хотите быть на 100% уверены в полноценной защите кожи от ультрафиолета и при этом не испытывать дискомфорт на коже?
Используйте современные крема с минеральным SPF в микронизированном виде.
Это средства где фотофильтрами являются измельченные оксид цинка и/или диоксид титана.
Доступны бесплатные онлайн консультации ведущих косметологов Российского представительства DermaQuest / Circadia.
Их преимущества:
- За счет маленького размера плотнее прилегают к коже, создают очень высокую степень защиты от всех типов УФ-лучей (химические фотофильтры защищают только от определенной длины волны).
- Нет ощущения тяжести на коже, плотной маски – комфорт.
- Держатся на поверхности кожи в течение суток и не требуют повторного нанесения даже после пребывая в воде.
- Общее для всех физических фотофильтров – это гипоаллергенность, т.к. для кожи они инертны и не вступают ни в какие химические реакции.
Пример: Крем минеральный SPF 30 с Цинком DermaQuest – идеальная SPF-защита всей семьи во время пляжного отдыха!

В основе микронизированный оксид цинка 18,6%, гипоаллергенный состав, комфортная текстура, эффективная защита кожи.
Достаточно утром нанести на всех членов семьи и отдыхать спокойно.
2. ИЗБЕГАТЬ ВОЗДЕЙСТВИЯ ПРЯМЫХ СОЛНЕЧНЫХ ЛУЧЕЙ
Не допускать попадания солнечных лучей, использовать как солнцезащитный крем, так и средства механической защиты: солнцезащитные очки и шляпу/кепку.
В период с 11-00 до 16-00 максимально избегать пребывания на улице (минимизировать), даже при наличии защиты кожи.
3. АНТИОКСИДАНТНАЯ ЗАЩИТА
Ежедневно использовать сыворотку и/или крем с антиоксидантами, необходимы для устранения избытка свободных радикалов. Антиоксиданты – это профилактика не только пигментации, но старения кожи в целом (сухость, дряблось, морщины).
Представителями группы являются: витамины А, С, Е, альфа-липоевая кислота, коэнзим Q10, растительные экстракты и стволовые клетки растений.

Пример: Сыворотка "С-Инфьюжен" антиоксидантная для лица DermaQuest – кремовая сыворотка с увлажняющей текстурой и мощным антиоксидантным составом.
4. ОСВЕТЛЯЮЩИЕ СРЕДСТВА
Если пигментные пятна появлялись на коже хотя бы однократно, необходимо профилактически использовать препараты с функцией блокады меланогенеза. Аккуратно подбираем осветляющие средства на лето, они не должны содержать агрессивных ингредиентов.
На лето необходимы препараты нормализующие и поддерживающие физиологическую норму выработки пигмента кожи.
Сыворотка "СкинБрайт" от пигментных пятен для лица DermaQuest – осветляющая сыворотка для лица, придает коже ровный тон и «здоровое сияние», одновременно увлажняет и восстанавливает. Используется на все лицо, подходит к применению весной и летом.
5. АТРАВМАТИЧНЫЕ ПИЛИНГИ
Современные пилинги разработаны для круглогодичного применения. Важным аспектом работы по сохранению ровного тона кожи является регулярное отшелушивание.
Специализированный Пилинг МангоБрайт DermaQuest – деликатная эксфолиация кожи и профилактика пигментных пятен.
Применяется для поддержания гладкости, увлажненности, чистоты кожи, обогащен ингредиентами осветляющего действия.

Знакомо? Думаю, нас таких немало. Кто-то может возразить, что бледная кожа — это не особенность. Но жизнь доказывает обратное.
Вплоть до лет 30 загорала я из рук вон плохо. Некое подобие загара мне удавалось получить лишь на морском побережье какого-нибудь Египта. В первый день я традиционно обгорала, а потом просто становилась красной. Вот и весь загар.
Я и мой красный лоб в конце отпуска. Здрасьте)))

Моя мама, проводящая большую часть отпуска в положении лёжа под палящим солнцем, меня восхищала. Да, она тоже белокожая, ей это категорически не нравилось и поэтому она всеми правдами и неправдами пыталась загореть.
На мой справедливый вопрос «Зачем?» она неизменно отвечала и отвечает «Что скажут коллеги на работе? Они должны знать, что отдых удался!».
Тут ремарка: нет, мама не сумасшедшая, и загорала только утром или вечером. Никто не хочет ожог, солнечный удар или меланому в подарок. И она искренне кайфовала от «купания» в убойной дозе витамина Д.
Я же всеми фибрами души ненавидела этих самых коллег, ведь они «крали» мой отдых! Я искренне не могла понять, почему должна поменьше резвиться в воде, изучать окрестности, а большую часть времени лежать под палящим солнцем. Ведь мне никогда не стать девушкой из рекламы Venus. Помните этих жизнерадостных моделей с безупречным загаром?

Да, они рекламировали бритву. Но это были не белые ноги, а именно бронзовые. А, значит, красивые.
Точно не как мои

Так было, конечно, не всегда. Если написать в поисковике «История загара», то мы узнаем, что до ревущих 20-х в моде была аристократическая бледность. По легенде всё изменила Коко Шанель. После отдыха на солнечной Ривьере, ее тело покрывал красивый бронзовый загар.
Это фото явно «до».

С этого момента началась повальная мода на тронутое солнцем тело. Оно и понятно: на такой коже меньше видны мелкие недостатки, она более ровная и приятная на ощупь. Да и на вид более здоровая, чего уж там! Но во всем нужна мера.
Но я не буду утомлять вас ретроспективой. Думаю, все прекрасно помнят моду на солярий в 90-х, которая плавно перешла в 2000-ые. Помните Пэрис Хилтон?

Загар «курочки-гриль» был синонимом прекрасного отдыха чуть ли не на Сейшелах. Я до сих пор помню рассуждения вслед «такой сильный загар можно получить только на экзотическом острове. Крым и рядом не стоял!».
В это время я продолжала упорно не загорать. Чем искренне удивляла многочисленных родственников и знакомых. Куда бы я не пришла, отовсюду в лоб слышала неизменный возглас «О, Вика, такая бледная! Ты, детка, совсем не загораешь». Как правило, это сопровождалось сочувствующим взглядом со стороны.
И судя по моему гардеробу, где было много брюк различной конфигурации, в голове откладывалось, что со мной что-то не так.
Так, во мне постепенно рождался протест. Я искренне недоумевала, зачем мне безуспешно жариться на солнце, рискуя получить ожог, чтобы какая-то тётя сказала «Вау! Ты так загорела!». Тем более, я плохо переношу жару.
Мне нравилась моя бледная кожа, нравился контраст с волосами и глазами. Я всегда любовалась фотографиями Диты фон Тиз и Николь Кидман. И мне было плевать, что им скорее всего тонировали кожу перед выходом в свет. Я понимала, что объективно, белые ноги с синими венами смотрятся не очень, но у меня не было другого выхода.

Но глядя на них, я понимала, что бледность может быть красивой. Если правильно ее обрамить.

Доходило до абсурда. Как-то раз я ехала в лифте с абсолютно незнакомым мужчиной. Он меня смерил оценивающим взглядом и с укоризной произнёс «Девушка, загорать надо! Ноги, вон, совсем белые».
И это я еще была загорелой по моим меркам.

Сказать, что я офигела, ничего не сказать. Это тоже самое, что я бы указала ему, например, на низкий рост или седые волосы.
Самый «сок» был после поездок на моря. Когда приходишь на работу, а тебе каждый второй: «Ты вообще на пляже лежала? Чё такая бледная?».
Последние пару лет я стала загорать чуть лучше. К коже стал охотнее прилипать загар. Но в общепринятом понимании, этого недостаточно. Ног это почти не коснулось. Мой загарный «потолок» был таков. Лоб и декольте красные, конечно, но по моим меркам я тут" шоколадка".
На фоне людей сзади я просто нордическая женщина

Однажды я провела эксперимент, воспользовавшись автозагаром. Лицо, ноги, декольте. И что вы думаете? «У тебя такой красивый загар!» и сплошное одобрение. А я смотрела на свою жёлтую физиономию и мне хотелось это быстрее смыть.
Чтобы вы понимали, я не противник загара. Мне нравится тронутое солнцем тело и лицо. Это, правда, придает более свежий и отдохнувший вид. Да и вообще, солнечные ванны в разумном количестве полезны и приятны.
Просто стереотип «загар — признак благополучия, успешного успеха и красоты» до сих пор многих толкает в те же солярии. У меня есть такие знакомые девчонки. Они знают, что солярий плохо сказывается на здоровье кожи, но все равно идут. Многие лежат на пляже с родинками. Хорошо, если заклеенными.
И хорошо, если, многие реально кайфуют от пляжного отдыха. А не потому, чтобы потом не дай Бог не сказали «На море была плохая погода, да?»
Да и в конце концов, загар не всем идёт. Кому-то контраст снижает, кому-то аукается пигментацией и родинками.

Что в итоге?
Сегодня я использую автозагар только на ноги. Чтобы сравнять с руками, которые загорают лучше всего. Для эстетики, так сказать. На пляже валяюсь в свое удовольствие и часто вечером. Благо муж со мной полностью солидарен и ему совершенно всё равно, какого цвета моя кожа.
И… по-прежнему в 100500-ый раз на вопрос: «Почему ты такая бледная?» отвечаю, что я плохо загораю. Зато с кучей впечатлений от красот и уголков планеты, которые успела посмотреть за то время, которое могла провести на пляже.
А что вы думаете по этому поводу? Любите загар? Или как и я страдаете от неудобных вопросов?
Читайте также:

