Биопсия при плоскоклеточном раке кожи
Обновлено: 18.04.2024
Практически каждая болезнь поддается лечению. Но крайне важно вовремя диагностировать патологии и приступить к наиболее оптимальным методам терапии. И онкология не исключение из этого правила.
Рак кожи – это заболевание, не всегда поддающееся лечению. Злокачественная опухоль, которая возникает на открытых областях кожного покрова и прорастает внутрь мягких тканей, далее быстро распространяясь по организму, называется плоскоклеточным раком кожи или сквамозно-клеточной карциномой.
Обычно локализуется на таких местах, как:
- тыльная сторона ладоней;
- нижняя половина туловища;
- половые органы;
- нижняя губа;
- кожа головы и шеи;
- уголки глаз.
Но следует понимать, что и у кожной онкологии существуют свои отдельные виды. От того, к какой разновидности она относится, зависит план предстоящего лечения, а также прогнозы на полное выздоровление. Поэтому крайне важно не просто диагностировать рак, но и определить его вид.
По МКБ плоскоклеточный рак кожи относится к наиболее злокачественным опухолям.
Такой рак также может называется папиллярным или фунгозным. Названия соответствуют грибовидной форме опасных новообразований, которые часто покрываются коркой папиллом.
Еще один вид плоскоклеточного рака кожи – инфильтрирующий рак, его более быстрорастущая разновидность
В группе риска находятся люди старше 65 лет, причем у мужчин заболевание возникает чаще, чем у женщин. Светлокожие люди сильнее подвержены этой опасности. Плоскоклеточный рак может развиваться даже на лице, например, в области носа.
Классификация заболевания
В зависимости от формы новообразований выделяют несколько видов плоскоклеточного рака кожи. Рассмотрим все возможные варианты, которые встречались во врачебной практике.
Бляшечный
Характеризуется появлением на коже шероховатого ярко окрашенного участка, напоминающего бугорок. Образование растет и становится более плотным, далее проникает в соседние слои кожи. На начальных стадиях плоскоклеточного рака кожи прикосновение к бугорку вызывает неприятные ощущения, на поздних же трогать новообразование становится очень больно. Присущи спонтанные кровотечения из пораженной области.
При появлении этой патологии следует незамедлительно обратиться к врачу, который назначит все необходимые диагностические мероприятия. Это позволит как можно скорее приступить к лечению, что в значительной степени увеличит шансы на полное выздоровление.
Узловой
На ощупь пораженная раком зона напоминает соцветие цветной капусты. Именно это и является отличительной особенностью данного вида онкологии. Узелковые образования также обладают бугристостью и повышенной плотностью по сравнению с бляшечной формой рака. Темно-бурые скопления узелков обычно локализуются на местах старых рубцов и ран кожного покрова.
Язвенный
Внешне язва напоминает маленький кратер с углублением, обрамленным валикообразными краями. Постепенно углубление становится больше. Характеризуется выделениями и специфическим запахом, на что врач обращает особое внимание, поскольку именно это свидетельствует о данном виде рака.
Также рак может иметь высокодифференцированную и малодифференцированную формы. Ороговевающая форма рака, к которой относятся обе категории, лучше поддается лечению, чем неорговевающая или недифференцированная.
Причины возникновения плоскоклеточного рака кожи
Рак кожи часто развивается из-за постоянных травм или вредного воздействия окружающей среды. Факторы, провоцирующие возникновение болезни:
- длительное облучение ультрафиолетом;
- длительное термическое воздействие, химические ожоги;
- травмы кожи;
- хронические заболевания кожного покрова;
- недолеченные заболевания кожи;
- низкий уровень иммунитета;
- наследственность;
- аномалии развития.
Некоторые категории населения находятся в группе риска возникновения заболевания. Это относится к:
- рабочим на фабриках и заводах, где присутствует радиация или высокая концентрация канцерогенных веществ;
- жителям загрязненных мегаполисов с плохой экологией;
- заядлым любителям сигарет и выпивки;
- людям, питающимся вредной и жирной пищей;
- гражданам старше 60 лет;
- людям, обладающим плохой наследственностью.
Кроме того, спровоцировать развитие патологии может сильный стресс.
Стадии
Обычно развитие рака происходит в 4 этапа.
- Стадия первая
Образовавшаяся опухоль, которая видна невооруженным глазом, начинает проникать в нижние слои кожи. При этом она еще не способна давать метастазы в лимфатические узлы. Пока размер опухоли не превышает 2 см, плоскоклеточный рак кожи полностью излечим. - Вторая стадия
Опухоль приобретает размер от 2 до 5 см и начинает разрастаться по всей толщине кожи. На этой стадии развития рака кожи могут распространяться одиночные метастазы. Трогать пораженный участок становится больно. - Третий этап
Злокачественное образование значительно вырастает и становится более 5 см. Расположенные рядом лимфатические узлы обрастают метастазами. Другие органы не подвержены риску. - Четвертая стадия
Метастазы поражают весь организм, наступает общая интоксикация. Плоскоклеточный рак кожи на последней стадии в большинстве случаев дает плохие исходы, так как очень тяжело поддается лечению.
Когда следует обратиться к врачу
На прием к врачу следует отправляться при обнаружении следующих симптомов:
- появление подозрительных новообразований на коже;
- незаживающие язвы;
- зуд, кровотечения, опухлости на участках кожи.
В онкоцентре Sofia пациент может записаться на прием к онкологу. Онкологический центр Sofia находится по адресу 2-й Тверской-Ямской переулок 10. Все диагностические мероприятия осуществляются на современном оборудовании, что позволяет получать наиболее точные результаты исследований.
Диагностика заболевания в онкоцентре
Благодаря современному оборудованию клиники рак может быть обнаружен на ранних стадиях. Шансы на полное излечение маленькой опухоли очень высоки.
Сегодня рак диагностируется такими методами, как:
- магнитно-резонансная томография (МРТ);
- радионуклидные методы – ПЭТ/КТ, ОФЭКТ, сцинтиграфия;
- сдача анализов;
- дерматоскопия;
- гистология.
Данные методы призваны распознать заболевание и предположить траекторию его дальнейшего распространения.
Прохождение диагностики в онкоцентре Sofia – это обследование высокотехнологичными приборами. Мы находимся по адресу 2-й Тверской-Ямской пер. 10.
Лечение заболевания
Для лечения плоскоклеточного рака кожи обычно следующие эффективные методы.
Лучевая терапия
Лечение также называется радиотерапией. Клетки опухолевой ткани под действием ионизирующего излучения прекращают делиться. Терапия применяется на любой стадии рака.
Криодеструкция и электрокоагуляция
Данные процедуры позволяют быстро и безопасно удалить новообразования, не оставляя при этом рубцов или шрамов.
Хирургия
При необходимости врачи проводят хирургическую операцию, призванную удалить опасный участок тканей и предотвратить распространение болезни. Но этот метод выбирается в том случае, если остальные не дают никаких результатов или их проведение бессмысленно.
Химиотерапия
Курс химиотерапии включает в себя прием высокотоксичных препаратов, убивающих наиболее активные клетки. Данный способ также относится к последним стадиям лечения, то есть он выбирается только тогда, когда положительных результатов от иных методов лечения нет.
Прогнозы
Обычно полного выздоровления добиваются пациенты, обратившиеся к врачу на начальной стадии рака. При второй стадии шансы на успех равны 50%. На третьем этапе процент выживаемости составляет около 30%, а на финальной – примерно 20%. Тем не менее рак считается неоднозначной болезнью, которая у каждого человека может проходить по-разному. Надежда на выздоровление есть всегда.
Распознать раковую опухоль можно даже на начальной стадии. Язва или узелковое скопление до 2 см излечивается с вероятностью в 100%. Новейшие методы позволяют удалить злокачественное образование бесследно.
Стоит ли удалять плоскоклеточный рак кожи? Самостоятельные попытки удаления злокачественных участков ткани могут привести к печальным последствиям, и заниматься этим нельзя! Лучше всего незамедлительно записываться на прием к врачу сразу после обнаружения подозрительных образований на коже. Специалисты рекомендуют уделять несколько минут осмотру своего тела ежемесячно, ведь визуальный осмотр – это эффективная диагностика, доступная всем.
Как записаться к специалисту в онкоцентре «Sofia»
При необходимости можно заказать звонок, указав свой контактный номер в форме обратной связи на сайте. Администратор колл-центра свяжется с вами по телефону и назначит время консультации с врачом или проконсультирует относительно стоимости и организации лечения в клинике.
Онкоцентр Sofia находится по адресу 2-й Тверской-Ямской переулок 10, недалеко от станции метро Маяковская.
Онкологический центр предлагает помощь лучших врачей
Мы являемся партнером передовых американских и израильских центров. Наши врачи повышали квалификацию в лучших онкоцентрах мира, благодаря чему наши клиенты получают качественное лечение по зарубежным стандартам, не покидая пределов Российской Федерации.

Врач-онколог, член Российского общества маммологов, член RUSSCO (Профессиональное общество онкологов-химиотерапевтов), член Европейского онкологического общества ESMO, Американского общества исследования меланомы –SMR

Профессор, директор онкогематологической клиники университета Мартина Лютера (Галле, Германия), автор более 355 публикаций по проблемам лекарственного лечения опухолей

Заведующий отделением радиотерапии - врач- радиотерапевт.

Онколог, радиолог, заведующий отделением радиотерапии и радиохирургии, профессор медицины и исследователь.
Рак кожи — это группа опухолей с локализацией на коже, в которую входят базальноклеточный, плоскоклеточный и метатипический виды. Среди всех злокачественных заболеваний кожи чаще встречаются базалиома и меланома.
Виды рака кожи
Выделяют следующие основные разновидности злокачественных опухолей кожи:
- базальноклеточный рак;
- плоскоклеточный рак;
- метатипический рак;
- рак из клеток Меркеля;
- меланома – не относится к раку, так как происходит не из эпителия, а из пигментных клеток-меланоцитов.
Базалиома![]()
Базальноклеточный рак кожи отличается довольно редким метастазированием и с первого взгляда кажется не таким опасным заболеванием, но это далеко не так. Без грамотной терапии она может привести к тяжелому поражению кожного покрова. При самом худшем прогнозе последствием базалиомы является разрушение подлежащих хрящевой и костной тканей. [1,2]
Плоскоклеточный рак кожи
Плоскоклеточный рак кожи — наиболее злокачественная эпителиальная опухоль. На долю плоскоклеточного рака кожи приходится около 20% от всех злокачественных новообразований кожи.
Почти в каждом случае плоскоклеточный рак развивается на фоне измененной кожи (предраковые заболевания кожи, псориаз, трофические язвы, рубцы и тп). Чаще развивается после 50 лет (за исключением случаев заболевания у лиц в состоянии иммуносупрессии, тут развитие может наблюдаться гораздо раньше). В развитии плоскоклеточного рака кожи важную роль играет избыточная инсоляция — чем больше общая сумма пребывания на солнце в течение всей жизни, тем выше вероятность развития рака кожи. Другими факторами внешней среды являются ионизирующее излучение, ВПЧ-16 и 18 типа, химические канцерогены. [3,4]
Рак из клеток Меркеля
Рак из клеток Меркеля – очень редкая разновидность злокачественных опухолей кожи, которые отличаются высокой агрессивностью и быстрым ростом. Они развиваются из клеток, продуцирующих гормоны, то есть относятся к нейроэндокринным опухолям. Обычно рак из клеток Меркеля локализуется в области головы и шеи.
Злокачественное новообразование выглядит как узелок куполообразной формы с гладкой поверхностью красного, розового или синюшного цвета. Размеры опухоли обычно менее 2 см. 5
Метатипический рак кожи
Метатипический рак кожи — злокачественное эпителиальное новообразование, которое занимает промежуточное положение между базальноклеточным и плоскоклеточным раком кожи. Метатипический рак кожи отличается большей агрессивностью, чем базалиома, но меньшей чем плоскоклеточный рак. [8]
Причины рака кожи
Можно выделить несколько главных причин возникновения рака кожи:
- Длительное воздействие ультрафиолетового излучения на незащищенную кожу. Это может быть интенсивный загар или частое посещение солярия. Под действием УФ-лучей происходит повреждение ДНК клеток. При этом возникают мутации, которые активируют онкогены и «выключают» гены, подавляющие опухоли. Например, при плоскоклеточном раке зачастую подавлена активность гена-супрессора TP53, который вызывает гибель клеток с поврежденной ДНК. При базальноклеточном раке нередко имеется мутация в гене PTCH1, который контролирует размножение клеток.
- Воздействие ионизирующего излучения. Это может быть работа, связанная с рентгенологическим излучением, с открытыми источниками излучения. Также повышает риск развития рака кожи наличие лучевой терапии в анамнезе.
- Иммунодефицитные состояния, как врожденные, так и приобретенные (ВИЧ, трансплантация органов, необходимость приема цитостатической терапии и др).
- Хроническая травматизация кожи, например, натирание обувью или одеждой.
- Контакт с химическими канцерогенами — сажа, угольная пыль, парафин, деготь, бытовая химия и др.
- Инфицирование вирусом папилломы человека высокого онкогенного риска.
- Наличие предраковых кожных заболеваний — лейкоплакия, кожный рог, пигментная ксеродерма и др. [9]
В чем причина возникновения базалиомы?
Чаще всего базалиому провоцирует длительное ультрафиолетовое излучение, поэтому чаще всего она возникает на открытых участках кожи. [10] Кроме того, развитию базалиомы способствуют химические канцерогены, ионизирующее излучение, иммуносупрессия, воздействие ретровирусов, а также генетическая предрасположенность.
Базалиома встречается и у мужчин и у женщин примерно в равном соотношении. Ей особенно подвержены люди старше 50 лет. В группу риска автоматически попадает большинство пациентов-блондинов со светлой кожей и голубыми глазами. Согласно многочисленным исследованиям базалиома чаще встречается в южных регионах у светлокожих и голубоглазых жителей.
Стадии рака кожи
Выделяют пять основных стадий немеланомного рака кожи:
- Стадия 0 — «рак на месте». На этой начальной стадии рак кожи головы, лица, шеи и других областей тела находится в пределах верхнего слоя кожи — эпидермиса.
- Стадия I — опухоль диаметром не более 2 см, имеет один признак высокого риска.
- Стадия II — опухоль диаметром более 2 см или имеющая 2 признака высокого риска.
- Стадия III — раковые клетки распространились в челюсть, глазницу, кости черепа, в лимфатический узел (при этом его диаметр не превышает 3 см).
- Стадия IV — раковые клетки распространились в кости черепа, позвоночник, ребра, лимфатические узлы, либо обнаружены отдаленные метастазы. [1,3]
Симптомы рака кожи
Как проявляется и как быстро развивается рак кожи будет зависеть от гистологического вида опухоли.
Чаще всего встречается базальноклеточный рак. Он развивается крайне медленно и очень редко дает метастазы, поэтому его еще называют полузлокачественной опухолью. Он может быть представлен узловато-язвенной, поверхностной и морфеаподобной формой.
Начальная стадия базальноклеточного рака выглядит как узел, возвышающийся над поверхностью кожи. Со временем на его поверхности образуется язвочка, покрытая корками. Если ее удалить, обнаруживается дно язвы, покрытое бугорками красно-коричневого цвета.
Поверхностная форма базалиомы сначала имеет вид пятна или бляшки, которая может напоминать псориаз. Затем по ее краям начинают образовываться мелкие восковидные узелки. [1,2]
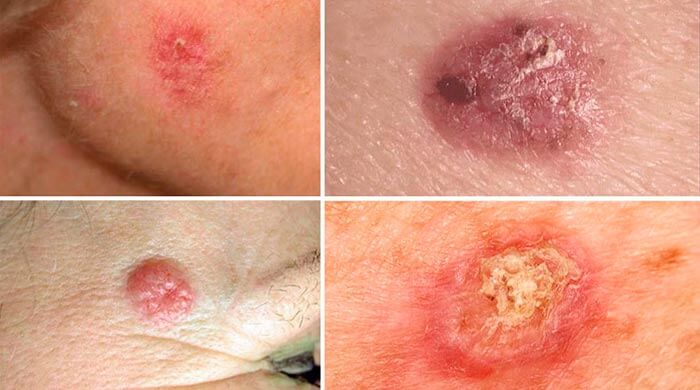
Базальноклеточный рак кожи, внешний вид
Плоскоклеточный рак кожи обычно развивается на фоне предраковых состояний, таких как актинический кератоз (состояние, вызванное воздействием ультрафиолетовых лучей), ожоги, хронические инфекции, папилломавирусная инфекция. В редких случаях опухоль возникает de novo, без предшествующего поражения кожи. Первыми признаками плоскоклеточного рака кожи является папула или уплотнение, покрытое коркой. Оно очень быстро начинает изъязвляться и увеличиваться в размерах. В первую очередь на коже возникает красная бляшка с чешуйками желто-белого цвета. Постепенно она увеличивается в размерах и превращается в темно-красный узел, в его центральной части появляется изъязвление, корка из погибших тканей. Если опухоль возникает de novo, то, как правило, она сразу представляет собой темно-красный узел, покрытый коркой. Если удалить эту корку, то под ней остается язва с неприятным запахом. Плоскоклеточный рак бывает двух видов:
- Экзофитный — опухоль выглядит как большой узел или грибовидное образование, располагающееся на широком основании. Она покрыта корками и легко начинает кровоточить при механическом воздействии.
- Инфильтрирующий — опухоль имеет вид язвы, с кратерообразными краями. Язва быстро разрастается и прорастает в ткани. [3,4]
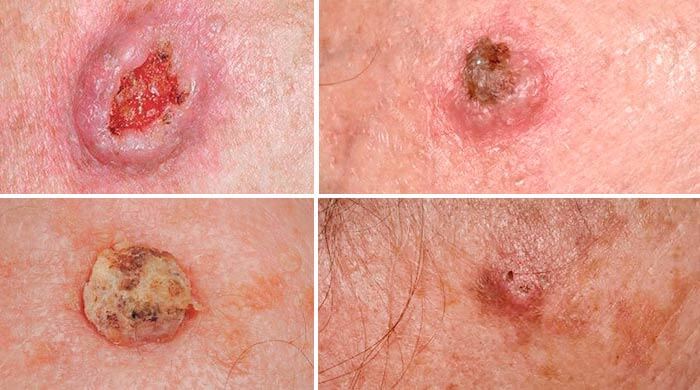
Базальноклеточный рак кожи, внешний вид
Рак из клеток Меркеля чаще всего (в 66% случаев) представляет собой единичную опухоль, но со временем рядом с ней могут появляться дополнительные очаги – сателлитные. Этот тип рака кожи характеризуется быстрым распространением. Иногда первичное новообразование имеет очень малые размеры и не вызывает симптомов, а первым признаком, из-за которого пациент обращается к врачу, становится увеличение пораженных регионарных лимфатических узлов. [5,6]
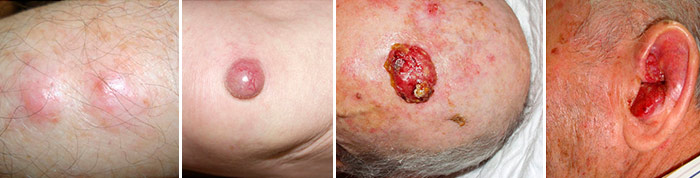
Рак из клеток Меркеля, внешний вид
Неочевидные признаки рака кожи, о которых стоит помнить
В понимании большинства людей словосочетание «рак кожи» ассоциируется с меланомой, хотя, как мы отметили выше, меланома не относится к раковым опухолям. Но эта опухоль наиболее узнаваема: на теле появляется новая родинка (или изменения происходят с уже существующей), которая начинает быстро расти, выглядит очень «неправильно». Однако, многие злокачественные опухоли кожи выглядят не так, и из-за менее ярких проявлений их сложно распознать. Поэтому важно обращать внимание на любые образования:
- Розовые пятна. Они всегда являются проявлением какого-либо патологического процесса в коже и иногда могут представлять собой злокачественную опухоль.
- Новообразования в виде «жемчужин». Чаще всего они возникают в области лица. В некоторых случаях так проявляется базальноклеточный рак.
- Рубцы. Они должны насторожить в случае, если появились в тех местах, где до этого не было травм кожи.
- Шелушение и зуд. Очаги розового цвета, которые шелушатся и зудят, могут быть проявлением актинического кератоза. Это состояние относится к предраковым – оно зачастую предшествует развитию плоскоклеточного рака.
- Темные пятна. Очаги гиперпигментации могут появляться как на коже, так и под ногтями. Если вы заметили у себя такое пятно – его нужно показать врачу-дерматологу, оно может оказаться злокачественной опухолью.
- «Следы от укусов». В некоторых случаях очаги при раке кожи могут напоминать следы от укусов клопов и других насекомых.
- Язвочки. Они должны стать поводом для беспокойства и визита к врачу, как и любые повреждения кожи, которые не заживают в течение длительного времени.
- Бородавки. Чаще всего они доброкачественные и не представляют опасности. Но некоторые со временем превращаются в злокачественные новообразования.
Диагностика рака кожи
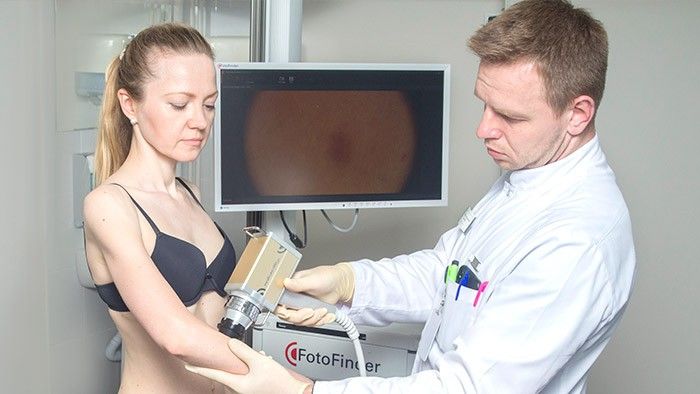
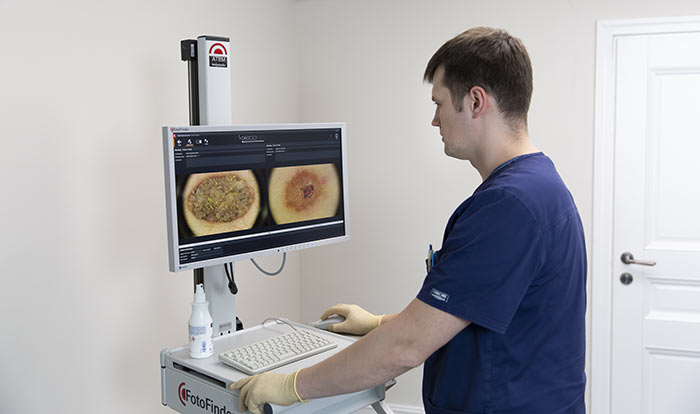
Во время первичного приема врач-дерматоонколог расспрашивает пациента о жалобах, о том, когда появилось новообразование кожи, как его внешний вид менялся со временем.
Затем проводится внешний осмотр кожи. Врач использует специальный прибор — дерматоскоп — чтобы осмотреть кожу под увеличением, это помогает выявить изменения, незаметные для невооруженного глаза. В «Евроонко» применяется еще более совершенное оборудование — ФотоФайндер. С помощью него можно составить «карту родинок», обнаружить рак кожи, родинки, подвергшиеся злокачественной трансформации, и другие патологические изменения, отследить их в динамике.
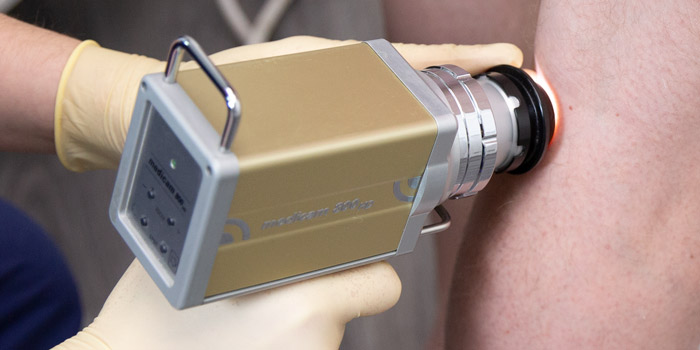
Если по результатам осмотра есть подозрение на рак, проводят биопсию. Врач назначает операцию, во время которой полностью иссекает новообразование и отправляет его в лабораторию для цитологического, гистологического исследования.
Если есть подозрение на то, что могут быть поражены лимфатические узлы, их тоже исследуют. Может быть проведена биопсия сторожевого лимфоузла. Во время этой процедуры врач удаляет ближайший к опухоли лимфатический узел и отправляет его в лабораторию. Если в нем обнаружены раковые клетки, это говорит о том, что они, вероятно, успели распространиться и в другие регионарные лимфоузлы.
Для поиска отдаленных метастазов применят компьютерную томографию, МРТ, ПЭТ-сканирование. 2

Диагностика плоскоклеточного рака кожи
Диагноз плоскоклеточного рака кожи устанавливается на основании клинических и лабораторных данных с обязательным проведением морфологического исследования (цитологического и гистологического). Гистологическая диагностика имеет свои сложности на ранних этапах развития плоскоклеточного рака и в случае недифференцированного варианта. Приходится проводить дифференциальную диагностику с различными заболеваниями. Но гистологическое исследование имеет решающее значение при постановке диагноза «плоскоклеточный рак кожи». [3,4,11]
Лечение рака кожи
Лечение злокачественных опухолей кожи должно быть начато как можно скорее, так как в запущенных случаях заболевание сложнее поддается терапии.
Лечение базальноклеточного рака
Выбор метода лечения базально-клеточного рака зависит от клинической формы, размера и локализации опухоли, возраста пациента, а также сопутствующих заболеваний. К современным способам лечения базалиомы относят:
- лучевую терапию;
- фотодинамическую терапию;
- криовоздействие;
- лазерную терапию;
- терапию радиоволнами;
- медикаментозное лечение.
Все они направлены на деструкцию патологического очага. Однако наиболее радикальным методом лечения базальноклеточного рака кожи остается хирургическое иссечение. [1,2]
Лечение плоскоклеточного рака кожи
Выбор метода лечения зависит от стадии заболевания (наличия/отсутствия метастазов), локализации, степени распространенности первичного процесса, возраста пациента и его общего состояния (наличия/отсутствия сопутствующих заболеваний). Как правило, для плоскоклеточного рака кожи используют следующие методы лечения:
Хирургический — основан на иссечении первичной опухоли в пределах здоровых тканей, отступив на 1 см от края опухоли с последующей пластикой или без нее. При метастазах в регионарные лимфатические узлы проводится операция по удалению пораженного коллектора (лимфодиссекция соответствующего лимфатического коллектора).
Лучевая терапия — наиболее часто используется при лечении пациентов пожилого возраста, а также при большой распространенности первичного очага (особенно в области волосистой части головы или лица), когда невозможно выполнить адекватное хирургическое лечение с пластикой дефекта. Возможно сочетать криотерапию с лучевой терапией. Обычно на первом этапе пациенту проводят «замораживание» с помощью жидкого азота (криотерапия), затем пациент направляется на процедуру лучевой терапии.
Лекарственное лечение — как правило, для плоскоклеточного рака кожи используется в случаях, крупных неоперабельных опухолей, метастатических опухолей, когда другие методы лечения не возможны. В качестве препаратов выбора могут быть: препараты платины (цисплатин, карбоплатин), таксаны (паклитаксел, доцетаксел), блеомицин, метотрексат, фторурацил.
Профилактика плоскоклеточного рака кожи заключается в своевременном выявлении и лечении предраковых заболеваний кожи. [3,4]
Профилактика рака кожи
Защититься на 100% от рака кожи невозможно. Но существуют меры, которые помогут существенно снизить риски:
- Если вам приходится бывать на улице в солнечную погоду, старайтесь находиться в тени.
- Надевайте одежду с длинными рукавами и штанинами.
- Используйте солнцезащитные кремы.
- Выходя на улицу, надевайте шляпу, желательно с широкими полями для защиты кожи лица.
- Носите солнцезащитные очки.
- Откажитесь от курения и других вредных привычек.
- Не посещайте солярии.
- Регулярно проводите самоосмотр кожи — самостоятельно с помощью зеркала, или попросите кого-то из близких осмотреть ваше тело. Заметив любые подозрительные изменения, лучше сразу обратиться к врачу. [10]
| Подробнее о дерматологических исследованиях в «Евроонко» | |
| Консультация дерматолога-онколога | от 5 100 руб |
| Исследование кожи на немецком аппарате FotoFinder | 17 500 руб |
| Диагностика меланомы | от 5 100 руб |
Можно ли предотвратить развитие базалиомы?
Лучший способ снизить риск возникновения базальноклеточного рака — избегать воздействия солнечных лучей, строго соблюдать меры безопасности при работе с веществами, в состав которых входят канцерогены. Людям, находящимся в группе риска, необходимо обязательно проводить регулярные самоосмотры: длительно существующие покраснения на коже и незаживающие ранки могут стать тревожным знаком. В связи с чем при появлении подобных очагов необходимо обратиться к онкологу.
Плоскоклеточный рак, или плоскоклеточная карцинома – это гистологический тип злокачественных опухолей, такой диагноз устанавливают по результатам биопсии после исследования образца опухолевой ткани под микроскопом. Новообразование формируется из плоских клеток эпидермиса, которые выглядят как чешуйки. Оно может возникать на коже, в полости рта, в гортани, трахее, бронхах, пищеводе, на половых органах, в прямой кишке.
В «Евроонко» диагностикой и лечением плоскоклеточного рака занимаются врачи экспертного уровня, за плечами которых обширный опыт работы в ведущих онкологических центрах Москвы. С пациентом работает команда, в которую входят онкологи, дерматоонкологи, хирурги, химиотерапевты, радиотерапевты и другие специалисты. Мы применяем инновационные методы лечения, препараты последнего поколения, проводим противоопухолевую терапию в соответствии с ведущими международными рекомендациями. «Евроонко» – первый российский частный онкологический центр, в котором можно получить эффективное паллиативное лечение на поздних стадиях, даже в случаях, когда от пациента отказались в других клиниках.
Причины возникновения плоскоклеточного рака
Причины плоскоклеточного рака те же, что и для других типов злокачественных опухолей. В клетках происходят определенные мутации, которые приводят к злокачественному перерождению. «Неправильные» клетки утрачивают внешние черты и функции нормальных, начинают бесконтрольно размножаться, приобретают способность распространяться в организме.
Основные факторы риска плоскоклеточного рака:
- На коже такие опухоли часто возникают из-за действия ультрафиолетовых лучей. Наиболее уязвимы открытые участки тела.
- Плоскоклеточный рак половых органов, головы и шеи вызывают некоторые типы вируса папилломы человека.
- Риск развития плоскоклеточного рака повышен у курильщиков и людей, которые употребляют много алкоголя.
- Вероятность развития онкологического заболевания повышается с возрастом, так как в клетках тела накапливаются мутации.
- Шрамы, ожоги, хронический воспалительный процесс.
- Воздействие некоторых канцерогенных веществ, например, если человек работает на производстве и контактирует с химикатами.
- Снижение иммунитета.
Ни один из этих факторов не приводит гарантированно к заболеванию – каждый из них лишь в определенной степени повышает вероятность.
Какие бывают виды плоскоклеточного рака?
Злокачественные новообразования данного гистологического типа встречаются на разных частях тела. В зависимости от локализации, могут несколько различаться их свойства, подходы к диагностике и лечению, прогноз для пациента.

Рак кожи
Злокачественные опухоли кожи представлены плоскоклеточным раком примерно в 20% случаев. Намного чаще пациенты страдают базальноклеточным раком, который происходит из клеток, находящихся в нижнем слое эпидермиса.
Плоскоклеточный рак более агрессивен по сравнению с базальноклеточным. Он с большей вероятностью прорастет в глубокие слои кожи, будет распространяться в организме с образованием отдаленных метастазов. Тем не менее, это происходит довольно редко. Чаще всего опухоль удается обнаружить и удалить на ранней стадии.
Как правило, плоскоклеточный рак возникает на коже лица, ушей, шеи, тыльной стороне рук, реже – в области половых органов. Нередко новообразование развивается там, где находятся шрамы и хронические повреждения.
Плоскоклеточный рак красной каймы губ
Злокачественные опухоли губ составляют не более 1–3% от всех онкологических заболеваний. В большинстве случаев (95%) они представлены плоскоклеточным раком, который бывает двух типов:
- Плоскоклеточный ороговевающий рак ведет себя не так агрессивно, медленно растет, редко образует отдаленные метастазы.
- Плоскоклеточный неороговевающий рак растет быстро, раньше приводит к изъязвлению и чаще метастазирует.
Исследования показывают, что у мужчин этот тип рака встречается в 3–13 раз чаще, чем у женщин. Вероятно, это связано с тем, что представители мужского пола чаще подвергаются воздействию солнечных лучей на рабочем месте, среди них более распространено курение, употребление алкоголя.
Рак полости рта
Раком ротовой полости называют злокачественные опухоли, которые возникают на слизистой оболочке губ, щек, десен, передних двух третей языка, неба, дна ротовой полости (находится под языком). В 90% случаев они представлены плоскоклеточным раком, из них 5% – плоскоклеточный ороговевающий рак, который менее агрессивен, реже прорастает в окружающие ткани, распространяется в лимфатические узлы и метастазирует.
Рак пищевода
Слизистая оболочка пищевода выстлана многослойным плоским эпителием, и из него может развиваться плоскоклеточный рак. Чаще всего такие опухоли находятся в шейном отделе пищевода и верхних двух третях грудного отдела. В нижней трети органа чаще встречаются аденокарциномы – злокачественные опухоли из железистых клеток.
Рак гортани
При раке гортани опухоль практически всегда развивается из плоского эпителия и представляет собой плоскоклеточную карциному. Обычно возникновению опухоли предшествуют предраковые изменения – дисплазия. Клетки, которые находятся в очаге, внешне не похожи на нормальные, но отличаются и от раковых. В ряде случаев дисплазия не приводит к развитию рака и даже проходит самостоятельно, особенно если устранена ее причина, например, человек бросил курить. Но у некоторых людей предраковые изменения приводят к возникновению «рака на месте» (in situ), а затем инвазивной опухоли.

Рак трахеи и бронхов
Плоскоклеточный рак – наиболее распространенный тип злокачественных опухолей в трахее. Обычно он возникает в нижней части трахеи, довольно быстро растет, прорастает ее стенку, приводит к изъязвлениям и кровотечению. Это редкий тип рака, его основной причиной является курение.
Наиболее распространенным раком легкого является немелкоклеточный рак – он встречается в 80% случаев и в 30% случаев представлен плоскоклеточной карциномой. Нередко эти опухоли находятся в бронхах.
Рак шейки матки
Шейка матки состоит из двух частей. Экзоцервикс находится снаружи, во влагалище, это то, что видит гинеколог во время осмотра. Эндоцервикс – канал шейки матки, он соединяет матку с влагалищем. В норме экзоцервикс выстлан плоским эпителием, а эндоцервикс – железистым. Место, где они встречаются, называется зоной трансформации.
Плоскоклеточным раком представлены 90% злокачественных опухолей шейки матки. Чаще всего новообразование возникает в области зоны трансформации. Раки, которые развиваются из железистых клеток эндоцервикса, называются аденокарциномами.
В редких случаях в шейке матки встречается железисто-плоскоклеточный рак.
Рак вульвы
Вульвой называют наружные женские половые органы: преддверие влагалища, большие и малые половые губы, клитор. Большинство типов рака, которые развиваются в этой области, представлены плоскоклеточным раком (70–90%). Они делятся на две группы:
- Большая группа – опухоли, происхождение которых неизвестно. Чаще всего их диагностируют у женщин старшего возраста.
- Меньшая группа – злокачественные опухоли, вызванные вирусом папилломы человека.
Рак прямой кишки
В большинстве случаев злокачественные опухоли прямой кишки представлены аденокарциномами – железистым раком. Плоскоклеточный рак в этом органе встречается очень редко и составляет от 10 до 25 случаев на каждые 100 тысяч случаев колоректального рака.
Плоскоклеточный рак составляет 90% от всех злокачественных новообразований анального канала – узкого прохода, который соединяет прямую кишку с анусом.
Рак миндалин
У человека есть четыре вида миндалин: небные (при их воспалении развивается тонзиллит), трубные (находятся в глотке возле отверстий слуховых труб), язычная (позади языка) и глоточная (у детей из-за нее бывают аденоиды). Чаще всего злокачественные опухоли развиваются в небных миндалинах. В большинстве случаев это плоскоклеточный рак. Его сложно диагностировать, поэтому зачастую он выявляется на поздних стадиях.

Виды диагностики заболевания
Врач-онколог назначает пациенту те или иные виды диагностики, в зависимости от того, в каком органе находится злокачественная опухоль:
Место локализации рака
Методы диагностики
- Осмотр дерматолога.
- Дерматоскопия.
- В «Евроонко» применяется современная дерматоскопическая установка — ФотоФайндер. Она позволяет составить «карту родинок» и выявить мельчайшие изменения на коже.
- Осмотр ЛОР-врача.
- Фарингоскопия.
- Ларингоскопия.
- Бронхоскопия.
- Эзофагоскопия.
- Исследование на ВПЧ.
- Эндоскопическое исследование, в том числе эндоУЗИ.
- Рентгенография с контрастным усилением.
- КТ, МРТ.
- Рентгенография грудной клетки.
- Бронхоскопия.
- Осмотр гинеколога
- Осмотр гинеколога.
- Кольпоскопия.
- Осмотр врача-проктолога.
- Проктоскопия.
- Колоноскопия.
- Анализ кала на скрытую кровь.
Во всех случаях, когда обнаружено патологическое образование, проводят биопсию – исследование, во время которого получают фрагмент подозрительной ткани и отправляют в лабораторию для гистологического и цитологического исследования. Биопсия – самый точный метод диагностики рака. Она помогает не только достоверно установить диагноз, но и определить гистологический тип новообразования.Для того чтобы проверить степень распространения рака в организме и уточнить стадию, врач может назначить дополнительные исследования:
- компьютерную томографию, МРТ;
- рентгенографию грудной клетки, костей;
- ПЭТ-сканирование;
- УЗИ и эндоскопические исследования органов, в которые мог прорасти рак.
Лечение плоскоклеточного рака
Лечение зависит от локализации, стадии рака, общего состояния пациента, наличия у него сопутствующих заболеваний и других факторов.
Лучевая терапия
Ионизирующее излучение повреждает опухолевые и другие быстро размножающиеся клетки. Этот вид лечения плоскоклеточного рака может быть назначен до или после операции, либо на поздних стадиях в паллиативных целях.

Хирургия
Радикальные операции возможны, если нет метастазов, и не произошло сильное прорастание рака в окружающие ткани. В одних случаях таким пациентам показано только хирургическое лечение, в других его дополняют противоопухолевыми препаратами, лучевой терапией – это помогает снизить риск рецидива.
При запущенном плоскоклеточном раке может быть выполнено паллиативное хирургическое вмешательство, направленное на ликвидацию симптомов, восстановление проходимости и функции пораженного органа.
Медикаментозное лечение плоскоклеточного рака
Химиотерапия при плоскоклеточном раке может быть адъювантной (после операции), неоадъювантной (до хирургического вмешательства) или применяется в качестве самостоятельного метода лечения на поздних стадиях.
Если опухоль обладает определенными молекулярно-генетическими характеристиками, назначают таргетную терапию. Таргетные препараты прицельно воздействуют на молекулы, которые помогают раку расти и поддерживать свою жизнедеятельность.
Врачи «Евроонко» применяют при плоскоклеточном раке оригинальные противоопухолевые препараты последнего поколения, назначают их в соответствии с современными международными протоколами.
Симптоматическое лечение при плоскоклеточном раке
Лечение при плоскоклеточном раке и любых других злокачественных новообразованиях должно быть направлено не только на борьбу с самой опухолью, но и на купирование симптомов, улучшение состояния пациента. В «Евроонко» пациент может получить все виды симптоматической терапии при раке:
- Купирование болевого синдрома в соответствии с трехступенчатой схемой ВОЗ.
- Восстановление проходимости пищевода, кишечника, дыхательных путей.
- Устранение кровотечений, при необходимости – переливание крови.
- Купирование тошноты.
- Устранение сдавления опухолью внутренних органов, нервов, сосудов.
- Лечение экстренных состояний в условиях палаты интенсивной терапии, оснащенной современной аппаратурой.
- Контроль и коррекция нутритивного статуса.
- Поддерживающая терапия помогает комфортно перенести курс химиотерапии, предотвратить и купировать побочные эффекты.

Прогноз выживаемости при плоскоклеточном раке
Прогноз зависит от того, в каком месте начался рост рака, на какой стадии установлен диагноз и начато лечение. Например, зачастую выживаемость при раке кожи и красной каймы губ стремится к 100%, потому что такие опухоли, как правило, удается обнаружить достаточно рано, и они не очень агрессивны. Если появились отдаленные метастазы, шансы на ремиссию становятся крайне низкими. Но таким пациентам все еще можно помочь: затормозить прогрессирование плоскоклеточного рака, продлить жизнь, улучшить общее состояние, купировать мучительные симптомы.
Мы в «Евроонко» считаем, что безнадежных больных не бывает. Помочь можно всегда. Никогда не стоит сдаваться. Мы знаем, как помочь.
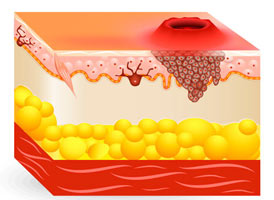
Плоскоклеточный рак кожи – злокачественная неоплазия, происходящая из шиповатого слоя эпидермиса. Образуется на неизмененной коже или возникает на фоне предраковых заболеваний. Имеет высокий, средний или низкий уровень дифференцировки клеток, может быть экзофитным либо эндофитным, ороговевающим либо неороговевающим. Представляет собой узел или язву с приподнятыми краями. Решающее значение для диагностики плоскоклеточного рака кожи имеют данные гистологического либо цитологического исследования. Лечение – операция, лучевая терапия, криодеструкция, лазерная вапоризация.
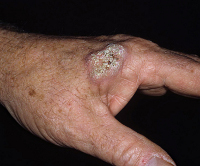
Общие сведения
Плоскоклеточный рак кожи – второе по распространенности онкологическое заболевание кожных покровов после базалиомы. Составляет около 20% от общего количества злокачественных неоплазий кожи. Отличается от базалиомы более высокой склонностью к образованию вторичных очагов. Возникает в шиповатом слое эпидермиса, быстро проникает в подлежащие ткани. Плоскоклеточный рак кожи обычно обнаруживается у пожилых больных, иногда выявляется у пациентов молодого и среднего возраста. Может локализоваться в любой анатомической зоне, чаще поражает открытые участки тела, органы промежности и перианальную зону. Достаточно часто рецидивирует. Лечение проводят специалисты в сфере онкологии и дерматологии.

Причины и классификация плоскоклеточного рака кожи
Причины данной патологии достоверно не выяснены. Установлено, что неоплазия может образовываться на неизмененных кожных покровах либо трансформироваться в раковую опухоль из предраковых болезней кожи, в том числе – пигментной ксеродермы и болезни Боуэна. Иногда плоскоклеточный рак кожи формируется на фоне кератоза, кератоакантомы, очага дерматита, хронических воспалительных процессов и язв различного генеза (посттравматических, лучевых, обусловленных нарушениями местного кровоснабжения и пр.), химических и солнечных ожогов.
Одним из ведущих факторов, способствующих развитию плоскоклеточного рака кожи, считают чрезмерную инсоляцию (особенно – у светлокожих блондинов). В число предрасполагающих факторов также входят радиоактивное излучение, продолжительный профессиональный контакт с канцерогенными веществами и генетическая предрасположенность (наличие неоплазий у близких родственников). Существуют исследования, указывающие на связь между плоскоклеточным раком кожи и некоторыми вирусами папилломы.
Обычно новообразование возникает в результате суммирующего действия нескольких перечисленных факторов. Риск развития плоскоклеточного рака кожи увеличивается при нарушениях иммунитета, однако специалисты утверждают, что эндогенные факторы играют незначительную роль по сравнению с экзогенными. С учетом особенностей роста выделяют экзофитную (опухолевый тип), эндофитную (язвенный тип) и смешанные формы плоскоклеточного рака кожи. Опухоли могут быть ороговевающими либо неороговевающими, состоять из одного очага или большого количества локусов. Существует три степени дифференцировки неоплазий: высокая, средняя и низкая.
Патоморфология плоскоклеточного рака кожи
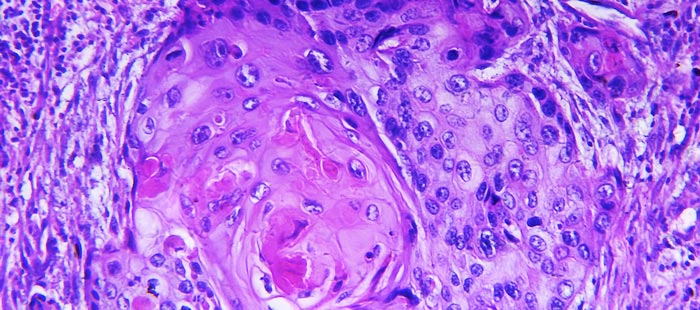
На макроскопическом уровне экзофитный рак кожи представляет собой плотный узел, эндофитный – язву. На поверхности новообразований видны очаги некроза и изъязвления. Для эндофитных опухолей характерно более раннее метастазирование в лимфоузлы. Ороговевающий плоскоклеточный рак кожи обычно имеет более высокий уровень дифференцировки, неороговевающий преимущественно представлен низкодифференцированными формами, склонными к агрессивному течению. Выраженность процессов ороговения не всегда соответствует уровню дифференцировки клеток. Высокодифференцированный плоскоклеточный рак кожи диагностируется чаще низкодифференцированного.
При гистологическом исследовании выявляются тяжи клеток шиповатого слоя эпидермиса, проникающие в глубокие слои кожи и подлежащие ткани. При изучении плоскоклеточного рака кожи определяются нормальные и атипичные клетки. Атипия характеризуется изменением формы, увеличением или уменьшением размера клеток, множественными патологическими митозами, гиперхроматозом и гиперплазией ядер. Высокодифференцированный ороговевающий плоскоклеточный рак кожи частично сохраняет обычную стратификацию, в его ткани видны «роговые жемчужины». Клетки низкодифференцированных неоплазий резко полиморфны, признаки слоев кожи полностью утрачены.
Симптомы и диагностика плоскоклеточного рака кожи
При экзофитном росте неоплазии на коже появляется плотная папула с ободком гиперемии. Плоскоклеточный рак кожи быстро растет, в зоне поражения образуется плотный малоподвижный красный либо розовый узел, покрытый ороговевшими частицами кожи либо бородавчатыми разрастаниями. Опухоль легко кровоточит, на ее поверхности возникают участки некроза и изъязвлений. Диаметр новообразования достигает 2 и более сантиметров. Изъязвление возникает через 3-4 месяца после появления папулы.
Эндофитный плоскоклеточный рак кожи представляет собой язву неправильной формы, четко отграниченную валикообразными краями от окружающих тканей. Поверхностные эндофитные опухоли покрыты коричневой коркой. Для глубоких неоплазий характерны желто-красная окраска и более выраженные крутые края. Дно новообразований бугристое, покрыто беловато-желтым налетом. Плоскоклеточный рак кожи достаточно быстро прорастает подлежащие ткани и метастазирует в лимфоузлы. Скорость роста, склонность к инвазии и время появления метастазов зависят от уровня дифференцировки неоплазии.
Диагноз выставляют дерматоонкологом с учетом анамнеза, данных осмотра, результатов гистологического и цитологического исследования. При подозрении на метастазирование назначают УЗИ регионарных лимфоузлов и другие диагностические процедуры. Дифференциальную диагностику осуществляют с базалиомой и гиперпластическими предраковыми заболеваниями: кератоакантомой, болезнью Боуэна, сенильным дискератозом, эритроплазией Кейра, аденокарциномой потовых желез, кожным рогом и некоторыми другими заболеваниями.
Лечение и прогноз при плоскоклеточном раке кожи
Тактику лечения плоскоклеточного рака кожи онкологи и дерматоонкологи выбирают в зависимости от локализации новообразования, распространенности онкологического процесса, наличия или отсутствия вторичных очагов, возраста и состояния организма больного. При небольших новообразованиях применяют лучевую терапию. Пожилым пациентам рентгенотерапию на начальном этапе обычно осуществляют при плоскоклеточном раке кожи любого размера (включая крупные опухоли). Целью лучевого лечения является полное исчезновение неоплазии или ее уменьшение до размеров, позволяющих провести радикальное хирургическое вмешательство.
Небольшие опухоли без глубокого распространения в подлежащие ткани удаляют, используя криотерапию или лазерную вапоризацию. Методики дают возможность обойтись без последующих масштабных пластических операций, поэтому особенно широко применяются при плоскоклеточном раке кожи лица. При крупных, глубоко проникающих новообразованиях выполняют традиционные операции. Плоскоклеточный рак кожи иссекают вместе с 1-2 см окружающих здоровых тканей. Проводят срочное гистологическое исследование образца, при наличии злокачественных клеток в зоне разреза объем вмешательства увеличивают. При необходимости осуществляют кожную пластику свободным кожным лоскутом, лоскутом, перемещенным с соседних участков либо лоскутом на питающей ножке с других участков тела. При больших неоперабельных неоплазиях назначают системную полихимиотерапию.
После завершения терапии пациент, страдающий плоскоклеточным раком кожи, находится на диспансерном наблюдении. Первый осмотр проводят через 1-1,5 месяца, последующие – через 3 месяца, 6 месяцев и 1 год. В дальнейшем больного осматривают ежегодно. Прогноз при плоскоклеточном раке кожи относительно благоприятный. Метастазы выявляются реже, чем при опухолях других локализаций. Чаще метастизируют крупные, рецидивирующие и глубоко проникающие неоплазии. Вероятность рецидивирования плоскоклеточного рака кожи на протяжении первого года после завершения лечения составляет 10%. На втором году рецидивирует 17% опухолей, на третьем – 21%, на пятом – 27%.
Биопсия при раке кожи. Гистологическое исследование опухоли кожи.
Результаты гистологического исследования при диагностике опухоли кожи более информативны, чем данные цитологического исследования. Это наглядно продемонстрировано при диагностике метатипического рака кожи, занимающего промежуточное положение между базалиомой и плоскоклеточным раком кожи. Поданным Е.С. Снарской (1994), цитологическая картина в 75% случаев метатипического рака была идентична язвенной база-лиоме и лишь в 25% случаев дала возможность предположить метатипический рак. Гистологическое исследование необходимо проводить, даже если диагноз опухоли кожи кажется ясным.
С целью исключения злокачественной опухоли кожи оно должно проводиться при всех кожных узлах, а также целесообразно при опухолях, которые планируется подвергать лучевой терапии, после которой ткань опухоли становится непригодной для гистологического исследования. Гистологическое исследование дает возможность оценить, удалена ли опухоль в пределах здоровой кожи. В некоторых случаях необходимо проведение микроскопически контролируемой операции по серийным гистологическим срезам. Гистологическое исследование необходимо для определения тактики лечения больного и прогноза заболевания. Повторные биопсии с интервалом в несколько недель или месяцев могут быть использованы для мониторинга прогрессиро-вания лимфомы кожи или эффективности ее лечения. Гистологические препараты могут длительно храниться, пересматриваться в любое время, а также использоваться как документ.
Биопсия — метод получения ткани живого организма для морфологического исследования с диагностической целью. Она должна выполняться в условиях операционной или перевязочной с соблюдением всех правил асептики и антисептики. При этом для установления границы новообразования и видимо интактной ткани необходимо хорошее освещение операционного поля. Биопсия выполняется острым инструментом, рассекающим, а не разминающим кожу.
В дерматоонкологии используются эксцизионная биопсия, при которой иссекается вся опухоль, и инцизионная биопсия, при которой иссекается только часть новообразования (в центре, а не с периферии опухоли и с захватом интактной ткани). Материал для гистологического исследования также может быть получен путем кюретажа с использованием кюретки в форме кольца или хирургической ложки. Пункционная биопсия проводится специальным трубчатым ножом диаметром от 2 до 8 мм (чаще всего диаметром 4 мм). Он представляет собой полый цилиндр с режущим краем, который продвигают в толщу кожи, врашая большим и указательным пальцами. При этом получают столбик ткани, состоящий из эпидермиса, дермы и подкожной жировой клетчатки; основание столбика удаляют ножом. Кожный дефект закрывается швом или проводится гемостаз с помощью давящей повязки либо гемостатической губки. Биопсию путем срезания бритвой, скальпелем или ножницами применяют при узловой базалиоме и керато-мантоме. Разрез следует делать параллельно линиям кожного натяжения.
Разнообразие методов исследования материала (световая, электронная микроскопия, иммунофлюоресцентное окрашивание) делает биопсию кожи одним из самых простых и информативных методов диагностики опухолей кожи.
Для обычного гистологического исследования образец помещается в 10% раствор формалина. Стандартно фиксированные препараты не пригодны для гистохимических, цитохимических, иммуногистохимических и электронномикроскопических исследований.
Для электронной микроскопии используется буфер — глутаральдегид, а перед проведением иммунофлюоресцентного исследования образец опухоли должен быть немедленно заморожен или помещен в специальный транспортный буферный раствор.
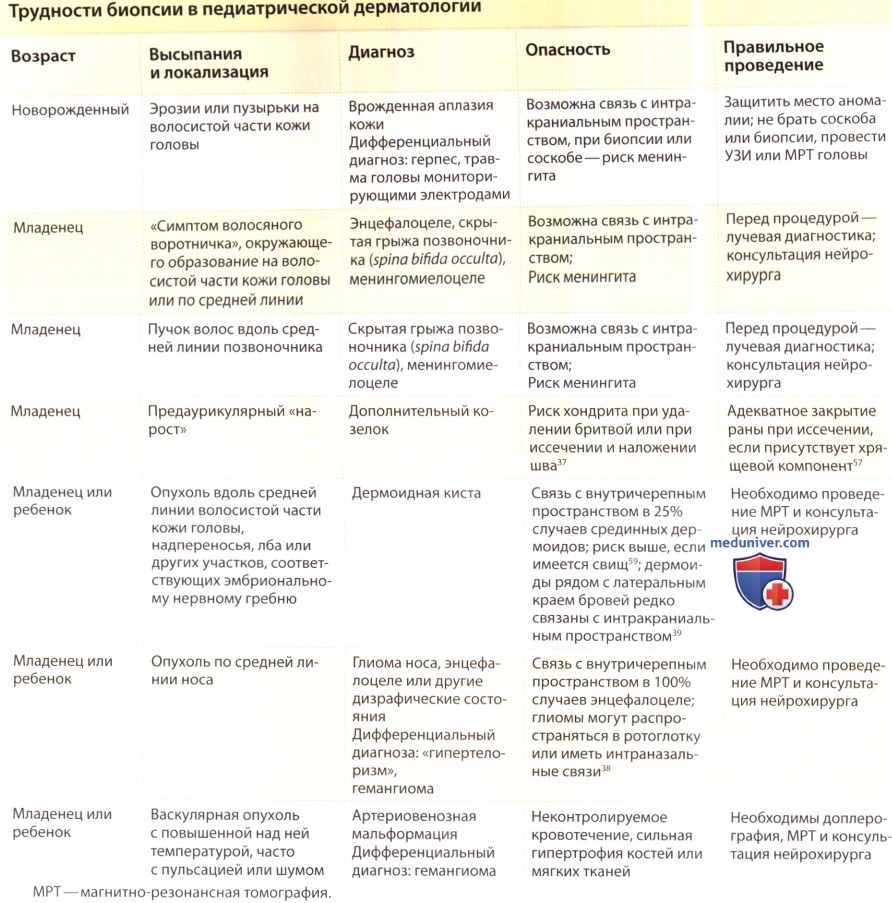
Роль гистологического исследования при диагностике доброкачественных и злокачественных опухолей кожи подробно рассматривается в статье «Система кожных покровов». В то же время провести четкое разграничение между доброкачественными и злокачественными новообразованиями кожи может оказаться довольно сложно. При этом, исходя из того, что доброкачественная опухоль — это локализованная пролиферация клеток одного и того же типа с нормальной дифференцировкой и сохранением контроля за автономностью их роста, а злокачественная опухоль способна к ме-тастазированию в лимфатические узлы и внутренние органы, дать заключение о функциональных способностях опухолей по морфологической картине их маленького кусочка сложно. Особенные затруднения возникают в тех случаях, когда результаты гистологического исследования не коррелируют с клинической картиной опухоли. В этой связи может возникнуть проблема отличия доброкачественных опухолей от гамартом и рака in situ. Отличие доброкачественной опухоли от гамартомы основывается на том, что в гамартому включен более, чем один тип клеток. Что касается рака in situ, то этот диагноз устанавливается на основании признаков снижения дифференциров-ки и ядерной атипии клеток, локализованных лишь в пределах эпидермиса, т.е. отграниченных от других здоровых тканей.
Широкое распространение получают методы иммуноморфологического анализа биопсийного материала. С помощью антител к различным компонентам наружной мембраны или цитоплазмы клеток уточняются гистогенез опухоли, степень ее дифференцировки, начальные этапы инвазии. Используемыми с этой целью маркерами могут быть как вещества антигенной природы (белки, полипептиды, полисахариды), так и относительно простые соединения или даже химические группировки, не обладающие антигенными свойствами.
Для выявления клеток плоского эпителия протоков эккринных, апокринных и сальных желёз, а также гистогенетически связанных с ними опухолей кожи, используют антитела к антигенам эпителиальной мембраны (ЕМА), состоящим из гликопротеинов с высокой молекулярной массой.
Цитокератины, представляющие собой группу промежуточных волокон различного молекулярного веса, обнаруживаются в ороговевающем и неороговевающем эпителии. Для идентификации, например, кератинов высокого молекулярного веса, экспрессируемых многослойным плоским эпителием, используются панцитокератины САМ 5.2 и АР34. Ряд антител к кератину распознают уникальные эпи-топы придаточных структур кожи. С их помощью также можно определять гистогенез или направление дифференцировки многих опухолей пилосебоцейного комплекса и потовых желез.
Маркером меланоцитов является кислый протеин S100, антитела к нему реагируют с клетками Шванна, Лангерганса и эккринных потовых желез, а также с опухолями и гамартомами, развившимися из этих клеток. Его целесообразно использовать для отличия мела-номы от других веретеноклеточных опухолей и для определения мелких отсевов меланомы, расположенных на расстоянии от первичной опухоли или в глубоких тканях кожи. Для идентификации доброкачественных и злокачественных меланоцитарных опухолей кожи также используют NK1-C3 и НМВ 45.
Для идентификации мягкотканных опухолей, наряду с антителами к цитокератинам также используют антитела к другим основным типам белков промежуточных волокон — виментину, десмину и белку нейрофиламентов. Виментин присутствует во многих клетках кожи (фибробластах, макрофагах, хондроцитах. эндотелиальных и лимфоидных клетках), поэтому применение его маркеров весьма ограничено. Напротив, десмин (полипептид с молекулярной массой 53 000) характерен для большинства миоцитов и поэтому не обнаруживается в саркомах, возникших без участия мышечной ткани. Нейрофиламенты, варьирующие по молекулярной массе от 68 000 до 200 000, идентифицируются в кожных опухолях из клеток Меркеля и карцино-идных опухолях. Менее целесообразно их использование при фиброгистиоцитарных опухолях. Хотя в некоторых истинных гистиоци-тарных опухолях могут идентифицироваться антитела к о-антитрипсину, антихимотрип-сину и лизосомам. Сравнительно недавно открыто поликлональное антитело против фактора ХШа. Предполагается, что это клеточный маркер особой субпопуляции дермальных фиброгистиоцитарных клеток, называемых дермальными дендроцитами. Несмотря на то что фактор ХШа обнаруживается во многих клетках при различных типах мягкотканных опухолей, специфичным он является лишь для определенных опухолей, например для гистиоцитомы, богатой, в отличие от выбухающей дерматофибросаркомы, фактор ХIIIа-положительными клетками.
Опухоли кровеносных и лимфатических сосудов могут быть идентифицированы различными эндотелиальными маркерами. Антитела к антигену, связанному с фактором VIII используются для идентификации нормального и неопластического эндотелия, т.к. они не реагируют с тканью лимфатических капилляров, Для идентификации сосудистого эндотелия также используется Ulex Europaeus агглютинин 1. В нефиксированных замороженных срезах для различия между опухолями лимфатических и кровеносных сосудов используют EN4 и PAL-E. Лимфатические и мелкие кровеносные сосуды положительно окрашиваются на EN4. Напротив, на PAL-E могут положительно окрашиваться венулы, вены, капилляры, артериолы и артерии, а лимфатические сосуды — отрицательно,
С целью идентификации лимфом кожи и отличия их от кожных заболевании (укусов насекомых, лимфоцитомы и т.д.) используют панель лейкоцитарных маркеров; для имму-ногистохимического выявления дифференцировочных антигенов мембран опухолевых клеток используются маркеры цитокиновых рецепторов.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также: