Базирон можно ли использовать от потницы
Обновлено: 26.04.2024
Вульгарные, или же юношеские угри (акне) – кожная патология, возникающая при засорении волосяных фолликулов кожным салом и секретом потовых желез, ороговевшими клетками эпидермиса. В результате фолликулы воспаляются, возникают черные точки, прыщи с белыми головками, красным отекшим основанием. Чаще всего бывает акне у подростков, хотя проблема возможна в любом возрасте.
Причины акне у детей и подростков
Прыщи появляются, когда поры закупориваются. Какой тип прыщей будет возникать, зависит от того, что забивает поры. Хотя ученые все еще пытаются выяснить, почему у некоторых людей кожа более склонна к развитию прыщей, вполне вероятно, что важную роль играют гормоны. Это объясняет, почему прыщи так часто встречаются у подростков.
В период полового созревания гормоны, называемые андрогенами, увеличивают размер сальных желез кожи. Эти железы начинают вырабатывать больше кожного сала, которое может закупорить поры.
Но прыщи могут начаться до (или после) подросткового возраста. Около 20% новорожденных страдают неонатальным акне, которое обычно появляется между второй и четвертой неделями жизни. Этот тип прыщей проходит самостоятельно, не оставляя шрамов. Это также не увеличивает риск развития серьезных прыщей в более позднем возрасте.
У некоторых детей развиваются детские угри, которые появляются в возрасте от 3 до 6 месяцев. Детские прыщи могут вызвать глубокие узелки и кисты, приводят к постоянным рубцам от прыщей. К счастью, детские прыщи встречаются редко Источник:
Современная концепция этиопатогенеза вульгарных угрей. Исаева М.С., Буриева З.Т. Вестник Авиценны, 2010. с. 127-132 Патогенетические подходы к терапии вульгарных угрей. Халдин А.А., Мареева Е.Б., Скворцова А.И. Российский журнал кожных и венерических болезней, 2012. с. 34-37 .
От чего возникают прыщи, что их провоцирует
Хотя стресс не может вызвать прыщи, но он способен усугубить существующее акне. Результаты исследований показывают, что при усилении стресса серьезность прыщей увеличивается. Угри могут ухудшиться, если подростки:
- слишком мало спят;
- едят определенные продукты, традиционные для западной диеты;
- используют жирную косметику и средства по уходу за кожей.
Почти у всех в подростковом возрасте случаются, по крайней мере, несколько высыпаний. Невозможно предсказать, у кого разовьются более серьезные прыщи, но повышенный риск определяется, если у одного или обоих родителей (или других близких кровных родственников) были серьезные прыщи, в результате которых остались шрамы.
Виды акне, механизм формирования и как выглядят
Подростковые прыщи на лице у подростков могут быть нескольких видов (или их комбинация Источник:
Патогенетическое обоснование местной терапии акне в подростковом возрасте. Мазитова Л.П., Асламазян Л.К., Квачахия Л.Л., Намазова Л.С. Педиатрическая фармакология, 2008. с. 94-97 ):
- белые угри;
- черные точки;
- прыщи;
- узлы, кисты или и то, и другое (глубокие и болезненные).
- Белые угри. Удаление белых угрей может привести к появлению еще большего количества белых угрей и шрамов от прыщей, поэтому дерматологи рекомендуют лечить белые угри с помощью средства от прыщей, а не ковырять их. Белая точка образуется, когда излишки жира и омертвевшие клетки кожи закупоривают поры. Это вызывает появление прыщиков белого или телесного цвета. Медицинское название: закрытый комедон, что означает «закрытая пора».
- Черные точки. Дерматологи рекомендуют лечить этот тип прыщей ретиноидом, так как выдавливание угрей может вызвать инфекцию или постоянный рубец. Этот тип прыщей также развивается, когда внутри поры накапливаются излишки кожного сала и отмершие клетки кожи. По мере накопления секрета, он расширяет поры, и вы видите черные точки. Многие ошибочно считают, что черное пятнышко – это грязь. На самом деле вы видите химическую реакцию. Когда отложения внутри поры вступают в реакцию с кислородом воздуха, появляется черный цвет. Медицинское название: открытый комедон, что означает «открытая пора».
- Иногда излишки масла, омертвевшие клетки кожи и бактерии попадают в поры. Бактерии, которые обычно находятся на нашей коже, могут быстро размножаться в избытке сала. По мере того, как поры заполняются бактериями, развивается воспаление (отек) и появляется прыщ. Медицинское название: если прыщик содержит гной, это называется пустула. Прыщ без гноя называется папулой.
- Узелок или киста. Когда поры заполняются избытком жира, мертвыми клетками кожи и бактериями, вызывающими воспаление (отек), которое проникает глубоко в кожу, образуется узелок или киста. Поскольку эти высыпания глубоко проникают в кожу, они могут быть болезненными. Основное различие между узелком и кистой заключается в том, что киста содержит гной. Поскольку узелки не содержат гноя, они плотнее на ощупь, чем кисты.
Последствия акне
Угри могут вызвать не только высыпания. Некоторые люди считают, что прыщи – это кожное заболевание, которое в конечном итоге перерастается, но оно может иметь глубокое и продолжительное влияние на жизнь. У многих людей после появления прыщей возникает одно или несколько из следующих событий.
Шрамы от прыщей: когда высыпание проходит, остается постоянный рубец. Некоторые рубцы вызывают углубления на коже. Остальные постепенно исчезают. Невозможно предсказать, у кого появятся шрамы после исчезновения прыщей, но следующие факторы повышают ваш риск:
- прыщи есть в течение длительного времени, потому что подросток их не лечит или лечение не работает;
- в семье были прыщи у одного или нескольких близких кровных родственников.
Темные пятна на коже: по мере исчезновения высыпаний прыщей некоторые люди видят место, где когда-то были прыщи. Это совершенно плоское пятно может быть розовым, красным, пурпурным, черным или коричневым, и его часто ошибочно принимают за постоянный шрам от прыщей Источник:
Современные методы лечения и реабилитации больных с вульгарными угрями. Баринова А.Н. Российский семейный врач, 2018. с. 5-18 .
Диагностика
Если у подростка появились прыщи, дерматолог может диагностировать акне, глядя на высыпания. Во время приема дерматолог также отметит, какие это типы прыщей и где на коже появляются высыпания. Это поможет дерматологу составить эффективный план лечения. Иногда то, что выглядит как прыщи, является другой проблемой. Например, некоторые люди ошибочно принимают гнойный гидраденит, который также называется acneinversa, от повседневных прыщей. Лечение этого состояния отличается от лечения прыщей. Еще одно заболевание, которое можно принять за акне, – периоральный дерматит. Это часто вызывает высыпания, которые выглядят как прыщи вокруг рта. Есть ли у подростка стойкие прыщи или другое заболевание, дерматолог может поставить точный диагноз вульгарные угри и составить план лечения с учетом потребностей подростка.
Лечение акне на лице у подростков
Подходящий план лечения акне зависит от многих факторов, в том числе от:
- типа прыщей;
- того, где на коже появляются прыщи;
- того, какие методы лечения уже испробованы;
- того, когда начались высыпания;
- возраста;
- того, остались ли после прыщей темные пятна или шрамы Источник:
Современные методы лечения угревой болезни у детей. Носачёва О.А., Торшхоева Р.М., Намазова-Баранова Л.С. Педиатрическая фармакология, 2013. с. 23-30 .
План лечения может различаться. Но есть ряд препаратов, которые включены в клинические рекомендации по терапии акне. Эффективное лечение акне на лице у подростка может включать препараты ретиноидов, бензоил пероксид, азелаиновую или салициловую кислоту. Возможно, будет назначен антибиотик, который наносится на кожу.
Узлы и кисты лечить сложнее. Лечение может состоять из лекарств, отпускаемых по рецепту, которые наносятся на кожу, прием антибиотиков, изотретиноин (лекарство, одобренное для лечения тяжелых форм акне).
Иногда нужна дополнительная лазерная или световая терапия: исследования показывают, что лазер и световые приборы могут помочь избавиться от прыщей. Этот вид лечения лучше всего работает в сочетании с другими средствами лечения акне.
Здоровая диета: некоторые исследования показывают, что правильное питание также помогает сделать кожу более чистой.
Уход за кожей настолько важен, что без него не будет желаемых результатов. Даже если правильно применять средство от прыщей, если подростки слишком грубо относятся к коже, могут появиться новые высыпания Источник:
Комбинированная терапия акне. Мамарасулов Д.И., Юлдашев М.А., Мун А.В., Исмоилов Б.Б. Медицина: теория и практика, 2019. с. 342-343 .
Профилактика
Не стоит слишком часто умываться мылом и использовать грубые скрабы. Прыщи не вызваны грязью. Достаточно двух щадящих умываний в день. Слишком частая очистка кожи может вызвать раздражение и высыхание кожи, что заставит железы производить больше жира, и это увеличивает вероятность появления прыщей.
Используйте некомедогенные продукты (те, которые не забивают поры) на лице.
Не давите пятна, такие действия могут загнать бактерии глубже в кожу. Это может привести к еще большему воспалению и необратимым рубцам.
Источники:
- Современная концепция этиопатогенеза вульгарных угрей. Исаева М.С., Буриева З.Т. Вестник Авиценны, 2010. с. 127-132
- Патогенетические подходы к терапии вульгарных угрей. Халдин А.А., Мареева Е.Б., Скворцова А.И. Российский журнал кожных и венерических болезней, 2012. с. 34-37
- Современные методы лечения и реабилитации больных с вульгарными угрями. Баринова А.Н. Российский семейный врач, 2018. с. 5-18
- Патогенетическое обоснование местной терапии акне в подростковом возрасте. Мазитова Л.П., Асламазян Л.К., Квачахия Л.Л., Намазова Л.С. Педиатрическая фармакология, 2008. с. 94-97
- Современные методы лечения угревой болезни у детей. Носачёва О.А., Торшхоева Р.М., Намазова-Баранова Л.С. Педиатрическая фармакология, 2013. с. 23-30
- Комбинированная терапия акне. Мамарасулов Д.И., Юлдашев М.А., Мун А.В., Исмоилов Б.Б. Медицина: теория и практика, 2019. с. 342-343
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Почти каждый человек хотя бы раз в жизни сталкивался с проблемой угревых высыпаний. У одних они могут быть представлены единичными транзиторными высыпаниями, а у других иметь тяжелый распространенный характер. Акне (угревая болезнь -УБ) встречается у 90-95% населения земного шара. По данным ряда авторов, акне наиболее часто выявляется у юношей и девушек в возрасте от 12 до 24 лет. Далее пик заболеваемости идет на спад, и после 25 лет УБ отмечается примерно у 10% людей в популяции. В силу анатомо-физиологических особенностей лица мужского пола чаще страдают и имеют более тяжелые клинические формы УБ по сравнению с женщинами [1, 2].
Развитие и течение дерматоза во многом зависит от семейной (генетической) предрасположенности, а также типа, цвета кожи, национальных особенностей. По данным ряда авторов (В.Н.Мордовцев, I.Maria), наследственная предрасположенность выявляется в 50-90% случаев акне. Юношеские угри наследуются по аутосомно-доминантному типу, в ряде случаев имеется полигенное наследование. Считается, что если оба родителя имели проявления УБ, то вероятность пубертатного акне составляет 50-60%. В целом при сборе семейного анамнеза была выявлена закономерность, что чем чаще встречалось акне у родственников и чем тяжелее оно протекало, тем более тяжелое течение заболевания отмечено у потомства [3, 4].
Нередко тяжелые формы акне связаны эндокринологической патологией. Так, поздние гиперандрогенные акне у женщин часто встречаются при поликистозе яичников, врожденной дисфункции коры надпочечников, а также при других эндокринных синдромах. Встречаются также упорные узловато-кистозные акне у мужчин с хромосомным синдромом полисомии У (ХУУ-акне) [5].
Исследования по распределению и степени тяжести акне среди различных популяций указывают на этнические особенности заболевания. Акне реже развивается и протекает в более легкой форме у представителей азиатского региона (японцев, китайцев), в то время как у кавказских народов отмечается более тяжелое и упорное течение заболевания и высокая частота встречаемости [6, 7].
Согласно современным представлениям возникновение УБ происходит на фоне нескольких взаимосвязанных патогенетических механизмов:
Кроме того, патогенные микроорганизмы, в частности Propionbacteria acne, выделяют липазы, протеазы, гиаулуронидазу, которые расщепляют липиды с выделением большого количества свободных жирных кислот (СЖК), вследствие чего в норме слабокислый рН кожи сдвигается в щелочную сторону, что ведет к уменьшению бактереостатических свойств кожного сала. Измененное по составу кожное сало обладает также и раздражающими свойствами, поэтому в местах повышенного салоотделения кожа часто реагирует появлением воспалительных гиперемических пятен и шелушением - развитием себорейного дерматита [11].
При исследовании микробной флоры у 40 пациентов с различными формами УБ, проведенном в ММА им. И.М.Сеченова, обнаружено, что качественный состав микрофлоры в пустулезных элементах у пациентов с вульгарными угрями отличался большим разнообразием. У большинства пациентов в составе микрофлоры преобладали Propionbacterium acnes, которая идентифицирована у 31 (77,5%) больного, и Staphylococcus epidermidis - у 21 (52,5%) больного, реже высеивался Staphylococcus aureus - у 12 (30,0%). коринебактерии - у 4 (10,0%), пептострептококк - у 2 (5,0%), зеленеющий стрептококк - у 2 (5,0%), неферментирующие грамотрицательные палочки - у 3 (7,5%), дрожжеподобные грибы - у 6 (15,0%). Результаты проведенных исследований показали, что видовой состав микрофлоры в значительной степени коррелировал с особенностями клинического течения УБ. Было отмечено, что при папуло-пустулезной и индуративной формах угрей видовой состав флоры ограничивался 3-4 микробными агентами, тогда как при абсцедирующих и конглобатных их число достигало 8. Облигатным возбудителем, присутствующим при всех формах УБ, являлась Propionbacterium acnes, что подтверждает ее важную роль в развитии заболевания [12].
Среди клинических форм акне наиболее распространена папуло-пустулезная форма, которая встречается у 70-80% пациентов. Базовыми препаратами при данной форме заболевания являются антибиотики системного и наружного применения. При назначении антибиотиков необходимо учитывать весь спектр его антимикробного действия, так как у пациентов с акне P. acnes является не единственным микроорганизмом, ответственным за развитие воспалительных и иммунных реакций [1, 6].
Среди местных официнальных антибактериальных средств выделяют препараты цинк-эритромицинового комплекса, препараты клиндамицина, тетрациклина. Местные антибактериальные препараты используются при всех воспалительных формах акне, как в качестве монотерапии, так и в комбинации с топическими ретиноидами, а также системными препаратами, прежде всего переоральными антибиотиками. Важно подчеркнуть, что все современные наружные лекарственные средства при акне следует назначать на длительный срок, поэтому топический препарат должен обладать высокой эффективностью, комлаентностью и иметь минимум побочных эффектов.
Существенным недостатком антибиотиков является снижение их эффективности при длительном применении в виду формирования к ним резистентности микроорганизмов и развитие аллергии. Так, в период с 1976 по 1996 г. частота случаев резистентности P acnes к эритромицину, клиндамицину, тетрациклину возросла с 20 до 62% (рис. 1). У пациентов со сформировавшейся резистентностью к местным формам антибиотикам отмечается невосприимчивость и к системной антибиотикотерапии. В связи с этим возникает необходимость применения альтернативных местным антибиотикам топических противомикробных средств, эффективных при воспалительном характере акне [13].
Рис. 1. Рост резистентности к P. acne.
В исследовании, проведенном в городе Лидсе на базе центральной городской больницы, изучена микрофлора пациентов с акне. В результате исследования выявлено, что наиболее часто наблюдалась устойчивость к эритромицину и клиндамицину, реже -к тетациклину. Исследование также позволило установить, что число пациентов, имеющих устойчивые штаммы к одному и более антибиотикам, к 2000 г. возросло до 55,5% [14].
Последнее время все большую и большую популярность среди практических врачей приобретает наружный препарат 5% гель «Базирон АС» компании "Галдерма".
Уникальность этого препарата состоит в том, что в нем сочетаются свойства эффективного лекарства-бензоила пероксида (БПО), действующего на основные патогенетические звенья УБ, и удобного в применении косметического средства, благодаря инновационной гидрогелевой основе - глицерин-акрилатного кополимера (acrylates copolymer-АС). БПО является мощным окислителем и при контакте с клеточной мембраной бактерий оказывает выраженное бактерицидное действие. Образующаяся при разрушении БПО бензойная кислота действует бактериостатически. Бензойная кислота не накапливается в тканях, не обладает системным действием и в неизмененном виде выводится с мочой. Противовоспалительное действие БПО обусловлено разрушением СЖК и инактивацией свободнорадикальных форм кислорода в очаге воспаления. Комедонолитическое действие связано с тем, что БПО является по химической структуре перекисью (т.е. сильным окислителем), которая разрушает структуры комедона. С этим же связано отбеливающее действие препарата, что приводит к обесцвечиванию поствоспалительных гиперпигментированных пятен и рубцов [15].
Акрилатный кополимер основы активно адсорбирует кожное сало, уменьшая явления себореи и жирный блеск кожи на 40%. Постепенное высвобождение глицерина из гидрогелевой основы обеспечивает смягчение и увлажнение кожи, уравновешивая раздражающий эффект БПО (рис. 2) [15].
Рис. 2. Базирон АС гель.
Препарат эффективно воздействует на P. acnes и Staphylococcus epidermidis основную патогенную микрофлору, которая высеивается у пациентов с акне. Препарат не вызывает микробную резистентность, что позволяет использовать его длительно. Исследования in vitro показали, что БПО подавляет рост P acnes примерно в 2 раза эффективнее, чем наружные формы эритромицина и клиндамицина. В исследованиях in vivo результаты посева показали, что на 7-й день рост культуры P. acnes подавлен на 94% а на 15-й день - на 97-99% [16, 17].
По данным профессора Е.Р.Аравийской, все современные наружные препараты для лечения акне следует назначать длительно. Исследование, проведенное в СПбГМУ им. акад. И.П.Павлова, показали, что стойкий позитивный эффект при использовании бензоил пероксида (базирон) и адапалена (дифферин) возможен лишь при постоянном применении в течение 4-6 мес. Это обусловлено тем, что подобные препараты должны воздействовать на кожу в течение нескольких сроков обновления эпителиального пласта, а средняя продолжительность обновления эпителия кожи составляет 28 дней [18].
По данным М.А.Самгина и М.А.Монахова, исследовавших 20 пациентов (14 мужчин и 6 женщин) с папуло-пустулезной формой акне, полное регрессирование пустулезных элементов наблюдали к концу 6-й недели применения Базирона АС, а количество папулезных элементов на 3-й месяц снижалось почти на 80% [17].
Под нашим наблюдением находились 23 пациента (13 женщин и 10 мужчин) с легкой и среднетяжелой формой заболевания в возрасте от 15 до 26 лет. Средний возраст пациентов составил 19,3 года. Давность заболевания варьировала от 1,5 до 11 лет и в среднем составляла 4,4 года. У 8 женщин и 6 мужчин наряду с областью лица процесс затрагивал кожу спины, груди и плечевого пояса. Гель Базирон АС наносили после предварительного очищения кожи лосьоном Сетафил на все пораженные участки 1-2 раза в день. У 15 пациентов с легкой формой УБ назначена мототерапия, у 8 больных со среднетяжелой формой - комбинация с коротким курсом антибиотиков в течение 8 нед. Оценку результатов проводили каждые 2 нед в 1-й месяц лечения, в конце 2-го месяца и по окончанию терапии (4 мес).
Уже через 2 нед от начала терапии резко сокращалось количество воспалительных элементов, в большей степени пустул (на 25%) и папул (на 20%). Наблюдали значительное уменьшение жирности кожи, она становилась более матовой и ровной, исчезал ее серовато-асфальтовой оттенок. При применении на себорейные зоны туловища больные, кроме того, отмечали выраженное улучшение текстуры кожи в виде уменьшения неровности, грубости, толщины, исчезал неприятный запах кожи.
К концу 1-го месяца лечения регресс папуло-пустулезных элементов составил 50%, вновь появляющиеся акне были единичными и носили поверхностный характер. Более медленно регрессировали комедоны, особенно закрытые, их количество за 4 нед терапии уменьшилось в среднем на 30%. В течение 2 мес лечения продолжал нарастать терапевтический эффект в виде полного исчезновения жирного блеска кожи и уменьшения ее порозности. Кожа приобретала естественный розовато-телесный оттенок, становилась более гладкой и тонкой, полностью исчезал неприятный запах кожи. У всех больных с легкой формой акне отсутствовали папуло-пустулезные элементы, у больных со среднетяжелой формой отмечены лишь единичные поверхностные папулы, а количество комедонов в обеих группах уменьшилось лишь наполовину, что требовало в дальнейшем присоединения 0,1% крема Дифферин и косметологических процедур. Было отмечено, что нанесение Базирон АС на поствоспалительные гиперпигментировнные пятна и рубцы приводит к их значительному побледнению. Переносимость препарата была в целом хорошей. Лишь у 3 больных отмечено легкое жжение и покраснение кожи в начале лечения, которые регрессировали при индивидуальном подборе режима аппликаций.
В результате лечения клиническую ремиссию наблюдали у 61% больных, значительное улучшение (регресс на 70-8%) - у 22%, улучшение (регресс высыпаний более чем на 50%) - у 17% больных.
Выводы
На основании проведенных собственных исследований и данных литературы можно сделать следующие выводы:
Е. Н. Волкова, Л. А. Ильин, А. Б. Воробьев, Е. О. Рюмина
Кафедра дерматовенерологии (зав. — проф. Е. Н. Волкова) московского факультета ГОУ ВПО Российский государственный медицинский университет Росздрава; Кожновенерологический диспансер № 9, Москва
Анализируются типичные ошибки в назначении и применении дифферина, описаны его структура и уникальная кинетика, результаты исследования терапевтической эффективности различных лекарственных форм. Приведены факты, свидетельствующие о высокой эффективности и безопасности дифферина в терапии угревой болезни.
Ключевые слова: вульгарные угри, постакне, адапален, дифферин, ошибки применения, эффективность
Typical mistakes in prescription and usage of differin are analyzed. Structure and unique kinetics of this preparation are described and results of effectiveness studies of different drug formulations are presented. Authors present facts illustratinf high effectiveness and safety of differin in acne therapy.
Key words: acne, post-acne, adaplen, differin, therapeutic mistakes, effectiveness
Заболевание, в основе которого лежит патология пилосебоцейного комплекса, правильнее называть угревой болезнью — УБ (точка зрения авторов), так как оно представлено комплексом симптомов, патогенетически объединенных в единый патологический процесс, и психоэмоциональными нарушениями. Термин "вульгарные угри" и "акне" характеризуют лишь один конкретный симптом заболевания [2, 7].
Сегодня накоплен огромный опыт терапии УБ, разработаны алгоритмы лечения в зависимости от степени тяжести с учетом терапевтического индекса акне как основы дифференцированного подхода к ведению больных. Современные схемы включают назначение системных препаратов и средств наружной терапии на фоне правильно подобранного базового ухода [1, 2, 8].
На сегодняшний день наиболее эффективным противоугревыми средствами для местного применения являются ретиноиды, которые способны вызывать специфический биологический ответ в результате связывания и активации рецепторов ретиноевой кислоты. К ретиноидам 3-го поколения для местной терапии акне относят адапален, представляющий собой производное нафтойной кислоты с ретиноидподобным действием.
Несмотря на продолжительное использование дифферина для местного лечения УБ, обширного опыта его клинического применения отмечаются отдельные ошибки при его использовании. Часть из них связана с недостаточной информированностью врача и неправильной трактовкой имеющейся информации. Существует и "страх врача" при назначении местных ретиноидов.
Проведем работу над ошибками.
Ошибка 1: неправильный выбор лекарственной формы.
Адапален имеет 2 лекарственные формы для наружного применения — гель и крем. При выборе лекарственной формы следует помнить, что эффективность действия препарата определяется взаимосвязями в системе "препарат—основа—кожа". Именно правильное увлажнение рогового слоя значительно усиливает проникновение веществ.
Обычно лечение начинают с геля. Если у пациента чувствительная и сухая кожа, то рекомендован дифферин-крем. Он содержит увлажняющие некомедогенные компоненты.
Необходимо соблюдать режим дозирования. Гель и крем бережно, без особого усилия, наносят на пораженные участки кожи 1 раз в день на ночь на чистую сухую кожу.
Ошибка 2: необоснованные "завышенные" ожидания быстрого результата.
Дифферин — препарат патогенетического действия, поэтому назначение препарата сегодня не приведет к проявлению результата завтра! Это необходимо учитывать врачу и объяснять пациенту (проводить его "обучение"). Отсутствие быстрого визуального эффекта может приводить к отказу пациентов от лечения! А между тем препарат является высокоэффективным средством в лечении УБ. Его терапевтическая эффективность связана с тем, что молекула адапалена селективно связывается с ретиноидчувствительными рецепторами (RAR) у-типа сально-волосяных фолликулов (СВФ), что приводит к уменьшению сцепленности кератиноцитов и ускоряет их десквамацию (т. е. реализуется комедонолитическое действие препарата) [9, 11]. Отсутствие взаимодействия с рецепторами RAR-a СВФ, стимуляция которых ведет к появлению шелушения и резкой сухости кожи, позволяет свести к минимуму побочные реакции, которые наблюдались ранее при использовании ретиноидов 1-го поколения. Антипролиферативная активность дифферина по отношению к себоцитам связана со стимуляцией RXR-a. В результате уменьшаются размеры сальной железы и сокращается продукция кожного сала. Третьим звеном патогенеза, на которое воздействует препарат, является воспаление. Адапален ингибирует API — участок в промоторной зоне гена, что приводит к подавлению образования цитокинов — интерлейкинов (ИЛ)-1а, ИЛ-1р, и ИЛ-8; фактора некроза опухоли (ФНО-a), системы комплемента. Инактивация фермента циклооксигеназы ведет к уменьшению образования ЛТВ4 — главного посредника во взаимодействии нейтрофилов, лимфоцитов, моноцитов и эозинофилов в воспалительной реакции. Кроме того, адапален блокирует Toll-рецептор 2-го типа (TLR-2), рецепторы моноцитов, предотвращая связывание с ними микроорганизмов и последующий выброс противовоспалительных цитокинов. Таким образом, дифферин оказывает действие на все звенья патогенеза УБ [3, 8, 9, 11].
Ошибка 3: неправильное формирование группы больных.
Дифферин — не панацея для лечения всех видов акне — это тоже ошибка: для его назначения существуют определенные показания (рис. 1).
Рис. 1. Показания для применения дифферина.
Ошибка 4: неправильное определение продолжительности лечения дифферином.
В среднем курс лечения составляет до 12 нед, для этого требуется не менее 30 г препарата в форме геля или крема (при нанесении препарата только на область лица). Терапевтический эффект развивается после 4—8 нед лечения, стойкое улучшение — после 3-месячного курса. Такая длительная терапия не только наиболее рациональна и эффективна, но и предотвращает формирование постакне.
Ошибка 5: неинформированность об особенностях дифферина.
Следует знать о двух нюансах.
Нюанс 1: состав основы, ее физикохимические характеристики определяют как свойства препарата, так и его способность к проникновению в кожу (рис. 2).
Рис. 2. Фармакодинамическая характеристика дифферина (0,1% адапелена-геля).
Нюанс 2: размер микрокристаллов действующего вещества.
Микрокристаллы адапалена в препарате имеют диаметр от 3 до 10 мк. Оказывается, если диаметр микрокристаллов действующего вещества составляет менее 3 мк — препарат беспорядочно распределяется между сально-волосяным фолликулом и роговым слоем кожи; при диаметре более 10 мк — препарат остается на поверхности кожи.
Правильный размер частиц активного вещества в дифферине — залог эффективного лечения [9, 11]. Вопрос — так ли это в джинерике? (результатов таких исследований не предоставлено).
Ошибка 6: не учитывается возможность комбинирования препаратов.
Дифферин сохраняет лечебное действие в комбинации с местными антибактериальными противоугревыми средствами (эритромицин, клиндамицин, бензоила пероксид) [3, 6, 10, 12]. Это расширяет возможности его применения даже при обилии пустулезных элементов. Наиболее целесообразно назначать дифферин в комбинации с базироном АС (рис. 3).
Рис. 3. Применение Дифферина в комбинации с Базироном АС.
Ошибка 7: недооценка показаний к применению дифферина.
Дифферин — местное средство не только для базового патогенетического лечения больных акне. Он показан как препарат поддерживающей терапии, а также при переводе пациента с системной терапии, например акнекутаном, на местную. Такая тактика — не только залог эффективного лечения, но и стойкой длительной ремиссии и профилактики постакне.
Таким образом, правильное применение дифферина позволяет избежать ошибок, преодолеть страх перед назначением ретиноидов. Повысить эффективность лечения больных УБ. Вся история применения дифферина свидетельствует о том, что он является высокоэффективным базовым препаратом для лечения акне легкой и средне-тяжелой степени — показания к его применению строго определены.
Для достижения выраженного и стойкого эффекта необходимо длительное назначение дифферина, что предотвращает появление и развитие новых элементов. При наличии папуло-пустулезных элементов целесообразно применение дифферина в комбинации с препаратом антибактериального действия — базироном АС.
Эффективность и переносимость терапии дифферином были оценены нами при наблюдении 62 пациенток в возрасте от 16 до 22 лет с длительностью заболевания от 1 года до 6 лет. У 26 (42%) пациенток высыпания локализовались только на лице, у 23 (37,1%) — на лице и груди, у 13 (20,9%) — на спине.
В зависимости от степени тяжести УБ пациентки были распределены на 2 группы. 1-ю группу (n = 29) составили больные легкой степенью акне, у которых доминировали комедоны и единичные папулы; 2-ю (n = 33) — больные папуло-пустулезной формой заболевания.
Больным 1-й группы проводили только наружное лечение дифферином в виде геля или крема (в зависимости от состояния кожи) в сочетании с правильным уходом. Препарат наносили тонким слоем 1 раз в день вечером на предварительно очищенную кожу лосьоном сетафил.
Больным 2-й группы дифферин назначали в комбинации с базироном АС в виде геля, который наносили на предварительно очищенную кожу однократно утром. Контроль количества открытых и закрытых комедонов, папул и пустул производили до начала терапии, а также каждый месяц.
Окончательный эффект от терапии наблюдали к концу 4—5-го месяца, когда комедоны и папулопустулезные высыпания регрессировали более чем на 70—75%. Выявлено, что нанесение базирона АС на поствоспалительные гиперпигментированные пятна и рубцы приводило к их побледнению. В результате лечения клиническая ремиссия наступила у 22 (35,5%) больных, значительное улучшение (регресс высыпаний на 70—80%) — у 26 (42%), улучшение (регресс высыпаний на 50—60%) — у 13 (21%) и неэффективным лечение оказалось у 1 больной.
Таким образом, дифферин является высокоэффективным базовым препаратом первого выбора для патогенетической терапии акне.
Для достижения выраженного и стойкого терапевтического эффекта необходимо длительное назначение дифферина. Препарат сохраняет лечебное действие в комбинации с местными антибактериальными средствами (базирон АС), что определяет целесообразность применения дифферина при наличии папуло-пустулезных элементов. Оригинальная основа (гель на водной основе), равномерная дисперсия микрокристаллов адапалена определяют эффективную доставку активного вещества в пораженную кожу (избирательно в сальноволосяной фолликул), лучшую переносимость препарата и оптимальные косметические свойства.
Рациональная терапия дифферином — залог успешной терапии угревой болезни и профилактики постакне.
1. Волкова Е. Н. // Лечащий врач. — 2007. — № 4. — С. 21— 28.
2. Волкова Е. Н., Осипова Н. К. // Рос. журн. кож. и вен. бол. — 2009. — № 5. — С. 53—58.
3. Волкова Е. Н, Осипова Н. К // Клин. дерматол. и венерол. — 2010. — № 2. — С. 72—77.
4. Гущина Н. С., Корчевая Т. А. // Рус. мед. журн. — 2005. — Т. 13, № 7. — С. 482—485.
5. Орлова Н. А // Клин. дерматол. и венерол. — 2003. — № 4. — С. 53—56.
6. Самгин М. А., Монахов С. А. // Вест. дерматол. и венерол. — 2003. — № 4. — С. 37—39.
7. Самгин М. А., Монахов С. А. // Рос. журн. кож. и вен. болезней. — 2005. — № 3. — С. 55—64.
8. Самгин М. А., Монахов С. А. // Рос. журн. кож. и вен. болезней. — 2006. — № 6. — С. 85—87.
9. Data on file. Galderma Laboratories, Ins. Medical Departament. — 1994.
10. Eady E. A., Farmery M. R, Ross J. I. et al. // Br. J. Dermatol. — 1994. — Vol. 131. — P. 331—336.
11. Michel S., Jomard A., Demarschez. // Br. J. Dermatol. — 1998. — Vol. 139 (suppl. 52). — P. 3—7.
12. Swinyer L. J., Baker M. D, Swinyer T. A., Mills O. H. Jr. // Br. J. Dermatol. — 1988. — Vol. 119, N 5. — P. 615—622.

Потница — это раздражение кожи, которое возникает из-за того, что у человека сильно выделяется пот и при этом он медленно испаряется. В результате потовые железы закупориваются — и начинается раздражение. Чаще всего такое заболевание встречается у детей, но и у взрослых оно тоже иногда наблюдается — поэтому о нем нужно знать.
Симптомы
Говоря о симптомах потницы, необходимо сразу затронуть такой момент, как виды раздражения, потому что у каждого типа свои проявления.
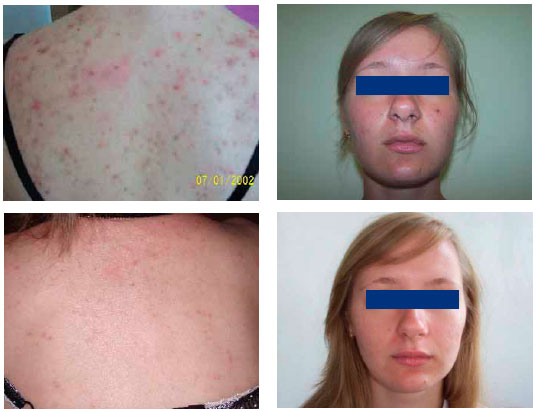
Наиболее простой и безопасной формой является кристаллическая потница. Она проявляется небольшими (до миллиметра) безболезненными высыпаниями — это мелкие пузырьки, которые расположены рядом друг с другом и могут сливаться. Локализуются такие высыпания на шее, лице, лбу, туловище, а также в местах сгиба ног, рук. Часто эта потница возникает ненадолго и быстро исчезает при соблюдении привычной гигиены.
Более опасен такой вид потницы, как красная (воспалительная). Ее признаки, следующие:
- Высыпания в виде более крупных пузырьков (до двух миллиметров) с красными воспаленными венчиками. В этих пузырьках наблюдается содержимое мутного вида.
- Зуд, который может быть довольно сильным и беспокоить пациента неприятными ощущениями.
- Мокрые корочки. Если они появились, это означает, что к обычной болезни у взрослого присоединилась бактериальная инфекция — то есть возникло осложнение.
Обычно красная разновидность недуга локализуется подмышками, на животе и коже между ягодицами, а также на сгибах локтя, предплечьях. У людей, страдающих ожирением, она часто появляется в паху. В отличие от предыдущего варианта, этот не проходит самостоятельно и всегда требует целенаправленного лечения.

Если течение красной потницы осложняется, может развиться так называемая папулезная форма с острым воспалением. Тут уже появляются не только зуд, но и симптомы интоксикации. Кожа болезненная, состояние больного сложное. Вылечить такое заболевание можно только специально подобранными медикаментами — в ряде случаев для этого требуется не один месяц.
Еще один вариант потницы у взрослых — апокринная. Она связана с работой специальных желез, которые находятся на ареоле соска, в области анального отверстия, подмышками, а также у женщин в области больших половых губ. В этих местах появляется мелкая сыпь, а также специфические скопления в области желез. Эти образования часто лопаются прямо внутри кожи и к ним присоединяется инфекционный процесс. В данном случае также требуется помощь специалистов.
Причины
Причины потницы у взрослых людей выглядят так:
- Гипергидроз. У людей с повышенной потливостью болезнь может приобретать хронический характер.
- Серьезные нарушения обмена веществ. Поскольку пот — это часть обменных реакций, некоторые заболевания могут повлиять на его выделение и испарение.
- Отдельные эндокринные патологии — например, сахарный диабет, гипертиреоз, гипотиреоз.
- Некоторые болезни нервной системы.
- Лихорадка, повышенная температура в течение длительного времени. В таком состоянии пот всегда активно выделяется, поэтому на коже может возникнуть сыпь.
- Ожирение или просто избыточный вес. При лишних килограммах люди, как правило, потеют гораздо сильнее, что тоже может привести к раздражению кожных покровов.
- Малоподвижность, постоянный контакт кожи с кроватью. Такая потница у взрослых встречается у лежачих больных или у людей, которые в силу определенных болезней мало ходят, но много лежат или сидят.
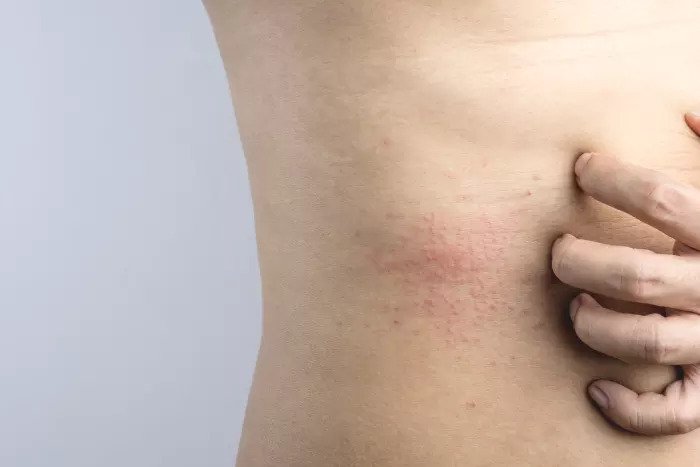
Все это причины, которые можно отнести к патологическим — то есть они уже сами по себе связаны с каким-то негативным состоянием организма или заболеванием. Но есть еще и так называемые провоцирующие факторы — их можно назвать внешними причинами. Сюда отнесем:
- Жаркий, сухой климат, способствующий сильному потоотделению, а также повышенная влажность с высокой температурой.
- Активные и постоянные занятия спортом, при которых человек много потеет и сам пот постоянно находится на коже.
- Работа, связанная с интенсивной физической нагрузкой или с нахождением в жарких помещениях. Например, люди сильно потеют, если работают на заводах возле раскаленных печей.
- Плохо подобранная обувь. Если она сильно пережимает стопу и не обеспечивает достаточное количество воздуха, может развиться потница на коже ног.
- Применение неправильной косметики: сильно плотных и питательных кремов, когда коже жарко. Например, сыпь на лице может появиться из-за того, что в летнюю жару женщина наносит очень плотный тональный крем.
- Несоблюдение всех правил гигиены, когда пот, смешанный с пылью и загрязнениями, подолгу остается на коже.
- Слишком частый и длительный загар, который может повредить кожные покровы и сделать их более восприимчивыми к любым негативным факторам.
Вызвать проблему может как одна причина, так и совокупность нескольких — все зависит от конкретного организма.
Диагностика
Как правило, диагностика потницы не требует сложных манипуляций — врач-дерматолог или терапевт может определить заболевание чисто визуально, по его внешним признакам. Но в ряде случаев нужно обследовать клетки пораженных участков, а также сдать общие анализы. Особенно это актуально при сложных случаях, когда вместе с первичной проблемой необходимо выявить вторичную инфекцию.
Лечение
Если речь о простой форме, лечение потницы будет заключаться в том, чтобы устранить негативный фактор (например, перегревание), соблюдать гигиену и обрабатывать пострадавшие участки кожи антисептическими средствами.
В сложных случаях пациентам выписывают антигистаминные препараты, антибиотики (не всегда), антибактериальные, противовоспалительные и подсушивающие средства.

Также в план лечения могут включаться:
- Разные методики лечения гипергидроза. Например, это лазерное лечение, инъекции ботулотоксина, операция на нервных волокнах, удаление потовых желез. Чем серьезнее операция, тем реже она применяется, поскольку важно, чтобы ее риски перекрывались полученным эффектом.
- Физиотерапия. Пациентам могут назначать рефлексо- и иглорефлексотерапию.
- Фитотерапия. В ряде ситуаций врач может предложить использовать отвары на основе разных полезных трав. Но это далеко не всегда обязательно, так как есть много уже готовых средств с более выраженным и быстрым эффектом.
Сложные случаи требуют обязательной консультации у врача, в такой ситуации самостоятельное лечение потницы у взрослых невозможно. Если у вас возникла подобная проблема, мы рекомендуем незамедлительно обратиться в АО «Медицина». В нашей клинике вы получите квалифицированную помощь опытных дерматологов и сможете избавиться от недуга настолько быстро, насколько это возможно.
Профилактика
Чтобы понять, какая профилактика нужна в данном случае, нужно обратиться к причинам потницы и исключить все негативные факторы. Важно поддерживать тело в оптимальной температуре, носить хорошую дышащую одежду, постоянно следить за здоровьем организма, поддерживать оптимальный вес. Обязательным условием является правильное и регулярное соблюдение личной гигиены.
Вопросы-ответы
Чешется ли потница?
В том случае, если к ней присоединяется дополнительная инфекция и речь идет уже об осложненном состоянии, могут наблюдаться зуд и неприятные ощущения.
Можно ли заразиться потницей?
Нет. Это заболевание не передается бытовым или другим путем.
Как избавиться от потницы?
Простая форма может пройти сама, а в остальных случаях требуется помощь специалистов, которые подберут специальные таблетки, мази и процедуры, необходимые конкретному пациенту.

Рассматривая, какие мази применяют при дерматите, стоит сразу сказать, что они делятся на две большие группы: гормональные и негормональные. Они отличаются не только составом, но также степенью эффективности и безопасности.
Мазь считают лучшей от дерматита на коже у конкретного пациента, если она отвечает ряду требований:
- эффективно снимает жжение и зуд;
- купирует острые и хронические воспалительные процессы;
- увлажняет кожу;
- снижает выраженность болевых ощущений;
- препятствует проникновению в очаги воспалений вирусов, грибков и бактерий (об этом говорит отсутствие вторичных присоединившихся инфекций).
Какими негормональными мазями можно лечить дерматит
Негормональные мази считают более безопасными, поскольку они имеют относительно натуральный состав. Это позволяет использовать наружное средство в течение длительного времени без какого-либо вреда для здоровья.
Именно негормональные мази считают лучшими при атопическом дерматите у ребенка. У взрослых в большинстве случаев в начале лечения врачи тоже стараются назначать именно такие мази. По принципу действия они делятся на несколько групп:
- Антисептические. Действие направлено на то, чтобы обеззаразить кожу и исключить проникновение бактерий через образующиеся язвочки.
- Противовоспалительные. Направлены на снятие зуда и раздражения, устранение воспалительных процессов.
- Увлажняющие. Косвенно способствуют выздоровлению за счет восстановления водного баланса кожи.
- Регенерирующие. Их основное действие – стимуляция процессов заживления за счет активации естественной регенерации кожного покрова.
Поскольку средства с одним основным веществом могут снимать только один симптом, врачи часто назначают комбинированные мази. Они за счет нескольких активных компонентов могут оказывать не одно, а несколько эффектов. Примеры негормональных препаратов, претендующих на роль самой хорошей мази от дерматита:
- Бепантен,
- Пантенол,
- Цинковая мазь,
- Радевит,
- Видестим,
- Левосин,
- Фенистил,
- Топикрем.
Из плюсов негормональных мазей особое значение имеет минимум побочных эффектов. Еще большинство из них разрешены к применению у детей, беременных и кормящих женщин.
Главным минусом негормональных мазей часто выступает недостаточная эффективность. Из-за этого лечение может затянуться на несколько недель, месяц и даже дольше. При этом курс нельзя прерывать, иначе предыдущая терапия может оказаться неэффективной. В результате врачу все-таки приходится назначать более сильные гормональные средства.
Выбирая, какая мазь лучше от дерматита, нельзя игнорировать и другие недостатки негормональных мазей:
- могут вызывать аллергию у людей, склонных к аллергическим проявлениям;
- проявляют свое действие не при всех видах дерматита, чаще при контактном и аллергическом.
То есть при длительном лечении мазь вызывает аллергию, но при этом может не давать нужного эффекта.
Гормональные мази
Когда отсутствует положительная динамика от применения негормональных мазей, специалисты прибегают к гормональным препаратам. В их составе основным компонентом выступают глюкокорстикостероиды – гормоны, которые в теле человека вырабатываются надпочечниками. В основе механизма действия таких препаратов лежит влияние на обмен белков и углеводов. Гормональные мази восстанавливают уровень кортизона, при недостатке которого организм становится неспособен справляться с воспалительными процессами.
В зависимости от степени воздействия на кожу гормональные мази делятся на несколько категорий:
- слабые,
- средние,
- сильные,
- очень сильные.
Последние используют только при самых тяжелых формах дерматита, поэтому первыми их никогда не назначают. Примеры гормональных мазей:
- Гидрокортизоновая,
- Целестодерм,
- Акридерм,
- Адвантан,
- Элоком,
- Дермовейт,
- Фуцикорт.
Главные недостатки гормональных мазей при лечении дерматита:
- Привыкание. Самый главный минус, который заключается в том, что со временем мазь перестает быть эффективной для лечения конкретного пациента. Одни и те же активные компоненты гормональных мазей вызывают привыкание.
- Побочные эффекты. Ввиду гормональной природы такие мази имеют множество неприятных побочных действий. Они проявляются при неправильном или слишком долгом применении. В тяжелых случаях может развиться атрофия кожи и даже недостаточность надпочечников.
- Наличие синдрома отмены. Как и в случае с негормональным, при использовании гормональных мазей нельзя прерывать курс и пропускать нанесение. Особенно сильно синдром отмены проявляется при резком отказе от гормонального средства. Это проявляется в том, что симптомы дерматита могут внезапно вернуться. По этой причине гормональные средства отменяют постепенно, уменьшая дозу и количество нанесений.
- венерические заболевания;
- туберкулез;
- беременность и лактацию;
- герпес;
- бактериальные или грибковые поражения кожи.
Какую же мазь использовать
Как видно из обзора мазей от дерматита, и гормональные, и негормональные средства нельзя назвать идеальными для лечения такого заболевания. Клиника «ПсорМак» предлагает в качестве альтернативы и эффективную, и безопасную мазь. Она создана по собственной рецептуре и показывает свою эффективность уже в течение более 25 лет.

В составе мази отсутствуют гормоны. Вместо них только натуральные природные компоненты, которые делают мазь безопасной для детей, беременных и кормящих. Мазь не вызывает побочных эффектов, не приводит к аллергии и обострению симптомов.
Кроме того, мы комплексно подходим к лечению заболевания, прибегая к всесторонней работе с пациентом путем психотерапии, игло- и гирудотерапии. Еще мы разрабатываем для пациентов индивидуальную диету. Такой подход позволяет добиться стойкой ремиссии до 6 лет, что подтверждают отзывы и результаты лечения наших пациентов.
Читайте также:

