Базальноклеточная папиллома кератотический вариант что это
Обновлено: 28.04.2024
Виды базальноклеточного рака. Инфильтрирующий базальноклеточный рак.
Несклерозирующийся базальноклеточный рак. Инфильтрирующий базальноклеточный рак — это опухоль с агрессивным ростом, имеющая отдельные гистологические черты, приближающие ее к склер озирующемуся базальноклеточному раку. Приблизительно от 5 до 1% всех базалиом могут быть классифицированы как инфильтративные, идо 24% базалиом могут иметь инфильтративный компонент.
Несклерозирующиеся инфильтративные варианты базальноклеточного рака отличается от склерозирующихся наличием вариабельного узлового компонента в поверхностных отделах образования. Эти узлы часто имеют каплевидную или неправильную угловатую конфигурацию, с острым углом, направленным в глубь дермы. Подобие склерозирующемуся базальноклеточному раку проявляется в присутствии агрессивных удлиненных тяжей, составляющих большую часть опухоли. Инфильтрируюшая порция локализуется на периферии или в основании образования, где небольшие группы и тяжи базалоидных клеток проникают между пучками коллагена в глубокие слои дермы. Периферические палисады минимальны или отсутствуют, и ретракция стромы обычно не видна. Строма в инфильтрирующих типах базальноклеточного рака вариабельна, она может содержать как небольшое количество фиб-робластов, так и быть богатой фиб-робластами, пролиферация которых тесно связана с инвазивным компонентом опухоли.
Склерозирующийся (десмопластический, морфеаподобный) базальноклеточный рак. Это наиболее агрессивно растущий тип базальноклеточного рака. Инфильтративный компонент в нем наиболее выражен, образования плохо ограничены. Наблюдается вторжениев глубокие отделы дермы, подкожную жировую клетчатку, мышечную ткань. Возможна также инвазия хрящевой ткани и кости, особенно, если опухоль расположена в соответствующей анатомической зоне, например, в области носа, ушной раковины, века, височной области. Тяжи и маленькие группы опухолевых клеток распространяются в плотной волокнистой склерозированной строме. Клеточные тяжи часто ветвятся, напоминая растопыренные пальцы. Тяжи вариабельны по размеру и толщине, они могут быть образованы только одним или двумя слоями клеток. Периферический ядерный «палисад» не выражен, и ретракция стромы часто неприметна или отсутствует. Иногда наблюдается периневральная инвазия.
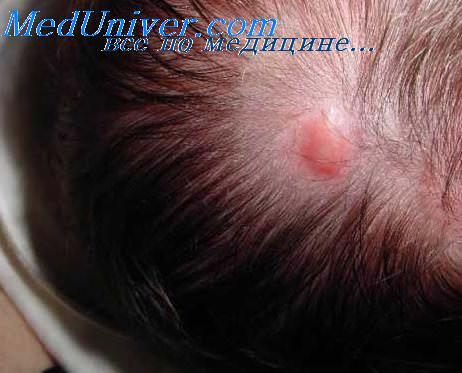
Фиброэпителиома Пинкуса
Фиброэпителиальный базальноклеточный рак (фиброэпителиома Пинкуса). Приподнятая узловая опухоль, состоящая из узких длинных анастомозирующих тяжей базалоидных клеток, расположенных в рыхлой клеточно-волокнистой строме. По своей структуре напоминает интраканалику-лярную фиброаденому молочной железы. В глубоких отделах опухоли можно обнаружить и характерные солидные пласты.
Базальноклеточный рак с дифференцировкои в сторону придатков
Эти разновидности базальноклеточного рака, наряду с типичными структурами базальноклеточного рака, содержат участки фолликулярной, эк-кринной или сальной дифференцировки. Наличие светлых, богатых гликогеном клеток типа фолликулярного или акросирингиального эпителия может послужить причиной замешательства морфолога и требует дифференциальной диагностики с другими светлоклеточными опухолями кожи, б частности, со сирингомой и трихоэпителиомой.
Базальноклеточный рак с фолликулярной дифференцировкой. Во многих пластах базалоидных клеток имеется едва уловимая концентрическая ориентировка опухолевых клеток, однако к вариантам базальноклеточного рака с фолликулярной дифференцировкой относятся те опухоли, где она выражена достаточно четко. В центре концентрических напластований опухолевые клетки более крупные, со светлой цитоплазмой, иногда наблюдается кератинизация, вплоть до образования маленьких кист, заполненных компактными пластинчатыми роговыми массам. Могут встречаться и незрелые волосяные фолликулы с начальными признаками формирования волосяных стержней, а в единичных случаях — и сформированные волосяные стержни.
Базальноклеточный рак с эккринной дифференцировкой. Этот вариант опухоли обычно встречается в нодулярных образованиях, содержащих также кистозные и аденоидные области. В опухолевых комплексах среди базали-одных клеток обнаруживаются многочисленные тубулярные структуры, выстланные эозинофильными кубическими эпителиальными клетками, а также альвеолярные скопления более крупных и светлых клеток с вакуолизиро-ванной цитоплазмой. Эти клетки могут содержать слизь. Иммуногистохимичес-ки в клетках, формирующих тубулярные структуры, выявляется раково-эмбриональный антиген, подтверждающий их железистую дифференцировку.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Базальноклеточная папиллома является едва ли не самым часто встречающимся новообразованием на коже.
В то же время распознать ее бывает достаточно сложно из-за значительной вариабельности внешних признаков.
По своей сути образование является доброкачественным процессом.
Однако случаи озлокачествления в клинической литературе описываются.
Поэтому профессиональный контроль за базальноклеточной папилломой необходим, хотя-бы периодический.

Причины возникновения базальноклеточной папилломы
Несмотря на название, влияние вирусов папилломы человека на появление этой доброкачественной опухоли кожи не доказано.
Впрочем, и не опровергнуто.
Геном того или иного типа ВПЧ часто находят в образованиях на половых органов и в 30-50% случаев с другой локализацией.
Теорий, которые бы объясняли происхождение образования, несколько.
По одной, базальноклеточная папиллома является ничем иным, как поздно развившимся невусом.
По другой – причина в старении кожи.
Третья утверждает, что это просто ограниченная аномалия развития кожи (эпителиальная гамартома).
Как бы то ни было, но сами новообразования действительно состоят из эпителиальных клеток, формирующих наружный кожный покров.
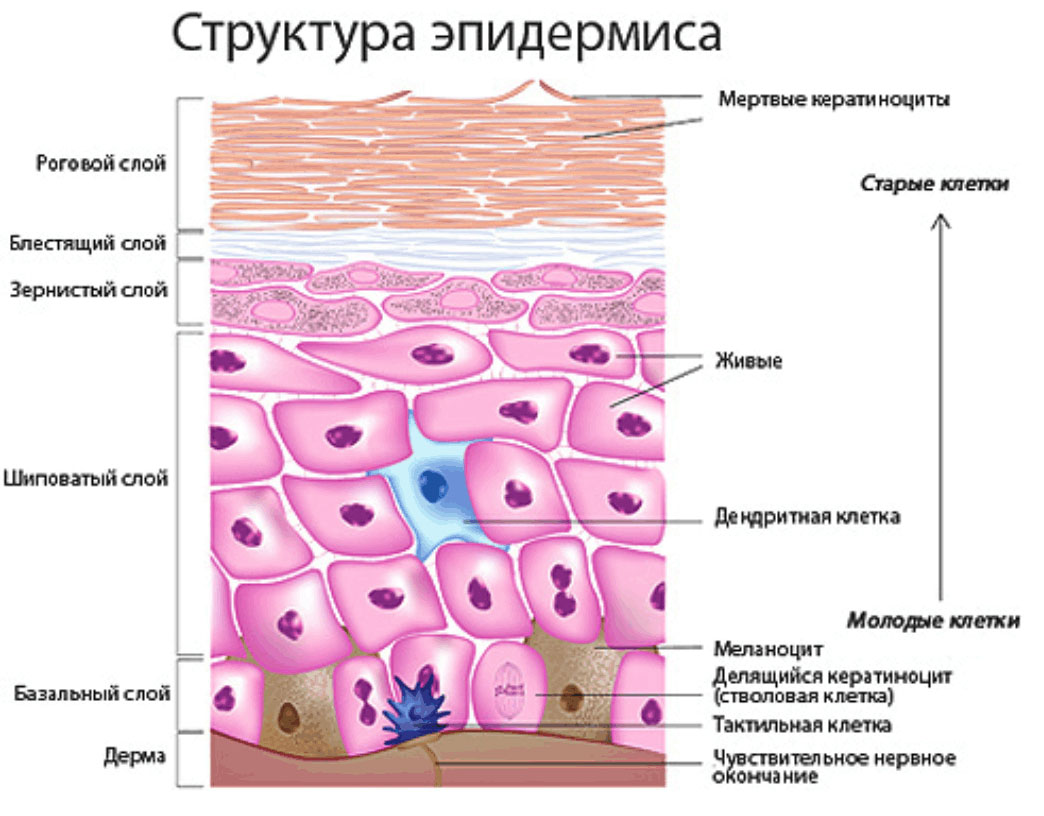
Послойно:
- Ороговевающий эпителий – самый наружный.
- Блестящий.
- Зернистый.
- Шиповатый.
- Базальный цилиндрический эпителий, самый нижний слой эпидермиса.
Расти папилломы могут из любого слоя.
Поэтому и различаются так сильно внешне.
Наиболее часто встречаются образования с преобладанием клеток наружного слоя (кератотический вариант).
И из самого глубокого (базальноклеточная папиллома кожи).
Интересно, что такие опухоли никогда не возникают на ладонях и подошвах.
Причина такого явления не изучена.
А так даже на конъюнктиве и половых органах могут появляться.
Клинические проявления базальноклеточной папилломы
Чаще всего отмечаются такие образования у людей старше 50 лет.
Но исключить их формирование в более молодом возрасте тоже нельзя.
Опухоль обычно единичная, растет очень медленно, несколько десятилетий.
Никаких неприятных ощущений не вызывает, но может причинять психологический и функциональный дискомфорт.
Количество сильно варьируется.
От единичной солитарной бляшки до нескольких десятков, диффузно разбросанных по коже туловища, конечностей, шеи и лица.
Начинается с ограниченного пятнышка желтовато-коричневого цвета.
В самом начале процесса размеры папилломы составляют несколько миллиметров, до 1 см.
По мере роста диаметр может достигать 5-6 см.

Поверхность пятна или припухлости постоянно покрывается рыхлыми корками.
После снятия они восстанавливаются через несколько дней.
По мере развития процесса в течение нескольких лет образование утолщается.
Корочки становятся более плотными, сложнее отшелушиваются.
Поверхность сохраняет сальный блеск, однако может покрываться трещинами.
Глубокие слои кожи при этом не повреждаются, поэтому кровотечений быть не должно.
Со временем толщина корок может достигать 1-2 см, одновременно темнеет окраска – от желто-коричневой до черной.
Типы процесса при базальноклеточной папилломе
Характеристики поверхности зависят от того, какой слой эпидермиса стал основой для опухоли.
Телесный цвет и жирный блеск указывают на базальноклеточное происхождение.
Более темная коричневатая окраска говорит о преобладании рогового эпителия внешнего слоя.
Но базальные клетки находят практически всегда.
Более подробное описание, которым руководствуются дерматологи:
- Гиперкератотический тип. Преобладает ороговевающий эпителий, поверхность шероховатая, темнее окружающих тканей и слегка приподнимается над ними.

- Акантотический тип. Более выражена припухлость, но сильного ороговевания нет, поверхность остается мягкой, телесной окраски.
- Аденоидный тип. Базальные клетки проникают к поверхности кожи, на этом фоне отмечаются мелкие участки гиперкератоза, из-за чего структура опухоли приобретает дольчатый вид.
Иногда выделяется еще поверхностный тип с образованием хорошо выраженного кератоза в виде «церковных шпилей».
Базальноклеточные папилломы любого варианта, в том числе и кератотического, очень редко подвергаются озлокачествлению.
Но под них могут маскироваться начальные стадии отдельных форм рака кожи.
Поэтому припухлость лучше показать квалифицированному дерматовенерологу.
Диагностика базальноклеточной папилломы
Исключительно по внешнему виду природу опухоли можно установить только по достижении ею определенного роста.
Чтоб разобраться с диагнозом на ранней стадии, может потребоваться дерматоскопия.
С чем необходимо дифференцировать базальноклеточные папилломы:
-
. Локализуется преимущественно на открытых участках кожи. Очаги отграничены друг от друга, покрыты грязно-серыми корками и обычно светлее, чем папиллома. Риск трансформации старческих кератом в злокачественные опухоли заметно выше и достигает 9%.

- Обыкновенная (вульгарная) бородавка не имеет жирного блеска, ее поверхность покрыта разрастаниями гиперкератоза. Отличается и динамика роста: бородавка растет быстрее. . Это злокачественная опухоль, которая не метастазирует, но характеризуется упорным течением и рецидивами. Поверхность обычно гладкая, имеется валикообразный край, консистенция плотного теста, развивается не кнаружи, а вовнутрь (инфильтрирующий рост). похожа на базальноклеточную папиллому темной окраской. Отличается тем, что часто растет из невуса, родинки, которые наблюдаются с рождения. Рост быстрый, отмечается кровоточивость.
Во многих случаях даже опытный врач без дерматоскопа не скажет с уверенностью, какое именно образование перед ним.
Поэтому если необходимо – обследование следует пройти.
Методы лечения базальноклеточной папилломы
Показания к удалению базальноклеточной папилломы определяются тем, насколько она мешает человеку и снижает качество жизни.
Убирать нужно опухоли в тех местах, где они травмируются об одежду, когда мешают или причиняют выраженный косметический дефект.
Эффективные методы борьбы заключаются в деструкции опухоли на всю глубину.
Применяются:
- Криокоагуляция – разрушение образования жидким азотом. Очень хороший метод для уничтожения мелких и среднего размера опухолей.

- Химическая деструкция – применение цитотоксических препаратов, типа экстракта чистотела, солкодерма. Метод требует большой аккуратности и определенного опыта, так как отдозировать необходимое количество средства достаточно сложно, что чревато рецидивами или формированием рубцов.
- Электроэксцизия или удаление радиоволновым скальпелем. Хороший вариант бескровного удаления новообразований. Может применяться при множественных папилломах.
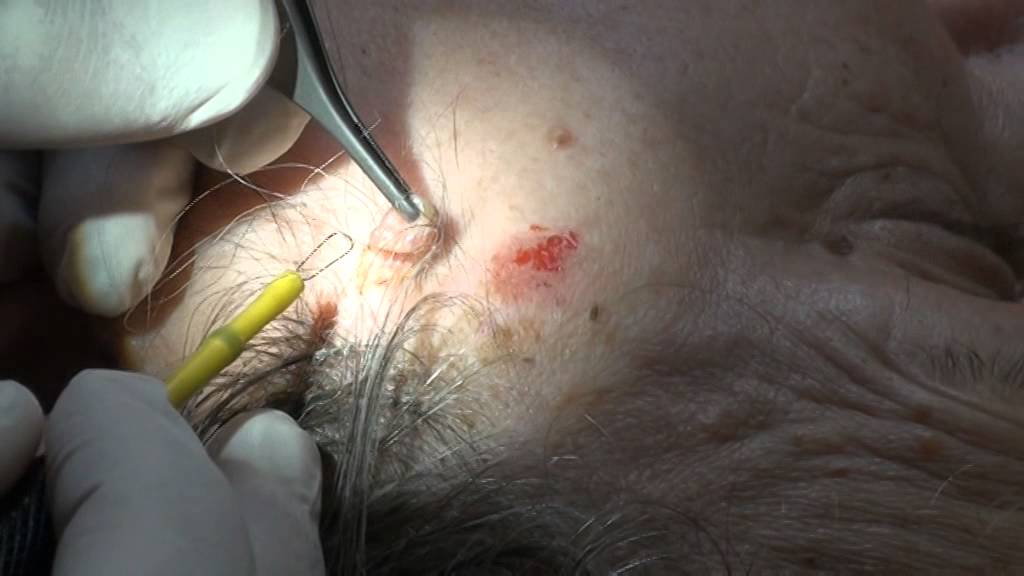
- Лазерная хирургия. Отличный бескровный метод, но для хорошего эффекта требуется качественное оборудование и опыт врача.
- Иссечение традиционным скальпелем. Наиболее «древний», тем не менее по-прежнему актуальный способ лечения папиллом. Недостаток – болевой синдром и риск присоединения инфекции. Однако при крупных размерах папилломы или при подозрении на злокачественный процесс – альтернативы не имеет.
Чтоб сберечь здоровье, достаточно показать папиллому врачу, убедиться в ее доброкачественности и решить, удалять ли.
Подобное решение необходимо принимать в индивидуальном порядке.
При подозрении на базальноклеточную папиллому обращайтесь к автору этой статьи – дерматологу в Москве с 15 летним опытом работы.
Себорейный кератоз. Диагностика и лечение
а) Пример из истории болезни. Пожилая женщина обратилась к врачу с жалобами на новообразование, возникшее у нее на груди, поскольку приняла его за меланому. При осмотре были выявлены типичные признаки себорейного кератоза (СК) («прилепленный» очаг с заметными на глаз роговыми кистами), что несколько успокоило пациентку. При дерматоскопии признаки себорейного кератоза (СК) оказались настолько очевидными, что пациентку смогли убедить обойтись без биопсии. Черно-белые образования, похожие на комедоны, типичны для себорейного кератоза (СК) и различимы как невооруженным глазом, так и при увеличении с помощью дерматоскопа.
Себорейный кератоз в сочетании с роговыми кистами Дерматоскопия в случае себорейного кератоза (представленного на предыдущем рисунке) с отверстиями, напоминающими комедоны (черного цвета как черные угри) и похожими на милии белыми кистами
б) Распространенность (эпидемиология):
в) Этиология (причины), патогенез (патология):
• Данная форма очаговой гиперпигментации вызнана изменениями эпидермиса в результате пролиферации эпидермальных клеток.
• В пигментированных очагах себорейного кератоза (СК) пролиферирующие кератиноциты выделяют цитокины, активизирующие расположенные рядом меланоциты и стимулирующие их деление.
• Сетчатообразные очаги себорейного кератоза (СК) иногда обнаруживаются на открытых воздействию солнца участках кожи, они могут развиваться из актинических лентиго.
• В редких случаях в очагах себорейного кератоза (СК) могут развиваться болезнь Боуэна (плоскоклеточная карцинома in situ) или меланома.
• Множественные эруптивные очаги себорейного кератоза (СК) связаны со злокачественными опухолями внутренних органов (признак Лезера—Треля), особенно с аденокарциномой желудочно-кишечного тракта.
• Высыпания очагов себорейного кератоза (СК) могут наблюдаться после воспалительного дерматоза, например, тяжелого солнечного ожога или экземы.
Себорейный кератоз Множество эруптивных очагов себорейного кератоза может служить симптомом Лезера-Треля. В данном случае злокачественные новообразования внутренних органов не выявлены Округлый, приподнятый над поверхностью очаг себорейного кератоза с четко различимыми роговыми кистами Слабо пигментированный очаг себорейного кератоза с восковидной поверхностью, который кажется «наклеенным» на кожу Очаг себорейного кератоза с бородавчатой поверхностью, расположенный на лбу Очаг себорейного кератоза с неровными краями и различными оттенками пигментации, который можно принять за меланому
г) Клиника. Очаги себорейного кератита могут иметь разнообразный вид.
• В типичных случаях овальные или круглые коричневые бляшки с плотно прилегающими липкими чешуйками.
• Цвет очагов варьирует от черного до светло-коричневого.
• Поверхность очагов обычно бархатистая или мелкобородавчатая, при этом сами очаги кажутся как бы «наклеенными».
• Некоторые очаги имеют выраженную веррукозную поверхность и выглядят как бородавки.
• Иногда очаги бывают крупными (до 35x15 см), пигментированными с неровными краями.
• Очаги себорейного кератоза могут быть плоскими.
• На поверхности очагов нередко отмечаются кератотические пробки.
• На поверхности некоторых очагов наблюдаются трещины и роговые кисты.
• В отдельных случаях раздражения отмечается зуд, рост и кровоточивость очагов, возможно также присоединение вторичной инфекции.
• Варианты себорейного кератоза:
- Черный папулезный дерматоз - множественные черно-коричневые гладкие куполообразные папулы на лице у пациентов молодого и среднего возраста, как правило, с темной кожей.
- Stucco keratosis или «штукатурный» кератоз (stucco -декоративная штукатурка) - множество плоских очагов серого или светло-коричневого цвета на наружной поверхности стоп и лодыжек, а также тыльной поверхности кистей и предплечий, напоминающих брызги декоративной штукатурки.
д) Типичная локализация себорейного кератоза:
• Туловище, лицо, спина, живот, конечности; не встречается на ладонях и подошвах, а также на слизистых оболочках. Может наблюдаться на ареоле и молочных железах.
• Черный папулезный дерматоз встречается на лице, особенно верхней части щек и латеральных периорбитальных зонах.
е) Анализы при заболевании. Исследования, основанные на методах визуализации обычно не требуются, за исключением случаев, когда внезапное появление множественных очагов себорейного кератоза (СК) указывает на симптом Лезера—Треля. Такие очаги сочетаются с аденокарциномой желудочно-кишечного тракта, лимфомой, синдромом Сезари и острой лейкемией.
Биопсия себорейного кератоза проводится в случаях, подозрительных в отношении меланомы. Некоторые меланомы напоминают себорейный кератоз, и биопсия необходима, чтобы исключить злокачественное образование. Не используйте заморозку или кюретаж при подозрительных очагах себорейного кератоза (СК) - здесь требуется хирургическое вмешательство и патоморфологическое исследование.
ж) Дифференциальная диагностика себорейного кератоза:
• Меланома: отличить себорейного кератоза (СК) от меланомы помогают видимые кератотические пробки на поверхности очага.
• Актиническое лентиго - плоский, равномерно окрашенный в коричневый или темно-коричневый цвет, очаг с четкими контурами. Плоские очаги актинического лентиго расположены на открытых солнцу участках, как правило, на лице или тыльной поверхности ладоней. Такие гиперпигментированные зоны обычно не пальпируются, в то время как очаг себорейного кератоза (СК) всегда пальпируется, даже если он достаточно тонкий.
• Бородавка - неопластическое образование кожи, вызванное вирусом папилломы. Очаги куполообразной формы диаметром примерно 1 см расположены на широком основании и имеют гиперкератотическую поверхность. При отделении верхнего слоя наблюдаются центральный стержень из кератинизированных клеточных масс и участки точечного кровотечения.
• Пигментированный актинический кератоз: хотя большинство очагов актинического кератоза не имеют пигментации и не похожи на себорейный кератоз (СК), результаты биопсии неопознанной пигментированной бляшки в некоторых случаях указывают на пигментированный актинический кератоз, разившийся после воздействия солнечного облучения.
• Воспалившийся очаг себорейного кератоза (СК) можно принять за злокачественную меланому или плоскоклеточную карциному, поэтому необходима биопсия.
• Базальноклеточная карцинома иногда может напоминать себорейный кератоз.
з) Лечение себорейного кератоза:
• Быстрым и легким методом лечения является криовоздействие с захватом ободка кожи шириной 1 мм за пределами очага. Факторами риска являются изменение пигментации, неполное разрешение очага и рубцевание. Наиболее распространенным осложнением является гипопигментация, особенно у темнокожих пациентов.
• Обработка доброкачественных очагов кюреткой обеспечивает полное удаление без захвата подлежащей нормальной ткани.
• Легкая электрофульгурация может настолько облегчить кюретаж, что его можно выполнить влажным марлевым тампоном.
• Если диагноз не установлен, но признаки, указывающие на меланому, отсутствуют, подозрительный очаг себорейного кератоза (СК) удаляется методом глубокой тангенциальной биопсии, а материал направляется на гистологическое исследование.
• Если подозревается меланома, но себорейный кератоз (СК) остается в дифференциально-диагностическом ряду, проводится биопсия на полную толщину очага методом инцизионного или эллипсовидного иссечения, а материал направляется на гистологическое исследование.
и) Консультирование врачом пациента:
• Пациенту необходимо сообщить о доброкачественном характере очагов, которые не перерождаются в рак, за исключением очень редких случаев.
• Хотя доброкачественные очаги СК со временем могут увеличиваться и утолщаться, они остаются преимущественно косметической проблемой.
• Спонтанное разрешение - довольно необычное явление, несмотря на то, что некоторые очаги СК изредка могут разрешаться.
к) Наблюдение пациента врачом. Некоторые эксперты предлагают наблюдать за пациентами с множественными очагами себорейными кератозами (СК), поскольку на других участках тела у таких пациентов могут развиться злокачественными опухоли, но озлокачествление самого очага себорейного кератоза (СК) наблюдается крайне редко.
Что такое папилломавирусная инфекция (ВПЧ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Борисовой Элины Вячеславовны, гинеколога со стажем в 35 лет.
Над статьей доктора Борисовой Элины Вячеславовны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Папилломавирусная инфекция — это состояние, развивающееся при заражении какой-либо разновидностью вируса папилломы человека (ВПЧ). Возбудители данной группы могут существовать только в человеческом организме, поражая кожу и слизистые оболочки, приводя к появлению папиллом, бородавок, плоских и остроконечных кондилом. [1] [2] [4]

ВПЧ довольно широко распространён в человеческой популяции, особенно среди сексуально активных людей, а это свыше 80% всего населения. До недавнего времени вирусы этой группы считались относительно безобидными, вызывающими лишь косметические дефекты, но последние научные исследования показывают, что проблема гораздо серьёзнее. [9]
На сегодняшний день науке известно несколько сотен штаммов (типов) папилломавирусов . Около 40 из них преимущественно поражают аногенитальную область и передаются половым путём. Особую опасность представляют штаммы высокого онкогенного риска, так как они могут спровоцировать развитие онкологических заболеваний, в том числе рака шейки матки.
Чаще всего заражение происходит в молодом возрасте, как правило, с началом половой жизни, при этом возможно неоднократное инфицирование. Наиболее уязвимой группой в плане вероятности заражения ВПЧ и развития неблагоприятных последствий являются молодые женщины в возрасте 15-30 лет.
Помимо этого ВПЧ может перейти от инфицированной матери к ребёнку, например, при родах. Не исключается и контактно-бытовой способ передачи возбудителя, например, при соприкосновениях и даже при совместном использовании предметов личной гигиены.
К факторам риска, способствующим заражению ВПЧ, развитию хронической папилломавирусной инфекции и её переходу в предраковые состояния с потенциальным перерождением в злокачественную опухоль, относятся:
- иммунодефицит любого происхождения, в том числе вследствие ВИЧ-инфекции, лучевых поражений, применения иммунодепрессантов при трансплантации органов и тканей, лечения цитостатиками и других причин;
- подавленное состояние иммунитета во время беременности;
- раннее начало половой жизни;
- частая смена половых партнёров, незащищённый секс;
- инфицированность высокоонкогенными штаммами ВПЧ;
- заражение одновременно несколькими типами ВПЧ;
- наличие других инфекций, передающихся половым путём, например, герпесвирусной и цитомегаловирусной инфекции, вируса Эпштейна — Барр, гепатитов В и С, гонореи и трихомониаза;
- стресс, истощение, гиповитаминоз, гормональный дисбаланс;
- многократные роды и аборты;
- тяжёлые хронические заболевания, в том числе сахарный диабет;
- вредные привычки (курение, злоупотребление спиртным);
- низкий социальный статус, плохие условия жизни, неудовлетворительная интимная гигиена;
- пренебрежение регулярными профилактическими обследованиями (один из важнейших факторов риска);
- низкий уровень развития медицины в регионе проживания.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы папилломавирусной инфекции
Далеко не всегда человек догадывается о наличии в своём организме папилломавирусной инфекции, оставаясь при этом источником заражения для потенциальных партнёров. [1] [2] Дело в том, что заболевание может долгое время протекать бессимптомно: вирус скрыто существует в организме от нескольких месяцев до нескольких лет, никак себя не проявляя. Кроме того, уже имеющиеся проявления инфекции не всегда доступны для наружного обзора. Например, если папилломы, бородавки и кондиломы на открытых участках тела и поверхности гениталий ещё можно заметить самостоятельно, то патологические изменения, локализующиеся на шейке матки, сможет обнаружить только специалист в ходе осмотра с применением соответствующих инструментов.
И всё же существует несколько симптомов, которые прямо или косвенно могут указывать на наличие папилломавирусной инфекции и её неблагоприятных последствий. [3] К ним относятся:
- появление на коже и/или слизистых оболочках каких-либо разрастаний различных форм (на тонкой ножке или с широким основанием, нитевидной, округлой или плоской конфигурации, в форме цветной капусты или петушиного гребня) и размеров (от образований в несколько миллиметров до разрастаний, занимающих всю промежность);

- отёчность и воспалительная инфильтрация папилломатозных разрастаний (остроконечных кондилом), их ранимость и кровоточивость, что приводит к присоединению вторичной инфекции с появлением гнойного отделяемого с неприятным запахом;
- зуд, жжение, мокнутие в области промежности, появление обильных белей, даже при отсутствии видимых патологических образований;
- межменструальные кровянистые выделения, в том числе появляющиеся в результате полового контакта:
- дискомфорт во время полового акта.
Наиболее тревожными признаками заболевания являются:
- постоянные боли в области спины и таза;
- слабость;
- беспричинная потеря веса;
- опухание одной или обеих ног.
Патогенез папилломавирусной инфекции
Заражение папилломавирусной инфекцией происходит при попадании вирусных частиц на кожу или слизистую оболочку. [1] [2] Излюбленная локализация инфекции на теле женщины — промежность, большие и малые половые губы, вульва, влагалище и шейка матки, у мужчин — половой член. Может также произойти поражение слизистой полости рта, пищевода, мочевого пузыря, трахеи, конъюнктивы и других органов и тканей.
Заражению способствуют микротравмы и потёртости. Особенно благоприятные для инфицирования условия создаются при половом акте. В 60–80% случаев достаточно однократного сексуального контакта с больным папилломавирусной инфекцией или бессимптомным носителем ВПЧ. К развитию заболевания может привести попадание в организм буквально единичных вирусных частиц.
При наличии предрасполагающих факторов (микроповреждения, слабого иммунитета и других) возбудитель проникает в эпителиальную ткань до её базального слоя. Там он прикрепляется к оболочке незрелой клетки и внедряется сначала в её цитоплазму, а затем и в ядро, где повреждает генетический аппарат. После этого начинается деление клеток с изменённым геномом, что приводит к появлению в месте внедрения вируса генитальных кондилом (образований, которые постепенно разрастаются), а, например, на шейке матки — к развитию диспластических процессов различной степени тяжести (дисплазия шейки матки).

В случае ВПЧ высокого онкогенного риска определённые гены в вирусной ДНК кодируют синтез специфических белков-онкопротеинов (Е6 и Е7), которые подавляют противораковую защиту клеток. Под действием онкопротеинов нарушается стабильность генома клеток, стимулируется их размножение и снижается способность к дифференцировке — всё это со временем может привести к онкопатологии. [12]
Формирование новых полноценных вирусных частиц, способных инфицировать другого человека, происходит уже не в базальном, а в самых поверхностных слоях поражённого эпителия. Возбудитель может содержаться в слущивающихся отмирающих клетках, которые отделаются слизистой оболочкой. Таким образом они переходят к новому хозяину при тесном (сексуальном или бытовом) контакте.
Классификация и стадии развития папилломавирусной инфекции
По способности индуцировать развитие злокачественных новообразований ВПЧ подразделяют на четыре группы: [8]
- неонкогенные штаммы ВПЧ (типы 1-5);
- ВПЧ низкого онкогенного риска (типы 6, 11, 40, 42-44, 54, 61, 70, 72, 81);
- ВПЧ среднего онкогенного риска (типы 26, 31, 33, 35, 51-53, 58, 66);
- ВПЧ высокого онкогенного риска (типы 16, 18, 39, 45, 56, 59, 68, 73, 82).
Клинические формы папилломавирусной инфекции: [5]
- латентная — скрытая форма, не имеющая клинических и морфологических признаков, но обнаруживаемая иммунохимическими и молекулярно-биологическими методами;
- субклиническая — возникает у лиц с нормальным иммунитетом, определяется только специальными диагностическими методами (пробы с растворами-индикаторами, гистологические и цитологические исследования);
- манифестная — появляется у лиц с временным или стойким снижением иммунитета, в случае генитальной папилломавирусной инфекции характеризуется появлением кондилом.
Латентная инфекция может переходить в субклиническую и манифестную форму в случае возникновения предрасполагающих условий (факторов риска), но чаще всего она протекает бессимптомно, не манифестируя.
Клинические проявления папилломавирусной инфекции:
- кожные поражения: подошвенные, плоские и обычные (вульгарные) бородавки, бородавчатая эпидермодисплазия, бородавки Бютчера и небородавчатые поражения кожи;
- поражения слизистых оболочек гениталий: кондиломы, некондиломатозные поражения, карциномы;
- поражения слизистых вне гениталий: папилломатоз гортани, карциномы шеи, языка и другое.

Разновидности поражений:
- экзофитные — видимые разрастания в виде папиллом и бородавок;
- эндофитные — образования, располагающиеся в толще ткани, которые не видны невооружённым глазом.
Осложнения папилломавирусной инфекции
Основными наиболее опасными осложнениями папилломавирусной инфекции являются злокачественные новообразования. Но возможны и другие серьёзные последствия:

- Злокачественные новообразования заднего прохода, вульвы, полового члена и ротоглотки. Повышение риска их развития также связывают с высокоонкогенными штаммами ВПЧ. [6]
- Остроконечные кондиломы на гениталиях, папилломатоз верхних дыхательных путей (рецидивирующий респираторный папилломатоз, веррукозный ларингит). Причиной возникновения могут стать 6-й и 11-й типы вируса, несмотря на свой низкий онкогенный риск. В случае папилломатоза есть вероятность полной потери голоса, обструкции (перекрытия) гортани с развитием асфиксии. Это довольно редкое заболевание может возникать у детей, рождённых женщинами с папилломавирусной инфекцией. По разным данным, заражение может происходить как во время родов, так и внутриутробно. Как правило, респираторный папилломатоз начинает проявляться в детском и подростковом возрасте, он склонен к неоднократным рецидивам после удаления множественных папиллом, перекрывающих дыхательные пути.
- Гнойно-септические осложнения. Папилломатозные разрастания на слизистых оболочках очень ранимы, легко травмируются, и через участки мокнутия, расчёсов и потёртостей может проникать вторичная инфекция, которая в свою очередь и вызывает нагноение.
Диагностика папилломавирусной инфекции
Основные цели диагностических мероприятий: [3]
- ранняя диагностика папилломавирусной инфекции для динамического наблюдения и лечения;
- своевременное обнаружение и лечение предраковых изменений, что позволяет на 80% предотвратить развитие злокачественных новообразований;
- выявление онкологических новообразований на ранних стадиях, что в большинстве случаев даёт хороший прогноз эффективного излечения;
- решение вопроса о целесообразности вакцинации.
Для выявления папилломавирусной инфекции на сегодняшний день существует целый комплекс диагностических процедур:
- Гинекологический осмотр в зеркалах — позволяет увидеть папилломатозные разрастания (аногенитальные кондиломы) и другие изменения.
- Классический тест Папаниколау (мазки с поверхности шейки матки и стенок влагалища для цитологического исследования) — обнаруживает ранние признаки дисплазии и злокачественного перерождения.

- Пробы с уксусной кислотой и раствором Люголя — выявляют участки поражения слизистой шейки матки.
- Кольпоскопия, в том числе с биопсией подозрительных участков и их гистологическим исследованием, — определяет характер имеющегося новообразования.

- Иммунофлюоресцентный анализ (ИФА) обнаруживает в цервикальном соскобе онкопротеины (Е7 и Е6). Этот метод достаточно новый, с его помощью можно различить носительство ВПЧ и первые признаки злокачественного перерождения в клетках, [12] оценить агрессивность данного процесса, сделать предположения относительно прогноза заболевания.
- Полимеразная цепная реакция (ПЦР) находит вирусную ДНК в биологическом материале (соскоб со слизистой), определяет тип ВПЧ, степень его онкогенности, а также количество вирусных частиц, что косвенно позволяет судить о характере течения папилломавирусной инфекции у данного пациента, возможности спонтанного излечения или высокого риска прогрессирования. Обнаружение ВПЧ с помощью этого возможно даже при латентном течении болезни, когда цитологические и гистологические методы не эффективны.
Целесообразно дополнительное обследование пациента на наличие других инфекций, передающихся половым путём, так как папилломавирус в 90% случаев с ними сочетается, и это может осложнять течение заболевания.
Лечение папилломавирусной инфекции
Лечение папилломавирусной инфекции должно быть комплексным и включать следующие составляющие: [3] [5]
- деструкцию (удаление) видимых проявлений (аногенитальных кондилом и др.);
- иммуномодулирующую терапию;
- противовирусную терапию;
- лечение сопутствующих инфекций, передающихся половым путём.
Деструктивные методы делятся на две основные группы:
- химические — с применением трихлоруксусной кислоты, а также таких препаратов, как "Солкодерм", "Колломак", "Ферезол" и др.;
- физические — хирургическое удаление, электрокоагуляция, криодеструкция, радиоволновая и плазменная коагуляция, лазеротерапия.

Лечение сопутствующих половых инфекций проводят до начала деструктивной терапии на фоне адекватной иммунокоррекции.
Удаление видимых проявлений папилломавирусной инфекции должно сочетаться с противовирусной терапией — как с общей, так и с применением препаратов местного действия после удаления кондилом.
Следует помнить, что успешно проведённое лечение не исключает развитие рецидивов в дальнейшем, особенно у пациентов с нарушениями иммунитета. Поэтому за ними устанавливается динамическое наблюдение в течение как минимум 1-2 лет.
Прогноз. Профилактика
В 90% случаев здоровая иммунная система человека справляется с папилломавирусной инфекцией самостоятельно за период от полугода до двух лет с момента инфицирования, после чего происходит полное выздоровление с исчезновением вируса из организма. При этом не формируется напряжённого пожизненного иммунитета, то есть человек может заразиться повторно.
В других случаях, при наличии предрасполагающих факторов, заболевание приобретает хроническую форму, склонную к длительному скрытому течению с периодическими рецидивами и возможным развитием тяжёлых осложнений.
От момента попадания вируса в организм до развития предраковых состояний и тем более возникновения рака может пройти достаточно много времени, иногда десятки лет. Поэтому регулярные профилактические обследования, своевременное выявление и лечение предраковых состояний — вполне реальный и эффективный способ избежать самого неблагоприятного варианта развития событий. [13] С этой целью Всемирная организация здравоохранения рекомендует всем женщинам старше 30 лет при первичном скрининге проходить не только “рутинное” цитологическое исследование, но и делать тест на наличие ВПЧ. [10]
Регулярное посещение гинеколога (при отсутствии каких-либо жалоб — раз в год) с проведением теста Папаниколау позволяет своевременно обнаружить начальные признаки дисплазии и предпринять все необходимые меры для предотвращения прогрессирования процесса и его перехода в онкологическое заболевание.
Использование методов барьерной контрацепции хоть и не полностью защищает от инфицирования, но несколько снижает его вероятность.
Главным методом первичной профилактики папилломавирусной инфекции считается вакцинация. [11] Современные вакцины разработаны с целью защиты от наиболее опасных, высокоонкогенных штаммов ВПЧ, ответственных за 70-80% случаев развития рака шейки матки. Стандартный курс, состоящий из трёх прививок, даёт вполне надёжную защиту.

Себорейный кератоз . ( Синонимы: кератопапиллома, сенильный кератоз, кератома, базальноклеточная папиллома) – опухоль , которая растет очень медленно и может формироваться в течение нескольких лет и является самой распространенной опухолью кожи эпителиального происхождения.Это заболевание не ассоциируется с вирусом папилломы человека и связь его с солнечным облучением отсутствует.
Кератома вначале представляет собой ограниченное пятно желтого или коричневого цвета, которое , постепенно увеличитвается в размере .Поверхность пятна постепенно покрывается серо- желтыми корками, которые легко снимаются.Со временем очаг начинает выступать над поверхностью кожи, корки становятся более плотными и испещеренными трещинами. Кератома может быть на самых разных участках тела, кроме ладоней и подошв. Очаги поражения могут быть одиночными или множественными.Кератомы, которые расположены в местах наибольшего трения , представляют особую опасность, так как постоянно травмируются( опухоль воспаляется, кровоточит, появляется болезненность и зуд).
Если кератома начала беспокоить: увеличилась в размере, покраснела, стала чесаться необходимо обратиться к врачу. Любую кератому самостоятельно убирать ни в коем случае нельзя! Оптимальное лечение - лазерное удаление кератомы. Дерматолог – специалист, к которому нужно обратиться за консультацией. Дерматолог после предварительного обследования ( дерматоскопии) подберет Вам оптимальное лечение.
Себорейный кератоз имеет много клинических вариантов. Одной из разновидностей себорейного кератоза является меланоакантома. Меланоакантома – это кератоз с большим содержанием коричневого пигмента, причем меланин содержится почти исключительно в кератиноцитах.
Эту форму кератомы очень часто путают с меланомой при обычном осмотре. Но при дерматоскопическом осмотре легко обнаружить основные клинические признаки( комедоно- подобные структуры, милиум-подобные кисты,мозговидные структуры), которые позволяют правильно поставить диагноз и отдифференцировать эти признаки от меланомы.
Выводы: в общем кератомы безопасные опухоли , так как являются доброкачественными и несут опасность для жизни больного только. в случае злокачественного перерождения в плоскоклеточный рак . Таким образом, очень важно следить за состоянием новообразования и выявлять возможные признаки ее превращения в рак.
| Кератома до удаления | Кератома после удаления |
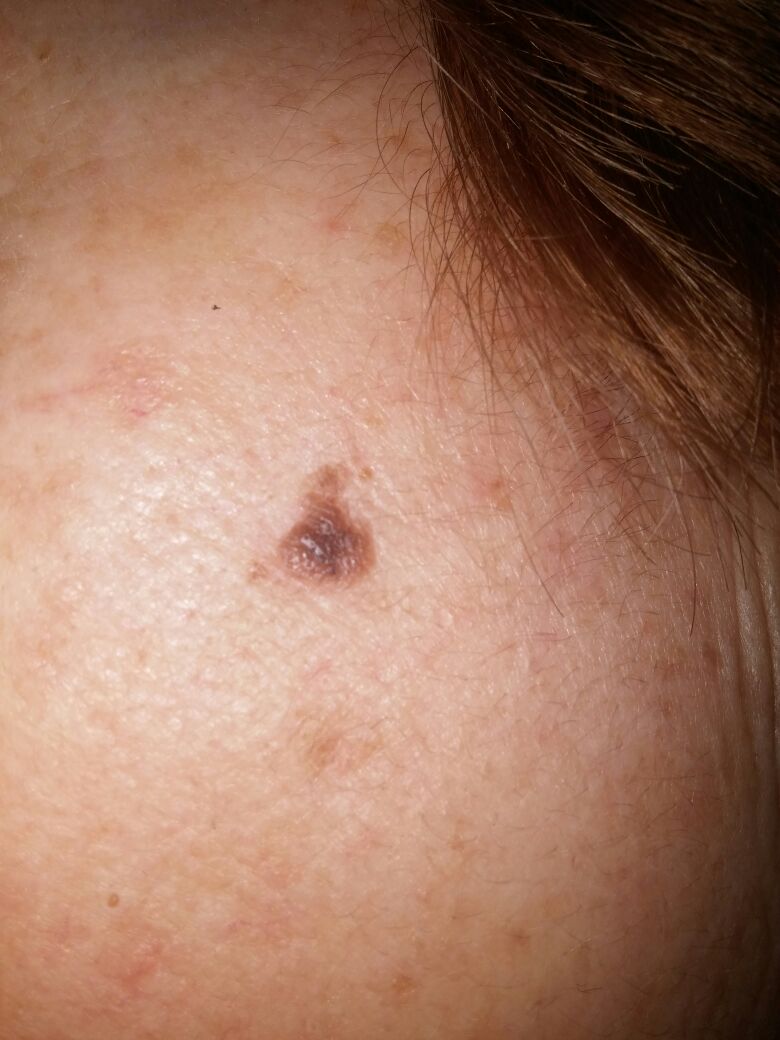 | 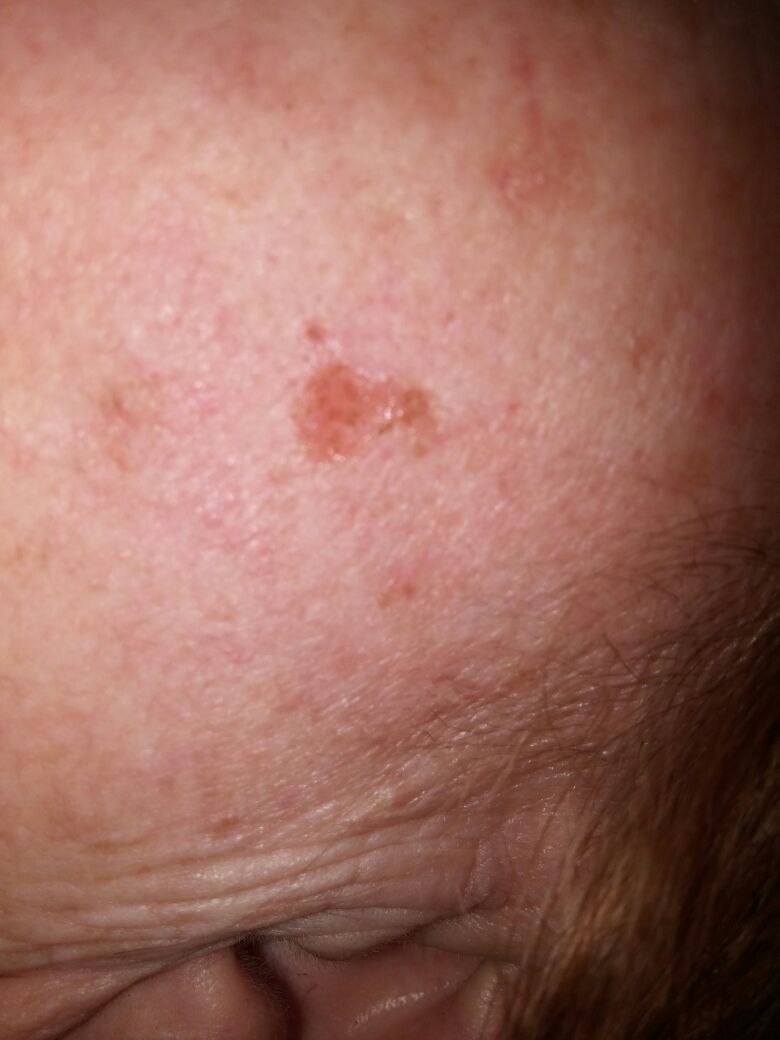 |
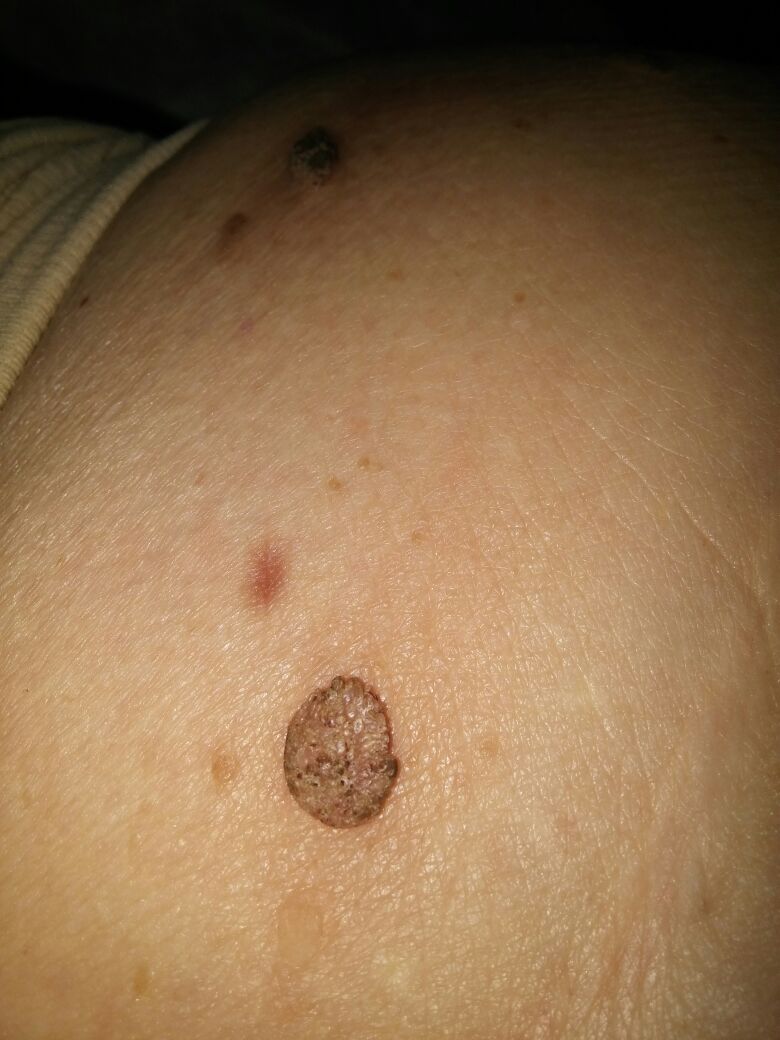 | 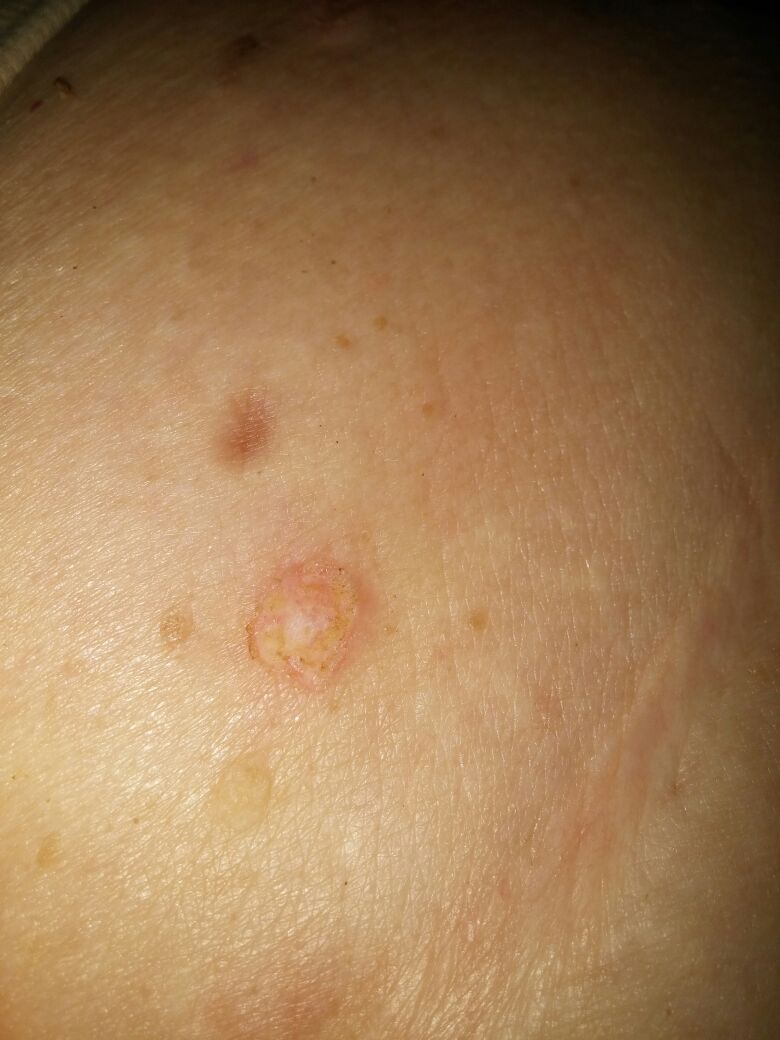 |
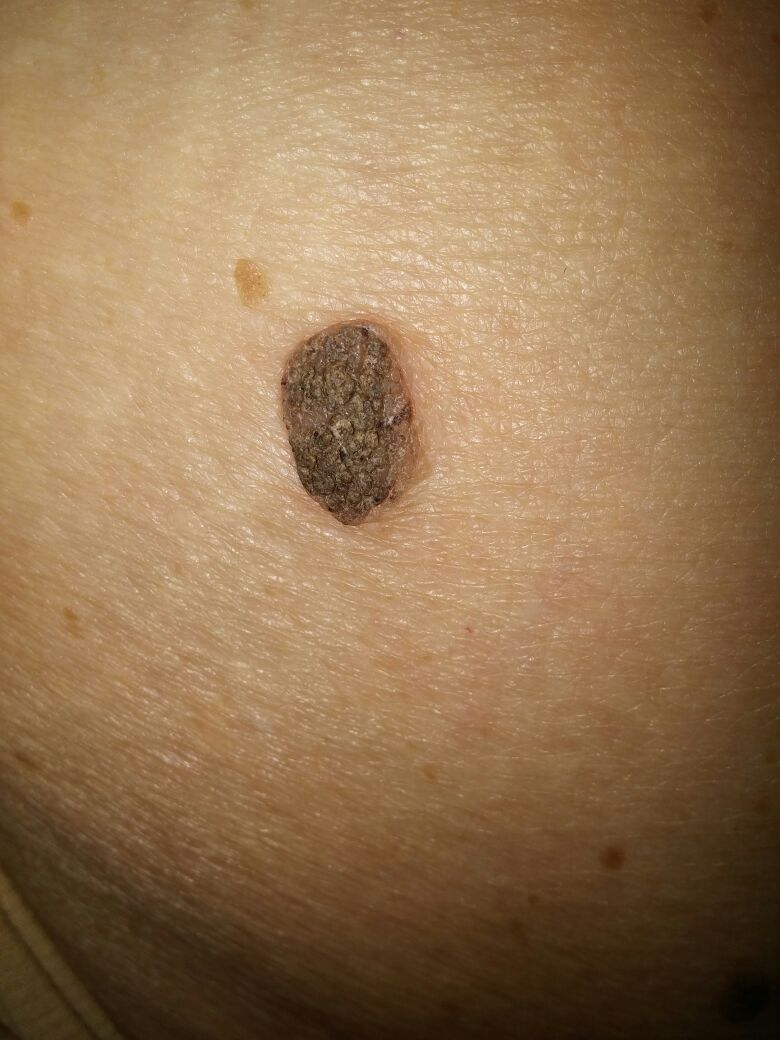 | 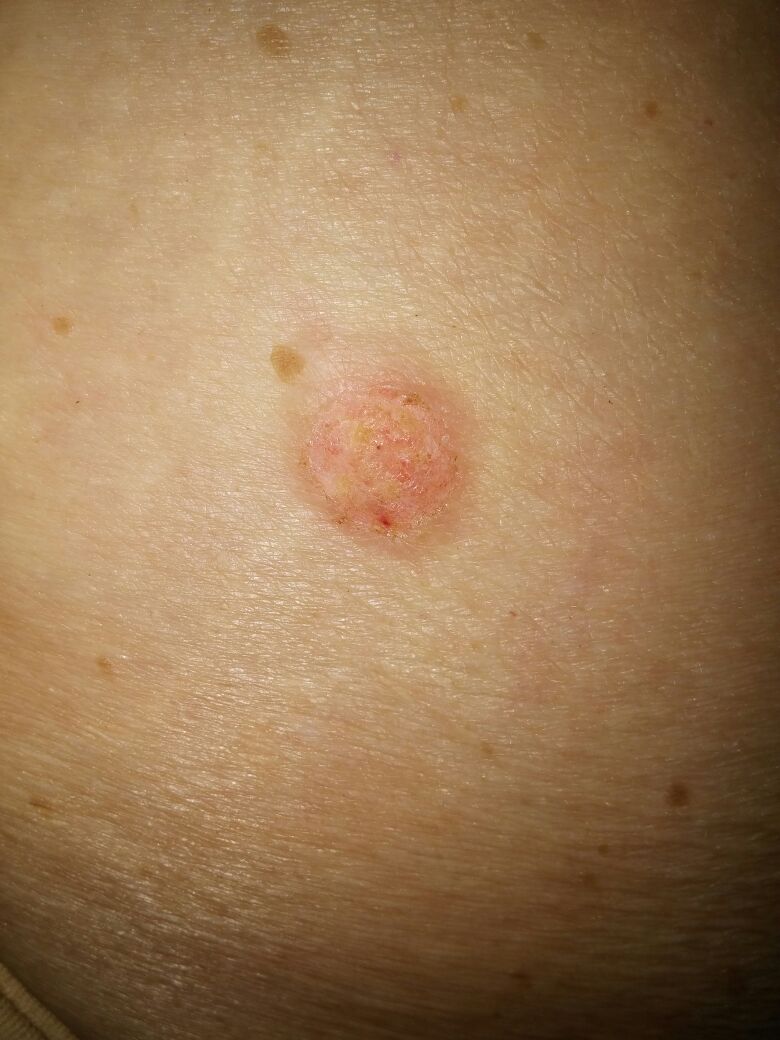 |
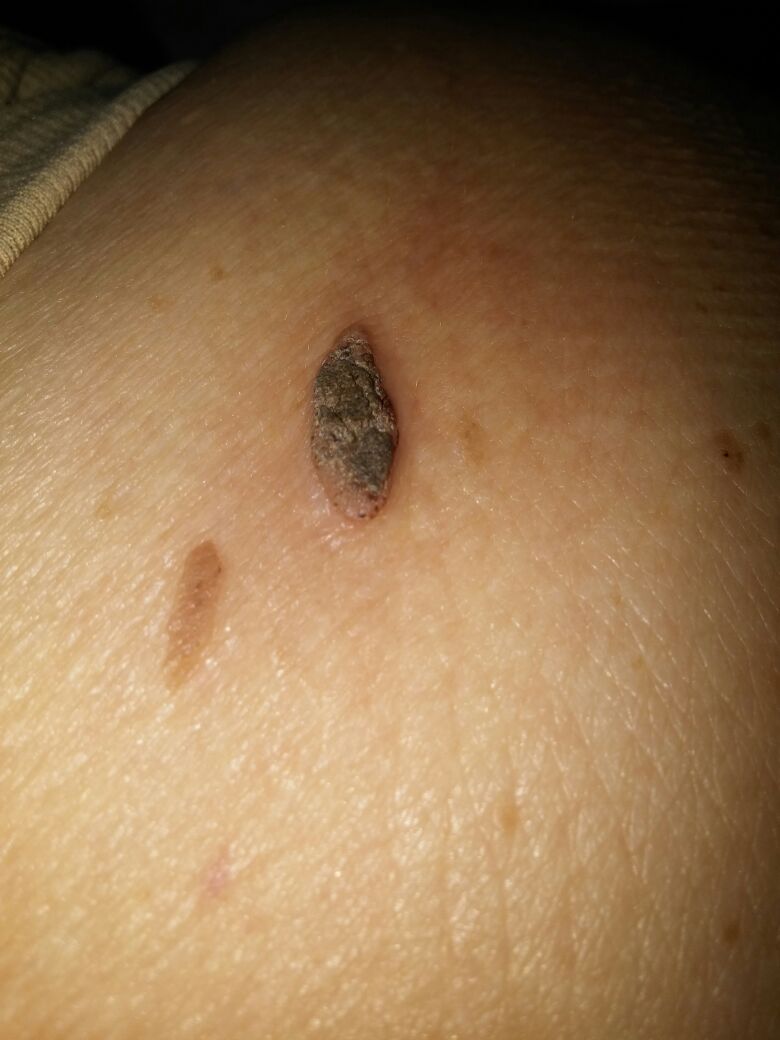 | 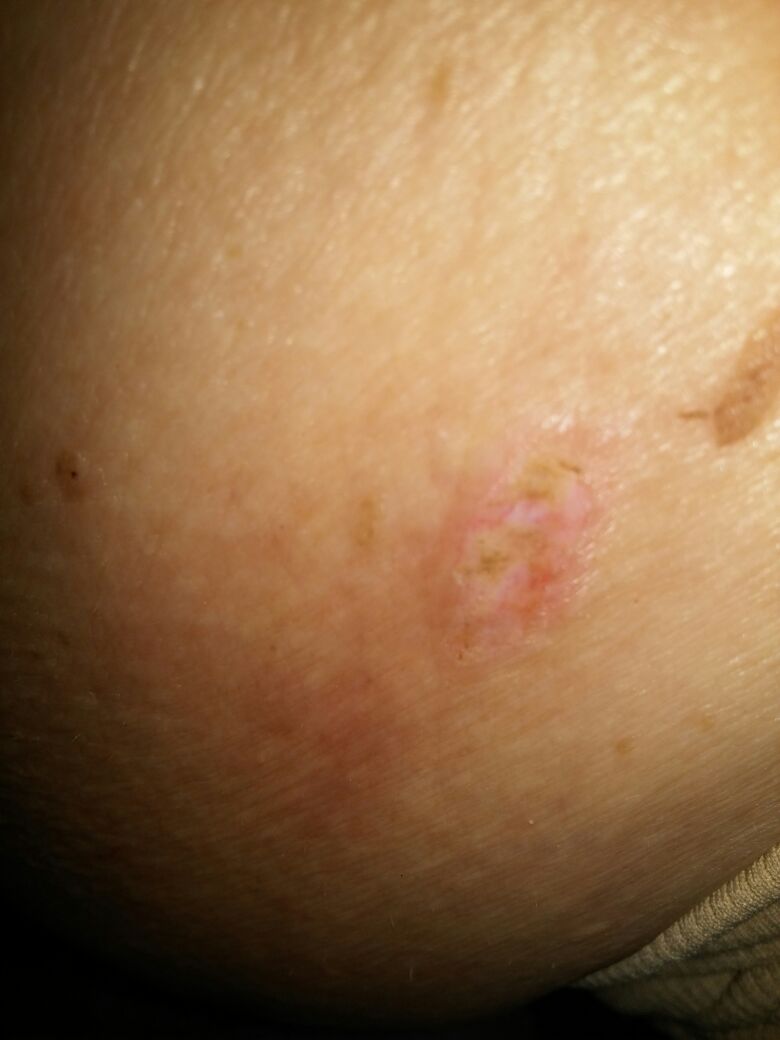 |
Статью подготовил врач дерматолог ДМЦ "Тигренок" Бедретдинова Рушания Шамиловна
Читайте также:

