Аутогемотерапия с пенициллином при прыщах
Обновлено: 18.04.2024
Обыкновенные угри — хроническое мультифакториальное заболевание волосяных фолликулов и сальных желез. 80% пациентов в возрасте от 12 до 25 лет и примерно 30–40% пациентов в возрасте старше 25 лет подвержены acne vulgaris.
Обыкновенные угри — хроническое мультифакториальное заболевание волосяных фолликулов и сальных желез. 80% пациентов в возрасте от 12 до 25 лет и примерно 30–40% пациентов в возрасте старше 25 лет подвержены acne vulgaris.
Начальные морфологические изменения при акне связаны с нарушением процессов ороговения устья волосяного фолликула и образованием микрокомедонов, которые закупоривают выводной проток сальной железы волосяного фолликула. Создавшиеся в результате этого анаэробные условия являются оптимальными для быстрого роста и размножения Propionibacterium acnes, с жизнедеятельностью которого связывают формирование воспалительных элементов угревой сыпи. В результате хронического воспаления на месте разрешившихся элементов угревой сыпи формируются стойкие дисхромии и рубцы.
Значительная роль в механизме образования акне отводится половым гормонам.
Кожа человека является комплексом андрогенчувствительных структур (сальные и потовые железы, волосяные фолликулы). Первые клинические признаки акне появляются в пубертатном периоде на фоне гиперактивной работы половых желез. Нередко угри возникают у женщин в связи с длительным приемом андрогенов при различных эндокринных заболеваниях, анаболических стероидов и противозачаточных препаратов. Авторы одной из теорий возникновения обыкновенных угрей во главу угла ставят наследственную предрасположенность.
Усугубить течение акне могут различные экзо- и эндогенные факторы: профессиональные вредности, косметические средства, длительная инсоляция.
Классификация, предложенная G. Plewig, A. Kligman (1991 г.), следующая.
- Неонатальные угри.
- Младенческие угри: конглобатные угри младенцев.
- Юношеские угри: комедональные, папуло-пустулезные, конглобатные, индуративные, флегмонозно-некротические, келоидные, твердый персистирующий отек лица при акне, механические.
- Угри взрослых: локализованные на спине; тропические; постювенильные угри у женщин; постменопаузальные; тестостерон-индуцированные молниеносные угри у чрезвычайно высоких подростков мужского пола, избыток андрогенов у мужчин, допинговые.
- Контактные угри: косметические; акне на помаду; хлоракне; жирные и смоляные угри.
- Комедональные угри вследствие воздействия физических факторов: единичные комедоны (болезнь Фавра–Ракушо); солярные; майорка-акне; угри обыкновенные в результате ионизирующей радиации.
Различают следующие клинические формы акне:
- невоспалительные (комедоны открытые и закрытые; милиумы);
- воспалительные (поверхностные папулы и пустулы; глубокие индуративные, конглобатные; осложненные абсцедирующие, флегмонозные, молниеносные, акне-келоид, рубцующиеся).
Тяжесть заболевания оценивается на основании подсчета высыпаний на одной стороне лица; классифицируют по градации и степени тяжести. Градация I — количество комедонов менее 10; II — 10–25; III — 26–50; IV — более 50. Степень I — количество папуло-пустул менее 10; II — 10–20; III — 21–30; IV — более 30.
Папулезные акне — воспалительный инфильтрат у основания комедонов, в результате чего образуется небольшой узелок ярко-красного цвета, слегка возвышающийся над уровнем кожи.
Пустулезные акне возникают на месте папулезных, воспалительный инфильтрат увеличивается, в центре узелков появляется полость с гнойным содержимым.
Индуративные акне формируются в результате мощного инфильтрата вокруг воспаленных волосяных фолликулов, достигающего размеров боба. Они обычно оставляют обезображивающие рубцы.
Флегмонозные акне образуются в результате слияния крупных пустул, глубоко залегающих и быстро созревающих, склонных к абсцедированию. Они имеют багрово-красный цвет и достигают размеров сливы.
Конглобатные акне — глубокие абсцедирующие инфильтраты, образовавшиеся около нескольких комедонов и фолликулитов, с образованием крупных конгломератов. После разрешения остаются келлоидные рубцы.
Выбор тактики лечения зависит от клинической формы заболевания, тяжести и длительности течения, переносимости препаратов, наличия сопутствующей эндокринной и соматической патологии, возраста, пола, психоэмоциональных особенностей пациента.
В комплексной терапии большое внимание уделяется режиму питания. Больным рекомендуют ограничить потребление животных жиров, копченостей, легкоусвояемых углеводов (мед, варенье), а также экстрактивных веществ.
Перед лечением рекомендуется провести клинико-лабораторное обследование больного, выяснить причину возникновения данного заболевания, факторы риска.
Обязательные лабораторные исследования: биохимический анализ крови (общий билирубин и его фракции, триглицериды, аланин-аминотрансфераза, аспартат-аминотрансфераза, холестерин, щелочная фосфатаза, креатинин, глюкоза).
Рекомендуемые лабораторные исследования: проверка гормонального профиля у женщин при наличии клинических признаков гиперандрогенемии (фолликулостимулирующий гормон, лютеинизирующий гормон, свободная фракция тестостерона и др.); выделение и идентификация микробной флоры кожи с определением чувствительности к антибиотикам; бактериологическое исследование кишечной флоры; общий анализ крови.
Применяется местная и системная терапия.
Наружные препараты, включающие кератолитики (комедонолитики), себостатики, противовоспалительные, антибактериальные средства назначают в виде монотерапии при невоспалительных акне легкой и средней тяжести, при воспалительных акне легкой степени.
Рекомендовано протирать кожу обезжиривающими и дезинфицирующими спиртовыми растворами с антибиотиками (5% левомицетиновый спирт), взбалтываемыми взвесями с серой, ихтиолом; резорцином (2%), салициловой кислотой (2–5%), камфорой (5–10%).
Кератолитики — препараты, нормализующие процессы кератинизации в устье фолликула, предотвращают образование микрокомедонов.
Третиноин (ретин-А) — крем или лосьон равномерно наносят на вымытую и высушенную поверхность пораженного участка кожи 1–2 раза в сутки. Курс лечения — 4–6 нед. Побочные эффекты: сухость, гиперемия, отечность, временные очаги гипер- или гипопигментации, фотосенсибилизация.
Адапален (дифферин) — метаболит ретиноида. Оказывает противовоспалительное действие, обладает комедонолитической активностью, нормализует процессы кератинизации и дифференциации эпидермиса. 0,1% крем или гель равномерно, не втирая, наносят на пораженные участки сухой, чистой кожи 1 раз в сутки перед сном. Терапевтический эффект развивается после 4–8 нед терапии, стойкое улучшение — через 3 мес от начала терапии. Побочные эффекты заключаются в покраснении и шелушении кожи. Не рекомендовано применение во время беременности и в период кормления грудью. Следует избегать попадания в глаза и на губы, не подвергать инсоляции; не рекомендовано использовать косметические продукты с подсушивающим или раздражающим эффектом (в том числе духи, этанолсодержащие средства). Обычно терапию начинают с геля, при чувствительной и сухой коже показан крем, содержащий увлажняющие компоненты.
Препараты, обладающие антибактериальным действием, назначают при воспалительных формах акне легкой и средней тяжести; при тяжелых формах акне — как дополнение к системной антибиотикотерапии.
Эритромициновую мазь (10 000 ЕД/г) наносят 2 раза в сутки. Продолжительность применения не должна превышать 5 нед в связи с риском развития резистентности микрофлоры.
Пиолизин — комбинированный препарат, мазь для наружного применения, содержащая фильтрат питательной среды бульонных культур микроорганизмов (Escherichia Coli, Pseudomonas aeruginosa, Streptococcusspp., Enterococcus spp., Staphylococcus spp.), консервированных раствором фенола, а также салициловую кислоту и цинка оксид. Оказывает противомикробное, противовоспалительное, иммуностимулирующее действие, улучшает регенерацию тканей. Мазь наносят тонким слоем на пораженные участки кожи 1–3 раза в сутки или чаще — в зависимости от состояния больного. Противопоказанием служит повышенная чувствительность к салицилатам.
Бензоил пероксид (базирон АС) — обладает широким спектром антибактериальной и противодрожжевой активности без развития микробной резистентности. Оказывает комедонолитическое и противовоспалительное действие, улучшает оксигенацию тканей, подавляет продукцию кожного жира в сальных железах. Гель наносят на чистую и сухую поверхность пораженных участков кожи 1 или 2 раза в сутки.
Зинерит — благодаря содержанию эритромицин-цинкового комплекса оказывает противовоспалительное, антибактериальное, комедонолитическое действие. Выпускается в виде порошка для приготовления раствора для наружного применения в комплексе с растворителем и аппликатором. Наносят тонким слоем на пораженный участок кожи 2 раза в сутки; утром (до нанесения макияжа) и вечером (после умывания). Курс лечения — 10–12 нед. После высыхания раствор становится невидимым.
Клиндамицин (далацин) — 1% гель, наносят его тонким слоем 2 раза в сутки. Побочные местные реакции проявляются в виде сухости кожи, покраснения, кожного зуда, шелушения, повышенной жирности кожи. Противопоказанием является указание в анамнезе колита, связанного с применением антибиотиков.
Азелаиновая кислота (скинорен) — 15% гель, 20% крем. Наносят равномерно тонким слоем 2 раза в сутки на предварительно очищенные (мягкими очищающими средствами и водой) участки кожи лица и, при необходимости, шеи и верхней части груди, пораженной угревой сыпью. Выраженное улучшение обычно наблюдается через 4 нед. Местные побочные реакции в виде жжения, покалывания, покраснения проходят самостоятельно в течение 15 мин. В случаях сильно выраженного раздражения кожи в первые недели лечения препарат можно применять 1 раз в сутки.
Цинка гиалуронат (куриозин) — гель, наносится тонким слоем на тщательно очищенную кожу 2 раза в день. Возможно ощущение стягивания кожи, гиперемия кожных покровов. Обычно данные проявления исчезают самостоятельно при продолжении терапии. Не обладает фотосенсибилизирующими свойствами, не окрашивает кожу и белье.
Системная терапия назначается для лечения больных со среднетяжелой или тяжелой формами акне, особенно в случае образования рубцов, а также при выраженной депрессии на фоне легкого течения акне. Кроме того, такое лечение показано при отсутствии эффекта от наружной терапии, проводимой в течение 3 мес.
Антибиотики (макролиды, тетрациклины) применяются не более 2–3 нед.
При неэффективности антибактериальной терапии или торпидном течении заболевания рекомендован синтетический ретиноид изотретиноин (роаккутан) — суточная доза составляет 0,5–1,0 мг на 1 кг массы тела, не должна превышать 60–80 мг/сут, капсулы принимать во время еды. Противопоказан беременным, кормящим матерям. Контрацепцию рекомендуют начать за 1 мес до начала терапии, проводить в течение всего ее срока и еще 1 мес после окончания лечения, так как препарат обладает тератогенным и эмбриотоксическим эффектом. Не рекомендуется сочетать с антибиотиками тетрациклинового ряда.
У женщин репродуктивного возраста при наличии гормональных нарушений и при неэффективности обычной терапии показано применение антиандрогенов (андрокур, диане-35), эстрогенов (жанин). Гормональные препараты назначаются женщинам со среднетяжелой и тяжелой формами акне после консультации гинеколога-экдокринолога с последующим наблюдением.
Для сокращения сроков медикаментозной терапии, закрепления положительного результата лечения и продления ремиссии необходимо дополнительно применять комплекс средств лечебной косметики.
Правильное очищение кожи — один из обязательных этапов избавления от угрей.
Очищающий гель «Клинанс» (лаборатория Авен, Пьер Фабр Дермо-Косметик, Франция) бережно очищает кожу с акне, не нарушая гидролипидную пленку. Смывается водой.
Регулирующий крем «Диакнеаль» воздействует на все звенья патогенеза акне за счет уникального сочетания ретинальдегида и гликолевой кислоты. Выравнивает рельеф кожи, препятствует формированию рубчиков. Наносят 1 раз вечером на сухую очищенную кожу. Применяется с 15-летнего возраста.
Себорегулирующий, кераторегулирующий крем «Клинанс К» смягчает, выравнивает кожу, устраняет «черные точки», небольшие воспалительные элементы. Применяется с 12-летнего возраста. Наносят на сухую очищенную кожу 1–2 раза в день.
На фоне лечения акне возможно появление сухости, раздражения, шелушения. Для устранения побочных эффектов терапии рекомендовано использование увлажняющего успокаивающего крема «Клин АК», в состав которого входит термальная вода, глюконат цинка, масло жожоба, масло каритэ. Наносят на очищенную кожу утром и/или вечером.
Для ежедневного ухода за проблемной кожей в качестве основы под макияж наносят 1–2 раза в день себорегулирующую матирующую эмульсию «Клинанс» (бесцветную и тональную), а также двухцветный корректирующий карандаш «Клинанс» для маскировки акне, зеленая часть которого оказывает дополнительное бактерицидное и подсушивающее действие. Наносят точно на элементы акне.
Рекомендована серия средств «Эксфолиак» (Мерк Медикасьон Фамильяль, Франция): очищающий гель «Эксфолиак» (для гигиены) и кремы (крем 10, являющийся базовым средством при уходе за кожей с акне I–II степени тяжести; крем-15 — для ежедневного ухода за кожей при акне III-IV степени тяжести).
Препараты серии «Клерасил Ультра» (Реккит Бенкизер): очищающий лосьон, гель для умывания, гель для глубокого очищения, крем от угревой сыпи — способствуют хорошей очистке кожных пор, обладают противовоспалительным, антибактериальным, комедонолитическим, себоцидным действием.
Средства серии «Сетафил» (Галдерма, Швейцария) — гель для ежедневного очищения и ухода за кожей и лосьон, наносимый 2–3 раза в сутки или по мере необходимости. Лосьон можно смывать водой или оставлять на коже.
Препараты линии «Зениак» (Лаборатории эволюционной дерматологии, Франция) предназначены для жирной кожи, склонной к появлению угрей. Система постепенного высвобождения за счет использования микрогубок обеспечивает продолжительный матирующий эффект и оптимальную переносимость активных веществ.
После применения очищающего геля, не содержащего мыла, роликового карандаша для локального ухода, лосьона, крема исчезает сальный блеск, кожа приобретает матовый оттенок, исчезают микрокисты, комедоны, угри.
В качестве средства ухода за кожей, склонной к появлению угрей, используют «Сфингогель» (Лаборатории эволюционной дерматологии) — очищающий гель для умывания 1–2 раза в сутки до исчезновения высыпаний, не менее 2 мес. В качестве поддерживающего лечения применяют 1 раз в день вечером, постоянно. Назначается как самостоятельно, без добавления традиционных лечебных средств, так и в сочетании с препаратами системного действия.
Угревую болезнь необходимо дифференцировать с воспалительными формами (розовыми угрями). В патогенезе розацеа ведущую роль играют сосудистые нарушения, обусловленные воздействием экзогенных (алкоголь, горячие напитки, пряности, обнаружение в коже клещей Demodex folliculorum) и эндогенных факторов (заболевания эндокринной системы, нарушения иммунной системы и др.).
Начало заболевания характеризуется ливидной эритемой, которая многие месяцы и годы может быть единственным клиническим признаком.
В дальнейшем на месте эритемы на коже лба, подбородка появляется инфильтрация, возникают папулы, пустулы. Вследствие длительного хронического прогрессирующего течения патологический процесс приводит к образованию воспалительных узлов, инфильтратов и опухолевидных разрастаний за счет прогрессирующей гиперплазии соединительной ткани и сальных желез и к стойкому расширению сосудов.
Локализуются высыпания на носу, щеках, реже на подбородке, лбу, ушных раковинах.
Лечение зависит от стадии розацеа и включает местные и системные препараты.
Метронидазол — противопротозойное средство, применяют внутрь, по 250 мг 4 раза в сутки в течение 4–6 нед (возможно до 8 нед) или орнидазол по 500 мг 2 раза в сутки — 10 дней. Рекомендуются антибиотики (макролиды, тетрациклины) плюс холодные примочки с 1–2% борной кислотой, настоями лекарственных трав. Применяют:
- адапален, или изотретиноин, или азелаиновую кислоту;
- метронидазол — 1% гель или крем — 2 раза в сутки до 8 нед;
- фузидовую кислоту — 2% гель 2 раза в сутки в течение 3–5 нед.
Дополнительные методы лечения. Физиотерапевтические методы ускоряют разрешение воспалительных элементов угревой сыпи: электрофорез с 10–30% раствором ихтиола 2–3 раза в неделю, курс — 5–10 процедур, или криотерапия (криомассаж) 2–3 раза в неделю, курс — 10 процедур.
Внутриочаговое введение триамцинолона с 4% гентамицином (в соотношении 1:1) 1 раз в неделю является наиболее эффективным методом лечения узловато-кистозной формы угревой сыпи.
Аутогемотерапия рекомендуется при тяжелых формах угревой сыпи.
Лечение вторичных поствоспалительных изменений кожи (гиперпигментаций, псевдоатрофий, рубцов). Микрокристаллическая дермабразия проводится 1 раз в неделю, рекомендовано 5–10 процедур. Обязательными условиями являются: полное купирование воспалительного процесса на коже, защита кожи от инсоляции во время проведения и в течение 1 мес после лечения.
Кроме того, проводятся поверхностные химические пилинги альфагидроксильными кислотами (30–70%, рН менее 3,5). Пациентам со вторичными поствоспалительными изменениями не рекомендуется проводить глубокие шлифовки кожи (СО2-лазер, эрбиевый лазер, дермабразия), поскольку они нередко приводят к рецидиву угревой сыпи.
А. Г. Пашинян, доктор медицинских наук, профессор
РГМУ, Москва
На сервисе СпросиВрача доступна консультация дерматолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Здравствуйте! Надо вернуться к акгекутану все же. Попить также цинктерал- тоже отчасти блокирует рецепторы кожи к андрогенам

Антибиотик надо подбирать по мазку из зева . Очаг хронической инфекции тут тоже совершенно не нужен .

Здравствуйте Татьяна.
Добавьте фото высыпаний.
Антибиотики это не лучший вариант.
Судя по описанию, Вам необходимо продолжать лечение у гинеколога-эндокринолога + пройти еще раз курс лечения Акнекутаном.
По окончании лечения Акнекутаном необходима наружная поддерживающая терапия препаратами с Адапаленом, иначе угри могут вернуться.

У Вас не такая уж и выраженная угревая сыпь.
Можно обойтись и без Акнекутана.
Немного изменю свои прежние рекомендации.
Для достижения более быстрого эффекта можно пройти курс назначенный Вам дерматологом. Но одновременно с этим используйте наружно гель Азелик (Скинорен) 2 раза в день на 10-12 месяцев. Эффект от этого препарата начнет появляться только через 3 месяца, но зато это безопасный препарат и дальнейшую поддерживающую терапию можно будет проводить им. В начале применения может быть жжение. Коже надо будет к нему привыкнуть.
Так же продолжайте лечение у гинеколога-эндокринолога.
Дополнительно можно посоветовать ограничить в рационе молоко и молочные продукты и отказаться от курения, если курите.
Михаил, я в своих попытках найти причину высыпаний запуталась. Если причина акне не в бактериях, то антибиотики не помогут - верно?

Патогенез акне достаточно сложен.
Основная причина акне это воздействие мужского полового гормона Тестостерона на сальные железы. На фоне этого в сальной железе происходит субклиническое воспаление. Происходит нарушение кератинизации устьев сальных желез, возникают микрокомедоны и только в конце всего этого процесса в закупоренную железу проникают Cutibacterium acnes и возникает гнойный элемент. Антибиотики действуют на конечный этап развития угря.
В Вашем случае можно обойтись и без употребления антибиотиков внутрь. Можно в течении 1-го месяца использовать наружно антибактериальный гель Клиндавит 2 раза в день, а Азелик 1 раз в день. Через 1 месяц Клиндавит отменить и перейти на Азелик 2 раза в день.
Ирина,тогда рассмотрите вариант приема ретиноидов,но под контролем специалиста.Препарат достаточно серьезный.


Маргуба, как долго может держаться эта побочка, есть ли какие-то способы лечения именно такой аллергии?

Надо проверить уровень Вит А крови, цинка,Вит С.
Вита антагонист Вит в12, Вит а по акне тоже очень полезен. Возможно, даже в виде его производных типа роаккутана
Цинктерал тоже снижает чувствительность сальных желез к андрогенам, повышающим сальность кожи
Побольше ешьте продуктов с клетчаткой, кисломолочного, уберите быстрые углеводы, маргарины


Здравствуйте, в вашем случае нужно системное лечение . Если гормоны в норме , то тогда лучше всего принимать курс Изотретиноина ( он вызывает атрофию сальных желёз , тем самым выделяется мало кожного сала и прыщики не появляются )

Добрый день . Скорее всего это связано с переизбытком сейчас в организме витамина в 12 и активаций определенной цепочки , которая вызывает воспаление кожи. Сдайте кровь на витамин в 12 а затем если подтвердится гипотеза то можно принимать энтеросгель по схеме совместно с гептралом. А также включить в питание редис , чеснок. в течение месяца должна кожа очиститься. Всего хорошего

Ирина, добрый день.
Это реакция на витамины группы В. И лечить мазями это бесполезно, включая ретиноиды.
необходимо наладить работу печени, желчеоотток и пропить клетчатку и сорбенты. также изменить питание - убрать абсолютно все сладкое - сахар, мед, сладости, сладкие фрукты.
восстановить работу печени - хофитол или легалон - 1-2 мес
каждый вечер псиллиум по 1 толовой ложке с 1,5 стакана воды
адекватное потребление воды по 35 мл на каждый кг веса
витамин Д по 5000 ежедневно утром с жирной пищей.
Питание 3 раза в день, без перекусов, углеводы в обед и только сложные. В каждый прием пищи обязательно жиры - только правильные, не рафинированные, не дезодорированные, без маргарина. Говуы продукты и полуфабрикаты исключить полностью.
И через 1 месяц оценивать динамику.
С анализом на В12 согласна.

Основа аутогемотерапии – лечение подобного подобным. Эта процедура получила широкое распространение в косметологии и предлагается к выполнению в клиниках и некоторых салонах красоты, где имеются все условия для осуществления медицинских манипуляций. Аутогемотерапия – отличный способ решения проблемы прыщей на лице.
Суть процедуры аутогемотерапия
Внутримышечное или подкожное введение пациенту его собственной венозной крови – это краткое описание процедуры. Чаще всего для введения используют «чистую» кровь, но иногда в нее добавляют лекарственные препараты – антибактериальные или противовоспалительные.

Аутогемотерапия должна проводиться только по показаниям врача и не самостоятельно, а под контролем специалистов.
Без полноценного обследования не получится подобрать оптимальную схему процедур, их количество, объем венозной крови и место ее введения. Если процедура будет проведена правильно, то результатом станет:
- решение большинства дерматологических проблем, а не только исчезновение прыщей;
- быстрое заживление ран, травм;
- снижение выраженности рубцов и шрамов.
Существует мнение в научных кругах, что курсы процедуры способствуют омоложению организма. Правда, оно не имеет официального подтверждения от медицины, но исследования в этом направлении ведутся достаточно активно. Зато достоверно известно, что аутогемотерапия уравновешивает и стабилизирует психоэмоциональный фон, повышает выносливость организма и работоспособность.
Рекомендуем прочитать о процедурах от акне. Из статьи вы узнаете о видах чистки лица в салоне при акне, пилингах и масках, популярных акне-процедурах (озонотерапии, криомассаже, дарсонвале и др.).
А здесь подробнее о прыщах после чистки лица.
Показания к проведению
В косметологии рассматриваемая процедура назначается при:
- обильной угревой сыпи;
- акне, сопровождающихся воспалительным процессом;
- наличии бородавок и папиллом, если достоверно известно, что они сформировались по причине присутствия в организме вируса папилломы человека;
- часто возникающих фурункулах.

Так как аутогемотерапия оказывает благоприятное влияние на весь организм в целом, то она может оказаться полезной при сниженном иммунитете, частых герпетических высыпаниях на лице, хронических воспалительных заболеваний дыхательной системы.
Противопоказания
Аутогемотерапия относится к лечебным процедурам, которые должны проводиться только под контролем врачей. Естественно, есть ряд состояний организма, при которых такая процедура строго противопоказана:
- диагностированные новообразования злокачественного происхождения;
- некоторые заболевания сердечно-сосудистой системы – аритмия разного типа течения, инфаркт миокарда в анамнезе;
- эпилепсия, даже если патология находится в периоде длительной медикаментозной ремиссии;
- любые психические отклонения.
Врачи не разрешают проводить процедуру во время вынашивания ребенка и кормления его грудью, а вот после этого периода аутогемотерапия будет очень полезной – быстрее восстановится организм женщины после родов и лактации, нормализуется гормональный фон, ускорятся обменные процессы.
Предварительное обследование
Прежде чем начинать курс аутогемотерапии, врач направит пациента на полноценное обследование. Придется посетить врачей самых разных специализаций:
- эндокринолога – необходимо взять кровь на анализ для выяснения уровня гормонов, часто прыщи на лице появляются как раз по причине нарушений гормонального фона, в этом случае аутогемотерапия будет просто бесполезной;
- терапевта – условным противопоказаниями могут стать глистная инвазия, запоры и обострение гастрита/язвенной болезни желудка, врач назначит курс лечения, и только после этого будет ставиться вопрос о целесообразности процедуры;
- гинеколога – при хроническом течении заболеваний органов малого таза у женщин могут появиться обильные высыпания прыщей, а без надлежащего лечения любые косметические процедуры не принесут положительного результата.

Окончательный вердикт выносит дерматолог. Этот врач изучает рекомендации других специалистов, принимает решение о проведении аутогемотерапии – в некоторых случаях она лишь приведет к потере времени, когда грамотно составленное лечение гормональными препаратами быстро решит проблему.
Схема применения на лице от прыщей
Классическая схема аутогемотерапии – забор из вены и введение внутримышечно крови ежедневно «по нарастающей». То есть, начинается все с 1 мл, на следующий день понадобятся уже 2 мл и так далее до 5 мл. Последующие дни количество крови снижается на 1 мл и выводится на ноль. Получается, что от прыщей процедура проводится курсом в 9 дней.
Некоторые врачи назначают более «агрессивное» проведение аутогемотерапии – 1 раз в 2 дня нужно забрать из вены и ввести внутримышечно/подкожно 2 мл крови. Постепенно объем наращивают до 10 мл и в таком же ритме снижают его до ноля.
Что можно ожидать при попадании венозной крови в «свой» организм? Врачи утверждают, что во время процедуры происходит проникновение в ткани и системы токсинов, шлаков и всех вредных веществ, которые имеются в крови человека. Иммунная система воспринимает их как угрозу и быстро активизируется. Именно это приводит к «рассасыванию» прыщей на лице.
О том, что собой представляет аутогемотерапия от прыщей, смотрите в этом видео:
Зачем нужен антибиотик
Чаще всего в косметологии используется кровь без дополнительных препаратов, но если у пациента отмечаются не только обширные высыпания прыщей на лице, но и периодически возникающие фурункулы, карбункулы, то без химических добавок не обойтись. Именно в этих случаях в венозную кровь пациента вводится антибиотик, и только после этого смесь попадает в организм.
Что дает такое «обогащение»:

- буквально на следующий день курса кожа на лице избавляется от очагов воспаления;
- становятся менее заметными уже имеющиеся карбункулы и фурункулы;
- происходит уничтожение вируса, инфекционного агента, которые и являются причиной развития рассматриваемых проблем.
Аутогемотерапия с антибиотиком в разы эффективнее классической процедуры. Но заниматься выбором конкретного препарата, назначениями должен только врач-дерматолог/косметолог.
Можно ли делать самостоятельно в домашних условиях
Процедура внутримышечного введения собственной венозной крови может выполняться и самостоятельно в домашних условиях, но при условии присутствия человека с соответствующими медицинскими умениями и знаниями. Что рекомендуют врачи:
- обязательно перед началом курса нужно получить на это разрешение от врача и пройти обследование;
- необходимо соблюдать стерильность – забор и введение крови осуществляется одноразовыми шприцами/иглами, руки человека-«медика» обрабатываются спиртом и защищаются тонкими резиновыми перчатками;
- вводить кровь внутримышечно следует очень медленно – этот биологический материал имеет свойство скапливаться в мышечной ткани, что причиняет сильную боль;
- после каждой инъекции необходимо прогревать место укола – это может быть теплая грелка, йодная сетка.
Независимо от очередности введения могут появиться побочные эффекты аутогемотерапии: общая слабость, сильная сонливость, тошнота, головокружение. Эти признаки свидетельствуют об интоксикации организма, поэтому процедура должна быть прекращена. Важно быстро обратиться за помощью к врачу – возможно, понадобится госпитализация человека.
Эффективность аутогемотерапии
Процедура введения собственной венозной крови внутримышечно считается отличной альтернативой маскам, скрабам, кремам при имеющихся дерматологических проблемах. Аутогемотерапия действительно эффективна:
- после первого курса избавляет от выраженных прыщей;
- быстро снимает воспаление на лице;
- избавляет от чрезмерно расширенных пор и угрей.

Рассматриваемая манипуляция дает положительные результаты только в 85% случаев. В перерывах между курсами аутогемотерапии человек должен проводить профессиональный уход за дермой – кремы, маски, пилинги, скрабы и некоторые физиопроцедуры только усилят и закрепят полученный эффект.
Стоимость в салонах
Цена на процедуру лечения прыщей на лице в салонах красоты и частных клиниках достаточно высокая – один забор/введение крови обойдется минимум в 300 рублей. Некоторые предпочитают пользоваться услугами медицинских работников на дому, но в таком случае никто не даст гарантии безопасности для здоровья и даже жизни.
Рекомендуем прочитать о мезотерапии лица от прыщей. Из статьи вы узнаете о том, как проводится мезотерапия при лечении акне, показаниях и противопоказаниях к процедуре, результатах.
А здесь подробнее о мезотерапии шрамов и рубцов.
Аутогемотерапия – лечебная процедура, имеющая большую историю. Ее применяли для лечения самых различных внутренних и даже наружных патологий. Некоторое время она находилась под необоснованным запретом, но сейчас каждый человек с проблемной кожей лица может воспользоваться подобной услугой в клиниках и салонах красоты. Шанс попасть в 85% тех, кому «переливание» крови помогает избавиться от прыщей, очень большой.
В настоящее время существует тенденция к росту хронических бактериальных и вирусных заболеваний, для которых характерны непрерывно рецидивирующее течение и малая эффективность антибактериальной и симптоматической терапии. Одним из таких заболеваний яв
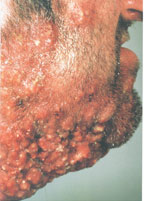
В настоящее время существует тенденция к росту хронических бактериальных и вирусных заболеваний, для которых характерны непрерывно рецидивирующее течение и малая эффективность антибактериальной и симптоматической терапии. Одним из таких заболеваний является хронический рецидивирующий фурункулез (ХРФ). Фурункул развивается в результате острого гнойно-некротического воспаления волосяного фолликула и окружающих его тканей. Как правило, фурункул является осложнением остеофолликулита стафилококковой этиологии. Фурункулы могут возникать как одиночно, так и множественно (так называемый фурункулез).
В случае рецидивирования фурункулеза диагностируется хронический рецидивирующий фурункулез. Как правило, он характеризуется частыми рецидивами, длительными, вялотекущими обострениями, толерантными к проводимой антибактериальной терапии. В зависимости от количества фурункулов, распространенности и выраженности воспалительного процесса ХРФ классифицируется по степени тяжести (Л. Н. Савицкая, 1987).
Тяжелая степень: диссеминированные, множественные, непрерывно рецидивирующие небольшие очаги со слабой местной воспалительной реакцией, не пальпируемыми или слегка определяющимися регионарными лимфатическими узлами. Тяжелое течение фурункулеза сопровождается симптомами общей интоксикации: слабостью, головной болью, снижением работоспособности, повышением температуры тела, потливостью.
Средняя степень тяжести — одиночные или множественные фурункулы больших размеров, протекающие с бурной воспалительной реакцией, с рецидивами от 1 до 3 раз в год. Иногда сопровождается увеличением регионарных лимфатических узлов, лимфангоитом, кратковременным повышением температуры тела и незначительными признаками интоксикации.
Легкая степень тяжести — одиночные фурункулы, сопровождающиеся умеренной воспалительной реакцией, с рецидивами от 1 до 2 раз в год, хорошо пальпируемыми регионарными лимфатическими узлами, без явлений интоксикации.
Чаще всего пациенты, страдающие фурункулезом, получают лечение у хирургов, в лучшем случае на амбулаторном этапе им проводится исследование крови на сахар, аутогемотерапия, некоторым назначают и иммуномодулирующие препараты без предварительно проведенного обследования, и в большинстве случаев они не получают положительного результата от проведенной терапии. Цель нашей статьи — поделиться опытом ведения больных с ХРФ.
Основным этиологическим фактором ХРФ считается золотистый стафилококк, который встречается, по разным данным, в 60–97% случаев. Реже ХРФ вызывается другими микроорганизмами — эпидермальным стафилококком (ранее считавшимся апатогенным), стрептококками групп А и В и другими видами бактерий. Описана вспышка заболеваемости фурункулезом нижних конечностей у 110 пациентов, являвшихся пациентами одного и того же педикюрного салона. Возбудителем данной вспышки являлся Mycobacterium fortuitium, причем этот микроорганизм был выявлен в ванночках для ног, используемых в салоне. В большинстве случаев ХРФ из гнойных очагов высеваются антибиотикорезистентные штаммы золотистого стафилококка. По данным Н. М. Калининой, St. aureus в 89,5% случаев резистентен к пенициллину и ампициллину, в 18,7% — резистентен к эритромицину и в 93% случаев чувствителен к клоксациллину, цефалексину и котримоксазолу. В последние годы отмечается достаточно широкое распространение метициллин-резистентных штаммов этого микроорганизма (до 25% пациентов). По данным зарубежной литературы, наличие на коже или на слизистой оболочке носа патогенного штамма St. aureus считается важным фактором развития заболевания.
ХРФ имеет сложный и до сих пор недостаточно изученный патогенез. Установлено, что дебют и дальнейшее рецидивирование заболевания обусловлены целым рядом эндо- и экзогенных факторов, среди которых наиболее значимыми считаются нарушение барьерной функции кожных покровов, патология ЖКТ, эндокринной и мочевыделительной систем, наличие очагов хронической инфекции различной локализации. По данным проведенных нами исследований, очаги хронической инфекции различной локализации выявляются у 75–99,7% пациентов, страдающих ХРФ. Наиболее часто встречаются очаги хронической инфекции ЛОР-органов (хронический тонзиллит, хронический гайморит, хронический фарингит), дисбактериоз кишечника с увеличением содержания кокковых форм. У больных хроническим фурункулезом патология ЖКТ (хронический гастродуоденит, эрозивный бульбит, хронический холецистит) определяется в 48–91,7% случаев. У 39,7% пациентов диагностируется патология эндокринной системы, представленная нарушениями обмена углеводов, гормонпродуцирующей функции щитовидной и половых желез. У 39,2% больных с упорно текущим фурункулезом имеется латентная сенсибилизация, у 4,2% — клинические проявления сенсибилизации к аллергенам домашней пыли, пыльцы деревьев и злаковых трав, у 11,1% — повышенная концентрация сывороточного IgE.
Таким образом, для большинства больных ХРФ характерны непрерывно рецидивирующее течение заболевания (41,3%) при тяжелой и средней тяжести течения фурункулеза (88%) и длительные обострения (от 14 до 21 дня — 39,3%). У 99,7% пациентов выявлены хронические очаги инфекции различной локализации. В 39,2% случаев определялась латентная сенсибилизация к различным аллергенам. Основным возбудителем является St. aureus.
В возникновении и развитии хронического фурункулеза, наряду с особенностями возбудителя, его патогенными, вирулентными и инвазивными свойствами, наличием сопутствующей патологии, большая роль отводится нарушениям нормального функционирования и взаимодействия различных звеньев иммунной системы. Иммунная система, призванная обеспечить биологическую индивидуальность организма и, как следствие, выполняющая защитную функцию при контакте с инфекционными, генетически чужеродными агентами, в силу разных причин может давать сбой, что ведет к нарушению защиты организма от микробов и проявляется в повышенной инфекционной заболеваемости.
Иммунная защита от бактерий-патогенов включает два взаимосвязанных компонента — врожденный (носящий преимущественно неспецифический характер) и адаптивный (характеризующийся высокой специфичностью к чужеродным антигенам) иммунитет. Возбудитель ХРФ при попадании в кожу вызывает «каскад» защитных реакций.
У 26–35% больных, страдающих хроническим фурункулезом, снижается количество В-лимфоцитов. При оценке компонентов гуморального иммунитета у больных фурункулезом выявляются различные дисиммуноглобулинемии. Наиболее часто встречаются снижение уровней IgG и IgM. Отмечено снижение аффинности иммуноглобулинов у больных ХРФ, причем выявлена корреляция между частотой встречаемости этого дефекта, стадией и тяжестью заболевания. Тяжесть нарушений лабораторных показателей коррелирует с тяжестью клинических проявлений фурункулеза.
Из вышесказанного следует, что изменения показателей иммунного статуса у больных ХРФ носят разноплановый характер: у 42,9% отмечено изменение субпопуляционного состава лимфоцитов, у 71,1% — фагоцитарного и у 59,5% — гуморального звена иммунной системы. В зависимости от выраженности изменений в показателях иммунного статуса больных ХРФ можно разделить на три группы: легкой тяжести, средней и тяжелого течения, что коррелирует с клиническим течением заболевания. При легком течении фурункулеза у большинства больных (70%) показатели иммунного статуса находятся в пределах нормы. При средней и тяжелой степени преимущественно выявляются изменения фагоцитарного и гуморального звеньев иммунной системы.
Диагностика и лечение ХРФ
Исходя из вышеуказанных патогенетических особенностей ХРФ алгоритм диагностики должен включать в себя выявление очагов хронической инфекции, диагностику сопутствующих заболеваний, оценку лабораторных параметров состояния иммунной системы (рис.).
В нашем институте был разработан план обследования больных ХРФ.
- Обязательное лабораторное исследование:
- клинический анализ крови;
- общий анализ мочи;
- биохимический анализ крови (общий белок, белковые фракции, общий билирубин, мочевина, креатинин, трансаминазы - АСТ, АЛТ);
- RW, ВИЧ;
- анализ крови на наличие гепатита В и С;
- посев содержимого фурункула на флору и чувствительность к антибиотикам;
- гликемический профиль;
- иммунологическое обследование (фагоцитарный индекс, спонтанная и индуцированная хемилюминесценция (ХЛ), индекс стимуляции (ИС) люминолзависимой хемилюминесценции ЛЗХЛ), бактерицидность нейтрофилов, иммуноглобулины A, M, G, аффинность иммуноглобулинов);
- бактериологическое исследование фекалий;
- анализ кала на яйца глистов;
- посев из зева на флору и грибы.
- Дополнительное лабораторное исследование:
- определение уровня гормонов щитовидной железы (Т3,Т4, ТТГ, АТ к ТГ);
- определение уровня половых гормонов (эстрадиол, пролактин, прогестерон);
- посев крови на стерильность трехкратно;
- посев мочи (по показаниям);
- посев желчи (по показаниям);
- определение базальной секреции;
- иммунологическое обследование (субпопуляции Т-лимфоцитов, В-лимфоциты);
- общий IgE.
- Инструментальные методы обследования:
- гастроскопия с определением базальной секреции;
- УЗИ органов брюшной полости;
- УЗИ щитовидной железы (по показаниям);
- УЗИ женских половых органов (по показаниям);
- дуоденальное зондирование;
- функции внешнего дыхания;
- ЭКГ;
- рентгенография органов грудной клетки;
- рентгенография придаточных пазух носа.
- Консультации специалистов: отоларинголога, гинеколога, эндокринолога, хирурга, уролога.
Тактика лечения больных ХРФ определяется стадией заболевания, сопутствующей патологией и иммунологическими нарушениями. В стадии обострения ХРФ требуется проведение местной терапии в виде обработки фурункулов антисептическими растворами, антибактериальными мазями, гипертоническим раствором; в случае локализации фурункулов в области головы и шеи или наличия множественных фурункулов — проведение антибактериальной терапии с учетом чувствительности возбудителя. В любой стадии заболевания необходима коррекция выявленной патологии (санация очагов хронической инфекции, лечение патологии ЖКТ, эндокринной патологии и т. д.). При выявлении у больных ХРФ латентной сенсибилизации или при наличии клинических проявлений аллергии необходимо в период поллинации добавлять к лечению антигистаминные препараты, назначать гипоаллергенную диету, проводить хирургическое вмешательство с премедикацией гормональными и антигистаминными препаратами.
В последнее время в комплексной терапии больных ХРФ все чаще используют препараты, оказывающие корригирующее действие на иммунную систему.
Разработаны показания к назначению иммуномодуляторов в зависимости от доминирующего типа нарушений иммунного статуса и степени заболевания. Так, в стадии обострения ХРФ рекомендовано применение следующих иммуномодуляторов.
- При наличии изменений фагоцитарного звена иммунитета целесообразно назначение полиоксидония по 6-12 мг внутримышечно в течение 6-12 дней.
- При снижении аффинности иммуноглобулинов - галавит 100 мг № 15 внутримышечно.
- При снижении уровня В-лимфоцитов, нарушении соотношения CD4/CD8 в сторону уменьшения показано применение миелопида по 3 мг в течение 5 дней внутримышечно.
- При снижении уровня IgG на фоне тяжелого обострения ХРФ при клинической неэффективности применения галавита используются препараты иммуноглобулина для внутривенного введения (октагам, габриглобин, интраглобин).
В период ремиссии возможно назначение следующих иммуномодуляторов.
- Полиоксидоний 6-12 мг внутримышечно в течение 6-12 дней - при наличии изменений фагоцитарного звена иммунитета.
- Ликопид 10 мг в течение 10 дней перорально - при наличии дефектов образования активных форм кислорода.
- Галавит 100 мг № 15 внутримышечно - при снижении аффинности иммуноглобулинов.
Применение ликопида целесообразно также при вялотекущем, непрерывно рецидивирующем фурункулезе. При упорном рецидивировании ХРФ на фоне изменений гуморального звена иммунитета показано назначение препаратов иммуноглобулина для внутривенного введения (октагам, габриглобин, интраглобин). В некоторых случаях целесообразно комбинированное применение иммуномодулирующих препаратов (например, при обострении фурункулеза возможно назначение полиоксидония, в дальнейшем, при выявлении дефекта аффинности иммуноглобулинов, добавляется галавит и т. д.).
Несмотря на значительные успехи, достигнутые в области клинической иммунологии, эффективное лечение ХРФ остается достаточно сложной задачей. В связи с этим требуется дальнейшее изучение патогенетических особенностей этого заболевания, а также разработка новых подходов к терапии ХРФ.
Неоген является синтетическим трипептидом, состоящим из L-аминокислотных остатков изолецитина, глютамина и триптофана. Неоген применялся в составе комплексной терапии, проводимой больным хроническим фурункулезом. Внутримышечные инъекции препарата неогена проводились по 1 мл 0,01% раствора 1 раз в сутки ежедневно, курс — 10 инъекций. Применение неогена в комплексной терапии больных хроническим фурункулезом на стадии ремиссии заболевания вызывает достоверную нормализацию изначально измененных иммунологических показателей (относительного и абсолютного количества лимфоцитов, относительного количества CD3 + , CD8 + , CD19 + , CD16 + -лимфоцитов, поглотительной способности моноцитов по отношению к St. aureus) и увеличение показателей спонтанной ХЛ и аффинности анти-ОАД-антител, количества HLA-DR+-лимфоцитов, а следовательно, позволяет продлить период ремиссии заболевания по сравнению с группой контроля.
Таким образом, из вышеизложенного следует, что ХРФ протекает под воздействием сложного комплекса этиологических и патогенетических факторов и его нельзя рассматривать только как местное воспаление. Больным с ХРФ необходимо проводить всестороннее обследование с целью выявления возможных очагов хронической инфекции, которые являются источником септицемии и при нарушении элиминации микробов в крови в результате снижения иммунологической реактивности организма приводят к возникновению фурункулов. Так как назначение иммунокорригирующих препаратов может вызвать обострение основного заболевания, мы считаем, что лечение больных необходимо начинать с санации выявленных очагов инфекции.
Вопрос о назначении иммунокорригирующих препаратов должен решаться индивидуально, с учетом стадии заболевания, наличия сопутствующей патологии и типа иммунологического дефекта. При выявлении у больного сенсибилизации к различным аллергенам лечение фурункулеза необходимо проводить на фоне противоаллергенной терапии.
Н. Х. Сетдикова, доктор медицинских наук
К. С. Манько
Т. В. Латышева, доктор медицинских наук, профессор
Читайте также:

