Атопический дерматит при заболевании поджелудочной железы
Обновлено: 18.04.2024
ФГБУ «Федеральный научно-клинический центр» ФМБА России
Московский государственный медико-стоматологический университет им. А.И. Евдокимова
ФГБУ «Федеральный научно-клинический центр» ФМБА России
Московский государственный медико-стоматологический университет им. А.И. Евдокимова
Московский государственный медико-стоматологический университет им. А.И. Евдокимова
Современный взгляд на лечение атопического дерматита с позиции дерматолога и гастроэнтеролога
Журнал: Клиническая дерматология и венерология. 2021;20(1): 104‑108
ФГБУ «Федеральный научно-клинический центр» ФМБА России
Проведен анализ данных литературы, посвященной вопросу ассоциации атопического дерматита (АД) с патологией органов пищеварения. Сопутствующие заболевания желудочно-кишечного тракта (ЖКТ) могут являться одним из пусковых факторов развития АД как у детей, так и у взрослых. Возникновение АД связывают с нарушением микробиоты кишечника, которое проявляется снижением содержания лакто- и бифидобактерий, повышенным ростом золотистого стафилококка, кишечной палочки. В различных исследованиях выявлена прямая корреляция между степенью обсеменения слизистой оболочки желудка бактериями Helicobacter pylori (Hp), активностью хронического гастрита и тяжестью АД. Эти данные обусловливают целесообразность определения инфекции Hp при обследовании больных АД, а при ее выявлении — проведение антихеликобактерной терапии. Приводятся данные о возможности развития у пациентов с АД пищевой толерантности, на формирование которой оказывают влияние наряду с генетической предрасположенностью длительность грудного вскармливания, состав желудочно-кишечной микрофлоры и возраст первого поступления аллергена в организм больного. Согласно международным и российским рекомендациям по ведению и лечению, в схемы терапии пациентов с АД включены топические кортикостероидные препараты. Показана эффективность и безопасность применения в лечении АД препарата, содержащего микронизированный метилпреднизолона ацепонат и церамиды.
ФГБУ «Федеральный научно-клинический центр» ФМБА России
Московский государственный медико-стоматологический университет им. А.И. Евдокимова
ФГБУ «Федеральный научно-клинический центр» ФМБА России
Московский государственный медико-стоматологический университет им. А.И. Евдокимова
Московский государственный медико-стоматологический университет им. А.И. Евдокимова
Дата принятия в печать:
Атопический дерматит (АД) — хроническое рецидивирующее воспалительное заболевание кожи. Актуальность проблемы АД связана с чрезвычайно высокой распространенностью заболевания среди других дерматозов. Заболеваемость АД в 2018 г. в РФ составила 188,2 случая на 100 тыс. населения, а распространенность — 426,3 случая на 100 тыс. населения [1]. Характерной особенностью АД являются значительно более высокие показатели заболеваемости среди детского населения. Раннее начало АД (в возрасте от 2 до 6 мес) отмечается у 45% пациентов, возникновение в течение 1-го года жизни — у 60% [2]. АД часто ассоциируется с пищевой аллергией. Выявлено, что у пациентов с АД и пищевой аллергией впоследствии могут развиваться другие заболевания из группы атопии — аллергический ринит и бронхиальная астма [3, 4].
Как в российской, так и в зарубежной литературе встречаются данные о связи АД с заболеваниями верхних отделов пищеварительного тракта (гастрит, язвенная болезнь), патологией тонкого и толстого кишечника, болезнями печени и желчевыводящих путей. Известно, что у детей и взрослых различные заболевания органов пищеварения могут провоцировать развитие АД.
Возникновение АД связывают с нарушением микроэкологического баланса кишечника, который проявляется снижением количества лакто- и бифидобактерий, повышением содержания золотистого стафилококка и кишечной палочки.
При эзофагогастродуоденоскопии у больных АД в 90% случаев выявляется хронический гастрит, в 82,5% ассоциированный с инфекцией Helicobacter pylori (Hp), которая повреждает слизистую оболочку желудка, способствует выделению токсинов и аллергенов, что приводит к развитию хронического воспаления. Установлена прямая корреляция между степенью обсеменения Hp слизистой оболочки желудка, активностью хронического гастрита и степенью тяжести АД. Эти данные обусловливают целесообразность определения инфекции Hp при обследовании больных АД, а при ее выявлении — проведение антихеликобактерной терапии. Успешная эрадикация Hp приводит к улучшению течения АД и удлинению периода ремиссии заболевания. В связи с существованием орального пути передачи Hp в схемы ведения пациентов с хроническим гастритом и язвенной болезнью, ассоциированными с Hp, включено обследование и лечение членов семьи.
В литературе имеются данные о связи развития АД с заболеваниями поджелудочной железы как воспалительного, так и функционального характера, при которых изменяется активность панкреатического сока, нарушается его отток. В этих условиях происходит массивное всасывание белковых веществ [5]. На этом фоне могут изменяться активность T-супрессоров и содержание IgE — основных участников аллергического процесса [5, 6].
Микробиота регулирует моторику кишечника, участвует в формировании иммунитета, защищает организм от негативного воздействия внешней среды, принимает участие в синтезе и всасывании короткоцепочечных жирных кислот, витаминов, антиоксидантов и др. Одной из основных особенностей кишечной микробиоты является защита от агрессивных факторов внешней среды. Девяносто пять процентов микробиоты составляют бифидобактерии, лактобактерии и кишечная палочка [7].
В настоящее время широко применяется термин «нормофлора», который характеризует качественный и количественный состав микроорганизмов, способствующих иммунологическому балансу организма. Оптимальные условия могут быть нарушены в результате неправильного питания, развития диареи, отравления различными токсическими веществами, к которым относятся свинец и ртуть. Отрицательное действие на микрофлору оказывают также некоторые лекарственные препараты, непереносимость продуктов питания, одностороннее и несбалансированное питание, недостаточность пищеварительных ферментов.
В последние годы внимание врачей привлекает проблема состояния и эффективной коррекции микробной флоры кишечника при заболеваниях кожи [8]. Как показывают исследования, при дисбиозе кишечника наблюдается нарушение электролитного обмена, мембранного транспорта, процессов детоксикации, окислительного фосфорилирования, иммунологических реакций, что в свою очередь оказывает влияние на состояние кожных покровов [9].
Около 1 /4 слизистой оболочки кишечника представляет собой иммунологически активную ткань, содержащую около 1010 лимфоцитов, а также клеточные и структурные элементы, отвечающие за противовирусный и противобактериальный иммунитет [10].
Нарушения состава микрофлоры кишечника являются патогенетическими звеньями ряда различных заболеваний и состояний. К ним относятся онкологические заболевания, воспалительные заболевания тонкого и толстого кишечника, неалкогольная жировая болезнь печени, метаболический синдром, аутоиммунные заболевания, ХОБЛ, бронхиальная астма, АД и др. При всех этих заболеваниях необходимо применение патогенетической терапии, включающей в себя коррекцию нарушенной микробиоты кишечника [7].
С учетом данных об участии нарушений пищеварения в патогенезе заболеваний кожи терапия, направленная на коррекцию микробиоты, способствует повышению эффективности лечения. Коррекция нарушений биоценоза в толстом кишечнике включает в себя 2 этапа. На первом этапе для элиминации избыточного количества условно-патогенных и патогенных микроорганизмов назначают неабсорбируемые антисептики или антибиотики (например, нифуроксазид, рифаксимин), а также бактериальные препараты (Saccharomyces boulardii). На втором этапе применяют препараты, действие которых направлено на восстановление нормальной микрофлоры кишечника (пре-, про- и синбиотики) [11].
Пробиотики — непатогенные для человека микроорганизмы, которые угнетают рост патогенных и условно-патогенных бактерий и восстанавливают присущую для организма (в том числе для кишечника) микрофлору: лакто- и бифидобактерии (L. acidophilus, L. plantarum, L. casei, B. bifidum, B. infantis и др.); непатогенные виды Escherichia coli; дрожжевые грибы.
Пребиотики не всасываются в тонком кишечнике и стимулируют рост нормальной микрофлоры в толстом кишечнике. К ним относят инулин, пищевые волокна (клетчатку), витамины A, E и C, селен и др. Синбиотики содержат как пробиотики, так и пребиотики.
К самым ранним проявлениям аллергии у детей относится пищевая аллергия [12]. Основными условиями ее развития являются генетические факторы, нарушение пищеварения (полостного и внутриклеточного), повреждение целостности слизистой оболочки тонкого и толстого кишечника, что способствует повышению проницаемости эпителиального слоя кишечника, а следовательно, попаданию аллергенов в кровь и сенсибилизации организма [13]. Пищевая аллергия проявляется разнообразными клиническими симптомами, которые снижают качество жизни [14].
К основным методам лечения пищевой аллергии относят диету. Различают такие виды диет, как элиминационная, гипоаллергенная и ротационная [15]. При элиминационной диете исключают продукты, которые вызывают аллергию, и их роль доказана. Для соблюдения гипоаллергенной диеты из рациона питания исключают продукты, являющиеся пусковым механизмом развития аллергических реакций (такие как шоколад, цитрусовые, яйца и др.). При назначении ротационной диеты рекомендуется чередование продуктов в течение 2–4 дней.
К факторам риска развития и высокой распространенности пищевой аллергии относят нарушение микробиоты кишечника у новорожденных вследствие позднего начала грудного вскармливания, докорма молочными смесями в первые часы и дни жизни, раннего перевода на искусственное вскармливание. Это способствует формированию атопического фенотипа, при котором нарушаются иммунный ответ и механизмы становления пищевой толерантности, что является риском развития не только пищевой аллергии, но и тяжелых форм атопических заболеваний в более старшем возрасте.
Позднее введение пищевых продуктов в рацион ребенка препятствует выработке пищевой толерантности, которая зависит от наследственной предрасположенности к возникновению различных аллергических заболеваний. Под пищевой толерантностью подразумевают способность ребенка переносить продукты питания на фоне естественного снижения иммунопатологической реакции на пищу [18]. К факторам, участвующим в развитии пищевой толерантности, относятся состояние микрофлоры ЖКТ, длительность грудного вскармливания, период (возраст) первого «знакомства» с аллергенным продуктом.
Необходимо поддерживать равновесие между исключением белковых веществ и их поступлением в организм, которое имеет большое значение для предотвращения сенсибилизации, с одной стороны, и формирования пищевой толерантности, с другой. Важным является и период введения прикорма (так называемое критическое окно развития), во время которого риск развития аллергии низкий. Такой благоприятный временной отрезок установлен между 4-м и 7-м месяцами жизни ребенка и утвержден экспертным комитетом [19]. Введение «чужеродных» питательных веществ в более поздний период повышает риск развития пищевой аллергии и аутоиммунных заболеваний [18].
Согласно Рекомендациям по лечению АД Европейского форума дерматологов (Консенсусные Европейские рекомендации по лечению атопического дерматита (атопической экземы) у взрослых и детей (EDF), 2018), можно выделить следующие положения:
— пациенты со среднетяжелым и тяжелым течением АД должны придерживаться терапевтической элиминационной диеты с исключением тех продуктов питания, которые вызывали аллергические реакции немедленного или замедленного типа при проведении пищевых провокационных проб (2b, B);
— больным АД, ассоциированным с аллергией к пище, рекомендуется первичная профилактика путем поддержания исключительно грудного вскармливания до 4-месячного возраста (2-3, C);
— детям как с исходно повышенным риском развития атопических заболеваний, так и без такового и независимо от семейного анамнеза атопических заболеваний рекомендуется расширение рациона питания (введение прикорма) в возрасте от 4 до 6 мес (1-2, B);
— при введении прикорма в возрасте от 4 до 6 мес следует обеспечить определенное разнообразие рациона питания (1, D) [2].
В соответствии с российскими и международными рекомендациями наружная терапия является обязательной составляющей схемы лечения АД. Первой линией противовоспалительной терапии у взрослых, детей и беременных являются топические глюкокортикостероидные (ТГКС) препараты [2, 20, 21]. Они имеют преимущество перед другими наружными средствами, так как действуют непосредственно на орган-мишень, таким образом, при их применении отмечается минимизация системных побочных эффектов. Местные побочные эффекты могут возникать при нерациональном и чрезмерном применении ТГКС, при некомплаентном поведении больного. В зависимости от тяжести и степени выраженности симптомов АД ТГКС могут быть использованы в качестве активной или проактивной терапии [22].
Метилпреднизолона ацепонат (МПА) — ТГКС, отвечающий всем современным требованиям, предъявляемым к наружным кортикостероидам. МПА — негалогенизированный стероид последнего поколения, является пролекарством, что обеспечивает активное и прицельное действие его в очаге поражения [23]. МПА имеет оптимальный терапевтический индекс. Минимальная системная абсорбция препарата, быстрая и полная инактивация обеспечивают высокий профиль безопасности [24]. Эффективность и безопасность МПА в топической терапии хронических дерматозов показана во многих исследованиях российских и зарубежных авторов. Результаты исследования МПА в лечении АД продемонстрировали его эффективность на всех стадиях течения заболевания [25—27].
Клинический опыт показывает, что необходим комплексный подход в терапии АД, включающий коррекцию состояния микрофлоры кишечника, регуляцию функции кишечника, печени, желчевыводящей системы и желчного пузыря, что наряду с наружным лечением способствует достижению более выраженного эффекта. Крем Комфодерм К благодаря улучшенной фармакокинетики и комбинации микронизированного ГКС и церамидов обладает как противовоспалительным, так и регенерирующим свойствами. Высокая эффективность и безопасность препарата, а также комплаентность к нему больных позволяют рассматривать Комфодерм К как оптимальное топическое средство лечения АД.
Участие авторов:
Концепция и дизайн статьи; сбор и обработка материала; написание текста; редактирование: Е.В. Матушевская, И.А. Комиссаренко
Сбор и обработка материала и написание текста по патологии органов пищеварения: Ю.В. Конев, С.В. Левченко
Сбор и обработка материала и написание текста по терапии атопического дерматита: Е.В. Владимирова
Атопический дерматит (АД) – хроническое рецидивирующее заболевание кожи, проявляющееся интенсивным зудом, высыпаниями в сочетании другими многочисленными признаками атопии (необычностью) – атопический ринит, бронхиальная астма, мигрень, гастродуоденит и др.
Атопический дерматит — симптомы
АД в мире страдают 5-15 % детей и 2-10 % взрослых, впервые выявленный в детстве АД продолжается у 45- 60 % взрослых пациентов. АД отличается хроническим рецидивирующим течением с возрастной динамикой клинических проявлений. По проявлениям заболевание возможно разделить на три периода.
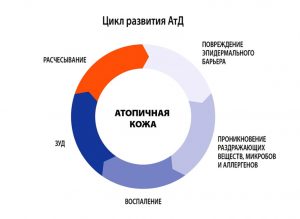
- В младенческом возрасте (до 1.5-2 лет) заболевание носит острый характер, преобладают явления покраснения, отечности, мокнутия и коркообразования.
- В период от 2 лет до полового созревания болезнь носит характер хронического воспаления, на коже на первый план выступают явления гиперемии (эритемы) и шелушения, признаки вегетососудистой дистонии. Кожа в очагах поражения гиперпигментирована, из-за сильного зуда появляются множественные расчесы.
- У детей старшего возраста и взрослых преобладают явления инфильтрации (уплотнения) на фоне гиперемии застойного характера. На коже могут появляться зудящие высыпания, имеющие цвет нормальной кожи, которые сливаются в очаги сплошной папулезной инфильтрации. Обычно к 50 годам заболевание самостоятельно регрессирует.
Атопический дерматит – многофакторное заболевание, характеризующееся аномальным иммунным ответом на аллергены природного происхождения, наследственной предрасположенностью к заболеванию, хроническим рецидивирующим течением. Большое внимание уделяется различным факторам, запускающим процесс в коже и длительно поддерживающим хроническое течение заболевания. К таким факторам относятся бактериальные, вирусные, грибковые, паразитарные и кишечные инфекции, продукты питания и химические вещества (добавки к пище, лекарства), клещи из домашней пыли.
Атопический дерматит и хеликобактер пилори
В последние годы доказана связь атопического дерматита с болезнями органов пищеварения. Установлено, что большинство больных, страдающих АД, имеют хронический гастрит, гастродуоденит, синдром раздраженного кишечника с запорами, заболевания печени и желчного пузыря, нарушение микрофлоры кишечника и др. Нередко существование этих сопутствующих болезней является пусковым фактором атопического дерматита, как у детей, так и у взрослых.
Так, в последние десятилетия в возникновении заболеваний желудка доказана роль специфического микроорганизма – Helicobacter pylori (НР), повреждающего слизистую оболочку желудка. Его наличие способствует активному поступлению токсинов и аллергенов в организм, развитию хронического воспаления слизистой желудка. У больных атопическим дерматитом в 90% случаев при проведении эндоскопического обследования желудка выявляется хронический гастрит и в 82.5% ассоциированный с НР. Отмечена связь между степенью обсеменения бактериями слизистой желудка, активностью хронического гастрита и степенью тяжести АД, что явилось обоснованием к включению в план обследования больных АД на хеликобактериоз и лечебных мероприятий антихеликобактерной терапии. Клинически гастриты у большей части больных АД протекают бессимптомно.
Эрадикация хеликобактера приводит к разрешению заболевания почти у трети больных АД, к улучшению течения АД у остальных пациентов, и самое главное, удлинению периода ремиссии заболевания АД и перехода непрерывного течения заболевания к рецидивирующему.
Обязательным условием профилактики АД у больных хроническим гастритом, ассоциированным с НР, учитывая оральный путь инфицирования, является обследование на хеликобактериоз контактных лиц в семье и вне ее!
Защитная роль кишечника
Здоровье невозможно без нормального функционирования кишечника, которому принадлежит большая роль в детоксикации и иммунологических процессах, которые протекают в организме человека. Слизистая кишечника представляет собой место контакта организма с окружающей средой. Для сравнения: поверхность кожи составляет около 2 квадратных метров, площадь же слизистой оболочки желудочно-кишечного тракта – около 400 квадратных метров. Поэтому слизистую кишечника считают самой большой частью защитной системы организма.
Для надежной защиты от внешнего вмешательства в пищеварительном тракте важнейшим оказался микробиологический барьер.
- Защитная микрофлора кишечника наиболее многочисленная (95%) и представлена в основном бифидобактериями, лактобактериями и кишечной палочкой. Эти микроорганизмы выделяют молочную и уксусную кислоты и другие вещества, которые обладают антимикробным действием и препятствуют проникновению и закреплению на слизистой кишечника вредных микроорганизмов, которые не свойственны человеку. Они стимулируют иммунную систему организма человека, являются сорбентами, которые способны накапливать значительное количество тяжелых металлов и других токсических веществ.
- Сапрофитная микрофлора кишечника представлена стафилококками, энтерококками и другими микроорганизмами, основная роль которых — утилизация конечных продуктов обмена организма человека.
- Оппортунистическая микрофлора представлена различными микроорганизмами (стрептококки, золотистый стафилококк, грамотрицательные энтерококки, грибы рода кандид и др.), которые при определенных условиях вызывают патологический процесс.
Для человеческого организма исключительно важно поддержание требуемого состава и количества кишечных бактерий. Оптимальные условия могут быть нарушены вследствие неправильного питания, возбудителями диареи (бактерии и паразиты), дополнительными отрицательными факторами могут быть токсические вещества, поступающие из окружающей среды, например, тяжелые вещества – кадмий, свинец, ртуть, а также путешествия в другие страны с иными микроорганизмами. Отрицательным действием на флору обладают многие лекарственные средства и методы лечения, непереносимость продуктов питания, вредно одностороннее и несбалансированное питание, недостаточность пищеварительных ферментов.
Атопический дерматит и дисбактериоз
Многие кожные болезни, и в том числе Атопический дерматит, сопровождаются дисбактериозом, и при этом считается, что отягощающим фактором при АД является недостаточное количество лактобактерий. Именно лактобактерии в значительной степени снижают всасывание аллергенов в кишечнике и стимулируют образование иммуноглобулинов класса А, которые, особенно в раннем возрасте, являются основными антителами против пищевых аллергенов.
В настоящее время считают, что возникновение кожных заболеваний в определенной мере связано с нарушением микроэкологического баланса кишечника. У 80-95% больных атопическим дерматитом отмечается дисбактериоз кишечника, при этом наряду с дефицитом лактобактерий и бифидобактерий наблюдается избыточный рост золотистого стафилококка, кишечной палочки с измененными свойствами, грибов роста кандид, выделяющих токсины.
Эти нарушения требуют санации кишечника от вредных бактерий, проведения детоксикационной терапии (энтеросорбции) и создания условий для развития собственной микрофлоры пациента, регуляции работы кишечника (борьба с запорами). Энтеросорбция – неинвазивный метод детоксикации и направлена она на выведение из организма различных эндогенных и экзогенных аллергенов, токсинов, условно-патогенных микроорганизмов и продуктов их жизнедеятельности. Одним из самых эффективных сорбентов являются природные органические на основе пищевых волокон, таких как лигнин, который не усваивается в пищеварительной системе и обладает высокой сорбционной активностью.
Новое направление лечения АД представляет собой применение пребиотиков (лактулоза), полученных из естественных источников и выступающих в качестве питательной среды для развития своей собственной нормальной флоры кишечника. Сочетание сорбента и пребиотика представлено в препарате Лактофильтрум, который производится из компонентов природного происхождения в таблетированной форме, прост в употреблении — по 2 таблетки 3 раза в день в течение 3-4 недель.
В клинической практике выявлена корреляция между степенью выраженности дисбактериоза и проявлений АД. Кроме прямого влияния дисбактериоза на сенсибилизацию организма при АД, в настоящее время доказано опосредованное влияние на состав аутомикрофлоры кожи у больного АД.
Образование токсических веществ в кишечнике в дальнейшем действует не только на иммунную систему, но и нарушает детоксикационную функцию печени, образование и выделение желчи из печени, желчевыводящих путей и желчного пузыря.
Атопический дерматит и желчный пузырь
При обследовании больных, страдающих атопическим дерматитом, в 60% случаев определяется дискинезия желчевыводящих путей, у взрослых по гипотоническому типу, т.е. желчный пузырь плохо сокращается, и не выводятся токсические вещества из организма.
У 31% пациентов в желчном пузыре определяется густая желчь, с хлопьями или мягкими конкрементами (сладж желчи), что свидетельствует о нарушении качественного состава желчи, продуцируемой печенью. Таким образом, нарушается еще одна функция органов пищеварения, осуществляющая детоксикационную функцию организма.
При этом в комплекс лечения больных АД добавляются желчегонные препараты (желчегонные сборы трав, Хофитол, Гепабене, настой шиповника или Холосас, Холит и др.), а также назначаются препараты, улучшающие функцию печени и качество желчи, продуцируемой печенью (Урсофальк, Урсосан, Уролесан), препараты расторопши, гептрал, гепатосан и др., проводятся гуманные тюбажи желчного пузыря (с растительными маслами, медом, минеральной водой).
Клинический опыт показывает, что улучшение состояния микрофлоры кишечника, регуляция работы кишечника без запоров и улучшение работы печени и желчевыводящей системы и желчного пузыря способствует более эффективному лечению больных с атопическим дерматитом.
Питание при атопическом дерматите
Несколько слов о питании у больных АД. Питание для больных АД во многих случаях не играет настолько большой роли, как часто полагают. Существует огромное количество продуктов питания, для которых выявлена взаимосвязь с АД, но в конечном счете реальным фактором является только индивидуальная чувствительность. Существует целый спектр потенциально опасных продуктов, и каждый пациент должен составить индивидуальный рацион питания. Пациентам с АД необходимо соблюдать полноценное питание, избегать строгих диет, особенно в детском возрасте.
Продукты питания, которые могут оказывать негативное воздействие на Атопический дерматит:
- Острые, копченые продукты,
- пряности,
- алкоголь,
- овощи (перец, редис, квашеная капуста, сельдерей, помидоры),
- орехи,
- сладости (мед, сахар, сушеные фрукты, шоколад),
- крепкие мясные бульоны,
- маринады,
- кофе, какао,
- яйца, молоко,
- рыба,
- пищевые добавки, консерванты, пищевые красители.
Пациент и сам должен активно участвовать в процессе оздоровления своего организма. Особенно следует обратить внимание на такие важные мероприятия как:
- полноценное питание,
- отказ от сахара,
- употребление в пищу пищевых волокон (отруби, пектины, сложные углеводы),
- употребление кисломолочных продуктов, заквашенных лактобактериями, или препараты с лактобактериями,
- отказ от свинины.
Атопический дерматит — фитотерапия
Важное место в лечении и профилактике обострений играет фитодиетология. Она включает использование соков из клюквы, черной смородины, красной и черноплодной рябины, свекольный, сливовый, яблочный, черничный, тыквенный, капустный соки.
Лечение Атопического дерматита травяными сборами
Несколько прописей травяных сборов, применяемых при АД.
- Сбор 1. Трава череды 10.0, листья подорожника 10.0, листья крапивы 10.0, трава полыни 5.0, трава тысячелистника 5.0, трава зверобоя 15.0, трава хвоща 10.0, листья толокнянки 20.0. Смешать, приготовить настой из 1 чайной/столовой ложки (в зависимости от возраста). Принимать по 1/3 стакана 3 раза в день до еды, прием 1-2 месяца.
- Сбор 2. Трава трехцветной фиалки 20.0, корень девясила 10.0, трава зверобоя 15.0, трава хвоща 10.0, шишки хмеля 10.0, трава душицы 10.0, цветки ромашки 15.0, трава мяты перечной 5.0. Смешать. Доза и способ приготовления настоя. Принимать по 1/3 стакана 3 раза в день после еды в течение 1-2 месяцев.
- Атопический дерматит с сопутствующими запорами. К 1и 2 настою добавить слабительный сбор, настой плодов фенхеля (5.0:200.0), настой листьев подорожника (10.0:200.0), настой плодов тмина (5.09:200.0) или препараты лактулозы (Дюфалак, Нормаза, лактусан)
- Атопический дерматит при длительном течении процесса, особенно в зимне-весеннем периоде. Используются растительные лекарственные препараты с витаминными свойствами. Это настой листьев крапивы (15.0:200.), плодов шиповника (10.0:200.0), листьев черной смородины и ее плодов.
- Атопический дерматит с выраженными мокнутиями, отечностью и инфильтраций кожных покровов. Полезны настои плодов можжевельника (5.0:200.0), листьев почечного чая (3.5:200.0), травы хвоща полевого (10.0:200.0), мочегонного сбора.
- В целях улучшения показателей неспецифического иммунитета применяют настой цветков черной бузины (5.0:200.0), настой корня солодки (10.0:200.0), экстракт элеутерококка или настойку аралии по 2-3 капли (в зависимости от возраста ребенка) утром и вечером в течение 2 недель.
- Сбор для нормализации углеводного обмена. Настой листьев крапивы (10.0:200.0), отвар корня одуванчика (10.0:200.), настой листьев черники (10.0:200.0), отвар корня лопуха (5.0:200.0). Эти настои обладают противовоспалительным, противозудным свойством, оказывают нормализующее действие на желчевыводящие пути и поджелудочную железу.
Местное лечение Атопического дерматита
Для регенерации кожи используется и наружная терапия, принципом которой является: «влажное наносится на влажное». Рекомендуется использовать проницаемые воздухом влажные повязки. Компрессы накладываются трижды в день, каждая процедура продолжается 1 час. В качестве используемых средств используется черный и зеленый чай, ромашковый чай.
Примеры повязок на мокнущие поверхности:
- Повязка с настоем коры дуба: 2 столовые ложки дубовой коры разводятся в 500 мл воды и кипятятся в течение 15 минут, после чего настой процеживают, остужают, в него опускают ткань для компресса и неплотно накладывают на больное место. Достаточно применять такие компрессы 3-4 дня, но ежедневно нужно готовить свежий отвар.
- С этой же целью можно использовать отвар лапчатки (15г:200.0), настой травы зверобоя или тысячелистника (15г:200.0).
- Компресс из трехцветных фиалок: 2 чайные ложки сухих фиалок настаивают в чашке кипятка, получившийся настой сливают, остужают и используют для компрессов на пораженные места.
- Очень широко используются растворы соли, например ванны с солями Мертвого моря. При правильном комплексном лечении мучительный зуд исчезает быстро, но если он сохраняется, то втирание разведенного яблочного уксуса может в значительной степени облегчить зуд.
- После прекращения мокнутий применяются мази, кремы. Пример мази следующего состава: сок подорожника 15 мл, настойка ландыша 5 мл, настойка валерианы 5 мл, настойка календулы 5 мл, димедрол 1 г, паста цинковая 79 г. Смешать. Наносить на пораженные участки 2-3 раза в день тонким слоем после удаления ранее нанесенной мази растительным маслом.
Для очистки кожи не использовать мыло! Можно использовать масляно-молочную ванну: 1 столовая ложка оливкового масла и 200 мл молока добавляются в ванну.
Следует придерживаться правила: каждые 3-4 дня препараты наружной терапии следует менять между собой для предупреждения развития побочных эффектов.
Для цитирования: Хамаганова И.В., Никифорова Г.Д., Шекрота А.Г., Колибрина А.М. Применение гастроинтестинальных препаратов в комплексной терапии атопического дерматита. РМЖ. 2004;14:828.
Терапия атопического дерматита остается одной из актуальных задач дерматологии. Отсутствие эффективных десенсибилизирующих, противозудных средств предопределило интерес к необходимости воздействия на другие патогенетические механизмы. В настоящее время хорошо известно, что патологический процесс развивается на фоне функциональных нарушений центральной нервной системы, психических расстройств, изменений реактивности вегетативной нервной системы. Клинические поражения кожи варьируют в зависимости от возраста, нередко сочетаясь с поражением органов дыхания, почек, глаз, желудочно–кишечного тракта. Последнее обусловило необходимость включения в комплексную терапию препаратов, нормализующих моторику желудка и кишечника, состояние микрофлоры, желчеотделение, ферментативную активность [1]. В настоящей работе представлены результаты применения Дюфалака и Креона 10 000 в комплексном лечении атопического дерматита у взрослых и детей.
Дюфалак представляет собой раствор лактулозы (6–га – лактозид–фруктоза).100 мл сиропа содержит лактулозы 67 г; выпускается в полиэтиленовых флаконах по 200 и 500 мл, в комплекте с мерным стаканчиком. Препарат в неизмененном виде достигает уровня толстой кишки, оказывает осмотический «подсасывающий» эффект по типу «внутренней клизмы».Та часть лактулозы, которая успевает разложиться под влиянием кишечной флоры (в особенности при дисбактериозе) преобразуется в молочную и уксусную кислоту, частично – углекислоту. Указанные продукты закисляют содержимое толстой кишки, подавляя гнилостное брожение и всасывание аммиака (переводя его в аммоний). Последнее свойство препарата позволяет нормализовать кишечную флору при дисбактериозе, распространенном среди больных атопическим дерматитом, и уменьшить сопровождающую поражение кожи интоксикацию. Применение лактулозы приводит к изменению состояния кишечной микрофлоры, выражающемуся в повышении содержания бифидобактерий, лактобацилл и в снижении количества условно–патогенных микроорганизмов [3]. Обосновано применение лактулозы у больных язвенной болезнью, ассоциированной с Helicobacter pylori. Показана целесообразность назначения препарата больным, принимающим блокаторы Н 2 –рецепторов гистамина, так как последние активизируют антрагастральную бактериальную пролиферацию [4]. Препарат показан при хронических заболеваниях печени, желчно–каменной болезни [3,5]. Лактулоза является высокоэффективным средством для лечения печеночной энцефалопатии [5]. Ранее было показано, что гепато–билиарная патология распространена среди больных атопическим дерматитом [1,6–9].
Креон 10 000 (панкреатин) является препаратом, восполняющим дефицит ферментов поджелудочной железы.1 капсула с минимикросферами, покрытая кишечнорастворимой оболочкой, содержит 150 мг панкреатина, что соответствует 8000 МЕ амилазы, 10 000 МЕ липазы и 600 МЕ общих протеаз. Препарат применяется при нарушениях процессов пищеварения в качестве заместительной или симптоматической терапии. Многочисленные свидетельства дефицита ферментов поджелудочной железы при атопическом дерматите широко представлены в литературе [6–9], что является основанием к изучению применения Креона 10 000 в дерматологической практике. Под нашим наблюдением находилось 118 больных атопическим дерматитом в возрасте от 6 до 32 лет, в том числе 96 женщин, 22 мужчины (основная группа). Давность заболевания составляла от 2 до 29 лет (у всех пациентов заболевание началось до трехлетнего возраста). Все больные отмечали значительное улучшение состояния в летнее время года. Обострения были связаны с психоэмоциональными стрессами, погрешностями в диете, контактом с бытовыми аллергенами. Все пациенты ранее получали терапию, включающую десенсибилизирующие, седативные, антигистаминные средства, наружные противовоспалительные препараты (содержащие глюкокортикоиды, АСД, нафталан) с временным эффектом. К началу нашего обследования у всех пациентов процесс на коже носил распространенный характер и был представлен характерными для каждой возрастной группы очагами поражения на лице, шее, сгибательных поверхностях конечностей. Пациентов беспокоил зуд (разной степени выраженности, от умеренного до нестерпимого). Критериями исключения из данной (основной) группы были: повышеннаячувствительность к лактулозе, панкреатину, галактоземия, непроходимость кишечника, панкреатит. Ранее была показана целесообразность применения эбастина в сочетании с наружными нестероидными противовоспалительными средствами при атопическом дерматите [10]. Эти препараты использовались как в лечении больных основной, так и контрольной группы. Всем больным был назначен Дюфалак: детям в возрасте 6 лет по 5 мл, от 7 до 14 лет по 10 мл, взрослым по 15 мл утром натощак. Креон 10000 назначали: детям от 6 до 14 лет по 1 капсуле во время обеда, взрослым в течение первой недели лечения по 1 капсуле во время обеда, затем по 1 капсуле во время завтрака и обеда. Кроме того, все пациенты получали эбастин: дети в возрасте от 6 до 12 лет по 5 мг, от 12 лет по 10 мг 1 раз в сутки. Наружно применяли – противовоспалительные нестероидные средства. Контрольную группу составили 32 пациента с атопическим дерматитом в возрасте от 6 до 32 лет (28 женщин, 4 мужчин). Давность заболевания составляла от 2 до 29 лет. Клиническая картина была сопоставима по степени тяжести процесса и распространенности процесса у больных основной группы. Пациентам назначали эбастин в тех же дозировках, что и пациентам основной группы, аналогичные наружные нестероидные противовоспалительные средства. Продолжительность курса лечения в обеих группах составляла 20 дней. В основной группе некоторое уменьшение зуда, эритемы было отмечено на 2–3–й день лечения. В дальнейшем регресс высыпаний продолжался, и к окончанию курса лечения у 96 из 118 больных (81,36 %) сохранялась легкая гиперпигментация, частично – лихенизация, явления экссудации, инфильтрации, разрешились полностью, что было расценено нами, как значительное улучшение. У 22 отмечено улучшение состояния. В контрольной группе некоторое уменьшение зуда, эритемы отмечено на 2–3–й день. Значительное улучшение состояния достигнуто к окончанию терапии у 6 пациентов (27,27%), у 16 – улучшение состояния (72,73%). Как в основной, так и в контрольной группе пациентов нами не было отмечено отрицательной динамики лабораторных показателей периферической крови, мочи. Все больные в двух группах лечение переносили хорошо, побочных реакций и нежелательных явлений отмечено не было. Таким образом, результаты наших наблюдений свидетельствуют об обоснованности и целесообразности включения в комплексную терапию атопического дерматита средств, нормализующих кишечную флору, моторику желудка и кишечника, дезинтоксикационных, восполняющих дефицит ферментов поджелудочной железы.
Представленные данные свидетельствуют о высокой эффективности комплексной терапии атопического дерматита с применением таких препаратов, как Дюфалак, Креон 10 000, эбастин. Высокая эффективность, хорошая переносимость, отсутствие побочных эффектов позволяют рекомендовать их для использования в дерматологической практике.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
В структуре заболеваний органов пищеварения у детей и подростков преобладает гастрит, у взрослых — панкреатит. Эффективность лечения во многом зависит от своевременного обращения за медицинской помощью. При болях в абдоминальной области врачи рекомендуют не заниматься самодиагностикой и самолечением.
Неприятные ощущения в животе нередко перерастают в острый болевой синдром, сопряженный с диареей, тошнотой, рвотой. Ошибочно диагностируя у себя банальное несварение, многие люди предпочитают лечиться самостоятельно. Например, пить препараты для пищеварения и обезболивающие средства. Между тем, боли и спазмы могут быть симптомами панкреатита — воспаления поджелудочной железы. Хроническое течение болезни существенно снижает качество жизни. Острый приступ сопровождается осложнениями, которые требуют хирургического вмешательства. О признаках, методах диагностики и терапии панкреатита читайте в статье.

Патогенез панкреатита
В организме сосредоточено большое количество желез внешней и внутренней секреции. Уникальность поджелудочной железы заключается в бифункциональности. Как экзокринный (внешнесекреторный) орган, она продуцирует пищеварительные ферменты (амилазу, липазу, эластазу), отвечающие за переработку нутриентов. Как часть эндокринной системы, железа вырабатывает важнейшие гормоны — инсулин, глюкагон, полипептид, грелин. Патогенез панкреатита связан с нарушением экзокринной функции — досрочной активностью ферментов. В норме они «просыпаются», когда попадают в кишечник, а при отклонениях — прямо в поджелудочной. Поскольку белков, жиров и углеводов в железе нет, ферменты начинают переваривать ткани самого органа. Деструкция приводит к развитию воспаления, отека, некроза поврежденных клеток — характерным признакам панкреатита.
Причины болезни:
• Пристрастие к алкоголю. Считается основным триггером воспалительного процесса, поскольку этанол отравляет клетки железы, тормозит поступление ферментов в пищеварительный тракт.
• Ожирение, систематическое переедание, преобладание в меню жирной еды. Состояние сопровождается сбоем жирового обмена, повышенной выработкой ферментов.
• Лекарственная интоксикация. Длительный или некорректный прием кортикостероидов, антибиотиков приводит к нарушению внешнесекреторной функции, перепроизводству панкреатического сока.
• Гельминтоз. Без лечения противопаразитарными средствами скопившиеся в ЖКТ глисты блокируют протоки поджелудочной железы, препятствуя поступлению ферментов в двенадцатиперстную кишку.
• Гипертония, атеросклероз. Развитие воспаления связано с нарушением кровообращения и трофики поджелудочной.
В 9 случаях из 10 панкреатит сопровождает камнеобразование в желчном пузыре и его протоках, сообщающихся с протоками поджелудочной железы.
Клиническое течение
Острый панкреатит поджелудочной железы начинается внезапно. Чаще из-за алкогольной интоксикации или движения конкрементов в желчных протоках. Симптомы нарастают стремительно, возникает угроза перитонита, абсцесса, ложной кисты. Пациент нуждается в экстренной госпитализации.
Хроническое воспаление развивается на фоне частых функциональных сбоев железы. Клинику характеризует волнообразное течение. В латентную фазу болезнь может не беспокоить, но при обострении заявляет о себе яркими клиническими симптомами. Рецидив провоцируют погрешности в питании, употребление спиртного, чрезмерные физические нагрузки. При умеренных спазмах, неосложненном течении разрешается лечиться на дому.
Симптомы
Острое состояние характеризуют:
• Нестерпимые боли в подреберье. Часто отдают под лопатку, опоясывают тело по ходу реберных нервов, усиливаются при глубоком вдохе, смене положения тела.
• Сильная тошнота, многократная рвота. При пустом желудке больного рвет желчью.
• Ксеростомия (сухость во рту). Сопровождается икотой, отрыжкой с горьким вкусом и запахом.
• Фебрильная температура. Возможны повышенная потливость, озноб.
• Интенсивное газообразование, затрудненное болезненное пищеварение, расстройство стула.
К внешним изменениям относят серо-желтый цвет кожи, плотный желтоватый налет на языке, синюшные пятна в зоне пупка и носогубного треугольника.

В период ремиссии хронического панкреатита больного тревожат:
• дискомфорт в животе, спазмы после еды;
• метеоризм, жирный и зловонный стул;
• нестабильная температура тела.
Симптомы обострения болезни схожи с приступами острого воспаления. Отсутствие адекватной терапии оборачивается анемией, потерей веса, инсулинорезистентностью, сахарным диабетом 2 типа, панкреонекрозом, раком головки поджелудочной железы.
Что делать при приступе панкреатита?
Если острые абдоминальные боли с сопутствующими симптомами панкреатита появились впервые, лучше вызвать Скорую помощь. При рецидиве заболевания пациенты со стажем придерживаются золотого правила — «холод, голод и покой»:
• охлаждающий компресс на живот снижает интенсивность болевых ощущений;
• трехдневное голодание останавливает производство пищеварительных ферментов;
• постельный режим замедляет кровоснабжение железы, снижает ее активность.
При острой боли допускается самостоятельный прием спазмолитиков (Но-шпы, Спазмалгона, Папаверина), антацидов (Маалокса, Алмагеля). В период отказа от еды врачи рекомендуют пить лечебно-столовую минеральную воду «Боржоми» с предварительно выпущенными пузырьками газа.
При выходе из режима голодания в течение трех дней нужно соблюдать диету «Стол №0»:
• 1 день — пресный бульон из постного мяса, компот из сухофруктов;
• 2 день — введение жидких каш, омлета на пару;
• 3 день — добавление детского питания (овощного, мясного, фруктового пюре).
Далее пациент постепенно переходит на диетическое питание «Стол №5», которое назначают при заболеваниях органов пищеварения.
Диагностика
Предположить воспаление поджелудочной врач может уже по результатам физикального осмотра. В период обострения пациенты чувствуют резкую боль при нажатии на зону чуть выше и правее пупка. Ярко проявляются авторские (именные) болевые симптомы Мюсси-Георгиевского, Губергрица-Скульского, Дежардена.
Для подтверждения диагноза назначают:
• Лабораторные анализы — кровь на клинику и биохимию, общий анализ мочи, копрограмму (анализ кала). В результатах клинического исследования будут увеличены СОЭ, лейкоциты, С-реактивный белок. В моче и биохимическом анализе — резко повышена концентрация амилазы. В копрограмме — значительно снижена эластаза.
• Абдоминальное УЗИ. Определит структурные изменения железы, участки обызвествления, воспаление и отечность тканей, наличие камней в желчном пузыре.

В рамках расширенной диагностики для выявления сопутствующих патологий проводят томографию (компьютерную, магнитно-резонансную), эзофагогастродуоденоскопию (ЭГДС).
Лечение
Терапия хронического панкреатита направлена на стабилизацию экзокринной функции поджелудочной железы — производство и реализацию ферментов. В период ремиссии важно придерживаться правильного питания, взрослым пациентам отказаться от употребления спиртного.
При неосложненном обострении в комплексное медикаментозное лечение включают:
• антацидные средства — избавляют от изжоги;
• спазмолитики — купируют болевой синдром;
• пищеварительные ферменты — поддерживают работу железы;
• ингибиторы протонной помпы — подавляют секрецию соляной кислоты, снижают кислотность пищеварительного тракта;
• желчегонные лекарства — регулируют отток желчи;
• ветрогонные препараты — уменьшают газообразование.
Хорошим дополнением к лечению считаются отвары травяных сборов, которые содержат бессмертник, тысячелистник, полынь, зверобой, корни одуванчика.
Профилактика рецидивов
Пациентам с хроническими формами воспаления нужно изменить пищевые привычки, скорректировать образ жизни. Прежде всего — отказаться от употребления спиртного.
Для профилактики рецидивов врачи рекомендуют:
• следовать правилам диеты «Стол №5»;
• побороть никотиновую зависимость;
• избегать интенсивных физических нагрузок;
• регулярно обследоваться.
Увеличить сроки ремиссии помогает бальнеологическое санаторно-курортное лечение.

Диета
Диетическое питание основано на подразделении еды на две категории — вредную и полезную. К первой категории относятся продукты питания, которые:
• содержат большое количество животных жиров;
• раздражают слизистую ЖКТ;
• увеличивают нагрузку на поджелудочную железу, кишечник.
Ежедневное меню составляют на основе блюд, приготовленных из разрешенных продуктов. Из способов кулинарной обработки выбирают варку, тушение, запекание, пар. Жареную пищу из рациона исключают. Значение имеет температурный режим — еда не должна обжигать или быть слишком холодной.

Атопический дерматит — это хроническое воспалительное заболевание кожи, которое проявляется зудящими красными пятнами, сыпью, шелушением и сухостью. Это заболевание диагностируется у 30% детей и у 10% взрослых. Однако, зачастую атопическому дерматиту не уделяется должного внимания, и некорректное лечение этой болезни может замедлять наступление ремиссии и ухудшать общий уровень здоровья. О 5 самых распространенных ошибках в тактике лечения рассказывает дерматолог Анна Трушина.
Ошибка №1. Излишняя диагностика, направленная на выявление «некожных» причин.
Причины развития атопического дерматита кроются в генетически обусловленных особенностях:
1. Со стороны кожи — связаны с нарушением барьерной функции.
2. Со стороны иммунной системы. В ответ на проникновение раздражителей и аллергенов через нарушенный кожный барьер формируется воспаление.
Ошибка №2. Поиск причинного аллергена.
Атопический дерматит не является аллергическим заболеванием по своей природе. Однако, аллергические реакции могут сочетаться с атопическим дерматитом, как сопутствующее заболевание. Так происходит примерно у 20-30% пациентов.
Поэтому сам по себе атопический дерматит не является поводом для сдачи дорогостоящих панелей на специфические аллергены, а анализ должен сдаваться только при подозрении на конкретную аллергическую реакцию у части пациентов.
Ошибка №3. Соблюдение необоснованной диеты.
Часто атопический дерматит становится поводом для назначения строгой “гипоаллергенной” диеты. Детский рацион становится однообразным и скучным. Однако, такие пищевые ограничения не обоснованы с научной точки зрения и не приносят желаемого результата, даже если параллельно есть аллергия.
Помимо отсутствия эффекта, строгая диета способна нанести вред организму. Она приводит к дефициту важных нутриентов, минералов и витаминов, что может негативно сказаться на общем состоянии здоровья ребенка. Поэтому детям с атопическим дерматитом нужно питаться разнообразно и сбалансированно. Из рациона исключаются только те продукты, роль которых четко доказана с обострением патологического процесса. Аналогичные правила применимы и к питанию мамы, если малыш находится на грудном вскармливании.
Ошибка №4. Нерациональный уход за кожей.
Основа лечения атопического дерматита это восстановление барьерной функции кожи и устранение воспаления. Поэтому назначаются такие средства, которые помогают УВЛАЖНИТЬ и смягчить кожный покров и удержать влагу внутри него, и тем самым улучшить защитные свойства кожи. В комплексе используются также мероприятия, которые уменьшают вероятность развития воспалительного процесса, т.е. ограничивается контакт кожи с потенциальными агрессорами из внешней среды.
Чтобы реализовать перечисленные выше цели, требуется тщательный и бережный уход за кожей ребенка-атопика с использованием ЭМОЛЕНТОВ. Это специальные средства, лосьоны, кремы, бальзамы, которые при нанесении на кожу смягчают и увлажняют ее, способствуют заполнению межклеточных пространств в коже, восстанавливая ее барьерные свойства.
Важно понимать, что использования простых детских кремов 1-2 раза в день может быть недостаточно. Для правильного ухода требуется нанесение специальных эмолентов в достаточном объеме. Они распределяются толстым (!) слоем как на проблемные, так и на визуально неизмененные участки кожи. При этом, кратность нанесения напрямую зависит от состояния кожи. Требуется использовать эмоленты столько раз в течение дня, чтобы весь день наощупь кожа оставалось гладкой, мягкой и без шелушения.
Ошибка №5. Отказ от «гормонов».
При атопическом дерматите внутри кожи происходит воспалительный процесс (само слово “дерматит” в дословном переводе на русский означает воспаление кожи). Именно поэтому в период обострения используются противовоспалительные наружные средства, которые позволяют остановить воспаление. К таким средствам относят наружные глюкокортикостероиды. Однако многие родители отказываются от этих «гормонов» из-за стероидофобии (боязни использования стероидов).
Топические (т.е. используемые наружно: лосьоны, эмульсии, мази, кремы) кортикостероиды на протяжении не одного десятилетия используются в лечении атопического дерматита. За это время они продемонстрировали высокую эффективность и высокий профиль безопасности.
Если же родители не используют кортикостероиды в тех случаях, когда к этому есть показания, или делают это нерационально (назначают самостоятельно без учета степени и формы кожного воспаления, самостоятельно отменяют гормон раньше необходимого срока без контроля врача), то это может привести к ухудшению состояния кожи, формированию очагов хронического воспаления и другим местным осложнениям.
Заключение
Читайте также:

