Атопический дерматит при вич
Обновлено: 28.04.2024
Медицинский колледж Университета министерства обороны, г. Аддис-Абеба;
Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого
Медицинский колледж Университета министерства обороны, г. Аддис-Абеба;
Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого
Заболевания кожи и слизистых оболочек у больных с ВИЧ-инфекцией
Журнал: Клиническая дерматология и венерология. 2011;9(3): 19‑22
Гобена Дорсиса.Легессе., Гузей Т.Н. Заболевания кожи и слизистых оболочек у больных с ВИЧ-инфекцией. Клиническая дерматология и венерология. 2011;9(3):19‑22.
Gobena DorsisaLegesse, Guzeĭ TN. Skin and mucous membrane diseases in patients presenting with HIV infection. Klinicheskaya Dermatologiya i Venerologiya. 2011;9(3):19‑22. (In Russ.).
Медицинский колледж Университета министерства обороны, г. Аддис-Абеба;
Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого
В статье представлены четыре клинических случая поражения кожи на фоне ВИЧ-инфекции.
Медицинский колледж Университета министерства обороны, г. Аддис-Абеба;
Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого
Медицинский колледж Университета министерства обороны, г. Аддис-Абеба;
Красноярский государственный медицинский университет им. проф. В.Ф. Войно-Ясенецкого
ВИЧ-инфекция относится к медленным вирусным инфекциям, для которых характерны многолетнее вялое течение с медленным, но неуклонным прогрессированием, бурный финиш и неизбежный летальный исход. ВИЧ-1 и ВИЧ-2 принадлежат к семейству ретровирусов, геном которых отличается наличием двух молекул одноцепочечной РНК и обратной транскриптазой (ревертазой). Это облигатный внутриклеточный микроорганизм. Основной, но не единственной мишенью ВИЧ являются Т-лимфоциты-хелперы, особенно богатые рецепторами CD4. Рецепторы CD4 имеют моноциты крови, макрофаги тканей, эозинофилы, дендритные клетки крови, лимфатических узлов, селезенки и кожи, а также макроглия, некоторые клоны В-лимфоцитов, эпителиальные клетки кишечника, клетки Лангерганса. Главной особенностью этой инфекции является нарастающее угнетение иммунитета, первоначально клеточного, а затем и гуморального. В итоге развивается полная несостоятельность иммунной системы, что и определяет разнообразие клинических проявлений на коже и слизистых оболочках [1].
Распространение ВИЧ-2 ограничено преимущественно районами Западной Африки с очагами в Анголе и Мозамбике. Описаны также случаи инфекции в Европе — в странах, имевших ранее тесные связи с Западной или Центральной Африкой. По сравнению с инфекцией ВИЧ-1 распространение ВИЧ-2 происходит медленнее, она в меньшей степени способна передаваться половым путем, ее клиническое течение менее активное [2].
От 1 до 3% пациентов со СПИД в эндемических зонах страдают висцеральным лейшманиозом. Лейшманиозная инфекция увеличивает репликацию ВИЧ и приводит к хронической иммунной активации [3, 5, 6]. Сочетанная инфекция лейшманиоза с ВИЧ, риск осложнений для ВИЧ-положительных лиц изучены недостаточно.
Лейшманиоз и ВИЧ могут сочетаться с множественными дерматофибромами, псориазом, синдромом Рейтера, бациллярным ангиоматозом, криптококкозом и афтозным стоматитом, а также с высыпаниями, подобными дерматомиозиту [6—8]. Диагностика таких сочетанных случаев достаточно сложная; могут быть полезны современные методы исследования, такие как полимеразная цепная реакция, RK 39 иммунохроматографический тест и др. [7, 9].
Описание клинических случаев поражений кожи в регионах, где ВИЧ-инфекция является эндемичной, представляет значительный интерес для практических врачей.
Приводим наши наблюдения.
Эфиопская девушка сомалийской нации 25 лет, предъявляет жалобы на незначительный зуд, поражение кожи лица и губ. За 1 мес до обращения на открытых участках кожи, преимущественно на конечностях и лице, появились инфильтраты размером до 2 см, которые быстро изъязвлялись, покрывались корками. За медицинской помощью обратилась впервые. Из анамнеза жизни известно, что она живет на границе Сомали и Эфиопии, ведет кочевой образ жизни (путешествует с рогатым скотом и верблюдом). При опросе пациентки выяснилось, что она ВИЧ-положительная (подтверждено нами лабораторными методами).

Локальный статус: на лице, руках видны множественные язвы, покрытые струпом; на красной кайме губ — язвы с гнойным отделяемым (рис. 1, а). Рисунок 1. Больная 25 лет. Лейшманиоз на фоне ВИЧ-инфекции. а — до лечения, б — после лечения. В отделяемом язв обнаружены лейшмании. На основании анамнестических, клинических и лабораторных данных больной был поставлен диагноз лейшманиоз кожный зоонозный.
Больной была рекомендована высокоактивная антиретровирусная терапия, которую обычно используют для лечения пациентов с ВИЧ-инфекцией, сочетанной с оппортунистическими инфекциями. Из-за высокой стоимости данного лечения больная была отправлена в больницу под наблюдение дерматолога и заведующего отделением, где получала десенсибилизирующую терапию, глюкозу внутривенно, витамины группы В, антибиотик широкого спектра действия клоксациллин (500 мг/сут) в течение 1 нед, антилейшманиозный препарат пентостам (препарат пентавалентной сурьмы — стибоглюконат натрия; 2 мг на 1 кг массы тела в сутки внутривенно) в течение 20 дней. Процесс постепенно разрешился, лицо очистилось от корок, язвы эпителизировались (рис. 1, б). Больной рекомендована антиретровирусная терапия в течение всей жизни.

Мужчина 29 лет, солдат военной базы Эфиопии, по прибытии в Аддис-Абебу обратился в отделение дерматологии и венерологии госпиталя Министерства обороны с жалобами на множественные узелковые высыпания в области головки полового члена. Болен в течение 1 мес. Высыпания на половом члене быстро приобрели множественный характер. За медицинской помощью ранее не обращался, самостоятельно не лечился. Холост. Находясь в армии, имел половые контакты с проститутками. В анамнезе хронические заболевания не отмечены. При осмотре в области головки и листков крайней плоти видны множественные папилломатозные разрастания с плоским основанием на ножке, безболезненные, эластической консистенции. Диагноз: остроконечные кондиломы (рис. 2). Рисунок 2. Больной 29 лет: остроконечные кондиломы на фоне ВИЧ-инфекции. При обследовании на ВИЧ-инфекцию методом иммуноферментного анализа (ИФА) результат оказался положительным. Больному радиоволновым методом были удалены кондиломы, проведено лечение ректальными свечами генферон в течение 10 дней. В дальнейшем у больного отмечались рецидивы заболевания, по поводу чего он вновь получал лечение.
Больная 28 лет, жена солдата, прибывшая из восточной части Эфиопии (Сомали). Обратилась в отделение дерматологии и венерологии с жалобами на болезненные узелковые образования и свищи, расположенные на стопах и голенях, с неприятным запахом, припухлостью, а также на затруднение при ходьбе. Заболела 4 года назад, когда впервые в пяточной области правой ноги заметила узелок темно-красного цвета без субъективных ощущений. Процесс медленно прогрессировал, появлялись новые узелки и узлы на стопах и голени не только правой, но и левой конечности. Поверхность многих узлов приобрела бородавчатый вид, присоединились гнойное отделяемое, болезненность, повышение температуры тела. До прибытия в Аддис-Абебу за медицинской помощью не обращалась.
В мазках гнойного отделяемого определяются сферические тельца (клетки гриба, окруженные толстой двухконтурной стенкой). При посеве на среду Сабуро отмечен рост бархатистых колоний темно-зеленого цвета. На основании анамнестических, клинических и лабораторных данных диагностирована бугорковая форма хромобластомикоза. Больной назначен итраконазол в дозе 400 мг/сут в 2 приема. В настоящее время больная находится на лечении, наблюдается дерматологом и инфекционистом.

Мужчина 28 лет, солдат, прибывший из северной части Эфиопии, обратился в отделение офтальмологии с жалобами на опухоль в области височной кости, орбитальной зоны, снижение зрения. При осмотре в правой скуловой области с захватом глаза определяется узел 5×7 см вишнево-красного цвета, плотной консистенции, в верхней части в стадии изъязвления, покрытый геморрагической коркой. В области лба видны три узелка темного цвета, плотной консистенции размерами от 1 до 1,5 см, безболезненные (рис. 4). Рисунок 4. Больной 28 лет: плоскоклеточный рак в правой орбитальной области на фоне ВИЧ-инфекции (а, б). В результате гистологического исследования биоптата выявлен плоскоклеточный рак II степени с метастазами. При исследовании в лаборатории сыворотки крови пациента выяснилось, что он инфицирован ВИЧ.
Первый клинический случай является наглядным примером того, что у пациентов с ВИЧ-инфекцией кожный лейшманиоз проявляется атипично, с массивным поражением кожи и протекает как оппортунистическая инфекция. Описание больного с остроконечными кондиломами является типичным для ВИЧ-инфицированных пациентов, у которых на фоне иммунодепрессии данное заболевание протекают как СПИД-ассоциированная инфекция с быстрым развитием и резистентностью к терапии. Клинический случай больной с хромомикозом на фоне ВИЧ-инфекции является примером заболевания, характерного для эндемичных регионов земли с тропическим климатом (Африка) и редким — для стран с умеренным климатом. Развитие плоскоклеточной карциномы в четвертом клиническом случае свидетельствует о необходимости обследования подобных больных на ВИЧ-инфекцию.
Среди большого числа проявлений ВИЧ-инфекции поражения кожи занимают особое место. Поражения кожи могут иметь важное диагностическое значение как для острой стадии болезни, так и для определения стадий вторичных заболеваний.
Among a large number of manifestations of HIV infection lesions occupy a special place. Skin lesions may have important diagnostic value for the diagnosis of acute stage of the disease, and to identify the stages of secondary diseases.
Заболеваемость ВИЧ-инфекцией (ВИЧ — вирус иммунодефицита человека) сохраняет тенденцию к неуклонному росту. Существенно увеличилось число больных с поздними стадиями ВИЧ-инфекции и наличием различных оппортунистических заболеваний, в частности поражений кожного покрова. Диагностика этих изменений нередко представляет большие трудности на догоспитальном уровне для врачей общего профиля, а также дерматологов и инфекционистов [1, 2].
Среди множества специфических проявлений ВИЧ-инфекции и оппортунистических заболеваний поражения кожи занимают особое место, т. к. уже с момента манифестации заболевания являются наиболее частым и ранним ее проявлением [1–3]. Вовлечение кожи в патологический процесс обусловлено как иммунодефицитом в целом, так и тем обстоятельством, что ВИЧ поражает не только Т-лимфоциты-хелперы, но и клетки Лангерганса, играющие важную роль в дермальных иммунных реакциях и, возможно, являющиеся местом первичной репликации ВИЧ в коже.
В 2011–2014 гг. в ИКБ № 2, куда госпитализируется более 80% ВИЧ-инфицированных больных в г. Москве, нами наблюдались 586 пациентов с различными кожными проявлениями, что составило 69% от общего числа госпитализированных (в 4-й стадии ВИЧ-инфекции — 88%). Их можно подразделить на 3 группы: кожные проявления при манифестации ВИЧ-инфекции, заболевания в стадии вторичных проявлений (4-я стадия) и поражения кожи, не связанные с ВИЧ-инфекцией. Поражения кожи могут иметь важное диагностическое значение. Часто на ранних стадиях развития болезни (уже через 3–4 недели после заражения) на коже больного может появиться острая экзантема (3-е место после мононуклеозоподобного синдрома и лимфаденопатии), состоящая из отдельных эритематозных пятен и папул [1, 4]. Пятнисто-папулезная сыпь — своеобразное поражение кожи у ВИЧ-инфицированных, которое до сих пор не получило определенного нозологического статуса. Сыпь имеет распространенный характер, обычно сопровождается легким зудом. Она локализуется в основном на верхней половине туловища, шее и лице; дистальные отделы конечностей поражаются редко. Папулезную сыпь рассматривают как проявление морфологической реакции кожи на инфицирование ВИЧ. Изменения на коже сопровождаются лихорадкой, изменениями на слизистых ротоглотки (чаще кандидоз полости рта). После стихания острой фазы (2–2,5 недели) пятна и папулы подвергаются спонтанному регрессу. Экзантема при острой ВИЧ-инфекции не отличается морфологической спецификой, поэтому в стационар больные чаще всего направляются с диагнозами: острая респираторная вирусная инфекция, токсикоаллергическая реакция, корь, краснуха. Надо отметить, что состояние иммунного статуса у этой категории больных не имеет существенных отклонений от нормы, а исследование крови на ВИЧ методом иммуноферментного анализа имеет сомнительные или отрицательные результаты, т. к. специфические антитела еще отсутствуют. В ранние сроки диагноз ВИЧ-инфекции может быть подтвержден только методом полимеразной цепной реакции. Серологические реакции на ВИЧ у этих больных становятся положительными позже, чаще через 6–12 недель от начала острой фазы болезни.
Экзантема, наблюдаемая в периоде сероконверсии, обусловлена самим вирусом иммунодефицита, все другие изменения кожи связаны с оппортунистическими заболеваниями, развивающимися на фоне иммунодефицита при снижении СД4+ менее 300 клеток. Этиологически можно выделить 3 основные группы кожных проявлений у больных ВИЧ/СПИД: неопластические, инфекционные (вирусные, грибковые, бактериальные, паразитарные) и дерматозы неясной этиологии. Первые две группы относятся к ВИЧ-индикаторным заболеваниям, так как все виды опухолей у больных ВИЧ/СПИД имеют вирусную этиологию и их формирование обусловлено тяжелым иммунодефицитом. Дерматозы неясной этиологии, возможно, обусловлены лекарственно-аутоиммунными поражениями, особенно при длительной антиретровирусной терапии (АРВТ) (в частности — Эпивиром) или специфической терапии оппортунистических заболеваний, не исключено и непосредственное воздействие ВИЧ на кожу. Самыми распространенными у больных СПИДом являются грибковые поражения кожи и слизистых. Наиболее часто наблюдаются кандидоз, руброфития, разноцветный лишай (81%) [5, 6]. Другие микозы встречаются значительно реже. Особенностями грибковых заболеваний при ВИЧ-инфекции являются: поражение лиц молодого возраста, особенно мужчин; быстрая генерализация с формированием обширных очагов, расположенных по всему кожному покрову; упорное течение; резистентность к проводимой терапии. Характерно сочетание поражения кожи и слизистых оболочек (полость рта, гениталии). Второе место среди поражений кожи занимает себорейный дерматит (68%). Как правило, у этих больных он протекает остро и тяжело. Вначале процесс локализуется только на лице (брови, усы, область рта), волосистой части головы и на разгибателях верхних конечностей. При развитии процесса на волосистой части головы можно обнаружить довольно сильное шелушение, напоминающее перхоть. Иногда при ВИЧ процесс может распространиться по всему кожному покрову в виде зудящих экзематозных бляшек. Такое распространение дерматита говорит о резко пониженном иммунитете и является плохим прогностическим признаком. Третье место по частоте занимают герпетические инфекции, в частности вирусы простого герпеса 1-го и 2-го типов и varicella zoster (28%) [7, 8]. Герпетические высыпания могут появиться на любом участке кожи и слизистых оболочек, но чаще они возникают на губах, половых органах или в перианальной области. Высыпания часто трансформируются в крупные, болезненные, долго не заживающие язвы. Нередко клинические проявления герпеса напоминают ветряную оспу или импетиго. Помимо поражения кожи и слизистых оболочек, при ВИЧ-инфекции у больных часто развивается герпетический проктит, который проявляется в виде болезненной отечной эритемы в перианальной области. Опоясывающий лишай при условии возникновения его у лиц молодого возраста из группы риска, отсутствии провоцирующих заболеваний и иммуносупрессивной терапии служит индикатором ВИЧ-инфекции. Пузырьковые высыпания сопровождаются сильными болями, оставляют рубцы, рецидивируют, что не наблюдается у лиц без иммунного дефицита. Наиболее характерным дерматологическим неопластическим проявлением ВИЧ-инфекции остается саркома Капоши, вызванная вирусом простого герпеса 6-го типа [9, 10]. Надо отметить, что ее частота снизилась с 40% у мужчин со СПИДом в 1980–90 гг. до 9% начиная с 2000 г. Основными клиническими особенностями саркомы Капоши является то, что у большинства больных заболевание развивается в возрасте до 35 лет; очаги поражения на коже носят распространенный характер; склонность к быстрой генерализации процесса (в первую очередь поражаются легкие, желудочно-кишечный тракт, лимфоузлы и слизистая оболочка полости рта); высокая смертность в течение короткого времени без лечения. Появление на коже различных пятен синюшного или розового цвета, бляшек или папул у лиц молодого возраста обязательно должно насторожить лечащего врача в отношении ВИЧ-инфекции и требует обязательного проведения гистологического исследования биоптата кожи для исключения саркомы Капоши. В поздних стадиях болезни кожные элементы (розеолы, папулы, пятна) становятся многочисленными, инфильтрируются, могут изъязвляться. Обильные кожные проявления практически всегда сопровождаются выраженным лимфостазом, поражением суставов, с развитием контрактур. Примером прямой зависимости поражения кожи от ВИЧ-инфекции может служить папилломавирусная инфекция кожи и слизистых оболочек (10%) [11, 12]. У ВИЧ-инфицированных больных изменения на коже имеют необычный вид, поражают нетипичные места, многочисленные, имеют участки распада в центре папул, сливаются и после хирургического удаления практически всегда рецидивируют. Эти элементы появляются преимущественно на лице, а также в области гениталий и могут быть крупными (гигантский моллюск), напоминать рак кожи, остроконечные кондиломы, обычные вульгарные бородавки и кератоакантомы.
У трети ВИЧ-инфицированных в течение нескольких недель от начала лечения различных оппортунистических инфекций этиотропными препаратами, а также АРВТ появлялась распространенная зудящая сыпь в виде эритематозных пятен и папул, что расценивалось как медикаментозная токсикоаллергическая реакция. Нами наблюдались и более тяжелые медикаментозные реакции, в частности синдром Стивенса–Джонсона и токсический эпидермальный некролиз.
Таким образом, несмотря на то, что клинических вариантов дерматологических проявлений ВИЧ-инфекции довольно много, такие поражения кожи, как саркома Капоши, стойкий кандидоз кожи и слизистой оболочки полости рта, часто рецидивирующий простой и опоясывающий герпес, себорейный дерматит, контагиозный моллюск, «волосатая» лейкоплакия языка и вульгарные бородавки, следует отнести к наиболее характерным и диагностически значимым маркерам ВИЧ-инфекции, особенно если они протекают на фоне общих симптомов — лихорадки, лимфаденопатии, слабости, диареи, потери массы тела. Следует отметить, что в динамике болезни различные поражения кожи могут регрессировать, появляться вновь, сменять одно другим, давать разнообразные сочетания.
Учитывая все вышеизложенное, больным ВИЧ-инфекцией с поражениями кожи и слизистых оболочек необходимо постоянное наблюдение врача-дерматолога. Для достижения положительного эффекта от проводимого лечения необходимы более продолжительные курсы терапии кожных заболеваний и максимальные дозы используемых препаратов, а после излечения — прием показанных препаратов профилактически. Помимо терапии кожных заболеваний больным ВИЧ-инфекцией показано назначение АРВТ. Диагностика кожных проявлений имеет важное практическое значение, так как способствует более раннему установлению диагноза ВИЧ-инфекции, своевременному назначению АРВТ, улучшению качества и продолжительности жизни пациента.
Литература
- Бартлетт Дж., Галант Дж., Фам П., Мазус А. И. Клинические аспекты ВИЧ-инфекции. М.: Гранат. 2013. 590 с.
- ВИЧ-инфекция и СПИД/Под ред. В, В. Покровского. 2-е изд., перераб. и доп. М.: ГЭОТАР-медиа, 2010. 192 с. (Серия «Клинические рекомендации»).
- Motswaledi M. H., Visser W. The spectrum of HIV-associated infective and inflammatory dermatoses in pigmented skin // Dermatol Clin. 2014; 32 (2): 211–225. doi: 10.1016/j. det.2013.12.006. Epub 2014 Jan 22.
- Rane S. R., Agrawal P. B., Kadgi N. V., Jadhav M. V., Puranik S. C. Histopathological study of cutaneous manifestations in HIV and AIDS patients // Int J Dermatol. 2014; 53 (6): 746–751. doi: 10.1111/ijd.12298. Epub 2013 Dec 10. PMID: 24320966.
- Zacharia A., Khan M. F., Hull A. E., Sasapu A., Leroy M. A., Maffei J. T., Shakashiro A., Lopez F. A. A. Сase of disseminated cryptococcosis with skin manifestations in a patient with newly diagnosed HIV // J La State Med Soc. 2013; 165 (3): 171–174.
- Mischnik A., Klein S., Tintelnot K., Zimmermann S., Rickerts V. Cryptococcosis: case reports, epidemiology and treatment options // Dtsch Med Wochenschr. 2013 Jul 16; 138 (30): 1533–8. doi: 10.1055/s-0033–1343285.
- Ngouana T. K., Krasteva D., Drakulovski P., Toghueo R. K., Kouanfack C., Ambe A., Reynes J., Delaporte E., Boyom F. F., Mallié M., Bertout S. Investigation of minor species Candida africana, Candida stellatoidea and Candida dubliniensis in the Candida albicans complex among Yaoundé (Cameroon) HIVinfected patients // Mycoses. 2014, Oct 7. doi: 10.1111/myc.12266.
- Barnabas R. V., Celum C. Infectious Co-factors in HIV-1 transmission Herpes Simplex Virus type-2 and HIV-1: New Insights and interventions // Curr. HIV Res. Apr 2012; 10 (3): 228–237.
- Gouveia A. I., Borges-Costa J., Soares-Almeida L., Sacramento-Marques M., Kutzner H. Herpes simplex virus and cytomegalovirus co-infection presenting as exuberant genital ulcer in a woman infected with human immunodeficiency virus // Clin Exp Dermatol. 2014, Sep 23.
- Gbabe O. F., Okwundu C. I., Dedicoat M., Freeman E. E. Treatment of severe or progressive Kaposi’s sarcoma in HIV-infected adults // Cochrane Database Syst Rev. 2014, Aug 13; 8: CD003256.
- Duggan S. T., Keating G. M. Pegylated liposomal doxorubicin: a review of its use in metastatic breast cancer, ovarian cancer, multiple myeloma and AIDS-related Kaposi’s sarcoma // Drugs. 2011, Dec 24; 71 (18): 2531–2558.
- Hu Y., Qian H. Z., Sun J., Gao L., Yin L., Li X., Xiao D., Li D., Sun X., Ruan Y. et al. Anal human papillomavirus infection among HIV-infected and uninfected men who have sex with men in Beijing // J Acquir Immune Defic Syndr. 2013, Sep 1; 64 (1): 103–114.
- Videla S., Darwich L., Cañadas M. P., Coll J., Piñol M., García-Cuyás F., Molina-Lopez R. A., Cobarsi P., Clotet B., Sirera G. et al. Natural history of human papillomavirus infections involving anal, penile, and oral sites among HIV-positive men // Sex Transm Dis. 2013, Jan; 40 (1): 3–10.
М. В. Нагибина* , 1 , кандидат медицинских наук
Н. Н. Мартынова**, кандидат медицинских наук
О. А. Преснякова**
Е. Т. Вдовина**
Б. М. Груздев***, кандидат медицинских наук
* ГБОУ ВПО МГМСУ им. А. И. Евдокимова МЗ РФ, Москва
** ГБУЗ ИКБ № 2, Москва
*** МГЦ СПИД, Москва
Вирус иммунодефицита человека (ВИЧ) имеет глобальные масштабы распространения и представляет собой одну из самых серьезных социальных и медицинских проблем. Эпидемическая ситуация с ВИЧ-инфекцией в мире и Российской Федерации остается напряженной.
Abstract. The human immunodeficiency virus (HIV) is a globally spreading virus that represents one of the most serious social and health problems. The epidemic situation of HIV (human immunodeficiency virus) infection in the world and, in particular, in the Russian Federation remains tense. In HIV-positive patients, specific lesions of the skin and mucous membranes are often noted. Skin processes in HIV-positive patients are usually atypical, have a torpid course, may occur in unusual age groups and are extremely difficult to respond to standard treatment. Lesions of the skin and mucous membranes in HIV-infected can be divided into several groups: allergic reactions, infectious, paraneoplastic processes and dermatoses with unknown pathogenesis. In the modern literature, the issue of the group of «dermatoses with an unclear pathogenesis» against the background of HIV infection, in particular about prurigo, is insufficiently illuminated. In the described clinical case, an HIV-positive patient with a rare manifestation of nodular prurigo is presented. The history of the issue, etiology, clinical manifestations, and treatment methods are covered. The presented case illustrates the manifestation of prurigo against the background of systemic causes (HIV infection) and initiation of highly active antiretroviral therapy without a previous atopic history. Contrary to the literature data, the CD4+ count in a patient with prurigo was more than 200 cells/?L, although pruritus is known to be a dermatoses with a low CD4+ cell count. The role of the immunodeficiency state in the pathogenesis of prurigo remains unclear. Perhaps, in this case, the development of dermatosis is provoked by a direct viral effect or the toxic effect of antiretroviral drugs. An interesting fact is the rapid positive response of the skin process to traditional therapy. For citation: Efanova E. N., Rusak Yu. E., Vasilyeva E. A. Clinical observation of a prurigo nodularis in a HIV-positive patient // Lechaschi Vrach. 2021; 11 (24): 7-10. DOI: 10.51793/OS.2021.24.11.001
Резюме. Вирус иммунодефицита человека (ВИЧ) имеет глобальные масштабы распространения и представляет собой одну из самых серьезных социальных и медицинских проблем. Эпидемическая ситуация с ВИЧ-инфекцией в мире и Российской Федерации остается напряженной. У ВИЧ-положительных больных нередко отмечаются особенности поражения кожных покровов и слизистых оболочек. Кожные процессы у ВИЧ-позитивных пациентов протекают, как правило, атипично, имеют торпидное течение, могут возникать в несвойственных для них возрастных группах и нередко резистентны к стандартному лечению. Поражения кожных покровов и слизистых оболочек у ВИЧ-инфицированных можно условно разделить на несколько групп: аллергические реакции, инфекционные, паранеопластические процессы и дерматозы с неизвестным патогенезом. В современной литературе недостаточно освещен вопрос о группе «дерматозов с неясным патогенезом» на фоне ВИЧ-инфекции, в частности о пруриго. В описанном клиническом случае представлена ВИЧ-позитивная пациентка с редким проявлением узловатого пруриго. Освещены история вопроса, этиология, клинические проявления, методы лечения. Представленный случай иллюстрирует манифестацию пруриго на фоне системных причин (ВИЧ-инфекции) и начала высокоактивной антиретровирусной терапии без предшествующего атопического анамнеза. Вразрез с данными литературы, количество CD4+ у пациентки с почесухой составляло более 200 клеток/мкл, хотя, как известно, почесуха относится к дерматозам с низким числом клеток CD4+. Остается неясной роль иммунодефицитного состояния в патогенезе пруриго. Возможно, в данном случае развитие дерматоза спровоцировано прямым вирусным эффектом или токсическим влиянием антиретровирусных препаратов. Интересным является факт быстрого положительного ответа кожного процесса на традиционную терапию.
Хронические вирусные инфекции до сих пор являются серьезной проблемой как в Российской Федерации, так и во всем мире. Наиболее значимыми из них являются заболевания, вызываемые вирусами гепатитов В и С, иммунодефицита человека (ВИЧ). Вирус иммунодефицита имеет глобальные масштабы распространения и представляет собой одну из самых серьезных социальных и медицинских проблем [1, 2].
Первыми клиническими проявлениями ВИЧ-инфекции и развивающегося на ее фоне синдрома приобретенного иммунодефицита (СПИДа), которые заставляют обращаться ВИЧ-инфицированных пациентов за медицинской помощью, как правило, являются поражения кожных покровов и слизистых оболочек.
Чаще всего спутниками ВИЧ-инфекции являются вирусные гепатиты и туберкулез. Кожные проявления более разнообразны и связаны с несостоятельностью иммунного ответа. К наиболее распространенным кожным проявлениям ВИЧ-инфекции можно отнести опоясывающий герпес, распространенные вторичные пиодермии и микозы, чесотку [3]. У ВИЧ-инфицированных пациентов с зудящими дерматозами (экземой, крапивницей, почесухой) необходимо проводить дифференциальную диагностику с чесоткой [4, 5].
К тяжелому течению заболевания может привести не только иммунодефицитное состояние (ИДС), но и недооценка сопутствующих патологий, неполноценно проведенное обследование и нерациональное лечение [5]. Поэтому необходимо помнить о важности системного диагностического подхода к пациентам. Определенные сложности представляет терапия дерматозов у ВИЧ-позитивных пациентов, например, сочетание псориаза и ВИЧ-инфекции [6].
Поражения кожных покровов и слизистых оболочек у ВИЧ-инфицированных можно условно разделить на несколько групп: аллергические реакции, инфекционные, паранеопластические процессы и дерматозы с неизвестным патогенезом. В настоящее время известно, что при выраженной иммунодепрессии развиваются инфекционные и неопластические процессы [7]. Однако в современной литературе недостаточно освещен вопрос о группе «дерматозов с неясным патогенезом» на фоне ВИЧ-инфекции, в частности об узловатой почесухе.
Пруриго (почесуха) – полиэтиологический рецидивирующий хронический дерматоз, относящийся к группе нейроаллергодерматозов [8]. Первичным морфологическим элементом являются различного размера и очертаний папулы, как правило, полушаровидные, папуло-везикулы и уртикарии. Помимо клинических проявлений больных беспокоит выраженный зуд. Данных о заболеваемости почесухой нет [8].
В литературных источниках описаны заболевания, ассоциированные с почесухой, такие как атопический дерматит или системные причины кожного зуда. Основным триггерным фактором в развитии почесухи как у детей, так и у взрослых является сенсибилизация к различным видам аллергенов. К пусковым факторам можно отнести укусы насекомых, аутоиммунные заболевания, различные заболевания желудочно-кишечного тракта, в том числе ферментопатии, врожденные заболевания нервной системы, глистные инвазии и различного рода интоксикации. Нередко пруриго может проявляться как неспецифическая реакция и развиваться на фоне сопутствующей патологии или как паранео-пластический процесс, включая болезни крови (лейкозы, лимфогранулематоз). Пруриго также может развиваться на фоне беременности и фотосенсибилизации [8, 9].
Установлено, что у пациентов с ВИЧ-инфекцией при уровне СD4+ менее 200 клеток/мкл пруриго является частым кожным заболеванием, как и у больных, никогда не получавших антиретровирусную терапию [9].
В России пруриго классифицируют на детскую почесуху (строфулюс) и почесуху взрослых (почесуха Гебры простая). Отдельный вид – это узловая почесуха (крапивница папулезная стойкая, узловатая почесуха Гайда). В зарубежной литературе используется термин «узловатое (нодуллярное) пруриго» [8, 9].
Клиническая картина характеризуется появлением распространенных полушаровидных папул плотной консистенции, величиной с чечевицу, не склонных к слиянию, красно-бурого цвета. В период появления сыпи возникает выраженный зуд [7, 8]. Диагностика основывается на данных анамнеза и клинической картине заболевания [7]. В лечении применяют антигистаминные препараты первого и второго поколений, топические глюкокортикостероиды (ГКС) и анилиновые красители. При упорном течении используют ГКС системного действия, физиотерапевтическое лечение [7, 8].
Клинический случай
Пациентка А., 50 лет, обратилась на прием к дерматовенерологу самостоятельно. Предъявляла жалобы на высыпания на коже туловища, верхних и нижних конечностей, сопровождающиеся выраженным пароксизмальным зудом, возобновляющимся несколько раз в сутки, усиливающимся в ночное время.
Анамнез заболевания: считает себя больной с июня 2018 г., когда впервые появились высыпания на коже голеней. Появление эффлоресценций связывает с укусами насекомых (комаров). За медицинской помощью по данному поводу не обращалась. Самостоятельно использовала мазь бензилбензоат с временным положительным эффектом. В течение нескольких месяцев сыпь распространилась на кожу верхних конечностей и туловища. К дерматовенерологу обратилась лишь в конце 2019 г. (спустя 1,5 года от начала заболевания). В связи с распространенностью кожного процесса была госпитализирована в стационарное отделение кожно-венерологического диспансера.
Анамнез жизни: в условиях Севера проживает с 1995 г. Профессиональных вредностей не имеет. Гемотрансфузии не проводились. Туберкулез, вирусные гепатиты в прошлом отрицает. Со слов пациентки, 25 лет назад болела сифилисом, получила полноценное лечение, снята с диспансерного учета по окончании наблюдения. Состоит на учете у инфекциониста «Центра Анти-СПИД» с июня 2018 г. по поводу ВИЧ-инфекции, получает высокоактивную антиретровирусную терапию (ВААРТ) с июля 2018 г. В «Центре Анти-СПИД» наблюдается нерегулярно, приверженности к ВААРТ нет. Операции, травмы в прошлом отрицает. Аллергологический анамнез не отягощен. Гинекологический анамнез: начало менструаций с 14 лет, менопауза с 47 лет. Вредные привычки: табакокурение, прием алкоголя и наркотических веществ отрицает.
Объективный статус. Общее состояние удовлетворительное, положение активное, телосложение правильное. Конституция нормостеническая, движения в суставах не ограничены, отеков нет. Дыхание через нос свободное, число дыхательных движений – 20 в минуту. Дыхание в легких везикулярное, хрипы при аускультации не прослушиваются. Тоны сердца ясные, ритм правильный, число сердечных сокращений – 69 в минуту, артериальное давление – 110/70 мм рт. ст. Язык влажный, чистый. Живот обычной формы, не вздут, пальпаторно мягкий, безболезненный. Стул регулярный, оформленный. Мочеиспускание свободное, безболезненное. Симптом поколачивания в области проекции почек безболезненный справа, слева.
Локальный статус. Патологический кожный процесс носит распространенный характер. Локализуется диффузно на коже туловища, верхних и нижних конечностей. Представлен множественными плотными полушаровидными папулами размером с горошину, резко возвышающимися над окружающей кожей, красно-коричневого цвета с синюшным оттенком. В центре отдельных элементов визуализируются геморрагические корочки. Тенденции к слиянию папул не отмечается. Отдельные элементы на коже спины склонны к группировке. Признаков вторичного инфицирования не наблюдается. На слизистой оболочке щек, миндалин скудный творожистый налет на умеренно гиперемированном фоне. Отделяется легко при помощи шпателя. Дермографизм красный, стойкий. Ногтевые пластины кистей имеют «отполированный» вид. Других высыпаний нет (рис. 1, 2).
_575x.jpg)
Дополнительные методы обследования
Общий анализ крови (09.11.2019): лейкоциты – 3,5 × 10 9 /л, нейтрофилы – 60,7%, лимфоциты – 16,7%, моноциты – 9,3%, эозинофилы – 12,1%, базофилы – 1,2%, эритроциты – 3,66 × 10 12 /л, гемоглобин – 125 г/л, тромбоциты – 126 × 10 9 /л, скорость оседания эритроцитов (СОЭ) – 48 мм/час.
Биохимические исследования крови (09.11.2019 г.): аланинаминотрансфераза (АЛТ) – 30,8 ед/л, аспартатаминотрансфераза (АСТ) – 43,9 ед/л, глюкоза – 4,49 ммоль/л, альбумин – 37,2 г/л, креатинин – 61,8 мкмоль/л, холестерин – 3,9 ммоль/л, мочевина – 5,69 ммоль/л, триглицериды – 1,86 ммоль/л, фосфотаза щелочная – 128,33 ед/л, билирубин общий – 18,44 мкмоль/л.
Иммуноферментный анализ (ИФА) на гепатит HBs-Ag (09.11.2019 г.) отрицательный.
Кал на яйца глистов методом Като (09.11.2019 г.) – не обнаружены.
Общий анализ мочи (09.11.2019 г.): уробилиноген – 3,2, pH – 6, удельный вес – 1020, эпителиальные клетки – 3-5 в поле зрения, лейкоциты – 0-1 в поле зрения.
ИФА (IgM, IgG) к описторхам (13.11.2019 г.): IgM и IgG – отрицательные.
Иммунограмма (20.10.2019 г.): лейкоциты – 3,6 × 10 9 /л, лимфоциты (абс.) – 2,05 × 10 9 /л, лимфоциты (отн.) – 31,5%, CD3+ (Т-лимфоциты) (отн.) – 70%, Т-хелперы (СD3+/СD4+) (отн.) – 49,4%, CD3+/СD8+ (отн.) – 20,1%, CD4+/CD8+ – 1,96%. Вирусная нагрузка (20.10.2019 г.) – 55 000 копий/мкл.
Бактериологический посев на грибы рода Candida со слизистой оболочки ротовой полости (09.11.2019 г.) – рост Candida albicans.
Микроскопия чешуек гладкой кожи на чесоточного клеща (09.11.2019 г.) – не обнаружено. Консультирована инфекционистом.
На основании жалоб, анамнеза, клинической картины заболевания, результатов дополнительных методов исследования выставлен заключительный диагноз: «Узловатое пруриго, распространенная форма, обострение (L 28.2)». Сопутствующий диагноз: «Болезнь, вызванная ВИЧ, с проявлением кандидоза (B 20.4). ВААРТ с 03.07.2018 года».
Назначена терапия: раствор бетаметазона – по 1 мл 1 раз в 2 недели внутримышечно № 2, таблетки левоцетиризин, 5 мг, внутрь по 1 таблетке 1 раз в сутки 14 дней; капсулы флуконазол, 150 мг, внутрь по 1 капсуле 1 раз в неделю № 2. Наружно – Фукорцин (краска Кастеллани), мазь бетаметазона дипропионат – наносить на высыпания на коже 2 раза в сутки в течение 14 дней.
На фоне лечения отмечалась выраженная положительная динамика в виде уменьшения интенсивности зуда, уплощения элементов сыпи, отсутствия новых высыпаний. Выписана с улучшением для продолжения лечения и наблюдения у дерматовенеролога в амбулаторно-поликлинических условиях.
Представленный случай иллюстрирует манифестацию пруриго на фоне системных причин (ВИЧ-инфекции) и начала ВААРТ без предшествующего атопического анамнеза. Вразрез с данными литературы, количество CD4+ у пациентки с почесухой составляло более 200 клеток/мкл, хотя, как известно, почесуха относится к дерматозам с низким числом клеток CD4+. Остается неясным роль ИДС в патогенезе пруриго. Возможно, в данном случае развитие дерматоза спровоцировано прямым вирусным эффектом или токсическим влиянием антиретровирусных препаратов. Интересным является факт быстрого положительного ответа кожного процесса на традиционную терапию. Однако прогноз в целом неблагоприятен, принимая во внимание низкую приверженность больной ВААРТ.
Заключение
Наиболее ранние клинические симптомы ВИЧ-инфекции нередко проявляются поражением кожи и слизистых оболочек. Диагностика кожных проявлений имеет важное практическое значение, так как способствует более раннему установлению диагноза ВИЧ-инфекции, своевременному назначению антиретровирусной терапии, улучшению качества и продолжительности жизни пациента. При атипичной клинической картине дерматозов, неэффективности стандартной терапии целесообразно проводить обязательное обследование на ВИЧ-инфекцию. Дерматовенерологам необходима настороженность в отношении ВИЧ-инфекции, тем более что заболевания кожи в ряде случаев являются СПИД-индикаторными. А больным ВИЧ-инфекцией с поражениями кожи и слизистых оболочек, в свою очередь, требуется постоянное наблюдение дерматовенеролога.
КОНФЛИКТ ИНТЕРЕСОВ. Авторы статьи подтвердили отсутствие конфликта интересов, о котором необходимо сообщить.
CONFLICT OF INTERESTS. Not declared.
Литература/References
БУ ВО ХМАО – Югры СурГУ, 628412, Россия, Ханты-Мансийский автономный округ – Югра, Сургут, пр. Ленина, 1
Сведения об авторах:
Information about the authors:
Клиническое наблюдение узловатого пруриго у ВИЧ-позитивной пациентки/ Е. Н. Ефанова, Ю. Э. Русак, Е. А. Васильева
Для цитирования: Ефанова Е. Н., Русак Ю. Э., Васильева Е. А. Клиническое наблюдение узловатого пруриго у ВИЧ-позитивной пациентки // Лечащий Врач. 2021; 11 (24): 7-10. DOI: 10.51793/OS.2021.24.11.001
Теги: вирус иммунодефицита человека, поражение кожи, дерматоз
Украина относится к числу государств, для которых характерен эпидемический тип распространения ВИЧ/СПИДа. И на сегодняшний день темпы роста эпидемии не замедлились. Причин для этого много, и они достаточно подробно изложены (UNAIDS/WHO, 2008). Вместе с тем врачам различного профиля приходится оказывать помощь как пациентам с известным ВИЧ-статусом, так и тем больным, которые не обследованы и не знают о своем диагнозе, а в ряде случаев сознательно скрывают его. В нашей практике встречались случаи, когда дети несколько лет лечились по поводу проявлений ВИЧ-инфекции (дерматитов, стоматитов, анемии, паротитов, пневмонии) у различных специалистов, но при этом им не проводилось обследование на ВИЧ, и соответственно не был выставлен правильный диагноз.
Поэтому настороженность врача в отношении этой патологии должна базироваться на знании целого ряда симптомов ВИЧ-инфекции, многие из которых имеют свои характерные клинические проявления, в то время как некоторые симптомы могут встречаться и у не ВИЧ-инфицированных пациентов.
ВИЧ-инфекция — болезнь, вызываемая вирусом иммунодефицита человека (ВИЧ), поражающим клетки иммунной, нервной и других систем и органов человека, с длительным хроническим персистирующим течением, завершающаяся развитием СПИДа (синдрома приобретенного иммунодефицита) и сопровождающих его оппортунистических инфекций.
ВИЧ относится к семейству ретровирусов (Retroviride) и представлен двумя типами — ВИЧ-1 и ВИЧ-2. Вирусная частица представляет собой ядро, окруженное оболочкой. Ядро содержит РНК и ферменты — обратную транскриптазу (ревертазу), интегразу, протеазу.
Эпидемиология
Пути передачи ВИЧ-инфекции у детей:
1. От матери ребенку: во время беременности, родов и кормления грудью.
2. Парентеральный путь: переливание крови, ее компонентов и препаратов, при инъекциях и манипуляциях с использованием инструментов, контаминированных кровью ВИЧ-инфицированного, при трансплантации органов.
3. Половой путь (у подростков).
В отсутствие профилактических мероприятий частота передачи ВИЧ от матери ребенку во время беременности и родов составляет 15–30 %.
Патогенез
При попадании ВИЧ в клетку под воздействием вирусной ревертазы синтезируется провирусная ДНК, которая с помощью вирусной интегразы встраивается в ДНК клетки хозяина, и начинается продукция новых вирусных частиц. Вирус поражает клетки, несущие на своей поверхности рецептор СD4, прежде всего Т-хелперы, а также моноциты, макрофаги, клетки микроглии и др. Прогрессирующее снижение содержания лимфоцитов СD4 ведет к нарастанию иммунодефицита с поражением всех звеньев иммунитета и к развитию оппортунистических инфекций.
Клинические особенности
Клинические проявления ВИЧ-инфекции включают поражения органов и систем, связанные с непосредственным воздействием ВИЧ, а также развитием оппортунистических инфекций.
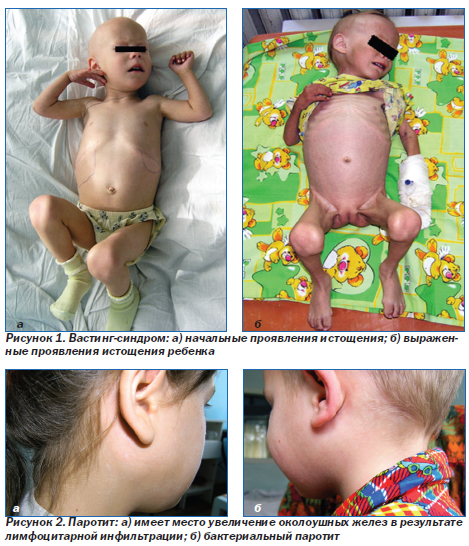
К основным поражениям органов и систем ВИЧ относят: увеличение периферических лимфатических узлов, печени и селезенки, нарушение темпов физического развития, синдром истощения (вастинг-синдром), поражения кожи (дерматиты, ксероз, васкулиты, пятнисто-папуллезные высыпания), паротит, поражение дыхательной системы (лимфоидная интерстициальная пневмония), поражение ЦНС (ВИЧ-энцефалопатия), поражения сердечно-сосудистой системы (кардиопатия, сердечная недостаточность), нефропатию (протеинурия, нефротический синдром, почечная недостаточность), поражение пищеварительного тракта (синдром мальабсорбции), гематологические изменения (анемия, лейкопения, тромбоцитопения).
Вастинг-синдром — синдром истощения (рис. 1), относится к диагностическим критериям СПИДа и определяется как:
— снижение массы тела более чем на 10 %;
— хроническая диарея (более 30 дней и дольше);
— документированная лихорадка (интермиттирующего или постоянного типа) на протяжении 30 дней и более.
Вастинг-синдром является независимым прогностическим фактором смерти больных. На рис. 1а показаны начальные проявления истощения, на рис. 1б — нарастание истощения у ребенка вплоть до резкого уменьшения подкожно-жирового слоя.
Паротит (рис. 2). У 2–14 % детей отмечается поражение слюнных желез, что проявляется припухлостью околоушных желез. В одних случаях (рис. 2а) слюнные железы увеличиваются в результате лимфоцитарной инфильтрации, при этом поражение может быть стойким, как односторонним, так и двусторонним, может сопровождаться ксеростомией и болью во рту. При пальпации слюнные железы эластичные, безболезненные, кожа над ними не изменена. При надавливании на железу из протока выделяется прозрачная слюна.
В других случаях (рис. 2б) возникает бактериальный паротит, чаще односторонний, рецидивирующий, который сопровождается лихорадкой, местной болезненностью и гиперемией кожи. При пальпации железа плотная, болезненная, при ее массировании из протока выделяется гной.
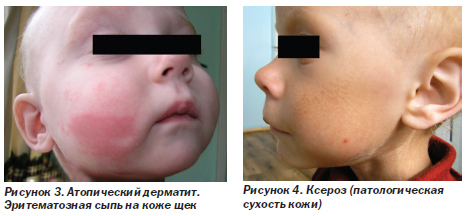
Атопический дерматит (рис. 3). Наряду с частыми инфекционными поражениями кожи при ВИЧ-инфекции у детей возможны проявления атопического дерматита. На рис. 3 — эритематозная сыпь на коже щек.
Ксероз — патологическая сухость кожи (рис. 4) — частое осложнение любого иммунодефицита. Обнаруживаются множественные чешуйки (отторгнутые роговые пластинки) на коже лица (рис. 4) и всего тела. Характерны жалобы на сухость кожи и зуд.
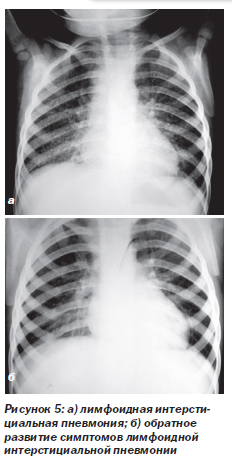
Лимфоидная интерстициальная пневмония (ЛИП) (рис. 5). ЛИП — медленно прогрессирующее состояние. Составляет 30–40 % поражений дыхательных путей у ВИЧ-инфицированных детей. Гистологически ЛИП характеризуется диффузной инфильтрацией межальвеолярных перегородок и лимфатических сосудов зрелыми, преимущественно СD8 Т-лимфоцитами, плазматическими клетками и гистиоцитами. Одним из кофакторов развития заболевания считают вирус Эпштейна — Барр. Клинические проявления обычно возникают в возрасте 2–3 лет (постепенно нарастающая одышка и быстрая утомляемость, иногда кашель). Этим дыхательным симптомам сопутствуют генерализованная лимфаденопатия, гепатоспленомегалия, увеличение околоушных слюнных желез и лимфоцитоз. Физикальные данные обычно отсутствуют или скудные. В далеко зашедшей стадии определяются признаки хронической гипоксии (цианоз, утолщение ногтевых фаланг в виде барабанных палочек). На рентгенограммах грудной клетки (рис. 5а) выявляют двусторонние сетчато-узловые или очаговые альвеолярные инфильтраты, наиболее выраженные в нижних долях. Стойкое обратное развитие симптомов болезни наблюдается только после начала высокоактивной антиретровирусной терапии (ВААРТ) (рис. 5б).
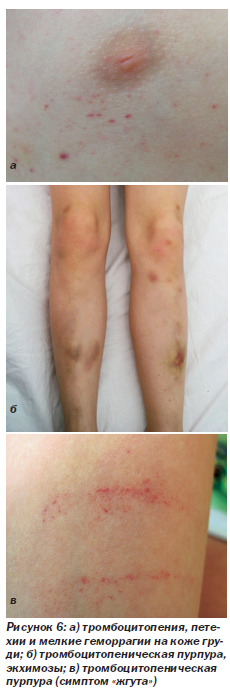
Тромбоцитопения (рис. 6). Выявляется примерно у 30 % детей и подростков, инфицированных ВИЧ. Считается, что при ВИЧ-инфекции тромбоцитопения обусловлена как снижением выработки тромбоцитов, так и ускоренным их разрушением, связанным с иммунными механизмами (это подтверждается эффективностью лечения глюкокортикоидами). Иногда число тромбоцитов самостоятельно возвращается к норме, однако в большинстве случаев без лечения тромбоцитопения сохраняется и прогрессирует. Легкая тромбоцитопения обычно протекает бессимптомно. Однако когда число тромбоцитов снижается до 20 000–50 000 мкл–1, появляется геморрагический синдром. На рис. 6а — петехии и мелкие геморрагии на коже груди. На рис. 6б — экхимозы различной давности на нижних конечностях.
На рис. 6в — симптом «жгута» — петехии, расположенные в виде линии после наложения манжеты для измерения артериального давления.
Оппортунистические инфекции: пневмоцистная пневмония, микозы (кандидоз, криптококкоз, кокцидиоидоз), бактериальные инфекции, в том числе туберкулез и атипичные микобактериозы, герпесвирусные инфекции, паразитозы (токсоплазмоз, криптоспоридиоз), опухоли и др.
Пневмоцистная пневмония (рис. 7) — самое частое из СПИД-индикаторных заболеваний. Возбудителем является Pneumocistis jiroveci. Заболевание у детей обычно начинается внезапно, хотя возможно и постепенное развитие болезни в течение нескольких недель. Характерны высокая лихорадка, тахипноэ, одышка, цианоз и непродуктивный кашель. Гипоксемия обычно глубже, чем можно ожидать по результатам физикального обследования.
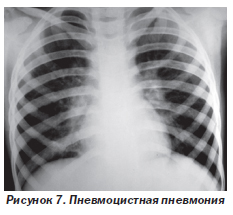
При рентгенографии грудной клетки чаще всего обнаруживают повышение прозрачности легочных полей и двусторонние диффузные интерстициальные изменения (рис. 7). Иногда результаты рентгенографии могут быть нормальными либо могут быть выявлены едва заметные изменения паренхимы. Возможна также сетчатая перестройка легочного рисунка в сочетании с множественными мелкоочаговыми тенями, на фоне которых видны светлые полоски бронхов.
Окончательный диагноз ставят после обнаружения возбудителя при микроскопии окрашенных мазков из содержимого носоглотки, мокроты, бронхоальвеолярной жидкости.
В последние годы заболеваемость пневмоцистной пневмонией резко снизилась после появления высокоактивной антиретровирусной терапии и повсеместного использования медикаментозной профилактики триметопримом/сульфометоксазолом.
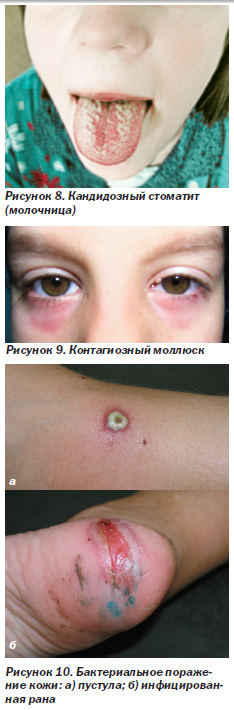
Кандидозный стоматит — молочница (рис. 8) — самая частая оппортунистическая инфекция ротовой полости у ВИЧ-инфицированных детей (распространенность 28–67 %). Обычно развивается при низком или снижающемся числе лимфоцитов СD4. Может проявляться образованием на слизистой красных очагов (атрофический, или эритематозный, кандидоз), белым налетом, который можно снять шпателем (рис. 8, псевдомембранозный кандидоз, или молочница), а также покраснением и трещинами в углах рта (кандидозный хейлит, или заеда). Нередко протекает без жалоб, но иногда сопровождается жжением или болью во рту. Диагноз ставится по клинической картине и подтверждается бактериоскопическим и бактериологическим исследованием. Чаще всего обнаруживаются Candida spp.
Контагиозный моллюск (рис. 9) вызывается ДНК-содержащим вирусом из семейства поксвирусов. Характерны высыпания в виде множественных полусферических папул с пупковидным вдавлением в центре, которые чаще появляются на лице, но могут располагаться и на других участках тела. Диагноз подтверждается при обнаружении в биоптате (содержимом папулы) характерных моллюсковых телец, которые представляют собой крупные вирусные включения овальной формы в цитоплазме кератиноцитов. На рис. 9 — контагиозный моллюск век. При локализации папул по краю век может развиться хронический кератоконъюнктивит.
Бактериальные поражения кожи (рис. 10). ВИЧ-инфицированные дети болеют теми же самыми легкими и тяжелыми бактериальными инфекциями, что и дети с нормальным иммунитетом, но чаще и тяжелее, требуют более серьезной и длительной антибиотикотерапии. Фолликулит, абсцессы, фурункулез, везикулопустулез, импетиго и другие заболевания, которые вызывают банальные бактериальные микроорганизмы, часто обнаруживают у ВИЧ-инфицированных детей с иммуносупрессией. Нередко развиваются рецидивы и гематогенная диссеминация возбудителя. На рис. 10а — пустула, образовавшаяся на месте мелкого поверхностного повреждения кожи (выделен S.aureus). На рис. 10б — инфицированная рана в области стопы.
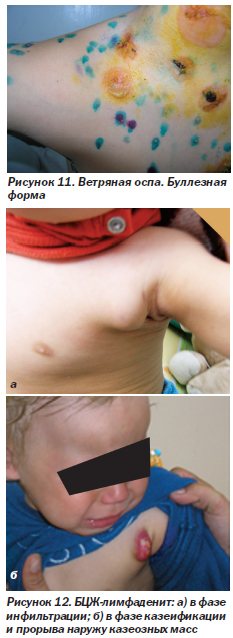
Ветряная оспа (рис. 11). Первичная инфекция герпесвируса человека типа 3 (varicella zoster). У ВИЧ-инфицированных детей она протекает тяжелее и затягивается дольше, чем у детей с нормальным иммунитетом, а также чаще возможны повторные случаи заболевания. Может приобретать буллезную форму (рис. 11) с преобразованием некоторых типичных везикул в различные по размеру буллы. Возможно развитие генерализованной формы с поражением внутренних органов. Описаны случаи хронического течения ветряной оспы у ВИЧ-инфицированных детей, не получающих ВААРТ, когда новые высыпания появлялись в течение 1 месяца и держались от 2 до 24 месяцев.
Вакцинация БЦЖ (рис. 12). Вакцинация против туберкулеза детям с ВИЧ-инфекцией противопоказана из-за повышенного риска развития осложнений. На рис. 12а показан БЦЖ-лимфаденит в фазе инфильтрации, на рис. 12б — БЦЖ-лимфаденит в фазе казеификации и прорыва наружу казеозных масс.
1. Запорожан В.М., Аряєв М.Л. ВІЛ-інфекція і СНІД. — К.: Здоров''я, 2004. — 636 с.
3. Бартлетт Дж., Галант Д. Клинические аспекты ВИЧ-инфекции. — Балтимор, Мэриленд, 2003. — 577 с.
Читайте также:

