Атопический дерматит это золотуха
Обновлено: 22.04.2024
Дерматиты — одна из самых обширных групп кожных заболеваний, которая объединяет патологии по наличию воспаления верхних слоев дермы. Существует множество разновидностей, типов и форм этой патологии. Разберемся, что такое дерматит, по каким признакам его можно распознать и чем рекомендуют лечить заболевание современные дерматологи.
Что такое дерматит
Этому заболеванию одинаково подвержены мужчины и женщины, взрослые и дети. Частота проявления патологии может зависеть от многих факторов:
- причин возникновения дерматита (наименования раздражающих факторов);
- состояния иммунной системы индивида;
- генетических особенностей человека;
- места и условий проживания.
Несмотря на обилие клинических данных, до сих пор не составлена единая классификация дерматитов. В большинстве случаев при диагностике врачи разделяют заболевание на группы по этиологическому признаку. Однако такой способ классификации не является единственно верным. Некоторые внутрибольничные системы предлагают классифицировать заболевание по внешним проявлениям.
Причины дерматита
Возникновение дерматита в большинстве случаев вызвано контактом кожи с внешними раздражителями:
- химическими веществами;
- волновыми излучениями (в том числе температурными и электрическими);
- аллергенами, то есть факультативными раздражителями, на которые особым образом реагирует организм.
- Причиной возникновения дерматитов, спровоцированных химическими веществами, могут стать привычные окружающие вещи:
- металлы;
- агрессивные вещества — кислоты и щелочи;
- пищевые продукты (они являются наиболее распространенной причиной дерматита у детей);
- поверхностно-активные вещества в бытовых моющих средствах;
- лекарственные средства в форме растворов, применяемых локально (йод, зеленка);
- лекарственные препараты для приема внутрь;
- натуральные и синтетические ткани, которые механически раздражают кожу.
К физическим факторам, провоцирующим дерматит, относятся природные и погодные явления, а также созданные человеком:
- солнечный свет (в последние десятилетия участились случаи «аллергии на солнце»);
- холодный или горячий воздух;
- электрический ток;
- ультрафиолетовое излучение из искусственных источников;
- ионизирующее излучение (радиация).
- Факультативными раздражителями могут выступать любые вещества, на которые у индивида отмечается повышенная чувствительность. Чаще всего ими выступают:
- цветущие растения;
- животные с густым шерстным покровом;
- лекарственные препараты;
- пищевые продукты.
Научные исследования доказали, что на вероятность появления дерматита оказывает влияние общее состояние организма. Кожные заболевания этой группы чаще беспокоят людей с функциональными расстройствами эндокринной системы, ЖКТ, печени, нарушением углеводного и жирового обмена. Вызвать бурную реакцию на привычные вещи может глистная инвазия, а также перенесенный грипп, тонзиллит и другие ОРЗ и ОРВИ.
Полезно знать: по статистике количество обращений к врачу с жалобами на дерматиты возрастает в жаркие и влажные периоды.
Симптомы
Клиническая картина при дерматитах зависит источника раздражения, степени поражения тканей (при контактном воздействии), исходного состояния общего здоровья и иммунитета человека. Общими для всех видов и форм патологии являются следующие симптомы:
- изменение цвета кожи — покраснение, гиперпигментация разной интенсивности, локализации и распространенности;
- инфильтрацией — локальным увеличением объема тканей, их плотности, то есть образование папул, высыпаний, уплотнений, отеков;
- ощущением зуда, покалывания, жжения, боли в месте раздражения тканей.
Интенсивность проявления симптомов дерматита может быть разной. Прежде всего, она зависит от длительности контакта с веществами, вызывающими структурные изменения кожи. Так, продолжительное соприкосновение с ними вместо гиперемии и отека может спровоцировать:
- обильные пузырьковые высыпание;
- изъязвление кожного покрова;
- некротическое поражение эпидермиса и дермы.
Полезно знать: некоторые виды дерматита сопровождаются иным структурным изменением кожи на фоне истончения естественного липидного слоя. Такие формы заболевания сопровождаются стянутостью, растрескиванием, шелушениями, образованием чешуек.
Также симптоматика дерматитов может изменяться по мере прогрессирования заболевания. Для первой эритематозной стадии характерно:
- появление умеренной гиперемии тканей;
- умеренная степень зуда, жжения;
- незначительная отечность.
Следующая буллезная стадия дерматита протекает тяжелее, так как на гиперемированных участках образуются пузырьковые высыпания, зуд усиливается. При расчесывании на месте сыпи образуются сначала мокнущие расчесы, а затем корка.
Третья стадия дерматита называется некротической. Для нее характерно:
- образование на месте расчесов струпьев и язв;
- распространение высыпаний на здоровые участки кожи;
- эпителизация старых повреждений с дальнейшим рубцеванием.
При хроническом воздействии раздражающих факторов реакция проявляется не так бурно. Период гиперемии и легкого зуда затягивается, пациентов может беспокоить гиперкератоз (огрубление кожи, появление на ней плотных чешуек, белесого налета, похожего на сухую мозоль). В тяжелых случаях участки кожи атрофируются, обесцвечиваются. Как правило, в подобных случаях болезнь редко распространяется на здоровые участки кожи.
При аллергических формах дерматита зуд, жжение, гиперемия выражены сильнее, чем при контактных. Патологические очаги могут приобретать генерализованную форму, то есть распространяться по всему телу независимо от того, на какой участок кожи попал раздражитель. Таким же образом проявляются и периоральные формы дерматита, обусловленные приемом некоторых продуктов или препаратов. Однако при нем «стартовые» высыпания всегда располагаются на щеках, губах, переносице, подбородке.


Важно! Отличительная симптоматическая особенность периорального дерматита — наличие ободка здоровой кожи вокруг губ.

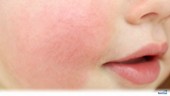
Атопическая форма дерматита проявляется поражением кожи в местах сгибания и разгибания конечностей (колени и локти), ягодицах, лице. Сначала высыпания выглядят как локализованная гиперемированная область, а затем на них образуются везикулы — наполненные мутной жидкостью пузырьки.
Виды дерматита
Официальной классификации дерматитов не существует. Для удобства диагностики и выбора терапии его условно делят на несколько групп по этиологическим признакам. В этом плане выделяют:
- химические контактные дерматиты, вызванные раздражением мягких тканей кислотами, щелочами, прочими агрессивными веществами;
- механические контактные дерматиты, вызванные натиранием, воздействием влажности, температур;
- актинические или лучевые дерматиты, вызванные воздействием ультрафиолета, радиации;
- периоральные дерматиты, вызванные попаданием определенных веществ в организм;
- аллергические дерматиты, спровоцированные веществами, на которые иммунная система организма реагирует неадекватно.
Однако более известна и другая классификация, которая выделяет виды дерматита по причине возникновения и характеру течения. В нее включены:
- Атопический дерматит. Этот вид патологии отличается хроническим течением. Именно с ним связаны случаи тяжелых форм дерматита у детей. Его основной причиной является генетическая предрасположенность, отягченный аллергический анамнез. Заболевание склонно к обострениям при изменении рациона и образа жизни, а иногда при переживании стрессов. У взрослых обостряется на фоне контакта с аллергенами.
- Контактный аллергический дерматит. Считается распространенной и многообразной формой, так как возникает из-за контакта с веществами, на которую нетипично остро реагирует иммунная система индивида. Может развиваться молниеносно, приводя к опасным для жизни осложнениям, включая анафилактический шок, или медленно, спустя несколько дней или недель после контакта с аллергенами.
- Актинический дерматит, более известный как «аллергия на солнце» или «реакция на ультрафиолет». В последние годы становится более распространенным из-за обилия УФ-источников в быту (лампы для маникюра, солярии).
- Периоральный или медикаментозный дерматит. Возникает как реакция на применение наружных и пероральных лекарств. Для устранения симптомов такая форма воспаления кожи требует детоксикации организма.
- Себорейный дерматит. Инфекционная форма патологии, вызванная повышенной активностью грибков рода Malassezia. Проявляется гиперемией, шелушением, зудом кожи. Очаги располагаются преимущественно в волосистой части головы, за ушами, на носогубном треугольнике. Протекает заболевание в хронической форме. Склонно к рецидивам в жаркую и влажную погоду, когда повышается активность сальных желез.
- Инфекционный дерматит. Возникает на фоне инфицирования кожи патогенными бактериями, палочками, грибками. Сопровождается локализованными высыпаниями, которые нагнаиваются и воспаляются. Помимо зуда могут сопровождаться болью, лихорадкой, повышением температуры тела.
- Сухой дерматит. Возникает у людей с сухой, чувствительной кожей в зимнее время, а также зимой. Сопровождается шелушением, растрескиванием кожи, стянутости.
Понимание особенностей основных видов заболевания помогают понять, что такое дерматит и как его лечить исходя из причин и механизма его развития. Определение вида воспаления чаще всего используется для выбора тактики терапии.
Диагностика дерматита
Для диагностики дерматитов используются классические приемы:
- внешний осмотр и оценка патологических очагов;
- изучение анамнеза пациента и членов его семьи;
- лабораторные исследования крови на признаки воспаления, количества иммуноглобулинов и эозинофилов;
- аллергопробы на индивидуальную реакцию на раздражители.
При наличии гнойного процесса или выраженного воспаления проводится микроскопический анализ мазка, в котором можно обнаружить патогенную или условно патогенную флору, спровоцировавшую дерматит. Также мазок с поверхности кожи берется, если не удается установить причину химического контактного воспаления. Дополнительно проводят обследование пищеварительного тракта, берут анализы на лямблиоз и другие формы кишечных паразитов.
Лечение дерматита
Независимо от вида дерматита лечение всегда выстраивается по единому алгоритму. На начальном этапе важно прекратить контакт раздражителей с кожей или внутренней средой организма. Для этого проводят курс очищения кожи или общей детоксикации организма. методика этапа зависит от этиологии заболевания:
- при химическом контактном дерматите проводят промывание кожи, затем накладывают повязку с нейтрализующим раздражитель веществом (щелочью при ожоге кислотой, или кислотой при ожоге щелочью);
- при аллергическом, периоральном и медикаментозном дерматите промывают кожу и слизистые, назначают сорбенты (Энтеросгель, активированный уголь), корректируют диету;
- при наличии паразитарных инфекций назначают курс антигельминтных препаратов (Пирантел и его аналоги).
- Для восстановления кожи назначают препараты в зависимости от вида воспаления кожи и характера течения заболевания:
- антигистаминные препараты локального действия (Гидрокортизон, Синафлан);
- системные антигистаминные препараты (Супрастин, Кларитин);
- антибиотики и противогрибковые препараты системного или локального действия при признаках гнойного воспаления и некроза тканей.




Особое внимание уделяется ежедневному уходу за кожей. Он включает очищение мягкими нейтральными средствами, а также использование специальной косметики для пациентов, страдающих дерматитами.

Профилактика дерматита
Для предупреждения дерматитов необходим комплексный подход:
- рациональное и сбалансированное питание;
- исключение из рациона аллергенов и продуктов, способных спровоцировать нарушения обмена веществ;
- соблюдение безопасности на работе — защита от контакта с химикатами, соблюдение общих санитарных норм;
- тщательное соблюдение личной гигиены;
- использование нейтральных косметических и гигиенических средств.
При склонности к аллергическим реакциям необходимо постоянно или периодически принимать назначенные врачом препараты.
Диатез, атопический дерматит и аллергия — разбираемся, что есть что.
Диатез — слово, которым часто пугают врачи в поликлиниках, бабушки и соседки. Однако мало кто знает, что диагноза «диатез» не существует в природе, а причина красных щек далеко не всегда кроется в аллергии.
Так что такое диатез?
Несмотря на то что атопический дерматит по старой привычке иногда называют диатезом, это не одно и то же. Разница довольно существенна: если диатез — это всего лишь склонность к некоторым заболеваниям (к аллергии в том числе), то атопический дерматит — хроническое воспаление кожи, которое нуждается в грамотном и своевременном лечении. Другими словами, диатез может служить предрасположенностью к атопическому дерматиту. Но предрасположенность — это ещё не заболевание, а всего лишь склонность, которая может проявиться при наличии провоцирующих факторов. Он проявляется в виде стойких опрелостей, шелушении кожи на щёчках, увеличении лимфоузлов, повышенной склонности к инфекционным болезням и чрезмерной возбудимости нервной системы.
А атопический дерматит?
Атопический дерматит — это уже заболевание: воспаление кожных покровов, которое может быть вызвано различными внешними и внутренними причинами, важная роль среди которых принадлежит аллергии.
В развитых странах от атопического дерматита страдают 10-20 % детского населения. Теоретически, он может дать о себе знать в любом возрасте, однако чаще всего его дебют приходится на первые месяцы и годы жизни. Случается так, что дерматит проходит сам собой, однако не стоит торопиться праздновать победу: иногда он возвращается спустя несколько лет в виде бронхиальной астмы, аллергического ринита или сильнейшего поллиноза. Вот почему так важно своевременно консультироваться со специалистами и подбирать подходящую для ребенка терапию уже сегодня.
Причины и проявления атопического дерматита
Как правило, атопический дерматит (АД) проявляется характерными симптомами: кожа (чаще всего на щеках) краснеет, становится сухой и чувствительной. Возникают высыпания, появляется зуд кожи, а в некоторых случаях – даже мокнущие ранки. У детей постарше появляются утолщения кожи в характерных местах: в области суставов, боковых поверхностей туловища, кистей и стоп, сухость и шелушение, сопровождающиеся упорным зудом. Основная причина этого состояния — аллергены, которые содержатся во всем, начиная с пищи и заканчивая пылью, шерстью животных, подушками, одеялами и т. д. Атопический дерматит чаще развивается у предрасположенных к аллергии детей (если в семье кто-то уже болеет аллергическими заболеваниями).
У новорожденных и детей раннего возраста основная причина обострения АД — пищевые аллергены, из которых самым значимым является белок коровьего молока. Он может поступать ребенку с грудным молоком, если мама сама употребляет молоко или молочные продукты. Если малыш на искусственном вскармливании, то он получает белок из молочной смеси.
У детей более старшего возраста спровоцировать появление или усиление симптомов атопического дерматита могут следующие продукты:
- коровье молоко (точнее, содержащийся в нем белок);
- куриные яйца;
- арахис и орехи;
- морепродукты и рыба;
- пшеница и соя;
- мед и шоколад;
- клубника, земляника и цитрусовые.
Аллергеном иногда может стать совершенно безобидный для большинства людей продукт. Иногда, чтобы выявить причину, специалист может назначить обследование, в том числе на наличие специфических иммуноглобулинов Е.
Как лечить атопический дерматит?
Лечение атопического дерматита назначает врач, оно комплексное, включает гипоаллергенный режим, диетотерапию, использование наружных средств и при необходимости — приём лекарственных препаратов. Основа местного лечения атопического дерматита — специальные кремы и мази, назначенные врачом, которыми нужно смазывать пораженные участки тела. Для профилактики обострений важно обеспечивать правильный ежедневный уход за кожей с использованием особых питательных и смягчающих кожу средств – эмолентов. Особенно важно делать это после купания.
Если ребенок на грудном вскармливании, маме назначается диета с исключением молочных продуктов, содержащих цельный белок. Если же малыш на искусственном вскармливании, врач подберет специальные смеси для лечения и профилактики атопического дерматита. Если вы вводите прикорм, не давайте малышу два новых продукта в один день: лучше всего понаблюдать за реакцией на непривычную пищу в течение ближайших нескольких дней. Для прикорма используйте гипоаллергенные продукты. Вам также могут порекомендовать исключать «подозрительные» продукты из рациона ребенка по одному, чтобы понаблюдать за реакцией и отследить динамику. Врач может посоветовать вам вести «пищевой» дневник, где вы будете отмечать продукт, который вы даёте ребенку и реакцию на него. На основании пищевого дневника составляется индивидуальная диета.
Для снятия острых проявлений аллергического дерматита врач может прописать антигистаминные препараты. Необходимо понимать, что сами по себе они не лечат атопический дерматит, а лишь уменьшают его проявления.
В составе вещей, которыми пользуется ребенок, должно быть как можно меньше синтетики. Раздражать кожу и усиливать воспаление могут также шерстяные ткани, грубые швы и этикетки. Очень важно чаще менять ребенку подгузники и следить за тем, чтобы он не ходил в мокрых или переполненных. Лучше всего не надевать их там, где это возможно: например, хотя бы у себя дома.
Если у вашего ребенка атопический дерматит, вам необходимо наблюдаться у специалиста — детского аллерголога-иммунолога. Он назначит адекватное лечение и даст прогнозы. Есть немалая вероятность того, что ребенок действительно «перерастет» это заболевание, однако расслабляться все же не стоит: купируйте симптомы и устанавливайте причины его возникновения, чтобы избежать повторения в будущем.
Атопический дерматит (АД) у детей является одним из наиболее распространенных заболеваний детей раннего возраста. Данное заболевание представляет собой аллергическое воспаление кожи, которое характеризуется зудом, а также частыми рецидивами и возрастными особенностями сыпи на коже. Как правило, дерматит появляется в раннем возрасте, при отсутствии лечения продолжает свое прогрессирование в более старшем возрасте, что значительно ухудшает качество жизни пациентов и их родных.
Для развития данной патологии играет большое значение наследственная предрасположенность к развитию аллергии. Поэтому данное заболевание нередко сочетается и с другими формами аллергии, например, бронхиальной астмой, аллергическим конъюнктивитом и ринитом, пищевой аллергией. Существует такое понятие, как «атопический марш» . Атопический марш представляет собой естественное развитие аллергических заболеваний. Как правило, все начинается с пищевой аллергии, которая нередко дает толчок развитию атопическому дерматиту. При отсутствии адекватного лечения идет прогрессирование марша. С течением времени у ребенка развивается аллергический ринит. Со временем возникает и более опасное, в ряде случаев, жизнеугрожающее состояние – бронхиальная астма.
Распространенность атопического дерматита у детей
Можно с уверенностью утверждать, что данное заболевание может встретиться в любых странах, как у мужского, так и женского пола. Дерматит встречается в разных возрастных категориях. Распространенность АД выше у жителей экономически развитых стран, что может быть связано с урбанистическим стилем жизни данного населения. Согласно протоколу по лечению АД у детей , распространенность данной патологии в РФ составляет от 6 до 15% по данным ISSAC. ISAAC представляет собой стандартизованное эпидемиологическое исследование – международное исследование астмы и аллергии у детей ( International Study of Asthma and Allergy in Childhood ). Повторные исследование в рамках этой программы показывают значительный рост распространенности АД у детей Российской Федерации.

Исследования показывают значительный рост распространенности атопического дерматита у детей в РФ.
Также комитетом экспертов по астме и аллергии Европейского бюро ВОЗ была разработана и утверждена еще одна программа – GA2LEN. GA2LEN ( Global Allergy and Asthma European Network ) исследовало частоту встречаемости аллергической патологии среди подростков в возрасте от 15 до 18 лет. Согласно исследованию, наличие симптомов АД встречалось у 33 % подростков, распространенность АД по данным анкет – у 10%, подтвержденный диагноз – у 7% детей подросткового периода. У девочек в 1,5 раза больше, чем у мальчиков.
Причины и симптомы атопического дерматита у детей
Более подробно с причинами, способствующими развитию данного заболевания, а также с симптомами дерматита вы можете ознакомиться в нашей статье . В данной статье очень подробно описаны причины и клиника АД. В свою очередь, вся информация, представленная в ней, основана на данных протокола по лечению АД у детей.
Лечение атопического дерматита у детей
В данной статье мы уделим большое внимание именно лечению данного недуга, а также расскажем об основных особенностях применения лекарственных средств у малышей с атопическим дерматитом.
Основой лечения является наружная терапия с использованием различных лекарственных средств. Целью наружной (местной) терапии является полное устранение воспалительных изменений, зуда, а также восстановление водно-липидного слоя кожи. В качестве таких средств используются местные глюкокортикостероиды (гормоны), ингибиторы кальциневрина, эмоленты. Особое внимание уделим эмолентам. Эмоленты представляют собой средства лечебной косметики, которые ухаживают за кожей и предотвращают сухость кожи. В ряде случаев назначается и системная терапия. Под системной терапией подразумевается использование средств, которые применяют внутрь. Наиболее часто в качестве системной терапии используют антигистаминные средства.
Ниже рассмотрим наиболее распространенные средства для лечения АД у детей.

Целью местной терапии атопического дерматита является полное устранение воспалительных изменений и зуда.
Гормоны
В качестве гормонов используют местные глюкокортикостероиды (МГК). Они являются наиболее сильными препаратами в начале заболевания, что позволяет в кратчайшие сроки добиться устранения симптомов данного заболевания. Длительность использования данных препаратов не должна превышать двух недель. По возможности, использование МГК должно быть коротким.
Что должны помнить родители при использовании данных средств:
- Не рекомендуется смешивать МГК с другими средствами.
- При уменьшении симптомов заболевания, необходимо уменьшить количество и частоту использования МГК.
- В случае присоединения бактериальной или грибковой инфекции, необходимо применение комбинации МГК с антибактериальными и противогрибковыми препаратами.
- Не наносить данные препараты под закрытые повязки.
- При длительном приеме возможно развитие осложнений. К таким осложнениям относятся: стрии, телеангиэктазии, атрофия кожи. Стрии представляют собой полосы на коже от белого до розового цвета. Телеангиэктазии в народе называют «сосудистые звездочки». Данное осложнение представляет собой сосудистое образование с расширенными сосудами. Атрофия характеризуется дефектом кожи с изменением ее объема и эластических свойств.
Местные гормоны существуют различных классов, что зависит от силы их действия. Наиболее распространенными МГК являются: целестодерм, элоком, локоид, дермовейт, кутивейт.
Ингибиторы кальциневрина (ИК)
Особенностью данных средств является отсутствие осложнений, свойственных гормонам. Они могут использоваться вместе с гормонами. После устранения симптомов, МГК можно заменить на ИК, что позволит избежать развития осложнений. Наиболее распространены два лекарства из этой группы: пимекролимус и такролимус. Пимекролимус используется при легкой степени тяжести заболевания, тогда как такролимус используется в тяжелых случаях.
Эмоленты
Как было сказано выше, эмоленты представляют собой средства, которые позволяют восстановить водно-липидный слой кожи. Тем самым они устраняют сухость и способствуют снижению зуда кожи. Используются как при обострении, так и в стадии ремиссии. Как правило, препараты используют несколько раз в сутки – утром и вечером. При отсутствии эффекта, возможно применение до 4-6 раз в день, иногда до 10 раз в сутки. Возможность более частого использования данных препаратов объясняется минимальностью побочных эффектов.

Эмоленты представляют собой средства, которые позволяют восстановить водно-липидный слой кожи.
Эмоленты выпускаются в виде лосьонов, термальной воды, кремов и мазей. Использование той или иной лекарственной формы зависит от стадии болезни. При остром процессе, если есть мокнутие, используют подсушивающие средства (термальная вода, лосьоны). Если нет мокнутия, то возможно использование масел для ванны. После купания нужно нанести крем-эмолент. Даже когда заболевание отступает, очень важно продолжать наносить эмоленты на кожу после купания. Если перестать следить за кожей, то заболевание может обостриться снова.
Ниже перечислим основные средства лечебной косметики, рекомендованные союзом педиатров России:
- Линейка Атодерм.
- Линейка для ухода за атопической кожей Локобейз.
- Средства для ухода Урьяж.
- Линейка А-Дерма.
- Программа Авен.
- Средства Мюстела.
- Программа Липикар.
- Фридерм.
- Эмолиум.
Помимо местного лечения, используются также и иные средства. Предпочтение отдается антигистаминным препаратам. Среди них используют: цетиризин, левоцетиризин, дезлоратадин, лоратадин, фексофенадин, рупатадин, эбастин.
Также в лечении нередко используются и пробиотические препараты , особенно у грудничков.
Родителям важно помнить, что помимо медикаментозного лечения, очень важно придерживаться диеты и гипоаллергенного режима. Более подробно с этим вы можете познакомиться в нашей статье .
Атопический дерматит является заболеванием, которое хорошо поддается лечению. В связи со значительным ростом данной патологии, у родителей должна быть повышенная настороженность в плане развития данного недуга у ребенка. Очень важно придерживаться рекомендаций лечащего врача, соблюдать диету и режим, использовать только те препараты, которые имеют доказательный характер. Не занимайтесь самолечением с применением народных средств, при возникновении симптомов заболевания обращайтесь к педиатру.
АТОПИЧЕСКИЙ ДЕРМАТИТ - диффузный нейродермит.
Атопический дерматит это заболевание кожи, характеризующееся зудом, лихеноидными папулами, лихенификациями и хроническим рецидивирующим течением. Имеет четкую сезонную зависимость: зимой - обострения и рецидивы, летом - частичные или полные ремиссии. Характерен белый дермографизм. Провоцирующую роль играют пищевые продукты (цитрусовые, сладости, копчености, острые блюда, спиртные напитки), медикаменты (антибиотики, витамины, сульфаниламиды, производные пиразолона), прививки и другие факторы.
Причины дерматита неизвестны. Но основной причиной является измененная реактивность организма, обусловленная иммунными и неиммунными механизмами. Нередки сочетания с аллергическим ринитом, астмой, поллинозом или указания на наличие их в семейном анамнезе.
Атопический дерматит - это неинфекционное (незаразное) состояние с наследственной предрасположенностью, для которого характерно длительное течение с периодическим появлением сыпи на разных участках тела, которой всегда предшествует кожный зуд.
Название атопический дерматит отличает это заболевание от множества других болезней кожи, в том числе хронических, наследственных или имеющих аллергическую природу (себорейный дерматит, аллергический контактный дерматит, герпетиформный дерматит и другие).
Диатез (также атопический или экссудативный диатез) – это традиционное название атопического дерматита у грудных младенцев, форма и стадия этого заболевания, для которого характерно начало в раннем детском возрасте (50% случаев).
У взрослых атопический дерматит долгое время назывался нейродермитом (диффузный нейродермит). Это название подчеркивало уверенность врачей во влиянии нервной системы на развитие заболевания.
Атопическая экзема – еще один синоним заболевания. Говоря об экземе в более широком смысле, сегодня представляют совокупность чередующихся признаков воспаления кожи (покраснение, отек, пузырьки, мокнутие, корки).
Обычно понятие атопии ассоциируется с аллергией и подразумевает врожденное предрасположение организма к реакциям на разные раздражители, не возникающие у людей без аллергии.
Атопический дерматит тесно связан с такими проявлениями аллергии, как бронхиальная астма и аллергический ринит (риноконъюнктивит, поллиноз, сенная лихорадка).
Эти хронические заболевания часто протекают вместе, составляя так называемую аллергическую (атопическую) триаду.
Кроме того, у атопиков возможны другие варианты аллергических реакций на отдельные раздражители-аллергены, например, крапивница, ангионевротический отек Квинке и даже анафилактический шок.
Другие формы аллергии, как правило, развиваются позже проявлений атопического дерматита. В последние годы говорят о так называемом «атопическом марше».
Что это такое? Атопический марш означает то, что «диатез» у детей может служить начальной стадией для развития других, более тяжелых форм аллергии – прежде всего, бронхиальной астмы. Контролируя течение атопического дерматита, врачи и ученые рассчитывают предотвратить «атопический марш.
Согласно данным международных исследований, в развитых странах проявления атопического дерматита в течение жизни испытывает почти каждый десятый человек.
Эти данные постоянно уточняются. Известно, что 90% всех людей с атопией испытывают ее проявления в течение первых 5 лет жизни, а более 60% – на первом году жизни.
Атопический дерматит и атопия – это врожденные и наследуемые состояния. Это значит, что существуют генетические факторы, определяющие атопию. Эти механизмы сегодня тщательно изучаются, чтобы послужить разработке новых методов лечения атопии в будущем.
Мы знаем, что если у одного из родителей или ближайших родственников ребенка есть атопический дерматит, астма или аллергический ринит, то у самого ребенка атопический дерматит разовьется с вероятностью 50%. В то же время, у родственников 30% лиц с атопическим дерматитом не отмечается каких-либо проявлений аллергии.
Атопическая наследственность – вовсе не приговор, обрекающий человека всю жизнь или какое-то время испытывать симптомы аллергии.
Все формы высыпаний на коже – проявления атопического дерматита – являются следствием аллергической реакции и воспаления. Эти реакции происходят под влиянием группы клеток нашего организма, входящих в состав иммунной системы.
Такие клетки (особая группа лимфоцитов) есть у каждого человека. Они обязаны защищать наш организм от чужеродного влияния – вредных факторов внешней среды. Без них просто невозможно жить: например, сопротивляться инфекциям.
Однако при атопии и аллергии эти клетки воспринимают как чужеродные и многие другие вещества, на которые не реагируют остальные люди. Такие вещества называются аллергенами.
Аллергенами могут быть вещества самого разного происхождения: например, из домашней пыли, пищевых продуктов, трав или цветочной пыльцы. Те же аллергены вызывают и другие аллергические заболевания, в частности – бронхиальную астму. Процесс развития воспалительных реакций в коже при атопическом дерматите очень сложный. Он требует взаимодействия очень разных клеток не только в коже, но и в других органах (кровь, костный мозг, лимфатическая система).
Некоторые другие факторы также могут приводить к атопическому дерматиту, за счет влияния на лимфоциты: например, инфекции и разные повреждения кожи.
Преобладание в коже тех или иных групп лимфоцитов и других клеток, участвующих в реакциях воспаления и аллергии, определяет различные проявления атопического дерматита, характер высыпаний.
В последние годы появились новые методы лечения аллергии, которые позволяют воздействовать на разные клетки воспаления, и прежде всего – на лимфоциты, ответственные за воспаление в коже.
Зуд – ощущение, заставляющее расчесывать кожу – является главным условием атопического дерматита. Без зуда не было бы никаких высыпаний на коже.
Зуд является следствием аллергического воспаления в коже и возникает под действием особых веществ – медиаторов, которые выделяются клетками воспаления.
Зуд, чувство жжения, высыпания и раздражение – такими признаками сопровождается большинство кожных заболеваний аллергического происхождения. Для них характерно хроническое течение, с периодическими рецидивами и ремиссией.
Что такое атопический дерматит
Атопический дерматит – это хроническое воспалительное заболевание кожи, чаще всего возникающее у детей. Для заболевания характерны периоды обострения. С возрастом они становятся реже.
Атопический дерматит вызывают различные провоцирующие факторы. К появлению болезни склонны дети с повышенной чувствительностью кожи, нарушениями водно-солевого обмена, пониженным уровнем сопротивляемости организма к инфекционным возбудителям.




Одна из главных причин, вызывающих патологию, это наследственная предрасположенность. Даже если заболевание в свое время было диагностировано только у одного из родителей, вероятность атопического дерматита у ребенка превышает 50 %.

Заболевание также развивается на фоне неблагоприятной внешней среды, наличия в окружении ребенка различных аллергенов. Это могут быть определенные продукты, домашняя пыль, лекарственные препараты, шерсть животных и многие другие аллергены.
Симптомы атопического дерматита
Внешне заболевание проявляет себя патологическими изменениями кожи. Зуд при атопическом дерматите является наиболее характерным признаком болезни. Однако, негативным изменениям подвергается не только кожа, но и все системы организма, вызывая проблемы с пищеварением, ростом и развитием ребенка. Первые симптомы становятся заметными в возрасте до трех месяцев.
Заболевание сопровождается следующими признаками:
- чрезмерная сухость и ранимость кожи;
- появление красных пятен и отечности;
- образование обширных высыпаний, покрытых чешуйками;
- зуд и чувство жжения;
- образование мокнущих участков;
- шелушение и раздражение кожи;
- образование бляшек на сгибах тела – локтях и коленях.
Для заболевания характерна определенная цикличность: прогрессирование весной и осенью и ремиссия в летнее время. Толчком к рецидиву болезни могут стать употребление аллергенных продуктов, перенесенный стресс, переезд на новое место проживания.
Поскольку атопический дерматит обычно начинается в младенческом возрасте, для него также присущи изменения в психо-эмоциональном состоянии ребенка. Дети с таким диагнозом страдают повышенной раздражительностью, капризностью, они плохо спят, часто имеют недостаточный аппетит, плохо набирают вес. Эти факторы негативно влияют на общее физическое и психологическое развитие.
С возрастом признаки атопического дерматита намного меньше беспокоят ребенка, часто проходят полностью. У некоторых детей болезнь вновь проявляет себя в период полового созревания, когда происходит гормональная перестройка организма.
Причины зуда при атопическом дерматите
Зуд – это наиболее тяжелый признак заболевания. Он является следствием выработки гистамина тучными клетками и тесно связан с симптомами аллергического воспаления.
Зуд при атопическом дерматите носит навязчивый и приступообразный характер. В ночное время зуд воспаленных участков увеличивается. Ребенку и даже взрослому сложно его контролировать. Многочисленные расчесы приводят к повреждениям кожи. Микротравмы могут стать местами попадания вторичной инфекции.
Расчесы, вызванные сильным зудом, могут стать причиной осложнения бактериальной инфекцией, гнойных поражений кожи. Пациенты, страдающие атопическим дерматитом, часто болеют такими осложнениями как вирус простого герпеса или вирус папилломы человека.
Таким образом, проблема, как убрать зуд при атопическом дерматите, является наиболее сложной в лечении данного заболевания. Решить ее можно только комплексным лечением и правильным уходом за кожей.
Диагностика заболевания
Диагноз ставят на основе данных внешнего осмотра. Обычно заключение о состоянии ребенка не вызывает затруднений, учитывая его клиническую картину. Врач также проводит опрос родителей о наличии заболевания в семейном анамнезе, поскольку наследственная предрасположенность играет определяющую роль.
В некоторых случаях, при наличии показаний, пациенту может быть рекомендована дополнительная консультация узких специалистов: невролога и дерматолога, чтобы исключить другие заболевания со схожей симптоматикой.




При диагностике очень важно определить, какие аллергены провоцируют негативные изменения в организме больного. Врач может попросить родителей исключить определенные продукты из меню ребенка и наблюдать за его реакцией.

Лабораторных методов подтверждения болезни не существует. Для определения степени тяжести симптомов используется специальная шкала оценки состояния в баллах. Обращают внимание на уровень отечности, сухости и расчесов. По 10-бальной системе также оцениваются некоторые субъективные ощущения пациента: зуд и бессонницу.
Лечение атопического дерматита
Комплексный подход к лечению заболевания предусматривает применение медикаментозной терапии, правильный уход за кожей пациента, создание благоприятных условий проживания и развития, максимальное исключение аллергенов из жизни больного.
Терапия атопического дерматита направлена на достижение следующих целей:
- облегчение изнуряющего зуда;
- снижение чувствительности кожи;
- устранение ее чрезмерной сухости, шелушения и покраснения;
- очищение организма от токсинов;
- профилактику осложнений, в частности вторичной инфекции;
- улучшение состояния кожи.
К сожалению, гарантировать полное излечение от атопического дерматита невозможно, выполнение врачебных рекомендаций способствует увеличению периодов ремиссии и снижению уровня тяжести симптомов в период обострения.
Пациенту обязательно назначается медикаментозная терапия. Она включает следующие виды лекарственных препаратов:
- антигистаминные средства – для устранения признаков аллергической реакции;
- медикаменты для снятия зуда;
- противовоспалительные препараты местного действия – мази, лечебные кремы или гели;
- средства с сорбирующим действием для выведения аллергенов из организма;
- антибиотики – в случае присоединения вторичной бактериальной инфекции;
- витаминные комплексы для общего укрепления организма.
Повысить эффективность лечения поможет назначение различных физиотерапевтических процедур. Это могут быть воздействие электроимпульсов, ультрафиолета.
Большую роль в успешном лечении атопического дерматита играет соблюдение гипоаллергенной диеты. Лучше, если ребенок остается на грудном вскармливании с постепенным введением прикорма. Младенцу, страдающему атопическим дерматитом, прикорм вводят очень маленькими дозами и следят за реакцией его организма.
Ребенку в возрасте от 2 лет следует исключить или максимально ограничить употребление таких продуктов как шоколад, цитрусовые, мед, куриные яйца, цельное молоко, орехи. В список нежелательных продуктов входят также жирное мясо, копченые и соленые блюда, фаст фуд.
Уход за кожей включает применение увлажняющих средств, прием ванн на основе овсяной крупы, использование влажных обертываний. Сразу после приема ванны на кожу нужно нанести увлажняющие средства.
Профилактика атопического дерматита
Профилактика заболевания должна начаться еще в период беременности, особенно, если в семье есть случаи болезни. Будущей матери необходимо с осторожностью включать в меню продукты-аллергены. Это понижает риски развития аллергических реакций у будущего малыша.
Профилактические меры включают следующие следствия:
- не допускать пересыхания кожи у ребенка;
- обеспечить малышу гипоаллергенную диету;
- регулярно проводить влажную уборку помещений;
- пользоваться одеждой из натуральных тканей;
- обеспечить частую смену постельного белья;
- исключить контакт ребенка с такими аллергенами как табачный дым, шерсть животных, плесень;
- обеспечить оптимальную температуру воздуха и уровень влажности в помещении;
- коротко стричь ногти ребенку, чтобы не допустить образования микротравм при расчесах.
Ребенок, которому был поставлен диагноз «атопический дерматит», должен находиться под наблюдением врача, что также поможет избежать рецидивов и зуда кожи.
Средства для снятия зуда при атопическом дерматите
Как уже отмечалось, правильный уход за кожей – это одно из первых условий успешного лечения атопического дерматита. Для уменьшения зуда и чрезмерной сухости кожных покровов применяют средства серии «Эмолиум».
Крем «Эмолиум» предназначен для питания и увлажнения кожи, нормализации ее водно-липидного баланса. В состав средства входят компоненты, которые обладают следующими действиями:
- гиалуронат натрия – насыщает клетки живительной влагой;
- мочевина – обеспечивает увлажнение глубоких слоев кожи;
- масла макадамии и карите – смягчают кожу, снимают раздражение и покраснение;
- триглицерины каприновой и каприловой кислот – нормализуют гидролипидный баланс кожи.
Эмульсия для купания «Эмолиум» – это одно из наиболее популярных средств по уходу з нежной кожей малыша, склонной к раздражению, воспалению и другим аллергическим реакциям. Средство содержит комплекс активных компонентов, обеспечивающих нормальный липидный слой, препятствующий потере влаги. Эмульсия смягчает жесткую воду и обеспечивает дополнительную защиту.
Нормализация состояния кожи помогает снять чрезмерную сухость, устранить зуд и раздражение на различных частях тела младенца.
Читайте также: