Атипичный невус кожи что это
Обновлено: 24.04.2024
Диспластический меланоцитарный невус
Диспластический меланоцитарный невус (син.: невус Кларка, атипический меланоцитарный невус) — это приобретенный меланоцитарный невус, являющийся предшественником меланомы (обычно поверхностно распространяющейся). В отличие от приобретенных меланоцитарных невусов, он возникает позже — незадолго до начала полового созревания При этом новые элементы невуса могут появляться вплоть до самой старости.
Частота возникновения не зависит от пола. Диспластический меланоцитарный невус может быть спорадическим (в 30-50% случаев) или семейным, передающимся по аутосомно-доминантному типу. В последнем случае заболевание называют синдромом диспластического невуса. При этом синдроме элементы трансформируются в меланому в 100% случаев. Особенно высок риск развития из диспла-стического невуса меланомы, если последняя была у кого-либо из родственников.
Диспластический меланоцитарный невус возникает независимо от индивидуальной реакции организма на солнечные лучи, в том числе на солнечные ожоги. В то же время некоторыми авторами отмечена зависимость степени клеточной атипии и дисплазии в диспластическом меланоцитарном невусе от предшествующего солнечного облучения. Недавно было установлено, что синдром диспластического меланоцитарного невуса и семейная меланома обусловлены мутациями различных генов, чаще всего 1р36 или 9р21, причем клоны мутантных меланоцитов могут активизироваться под действием солнечного света. Воздействие и искусственного, и естественного ультрафиолетового излучения (УФИ) может промотировать клеточные альтерации в генетически «инициированных» меланоцитах при диспластическом меланоцитарном невусе (или даже в нормальной коже у индивидуумов с синдром диспластического меланоцитарного невуса), приводя к формированию новых диспластических невусов, трансформации существующих диспластических невусов в меланому или развитию меланомы de novo. У больных с диспластическими невусами, получающих иммунодепрессанты (например после трансплантации почки), риск развития меланомы еще выше.
Диспластические меланоцитарные невусы чаще бывают множественными, крупными, диаметром более 5 мм; они имеют неравномерную пеструю пигментацию, цвет варьирует от черно-коричневого до розово-красного . Границы, как правило, нечеткие, неправильные. В основании невусов имеется зона гиперемии. Излюбленная локализация — спина, нижние конечности, волосистая часть головы, грудная клетка, ягодицы, половые органы, т.е. участки кожи, закрытые для инсоляции.
Клинические и патоморфологические признаки диспластического меланоцитарного невуса коррелируют далеко не всегда Поэтому при наличии только клинических признаков используют термин «клинически атипичный невус». Большинство диспластических меланоцитарных невусов являются пограничными или сложными меланоцитарными невусами . Диспластический меланоцитарный невус проявляется лентигиозной мелано-цитарной дисплазией (увеличением количества и размеров меланоцитов на протяжении базального слоя эпидермиса). Сложный диспластический меланоцитарный невус состоит из доброкачественного сложного невуса в центральной части и диспластического лентигиозного меланоцитарного компонента по периферии поражения.
Типичные диспластические изменения видны влентигиозном компоненте эпидермо-дермального соединения, хотя они могут обнаруживаться и в дермальной порции опухоли. Эпидермис с выраженными акантотическими разрастаниями. Вытянутые акантотические гребни имеют на конце гнезда из меланоцитов, различных по форме, размеру и ориентированных параллельно эпидермальной поверхности.
Большинство меланоцитов диспластического меланоцитарого невуса похожи на меланоциты банальных меланоцитарных невусов. Атипичные меланоциты, как правило, немногочисленны. Клеточная атипия варьируется от легкой до выраженной, в зависи мости от степени ядерного полиморфизма, ги-перхромазии и размера ядер, гипертрофии ядрышек. Обычно атипичные клетки более крупные, с обильной цитоплазмой, то есть эпителиоидного вида. Ядра их полиморфные, могут быть маленькими и пикнотичными или большими с неровными контурами и выступающими ядрышками. Митозы редки.
Умеренная лимфоцитарная инфильтрация в диспластических меланоцитарых невусах обычно определяется в дермальных сосочках. Гнезда меланоцитов и основания эпидермальных гребней окружены прослойками коллагена.
На проведенной ВОЗ в 1985 г. конференции были предложены следующие основные критерии диспластического меланоцитарного невуса:
1) базальная пролиферация меланоцитов и наличие не менее трех эпидермальных гребней за пределами дермального поражения;
2) лентигиозная или эпителиоидноклеточная картина типичной внутридермальной меланоцитарной пролиферации.
Течение и прогноз. Диспластический меланоцитарный невус может быть стабильным, прогрессировать в меланому или регрессировать.
Факторы, ответственные за прогрессию диспластического меланоцитарного невуса в меланому, не ясны, скорее всего это генетические факторы, а также факторы окружающей среды. Наиболее значительное исследование, связанное с диспластическим меланоцитарным невусом, трансформировавшимся в меланому, — это наблюдение за 14 семьями склонных к развитию меланомы родственников. В течение 4 лет у 69 членов этих семей было диагностировано 128 меланом.
Вероятность развития меланомы у людей с диспластическим меланоцитарным невусом при наличии семейной предрасположенности к меланоме в возрасте от 20 до 59 лет составляют 56%, а к 76 годам — 100%. У этих лиц достоверным фактором риска развития меланомы является даже наличие только диспластического меланоцитарного невуса. Причем у плохо поддающихся загару и часто получавших солнечные ожоги больных диспластическим меланоцитарным невусом риск развития меланомы выше. Напротив, риск возникновения меланомы у кровных родственников, не имевших диспластического меланоцитарного невуса или меланомы. не выше, чем в популяции.
Что касается диспластического меланоцитарного невуса без семейной предрасположенности, то он может быть как маркером риска развития меланомы, так и ее потенциальным предшественником. В целом же улиц, имеющих диспластический меланоцитарный невус (независимо от семейного анамнеза в отношении меланомы илидиспластического меланоцитарного невуса), риск развития меланомы повышается в 7-70 раз. Риск развития этой опухоли в течение жизни у них равен почти 18%. При этом роль диспластического меланоцитарного невуса как предшественника меланомы подтверждается гистологическим сочетанием диспластического меланоцитарного невуса и меланомы в 10-70% опухолей. В одном исследовании было показано, что потенциальный риск меланомы в присутствии 1-5 диспластических меланоцитарных невусов увеличивается в 3,8 раза, а при 6 или более диспластических меланоцитарных невусах — в 6,8 раз. Наличие любого диспластического меланоцитарного невуса у больного с меланомой увеличивает риск развития другой меланомы в 6 раз, а наличие двух или более диспластических меланоцитарных невусов — в 9 раз. Поскольку, как указывалось выше, иммуносупрессия сама по себе является важным фактором риска развития меланомы, больные с диспластическим меланоцитарным невусом и иммуносупрессией могут иметь еще более высокий риск развития меланомы. Связь диспластического меланоцитарного невуса с другими злокачественными опухолями не доказана.
Тактика ведения. Диспластические меланоцитарные невусы при наличии клинических признаков трансформации в меланому подлежат хирургическому удалению. Это относится и к вновь появившимся, а также к ранее существовавшим, но изменившим свою клиническую картину невусам. Если у больного имеется 1 или 2 диспластич ских меланоцитарных невуса, то их удаляют, а пациента наблюдают в течение всей последующей жизни. Множественные диспластические меланоцитарные невусы не подлежат профилактическому хирургическому удалению. Удаляют лишь сложные для самоконтроля элементы (например, в области волосистой части головы или промежности), очаги, имеющие атипичные клинические особенности, гистологически подтвержденные или вновь появившиеся диспластические меланоцитарные невусы, а также вание не реже одного раза в 4-6 недель, используя зеркала в полный рост человека и ручные зеркала для участков тела, труднодоступных для осмотра. Осмотр волосистой части головы и задней поверхности туловища должен проводиться с помощью родственников. Больным следует знать ранние признаки меланомы и обследоваться у дерматоонколога каждые 3-12 мес, в зависимости от активности невуса, его клинических особенностей, а также наличия риска развития меланомы. Особое внимание должно уделяться больным в пубертатном периоде, беременным, а также женщинам, применяющим оральные контрацептивы или эстрогены с целью заместительной терапии.
Больные с диспластическим меланоцитарным невусом или меланомой в прошлом, но без наличия пигментных элементов в настоящее время, должны осматриваться не реже 1 раза в год.
Больным с диспластическим меланоцитарным невусом или меланомой с наличием или отсутствием последней в семейном анамнезе следует рекомендовать обследование кровных родственников I степени родства начиная с 5 лет и при отсутствии поражения проводить обследование не реже 1 раза в год до достижения 20-летнего возраста.
Хирургическое удаление — терапия выбора диспластических меланоцитарных невусов — осуществляется в пределах 2-3 мм здоровой кожи. При определении границ опухолей с нечеткими краями используют лампу Вуда. Поскольку не полностью удаленный диспластический меланоцитарный невус может рецидивировать и со временем становиться гистологически более атипичным он подлежит реэксцизии или тщательному наблюдению с частотой осмотров в зависимости от степени клеточной атипии. При невозможности хирургического иссечения используют аппликации 5% 5-фторурацила или третиноина.
При разработке профилактических мероприятий следует учитывать, что на сегодняшний день не существует методов, предотвращающих появление диспластических меланоцитарных невусов. Однако возникновение их можно снизить, исключив избыточное солнечное облучение; это касается и снижения риска прогрессии диспластического меланоцитар-ного невуса в меланому. Больным с диспластическим невусом запрещается загорать; рекомендуется меньше находиться на солнце с 10 до 15 ч; при выходе на солнце надевать широкополую шляпу, а на открытые участки тела наносить солнцезащитный крем (с фактором защиты более 15 ед). Во избежание развития глазной меланомы, иногда ассоциирующейся с диспластическим меланоцитарным невусом, для защиты глаз используют солнцезащитные очки.
Эксцизионная биопсия большинства атипично выглядящих диспластических невусов у больных с множественными элементами, а также периодическое обследование больных с диспластическим меланоцитарным невусом в течение всей жизни с обращением внимания на появление новых или изменение уже- существующих элементов, дает возможность диагностировать меланому в ранней, курабельной стадии развития.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Сегодняшнюю статью начну со ставшей уже классической ситуации.
Человек приходит на прием к доктору (дерматологу или онкологу), показывает ему родинки.
А дальше происходит примерно такой диалог:
– У Вас вот здесь, здесь и здесь – диспластические невусы.
– А что это? Это опасно?!
– Диспластические невусы – это такие родинки с неровным краем и неоднородной окраски. Диспластические невусы могут превратиться в меланому, поэтому их нужно удалять.
– Ой. Как страшно. Давайте же скорее удалять.
Родинки благополучно удаляются, отправляются на гистологию.
Человек приходит домой и начинает читать в интернете про диспластические невусы. А там подливают масла в огонь:
- Диспластический невус – это любой невус с неровным краем, неравномерной окраской.
- Все диспластические невусы в 146 % случаев превращаются в меланому.
- Чтобы предотвратить смерть от меланомы, нужно. СРОЧНО. удалить все диспластические невусы.
Вся эта «красота» переписывается с одного сайта на другой уже много лет и до краев переполняет отечественный сегмент интернета.
Давайте разбираться со всем этим с точки зрения доказательной медицины.
Что такое диспластический невус?
Самое главное, что хочется здесь отметить: диспластический невус – это гистологический диагноз. Это означает, что понять – диспластический ли у вас невус или обычный – можно только после удаления образования. Не буду углубляться в тонкости морфологической диагностики. Просто скажу, что такой диагноз ставит врач-патоморфолог при изучении препарата удаленной родинки. На основании строго определенных критериев, которыми я не буду перегружать статью.
Диагноз «диспластический невус» нельзя поставить при простом визуальном осмотре.
Почему тогда многие врачи пугают нас при осмотре диспластическими невусами? Потому, что в отечественной дерматоонкологии долгое время смешивались понятия «диспластический» и «клинически атипичный».
В чем же разница?
Клинически атипичный невус – что это?
Здесь есть ясность с 1990 года, когда международное агентство по изучению рака (IARC) дало определение тому, что следует называть «атипичный невус»:
Хотя бы часть невуса должна быть представлена в виде пятна, в дополнение к этому хотя бы 3 из перечисленных ниже критериев должны присутствовать:
-
нечеткая граница;размер 5 мм и более;разные цвета в окраске;неровный контур;покраснение кожи.
Безусловно, в этом определении есть доля субъективизма, т. к. понятия «нечеткая граница» и «неровный контур» оставляют простор для вольной интерпретации. В то же время обратите внимание на количество критериев (4), необходимых для установки диагноза «атипичный невус».
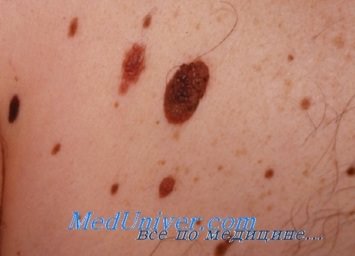
Несколько примеров, которые «Яндекс» выдает по запросу «диспластический невус»:
Этот невус – не атипичный и уж тем более не диспластический, т. к. у него нет части в виде пятна. Из остальных признаков – если только разные цвета в окраске
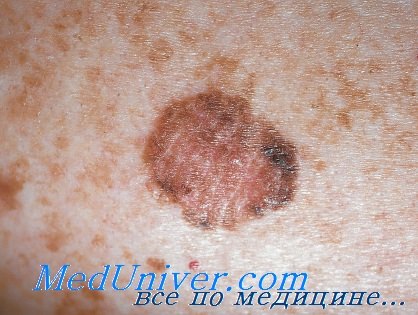
Невус не является атипичным
Этот невус также не атипичный, т. к. у него не хватает критериев
- Компонент в форме пятна – есть.
- Размер больше 5 мм – нам сложно понять без линейки, но пусть будет.
- Неровный контур – с натяжкой, но тоже пусть будет.
Все. Других критериев здесь нет, и этот невус не атипичный.
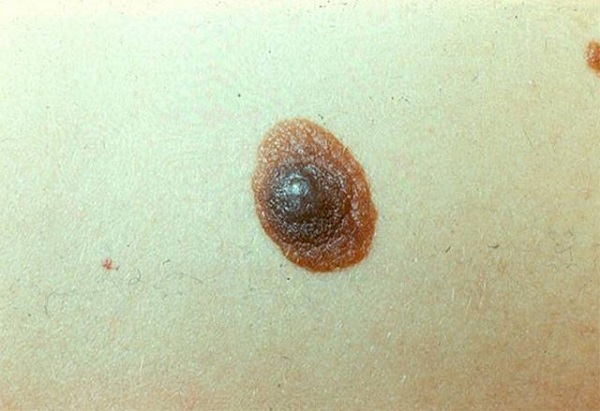
Невус не является атипичным
Здесь все то же самое, что и в предыдущем случае – пятно есть, размер, вроде, тоже есть, неровный край, допустим, тоже есть, но на этом все – 4 критериев нет.

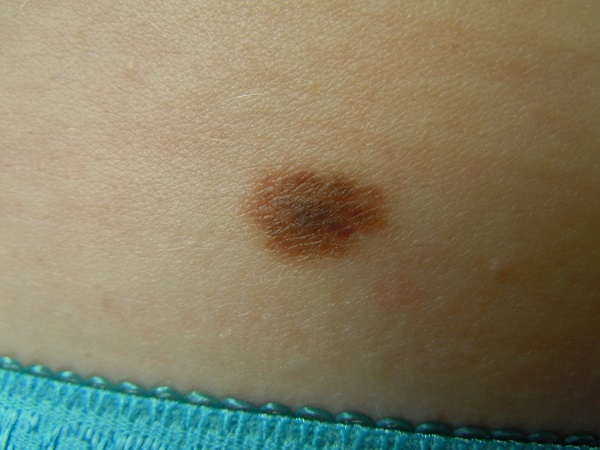
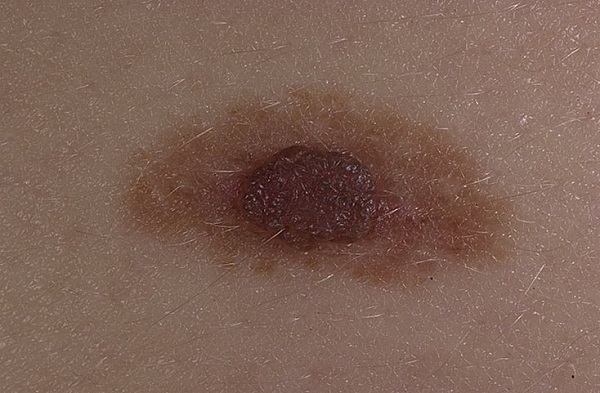
На фото – атипичный невус
А вот этот невус можно смело называть атипичным – у него есть 4 критерия:
- Весь невус плоский, т. е. имеет форму пятна.
- Разные цвета в окраске – черный + коричневый.
- Неровный край – без особых преувеличений.
- Размер более 5 мм. Это изображение – скриншот из видео, но поверьте мне на слово, этот невус был 5 х 7 мм.

Вот еще 4 примера атипичных невусов из этой работы [3]
У всех четырех образований, кроме D, есть 4 критерия:
- Компонент в виде пятна.
- Размер более 5 мм.
- Нечеткие границы.
- Разные цвета в окраске.
У образования D – форма в виде пятна, размер более 5 мм, нечеткие границы + неровный контур.
Атипичный невус – диагноз при осмотре, визуальный.
Диспластический невус – диагноз гистологический, после удаления.
Здесь же отмечу, что невус, который мы называем атипичным при осмотре, может легко не оказаться диспластическим при гистологическом исследовании. Есть исследования, в которых показано, что среди атипичных невусов почти 70 % оказываются диспластическими при морфологическом исследовании [1]. По данным отечественных работ и моему личному опыту, этот процент ниже – около 33 % [2].
Ок! Разобрались с определениями, теперь давайте разбираться с опасностью – что же говорят исследования?
Насколько опасны диспластические невусы?
Здесь есть конкретные, доказанные цифры, с которыми лучше бы ознакомиться тем, кто разливает истерику по «интернетам».
- Ежегодный риск превращения диспластического невуса в меланому составляет 1 к 10 000. По мнению авторов [4], это очень мало.
- Около 70 % меланом развиваются не на фоне невусов, а на фоне не измененной кожи [5].
- Исследование с изучением генетического профиля атипичных невусов поставило под сомнение гипотезу о том, что они являются предшественниками меланомы [6].
- В двух исследованиях авторы длительно (до 17 лет) наблюдали за пациентами с не полностью удаленными, гистологически подтвержденными диспластическими невусами [8,9]. На основании этого сам тезис о повышенном риске развития меланомы из диспластического невуса можно подвергнуть серьезному сомнению.
Что делать? Удалять или нет?
К счастью, мне не удалось найти практических рекомендаций, в которых само по себе наличие у человека на коже атипичного невуса считалось бы прямым показанием для его удаления.
С другой стороны, наличие у человека на коже как единичных или множественных, так и атипичных [7] и диспластических [3] невусов одинаково увеличивает риск развития меланомы на коже в целом.
Таким образом, на мой взгляд, наиболее логичной тактикой представляется не профилактическое удаление атипичных невусов, а увеличение частоты профилактических самоосмотров и осмотров у врача-онколога.
Резюме:
Диспластические и атипичные невусы – это очень близкие, однако различающиеся понятия с четким набором диагностических критериев.
Диагноз «атипичный невус» ставится только при визуальном осмотре. Диспластический он или нет, определяется только при гистологическом исследовании.
Сама по себе вероятность превращения атипичного или диспластического невуса в меланому очень низкая.
Наиболее логичной тактикой при наличии атипичных и/или диспластических невусов представляется наблюдение у дерматоонколога с увеличенной частотой, а также более частые самоосмотры.
Уже неоднократно я писал о том, что неравномерная окраска и неровный край родинки могут быть признаками меланомы, но, очень часто, ими не являются. Такие невусы принято называть диспластическими. В интернете существует мнение, что такие родинки нужно обязательно удалять иначе они превратятся в меланому. Прочитайте эту статью до конца и Вы узнаете насколько опасны диспластические (или атипичные) невусы и что с ними на самом деле нужно делать.
Диспластический невус - что это такое?
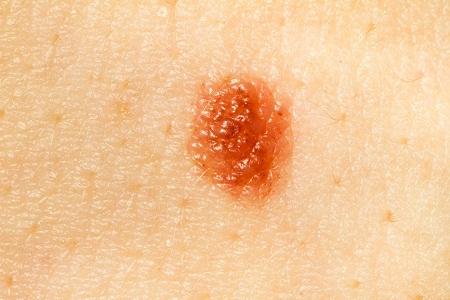
Как и большинство родинок у человека диспластический (атипичный) невус - это пигментный невус, состоящий из невусных клеток. Эти клетки очень похожи на меланоциты. Они так же выделяют коричневый пгимент "меланин", однако отличаются по ряду признаков, которые не имеют для нас принципиального значения.
Важно отметить, что диспластический невус - это гистологический диагноз. Это означает, что далеко не все родинки, внешне похожие на диспластические, действительно окажутся таковыми после удаления и исследования.
Как отличить обычную родинку от диспластического невуса?
У атипичных невусов есть ряд характерных черт, которые могут встречаться как по отдельности, так и в сочетании друг с другом.
| Округлая, симметричная форма | Неровный край и/или асимметричная форма |
| Полностью плоская или полностью приподнятая над кожей форма | Одна часть может быть приподнята, другая - плоская (яичница-глазунья) |
| Однородный цвет или оттенки коричневого | Чёрный, красный, коричневый одновременно |
| Размер менее 6 мм | Размер более 6 мм |
| Локализация на любой части тела | Редко бывают расположены на лице |
Как отличить диспластический невус от меланомы?
Теоретически подготовленный читатель прочитав таблицу воскликнет: "Вы сейчас перечислили почти все симптомы меланомы. Как же их различить. " К сожалению, человек без опыта диагностики онкологических заболеваний кожи, как правило, не может это сделать.
Если у Вы нашли у себя на коже родинки, с признаками диспластических невусов - нужно показаться онкологу. Этот врач осмотрит их, а также расскажет Вам о признаках превращения невусов в меланому и о принципах наблюдения за такими образованиями.
Насколько опасны диспластические невусы?
Согласно данным исследований (Tsao H. et al, 2003) риск развития меланомы из обычного невуса (или родинки) составляет 1 : 200 000 или 0,000005%. Для диспластического невуса эти же цифры выше, однако, на мой взгляд, всё равно, не значительные - 1 : 10 000 или 0,0001%.
Диспластический невусный синдром
К сожалению, существует синдром, который в отечественной литературе часто называют невусным диспластическим синдромом (в зарубежной - FAMMM).
У этого заболевания есть 2 критерия диагностики
- количество диспластических невусов на коже более 50
- меланома у родственников
Это заболевание может быть ассоциировано с мутацией в гене CDKN2A, которая также повышает риск развития рака поджелудочной железы
При этом синдроме риск развития меланомы по данным разных авторов варьирует от 56 до 100%. Заболевание требует регулярного (1 раз в несколько месяцев) наблюдения у онколога.
Что делать, если на коже есть диспластические невусы?
В интернете есть точка зрения "все диспластические невусы нужно удалять". Считаю эту точку зрения некорректной по следующим причинам:
- Очень небольшой процент невусов, которые при осмотре выглядят как атипичные оказываются таковыми при гистологическом исследовании.
- Ещё меньшая часть (0, 0001%) действительно диспластических невусов имеют шанс стать меланомой
- Меланома кожи может развиться не из невуса, а на фоне не изменённой кожи.
В связи с этим, людям, у которых есть диспластические невусы я обычно рекомендую следующее:
- Регулярный самоосмотр 1 раз в месяц с измерением линейкой имеющихся атипичных невусов. Оптимально - с фотофиксацией результата
- Осмотр онколога 1 раз в 6 или 12 месяцев. Частота зависит от количества невусов.
- Удалять имеет смысл элементы, которые трудно доступны для самоосмотра, а также те, что изменились за короткое время
- Защищать кожу от солнца
Коротко о главном:
У диспластического невуса шанс превратиться в меланому действительно выше, чем у обычного. Однако обе эти цифры, на мой взгляд, из области статистических погрешностей. Обычно, при диспластических невусах я рекомендую регулярный самоосмотр, осмотр онколога и удаление невусов, труднодоступных для наблюдения.
Что такое врождённый меланоцитарный невус? Причины возникновения, диагностику и методы лечения разберем в статье доктора Вавилова Артема Сергеевича, детского хирурга со стажем в 7 лет.
Над статьей доктора Вавилова Артема Сергеевича работали литературный редактор Вера Васина , научный редактор Владимир Горский и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Врождённый меланоцитарный невус (Congenital melanocytic naevus) — это доброкачественное разрастание невусных клеток на коже. Развивается внутриутробно или в первые месяцы жизни [51] .
Если невус появился позже, но до двухлетнего возраста, его называют поздним врождённым невусом [32] .

Невусные клетки — это разновидность меланоцитов, которые отличаются от обычных пигментных клеток кожи двумя свойствами:
- клетки невуса группируются, а меланоциты распределяются в коже равномерно;
- у невусных клеток (за исключением синих невусов) нет дендритных отростков, по которым в обычных меланоцитах перемещается меланин — так он распределяется в коже и окрашивает её [36] .
Распространённость
Врождённые меланоцитарные невусы встречаются у 1–3 % детей, крупные или гигантские — примерно у одного из 20–50 тыс. новорождённых [1] [2] [51] .
Причины появления невусов
Причины появления врождённых меланоцитарных невусов до конца не изучены. Предполагается, что они образуются из-за морфологических нарушений в нейроэктодерме — эмбриональном зачатке, из которого развивается нервная трубка. Эти нарушения приводят к бесконтрольному росту меланобластов, которые в дальнейшем преобразуются в невусные клетки [39] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы врождённого меланоцитарного невуса
Невусы обычно маленького или среднего размера, но могут достигать и 60 см в диаметре. Их цвет варьирует от жёлто-коричневого до чёрного, границы неоднородные. Для невусов характерен «географический» контур, т. е. их форма напоминает материки на карте.

Чаще они единичные, могут возникать на любых участках кожи. На многих врождённых невусах растут густые тёмные и жёсткие волосы.

Большие и гигантские образования часто окружены более мелкими — сателлитными невусами, или невусами-спутниками.
Обычно невусы какими-либо симптомами, кроме внешнего дефекта, не проявляются, но иногда может возникать зуд. Предполагается, что он связан с раздражением нервных волокон, по которым импульсы от кожи передаются в центральную нервную систему.
К особенностям меланоцитарных невусов относится пигментная сеть, очаги ослабления окраски и сгущения рисунка, глобулы и/или диффузная коричневая пигментация. Глобулами называют округлые включения с чёткими границами коричневого, серо-коричневого, чёрного и других цветов, за исключением красного.

В отличие от приобретённых, врождённые невусы глубже проникают в дерму и подкожные ткани, что может приводить к серьёзным осложнениям [5] .
Патогенез врождённого меланоцитарного невуса
Врождённые меланоцитарные невусы развиваются между 5-й и 24-й неделями беременности. Считается, что они образуются из-за ускоренного роста меланоцитарных клеток. Чем раньше начинается этот процесс, тем больше и глубже будет невус [40] .
Врождённые невусы растут пропорционально развитию ребёнка, поэтому можно спрогнозировать, какого размера они достигнут к взрослому возрасту.
Рост невусов зависит от их расположения:
- на голове — увеличиваются в 1,7 раза;
- на туловище и руках — в 2,8 раза;
- на ногах — в 3,3 раза [7] .

Быстрее всего невусы растут в первый год жизни ребёнка [8] . Помимо размера, у них меняется цвет и форма: изначально невусы плоские и равномерно окрашенные, но со временем приподнимаются над кожей, их поверхность становится похожа на гальку или приобретает бородавчатую структуру; они могут стать темнее или светлее, пятнистыми или в крапинку [9] .
Невусы часто травмируются, что снижает защитные свойства кожи. Кроме того, при развитии осложнений, например нейрокожного меланоза, может нарушаться работа других органов.
Классификация и стадии развития врождённого меланоцитарного невуса
Врождённые меланоцитарные невусы классифицируют в зависимости от диаметра, которого они могут достигнуть к зрелому возрасту пациента.
Выделяют четыре группы невусов:

Для новорождённых большими считаются невусы от 9 см на голове и больше 6 см на теле.
Также невусы классифицируют по количеству окружающих их мелких образований (satellite — спутник, сателлитных невусов):
Осложнения врождённого меланоцитарного невуса
Врождённые невусы могут осложняться меланомой, нейрокожным меланозом и другими более редкими болезнями.
Меланома
Меланома — это раковая опухоль кожи, которая возникает из меланоцитов. На злокачественное перерождение невуса указывают его быстрый рост, изменение окраски, изъязвление, растрескивание, шелушение, зуд, боль, кровотечение, появление узелков, бляшек и неподвижность тканей, которая возникает из-за прорастания невуса в более глубокие слои кожи.
Меланома чаще возникает у пациентов с гигантскими невусами на спине и многочисленными невусами-спутниками. Реже она развивается при невусах, расположенных на голове, руках и ногах.
К факторам риска развития меланомы относятся:
- наличие множественных атипичных невусов и меланома у членов семьи;
- пигментная ксеродерма (повышенная чувствительность кожи к ультрафиолету);
- большие и гигантские невусы;
- множественные приобретённые пигментные и атипичные невусы;
- сниженный иммунитет [28][29] .
Риск развития рака при малых и средних врождённых невусах составляет менее 1 % в течение всей жизни, при больших и гигантских — 2–5 % [3] [10] [11] .
Американские исследователи изучили, как часто развивается меланома при гигантских врождённых невусах: из 289 пациентов она возникла у 67.
- в 50,7 % — на невусах;
- в 3 % — на нормальных участках кожи;
- в 31,3 % — в центральной нервной системе.
В 15 % меланома была метастазами опухоли из неустановленного первичного очага. Около половины меланом выявили у детей младше 5 лет [41] .
При больших и гигантских невусах меланома может развиваться под эпидермисом (из-за чего её трудно обнаружить на ранних сроках), поэтому важно прощупывать (пальпировать) всю поверхность невуса.
Нейрокожный меланоз
В редких случаях развивается нейрокожный меланоз — заболевание, при котором меланоциты разрастаются в центральной нервной системе. К таким нарушениям может приводить мутация гена BRAF [50] .

Факторы риска развития нейрокожного меланоза:
- гигантский невус на спине (более 40 см);
- множественные невусы-спутники — чем их больше, тем выше риск;
- более двух средних невусов, особенно если помимо них много других невусов.
Болезнь тяжелее переносят дети младше 10 лет.
В исследовании американских учёных меланоз диагностировали у 26 из 379 пациентов с большими врождёнными невусами [12] . Заболевание может протекать без симптомов и случайно выявляться при МРТ, но в некоторых случаях оно сопровождается неврологическими нарушениями:
- головной болью, вялостью и рвотой;
- отёком диска зрительного нерва;
- параличом черепно-мозговых нервов и судорогами;
- увеличением окружности головы;
- нарушением координации;
- задержкой или недержанием мочи и кала.
Неврологические симптомы могут развиться из-за кровоизлияния в желудочки головного мозга, нарушения циркуляции спинномозговой жидкости, сдавления спинного мозга или злокачественного перерождения меланоцитов [3] [14] .
Симптомы появляются примерно в двухлетнем возрасте. Прогноз чаще неблагоприятный, даже если нет злокачественных новообразований [15] . В одном обзоре были изучены 39 случаев симптоматического нейрокожного меланоза: более половины пациентов погибли в течение трёх лет после появления неврологических нарушений [34] .
Другие осложнения
В очень редких случаях при больших невусах могут развиться рабдомиосаркома, липосаркома и злокачественные опухоли оболочек периферических нервов [20] .
Диагностика врождённого меланоцитарного невуса
Пациентам с малыми и средними невусами нужно раз в год посещать врача. Регулярное наблюдение поможет оценить, насколько изменился размер невуса и его структура. Для этого сравнивают фотографии или данные дерматоскопии.

Невусы чаще перерождаются в злокачественную опухоль после полового созревания, поэтому следует более тщательно наблюдать за кожей в этот период. Пациентам и их родителям нужно обращать внимание на изменение цвета невуса, его границ и структуры, следить за появлением новых образований.
Диагностика среднего, большого или гигантского невуса обычно не вызывает трудностей и основывается на клинических проявлениях и истории болезни. Если анамнез неизвестен, небольшие врождённые невусы легко спутать с приобретёнными.
Отличия можно выявить при биопсии: клетки невуса расположены глубоко в дерме, подкожном жире и сосудисто-нервных структурах, например в стенках кровеносных сосудов, могут проникать между пучками коллагена и встречаться под эпидермисом. Биопсия проводится при подозрении на злокачественное перерождение невуса [5] [37] [38] .
Исследовательский комитет Nevus Outreach разработал диагностическую модель для детей с врождёнными невусами (от 3 см) или невусами-спутниками (от 20 невусов). Методика создана ведущими экспертами в этой области, но она не заменит рекомендаций лечащего врача, так как не учитывает индивидуальные особенности пациента и течение болезни.
План обследования:
- МРТ головного и спинного мозга с контрастированием гадолинием и дальнейшая оценка результатов в экспертном центре.
- Консультации детских врачей:
- офтальмолога — поскольку меланоцитарные поражения могут развиваться на сетчатке;
- невролога — чтобы выявить или исключить симптомы нейрокожного меланоза;
- дерматолога — оценить состояние кожи и её изменения;
- пластического хирурга — определить, нужна ли операция.
- аудиологический скрининг при подозрении на нейрокожный меланоз, так как при болезни нарушается слух;
- консультация детского психолога (даже при бессимптомном течении) [48] .

МРТ головного и спинного мозга с контрастированием гадолинием обязательна для детей с высоким риском меланоза и неврологическими симптомами. В некоторых исследованиях при высоком риске меланоза рекомендовано делать МРТ в первые полгода жизни, даже если нет неврологических симптомов [15] .
Если большой невус расположен вдоль позвоночника или его окружают многочисленные невусы-спутники, МРТ проводят до четырёхмесячного возраста [35] .
Дифференциальная диагностика
Средние и большие врождённые невусы следует отличать от плексиформной нейрофибромы, а малые — от гамартомы гладких мышц и мастоцитомы.
Лечение врождённого меланоцитарного невуса
При врождённых невусах применяется хирургическое и медикаментозное лечение, лазерная терапия и другие методы.
Хирургическое лечение
Большие невусы рекомендуется удалять в раннем детстве — это поможет избежать эмоциональных и поведенческих нарушений у ребёнка. Такие дети из-за внешних отличий могут считать себя хуже других и избегать сверстников. Кроме того, они могут столкнуться с травлей со стороны других детей.
Однако не все невусы можно полностью удалить. Если они занимают большую площадь и дефект нельзя закрыть здоровыми тканями, то операция не проводится, либо участки невуса иссекаются частично.
Объём операции зависит от расположения невуса и глубины поражения. Её необходимость при больших и гигантских невусах считается спорной. Многие специалисты предлагают удалять наиболее неоднородные, толстые или грубые участки невуса, которые затрудняют клиническое наблюдение [45] [46] . Зачастую оптимальный выбор — это тщательно наблюдать за невусом, не проводя операцию.
Единственное абсолютное показание для хирургического лечения — это развитие злокачественной опухоли в очаге поражения. Но даже при полном иссечении больших и гигантских невусов риск онкологии сохраняется, так как меланоциты могут проникать в глубоколежащие ткани: мышцы, кости и нервную систему.
После операции могут возникать следующие осложнения: контрактуры, серомы, гематомы, инфекции мягких тканей, ишемия кожных лоскутов, расхождение швов и образование келоидных рубцов. Гематомы, серомы и ишемия лоскутов появляются сразу после операции, келоидные рубцы формируются позже, в среднем в течение первого года.
Другие методы лечения
Внешний дефект можно уменьшить с помощью кюретажа, дермабразии и лазерной терапии. Методы более эффективны в раннем детстве, поскольку невусные клетки у ребёнка расположены в верхних слоях кожи [21] [22] . После процедур эти клетки остаются в дерме и со временем пигментация частично возвращается. В некоторых случаях на таких участках развивается меланома, но связь с проведённым лечением не доказана [23] [24] [25] [26] [27] .
Противопоказания для данных процедур индивидуальны. Как правило к ним относятся местные нарушения: изъязвление, растрескивание, шелушение, узелки, неподвижность тканей и кровотечение.
Медицинские осмотры после операции
Независимо от проведённого лечения, пациентам с большими врождёнными невусами нужно раз в год проходить медицинский и дерматологический осмотр. Также необходимо проводить пальпацию невуса и рубцов, возникших после его удаления. Если обнаружены узелки или другие подозрительные уплотнения, показано гистологическое исследование, т. е. изучение образцов ткани.
Прогноз. Профилактика
При врождённных невусах может возникать сильная боль и зуд, сухость кожи и недостаточное потоотделение. Косметический дефект может привести к социальной дезадаптации.
Прогноз наиболее благоприятен, если нет факторов риска меланоза: гигантских невусов на спине, многочисленных невусов-спутников, более двух средних невусов.
Если в гигантском врождённом меланоцитарном невусе возникла меланома, то прогноз неблагоприятный [42] . Меланома растёт в дерме, поэтому её трудно обнаружить. Кроме того, клетки опухоли могут распространяться через крупные кровеносные и лимфатические сосуды, из-за чего достаточно быстро появляются метастазы [42] .
Прогноз при нейрокожном меланозе с неврологическими нарушениями тоже неблагоприятный: более половины детей погибают в течение трёх лет после появления симптомов и 70 % — до 10-летнего возраста [18] [34] [43] .
Профилактика врождённого меланоцитарного невуса
Специфической профилактики врождённых невусов не существует. Будущим родителям рекомендуется соблюдать общие правила здорового образа жизни: не курить и не пить алкоголь, полноценно питаться, по возможности не находиться в неблагоприятных экологических зонах.
При планировании и во время беременности женщинам нужно придерживаться рекомендаций Всемирной организации здравоохранения:
- предупреждать возникновение инфекционных заболеваний;
- устранять очаги хронической и острой инфекции до наступления беременности;
- во время беременности не допускать воздействия опасных веществ — солей тяжёлых металлов, пестицидов и др. [47]
Чтобы своевременно выявить злокачественное перерождение невуса, нужно регулярно посещать дерматолога или онколога и проходить дерматоскопическое обследование. Особенно пристально следует наблюдать за большими и гигантскими образованиями. Посещать доктора нужно, даже если невус уже удалён.
Детям с высоким риском развития нейрокожного меланоза необходимо находиться под постоянным наблюдением: им регулярно измеряют окружность головы, проводят неврологическое обследование и оценивают уровень развития [3] [12] [13] .
Сегодня я хочу предложить вашему вниманию перевод публикации очень интересного исследования. Основной смысл работы и того, что я публикую ее на своем сайте, – показать, что:
- Доброкачественные невусы могут меняться со временем.
- В подавляющем большинстве случаев эти изменения не связаны с меланомой.
Если статья покажется вам скучной (а это вполне может быть) – смело переходите к заключению, там отражена самая суть.
Maria Rotaru 1) , Angelica-Elena Nati 2) , Ioan Avrămoiu 3) , Florin Grosu 4) , Gheorghe Dan Mălăescu 5) Digital dermoscopic follow-up of 1544 melanocytic nevi. Rom J Morphol Embryol. 2015;56(4):1467-72.
- Department of Dermatology, “Victor Papilian” Faculty of Medicine, “Lucian Blaga” University of Sibiu, Romania
- DermaTOP S.R.L., Sibiu, Romania
- PhD student, Department of Histology, University of Medicine and Pharmacy of Craiova, Romania
- Department of Histology, “Victor Papilian” Faculty of Medicine, “Lucian Blaga” University of Sibiu, Romania
- Department of Anatomy, Faculty of Nursing Tirgu Jiu, “Titu Maiorescu” University, Bucharest, Romania
Результаты наблюдения за 1 544 меланоцитарными невусами с помощью цифрового дерматоскопа
Аннотация
Дерматоскопия повышает точность диагностики меланоцитарных невусов. В случае выявления атипичных образований важно наблюдать за дерматоскопической картиной в динамике, чтобы на ранних стадиях определить изменения.
Мы наблюдали за группой пациентов с меланоцитарными невусами в динамике. С использованием дерматоскопии следили за размерами образований и дерматоскопическими паттернами, включая цвет и распределение пигмента. Частоту осмотров определяли исходя из типа меланоцитарного образования и жалоб пациента. При существенных изменениях делали эксцизионную биопсию и отправляли невус на гистопатологическое исследование.
В исследовании участвовали 92 пациента, большинство из которых женщины (56,5 %). Средний возраст – 29 лет. Всего наблюдали 1 544 меланоцитарных невуса – 27,4 % квалифицировали как атипичные, 72,6 % – как типичные. Средний период дерматоскопического наблюдения за невусом составил 14,1 месяца.
В период наблюдения изменились 35,5 % атипичных невусов и 22,5 % типичных невусов. У 31 % атипичных и 9,9 % типичных невусов выявили изменения цвета и распределения пигмента, новые дерматоскопические структуры появились в 12,7 % атипичных и 8,5 % типичных невусов. Существенные изменения зафиксировали в 3 % от общего числа невусов. Эти образования удалили и направили на гистопатологическое исследование. Патологи злокачественных изменений не зафиксировали.
В ходе исследования наблюдали за изменениями дерматоскопической картины в атипичных и типичных невусах. Дерматоскопическое наблюдение за меланоцитарными пигментными образованиями остается доступным методом для оценки характера изменений невуса. Дерматоскопия снижает риск пропустить злокачественную меланому в популяции.
Введение
Дерматоскопия увеличивает точность диагностики меланоцитарных пигментных образований, включая меланому. Это подтверждается многочисленными исследованиями [1–3]. Пациенты с множественными меланоцитарными невусами, особенно с атипичными, впервые описанными как меланоцитарные диспластические невусы (МДН) [4], или с синдром атипичных невусов подвержены высокому риску развития меланомы. Поэтому дерматоскопический мониторинг пигментных образований [5] для них необходим. С другой стороны, на естественную эволюцию невусов влияют физиологические периоды и состояния, например рост, половое созревание, беременность [6].
Известно, что у детей при дерматоскопии обычно выявляют глобулярные или гомогенные дерматоскопические паттерны. В дальнейшем в ходе наблюдения определяют смешанные паттерны – это в первую очередь характерно для больших невусов [7, 8]. У подростков и пациентов юношеского возраста часто определяют в невусах центральный ретикулярный дерматоскопический паттерн, окруженный скоплением пигментных глобул, говорящий о росте невуса [6, 9].
Фототип тоже оказывает влияние – степень пигментации невуса обычно коррелирует со степенью пигментации кожи [10] и с ее реакцией на естественное или искусственное УФ-облучение. PUVA-терапия или NV-UVB-терапия увеличивает степень пигментации невусов и количество пигментных глобул. Это особенно характерно для NV-UVB-терапии [11].
У большинства людей с меланоцитарными пигментными образованиями при дерматоскопии определяются типичные невусы. У приблизительно 7–18 % – множественные атипичные невусы [12] с повышенным риском развития меланомы. Риск увеличивается с увеличением количества атипичных невусов [13]. При дерматоскопическом наблюдении видно, что со временем типичные и атипичные меланоцитарные образования могут меняться.
В течение жизни человека образования проходят через циклы роста, структурных преобразований, стабильного состояния. В зрелом и пожилом возрасте может наблюдаться физиологический регресс невуса [6].
Пациенты с меланоцитарными пигментными образованиями обычно не отличают типичные невусы от атипичных. Часто люди считают опасными типичные папилломатозные невусы. При этом атипичные невусы, которые не возвышаются над кожей, пациенты не считают опасными и игнорируют.
В настоящее время существуют четкие дерматоскопические критерии [14], по которым можно заподозрить злокачественное перерождение образования, чтобы сделать эксцизионную биопсию для раннего выявления меланомы. Злокачественное перерождение пигментного образования невозможно предсказать. Но регулярное наблюдение невусов с использованием дерматоскопии помогает зафиксировать существенные изменения. Таким образом, дерматолог отвечает за точность диагностики. Наблюдение за атипичными невусами снижает число необоснованных удалений доброкачественных образований [15].
Цель нашего ретроспективного исследования – выделить с помощью дерматоскопии типы невусов у группы пациентов с множественными меланоцитарными образованиями, а также фиксировать изменения дерматоскопической картины в динамике в типичных и атипичных невусах.
Пациенты и методы
Участников исследования осматривали в период с 1 января 2008 года до 30 декабря 2012 года. В группу для динамического наблюдения попали пациенты, у которых в ходе первичного клинического осмотра зафиксировали множественные меланоцитарные образования.
В ходе исследования мы выполнили дерматоскопию 1 544 невусов и наблюдали их в динамике. Всех пациентов осматривал один и тот же дерматолог, использовавший дерматоскоп Heine Delta 20, подключенный к фотоаппарату Canon A570IS (почти как у меня, - прим. Д.С). Дерматоскопические снимки невусов с разрешением 3 072 на 1 728 пикселей загружали в архив. В ходе осмотра врач фиксировал расположение и тип невуса, с помощью дерматоскопа определял размер образования, дерматоскопические паттерны, цвет и распределение пигмента.
Мы дифференцировали невусы по наличию характерных для атипичных невусов дерматоскопических характеристик в соответствии с паттерн-анализом, предложенным Хубертом Пехамбергером с группой коллег [15]. Врач назначал повторные осмотры через разные промежутки времени. Интервалы зависели от типа меланоцитарного образования, наличия дерматоскопической атипии и жалоб пациента. В ходе каждого визита дерматолог полностью осматривал кожные покровы пациента, чтобы зафиксировать появление новых пигментных меланоцитарных образований.
Мы фиксировали изменения размеров, пигментации и цвета существующих невусов, а также изменение пигментной сети и появление новых дерматоскопических структур. Если врач определял существенные изменения в невусе, пациента направляли на эксцизионную биопсию. Участников исследования опрашивали, чтобы определить семейную историю меланомы. Пациентов, которые не являлись на осмотр, исключали из группы участников исследования.
При обследовании атипичных невусов были зафиксированы следующие дерматоскопические паттерны:
- Размер более 5 мм: 274 невуса (64,8 %).
- Ретикулярный паттерн: 202 невуса (47,7 %).
- Три цвета: 225 невусов (53,2 %).
- Центральная гиперпигментация: 159 невусов (37,6 %).
В ходе наблюдения в 150 атипичных невусах были отмечены дерматоскопические изменения (см. таблицу 3):
- размера: 19 невусов (4,5 %).
- пигментации и цвета: 131 невус (31 %).
- пигментной сети: 13 невусов (3,1 %).
- Появление новых дерматоскопических структур: 54 невуса (12,7 %).
При наблюдении за типичными невусами были зафиксированы следующие изменения (см. таблицу 3 и иллюстрации 3 – 5):
- размера: 32 невуса (2,8 %).
- пигментации и цвета: 111 невусов (9,9 %).
- пигментной сети: 1 невус (0,1 %).
- Появление новых дерматоскопических структур: 95 невусов (8,5 %).
Во время исследования мы зафиксировали значительные дерматоскопические изменения в 47 невусах. Это составляет 3 % от общего числа наблюдаемых образований. Пациентам рекомендовали сделать эксцизионную биопсию и гистопатологическое исследование невусов со значительными изменениями.
С помощью гистопатологического исследования в 15 случаях (1 %) подтвержден диагноз «атипичный невус», а в 32 случаях (2 %) подтвердился диагноз «типичный невус».
Результаты
В ходе исследования мы работали с 92 пациентами в возрасте от 5 до 64 лет: 52 женщины и девочки (56,5 %) и 40 мужчины и мальчики (43,5 %). Средний возраст пациентов 29,1 года, медианный возраст — 29,5 лет (иллюстрация 1).

Рисунок 1: Распределение пациентов по возрастным группам
9,8 % имели отягощенный анамнез: у пяти пациентов (5,4 %) ранее была диагностирована меланома, а у 4 пациентов (4,4 %) меланома была у близких родственников.
Провели дерматоскопию 1 544 невусов. В среднем на одного пациента приходилось 16,7 образований. Работали с пациентами с общим количеством невусов от 1 до 33. 423 невуса (27,4 %) от общего числа квалифицировали как атипичные, а 1 121 (72,6 %) – как типичные.
Большая часть образований находилась на туловище: 1 209 (78,3 %). Остальные располагались:
- на конечностях – 295 (19,1 %);
- на лице – 34 (2,2 %);
- в акральной области – 6 (0,4 %).
Период наблюдения за пациентом зависел от особенностей и количества атипичных невусов, а также от жалоб (см. таблицу 1). Средний период наблюдения – 14,1 месяца, медианный – 12 месяцев. Минимальный срок наблюдения 1 месяц, а максимальный – 48.
Читайте также:

